
Leczenie żywieniowe
Jacek Budzyński

Niedożywienie
• 10-50% hospitalizowanych
– choroby zapalne jelit- 80%
– nowotwory- 60-85%
– choroby układu oddechowego- 45-60%
• Niedożywienie:
– zwiększa śmiertelność,
– ryzyko powikłań,
– wydłuża rekonwalescencję
• Lekarz powinien:
– rozpoznawać niedożywienie lub jego ryzyko
– wdrożyć właściwe postępowanie
– monitorować wyniki leczenia

Rodzaje niedożywienia
• ilościowe (kaloryczne) - chudnięcie,
wyniszczenie, charłactwo
– skłonność do zakażeń, unieruchomienie
– zachłystowe zapalenie płuc, zatorowość płucna,
odleżyny
– opóźnienie procesu zdrowienia i wzrost śmiertelności.
• jakościowe, swoiste,
– niedobór białek, witamin, nienasyconych kwasów
tłuszczowych, pierwiastków śladowych, witamin
– objawy późniejsze (miesiące, lata)
– wyniszczenie wskutek swoistego niedoboru (zmiany
torów metabolicznych, np. B1, Fe)
– niedobory energetyczne (brak łaknienia, infekcje)

Typy niedożywienia
• typu prostego (marasmus)-
– zmniejszenie antropometrycznych i immunologicznych wskaźników
odżywienia,
– prawidłowe stężenie białka i albuminy
– przewlekłe głodzenie,
– utrata wagi ciała w pierwszym tygodniu średnio 4-5kg, potem
wolniej.
• typu kwashiorkor- (niedożywienie białkowo- energetyczne
– w diecie białka niepełnowartościowe lub gdy glukoza stanowi
główny składnik żywienia pozajelitowego
– wzrost wydzielania insuliny zwolnienie lipolizy (utrzymują się
zapasy tłuszczu!!) i spada uwalnianie aminokwasów z mięśni
spadek stężenia albumin hipoalbuminemia, obrzęki, stłuszczenie
wątroby, spadek limfocytów;
– najczęściej u chorych z nadmiarem tkanki tłuszczowej, częściej u
kobiet, będących w stanie stresu, np. operacji, OZT i leczonych
płynami bez odpowiedniej podaży białka i energii,
• typu mieszanego- spadek masy ciała i albumin, zaburzenia
odporności komórkowej, gospodarki wodno- elektrolitowej, itd..
Zagrożeni są chorzy w stanie hiperkatabolizmu, źle odżywiani
lub chorzy niedożywieni typu marasmus w stanie stresu.

Patofizjologia niedożywienia
•
Zapotrzebowanie 20kcal/ kg/ 24h
•
Wydatkowanie energii:
– podstawowa przemiana materii- 1400-
1500kcal - 50% energii
• równanie Harrisa- Benedicta
(PWE= masa, wzrost,
wiek, płeć)
• >25rż zapotrzebowanie spada o 7,5% na 10 lat
– swoiste dynamiczne działanie pokarmów
10% wartości energetycznej pokarmów, najwięcej
białka- 30%
– praca fizyczna - + 30, 50, 100% PWE
– termogeneza
– wzrost, wytwarzanie zapasów:
• węglowodany- glikogen (200g- zapas na 6-12h)
• białko (4-6kg) - zapas na 10-12 dni
• tłuszcze- 12-15kg- zapas na 10-25dni

• Zmiany zapotrzebowania na
składniki pokarmowe
– czynniki fizjologiczne-
wzrost, aktywność
fizyczna, ciąża, karmienie, starzenie
– skład diety- biodostępność
(związki
wiążące- kwas szczawiowy, fitynowy,
askorbinowy, leki);
– droga podania i rozkład czasowy
(sole
mineralne, aminokwasy)
– choroba- zmiana zapotrzebowania
(wzrost, spadek) lub zmiana tolerancji
(zzw)

Przyczyny niedożywienia -
spadek "dowozu"
• rozwój jadłowstrętu (zaburzenia łaknienia)
• głodzenie, posiłki ubogoenergetyczne, (także
jatrogenne- przygotowanie do badań
diagnostycznych, operacje!!!), niesmaczne posiłki,
otoczenie
• trudności w jedzeniu (brak zębów, zaburzenia
połykania, duszność, nudności)
• zaburzenia wchłaniania (uszkodzenie trzustki, dróg
żółciowych, kosmków, przyspieszona perystaltyka)
• stany po resekcji (żołądek, jelito czcze, jelito kręte,
jelito grube)
• leczenie farmakologiczne (wiązanie- żywice,
sucralfat), zmiany metabolizmu (leki p-
padaczkowe); zmiany łaknienia (teofilina, digoxin),
zmiany smaku (propylotiouracyl, ACEI),
• alkohol- wit. B1, foliany, B12 + wiele leków

• wzmożony metabolizm
– energia: gorączka 13%PWE/1st.C, zakażenie, uraz
(40-100% PWE), hemoliza, rak, nadczynność
tarczycy - 10-100%PWE-
– białko- 2g/kg/d- zakażenie, złamania, zabieg
chirurgiczny, 2-3g/kg/d- oparzenie, wielokrotne
złamanie;
– przeżycie pierwotnie zdrowej osoby bez jedzenia-
70 dni, po urazie- 2 tyg.!
• utrata składników odżywczych
– oparzenia, utrata krwi,
– odsysanie treści żołądkowej,
– biegunka, enteropatia wysiękowa, cukrzyca,
białkomocz
– leki: uszkodzenie p.pok. i krwawienia (utrata Fe),
utrata elektrolitów
Przyczyny niedożywienia –
wzrost zużycia

Skład jakościowy
• woda –
– 1-1,5ml/1kcal
– 30-35ml/kg m.c;
– 1500ml – (mc-20)x20;
– bilans : wydalanie= 50-100ml z kałem (biegunka !), 500-1000ml
parowanie (200-500ml/1 stopień C), 1000ml z moczem [mV= (30-
xx)*100],
• białko-
– energia (4kcal/1g) + niezbędne aminokwasy (wartość
biologiczna),
– 0,8-1g/kg/d, minimalnie 50-70g /d , max. 16-18g azotu/d
– 1g azotu= 6,25g białka = 25g tkanki mięśniowej;
– konieczna podaż energii- 25-35kcal/1g białka;
– utrata dobowa- 8-11g azotu na dobę
• tłuszcze – 9 kcal/ g, 30% energii, 1/3 nasyconych
– 1g/d kwasu linoleinowego (omega-3- profilaktyka 20g/d)
• węglowodany - energia, 50-60% zapotrzebowania
energetycznego
• sole mineralne i witaminy

Ocena stanu odżywienia
• równowaga energetyczna
• równowaga białkowa
• równowaga w zakresie mikroskładników
• Metody oceny:
– wywiad żywieniowy
– badania antropometryczne
– badania biochemiczne
– badania immunologiczne

Wywiad
• objawy ogólne
(masa ciała, osłabienie,
męczliwość, spadek libido, depresja, apatia,
niedokrwistość, upośledzenie gojenia ran,
obrzęki, zaniki mięśniowe, zanik tkanki
podskórnej, zmniejszenie sprawności
psychomotorycznej)
• objawy niedoborowe
(suchość, skóry, kurza
ślepota, skaza, obrzęki, zaburzenia odporności,
osłabienie siły mięśniowej, parestezje)
• ustalenie przyczyny
(wywiad kliniczny,
dietetyczny, socjalny)
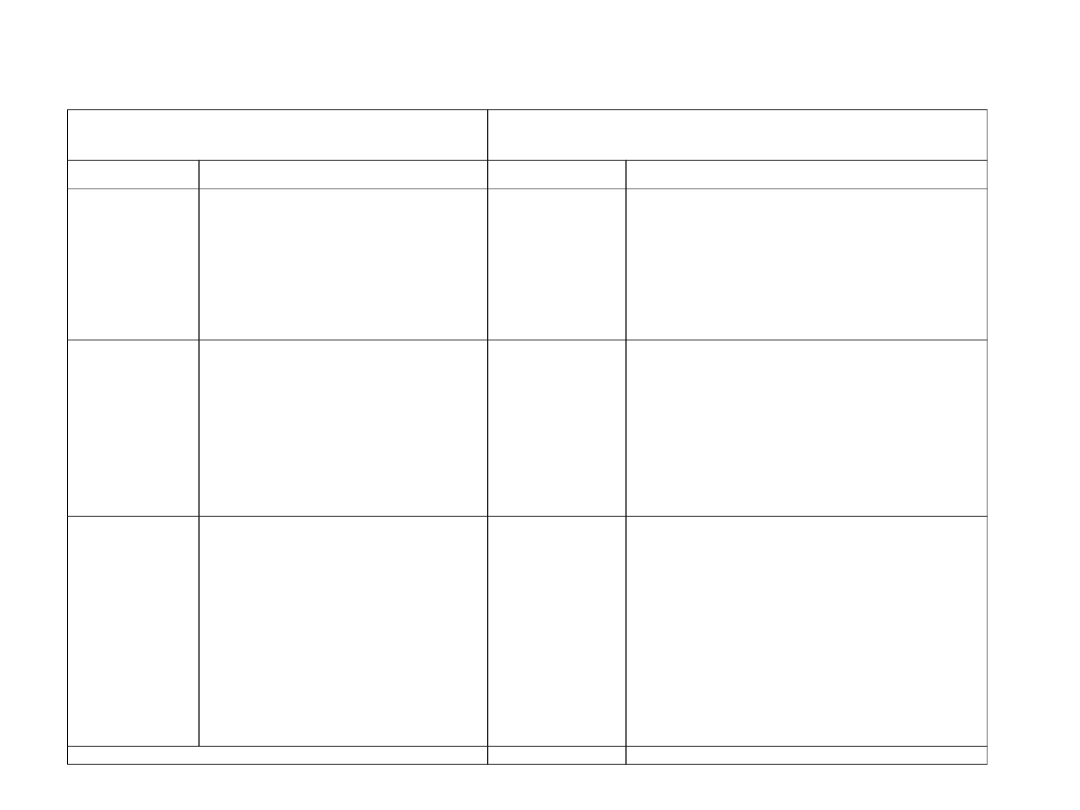
Pogorszenie stanu odżywienia
Nasilenie choroby (zwiększenie
zapotrzebowania)
Brak=0
Prawidłowy
Brak=0
Zwykłe zapotrzebowanie
Lekkie=
1
* utrata wagi ciała >5%
w okresie 3 m-cy lub
* spożycie pokarmu 50-
75% potrzeb w okresie
poprzedzającego
tygodnia
Lekkie=
1
Złamanie uda, radioterapia,
choroby
przewlekłe
u
chorych
z
ostrymi
powikłaniami
(marskość,
POCHP)
Średnie
=2
* Utrata wagi ciała >5%
w okresie 2 m-cy lub
* BMI 18,5-20,5 + zły
stan ogólny
* spożycie pokarmu 25-
50% potrzeb w poprzedz.
tyg.
Średnie
=2
Rozległe operacje brzuszne,
udar mózgu
Chory w wieku podeszłym
Pooperacyjna niewydolność
nerek
Chemioterapia
Ciężkie
= 3
*
Utrata wagi ciała
>5% w okresie 1 m-ca
lub
* BMI <18,5 + zły
stan ogólny
* spożycie pokarmu 0-
25%
potrzeb
w
poprzedz. tyg.
Ciężkie=
3
Uraz głowy
Przeszczep szpiku
Chorzy na OIOM
SUMA:
Formularz przesiewowej oceny ryzyka związanego z
niedożywieniem NRS 2002
Objaśnienia: Wybierz stopień nasilenia zaburzeń odżywienia i ciężkości
choroby, a następnie zsumuj punkty; Wynik- > 3- wskazane leczenie
żywieniowe, < 3- profilaktyka

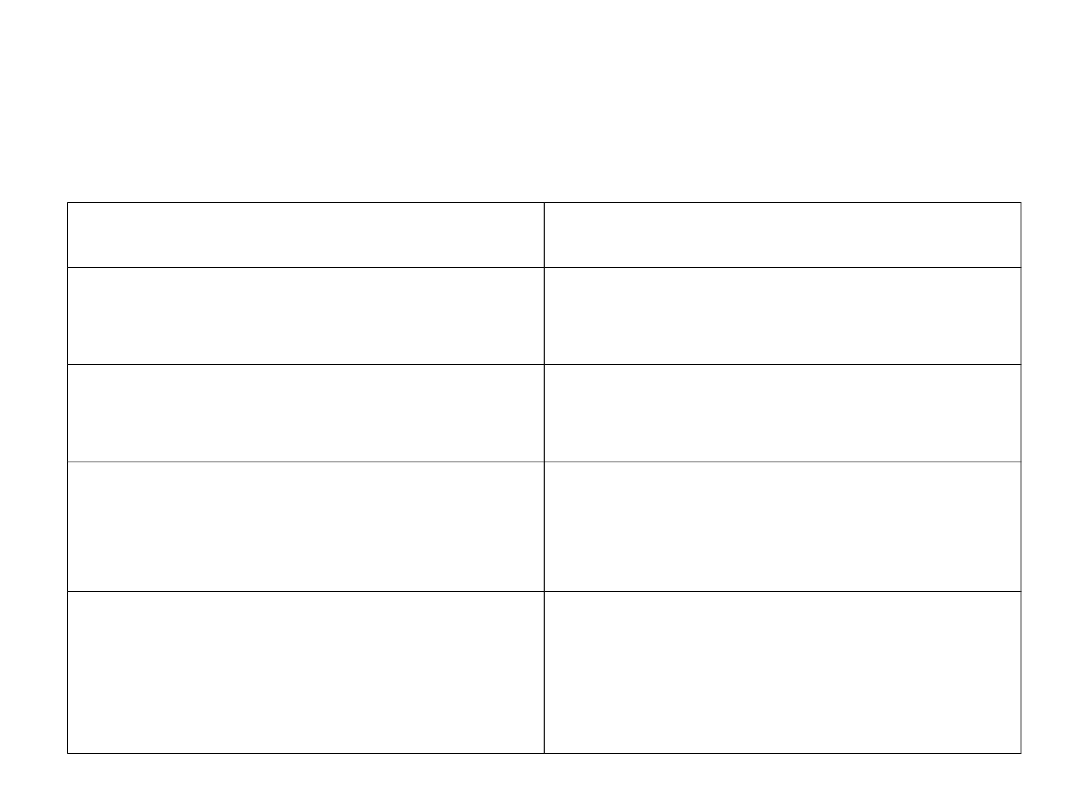
Wywiad
zmiany masy ciała- utrata wagi ciała w ciągu ostatnich 6 m-cy ....................kg .....................%
-zmiana masy ciała w ciągu ostatnich 2 tygodni
-О zwiększenie О bez zmian О zmniejszenie
Zmiany w przyjmowaniu pokarmów w porównaniu z okresem wcześniejszym
О bez zmian О zmiany : czas trwania ..........tyg.
Rodzaj diety: О zbliżona do optymalnej, oparta na pokarmach stałych
О kompletna dieta płynna
О hipokaloryczna dieta płynna
О głodzenie
Objawy ze strony przewodu pokarmowego (utrzymujące się od 2 tygodni)
О brak objawów О nudności О wymioty О biegunka О anoreksja
Wydolność fizyczna
О bez zmian О zmiany: czas trwania ............ tyg.
Rodzaj: О pracuje w zmniejszonym zakresie
О chodzi
О leży w łóżku
Choroba a zapotrzebowanie na składniki odżywcze (zmiany zapotrzebowania metabolicznego,
narażenie na stres0
О brak О mały О średni О ciężki
Badanie fizykalne (dla każdego badania określ stopień zaawansowania):
0- brak, 1- lekki, 2- średni, 3- ciężki
О utrata tkanki tłuszczowej podskórnej (nad mięśniem trójgłowym i na klatce piersiowej)
О zanik mięśni (czworogłowy, naramienny)
О obrzęk nad kością krzyżową
О obrzęk okolicy kostek
О puchlina brzuszne (ascites)
SGA. Określ stopień zaawansowania
О prawidłowy О podejrzenie niedożywienia О wyniszczenie duże ryzyko niedożywienia-О
Subiektywna Globalna Ocena Stanu odżywienia (SGA) wg
Detskye’go

Badanie przedmiotowe
• diagnoza niedożywienia
– antropometria: BMI, WHR, obwód pasa
– grubość fałdu skórnego
• objawy niedożywienia
– skóra – suchość, obrzęki, skaza, przeczosy
– układ krążenia- bradykardia, RR
– układ oddechowy – tachypnoe, zakażenia
• diagnoza przyczyny stanu
– wkłucia, neo,

Badania dodatkowe
• równowaga azotowa= [spożycie
białka(g)/6,25] - azot mocznika(g z DZM) +
2,5g
• stężenie albumin (<3,4g/dl, <2,5- ciężkie)
T1/2= 18-21 dni
• liczba limfocytów we krwi obwodowej (N:
>1500/mm3, 1200- 800/mm3)
• niedokrwistość normocytarna,
normobarwliwa
• składniki mineralne (PO4, Mg, Ca, K, Fe)
• lipidy, TSH, T3, wzrost rT3
• markery nowotworowe

Leczenie żywieniowe-
wskazania
• U pacjentów z niedożywieniem
– BMI<18,5
– utrata >10% w ciągu ostatnich 3-6m-cy
– BMI<20 i niezamierzona utrata >5% w 3-6m-
cy
• U pacjentów z grupy ryzyka
– niespożywanie posiłków >5 dni
– spożywanie < połowy zwykłej objętości
posiłków przez 10 dni (kroplówki)
– stany upośledzonego wchłaniania
– stany zwiększonego katabolizmu (uraz,
oparzenie, zakażenie, operacja,itd.)
– nadwaga > 120%

Leczenie niedożywienia
• Leczenie choroby podstawowej
– przyczynowe - leczenie zakażenia,
nowotworu, odstawienie leków, dieta
eliminacyjna (alergia pokarmowa,
celiakia, nadmiar tłuszczu)
– objawowe (leki przeciwgorączkowe,
poprawiające łaknienie, smak potraw, p-
biegunkowe)
• Leczenie żywieniowe

Schemat decyzyjny
• diagnoza-
niedożywienie lub jego ryzyko (wyjściowy stan
odżywienia, katabolizm)
• czy leczenie żywieniowe poprawi rokowanie i jakość życia?
• korzyść vs. ryzyko ; korzyść vs. koszty
• zapotrzebowanie-
ilościowe i jakościowe (energia,
białko)
• droga
(doustna, dojelitowa, pozajelitowa)
• czas
– krótki – minimum 7-15 dni (30 dni- wyniszczenie)
– długi
• cewnik przezskórny, kanałowa linia zewnętrzna, podskórny port
do wlewów,
• zgłębnik vs. przetoka odżywcza
• dostęp-
możliwość uzyskania i utrzymania
• sposób podawania
(bolus, wlew ciągły, pompa
perystaltyczna, objętość porcji, domowe CŻP)

uwzględnić
• zanik śluzówki spadek wydzielania
enzymów trzustkowych i jelitowych
biegunka osmotyczna niedożywienie
• współistnienie niedoborów
witaminowych i elektrolitowych
• osmolarność pokarmów (dodatnie
kleju ryżowego zamiast glukozy
zmniejsza osmolarność)
• edukacja, IQ, rehabilitacja, pomoc
psychospołeczna

Postępowanie żywieniowe
• wspomaganie
– pomaganie przy jedzeniu, większe porcje, więcej kalorii
– doustne suplementy (odżywki), preparaty witaminowe
– diety standardowe, zmiana konsystencji, składu
– poprawa łaknienia
– nie- anaboliki (androgeny, STH), aminokwasów
• żywienie dojelitowe
– dysfagia, oparzenia skóry, choroby jamy ustnej
– po resekcji jelita (pozostało >100cm jelita)
– przetoki jelitowo- skórne (<500ml/dobę)
– polimeryczne, peptydowe, elementarne, cząstkowe,
zmodyfikowane / normo- hiperkaloryczne /
• żywienie pozajelitowe (drogą obwodową,
centralną)
– niedrożność, zespół krótkiego jelita, po operacjach
– przetoki jelitowo- skórne , niedożywienie przed operacją
– ciężkie OZT, wzjg, ch. L-C, chemioterapia

Żywienie dojelitowe
• 70-75% odżywania nabłonka zanik
• glutamina, krótkołańcuchowe kwasy tłuszczowe,
nukleotydy- rola w utrzymaniu ciągłości jelit
brak zanik
• stymuluje wydz. soków trawiennych (HCl-
bariera przeciwzakaźna)
• zapewnia ciągłość jelit (trzewny przepływ krwi,
aktywność neuronów, p-ciała IgA, hormony
jelitowe, EGF- działanie troficzne) bariera
jelitowa translokacja bakteryjna, posocznica,
niewydolność wielonarządową,
• łatwiejsze, bezpieczniejsze,
• 10x tańsze od pozajelitowego

Zasady żywienia
dojelitowego
• cewnik - płukać po każdym podaniu;
• przed podaniem każdej porcji należy sprawdzić, położenie
cewnika i ewentualne zaleganie żołądkowe;
• preparaty- 300- 390mOsm/l
• sposoby-
– porcje- 200-300ml (przez 40min),
– mikroporcje 50-100ml,
– ciągły wlew (metoda grawitacyjna lub pompa FLOCARE 800) 10-
20ml/h ->> 120-150ml/h; z przerwą 4-6godz. w nocy,
• początkowo- połowa porcji - 0,3- 0,5kcal/ml potem zagęszczać
do 1kcal/ml, zwiększając szybkość podawania i objętość,
• wymiana: cewnik poliuretanowy- 6 tyg., poliwinylowy- co 10dni ;
• udrażnianie cewnika po ewentualnym zatkaniu- enzymy
trzustkowe + NaHCO3, Pepsi- Cola lub Coca-Cola,
• leki- tabletki rozkruszone, po przerwaniu diety, wypłukaniu,
powinny być popłukane, ewentualnie podawanie podjęzykowe,
• w drodze doustnej- preparaty przemysłowe można dodawać do
zwykłej diety, poprawiać smak sokami (Nutrison, pepti2000)
• wyłącznie przez zgłębnik- Peptisorb, Stresson,

Podział diet
• polimeryczne (pełne białko kazeiny, białko jaja,
soi, mleka; węglowodany- skrobia,
oligosacharydy, tłuszcze z soi, MCT, - NUTRISON;
NUTRIDRINK
• diety peptydowe - hydrolizaty białkowe
(Peptisorb)
• elementarne- oligomeryczne- białko pod
postacią aminokwasów, oligopeptydów,
(PEPTISON, PEPTISORB, PEPTI-2000 Variant)
• normokaloryczne (1kcal/1ml- NUTRISON
standard), hiperkaloryczne (1,25- 1,5kcal/1ml-
NUTRISON Energy Plus, NUTRIDRINK, STRESSON);
• normobiałkowe, bogatobiałkowe (STRESSON-
24%, 7,5g/100ml);
• bezresztkowe, ubogoresztkowe,
bogatoresztkowe (NUTRISON multi fibre),

Diety zmodyfikowane
• cukrzycowa,
• niewydolność nerek, wątroby,
• oddechowe- bogatotłuszczowe,
• trzustkowe- niskotłuszczowe, MCT (Peptison,
Peptisorb; Ovita Nutricia),
• bezglutenowe (PEPTISORB, NUTRISON, NUTRIDRINK)
• diety cząstkowe-
– Protifar- 88,5g białka w 100g (1 miarka- 2,5g= 2,2g
białka)
– Fantomalt- 95g węglowodanów w 100g,
• z dodatkiem substancji immunologicznie
czynnych
– w jelicie 50% komórek odpornościowych,
– 18% ogólnej produkcji immunoglobulin, cytokiny
– glutamina, arginina, nukleotydy RNA, włókna pokarmowe
(Stresson- Ovita Nutricia);

Modyfikacje diet
• dieta hiperkaloryczna- pacjenci w stanie hiperkatabolizmu,
lub z reżimem płynowym,
• duża zawartość białka (>20% kalorii)- niedożywienie
białkowe, odleżyny,
• z zawartością związków immunologicznie czynnych
(glutamina, nukleotydy, aminokwasy siarkowe), także
wzrost kwasów omega3 (ryby), i spadek omega6-
zaburzenia odporności, choroby autoimmunologiczne
• wzrost zawartości aminokwasów rozgałęzionych, spadek
aromatycznych - niewydolność wątroby
• mała zawartość białka, potasu, fosforu, magnezu, witamin,
wzrost zawartości niezbędnych aminokwasów-
niewydolność nerek
• ubogotłuszczowa + MCT - zaburzenia wchłaniania tłuszczy
• wzrost zawartości tłuszczu- (>40% kalorii)- niewydolność
oddechowa całkowita, pCO2
• duża ilość minerałów- biegunki, odleżyny
• błonnik- biegunki/ zaparcia, cukrzyca, zespół poresekcyjny

Powikłania żywienia
dojelitowego
• Związane ze zgłębnikiem (< lub > 6 tyg.)
– uszkodzenie nosa, gardła, oskrzela, krwotok,
– niedrożność cewnika
• Związane z żywieniem
– zachłyśnięcie
– zapalenie przełyku
– nietolerancja- biegunka, wymioty, nudności
• Metaboliczne
– zespół ponownego odżywienia
– hiperglikemia, przewodnienie, zaburzenia
elektrolitowe

Powikłania CŻP
• zależne od cewnika
– krwiak, odma, uszkodzenie tętnicy,
– niedrożność cewnika, zakrzepica
• związane z żywieniem
– sepsa
• metaboliczne
– zespół ponownego odżywienia
– hiperglikemia, przewodnienie, elektrolity
– dysfunkcja wątroby i zastój żółci
(R!- sepsa,
leki, kontaminacja bakteryjna jelita cienkiego, choroba
podstawowa) !
wyrównanie niedoborów !
– niewydolność oddechowa

Zespół ponownego
odżywienia
• zahamowanie aktywności kanałów
błonowych
• niedobory komórkowe K, Mg, P04 żywienie
spadek poziomu w surowicy zaburzenia
rytmu, niewydolność oddechowa, śpiączka
• grupy ryzyka:
– BMI< 16kg/ m
2
– utrata > 15%, brak posiłku przez > 10dni
– niskie poziomy K, PO, Mg przed leczeniem
– nadużywanie alkoholu, cukrzyca (insulina),
chemioterapeutyki, diuretyki, steroidy,
• 5-10kcal/kg/d, elektrolity, witaminy B1 i inne

Leczenie dietetyczne
• droga podawania,
• ilość- objętość, kalorie
• jakość- odpowiednia zawartość
węglowodanów, białka, tłuszczy (w tym
niezbędnych), witamin, soli mineralnych
• postać (stały, papka, płyn),
• częstość i pory podawania
• używki

Zaburzenia czynnościowe
przełyku
• najczęściej droga doustna, rzadko do- i pozajelitowa
• częste (4-5x), w małych ilościach
• wartość kaloryczna- dopasowana do stanu odżywienia i
zapotrzebowania kalorycznego (wg Harris-Benedict) TEE
= REE (płeć, masa ciała, wzrost, wiek) x czynnik stresowy
x czynnik aktywności
• papkowate, półpłynne i płynne
• temperatura- w temperaturze ciała, dobór indywidualny
• unikać składników drażniących (cytrusy, kawa, alkohol,
przyprawy)
• unikanie późnego spożywania posiłków
• szczególne działanie składników pokarmowych
(węglowodany i tłuszcze zmniejszają napięcie LES,
tłuszcze- zwalniają opróżnianie żołądka, sprzyjają
refluksowi alkalicznemu), działanie alkalizujące, działanie
choleretyczne, wzdymające,
• diety zmodyfikowane: Peptison, Nutrison, Peptisorb,
Nutridrink, itd.

Choroby organiczne
przełyku
• jeśli tylko możliwe- żywienie doustne,
• żywienie dojelitowe
– sonda nosowo- żołądkowa,
– nosowo- jelitowa,
– przezskórna endoskopowa gastrostomia,
– chirurgiczna gastro- jejunostomia,
• powikłania-
– mechaniczne- (wysunięcie sondy, odleżyny,
zachłyśnięcie)
– infekcyjne ()
– metaboliczne (biegunki, zaburzenia wodno-
elektrolitowe)
• częściowe lub całkowite żywienie pozajelitowe

Dieta a choroby żołądka
Dowody
Zmniejszenie
ryzyka
Brak
zależności
Wzrost ryzyka
Przekonywując
e
Warzywa
i
owoce
Zamrażanie
Opóźnienie
opróżniania
żołądka
(tłuszcze),
Prawdopodobn
e
Witamina C
Alkohol
(wpust?)
kawa
Czarna herbata
nitraty
Sól,
Solenie
Możliwe
Karotenoidy
Związki
czosnku
Produkty
zbożowe
pełnoziarniste
Zielona
herbata
Cukier
Witamina E
Retinol
Skrobia
Grilowane
mięso i ryby
Niewystarczają
ce
Włókna
roślinne
Selen
Czosnek
Mięso
konserwowe
N-nitrozaminy

Choroba wrzodowa
• wybór pokarmów o krótkim zaleganiu w żołądku
(tłuszcze- wędliny, wieprzowina, baranina),
• potrawy o niewielkim wpływie na wydzielanie żołądkowe
(kawa, także bezkofeinowa, mocna herbata, napoje
alkoholowe, przyprawy, wywary z mięs, rosoły, potrawy
z dużą ilością cukrów prostych),
• ograniczyć składniki pobudzające perystaltykę żołądka:
błonnik (fasola, groch, kapusta, papryka), tłuszcze,
potrawy smażone
• częste przyjmowanie posiłków (5-6 dziennie, co 2-3
godziny)
• kaloryczność diety, wg bilansu energetycznego
• na ogół dobór indywidualny diety (stan ogólny, zwyczaje
żywieniowe)
• ogólnie: preferować potrawy gotowane, duszone, chude
mięsa, pieczywo pszenne, ciasta drożdżowe, warzywa
gotowane (marchew, ziemniaki, buraki, sałata zielona,
• dieta w powikłaniach (krwawienie, perforacja, zwężenie
odźwiernika)- dieta ścisła, dieta papkowata, mielona)

• przyspieszone opróżnianie żołądka niedostateczne
rozdrobnienie pokarmu i wymieszanie z enzymami
trawiennymi niedostateczne trawienie żołądkowe
przechodzenie kwasu do dwunastnicy i jelit zmiana pH
inaktywacja enzymów trzustkowych i jelitowych zzw,
biegunka tłuszczowa zaburzenia wchłaniania witaminy
ADEK osteoporoza, wtórna nadczynność przytarczyc,
skaza krwotoczna
uszkodzenie nabłonka jelitowego nietolerancja laktazy
(mleko) biegunka osmotyczna
szybkie, nie stopniowane przechodzenie hiperosmolarnej
treści z kikuta do jelita osmotyczne „ściąganie” płynu z
przestrzeni naczyniowej i uwalnianie wazoaktywnych
hormonów jelitowych hipowolemia reakcja
adrenergiczna: przelewanie w brzuchu, poty, nudności,
osłabienie, omdlenia poposiłkowe (zespół dumping
wczesny)
Zespoły poresekcyjne-
patofizjologia

Zespoły poresekcyjne-
patofizjologia
szybkie opróżnienie żołądka duży, ale
krótkotrwały wzrost glikemii znaczny wyrzut
insuliny adekwatny do poziomu glikemii
hipoglikemia poposiłkowa (zespół dumping późny)
• niedrożność pętli doprowadzającej
• niedobory witaminy B12, żelaza
• w całkowitej gastrektomii brak wydzielania
kwasu kontaminacja bakteryjna jelita
biegunka tłuszczowa, choleryczna
• możliwość przetok (zespół krótkiego jelita)
• powikłania po wagotomii kamica pęcherzyka
żółciowego, żółciowe zapalenie żołądka, biegunka
po wagotomii

Dieta w zespole
poresekcyjnym
• częste posiłki, małe objętościowo, o gęstej
konsystencji
• ograniczenie podaży jedno- dwucukrów
• ograniczenie objętości płynów przyjmowanych
z posiłkami, powinny być spożywane między
posiłkami, najlepiej 30-60min przed lub po
nim
• test na tolerancję mleka
• powolne spożywanie pokarmów, dokładne
żucie
• obserwacja zmian tolerancji posiłków
• pozycja półleżąca po posiłku.
Mechaniczne
Niemechaniczne
(gastropareza)
Choroba wrzodowa
Zakażenia
lub
zapalenie:
posocznica,
zapalenie
płuc,
zapalenie trzustki
Nowotwory (łagodne, złośliwe),
+ rak głowy trzustki
Zaburzenia
metaboliczne:
kwasica,
hiperkalcemia,
hipokalemia, mocznica
Zapalenie
(ozt,
zapalenie
pęcherzyka
żółciowego,
ch.
Crohna, gruźlica, kiła
Zaburzenia
neurologiczne:
neuropatia cukrzycowa, ch. OUN,
np. choroba Parkinsona, stan po
udarze.
Inne: wrodzona pylorostenoza,
trzustka pierścieniowata, błona
dwunastnicza
i
w
kanale
odźwiernika,
zwężenie
pooperacyjne
Inne:
leki
atropinopodobne,
stres, unieruchomienie, silny ból,
uraz
Zaburzenia opróżniania
żołądka- przyczyny

Zalecenia żywieniowe
• utrzymanie właściwego składu
ilościowego i jakościowego diety
• dieta papkowata, płynna
• pokarmy izotoniczne (hiperosmolarne
hamują opróżnianie)
• unikanie długołańcuchowych tłuszczy
(MCT)
• leczenie choroby podstawowej, cukrzyc,
choroby Parkinsona. +/- prokinetyki
• żywienie enteralne

Żywienie w nowotworach
• należy pamiętać, że większość pacjentów jest
niedożywiona- przyczyna zgonu 20% pacjentów (brak
łaknienia, katabolizm, wzrost zapotrzebowania na białko
i energię);
• wartość kaloryczna-
• skład jakościowy: zaburzenia odporności- omega 3,
arginina, glutamina, nukleotydy
• wspomaganie łaknienia
• zapotrzebowanie białkowo- energetyczne
• forma, stopień rozdrobnienia zależny od możliwości
połykania, drożności przewodu pokarmowego
• jeśli tylko możliwe- żywienie doustne,
• w innych przypadkach - żywienie dojelitowe (sonda
nosowo- żołądkowa, nosowo- jelitowa, przezskórna
endoskopowa gastrostomia, chirurgiczna jejunostomia,


Żywienie w chorobach
wątroby- czynniki
determinujące
• stopień wydolności wątroby (encefalopatia,
żółtaczka, obrzęki, wodobrzusze)
• stopień niedożywienia (brak łaknienia, zaburzenia
trawienia i wchłaniania, zaburzenia metabolizmu
białkowego, energetycznego i azotowego, utrata
białka z po upustach płynu otrzewnowego,
krwawienia, zakażenia, czynnościowe bloki
metaboliczne) masa ciała, poziom białka,
• cholestaza, żółtaczka, krążenie jelitowo-
wątrobowe (PZW, rekonwalescencja po ozw,
toksyczne uszkodzenie wątroby, stłuszczenie
wątroby)

Choroby wątroby- dieta-1
• energia- 35-42kcal/kg
• białko- bogatobiałkowa (odnowa komórek), 15-20% zapotrzebowania
kalorycznego, 2/3 zwierzęcego (mięso, drób, ryby, nabiał, jaja- 2-3
szt. tygodniowo- gdy brak współistniejącej patologii dróg żółciowych i
trzustki, wtedy tylko białko, np. jajecznica na parze) 1,3-1,5g/kg
– przeciwwskazane- sery dojrzewające, topione, pasztety
– mięsa tłuste: baranina, wieprzowina, gęsi, kaczki, flaki, tłuste ryby, zwłaszcza
marynowane i konserwowe,
– dopasować do nasilenia objawów encefalopatii (<20g/d0, bezbiałkowa do 48h)
– neomycyna, laktuloza , kwas glutaminowy, arginina
• tłuszcze- masło, olej sojowy, słonecznikowy, kukurydziany, oliwa z
oliwek, max. 25% zapotrzebowania kalorycznego,
• węglowodany- dobrze tolerowane, 300-400g/d- zboża i ziemniaki,
unikać cukrów prostych, preferowana fruktoza (miód)- 50-70g/d;
– pieczywo- jasne, pszenne, półczerstwe, przeciwwskazany razowy, żytni i zbyt
świeży, ciasto francuskie, groszek ptysiowy, grube makarony,
– dżemy bez pestek,
– p-wsk: frytki, prażynki, ziemniaki smażone, odsmażane, placki ziemniaczane,
– kontrola tolerancji glukozy, glukoneogeneza

Choroby trzustki i dróg
żółciowych
• normokaloryczna, 5 posiłków dziennie
• bogatobiałkowa, 65-90g
• bardziej restrykcyjna pod względem
ilości spożywanych tłuszczy (ser do 3%
tłuszczu, kwaśna śmietana do 10%,
kefir, (do ½ litra dziennie)- 40-50g/d
• węglowodany (osobne zalecenia dla
diety cukrzycowej
• zakazany alkohol,
• dużo antyoksydantów.

Choroby wątroby- dieta-2
• błonnik- (wzdęcia, skłonność do biegunki): wykluczyć: kapusta,
cebula, strączkowe, zmniejszyć chleb razowy, wykluczyć kaszę z
łuskami (jaglaną, tatarczaną)
– p wsk.: rzodkiewki, kalarepa, kalafior, brokuły, kapusta, cebula, czosnek,
strączkowe, grzyby
– czereśnie, gruszki, owoce w skórkach, jagodowe nieprzecierane,
• przyprawy:
– dozwolone: sól, liść laurowy, majeranek, tymianek, wanilia, skórka z cytryny,
bazylia, cząber, cynamon, goździki
– p-wsk.: ocet, papryka, curry, musztarda, maggi
• uzupełniać witaminy A, D, E, K, C, B, PP, Zn
• minerały: ograniczyć sól (5-6g/d), potas (wodobrzusze, obrzeki0
• unikać alkoholu
• 5-6 posiłków dziennie, mniejszych objętościowo
• gotowanie na parze, w wodzie, pieczenie w folii aluminiowej,
woreczkach żaroodpornych, duszenie bez obsmażania na tłuszczu,
zapiekanie pod przykryciem, zagęszczanie zawiesiną z mąki, do
gotowych potraw dodaje się surowe masło, olej,
• żylaki zmiana konsystencji pokarmów: unikanie bogatoresztkowych
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
Wyszukiwarka
Podobne podstrony:
IV lek leczenie wspomagające w onkologii Żywienie
Leczenie+zywieniowe+dla+stud
IV lek leczenie wspomagające w onkologii Żywienie
Leczenie żywieniowe w chorobach wątroby
VIII KRYZYS ZADŁUŻENIOWY LAT 80 - 2012 - dla stud, IV semestr, miedzynarodowe stosunki gospodarcze
LECZENIE ŻYWIENIOWE W CHOROBACH TRZUSTKI
Postępowanie u chorego wymagającego leczenia żywieniowego, Kliniczny zarys chorób
Leczenie żywieniowe w chorobach wątroby
Układ ruchowy IV WL handout
Monitorowanie leczenia żywieniowego wykład 4
Leczenie żywieniowe w chirurgii
IV WL Radiologia- zaliczenie 2005-06, Medycyna, Radiologia
LECZENIE ŻYWIENIOWE
IV WL wyklady 2010 2011
GKs IV WL
więcej podobnych podstron