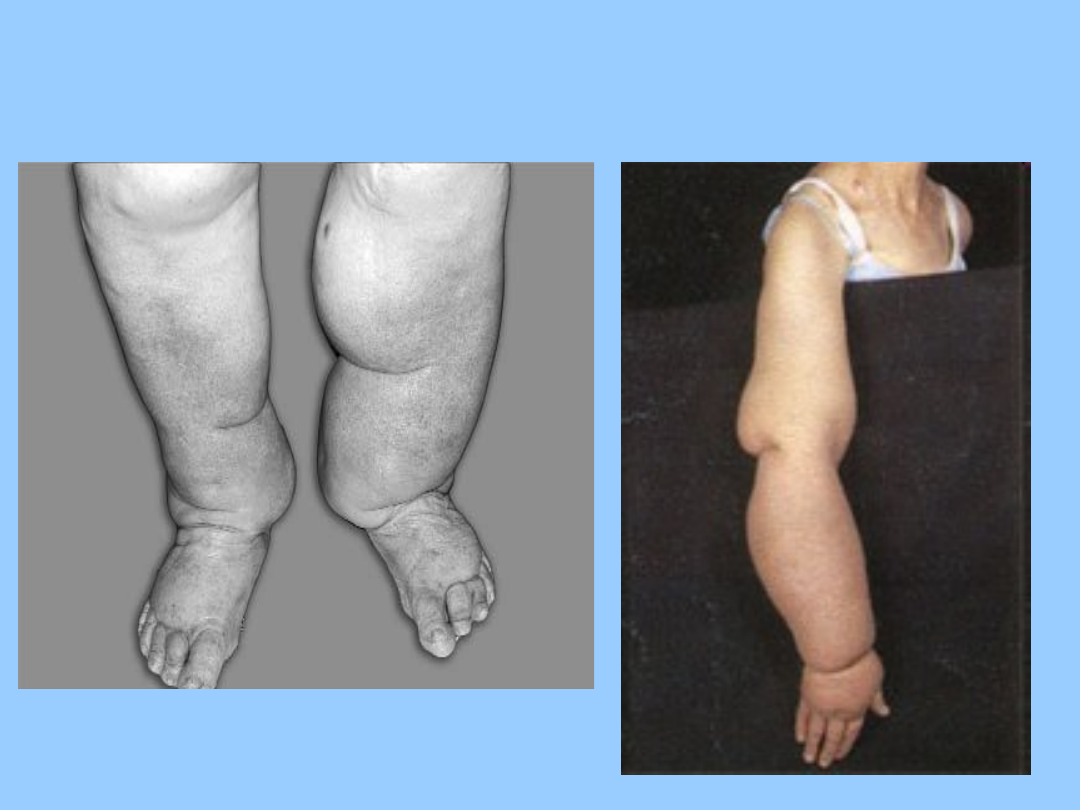
Obrzęki – patomechanizm, fizykalna
terapia przeciwzastoinowa

Fizjologia układu limfatycznego
Barwa chłonki jest zależna od miejsca z którego jest
odprowadzana. Chłonka powstaje z przesączu (ultrafiltracji)
płynu tkankowego z układu naczyń krwionośnych z czego 90%
powraca w procesie resorpcji do układu żylnego zaś 10%
tworzy chłonkę. Ruch chłonki odbywa się dzięki:
ujemnemu ciśnieniu w klatce piersiowej podczas wdechu,
skurczom dużych naczyń limfatycznych (limfangiomotoryka),
w warunkach fizjologicznych częstotliwość może wzrosnąć do
20/min, a ciśnienie w limfangionie z 10 mmHg do nawet 80
mmHg, aktywność skurczowa naczyń limfatycznych jest
również zależ
na od układu autonomicznego,
skurczom mięśni szkieletowych,
działaniu mechanizmu ssącego prądu krwi w miejscach ujścia
naczyń limfatycznych,
pulsacyjnym ruchom tętnic biegnących w ich sąsiedztwie,
substancjom zwiększającym przepuszczalność naczyń
włosowatych,
• substancje wywołujące skurcz mięśni gładkich (↑odpływ
chłonki z jelit).

Przyczyny powstawania obrzęków
1. Wzrost ciśnienia hydrostatycznego:
- utrudniony nawrót żylny,
- zastoinowa niewydolność krążenia,
- zaciskające zapalenie osierdzia,
- uciska lub zablokowanie żył - zakrzepy, ucisk z zewnątrz na
przykład nowotwór, przedłużająca się unieruchomienie w łóżku,
- poszerzenie tętniczek,
- gorąco,
- czynniki neurohormonalne,
2. Zmniejszone ciśnienie osmotyczne osocza:
- zespół nerczycowy,
- marskość wątroby,
- zaburzenia wchłaniania,
- gastroenteropatie z utratą białka,

Przyczyny powstawania obrzęków
3. Zablokowanie odpływu limfy:
- zapalne,
- nowotworowe,
- popromienne,
- pochirurgiczne,
4. Retencja sodu:
- nadmierne pobieranie soli przy
niewydolności nerek,
- zwiększona reabsorpcja sodu w kanalikach
nerkowych (aldosteron),
5. Zapalne:
- zapalenia ostre i przewlekłe,
- angiogeneza (wpływ VEGF).

W Polsce najczęstrzą przyczyną powstawania
obrzęków są przebyte zabiegi mastektomii i
urazy.

Patomechanizm
Choroby nowotworowe – wywoływane przez
utrudniony odpływ chłonki w wyniku resekcji guza
nowotworowego z groźbą przerzutów wraz z
węzłami chłonnymi zazwyczaj pachowe wskutek
mastektomii.
Urazy – obrzęki spowodowane urazem powstają na
skutek stanu zapalnego wywołanego urazem, a w
niewielkim procencie przypadków towarzyszy im
niewydolność żylna (niedomykalność zastawek i
odpływ wsteczny).

Powikłania
• Sporadycznie w zmienionych chorobowo tkankach
rozwija się mięsak limfatyczny
(lymphangiosarcoma) - nowotwór złośliwy o bardzo
złym rokowaniu.
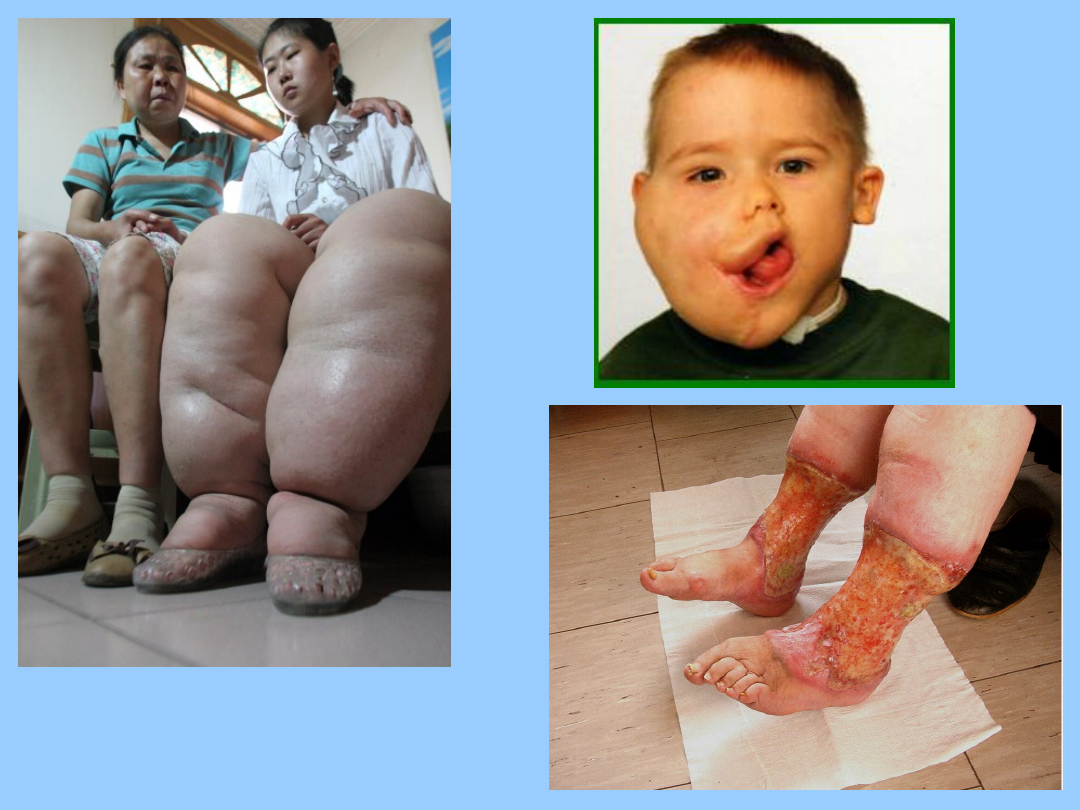
• Limfotok, czyli przeciekanie chłonki przez skórę,
leczy się przez uniesienie kończyny, zapewniające
zmniejszenie ciśnienia hydrostatycznego
• Zastój chłonki powoduje lokalne upośledzenie
odporności, dlatego nawet niewielkie uszkodzenie
ciągłości skóry może spowodować infekcję
• Słoniowacizna - nasilony obrzęk kończyn na
skutek utrudnionego odpływu chłonki (limfy).
Spowodowany zaczopowaniem pni chłonnych,
masywną niedrożnością wezłów chłonnych lub
mniejszychnaczyń limfatycznych.

Kompleksowa terapia
przeciwzastoinowa obejmuje:
1. Manualny drenaż limfatyczny
2. Prewencja, profilaktyka, edukacja pacjenta
3. Pielęgnację skóry
4. Kinezyterapię
5. Kompresoterapię (pończochy, masaż
pneumatyczny)

Manualny drenaż limfatyczny
Polega na przeprowadzeniu masażu stosując
techniki: głaskania, rozcierania koliste i spiralne,
ugniatania, uciski, przy wykorzystaniu znajomości
układu limfatycznego. Wykonuje się go miejscowo
przez około 20-30min. A ruchy prowadzi w bardzo
wolnym tempie aby nie spowodować rozgrzania
tkanek i zwiększenia obciążenia limfatycznego a tym
samym obrzęku. Pozycja dobierana jest w zależności
od opracowywanej części ciała, zaleca się wyższe
ułożenie segmentu zajętego obrzękiem aby poprzez
działanie grawitacji ułatwić odpływ chłonki.

Prewencja, profilaktyka, edukacja
pacjenta
•
- Prowadzić odpowiednią higienę skóry, używając kosmetyków
o odpowiedni natłuszczeniu i zgodnie z PH skóry.
•
- Na obrzękniętej kończynie nie mierzyć ciśnienia krwi, nie wykonywać
pobierania krwi, iniekcji i wlewów kroplowych.
•
- Nie nosić obcisłej bielizny - biustonosz, majtki.
•
- Utrzymywać odpowiednią masę ciała, stosować odpowiednio urozmaiconą dietę -
ubogą w sól kuchenną, bogatą w warzywa i owoce.
•
- Unikać zadrapań, ran i podrażnień skóry na obrzękniętej kończynie
(skóra to brama dla wszelkich infekcji, drobnoustrojów, wirusów, bakterii).
Chronić się przed ukąszeniami insektów oraz zwierząt domowych.
•
- Nie narażać się na działanie wysokich temperatur, unikać opalania się oraz
korzystania z sauny.
•
- Po zabiegu manualnego drenażu z bandażowaniem wykonywać ćwiczenia
ruchowe i w opatrunku wykonywać wszystkie, możliwe do wykonania, czynności
życia codziennego.
•
- Wykonując ćwiczenia fizyczne należy unikać dużych wysiłków,w ciągu dnia
pamiętać o wykonywaniu ćwiczeń, noszeniu specjalistycznej odzieży
kompresyjnej; ( rękawy, rękawiczki, pończochy, podkolanówki, rajstopy,
skarpetki).
•
- W nocy przyjmować pozycje drenażowe, układając obrzękniętą kończynę na
podwyższeniu, wspomagając odpływ chłonki i nie zapominać o bandażowaniu.
•
- Systematyczna kontrola palpacyjna ( dotykiem) własnego ciała oraz
przynależnych do obrzękniętej kończyny, regionalnych węzłów chłonnych, węzły w
dole nadobojczykowym, w. przy- i za-uszne, podżuchwowe, w. pachowe, w.
pachwinowe.

Pielęgnacja skóry
Polega na stosowaniu specjalnych
kosmetyków, balsamów hipoalergicznych
o neutralnym pH, ochronę skóry przed
zadrapaniami, ukąszeniami, grzybicą
ponieważ nawet najmniejsze uszkodzenie
skóry w okolicy obrzęku może prowadzić do
infekcji
i pogorszenia stanu obrzęku i pacjenta ze
względu na zmniejszoną odporność

Kinezyterapia
Ma ona na celu aktywizację pompy mięśniowej i
ułatwienie oraz przyśpieszenie odpływu chłonki, a
także poprawę upośledzonej ruchomości w
stawach ograniczonych przez obrzęk. Są to
głównie ćwiczenia ruchu zgięcia i wyprostu w
dystalnych stawach kończyn.

Kompresoterapia
Obejmuje ona stosowanie bandażowania wielowarstwowego na
co dzień,
a także w celu podtrzymania efektu terapeutycznego MDL. Ze
względu na trudności
w dokładnym dostosowaniu ucisku i niekiedy nierównym
przyleganiem bandaża najlepszym rozwiązaniem jest
stosowanie rękawów i pończoch elastycznych sklasyfikowanych
w różne klasy w zależności od stopnia ucisku. Najlepsze
pończochy szyte są indywidualnie na nogę chorego i
umożliwiają najlepsze dopasowanie ucisku (zmniejszanie się w
kierunku dogłowowym) do stopnia obrzęku i kształtu kończyny.
Konieczność noszenia ich w ciągu całego dnia potrzebna jest
okresowa ich wymiana (rozciąganie elastycznych włókien) wraz
ze zużyciem i cofaniem się obrzęku.
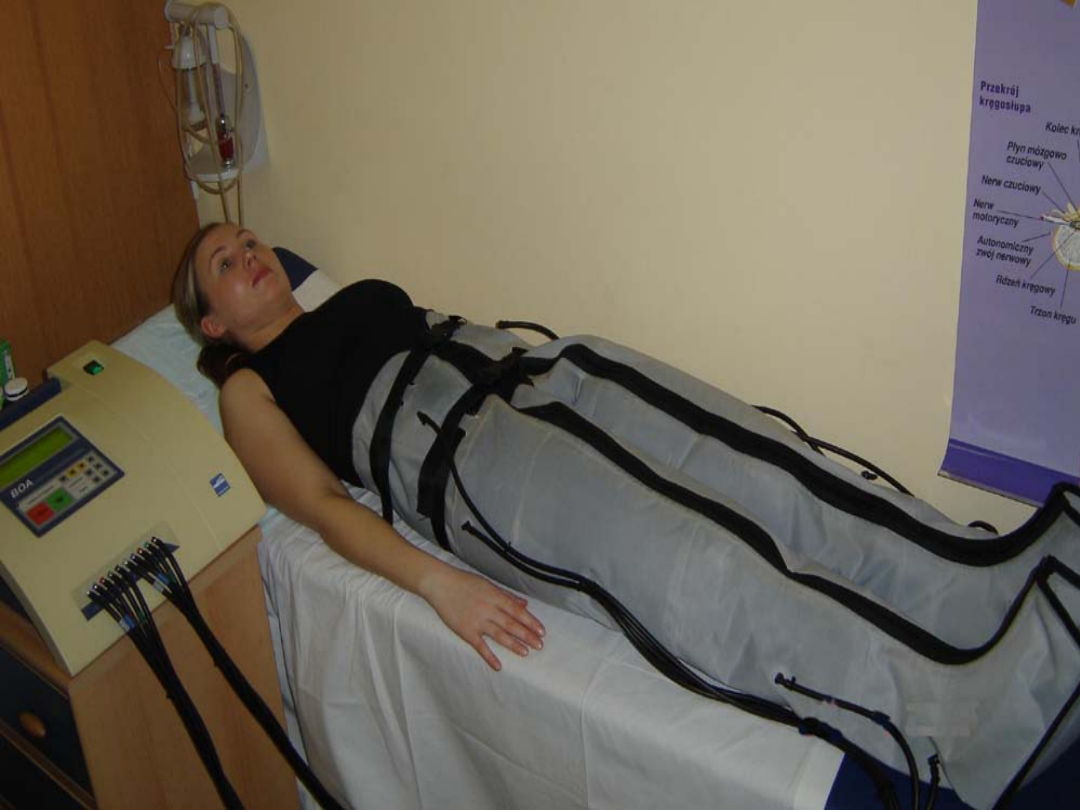
Inną metodą kompresoterapii jest przerywany masaż
uciskowy wykonywany za pomocą mankietów jedno- lecz
najlepiej wielokomorowych, które naprzemiennie napełniane
powietrzem atmosferycznym zaczynając od komór
proksymalnych powodują zwiększenie przepływu krwi i limfy.
Podczas badań przeprowadzonych
w klinice Reh-Med. w Katowicach na 123 osobach po skręceniu
stawu skokowego
z występującym obrzękiem pourazowym po zastosowaniu
przerywanego masażu uciskowego odnotowano znaczną
redukcję bólu i obrzęku.

Przerywany masaż uciskowy
Polega na założeniu na kończynę chorą mankietu
składającego się z jednej lub wielu komór
wypełnianych podczas zabiegu w celu
przepchnięcia płynu tkankowego.
Do wskazań jego stosowania należą:
• obrzęki o różnej etiologii
• obrzęki kończyny górnej po mastektomii
• obrzęki pourazowe (zazwyczaj skręcenie stawu
skokowego
• leczenie niewydolności limfatycznej (nabytej i
wrodzonej)
• profilaktyka leczenia zakrzepicy żylnej
• owrzodzenia żylne goleni

Przerywany masaż uciskowy c. d.
Wg większości autorów najwłaściwszym jest
stosowanie masażu o fazie podciśnienia między 60
a 130 mmHg w czasie trwania 40-50 sekund oraz o
fazie nadciśnienia od 80 do 150 mmHg w czasie
trwania 30-40 sekund. Przechodzenie z fazy
dekompresji do fazy kompresji odbywa się
stopniowo w sposób ciągły i trwa w zależności od
maksymalnej wartości ciśnienia między 1-2 minuty.
Czas całego zabiegu wykonywanego na kończynie
to 10-15 minut. W zależności od precyzyjności
wskazań (dawki, czas zabiegu itp.) parametry
mogą ulegać zmianie.

Elektrostymulacja
Nowopowstałą metodą jest metoda stymulacji mięśni
gładkich naczyń limfatycznych za pomocą aparatu
Limpha Vision generowane są 2 rodzaje impulsów
monofazowych o przebiegu trójkątnym i czasie
trwania impulsu 2ms lub 6ms i czasie trwania
przerwy 500ms. Częstotliwość wynosi 1,90 Hz i 1,50
Hz i odpowiada automatyzmowi mięśni gładkich
limfatycznych. Do wywoływania perystaltycznych
skurczów wykorzystano cyklicznie powtarzaną
zmienną polaryzację impulsów stymulujących (ciągi
impulsów. Poza bezpośrednim stymulowaniem mięśni
dodatkowo aktywizuje autonomiczny uklad nerwowy
i zarazem naczynia limfatyczne. Dużą rolę odgrywa
także postymulacyjne rozluźnienie dużych grup
mięśniowych co także działa pozytywnie na
utrudniony odpływ żylny i limfatyczny.

Metodyka zabiegu elektrostymulacji
Podstawowe znaczenie dla zabiegu elektrostymulacji układu
naczyń limfatycznych ma ułożenie elektrod. Aparat Limpha
Vision ma dwa obwody elektroterapeutyczne , zatem
wykorzystać można jedną lub dwie pary elektrod. Stymulacje
przeprowadza się z zastosowaniem 5 podstawowych układów
terapeutycznych ( ułożenie elektrod) .
W przypadku chorób przewlekłych zagrażających
wystąpieniem zaburzeń w przepływie limfy zalecane są przez
producenta tzw. ułożenia do stymulacji profilaktycznej . W
takich przypadkach ułożenie elektrod głównie obejmuje obszar
anatomiczny objęty procesem chorobowym np.kregosłup,
bark , brzuch lub też ułożenie do stymulacji dużych naczyń i
pni limfatycznych. Poza odpowiednim ułożeniem elektrod przy
stymulacji bardzo ważny jest dobór dawek prądowych.
Natężenie prądu stymulacji należy wolno zwiększać aż do
momentu kiedy pacjent zaczyna odczuwać lekkie wewnętrzne
drgania czy też pojedyncze lekkie uderzenie prądu. Takie
odczucia odpowiadają pobudzeniu układu limfatycznego.
W przypadku ostrych stanów pourazowych w sporcie
elektrostymulację wykonujemy od 2 do 4 zabiegów dziennie, aż
do cofnięcia się ostrych objawów.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
Wyszukiwarka
Podobne podstrony:
Fizykalne zabiegi przeciwzapalne
Fizykalne zabiegi przeciwzapalne
Kwas azelainowy - terapia przeciwtrądzikowa, Studium kosmetyczne, Pracownia kosmetyczna
terapia przeciwobrzękowa, Materiały od P.Trybulskiego, materiały dla lekarzy
Terapia przeciwkrzepliwa2010
Fizykalne zabiegi przeciw zapalne
Nowe terapie przeciwko pasożytom
2008 01 Podstawy terapii przeciwzastoinowej dla pacjentow w warunkach domowych
Terapia przeciwzapalna
Metody oceny efektów fizjoterapeutycznej terapii przeciwobrzękowej w praktyce
Wytyczne terapii przeciwzakrzepowej z powodu FA u chorych z OZW
Terapia przeciwpłytkowa kwasem acetylosalicylowym u pacjentów poddawanych operacji pomostowania aort
Fizykalne zabiegi przeciw zapalne
Fizykalne zabiegi przeciwzapalne
więcej podobnych podstron