
ZABURZENIA
WZRASTANIA
WEWNĄTRZMACICZNEG
O PŁODU
prof. Marek Kulikowski
Klinika Perinatologii AMB

ZABURZENIA WZRASTANIA
WEWNĄTRZMACICZNEGO
PŁODU
Hipotrofia
Makrosomia

PŁODY HIPOTROFICZNE - SGA
(SMALL FOR GESTATIONAL AGE)
Płody których oceniana
masa znajduje się poniżej
10 centyla dla określonego
wieku ciążowego.

PŁODY HIPERTROFICZNE -
LGA
(LARGE FOR GESTATIONAL AGE)
Płody których oceniana masa
znajduje się powyżej 90
centyla dla określonego
wieku ciążowego.

MAKROSOMIA
MAKROSOMIA
Obwód brzuszka (AC) - najczulszy
wskaźnik makrosomii
Gruba tkanka podskórna wokół
główki brzucha i uda
Płody makrosomiczne > 4000 g
Cukrzyca ciężarnych

MAŁY PŁÓD
Hipotrofia ?
Mały potencjał
genetyczny ?
Młodsza ciąża niż
wynikałoby to z OM ?

WEWNĄTRZMACICZNE
OPÓŹNIENIE WZRASTANIA
PŁODU (IUGR)
Zwiększona zachorowalność i
śmiertelność u płodów z IUGR
Po urodzeniu około 50% noworodków
choruje na:
–
zapalenia płuc,
–
zaburzenia neurologiczne
–
zaburzenia metaboliczne

WEWNĄTRZMACICZNE
OPÓŹNIENIE WZRASTANIA
PŁODU (IUGR)
Hipotrofia symetryczna
Hipotrofia
niesymetryczna

IUGR SYMETRYCZNE
WYSTĘPUJE W 25 - 35 % IUGR
ZMNIEJSZENIE WSZYSTKICH
WYMIARÓW
WYSTĘPUJE PRZED 26 TYG CIĄŻY
JEŻELI NIE ZNAMY TERMINU O.M.
- TO BYWA NIEROZPOZNANE

PRZYCZYNY HIPOTROFII
SYMETRYCZNEJ
ZABURZENIA CHROMOSOMALNE
(TRISOMIE)
DUŻE WADY WRODZONE
(NP. DYSPLAZJA KOSTNA)
WRODZONE INFEKCJE PŁODU
(TORCH)
ZAKAŻENIA MATKI

IUGR NIESYMETRYCZNE
WYSTĘPUJE W 65 - 75 % IUGR
ZMNIEJSZENIE WYMIARU TUŁOWIA W
STOSUNKU DO GŁOWY
(CENTR. KRĄŻENIA)
WYSTĘPUJE PO 30 TYGODNIU

PRZYCZYNY HIPOTROFII
NIESYMETRYCZNEJ
A) MATCZYNE
- NIEDOŻYWIENIE,
UŻYWKI, NIKOTYNIZM, NADCIŚNIENIE,
NIEDOKRWISTOŚĆ, JAWNA CUKRZYCA,
WADY ROZWOJOWE MACICY
B) ŁOŻYSKOWE
–
–
PRZEDWCZESNE STARZENIE ŁOŻYSKA
–
PRZEDWCZESNE ODDZIELENIE ŁOŻYSKA,
–
KRWIAKI, NACZYNIAKI, ZAWAŁY

PARAMETRY UŻYWANE
W OCENIE ROZWOJU CIĄŻY
Ocena pęcherzyka ciążowego (GS)
Długość ciemieniowo - siedzeniowa (CRL)
Wymiar dwuciemieniowy (BPD)
Długość kości udowej (FL)
Obwód głowy płodu (HC)
Obwód brzucha płodu (AC)
Całkowita objętość wewnątrzmaciczna (TIUV)
Objętość płynu owodniowego (AFV)
Ocena łożyska
I TR.
II i III
TR.

CRL
Najbardziej przydatny pomiar w ocenie
wieku ciążowego w I trymestrze.
Wiek ciążowy ustalony na podstawie
tego parametru nie powinien być
zmieniany w późniejszym okresie
ciąży.
Wykrywanie wczesnego IUGR w
przypadku aneuploidii już w 11 tyg.
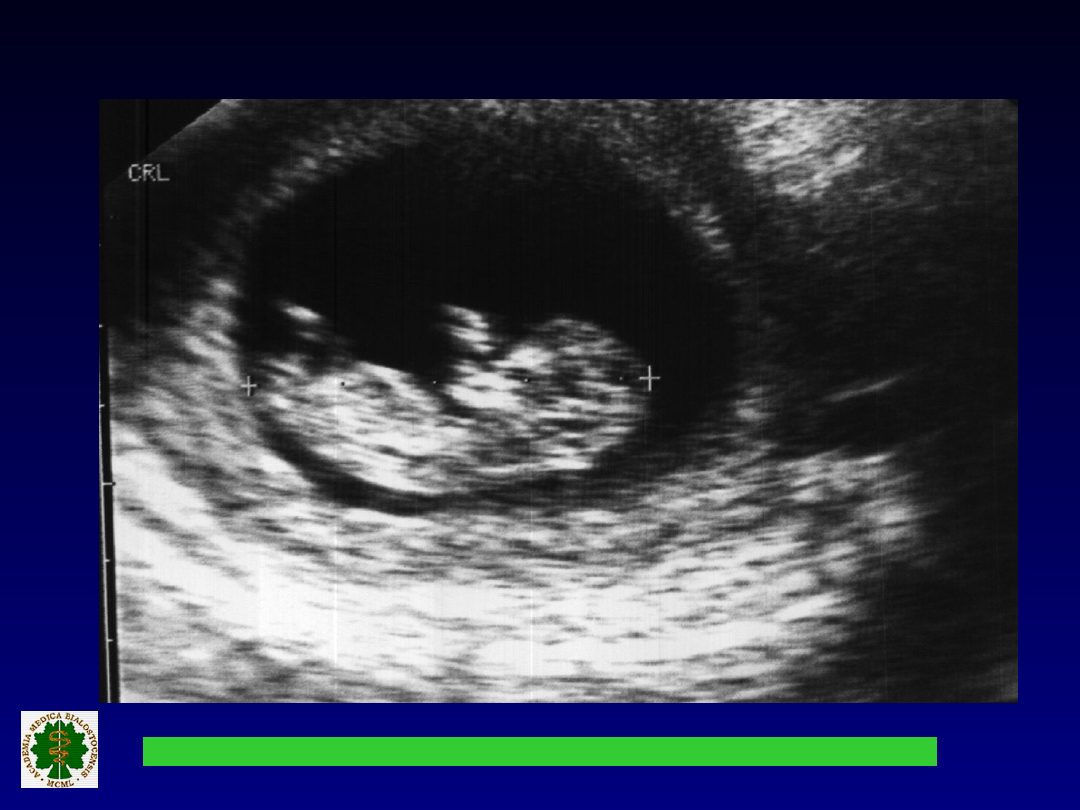
CRL

POMIARY GŁOWY PŁODU
Właściwy przekrój do pomiaru.
BPD (pojedynczy pomiar mało
przydatny)
HC (pomiar istotny w różnicowaniu
typu IUGR)
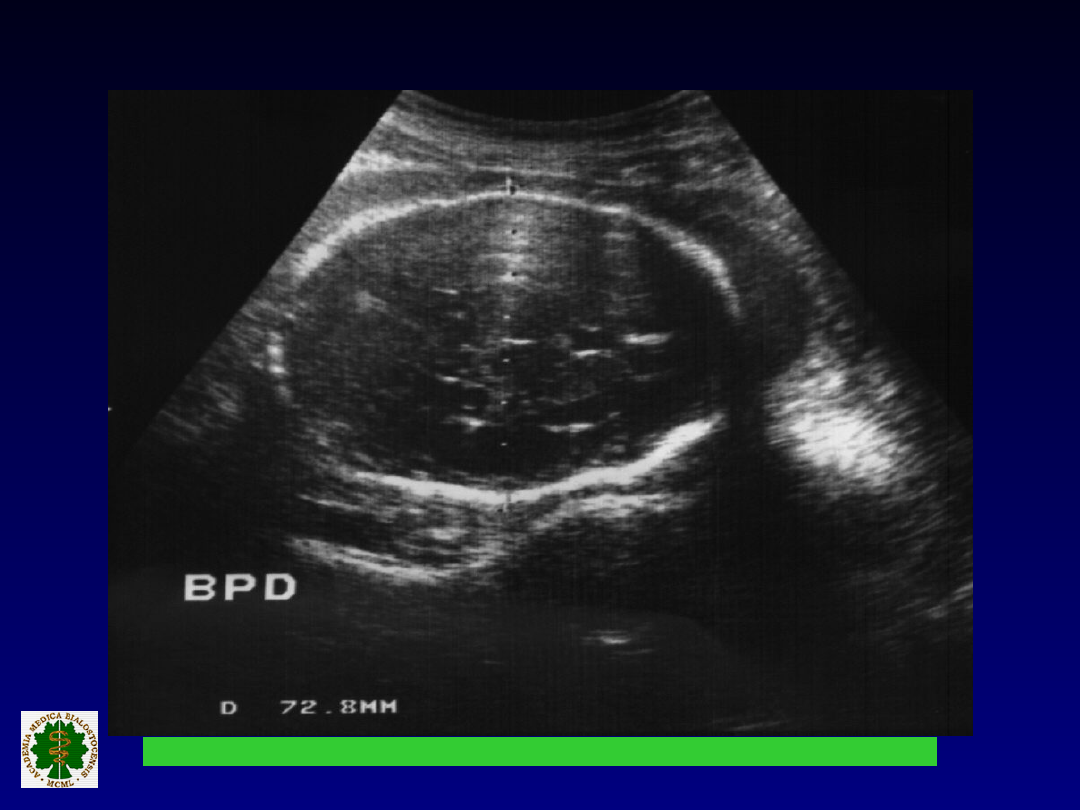
BPD
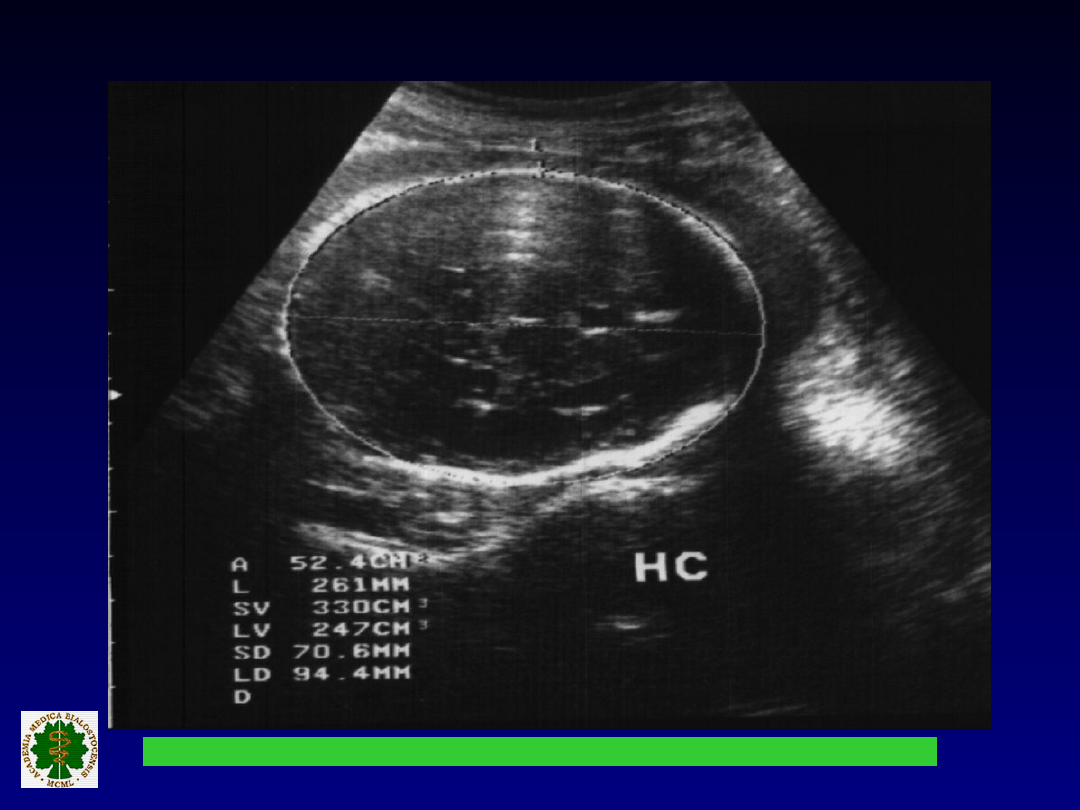
HC

POMIAR OBWODU BRZUCHA
PŁODU
Właściwy przekrój do pomiaru
Najczulszy pojedynczy wskaźnik
IUGR i stanu odżywienia płodu
W III trymestrze powinien wzrastać o
1 cm/tydzień
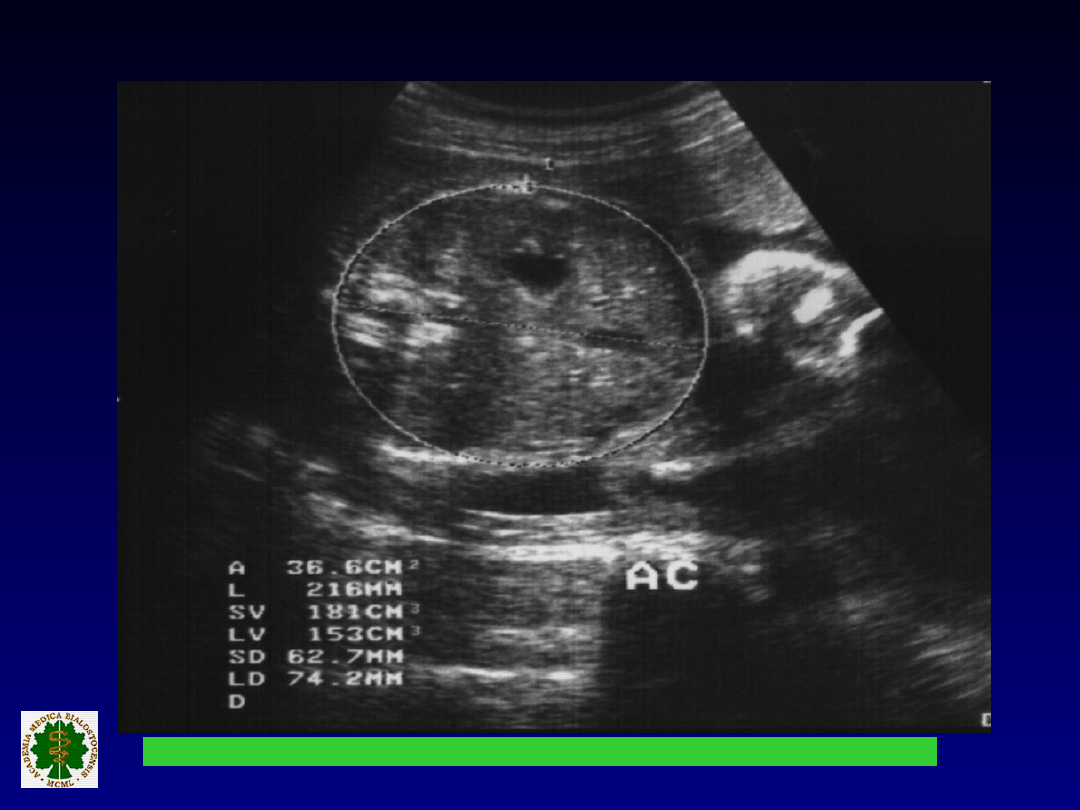
AC

POMIARY KOŚCI UDOWEJ
Pojedynczy pomiar ma małe znaczenie
ze względu na uwarunkowania
socjoekonomi -czne i rasowe
We wczesnej ciąży, FL mniejsze w IUGR
symetrycznym (nieprawidłości
chromoso -malne, infekcje)
W III trymestrze FL /AC w wykrywaniu
IUGR niesymetrycznego
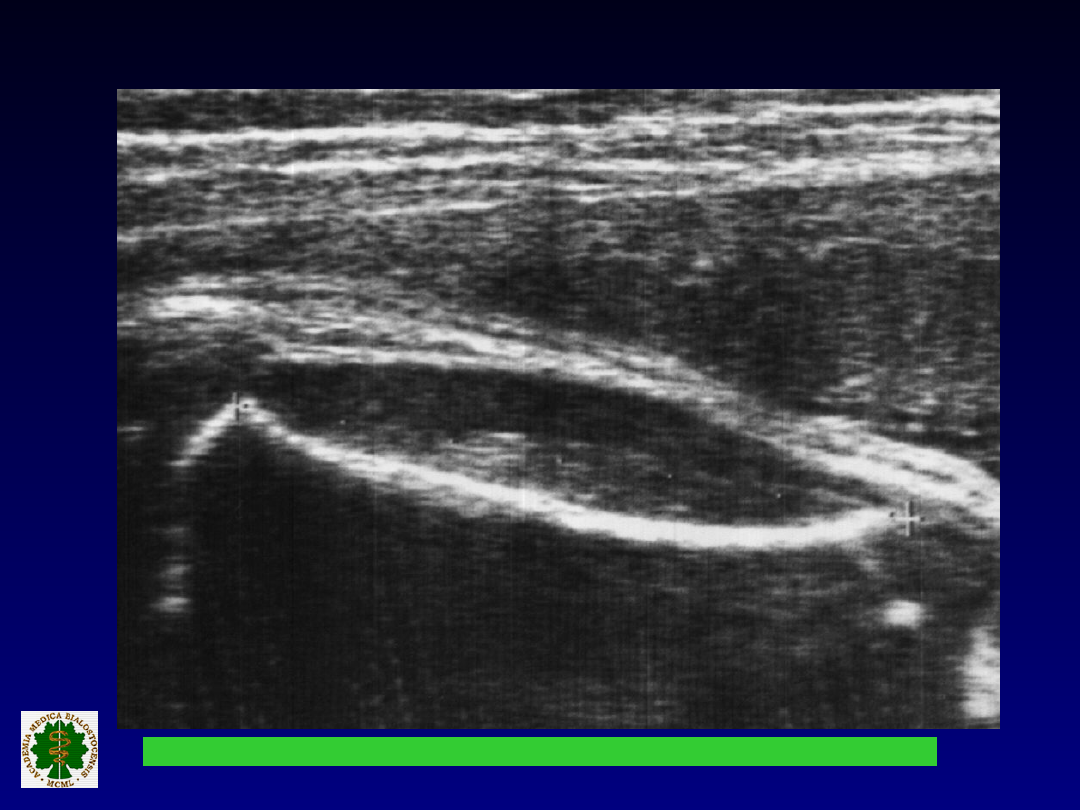
FL
PRZEWIDYWANA WAGA
PŁODU
Obliczenia na podstawie obwodu głowy
(HC) brzucha (AC) i długości kości udowej
(FL)
Waga poniżej 10 centyla w III trymestrze
W 87 % IUGR

IUGR
IUGR
Hipoksja
oliguria płodu
skurcz naczyń nerkowych
zmniejszenie przepływu krwi przez
nerki
mniejsza produkcja moczu
MAŁOWODZIE
MAŁOWODZIE

LECZENIE
Eliminowanie przyczyn
Odpowiednia dieta i podaż płynów
Monitorowanie
KTG
USG
Przepływy

Nieprawidłowe
objętości płynu
owodniowego w
ciąży


Produkcja i regulacja
płynu owodniowego
< 15 tygodnia ciąży :
nabłonek owodni (przesącz osocza matki)
15-30 tydzień ciąży :
filtracja kłębków nerkowych,
dyfuzja przez skórę, oraz płuca
Krążenie matczyno-płodowe:
wymiana poprzez tętnice i żyły pępowinowe.
Absorpcja płodowa:
w przewodzie pokarmowym,
poprzez skórę i płuca.

Rola płynu owodniowego
Środowisko dla prawidłowego rozwoju
układu oddechowego, kości i mięśni.
Udział w transporcie substancji odżywczych
i produktów przemiany materii.
Utrzymanie stabilnej temperatury i
osmolarności
Ochrona płodu przed uszkodzeniami
mechanicznymi.
Działanie bakteriostatyczne (lizozym,
properdyna, kompleks białkowo- cynkowy).

Objętość płynu
owodniowego
16 tygodni – ok.
250mm
28 tygodni ok.
800ml
34 tygodni ok.
1000ml
(maximum)
po 34 tygodniu spada o ok.140ml/tydzień.
40 tydzień ok.
800ml.
42 tydzień ok.
350ml
43 tydzień ok.
250ml

Ocena ilości płynu
owodniowego
Palpacyjne badanie brzucha ciężarnej
Subiektywna ocena ultrasonograficzna
Manning (1981r)
małowodzie -
najmniejsza kieszonka płynowa <1cm.
Phelan (1987r.)
- AFI ( norma: 9 -
18cm)

Ocena ilości płynu
owodniowego
Indeks płynu owodniowego (AFI)
<5cm - małowodzie
5-8cm - zmniejszona
9-18cm - prawidłowa
18cm – nadmierna (wielowodzie)

Małowodzie -definicja
Zmniejszenie objętości płynu
owodniowego < 400ml.
Wg.Phelana AFI <5cm.
Zmniejszenie płynu owodniowego
>2 odchyleń standardowych dla
danego wieku ciążowego.

Małowodzie
0.2-5.5%
wszystkich ciąż z
zachowanym pęcherzem
płodowym.
Wzrost perinatalnej
zachorowalności i
umieralności.
Podstawowy czynnik ryzyka
przedporodowej śmierci płodów

Małowodzie -przyczyny
Przedwczesne odpływanie płynu
owodniowego (PROM) -
ok.42%
Niewydolność jednostki maciczno-
łożyskowo-płodowej (choroby
nerek, PIH )
Wady płodu (głównie uk.
moczowego) - ok.
7-10%
Ciąża przenoszona (niewydolność
łożyska )

Małowodzie –przyczyny
(c.d.)
Ciężka hipowolemia ciężarnej
Leki (ihibitory prostaglandyn i
konwertazy)
Hipotrofia płodu niezależnie od
przyczynu
Nieprawidłowości ciąży bliźniaczej
(TTTS)
Małowodzie idiopatyczne - ok.10%

Małowodzie - cechy w
USG
AFI<5cm wg Phelana
niska wartość profilu biofizycznego
brak ruchów płodu
trudności w ocenie anatomii płodu
nieprawidłowe wartości biometrii
płodu

Małowodzie-
konsekwencje
Ucisk sznura pępowinowego
Zespół aspiracji smółki
Nieprawidłowe zapisy KTG
Niska wartość profilu biofizycznego
Patologiczne przepływy w naczyniach
pępowinowych i płodowych
Wzrost liczby cięć cesarskich

Małowodzie- powikłania
Hipoplazja płuc płodu
Hipotrofia płodu
Zespół zniekształceń płodu
Zespół taśm owodni
Zakażenie wewnątrzmaciczne w PPROM
Ciężki stan ogólny płodu
Obumarcie płodu lub zgon okołoporodowy

Małowodzie
-postępowanie
Monitorowanie dobrostanu płodu
(KTG,ocena AFI,przepływy,BP )
Zastosowanie klei tkankowych
Shunt pęcherzowo-owodniowy
Nawadnianie ciężarnej
Amnioinfuzja
Zachowawcze - poprawa krążenia
łożyskowo-płodowego

Wielowodzie -definicja
Częstość - 0,2-1,6% ciąż
> 2000ml.płynu owodniowego w
ciąży donoszonej
AFI > 97 centyla dla wieku
ciążowego
Wg. Phelana -AFI > 18cm

Wielowodzie - etiologia
Idiopatyczne -
60%
Współistniejące z wadami rozwojowymi i
nieprawidłowościami genetycznymi -
19%
Ciąża wielopłodowa (TTTS) - ok.
7%
Cukrzyca -
5%
Zakażenia -
5%

Wielowodzie-postępowanie
Postępowanie zachowawcze (bez
objawów
ze strony matki )
Ocena AFI co 2-3 tygodnie
Seryjne amnioredukcje w przypadku:
objawów porodu przedwczesnego
zaburzenia oddychania u matki
TTTS

Wielowodzie
-postępowanie
Indometacyna
Wzrost resorbcji i spadek wytwarzania
płynu w płucach płodu
Zmniejszenie produkcji moczu
Wzrost przepuszczalności błon
płodowych
Dawkowanie: 4x25mg dziennie.
Kontrolne badanie ECHO serca i AFI.

Wielowodzie –postępowanie
Sulindac
Inhibitor syntazy prostaglandyn
Występuje w formie nieczynnej
(prodrug)
Daje mało objawów niepożądanych
Słabiej działa od indometacyny
Dawkowanie - 2x200mg/dobę
Indukcja dojrzałości
płuc
Indukcja dojrzałości
płuc
Glikokortykosteroidy
(betametazon, dexametazon)
Mucosolvan ?
powtórzenie dawki (co 10 dni)
od 25 t.c.
Glikokortykosteroidy
(betametazon, dexametazon)
Mucosolvan ?
powtórzenie dawki (co 10 dni)
od 25 t.c.

Patologie błon
płodowych

Rola błon
płodowych:
1. wyznaczają naturalną granicę
wodnego środowiska płodu
2. stanowią barierę tkankową
ochraniającą płód.

topografia
i
ukształtowanie
błon
płodowych następuje
w
I trymestrze
ciąży.
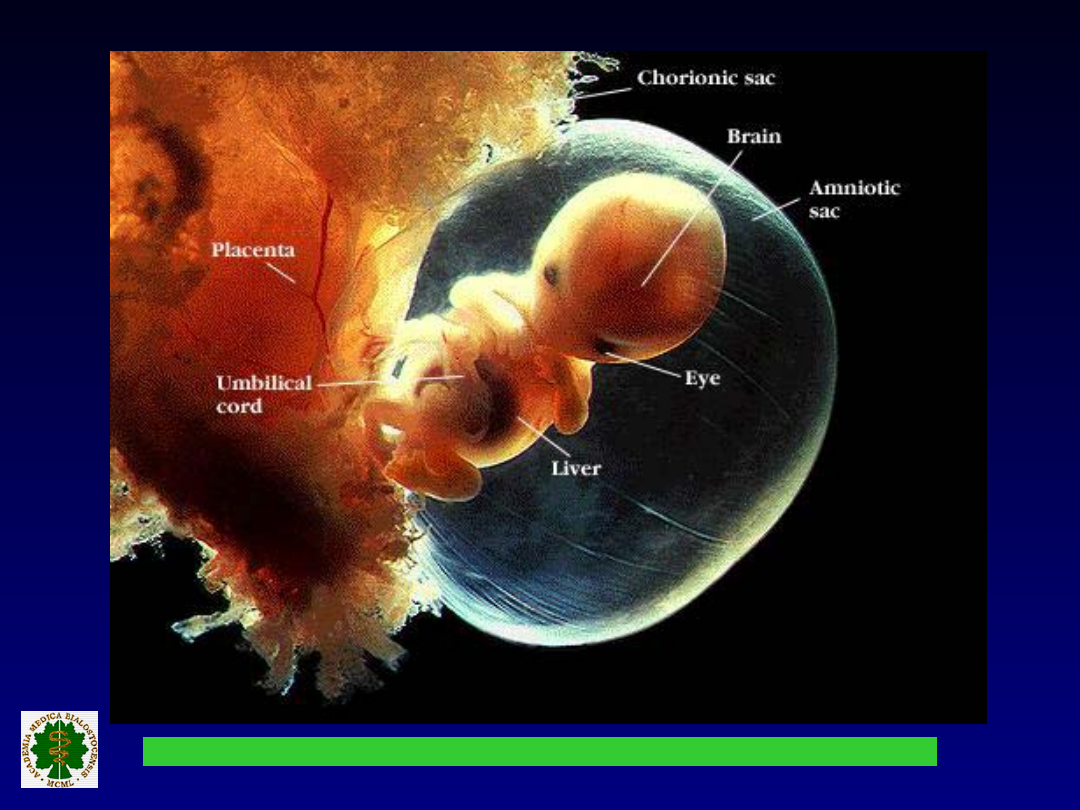
Kształtowanie się kosmówki i owodni: II
miesiąc.
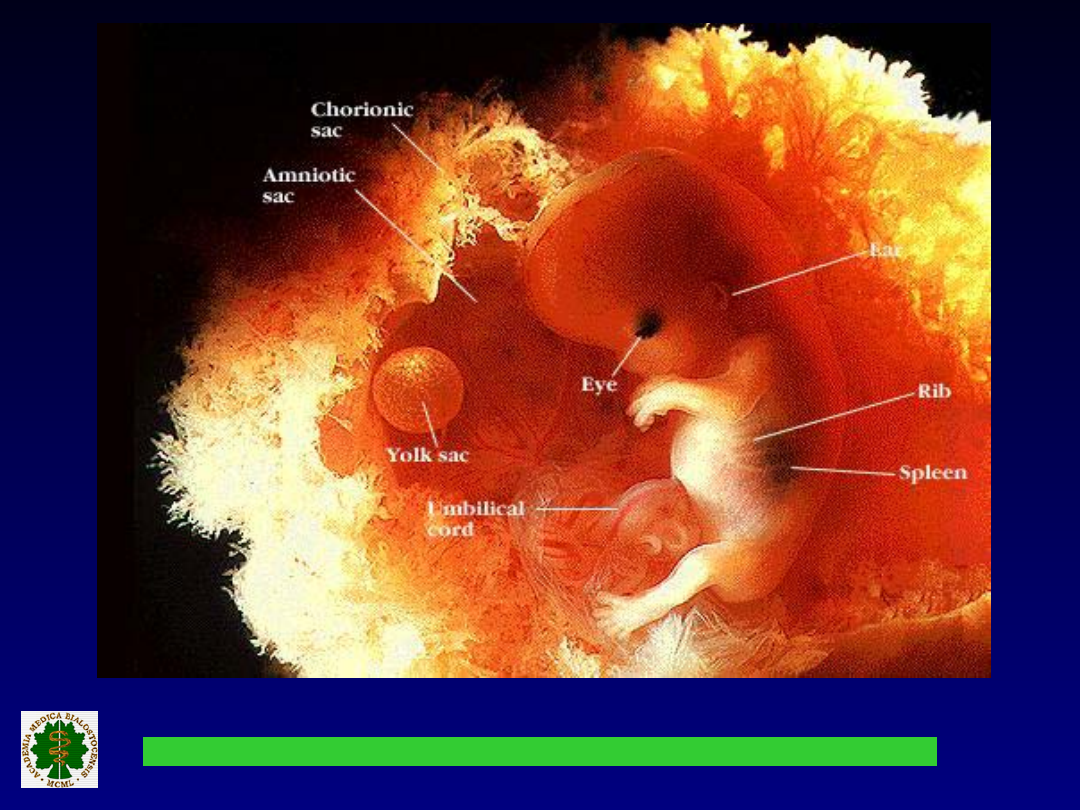
Kształtowanie się kosmówki i owodni: III
miesiąc.
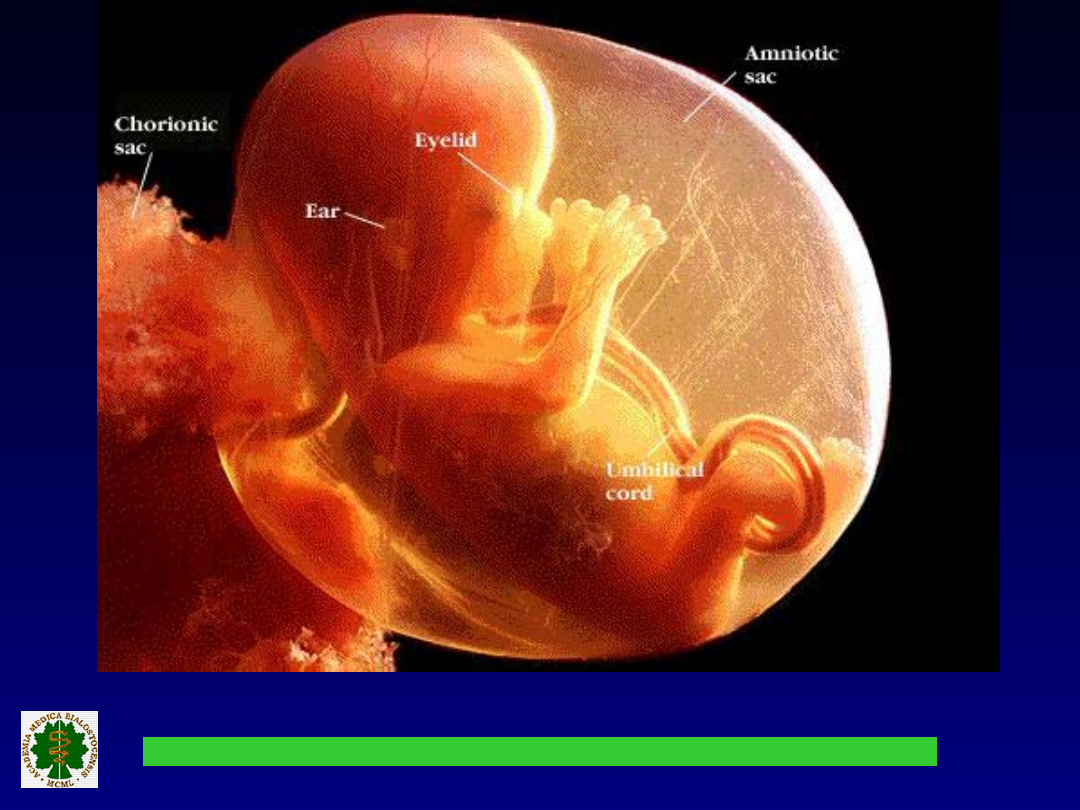
Kształtowanie się kosmówki i owodni: IV
miesiąc.

Przyczyny wzrostu ryzyka
zakażeń u kobiet
ciężarnych
•
immunosupresja układu
immunologicznego
pod wpływem progesteronu,
•
częste zakażenia dróg moczowych
oraz dróg rodnych.

Ciąża
Powikłania zakażenia
wewnątrzowodniowego:
• przedwczesne pęknięcie błon
płodowych,
• wystąpienie porodu
przedwczesnego,
• powikłania ze strony noworodka,
• powikłania gojenia się ran
poporodowych.

1.
stan zapalny błon płodowych
i płynu owodniowego
2.
uwalnianie enzymów - proteaz:
kolagenazy i elastazy
3.
produkcja przez bakterie
chorobotwórcze
fosfolipazy A
2
i fosfolipazy C
Komórkowy i
biochemiczny
mechanizm pęknięcia
błon płodowych (1):

- produkcja w błonach
płodowych
interleukin: IL-1, IL-6, IL-8 i
IL-10
oraz TNF-
- aktywacja lipooksygenazy
oraz cyklooksygenazy
- produkcja metabolitów
kwasu arachidonowego
SKURCZE MACICY
Komórkowy i
biochemiczny
mechanizm pęknięcia
błon płodowych (2):

Czynnik infekcyjny
a poród przedwczesny:
-
chorioamnionitis
występuje w 75%
porodów przedwczesnych, w porównaniu
do 15% w porodach o czasie,
-
PROM jest przyczyną około 30 - 40%
porodów przedwczesnych,
-
stopień wcześniactwa koreluje z
nasileniem chorioamnionitis.

- podwyższone wartości IL-6 i IL-8 -
>
30
ng/ml
u ciężarnych z pozytywną hodowlą płynu
owodniowego korelują z obecnością:
- Gardnerella vaginalis,
- Bacteroides fragilis,
- Ureaplasma urealyticum,
- Fusobacterium sp.,
- brakiem Lactobacillus acidopilus.
Czynniki pochwowe
a infekcja płynu
owodniowego
w porodzie
przedwczesnym:
Hitti J et al. Obstet Gynecol 2001; 97:
211.
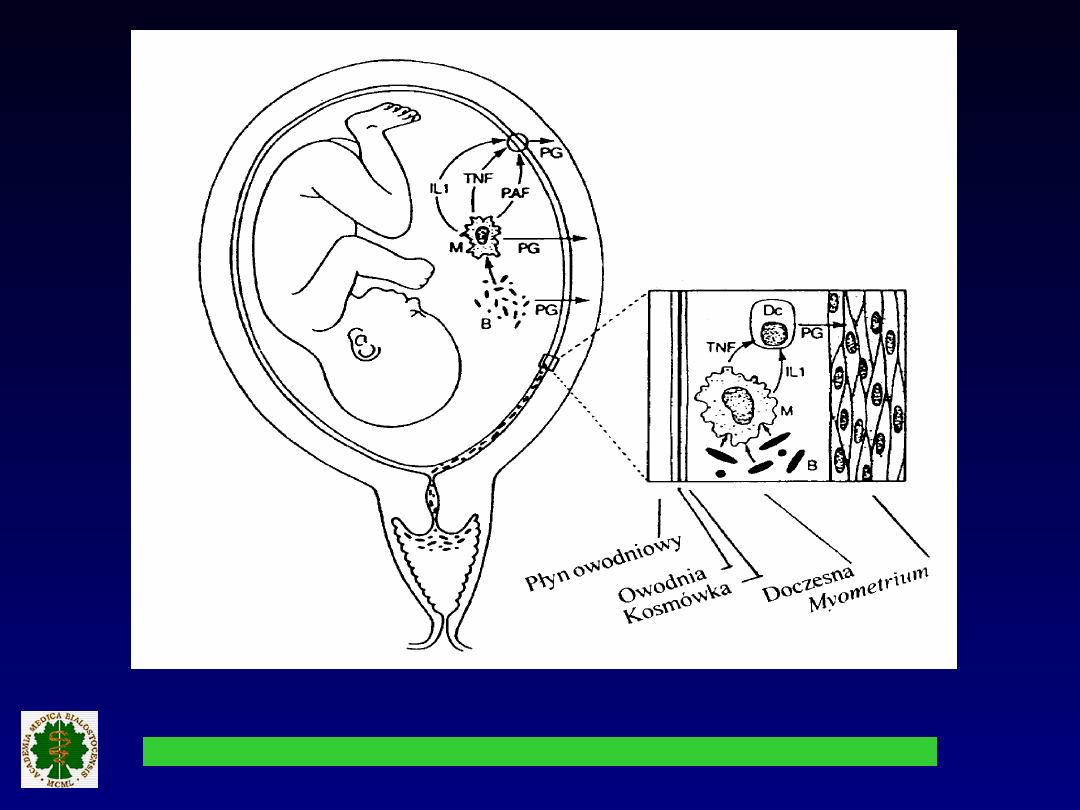
Kaskada cytokinowa w infekcji wiodącej do
PROM.

Czynniki ryzyka wystąpienia
zakażenia
wewnątrzowodniowego
• częste badanie wewnętrzne rodzącej lub
ciężarnej
• wydłużony czas trwania poszczególnych
okresów porodu
• przedwczesne pęknięcie błon płodowych
(PROM)
• bezpośrednie wewnątrzmaciczne
monitorowanie płodu
• amniopunkcja
• transfuzja wewnątrzmaciczna
• choroby układowe (cukrzyca) i zakaźne matki

Objawy kliniczne wskazujące
na zakażenie
wewnątrzowodniowe:
•podwyższenie temperatury ciała
95-
100 %
•tachykardia ciężarnej
30-80 %
•tachykardia u płodu
40-
70 %
czynność skurczowa macicy
4-
25 %
•cuchnący płyn owodniowy
5-
22 %
•leukocytoza powyżej 15 000/mm
3
70-
90 %

Objawy kliniczne u ciężarnej,
z którymi należy różnicować
zakażenie wewnątrzmaciczne:
• wzrost temperatury u płodu
(infekcje dróg moczowych, infekcje
układowe)
• tachykardia u ciężarnej
(niedociśnienie, niektóre leki, niepokój,
odwodnienie,
choroby serca)
• tachykardia u płodu
(niedojrzałość płodu, hipoksja, niektóre leki)

Badania laboratoryjne pomocne w
rozpoznaniu zakażenia
wewnątrzowodniowego
• stężenie
białka CRP
( C-reactive protein ) w
surowicy ciężarnej
• stężenie
IL-6
w surowicy ciężarnej
( wskaźnik inwazji mikrobów do jamy
owodniowej )
punkt graniczny < 6,7 pg/mL
• aktywność
esterazy leukocytowej
w płynie
owodniowym ( podwyższona aktywność )
• aktywność
elastazy grnulocytowej
w
surowicy ciężarnej ( wzrost stężenia )
• stężenie
fibronektyny
w surowicy krwi
ciężarnej (obniżone stężenie wskazuje na
niewydolność układu siateczkowo-
śródbłonkowego)

• badania bakteriologiczne
wydzielina płynu owodniowego z
pochwy
posiew z krwi
ciężarnej
• diagnostyka genetyczna
obecność
bakteryjnego
materiału genetycznego
można wykryć poprzez
zastosowanie
metody polimerazowej reakcji
łańcuchowej (PCR)
• badania histopatologiczne
wykazuje zmiany
zapalne
u 60 % ciężarnych, które
urodziły przedwcześnie
Inne badania laboratoryjne pomocne
w rozpoznaniu zakażenia
wewnątrzowodniowego
- cd.
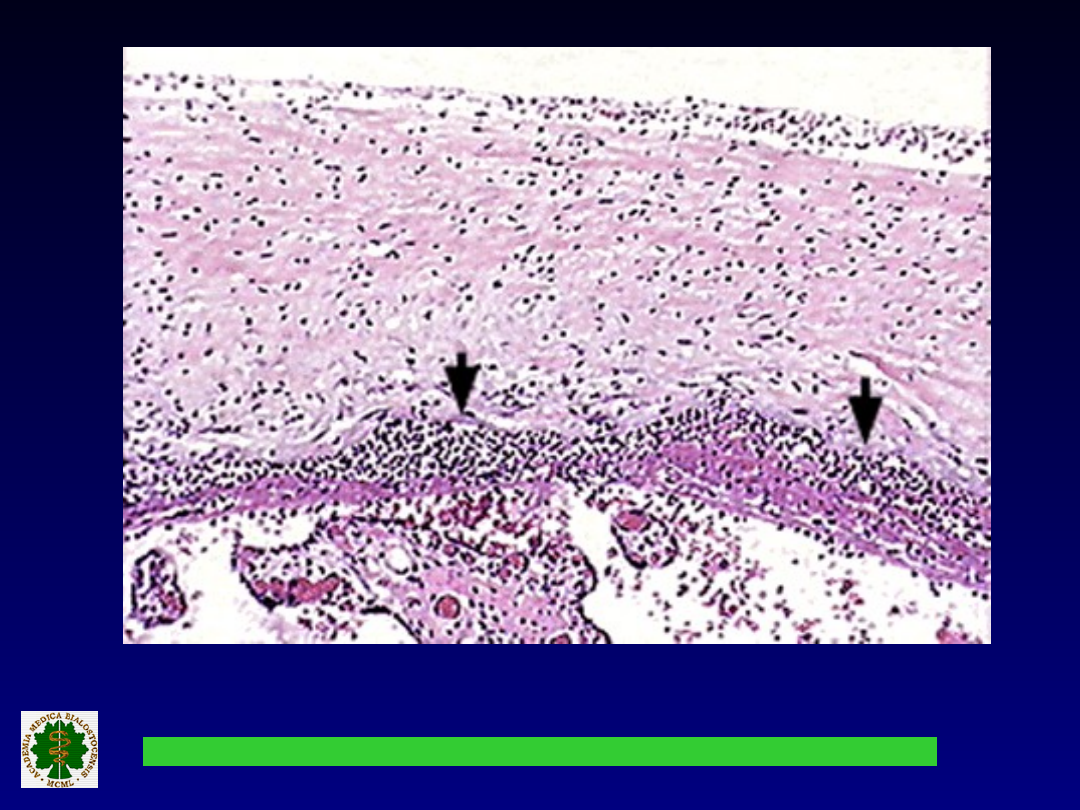
Nacieki limfocytarne na granicy obu błon
płodowych.
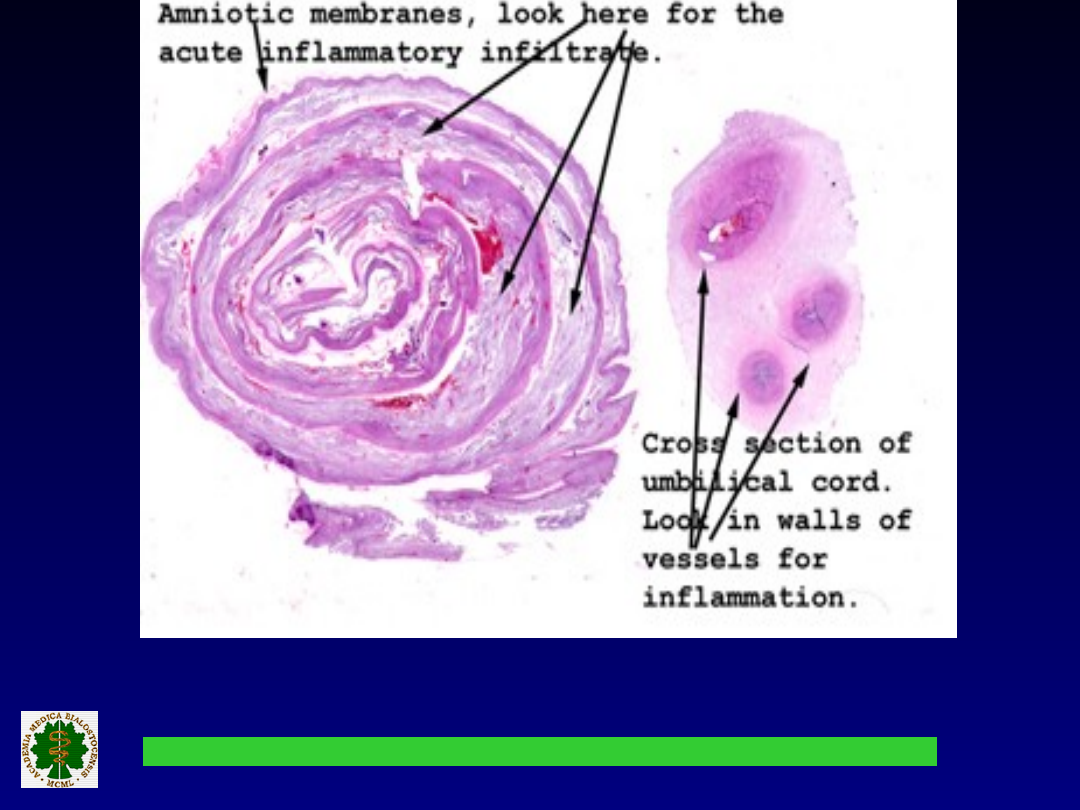
Nacieki zapalne w błonie
owodni
i naczyniach pępowinowych.
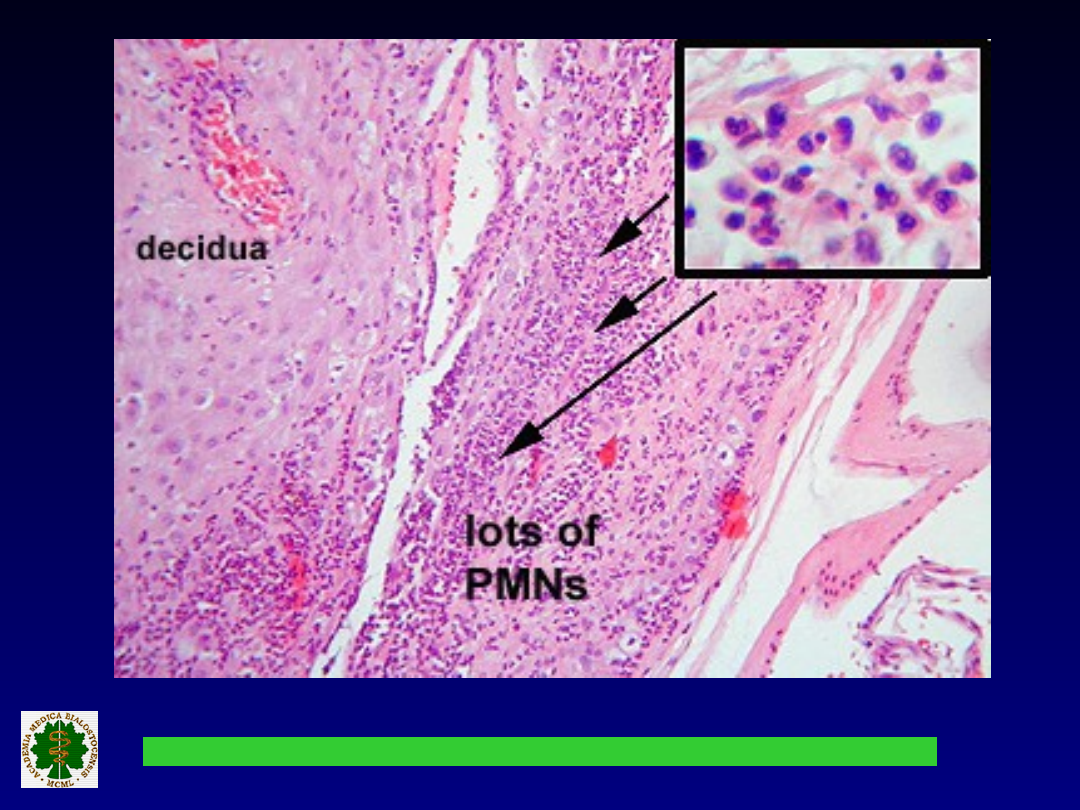
Nacieki z granulocytów
obojętnochłonnych.
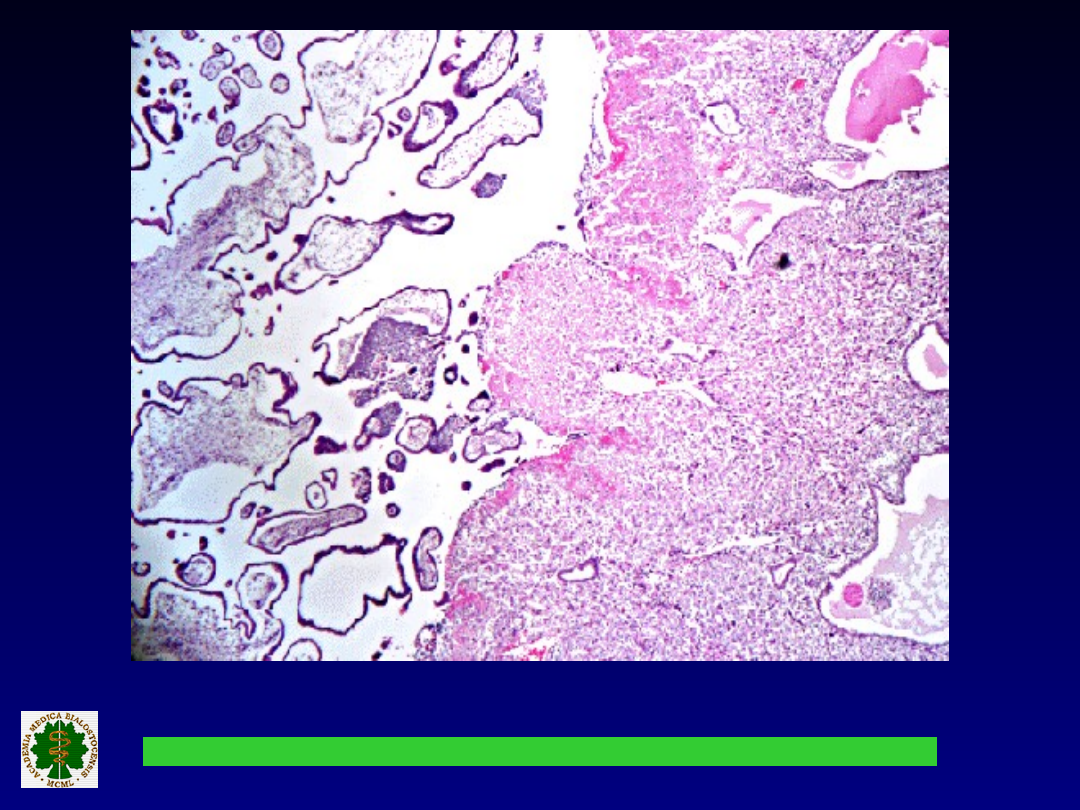
Stopniowa dezintegracja błon
płodowych.

Placentitis
(obraz
histologiczny
):
• obrzęk
• wysięk
• martwica i zawały zrazików
• zgrubienie przestrzeni
międzykosmkowej
• zagłębienia zrazików łożyska
• mineralizacja (np. zwapnienia)
• zapalenie naczyń kosmków
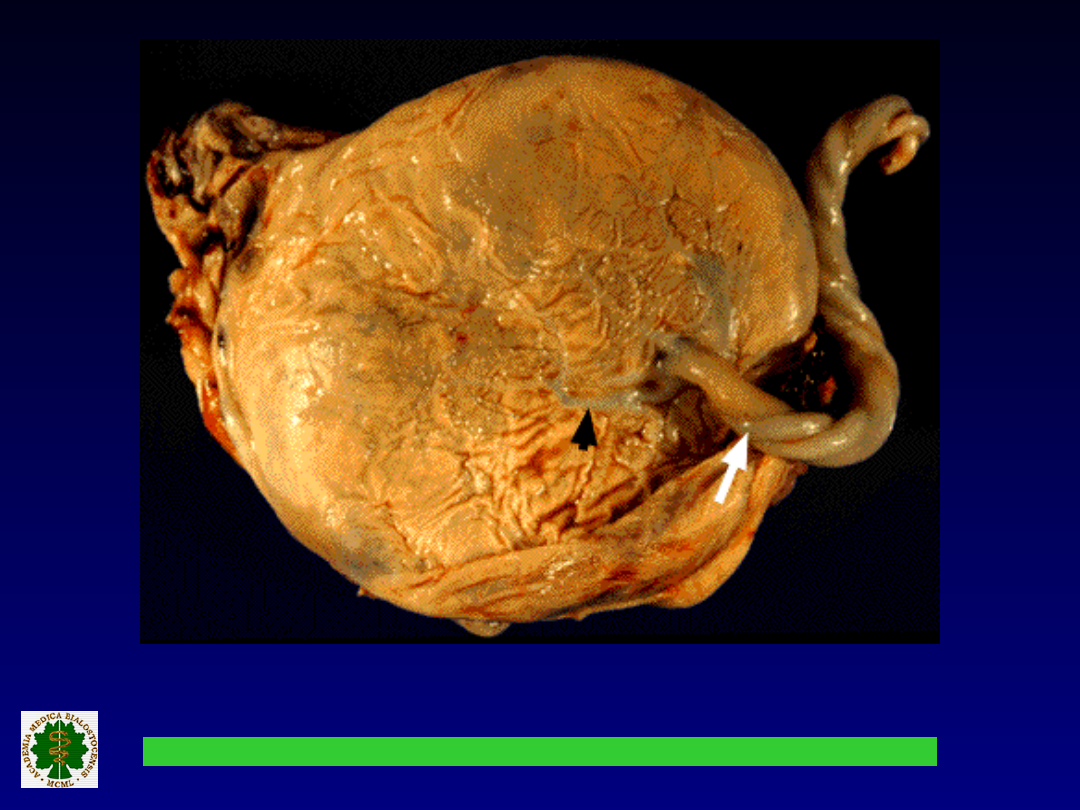
Widok łożyska w przypadku
chorionamnionitis.

•
infekcje pochwy i szyjki
macicy
w ciąży mogą być przyczyną
nawet
40 - 47%
porodów
przedwczesnych,
Według Diversa i
Lilforda:
•
zmiany zapalne występują
aż w
19-74%
łożysk
pochodzących
z porodów przedwczesnych.
Divers MJ, Lilford RJ. Contemp Rev Obstet Gynecol
1993; 5: 71.

Postępowanie
profilaktyczne
względem zakażenia
wewnątrzmacicznego:
leczenie zakażeń pochwy

•
pomiar pH pochwy od początku
ciąży
• badanie ciężarnej we wziernikach
• badanie bakteriologiczne
wydzieliny
z pochwy i szyjki macicy:
Profilaktyka porodu
przedwczesnego w
aspekcie czynnika
infekcyjnego

• ukończenie ciąży
• rozważyć podanie steroidów
celem
stymulacji dojrzewania układu
oddechowego płodu
• poród drogami natury
uznaje się
za najbezpieczniejszy → indukcja
porodu
• antybiotykoterapię
- po ustaleniu
rozpoznania prowadzić aż do
ustąpienia objawów klinicznych
Leczenie:

I.
rozwój flory bakteryjnej w pochwie i w
szyjce
macicy;
I.
rozwój flory bakteryjnej w doczesnej,
kosmówce, owodni i w naczyniach
płodowych;
II.
rozwój flory bakteryjnej w płynie
owodniowym;
III.
zakażenie płodu: - pneumonia,
- gastroenterolitis,
- otitis,
- conjunctivitis →
sepsis.
STOPNIE INFEKCJI
WSTĘPUJĄCEJ
wg R. Romero i M. Mazora

- wygląd wydzieliny
pochwowej;
- ocena pH wydzieliny
pochwowej;
- pozytywny test aminowy;
- obecność clue cells.
KLINICZNE KRYTERIA
DIAGNOSTYCZNE ZAKAŻENIA
(według Amsela)
Amsel R i wsp. Am J Med 1983; 74:
14.

Dziękuję za
uwagę!!!
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
Wyszukiwarka
Podobne podstrony:
2010 ZMP studenci
gruźlica dla studentów2
Prezentacja 2 analiza akcji zadania dla studentow
Szkolenie BHP Nowa studenci
Student Geneza
Kosci, kregoslup 28[1][1][1] 10 06 dla studentow
higiena dla studentów 2011 dr I Kosinska
Studenci biegunka przewlekła'
WYKŁAD STUDENCI MIKULICZ
Wyklad FP II dla studenta
Inwolucja połogowa i opieka poporodowa studenci V rok wam 5
Materiały dla studentów ENDOKRYNOLOGIA
Wykład 3 powtórzenie 2010 studenci (1)
JP Seminarium 9 wersja dla studentów
więcej podobnych podstron