
Intensywna terapia
kardiologiczna
Dr hab. Bogumiła Wołoszczuk-Gębicka, prof. UR

Zawał serca
•Martwica mięśnia sercowego
spowodowana jego
niedokrwieniem na skutek
zamknięcia tętnicy wieńcowej
doprowadzającej krew do danego
obszaru serca
•Zawał m. sercowego jest jedną z
postaci choroby niedokrwiennej
mięśnia sercowego
• Obok dławicy piersiowej
• Przewlekłej ch. Niedokrwiennej
serca
• „kardiomiopati niedokrwiennej

Objawy podmiotowe (subiektywne)
być znacznie osłabiony lub nawet
nieobecny u osób chorych na cukrzycę),
odczuwany na dużym obszarze klatki
piersiowej, trwający ponad 20 minut
(dłużej niż w dławicy piersiowej), stale
narastający, nieustępujący po odpoczynku
), piekący,
dławiący, rozpierający, promieniujący do
, lewej kończyny górnej, a
także na brzuch i plecy.
•panika, lęk przed śmiercią (łac. angor
animi)
•duszność zwłaszcza u osób starszych i z
rozległym zawałem (duży obszar
martwicy)

Objawy przedmiotowe
•
bladość
•
(zimne i wilgotne powłoki skórne)
•
spadek
- wzrost częstości akcji serca,
•
pobudzenie ruchowe
•
osłabienie
•
mdłości i wymioty
•
zawroty głowy lub omdlenie
•
silne zabarwienie rąk, stóp, warg
•
kołatanie serca (chory czuje, że jego serce
mocno bije)
•
zmiany osłuchowe w płucach
•
temperatura do 38,5 °C
•Niekiedy – nagła śmierć sercowa
• Wówczas zawał jest pierwszym i
ostatnim objawem choroby
wystąpienia objawów zawalu m.
sercowego
•Do zgonu mogą prowadzić
groźne zaburzenia rytmu serca
(tachyarytmie komorowe
•Ok. 50% zgonów występuje w
ciągu 1-2 godzin od wystąpienia
pierwszych objawów zawaly
mięśnia sercowego

W Polskiej praktyce klinicznej
określa się zazwyczaj obecnie
•jedną z frakcji troponin swoistych dla mięśnia
sercowego
•CKMB
•morfologię + podstawowe parametry układu
krzepnięcia
•AspAT
•OB

EKG
Prawidłowe
W zawale
Strefa martwicy: dziura elektryczna
patologiczny załamek Q
Strefa uszkodzenia. fala Pardeego
Strefa niedotlenienie,
ujemny załamek T
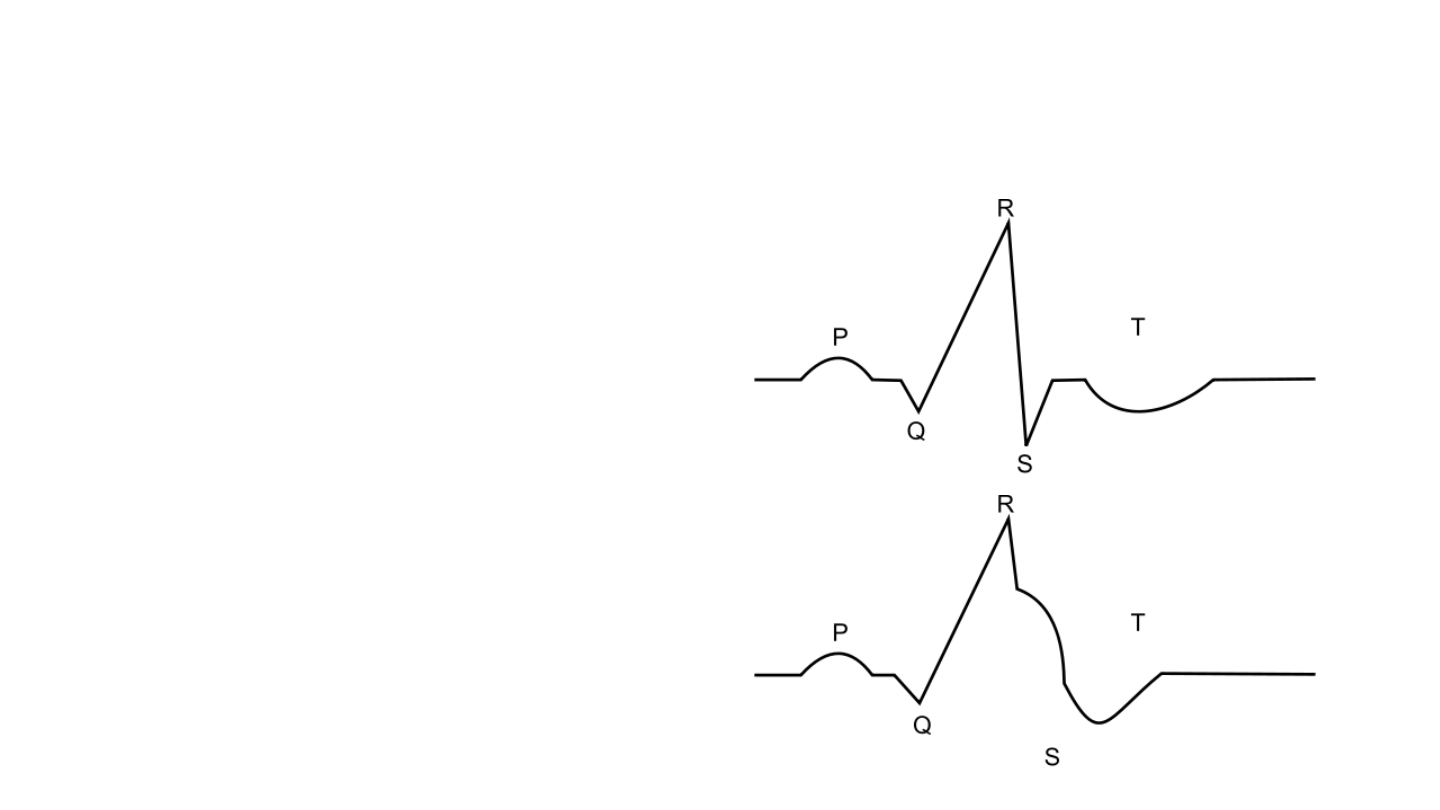
Rola pielęgniarki: zauważyć
niedotlenienie lub falę Pardeego,
powiadomić lekarza
•Pacjent może, ale nie musi
skarżyć się na ból

Leczenie zachowawcze,
•Rozumiane jako obserwacja chorego, czyli odstąpienie
od udrożnienia zablokowanego naczynia wieńcowego
przy świeżym zawale (za pomocą angioplastyki lub
leków trombolitycznych) wobec obecnej wiedzy
medycznej należy uznać za poważny błąd w sztuce
lekarskiej, istotnie zagrażający życiu pacjenta i
powodujący w przyszłości ryzyko, iż chory zostanie
inwalidą
• Na chwilę obecną nie istnieje miejsce w Polsce oddalone od
właściwie wyposażonego ośrodka o więcej niż 80 km.

Rola pielęgniarki w leczeniu
pacjenta z
zawałem
•Zauważenie pogorszenia stanu
• Spadku ciśnienia tętniczego
• Przyspieszenia akcji serca (ból, niepokój)
• Niepokojących zmian w EKG
• Groźnych dla życia zaburzeń rytmu

Zabieg angioplastyki wieńcowej
•Optymalna metoda
leczenie świeżego zawału
serca (do 12 h od
początku bólu)
• Daje szanse na uniknięcie
martwicy części m.
sercowego
• i pełne wyleczenie

Rola pielęgniarki w opiece nad
pacjentem po angioplastyce naczyń
wieńcowych
•Leczenie bólu
• Miejsce nakłucia tętnicy
udowej może powodować
ból
• Zwłaszcza, jeśli krwawi po
zakończeniu zabiegu
•Obserwacja krwawienia z
miejsca wkłucia
•Ból – tachykardia – ryzyko
ponownego zawału
•Krwawienie z miejsca
wkłucia
• Po lekach hamujących
krzepnięcie krwi może być
znaczne
• Anemizacja – ryzyko
ponownego zawału
• Hipowolemia – ryzyko
ponownego zawalu

Podanie leków fibrynolitycznych
(rozpuszczających skrzeplinę)
•Jeśli nie ma możliwości wykonania pierwotnej
angioplastyki wieńcowej
•Ryzyko krwawień
• Z żołądka
• Ale również do mózgu
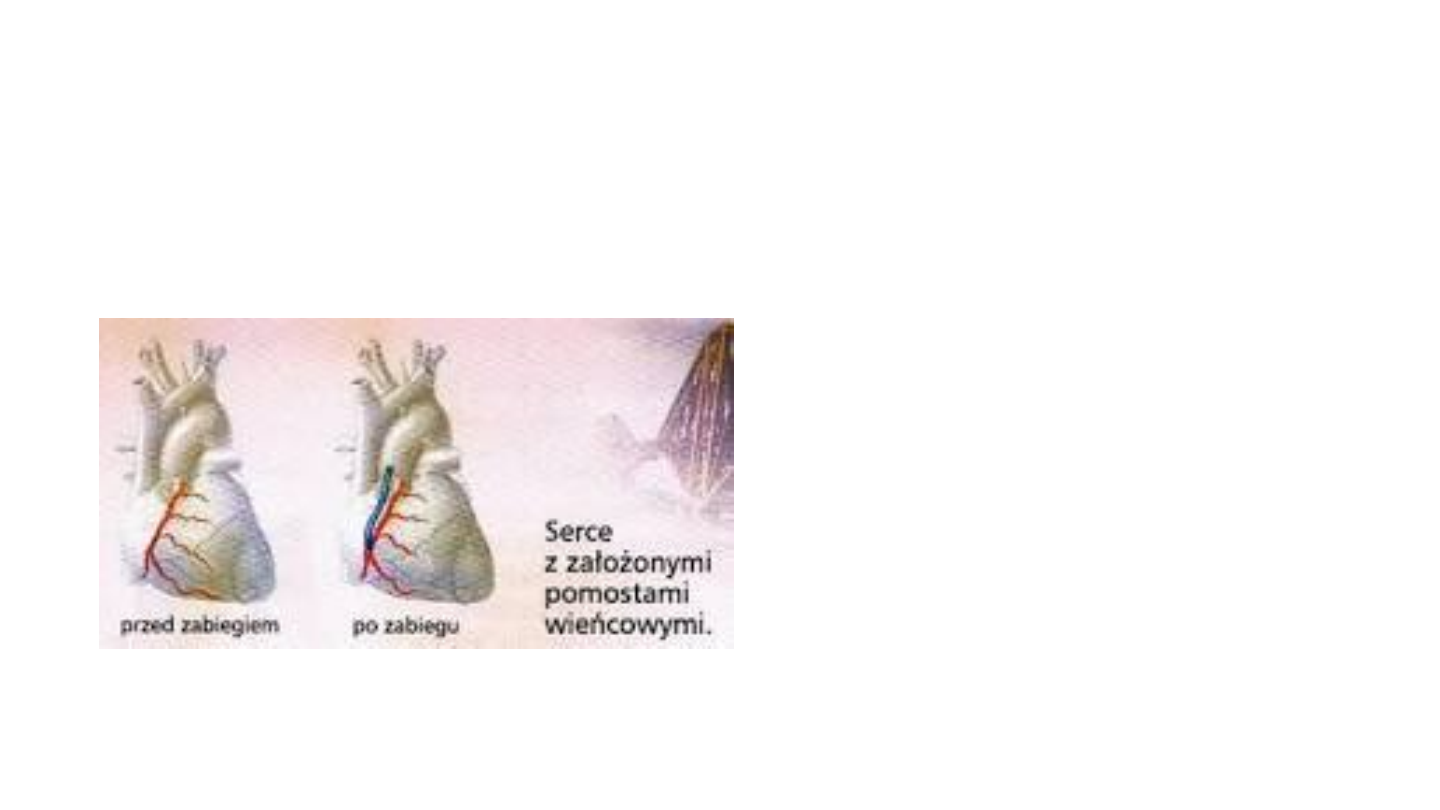
Pomostowanie aortalno-wieńcowe
(„by-pass”, CABG)
•Wczesne powikłania po CABG (do 30 dni od
operacji):
• zawał mięśnia sercowego,
• niewydolność serca,
• poważne zaburzenia rytmu serca wymagające
interwencji farmakologicznej lub elektroterapii,
• tamponada serca,
• niewydolność oddechowa,
• nadmierne krwawienie pooperacyjne,
• zaburzenia neurologiczne, np. udar,
• zaburzenie funkcji nerek,
• powikłania ze strony układu pokarmowego,
• zakażenia,
• zgon.
•Późne powikłania po CABG:
• zwężenie lub zamknięcie pomostu,
• udar mózgu,
• zgon.

Rola pielęgniarki w opiece nad pacjentem po
angioplastyce lub pomostowaniu naczyń wieńcowych
•Zauważenie i natychmiastowe zgłoszenie możliwych
powikłań
•Leczenie bólu
•Wsparcie psychiczne
•Obserwacja zapisu EKG
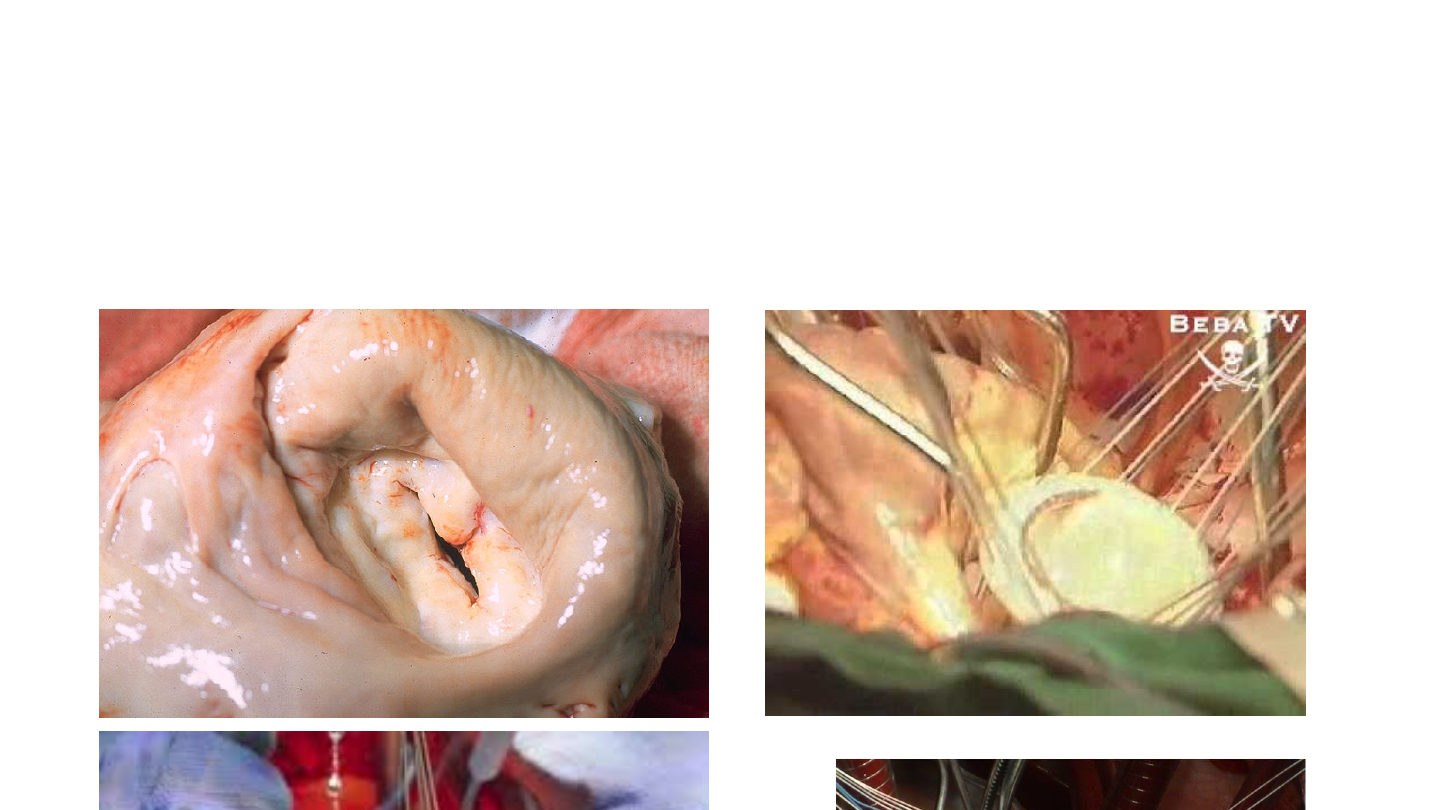
Nabyte zastawkowe wady serca
Zwężona zastawka
dwudzielna
Sztuczna zastawka
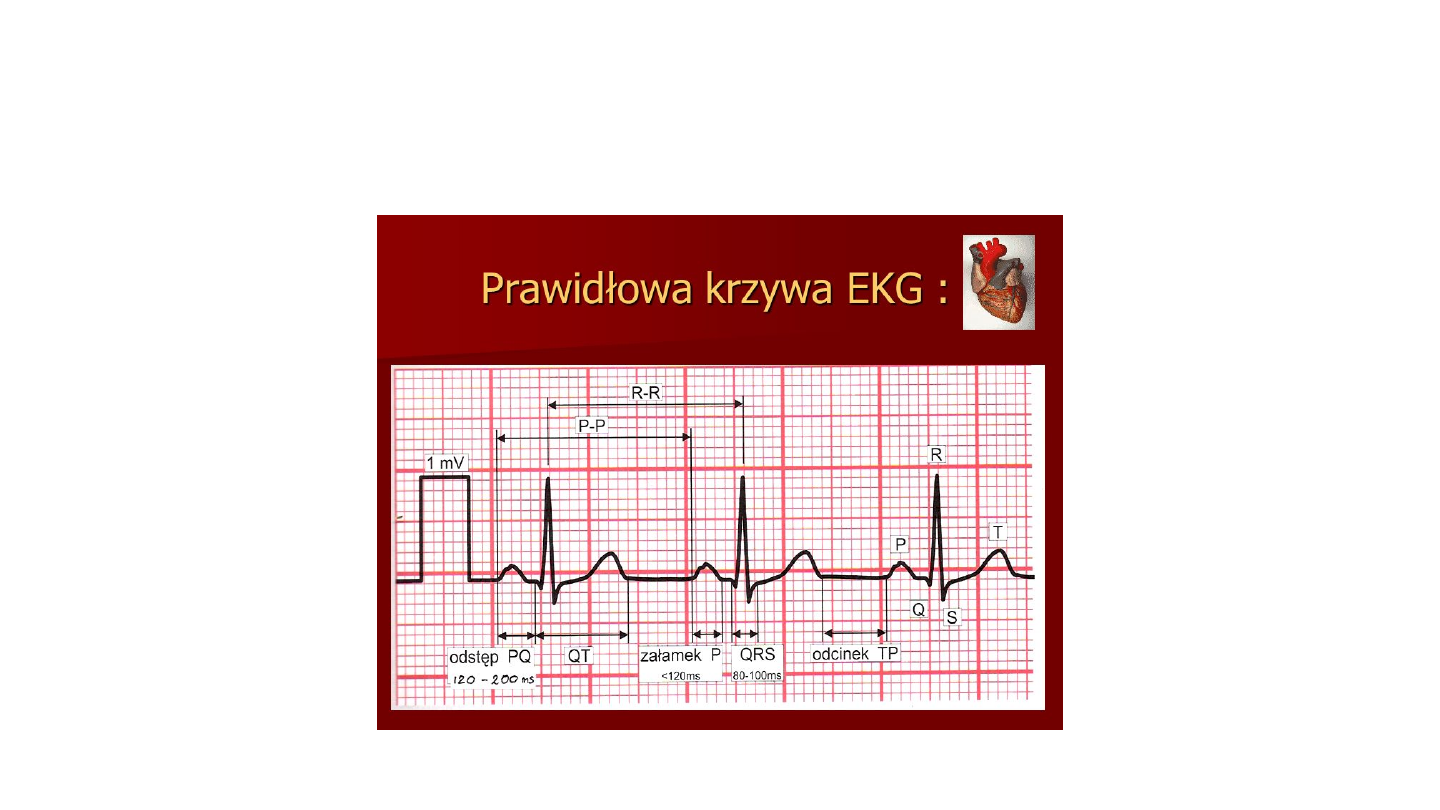

EKG dla pielęgniarek – krok po kroku
•Jaka jest częstość rytmu serca? 60 – 100 norma
•Jaki jest rytm wiodący?
• Czy załamki P są widoczne?
• Czy załamek P jest obecny przed każdym QRS?
• Jakie są zespołu QRS – wąskie (prawidłowe) czy szerokie
(nieprawidłowe, niekiedy – groźne)

Tachykardia zatokowa
•Załamki P obecne przed każdym
zespołem QRS
•Wygląd „morfologia” zespołów
QRS – prawidłowa
•Częstość akcji serca > 100/min.
• Ból?
• Niepokój
• Hipowolemia
• Inna przyczyna?
•Zwiększone zużycie tlenu przez
m. sercowy może być groźne!

Tachykardia komorowa
•Częstość akcji serca –
przyspieszona
•Brak załamka P
•Szerokie zespoły QRS
•Zawsze groźne!

Migotanie komór = zatrzymanie
krążenia
•Serce nie kurczy się i nie
pompuje krwi na obwód
•Leczenie: defibrylacja
(natychmiast!)
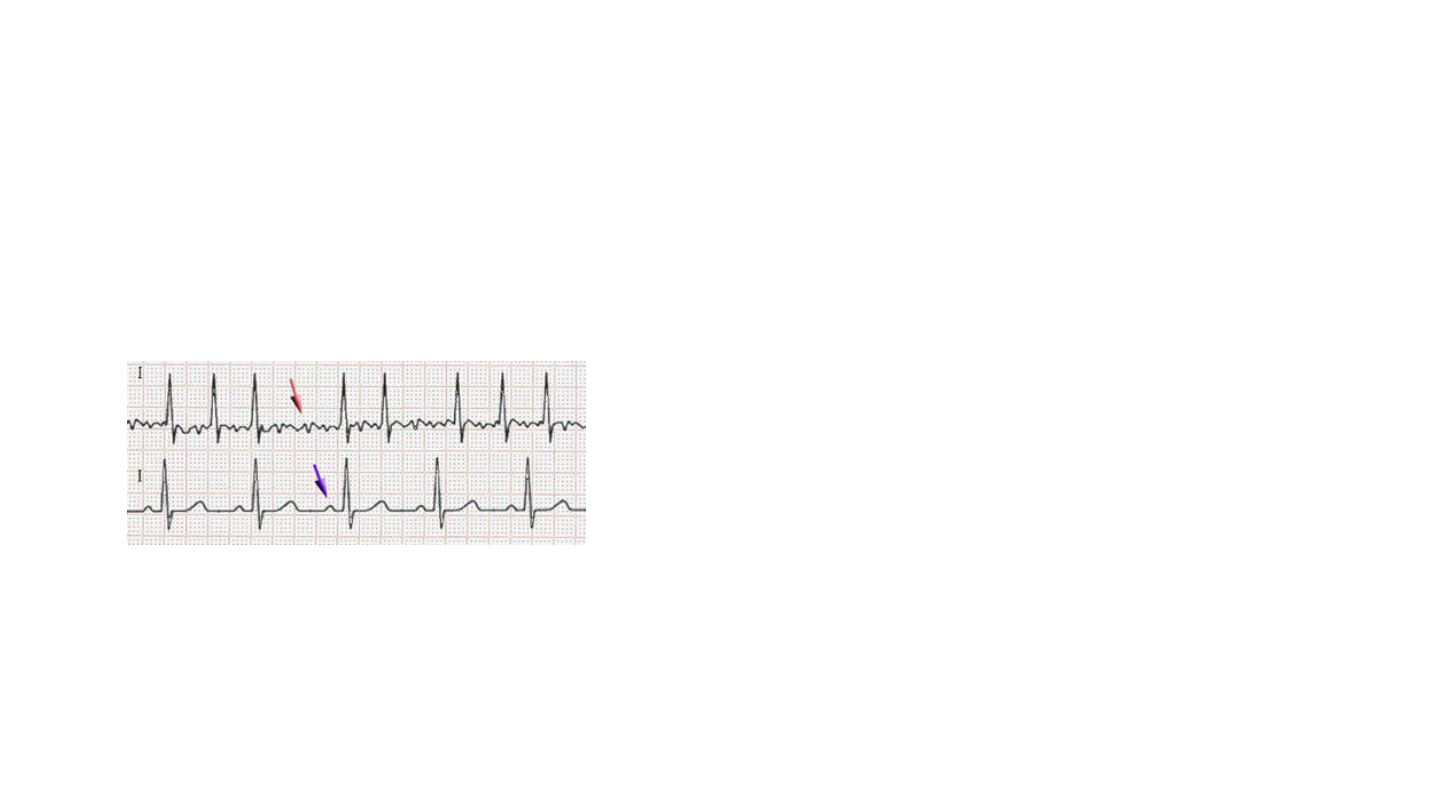
Migotanie przedsionków
•Przedsionki nie kurczą się
•Komory kurczą się, ale
niemiarowo
• I słabiej, ponieważ brak
skurczu przedsionków
pogarsza ich napełnianie
się krwią

Ciśnienie tętnicze
Pomiar metodą pośrednią
Pomiar metodą
bezpośrednią („krwawy”)

Pomiar ośrodkowego ciśnienia
żylnego
•Ciśnienie w żyłach
głównych, równe ciśnieniu
w prawym przedsionku
serca
•5 – 12 cm H2O norma
• 1 cm H2O=0,73 mm Hg
•Uwaga na błędy pomiaru!

Pomiar „rzutu” serca, czyli objętości
krwi, którą serce podaje na „obwód”
•Metody nieinwazyjne
• Echokardiografia
• Przezklatkowa
• przezprzełykowa
•Metody inwazyjne
• Cewnik Swana-Ganza
• PiCCO

Pomiar godzinowego wydalania
moczu
•Uwaga: patologiczne
zmniejszenie wydalania
moczu (oligurię) trzeba
odróżnić od zatrzymania
moczu (niemożność
wydalenia moczu
wyprodukowanego przez
nerki – i od zatkania
cewnika!

Intensywna terapia
kardiologiczna – dzieci
Tu: znieczulenie dziecka z wadą serca
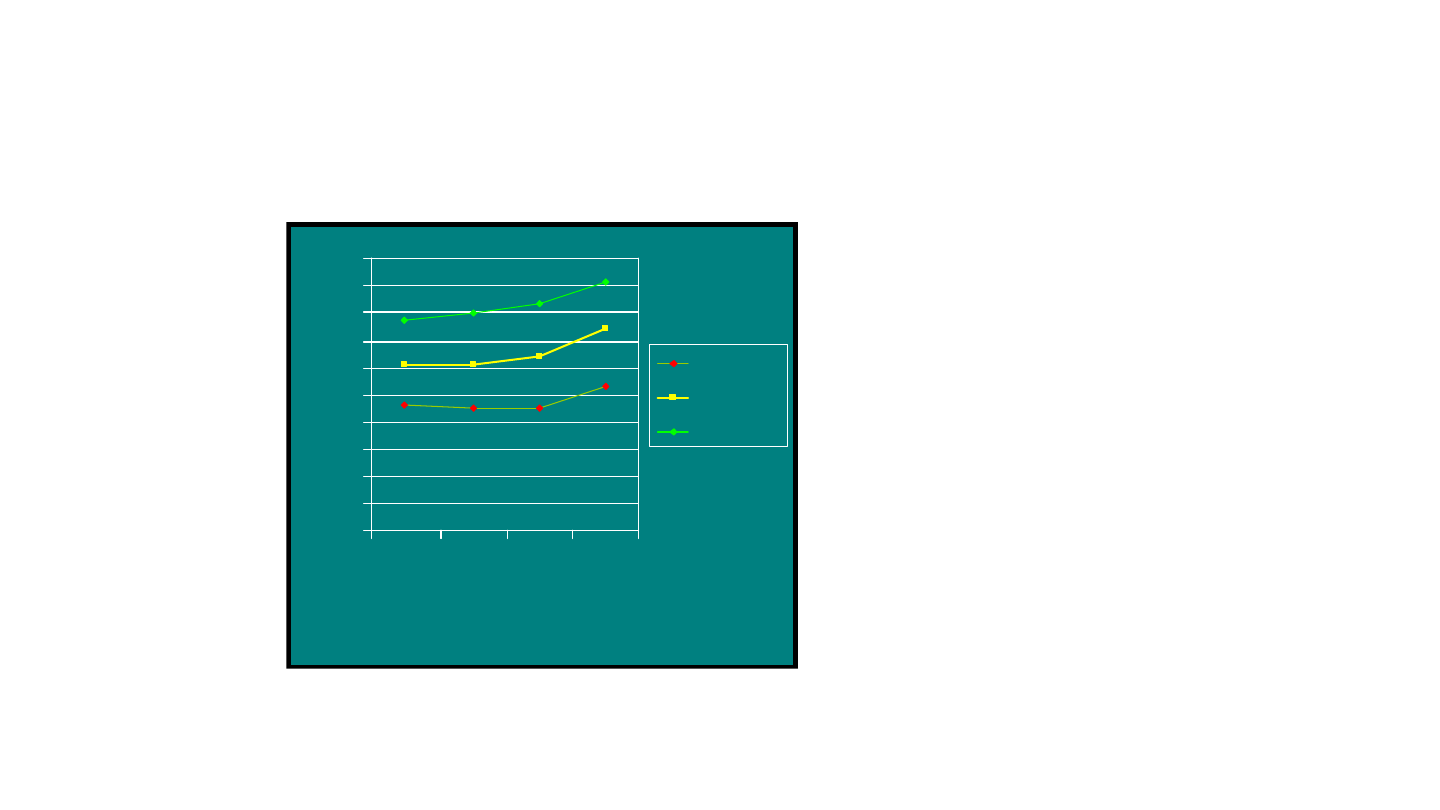
Częstość akcji serca noworodków:
normy dla wieku
Częstość akcji serca noworodka
jest niższa we śnie
niż podczas czuwania i
znacznie wyższa podczas
płaczu niż w
spokoju (VHR).
0
20
40
60
80
100
120
140
160
180
200
1. D 2. -
3. D
3.-6.
D
8. -
30.
D
min.
średnia
max.
Z: Rowe PC. (ed.) The Harriet Lane Handbook,
ed. 11, Chicago 1987, str. 64

Częstość akcji serca (VHR) –
normy dla wieku
Z: Rowe PC. (ed.) The Harriet Lane Handbook,ed. 11, Chicago 1987, str. 64

Dzieci i młodych dorosłych
z wadami serca jest coraz
więcej
8 – 10 / 1000
żywo urodzonych
4500 rocznie
50%
wymaga korekcji
wady
serca w pierwszych
miesiącach życia
50% nie wymaga
korekcji wady
serca w okresie
noworodkowym
ani niemowlęcym
½ wymaga
leczenia
operacyjnego
później
½ nie wymaga
leczenia
operacyjnego
(lub nie można im
pomóc)

Coraz częściej długi okres przeżycia – nawet
po operacjach paliatywnych
Przeżycie po wewnątrzprzedsionkowej
korekcji przełożenia wielkich pni tętniczych
(op. m. Sennig lub Mustard)
• 93%
żyje
po 5 latach
,
• 80%
żyje
po 20 latach
;
Zaburzenia rytmu serca!!
Postępująca niewydolność serca (prawej
komory, pracującej jako systemowa).
RV
Ao

Zapalenie mięśnia
sercowego, kardiomiopatie
• Stanowią kolejną, mniej liczną grupę
pacjentów pediatrycznych z chorobami
serca.
• Kardiomiopatie towarzyszące dystrofiom
mięśniowym, zwłaszcza dystrofii
mięśniowej typu Duchenne’a, także
Beckera (w późniejszym wieku).

Zespół Blaut-White-
Garlanda
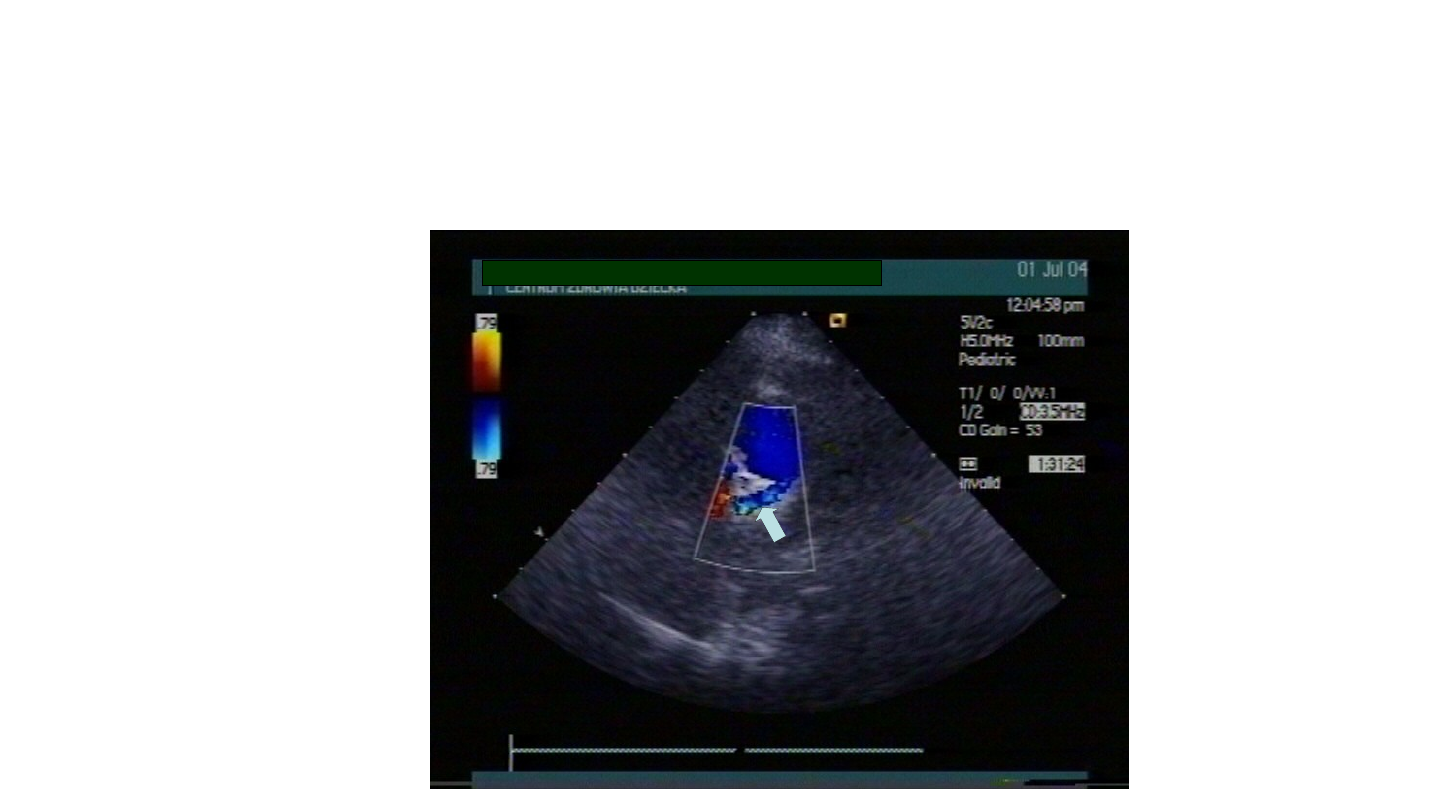
Zespół Blaut-White-
Garland
LCA from MPA
MPA

„Napad hipoksemiczny”
nieprzewidywalne, potencjalnie śmiertelne
powikłanie, które może wystąpić u dziecka
z tetralogią Fallota
Objawy
hyperpnoe,
Krzyk / płacz ,
Nasilenie sinicy,
Sciszenie szmeru stenozy plucne .
Mechanizm:
Wtórny do skurczu drogi odpływu
prawej komory
i/lub do spadku SVR przy
powidującego wzrost prawo-
lewego przecieku
wewnątrzsercowego i
zmniejszenie przepływu krwi
przez płuca.
Tetralogia Fallota

Zapobieganie bakteryjnemu
zapaleniu wsierdzia
Pooperacyjne zapalenie wsierdzia jest
rzadkim powikłaniem
Profilaktyka antybiotykowa zalecana
jest u pacjentów
ze sztuczną zastawką,
ze złożonymi wadami serca lub
chirurgicznie wytworzonym zespoleniem
systemowo- płucnym,
po przebytym zapaleniem wsierdzia.
Rutynowa profilaktyka nie jest zalecana u
pacjentów z izolowanym ubytkiem przegrody
międzykomorowej, wypadaniem płatka zastawki
dwudzielnej bez niedomykalności, u pacjentów z
rozrusznikiem serca lub ze szmerem niewinnym.

Dziękuję za uwagę
Document Outline
- Slide 1
- Zawał serca
- Objawy podmiotowe (subiektywne)
- Objawy przedmiotowe
- W Polskiej praktyce klinicznej określa się zazwyczaj obecnie
- EKG
- Slide 7
- Leczenie zachowawcze,
- Slide 9
- Zabieg angioplastyki wieńcowej
- Slide 11
- Podanie leków fibrynolitycznych (rozpuszczających skrzeplinę)
- Pomostowanie aortalno-wieńcowe („by-pass”, CABG)
- Slide 14
- Nabyte zastawkowe wady serca
- Slide 16
- EKG dla pielęgniarek – krok po kroku
- Tachykardia zatokowa
- Tachykardia komorowa
- Migotanie komór = zatrzymanie krążenia
- Migotanie przedsionków
- Ciśnienie tętnicze
- Pomiar ośrodkowego ciśnienia żylnego
- Slide 24
- Pomiar godzinowego wydalania moczu
- Intensywna terapia kardiologiczna – dzieci
- Częstość akcji serca noworodków: normy dla wieku
- Częstość akcji serca (VHR) – normy dla wieku
- Slide 29
- Slide 30
- Zapalenie mięśnia sercowego, kardiomiopatie
- Zespół Blaut-White-Garlanda
- Zespół Blaut-White-Garland
- Slide 34
- Slide 35
- Slide 36
Wyszukiwarka
Podobne podstrony:
Znieczulenie w kardiochirurgii do zgrania, anestezjologia i intensywna terapia
Opieka pielęgniarska nad chorym po zabiegu kardiochirurgicznym w oddziale intensywnej terapii
Specyfika Oddziału Intensywnej Terapii
Pielęgniarstwo w intensywnej terapii w zależności od rodzaju zabiegu 2009
Znieczulenie epiduralne porodu, anestezjologia i intensywna terapia
41. Monitorowanie w Oddziale Intensywnej Terapii, Anestezjologia
Znaczenie bezruchu, Fizjoterapia, Intensywna Terapia
REPORTAŻ (1), anestezjologia i intensywna terapia
oiom, Studia - ratownictwo medyczne, 3 rok, Intensywna terapia
Intensyna terapia - tabela, PIELĘGNIARSTWO ROK 3 LICENCJAT
Tamponada serca, anestezjologia i intensywna terapia
Obrzęk płuc 2, anestezjologia i intensywna terapia
okres i ból pooperacyjny, Rat med rok 2, Intensywna terapia
Intensywna terapia
test intensywna terapia
więcej podobnych podstron