PSYCOLOGIA ROZWOJU Z ELEMENTAMI PSYCHOPATOLGII
Wykład I (27.02)
Podstawowe problemy psychologii i psychopatologii rozwoju człowieka – zagadnienia wstępne
ZAGADNIENIA:
Podstawowe problemy psychologii i psychopatologii rozwoju człowieka
Wyznaczniki i uwarunkowania prawidłowego i nieprawidłowego rozwoju dzieci i młodzieży
Zaburzenia emocjonalne
Zaburzenia zachowania Zespół nadpobudliwości psychoruchowej
Zaburzenia lękowe
Depresja
Zaburzenia odżywiania
Całościowe zaburzenia rozwojowe
CZYM JEST PSYCHOPATOLOGIA?
Psychopatologia to dziedzina psychologii klinicznej dotycząca definiowania i opisu zaburzeń
psychicznych i zachowania jednostki
Rozwój
– ciąg zmian zachodzących w życiu człowieka, które są:
Ze sobą powiązane
Rozłożone w czasie
Postępowe
Długotrwałe
RODZAJE ZMIAN ROZWOJOWYCH
Podział ogólny
Ilościowe – wtedy, gdy coraz bardziej wzrasta dana cecha, np. masa ciała, poszerzenie
słownika, pamięć
Jakościowe – wtedy, gdy funkcja przekształca się zasadniczo, np. przejście od gaworzenia do
gruchania, od pamięci mimowolnej do dowolnej

ZAMIANY ROZWOJOWE – podział szczegółowy
Zmiany wielkości – odpowiednik zmian ilościowych, gdy wzrasta cecha
Zmiany proporcji – zmiana wzajemnych stosunków części w obrębie całości, (np. proporcja
ciała, proporcje między 3 formami działalności zabawa, nauka, praca)
Znikanie dawnych właściwości – np. wypadanie zębów mlecznych, zanikanie raczkowania
jako formy przemieszczania, zanikanie gaworzenia
Nabywanie nowych właściwości
ZMIANY ROZWOJOWE – podział pod względem powszechności
Zmiany uniwersalne – występują powszechnie na całym świecie i w całej historii, są
uwarunkowane dojrzewaniem biologicznym i uniwersalnymi doświadczeniami społecznymi.
Zmiany wspólne – są wynikiem pewnych charakterystycznych doświadczeń grupy ludzi
żyjących w tym samym czasie i miejscu,
kohorta
– grupa osób żyjąca w tym samym czasie i
miejscu
Zmiany indywidualne – wywołane czynnikami, które działają tylko na indywidualną jednostkę
CELE ROZWOJU:
Społeczne – miejsce w społeczeństwie
Osobowości – zdrowie psychiczne
Poznawcze – rozwój procesów poznawczych, inteligencja
Behawioralne – zachowania
CZNNIKI ROZWOJU:
Wrodzone zadatki anatomiczno – fizycznej organizmu
Oddziaływania środowiskowe
Własna aktywność i działanie
Wychowanie i nauczanie
Wpływy środowiskowe – oddziałują na dziecko, na jednostkę od początku jego istnienia.
Szczególną rolę odgrywają tu:
Rodzina

Grupy rówieśnicze
Środki masowego przekazu, filmy video, gry komputerowe
Aktywność własna jednostki
polega na czynnym zaspokajaniu potrzeb, poprzez coraz lepsze
orientowanie się w rzeczywistości oraz coraz sensowniejsze działanie. Źródłem aktywności dziecka
mogą być przypadkowe, spontaniczne bodźce zewnętrzne, wyzwalające własne działanie i poprzez
nie- poszerzające zakres wiedzy, doświadczenia, odczuć empirycznych.
Proces wychowania
– główną rolę odgrywają tu rodzice, których nikt nie może zastąpić w procesie
wychowania. Jest to rola decydująca dla efektów rozwojowych. Rodzice oddziałują
Poprzez świadome i zamierzone wpływy wychowawcze
Poprzez oddziaływania niezamierzone, niepodlegające jakby kontroli. Składają się na nie:
o
Czynności i zdarzenia w domu
o
Wzajemne relacje między członkami rodziny, głównie rodzicami, więzi
emocjonalne lub chłód uczuciowy
KONSEKWENCJE ZABURZEŃ ROZWOJU
Zaburzenie – upośledzenie rozwoju
– określenia te wskazują na duży stopień odchyleń od normy w
przebiegu procesu rozwojowego i tym samym na patologiczny charakter zjawiska
Zaburzenia mogą się przejawiać:
Poważnym opóźnieniem rozwoju,
Zatrzymaniem rozwoju,
Cofnięcie się do niższego stadium rozwojowego
Postępującym obniżeniem się poziomu rozwoju,
Częściową lub całkowitą utratą wcześniej już opanowanych umiejętności
Zaburzenia rozwoju mają olbrzymi wpływ na wszystkie aspekty funkcjonowania człowieka. Przede
wszystkim utrudniają jednostce zaspokajanie wielu podstawowych potrzeb, zakłócają także
rozwiązywanie zadań i problemów, przed którymi człowiek staje w trakcie swojej egzystencji, co dnia.

Wykład II (06.03.2014)
Wyznaczniki i uwarunkowania prawidłowego i nieprawidłowego rozwoju dzieci i młodzieży
ZASPOKAJANIE POTRZEB - Piramida Maslowa
WŁAŚCIWOŚCI UKŁADU NERWOWEGO, OD KTÓRYCH ZALEŻY SIŁA I TRWAŁOŚĆ EMOCJI
Typ słaby
Melancholik
– charakteryzuje się niską wydolnością psychiczną i dużą wrażliwością. Komórki
nerwowe są słabe, więc już zwyczajna siła bodźców wykracza poza granice jego optimum i
doprowadza łatwo do stanu przeciążenia. Szybkie i częste zmiany warunków życia wpływają
na melancholika dezorganizująco. Typ ten jest słabo przystosowany do życia – wymaga
odpowiedniej atmosfery, wsparcia środowiska.
Typ silny
Sangwinik
– uosobienie zmienne żywe, duża ruchliwość, łatwość powstawania i szybkie
przemijanie emocji. Odporny na stres, daje sobie radę w trudnych sytuacjach.
potrzeba
samorealizacji
potrzeby estetyczne
potrzeby poznawcze
potrzeby szacunku i uznania
potrzeby przynależności i miłości
potrzeby bezpieczeństwa
potrzeby fizjologiczne

Choleryk
– uosobienie wybuchowe, gwałtowne, silne reakcje emocjonalne, odporny
psychicznie, dobrze zorganizowany i przystosowany, jedynie sytuacje, które wymagają
kontroli emocji stwarzają mu pewne problemy
Flegmatyk
– uosobienie powolne, spokojne, słabe reakcje emocjonalne i trudności ich
powstawania. Jest odporny psychicznie.
DOŚWIADCZENIA Z DZIECIŃSTWA – postawy rodzicielskie
Postawa akceptacji / odrzucenia dziecka
Postawa autonomii
Wychowanie bezstresowe i nadopiekuńcze
Wychowanie nadmiernie wymagające
Wychowanie niekonsekwentne, bez zasad, wartości
Rozwój EGO
Stadia rozwoju ego Loevinger
1.
Wczesne stadium rozwoju ego
Prospołeczne
– okres niemowlęcy, w którym dziecko różnicuje „ja” od „me –
ja”
Symbiotyczne
– następuje różnicowanie siebie od matki, kształtuje się
poczucie własnej odrębności
Impulsywne –
dziecko poprzez celowe uwalnianie impulsów uzyskuje
potwierdzenie swego niezależnego istnienia
2.
Pośrednie stadium rozwoju ego
Samoochrona
– dziecko rozumie, że istnieją pewne zasady postępowanie,
których łamanie pociąga za sobą kary i z obawy przed nią podporządkowuje
się tym zasadom, okres przedszkolny
Konformizm
– dziecko łączy wspólny interes i poczucie bezpieczeństwa z
grupą społeczną, do której przynależy, przyjmuje określone formy
zachowania ze względu na oczekiwania grupy, której podporządkowuje się,
ponieważ głównym motywatorem działania jest aprobata członków grupy,
okres wczesnoszkolny.
Świadomość
–
konformizm –
rozwój samoświadomości wpływa na
umiejętność dokonywania ocen własnych zachowań. Większość ludzi pod
koniec okresu dorastania osiąga to stadium

Świadomość – interioryzacja zasad moralnych
, kształtowanie się poczucia
winy, oraz świadomości niejednoznaczności sytuacji.
3.
Zaawansowane stadia rozwoju ego
Indywidualistyczne – tolerancja i akceptacja różnic między ludźmi i poczucie
własnej niepowtarzalności (indywidualności)
Autonomiczne – wzrost świadomości i poszukiwanie własnej samorealizacji i
spełnienia. Wzrost tolerancji na zachowania innych ludzi, dokonywane przez
nich wybory i sposoby funkcjonowania oraz wzrost świadomości, że inni
ludzie także mają potrzebę autonomii.
Zintegrowane – osiągnięcie wewnętrznego ładu i harmonii dzięki właściwej
akceptacji siebie, własnych potrzeb, pragnień i sposobów funkcjonowania.
Szacunek dla drugiego człowieka.
Stadium to osiąga niestety ok 1% populacji.
KIERUNEK ZMIAN ROZWOJOWYCH EGO
1.
W sferze samokontroli od podporządkowania się impulsom i zewnętrznym
czynnikom ku wewnętrznym zinternalizowanym standardem zachowania
2.
W sferze relacji interpersonalnych od egocentryzmu i zależności, poprzez
konformizm aż autonomii i poczucia głębokiej więzi z ludźmi bliskimi i dalszymi.
3.
W sferze świadomości od zainteresowania własnym ciałem i wyglądem do
koncentracji na psychice i życiu wewnętrznym
4.
W sferze myślenia i rozumowania od myślenia konkretnego oraz dokonywania
„czarno – białych” osądów po bardzo przemyślane analizy zjawisk i sytuacji, w
których jest miejsce dla właściwie pojętej tolerancji wobec przeciwstawnych postaw i
punktów widzenia.
Wykład III (13.03.2014)
TYPY ZABURZEŃ:
1.
Zaburzenia zachowania rozpoczynające się zwykle w dzieciństwie i w wieku młodzieńczym
2.
Zaburzenia hiperkinetyczne (zespoły nadpobudliwości ruchowej)
3.
Zaburzenia lękowe
4.
Depresja
5.
Zaburzenia odżywiania

6.
Upośledzenie umysłowe oraz zaburzenia umiejętności szkolnych
7.
Całościowe zaburzenia rozwojowe – autyzm
ZABURZENIA ZACHOWANIA
To brak kontroli zachowania, którego głównymi cechami są łamanie podstawowych norm
społecznych stosowanych dla danego wieku. Przejawia się ono w szkole, w domu, w otoczeniu z
rówieśnikami. Wspólną cechą tego zachowania jest agresja fizyczna i słowna, niszczenie
własności, wandalizm, podpalenia, kradzieże i okrucieństwo w stosunku do ludzi i zwierząt.
Generalnie dzieci z zaburzeniami zachowania są często impulsywne, mają słabą empatię, niski
poziom rozwoju moralnego, konfliktowe relacje interpersonalne.
W okresie dorastania nadużywają alkoholu i środków odurzających
Jako przyczyny określa się cechy indywidualne cechy dziecka, niewłaściwe podstawy rodziców i
wychowanie. Dewiacje i patologia rodziców, odrzucanie dziecka, nadmiar represji, konflikty i
rozwód rodziców.
ADHD
Zespół nadpobudliwości psychoruchowej z deficytem uwagi. Polega na ograniczonej zdolności
hamowania zachowań, nieuzasadnionej rozwojowo nieumiejętności skupiania uwagi,
impulsywności i nadpobudliwości przed ukończeniem 7lat.
W zaburzeniu tym biorą udział rodzaje przyczyn predyspozycje biologiczne i czynniki
środowiskowe. Nie ma tu jednej konkretnej przyczyny, jest ich wiele.
ZABURZENIA LĘKOWE
Występują u każdego i nie ma w tym nic niepokojącego. Sygnał niepokojący jest wtedy, kiedy
strach i lęki są tak silne i długotrwałe, że przeszkadzają w normalnym funkcjonowaniu. Objawami
zaburzeń lękowych są:
Bóle brzucha, głowy
Zespół napięcia mięśniowego
Pocenie się
Uczucie dławienia lub duszenia się
Problemy ze snem
Przyczyna – najczęściej interakcje rodzic – dziecko przyczyniają się do powstawania zaburzeń
lękowych u dzieci.

ZABURZENIA ODŻYWIANIA
Anoreksja, czyli jadłowstręt psychiczny – cechuje się silnym lękiem przed otyłością, stosowaniem
drakońskich diet i wykonywaniem ćwiczeń. Może doprowadzić do śmierci. Przyczyny – czynniki
rodzinne – nadmierne wymagania, w wyniku, czego występuje u dziecka brak odrębności tożsamości
oraz własnej autonomii i niezależności połączony z perfekcjonizmem.
Bulimia, czyli żarłoczność psychiczna cechuje się pochłanianiem ogromnych ilości pokarmu, brakiem
panowania nad potrzebą jedzenia, a następnie zwracaniem go.
UPOŚLEDZENIE UMYSŁOWE
Intelektualne funkcjonowanie na poziomie niższym, któremu towarzyszą deficyty w zachowaniach
adaptacyjnych. Może być głębokie, średnie lub lekkie. Przyczyny mają charakter zarówno biologiczny
jak środowiskowy.
CAŁOŚCIOWE ZABURZENIA ROZWOJOWE
Odnoszą się do poważnych zaburzeń psychicznych pojawiających się we wczesnym dzieciństwie.
Polegają na dezorganizacji zachowania na poziomie poznawczym, społecznym, behawioralnym i
emocjonalnym.
Zalicza się tutaj autyzm, który objawia się brakiem reagowania na ludzi i poważny, opóźniony rozwój
językowy, obojętność, brak reakcji na matkę. Nie interesuje się zabawkami, nie płacze.
Bada się przyczyny autyzmu. Wielokrotne i różnorodne badania odrzucają podłoże genetyczne.
CO TO JEST ADHD?
ADHD jest to schorzenie neurorozwojowe, którego objawy układają się w trzy grupy:
Kłopoty z kontrolą własnej impulsywności
Nadmierna aktywność ruchowa – hiperaktywność
Zaburzenia koncentracji uwagi
ADHD to choroba, która ostatnio w znacznym stopniu rozszerzyła swoje pole oddziaływania.
Zwiększyło się, bowiem grono osób, które cierpią na tę chorobę.
Ważne, zatem jest prawidłowe rozpoznanie choroby oraz poznanie jej podstawowego przebiegu,
jak również skutków związanych z nieleczonymi stanami ADHD
„ADHD to zespół nadpobudliwości psychoruchowej, która obejmuje nie tylko samą jednostkę
chorobową, ale i zdarzenia pokrewne, takie jak zachowania i zaburzenia hiperkinetyczne.
Dodatkowo, w ramach zespołu nadpobudliwości, wyznaczono także ADD, czyli zaburzenie funkcji
skupiania uwagi oraz AADD, czyli nadpobudliwość psychoruchową, na którą cierpią dorośli.
W przypadku dzieci, ADHD to nie jest choroba polegająca jedynie na deficycie uwagi. Dziecko
takie interesuje się zbyt dużą ilością rzeczy na raz, w związku z czym, ma problem z
doprowadzeniem raz poleconego mu zadania do końca.
Zewsząd do dziecka dobiegają różne bodźce, które nie pozwalają mu się skupić i wykonać tego,
nad czym aktualnie się skupia
Dziecko niecierpiące na ADHD będzie w stanie pominąć czynniki potoczne oraz wszystkie te
elementy, które mogą przeszkodzić mu w osiągnięciu założonego celu.
KRYTERIA DIAGNOSTYCZNE – KONCENTRACJA UWAGI
1.
Dziecko nie jest w stanie skoncentrować się na szczegółach podczas zajęć szkolnych
2.
Dziecko ma trudności z utrzymaniem uwagi na grach i zadaniach
3.
Często wydaje się, że nie słyszy, co się do niego mówi
4.
Ma kłopoty z wykonywaniem instrukcji po kolei i dokończeniem zadania
5.
Ma trudności w zorganizowaniu sobie pracy
6.
Nie lubi, unika, ociąga się przy odrabianiu zadań domowych
7.
Często gubi rzeczy, codziennego użytku i przybory szkolne
8.
Łatwo rozprasza się pod wpływem zewnętrznych bodźców
9.
Często zapomina, co ma robić dalej w codziennej aktywności (np. idzie myć zęby i
zapomina o tym)
NADRUCHLIWOŚĆ, NADMIERNA AKTYWNOŚĆ
1.
Często ma nerwowe ruchy rąk albo wierci się na krześle;
2.
Wstaje na lekcji lub w innych sytuacjach, gdy wymagane jest siedzenie na miejscu (np.
posiłek);
3.
Wchodzi, wspina się na meble, chodzi po pomieszczeniu;
4.
Nadmiernie hałaśliwe w zabawie i przy odpoczynku;
5.
„biega jak nakręcone”. Dziecko często jest w ruchu, występuje nadmierna aktywność
ruchowa;

IMPULSYWNOŚĆ
1.
Dziecko często wyrywa się z odpowiedzią, zanim pytanie zostanie zadane do końca.
2.
Ma problem, żeby np. stać w szeregu lub poczekać na swoją kolej w grze lub sytuacji
grupowej.
3.
Dziecko często przerywa lub przeszkadza innym( np. wtrąca się do zabawy lub rozmowy
innych osób).
4.
Dziecko często jest nadmiernie gadatliwe;
OBJAWY I EPIDEMIOLOGIA
W populacji dziecięcej częstość występowania to ok. 3% do 5%, szczyt rozpoznawania
przypada między 6 a 9 rokiem życia
Częściej zespół rozpoznaje się u chłopców, ze względu na fakt, że u nich na pierwszy plan
wysuwają się objawy związane z nadruchliwością i impulsywnością
U dziewczynek dominuje podtyp ADHD z zaburzeniami w koncentracji bez nadruchliwości
OBJAWY ADHD U DOROSŁYCH
Częste spóźnianie się
Niska samoocena
Impulsywność
Uczucie nudy
Częste zmiany nastroju
Problemy z utrzymaniem związków
Częste zmiany pracy
Nadużywanie alkoholu i różnych stymulantów
Proktastynacja, Patologiczna tendencja do nieustannego przekładania pewnych czynności na
później ujawniająca się w różnych dziedzinach życia
NAJWAŻNIEJSZE TRZY SYMPTOMY, KTÓRE WYSTĘPUJĄ U DOROSŁYCH
Impulsywność
– osoba ma problemy z kontrolą swoich reakcji. Alkoholizm wśród chorych na
adhd jest kilkukrotnie częstszy niż w normalnej populacji.
Hiperaktywność
– u dzieci symptom ten objawia się wysoką energią życiową z ustaniem, czy
usiedzeniem w jednym miejscu, hyperaktywność u dorosłych przyjmuje postać raczej
wiercenia się na krześle i zabawy wszystkimi możliwymi otaczającymi przedmiotami.

Trudności z utrzymywaniem uwagi
– to jest problem, od którego biorą się problemy z pracą.
Należy zaznaczyć, że osoba z adhd potrafi być bardzo skoncentrowana i produktywna. Nie
potrafi jednak być skupiona na rzeczach, które nie budzą u takiej osoby zainteresowanie ( nie
potrafi zarządzać swoją koncentracją). Dla dorosłego z adhd wysiedzenie kilku godzin w
pracy, która go nie pasjonuje to olbrzymia męka.
OBJAWY ADHD Z HYPERAKTYWNOŚCIĄ (ADHD – PH) U DOROSŁYCH:
Wybieranie stymulujących, aktywnych zawodów
Unikanie nudnych zajęć
Czasami praca na dwa etaty lub zostawania na nadgodziny
Niecierpliwość
Bardzo łatwe nudzenie się
Łatwe denerwowanie się
Nieodpowiedzialne zachowania
Bardzo duża impulsywność
OPIS MODELU POMOCY
Diagnostyka szpitalna
Psychiatra dziecięcy lub neurolog
Poradnia Psychologiczno – Pedagogiczna
Lekarz rodzinny
Psycholog i pedagog szkolny
Rodzice i nauczyciele
FORMY PRACY Z DZIECKIEM I RODZICAMI
Grupy wsparcia (psychoedukacyjne, klasyczne grupy wsparcia, jako bank informacji)
Terapia indywidualna rodziców
Wspomaganie i terapia rodziny (ustalanie strategii, procedur, analiza zachowania)
Psychoedukacja rodziców innych dzieci
Psychoedukacja rodziców dziecka na temat schorzenia
Terapia indywidualna dziecka (reedukacja, terapia psychologiczna)
Terapia grupowa dla dzieci (grupy mieszane, niejednorodne)

Warsztaty umiejętności rodzicielskich (metoda Mazlish, Faber)
Specjalistyczne warsztaty dla rodziców dzieci z ADHD
METODY WSPIERAJĄCE LECZENIE
Integracja sensoryczna (dotyku, równowagi, czucia głębokiego)
Kinezjologia edukacyjna (Metoda Dennisona „gimnastyka mózgu” daje możliwości
wykorzystania naturalnego ruchu fizycznego, niezbędnego do organizowania pracy mózgu i
ciała w celu rozszerzenia własnych możliwości).
Metoda ruchu rozwijającego W. Sherborne
Biofeedback treningi pozwalające na naukę kontrolowania stanu swojego umysłu poprzez
wpływanie na aktywność bioelektryczną mózgu.
Hipoterapia, dogoterapia
Preparaty wspomagające (kwasy omega - 3, zioła)
Wykład IV (20.03)
ZABURZENIA EMOCJONALNE (ZABURZENIA LĘKOWE I FOBIE )
Co to jest strach?
Podstawowa emocja, polegająca na uruchomieniu we współczulnym układzie nerwowym reakcji
walki lub ucieczki, pozwalająca na błyskawiczne działanie w sytuacji zagrożenia
Występuje, gdy istnieje realne zagrożenie
Strach zawiera składniki:
1.
Poznawczo – subiektywny („boję się”)
2.
Fizjologiczny (podwyższone tętno, przyspieszony oddech)
3.
Behawioralny (silna chęć ucieczki)
Co to jest lęk?
Stan ciągłego pobudzenia, odzwierciedlający gotowość do stawienia czoła
niebezpieczeństwu, jeśli się pojawi
Nie potrafimy dokładnie określić zagrożenia
Usiłowanie unikania sytuacji, w których może się pojawić zagrożenie (ale nie ma chęci
natychmiastowej ucieczki)
Słaby lęk – dobrze wpływa, np. na uczenie się, ale silny lub przewlekły – szkodzi

Lęk w ujęciu rozwojowym
8 miesięcy – 2lat; lęk przed separacją od opiekuna
2 – 4 lat; lęk przed zwierzętami i ciemnością
Powyżej 6 lat ; lęk przed śmiercią, zranieniem, klęską żywiołową
Adolescencja; lęk przed brakiem akceptacji rówieśników, lęki związane z
niezależnością i autonomią
Rola lęku w dzieciństwie
Uczenie się radzenia sobie z lękami i obawami w późniejszym życiu
Kiedy lęk staje się zaburzeniem lękowym?
Irracjonalny lęk o dużej sile
Reakcje bardziej skrajne (silniejsze)
Długotrwałe ( lęk chroniczny)
Przeszkadzają w funkcjonowaniu
Mogą prowadzić do zaburzeń w wieku dorosłym
ZABURZENIA LĘKOWE wg DSM – IV
Fobie specyficzne i społeczne
Zespół paniki z agorafobia
Zaburzenia obesyjno - kompulsywne
Zespół stresu pourazowego
NAJCZĘŚCIEJ DIAGNOZOWANE ZABURZENIA LĘKOWE U DZIECI
Zespół uogólnionego lęku
Zaburzenie obsesyjno – kompulsywne
Lękowe zaburzenia Separacyjne
SYMPTOMATYKA U DZIECI Z ZABURZENIEM LĘKOWYM:
Symptomy fizjologiczne (ból brzucha, głowy, pocenie się)
Symptomy poznawcze (często się martwią, czują się niespokojne, bo źle odczytują wymaga-
nia ze środowiska, nie doceniają własnych zdolności radzenia sobie z problemami)
Symptomy behawioralne ( ciągłe przebywanie z rodzicami , lęk przed rozdzieleniem)

Zaburzenia lękowe :
•
5 – 8 % dzieci
•
Wczesne dzieciństwo tyle samo dziewcząt i chłopców
•
W okresie dorastania częściej u dziewcząt ( 1:3)
Przyczyny zaburzeń lękowych:
Predyspozycje genetyczne
Zaburzenia psychiczne rodziców
Wczesne urazy
Przeszłe doświadczenia
Relacje w rodzinie
Relacje z rówieśnikami
PRZYCZYNY GENETYCZNE:
Zespół paniki – u 25% krewnych pacjenta
Fobie specyficzne – udział czynników genetycznych
Zespół uogólnionego lęku – rola genów niewielka
PRZYCZYNY POZNAWCZE:
Lęk jest wynikiem dysfunkcyjnych sposobów nadawania światu
Interpretacja świata społecznego w sposób prowokujący lęk
Irracjonalne wymagania wobec siebie (lęk, że nie będę najlepszy)
Spostrzeganie zagrożenia w wielu sytuacjach (lęk przed oceną w sytuacjach potencjalnie
radosnych)
PRZYCZYNY BEHAWIORALNE:
Warunkowanie klasyczne lęku (bodźce neutralne, występujące kiedyś z wywołującymi lęk
same stają się jego źródłem)
Wyuczone reakcje unikania, choć zagrożenie już nie istnieje
Modelowanie – obserwowanie irracjonalnych zachowań rodziców

PRZYCZYNY RODZINNE:
Rodzice nadmiernie kontrolujący
Zachęcający do zachowań unikowych
LECZENIE:
Terapia poznawczo – behawioralna (uczenie panowania nad niepożądanym pobudzeniem)
Najpierw nauka jakie są niepożądane reakcje
Potem jak kontrolować pobudzenie
Nauka relaksacji – strategii łagodzenia stanu pobudzenia
INNE METODY:
HOSPITALIZACJA
LEKI PRZECIWDEPRESYJNE (BRAK ODPOWIEDNICH BADAŃ)
TRENING RODZICÓW
ZESPÓŁ UOGÓLNIONEGO LĘKU:
Nadmierny, nierealistyczny, lęk utrzymujący się przez min. 6 miesięcy przez większość dni
Jest odczuwany, jako trudny do opanowania
Wiąże się z występowaniem symptomów fizycznych ( niepokój, drażliwość, trudności
koncentracji, napięcie mięśniowe, problem ze snem)
Nieoczekiwanie nadmierny niepokój lęk, które nie są powiązane z żadną konkretną sytuacją)
ZABURZENIA OBSESYJNO – KOMPULSYJNE
Powracające obsesje, czyli uporczywie powracające, niepożądane i narzucające się myśli lub
wyobrażenia, które odbierane są, jako bezsensowne i niestosowne i powodują wyraźny lęk
Powracające kompulsje, czyli powtarzające się zachowania, których głównym celem jest
zmniejszenie lęku lub cierpienia
NAJCZĘSTSZE OBSZARY OBSESJI I KOMPULSJI U DZIECI
o
Obsesje: zanieczyszczenie, zakażenie i brud, przemoc, urazy ciała, tematy religijne
o
Kompulsje: mycie się, porządkowanie układanie, powtarzanie zadań i sprawdzanie
o
Rozpowszechnienie ok. 2%

LĘKOWE ZABURZENIA SEPARACYJNE:
Osobna kategoria DSM – IV, specyficzne la dzieci
Oczywiste cierpienie i nadmierne obawy przed rozdzieleniem z osobami, do których dziecko
jest przywiązane
Stała nierealistyczna obawa, że coś złego może przydarzyć się głównemu obiektowi jego
przywiązania
Objawy przez co najmniej 4tyg
Początek przed 18 r.ż. (przed 6 r.ż. – wczesny)
Cierpienie w sytuacji rozdzielenia z osobą, do której dziecko jest najmocniej przywiązane
Nierealistyczne martwienie się o nią
Niechęć chodzenia do szkoły ( z powodu rozdzielenia)
Niechęć do samodzielnego zasypiania i spania
Koszmary senne na temat rozłąki
Skargi fizyczne, gdy ma dojść do rozłąki
WAŻNE: ETAP ROZWOJU DZIECKA:
6 – 8 mies. – naturalnie dziecko bardzo potrzebuje obecności opiekuna, do którego jest
przywiązane
Zaburzenie – gdy np. taka sama potrzeba występuje w wieku 12 lat
FOBIE
Uporczywy, silny lęk przed konkretnymi przedmiotami lub sytuacjami, które nie stanowią
realnego zagrożenia
W momencie kontaktu z przedmiotem fobii – reakcja walki lub ucieczki
Osoby cierpiące na fobie starają się unikać kontaktu z bodźcem , ich fotografiami
KATEGORIE FOBII:
Specyficzne, np. dotyczą zwierząt (pająki, węże), środowiska (wysokość, woda), krwi /
zastrzyków/ ran, sytuacji (samolot, winda), nietypowe (krztuszenie się, wymioty)
Społeczne – dotyczą sytuacji społecznych, w których dana osoba jest obserwowana przez
innych, boją się kompromitacji lub upokorzenia (np. wystąpienia publiczne, relacje
interpersonalne)
Agorafobia lęk przed napadami paniki oraz uruchamianie reakcji walki lub ucieczki

OSOBY CIERPIĄCE Z POWODU FOBII:
Wiedzą, że ich lęki są irracjonalne, ale nic nie mogą poradzić
Czerpią nieświadomie dodatkowe korzyści np. zwracają na siebie uwagę, współczucie
kierowanie zachowaniami innych
PRZYCZYNY FOBII:
Genetyczne
Ewolucyjne
Traumatyczne doświadczenia
Poczucie braku kontroli
FOBIA SZKOLNA:
Lęk i unikanie dotyczy wyłącznie środowiska szkolnego
Przedłużająca się absencja w szkole
Dziecko zostaje w domu za zgodą rodziców
Nie ma zaburzeń zachowania i zachowań antyspołecznych
Początek – objawy somatyczne, np. bóle brzucha, wymioty, mdłości, biegunki, bóle głowy,
omdlenia
Dolegliwości te pojawiają się przed wyjściem do szkoły a ustępuje, gdy rodzice zgodzą się, by
dziecko zostało w domu. Jeśli dziecko zostanie zmuszone do pójścia do szkoły – objawy
nasilają się
Dziecko przekonuje siebie i rodziców, że przyczyną niechęci chodzenia do szkoły są trudne
lekcje, niesprawiedliwi nauczyciele, złośliwi nauczyciele racjonalizacja
Postać ostra spowodowana silnym przeżyciem na terenie szkoły (np. wyszydzanie, drwiny)
Postać przewlekła, narastająca stopniowo, czasem poprzedzona przykrym epizodem na
początku nauki
Wykład V (03.04)
PANIKA
Krótkotrwałe
Nieoczekiwane
Intensywne
Nagłe epizody silnego lęku, obawy dyskomfortu

OBJAWY PANIKI:
Palpitacje serca
Pocenie się
Drżenie ciała
Spłycony oddech
Uczucie dławienia się
Ból w klatce piersiowej
Zawroty głowy
Mdłości lub bóle brzucha
Drętwienie
Dreszcze lub uderzenia gorąca
RODZAJE ATAKÓW PANIKI
Nieoczekiwane, bez wcześniejszych oznak, bez wyraźnej przyczyny
Zdeterminowane sytuacją zaraz po wystąpieniu czynnika wyzwalającego)
Wywołane sytuacyjnie w odpowiedzi na bodziec, ale nie koniecznie zaraz po jego zadziałaniu)
Panika może towarzyszyć różnego rodzaju zaburzeniom lękowym
RODZAJE ZABURZEŃ DEPRESYJNYCH U DZIECI
Rodzaje związane z osiągniętym przez dziecko poziomem rozwoju ( Mc Conville, Boag, Purohit)
1.
Typ afektywny, który zdaniem autorów jest typowy dla dzieci młodszych w wieku 6 -8 lat.
Osiowymi symptomami są smutek, poczucie bezradności, poczucie beznadziejności.
2.
Typ poznawczy – gdzie zasadniczym symptomem depresji jest obniżona samoocena oraz
często pojawiąjące się myśli samobójcze. Ten rodzaj depresji występuje często u dzieci
powyżej 8 roku życia.
3.
Depresja z poczuciem winy, która obecna jest tylko u dzieci powyżej 11 roku życia.
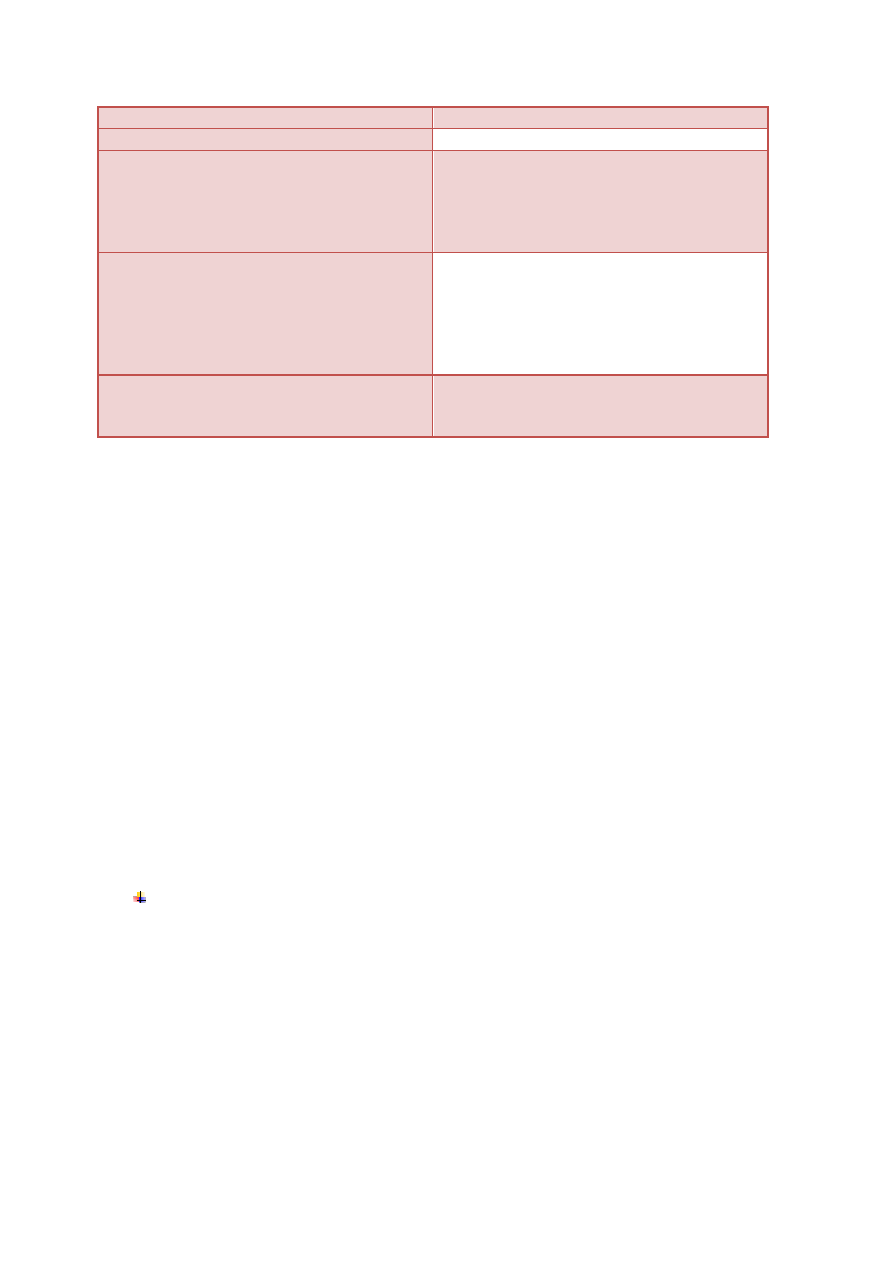
Okres rozwojowy
Symptomatyka depresyjna
niemowlęctwo
smutek
Dzieciństwo
Zaburzenia nastroju (skłonność do irytacji,
płaczliwość, utrata apetytu) zaburzenia
zachowania (hiperaktywność, napady
wściekłości, nieobecność, zabawy w aktywności
dziecka)
Młodszy wiek szkolny
Wstydliwość, poczucie winy, poczucie
beznadziejności (po 8 roku życia) obniżone
samopoczucie, nasilony samokrytycyzm,
tendencje masochistyczne, wzrastająca
tendencja do posługiwania się depresyjnym
stylem poznawczym, problemy szkolne
Adolescencja
Zaburzenia obrazu własnego ciała, obecność
symptomów typowych dla depresji u osób
dorosłych
OBJAWY DEPRESYJNE W RÓŻNYCH OKRESACH ROZWOJU – NIEMOWLĘTA
Atonia nastroju (zimna obojętność, bez płaczu),
Atonia motoryczna (spowolnienie ruchowe, monotonia ruchów, uboga mimika),
Ubóstwo interakcji (zerwanie komunikacji, brak reakcji ożywienia na widok opiekuna)
Wrażliwość psychosomatyczna (biegunka, zapalenia górnych dróg oddechowych,
zaburzenia apetytu)
FAZY DEPRESJI NIEMOWLĄT:
Aktywnego protestu
Rozpaczy
Depresyjnego zobojętnienia
Depresja anaklityczna - brak wsparcia psychicznego niemowlęcia ze strony opiekuna, izolacja
od matki
PRZYCZYNY DEPRESJI NIEMOWLĄT
Separacja od opiekuna, opieka instytucjonalna
Depresja matki
OBJAWY DEPRESYJNE W RÓŻNYCH OKRESACH ROZWOJU – MŁODSZY WIEK SZKOLNY
Utrata zainteresowań otoczeniem

Drażliwość gniew
Problemy somatyczne
Opuszczanie szkoły
Zachowanie depresyjne, które często towarzyszą:
Zaburzenia lękowe – 20 – 70%
Zespół deficytu uwagi;
Fobia szkolna z zachowaniami unikającymi – 45% dzieci oraz 27% adolescentów;
Zaburzenia zachowania
Nasilony lęk separacyjny – 58% dzieci oraz 37% adolescentów;
Trudności w funkcjonowaniu społecznym;
Syndrom chronicznego zmęczenia
Moczenie nocne
Trudności w funkcjonowaniu szkolnym,
Zwiększone ryzyko podjęcia prób samobójczych
ROZPOWSZECHNIENIE DEPRESYJNE U DZIECI
6,66% w grupie 5-latków
11,34% w grupie 10-latków
28,15% w grupie 13-latków
19,25% w grupie 17 –latków
RÓŻNICE CHŁOPCY – DZIEWCZYNKI
1: 1 w dzieciństwie
1: 2 w okresie dojrzewania
Występowanie depresji wśród dzieci może mieć tendencję wzrostową

PRZYCZYNY DEPRESJI
1.
Przyczyny biochemiczne
Podatność dziedziczna (występowanie rodzinne)
Zmiany w mediatorach (serotonina, noradrenalina, dopamina)
2.
Przyczyny społeczne
Samotność i izolacja
Przewlekła choroba, chroniczny ból, operacja
Śmierć ukochanej osoby
Wczesna utrata jednego z rodziców
Kłopoty w rodzinie
Przemoc seksualna, emocjonalna lub fizyczna
Udział w katastrofie, wypadku, wojnie
PRZYCZYNY BEHAWIORALNE
Rzadkie otrzymywanie wzmocnień
Ograniczenie przyjemnych wydarzeń
Brak reagowania na sygnały ze środowiska
Ograniczenie bliskich kontaktów z rodzicami
3.
Przyczyny psychologiczne
Utrata poczucia własnej wartości
Przesadnie negatywne postrzeganie świata i relacji międzyludzkich
Poczucie winy
Strach przed porzuceniem, czy odrzuceniem
Wewnętrzna złość, która nie została wyładowana
Neurotyczność
Negatywne wzorce myślenia (przypisywanie winy za niepowodzenia przyczynom
wewnętrznym)

4.
Inne przyczyny
Czynniki fizjologiczne wywołujące depresję, np. słabe wydzielanie hormonu tarczycy
(niedoczynność tarczycy) powodujące zły nastrój i brak energii
Anemia związana głównie z brakiem żelaza i hemoglobiny we krwi
Choroby somatyczne (np. guz mózgu, rak trzustki, stwardnienie rozsiane, udar, grypa,
zapalenie mózgu)
Stosowanie niektórych leków może spowodować działanie uboczne jakim jest
depresja
Depresja sezonowa (trudności ze wstawaniem z łóżka, notoryczne zasypianie na
lekcjach, obniżona sprawność kojarzenia oraz ogólna sprawność fizyczna)
Depresja poporodowa
DIAGNOZA DEPRESJI U DZIECI
Bardzo trudna
Osobno wywiad z dzieckiem, osobno z rodzicami
Wywiady ustrukturalizowane, skale samoopisu, ocena przez rówieśników, nauczycieli – niska
zgodnych tych technik
KONSEKWENCJE DEPRESJI – funkcjonowanie intelektualne, szkolne
Trudności w koncentracji,
Pogorszenie pamięci
Trudności w podejmowaniu decyzji
Dolegliwości somatyczne
Zmęczenie
Gorsze wyniki w nauce
Drugoroczność
Niechęć do szkoły
Emocjonalne
Drażliwość
Frustracje
Agresja

Gniew
Konflikty
Poczucie izolacji i odrzucenia
Mniej pozytywnych wzmocnień
Ucieczki z domu
Funkcjonowanie społeczne
Złość
Gniew
Bójki
Kłótliwość
Trudności interpersonalne
Wycofanie
Izolacja
Odrzucenie (trudniej wyjść z depresji)
Samotność
Alkohol, narkotyki
SPOSOBY LECZENIA
1.
Pomoc najbliższych
2.
Stosowanie leków przeciwdepresyjnych
3.
Pomoc psychologiczna
Psychoterapia analityczna
Psychoterapia poznawczo – behawioralna
ZACHOWANIA SAMOBÓJCZE (suicydalne)
ZABURZENIA LĘKOWE A DEPRESJA (Kendall, Watson, 1989)
Zaburzenia lękowe
depresja
Nastawienie na przyszłość (antycypacja
cierpienia)
Nastawienie na przyszłość (skupienie się na
niepowodzeniach)
Negatywna samoocena
Negatywna samoocena
Negatywny afekt
Negatywny afekt
Wzrasta poziom zachowań nieadaptacyjnych
Redukcja poziomu aktywności
W ostatnich latach wzrasta udział samobójstw dzieci i młodzieży!
Samobójstwa są co do częstości czynnikiem ryzyka śmierci młodzieży 15 – 19-letniej (po
wypadkach komunikacyjnych)
Szacuje się, że 2 – 10% młodzieży podejmuje próby samobójcze
Wśród dzieci do 12 r.ż. jest niewiele samobójstw (brak poczucia własnej śmiertelności,
pojęcie śmierci kształtuje się dopiero ok. 10 – 11r.ż.)
Wśród dorastających – znacznie częściej (kształtowanie się podmiotowości, separacja od
rodziny, indywiduacja, mniejsza odporność na stres, więcej chorób psychicznych, depresji,
nadużywania środków psychoaktywnych)
SPOŁECZNE UWARUNKOWANIE WZROSTU CZĘSTOŚCI SAMOBÓJSTW DZIECI I MŁODZIEŻY
Przemiany społeczno – ekonomiczne
Kondycja polskich rodzin
Szczególnie dramatyczna sytuacja środowiska robotnicze, robotnicy niewykwalifikowani,
rodziny rozbite, z alkoholizmem lub przemocą
DZIECI RODZIN DYSFUNKCYJNYCH
Czują się osamotnione i wyalienowane
Czują się zbędne lub mają narzuconą rolę, której nie chcą
Czują, że muszą same borykać się z problemami, które je przerastają (pod względem
intelektualnym czy odporności na stres)
Najczęstsza przyczyna ataków suicydalnych dzieci i młodzieży :
BRAK WSPARCIA ZE STRONY NAJBLIŻSZYCH W SYTUACJI ZAGROŻENIA
SZKOŁA
Ponad 70% młodzieży po próbach samobójczych to uczniowie drugoroczni
„sezonowość” prób samobójczych młodzieży – najwięcej pod koniec roku szkolnego albo
semestru
ZACHOWANIA SAMOBÓJCZE
1.
Myśli samobójcze (depresja, reakcja na stres, środki psychoaktywne). Sygnał: dziecko ma
problem, potrzebuje pomocy, utrwalone fantazje: konieczna wizyta u psychiatry.

2.
Tendencje i groźby samobójcze (pytania do rodziny co by zrobili, gdyby….stwierdzenia, że już
nie długo nie będzie ze mną problemów, rozdawanie cennych przedmiotów, poszukiwanie
informacji o samobójstwach, fascynacja postaciami, które zginęły śmiercią samobójczą)
MOTYWACJA PODJĘCIA PRÓB SAMOBÓJCZYCH
Wołanie o pomoc
Próba zwrócenia uwagi na swoje problemy
Wymierzenie kary rodzicom lub innym osobom
Ucieczka od problemów
Zdecydowana chęć pozbawienia się życia (rzadko)
Impuls (konflikt z ważną osobą, zła ocena w szkole – czasem dziecko zastanawia się tylko 15
minut!)
RÓŻNICE ZWIĄZANE Z PŁCIĄ
Prób samobójczych dokonuje zdecydowanie więcej dziewcząt niż chłopców (3: 1 w populacji
ogólnopolskiej 1: 5: 1 w populacji uczniów z rodzin dysfunkcyjnych)
Samobójstw dokonanych – więcej chłopców niż dziewcząt (5: 1)
DLACZEGO WIĘCEJ KOBIET (DZIEWCZĄT) PODEJMUJE PRÓBY SAMOBÓJCZE?
Chcą nawiązać kontakt z otoczeniem
Wołanie o pomoc
Wybierają tzw. „miękkie środki” umożliwiające odratowanie, np. przedawkowanie leków
Działają pod wpływem emocji
DLACZEGO WIĘCEJ MĘŻCZYZN (CHŁOPCÓW) POPEŁNIA SAMOBÓJSTWA
Wybierają tzw. „środki twarde”, np. powieszenie, uniemożliwiające odratowanie
Kulturowy model mężczyzny: twardy bezwzględnym nie może okazać bezradności
MOTYWY PRÓB SAMOBÓJCZYCH I SAMOBÓJSTW
Zawód miłosny
Konflikt z rodzicami, patologia w rodzinie
Trudności w szkole, drugoroczność
Niedostosowanie do grupy społecznej (osamotnienie)
Beznadziejność życia w związku ze stanem zdrowia

Chęć poznania „życia po życiu”
Przynależność do subkultur i sekt ( np. sataniści)
Wspólne samobójstwo internetowe
CECHY ZABURZONEJ OSOBOWOŚCI
Labilność emocjonalna
Słabe i silne bodźce oddziałują tak samo mocno na jednostkę
Drażliwość emocjonalna
Zaleganie afektu
Zaburzenia uczuć wyższych (miłości, przyjaźni, współczucia)
Depresja
Zaburzenia psychiczne, stany lękowe, zaburzenia obsesyjno – kompulsywne, psychozy
Wykład VI (10.04)
ANOREKSJA
Choroba „cywilizacyjna”, występująca głównie u dziewcząt, ale coraz częściej także u
chłopców w okresie dojrzewania, charakteryzująca się zachowaniami, które mają na celu
obniżenie masy ciała, co doprowadza do skrajnego wyniszczenia.
Anorektyk, widząc swoje ciała w „krzywym zwierciadle” odczuwa lęk, ponieważ nie spełnia
wymogów opinii współczesnego świata, co do własnego wyglądu i przez to w sposób
zaburzony spostrzega własne ciało
Lęk przybiera postać uporczywej idei nadwartościowej, w związku, z czym osoba wyznacza
sobie niski limit wagi
GŁÓWNE CECHY:
Ocenianie siebie jako osoby otyłej
Chorobliwy lęk przed otyłością
Perfekcjonizm
Niska samoocena, niezadowolenie
Trudności w okazywaniu uczuć
Zaburzenia lękowe przed dorosłością
Szczupła figura – klucz do sukcesu

POSTACI JADŁOWSTRĘTU PSYCHICZNEGO
Typ restrykcyjny – redukcja masy ciała wyłącznie w wyniku stosowania coraz bardziej
nasilonej diety
Typ bulimiczno – przeczyszczający – oprócz diety osoby wymiotują, stosują środki
przeczyszczające
ETIOPATOGENEZA
Czynniki predysponujące:
Podatność konstytucjonalna i fizyczna (skłonność do otyłości)
Czynniki psychologiczne:
Cechy osobowości: perfekcjonizm, uległość, trudności separacyjne, niska samoocena
Deficyt w sferze emocjonalnej – rozpoznawanie, okazywanie i nazywanie uczuć
Deficyt w sferze poznawczej
Częstsze epizody depresji i zaburzenia lękowe
Czynniki wywołujące:
Czynniki stresowe(dojrzewanie, zmiana szkoły, dramatyczne wydarzenia losowe, zmiana
sytuacji rodzinnej, doświadczenia seksualne, urodzenie dziecka)
Czynniki podtrzymujące:
Indywidualne – potrzeba poczucia autonomii i kontroli, podwyższenia samooceny
Biologiczne – zaburzenia mechanizmu sytości i głodu, zaburzenia wydzielania enzymów
jelitowych, zaburzenia perystaltyki jelit
Rodzinne – próba utrzymania homeostazy w rodzinie
PRZEBIEG CHOROBY
Jadłowstręt może występować, jako jeden rzut choroby, może przebiegać przewlekle z
remisjami i nawrotami
Współczynnik umieralności wynosi od 4% do 22%
Chore osoby nie zgłaszają dolegliwości somatycznych bądź tez im zaprzeczają, są długo
aktywne, utrzymują sprawność fizyczną, co może uśpić czujność osób z najbliższego
otoczenia
OBJAWY:
Meszek na twarzy i ciele

Znaczna utrata włosów
Zimne dłonie
Nadmierne pocenie się stóp
Niedokrwistość (anemia)
Brak miesiączki lub bardzo wydłużone okresy między menstruacjami
Częste bóle głowy
Stałe rozmyślanie o jedzeniu
Bardzo powolne jedzenie
Brak zdecydowania
Zaburzenia koncentracji
Drażliwość, lęk
Zaburzenia snu
Wycofanie się z kontaktów społecznych
Zawężenie zainteresowań
Obniżenie libido
Brak poczucia choroby i motywacji do leczenia
Tendencje do manipulowania otoczeniem
Dezorientacja/zakłopotanie
Nastroje depresyjne (poczucie beznadziejności, niska samoocena)
Zachowania obsesyjne, zwłaszcza w odniesieniu do jedzenia
ROKOWANIE
Zawsze musi być ostrożne
Jest to zespół chorobowy wymagający wielokrotnych hospitalizacji
W 40% do 60% pomyślne wyniki leczenia
W przypadkach zaniedbanych śmiertelność wynosi 5% do 25%
LECZENIE
Motywacja pacjenta i rodziny do leczenia

Leczenie powikłań spowodowanych wyniszczeniem
Przywrócenie stanu prawidłowego odżywiania przez zachęcanie chorej osoby do normalnej,
zrównoważonej diety
Nagrody za zwiększenie masy ciała
Wyraźne instruowanie o znaczeniu prawidłowego odżywiania
Modyfikacja zaburzeń związanych z nieprawidłowym odżywianiem się i koncentracji na
kształcie i masie swojego ciała
BULIMIA – żarłoczność psychiczna
Jest zaburzeniem odżywiania, charakteryzującym się wręcz śmiertelnym strachem przed utyciem,
przypisywanym obsesji bycia chudym. Osoby chore na bulimie nie są w stanie opanować napadów
przejadania się, po których następuje zmuszanie się do wymiotów lub przyjmowanie środków
przeczyszczających.
PRZYCZYNY:
INDYWIDUALNE:
Zaburzony obraz
siebie
Niskie poczucie
własnej wartości
Trudności w
autonomicznym
funkcjonowaniu
Skłonności do
perfekcjonizmu
Trudność w
kontaktach z
rówieśnikami
BIOLOGICZNE:
Zaburzenia
układu
nerwowego
RODZINNE:
Konflikty rodzinne,
Nasilona kontrola,
nadopiekuńczość
Niska spójność
rodziny
KULTUROWE:
Trudności w
wyrażaniu uczuć
Przecenianie
społecznych
oczekiwań
Lansowany przez
media nierealny
model sylwetki
Idealizacja szczupłej
sylwetki
RODZAJE BULIMII:
Typ przeczyszczający:
Po napadzie żarłoczności następuje prowokowanie wymiotów, używanie środków
przeczyszczających, diuretyków, lewatywy
Typ nieprzeczyszczający:
Zamiast przeczyszczania się środkami farmakologicznymi i wymuszania wymiotów, chorzy, w ramach
działań kompensacyjnych, stosują ścisła dietę (często głodówkę), ograniczając ilość spożywanych
pokarmów do minimum, bądź tez wykonują dużo wyczerpujących ćwiczeń fizycznych
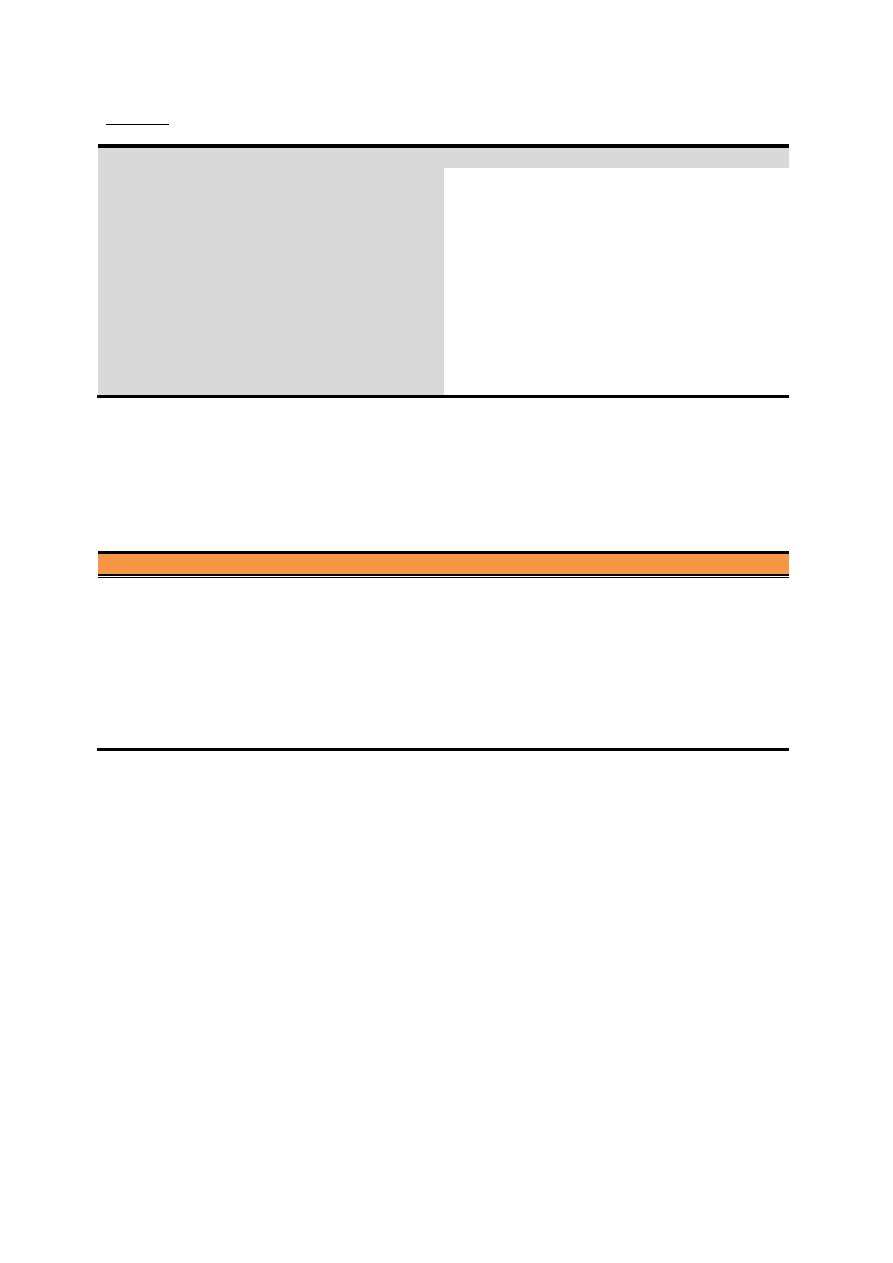
TERAPIA
FARMAKOLOGIA
TERAPIA POZNAWCZO - BEHAWIORALNA
Obecne standardy leczenia bulimii są
takie, że uważa się, że stosowanie leków
nie powinno być jedyną lub dominującą
formą leczenia. Leki antydepresyjne,
zarówno starsze jak i bardziej
nowoczesne, mają udowodnioną
skuteczność w leczeniu bulimii
Wyeliminowanie niezdrowej reakcji na
jedzenie;
4 -6 miesięcy – nauka jedzenia 3
posiłków dziennie
Obserwacja i notowanie codziennej diety
razem z odczuwanymi emocjami
Odnotowywanie przypadków objadania
się
Praca z terapeutą
Zwalczanie odruchów automatycznych
zachowania
TERAPIA INTERPERSONALNA
TERAPIA PSYCHODYNAMICZNA
Zwalczanie depresji i lęków będących
podłożem odżywiania
Cele terapii:
Wyrażanie uczuć
Praca nad poczuciem
niezależności i pewności siebie
Zmierzenie się z traumatycznymi
przeżyciami
Wzajemne relacje terapeuty i pacjenta –
przeniesienie wydarzeń z przeszłości na
tę relację
Terapeuta oferuje interpretację
bieżących wydarzeń i zachowań
trudnych dla pacjenta
AUTYZM I ZESPÓŁ ASPERGERA
(definicje, kryteria diagnostyczne, metody pracy)
AUTYZM – definicja
Autyzm jest zaburzeniem, które ciągle nie jest w pełni wyjaśnione. Po raz pierwszy został opisany
prze Leo Kannera w 1943r. i zdefiniowany, jako „zaburzenie kontaktu uczuciowego”
Obecnie autyzm definiuje się jako zaburzenie rozwojowe, które trwa całe życie. Zespół ten pojawia
się w ciągu pierwszych 30 miesięcy życia dziecka i powoduje różnej głębokości zaburzenia w zakresie
języka, komunikacji, umiejętności społecznych i wyobraźni.

Ponadto u dzieci tych mogą pojawiać cię klasyczne zachowania dysfunkcyjne, takie jak zachowania
autostymulacyjne (powtarzające się, bezcelowe ruchy, takie jak kołysanie się czy machanie rękoma),
samookaleczanie (gryzienie dłoni, uderzanie głową w różne przedmioty), kłopoty ze snem i
jedzeniem, zły kontakt wzrokowy oraz zaburzenia koncentracji uwagi. Często daje się też zauważyć
zachowania obsesyjne lub nadmierne przywiązanie do rutyny i niezmienności
ETIOLOGIA
Od wielu lat trwają poszukiwania przyczyn autyzmu. Nie udało się jednak ustalić jednego,
uniwersalnego czynnika występującego u wszystkich chorych. Obecnie genezy zaburzenia poszukuje
się wśród licznych czynników, do których zaliczyć można:
komplikacje w przebiegu ciąży, porodu, wczesnego dzieciństwa
uszkodzenia struktur mózgu (m.in. pnia mózgu, płatów skroniowych i czołowych, móżdżku,
hipokampa)
zaburzenia biochemiczne (np. podwyższony poziom serotoniny)
czynniki genetyczne (np. „łagodny autyzm” u krewnych występujący w postaci deficytów
poznawczych, zaburzeń o charakterze społecznym)
zanieczyszczenie środowiska
wzrost zastosowania antybiotyków, którego uboczny skutkiem jest rozwój drożdżaków
uszkadzających CUN
KRYTERIA DIAGNOSTYCZNE
Według kryteriów DSM – IV dzieci autystyczne muszą doświadczać problemów w każdej z
następujących sfer funkcjonowania:
kontakty międzyludzkie – występują poważne problemy dotyczące komunikacji niewerbalnej,
np. mowy ciała, kontaktu wzrokowego i mimiki; kontakty z rówieśnikami nie układają się
dobrze, a dziecko ma trudności z odwzajemnianiem emocji; dzieci autystyczne nie pragną
dzielić się swoimi osiągnięciami lub zainteresowaniami poprzez zwracanie uwagi otoczenia
komunikacja – występują poważne problemy dotyczące mowy, dziecko ma problemy z
rozpoczynaniem i podtrzymywaniem rozmowy (o ile potrafi mówić), używa schematycznych i
powtarzających się wypowiedzi
wąski zakres zainteresowań i zachowań – dziecko dotknięte autyzmem nadmiernie interesuje
się jednym tematem lub np. elementem przedmiotu, zazwyczaj jest mało elastyczne i
pielęgnuje rutynowe zachowania
wczesne (przed ukończeniem trzeciego roku życia ) pojawienie się problemów w
przynajmniej jednej z następujących sfer:
zabawa z wykorzystaniem wyobraźni i elementami odgrywania ról,

kontakty międzyludzkie
pragmatyczne wykorzystanie języka
WYBRANE FORMY TERAPII
terapia „Holding” (M. Welch) – terapia ta jest ukierunkowana na uregulowanie odbioru
bodźców, celem metody jest budowanie lub przywrócenie więzi emocjonalnej pomiędzy
matką a dzieckiem, poprzez wymuszenie bliskiego kontaktu fizycznego
terapia zaburzeń sensorycznych (C.H. Delacato ) – celem jest wyrobienie tolerancji na bodźce
pochodzące z zewnątrz i kontrolowanie ich przez terapeutę, a nie przez samo dziecko, polega
na dostarczaniu przez zaburzone kanały odpowiednich bodźców, które układa się
sekwencyjnie i dozuje odpowiednio w czasie
metoda ruchu rozwijającego (W. Sherborne) – została opracowana przez fizjoterapeutkę,
celem tej metody jest rozwijanie przez nich świadomości własnego ciała, usprawnianie
ruchowe, rozwijanie świadomości przestrzeni i działania w niej, dzielenie przestrzeni z
innymi, nawiązywanie i poprawa kontaktu z dzieckiem
terapia behawioralna (O.I. Lovaas) – powszechnie uważana za najskuteczniejszą i najczęściej
stosowana w leczeniu autyzmu, działania opierają się na wzmocnieniach pewnych zachowań
nagrodą (rzeczową lub społeczną ) lub eliminowaniu ich poprzez karę
TEACCH ( E. Schopler, M. Waters) to Program Terapii i Edukacji Dzieci Autystycznych oraz
Dzieci z Zaburzeniami Komunikacji. To forma terapii, która obejmuje nie tylko dziecko ale całą
rodzinę, rodzince współpracują z terapeutą, co pozwala na kompleksowe,
wielopłaszczyznowe działanie. Sposoby pracy dostosowuje się do dziecka tak, aby czuło się
ono dobrze, przebiegają one w ustrukturalizowanym środowisku (czas, miejsce, forma)
Formy niedyrektywne: podążanie za dzieckiem i nawiązanie z nim kontaktu, np. metoda opcji
Muzykoterapia
Hipoterapia
Wyszukiwarka
Podobne podstrony:
Czynniki integralnego rozwoju młodzieży, Psychologia rozwoju - wykład (KUL)
Psychologia rozwoju wyklad 3 wydz psych
psychologia rozwoju wyklad
PSYCHOLOGIA ROZWOJU CZŁOWIEKAWYKŁAD 7 12 V 2011, Psychologia rozwoju - wykład (KUL)
PSYCHOLOGIA ROZWOJU CZŁOWIEKAWYKŁAD 8 19 V 2011, Psychologia rozwoju - wykład (KUL)
PSYCHOLOGIA ROZWOJU CZŁOWIEKAWYKŁAD 6 5 V 2011, Psychologia rozwoju - wykład (KUL)
Psychologia rozwojowa - Wojciechowska - wyklad 13 - Wczesna dorosc, Psychologia rozwojowa, Psycholog
Rodzina jako system (psychologia rozwojowa-wyklad), STUDIA, Psychologia rozwojowa-na egzamin
role malzensko-rodzicielskie[psychologia rozwojowa-wyklad], STUDIA, Psychologia rozwojowa-na egzamin
Psychologia rozwojowa - Wojciechowska - wyklad 05 - Zmiany rozwojowe, Psychologia rozwojowa, Psychol
psychologia rozwoju wykład pytania
Psychologia rozwojowa wykłady
Psychologia rozwojowa wykłady
Psychologia rozwoju wykład, Szkoła - studia UAM, Psychologia rozwoju człowieka, Psychologia rozwoju
Psychologia rozwojowa - Wojciechowska - wyklad 11 - Realizm moralny i stadia Eriksona, Psychologia r
więcej podobnych podstron