
A. Dobrzańska i wsp.
130
Prophylaxis of vitamin D deficiency – Polish
recommendations 2009
Dobrzańska A. and Experts Team
Children’s Memorial Heath Institute of Warsaw, Poland, Department
of Neonatology and Intensive Care
Appropriate state procurement system for vitamin D is important not
only for the proper functioning of the skeletal, maintaining calcium
and phosphorus homeostasis, but also for a number of other organs
and tissues in our body. In connection with the change in lifestyle
including dietary habits change, the widespread use of UV filters
and less outdoor activity, observed an increase in the percentage of
vitamin D deficiency, both in population and developmental age and
adults. Based on the results of recent scientific research team of
experts provides recommendations for preventive Polish supply of
vitamin D in infants, children, adolescents and adults, including pre-
gnant women and nursing mothers.
Key words: vitamin D, 25-OHD, pregnancy, lactation, infants
Pol. Merk. Lek., 2010, XXVIII, 164, 130
Polskie zalecenia dotyczące profilaktyki niedoborów
witaminy D – 2009
ANNA DOBRZAŃSKA I ZESPÓŁ EKSPERTÓW
Instytut Pomnik-Centrum Zdrowia Dziecka w Warszawie, Klinika Neonatologii, Patologii i Intensywnej Terapii Noworodka
Polskie zalecenia dotyczące profilaktyki niedoborów witaminy
D – 2009
Dobrzańska A. i Zespół Ekspertów
Instytut Pomnik-Centrum Zdrowia Dziecka w Warszawie, Klinika
Neonatologii, Patologii i Intensywnej Terapii Noworodka
Odpowiedni stan zaopatrzenia ustroju w witaminę D jest istotny nie
tylko dla prawidłowego funkcjonowania układu szkieletowego, utrzy-
mania homeostazy wapniowo-fosforanowej, ale również dla działa-
nia wielu innych narządów i tkanek w naszym organizmie. W związ-
ku ze zmianą stylu życia obejmującą zmianę nawyków żywienio-
wych, powszechne stosowanie filtrów UV oraz mniejszą aktywność
na świeżym powietrzu, obserwuje się zwiększenie odsetka niedo-
borów witaminy D zarówno w populacji wieku rozwojowego, jak i u
dorosłych. Opierając się na wynikach najnowszych badań nauko-
wych Zespół Ekspertów przedstawia polskie zalecenia dotyczące
profilaktycznej podaży witaminy D u niemowląt, dzieci, młodzieży i
dorosłych, w tym kobiet ciężarnych i karmiących piersią.
Słowa kluczowe: witamina D, 25-OHD, ciąża, laktacja, niemowlęta
Pol. Merk. Lek., 2010, XXVIII, 164, 130
REKOMENDACJE
Zespół Ekspertów w składzie:
· prof. dr hab. med. Jadwiga Charzewska – kierownik Zakładu Epidemiologii i Norm Żywienia Instytutu Żywności i Żywienia
· prof. dr hab. med. Danuta Chlebna-Sokół – Przewodnicząca Sekcji Chorób Metabolicznych Kości Dzieci i Młodzieży przy Polskiej Fundacji Osteoporozy
· prof. dr hab. med. Alicja Chybicka – Prezes Polskiego Towarzystwa Pediatrycznego
· dr med. Justyna Czech-Kowalska – kierownik Oddziału Patologii Noworodka Instytutu „Pomnik-Centrum Zdrowia Dziecka”
· prof. dr hab. med. Anna Dobrzańska – Konsultant Krajowy w Dziedzinie Pediatrii
· prof. dr hab. med. Ewa Helwich – Konsultant Krajowy w Dziedzinie Neonatologii
· dr hab. med Jacek R. Imiela – Konsultant Krajowy w Dziedzinie Chorób Wewnętrznych
· dr n przyr. Elżbieta Karczmarewicz – kierownik Pracowni Patofizjologii Zakładu Biochemii i Medycyny Doświadczalnej Instytutu „Pomnik-Centrum
Zdrowia Dziecka”
· prof. dr hab. med. Janusz B. Książyk – kierownik Kliniki Pediatrii i Żywienia Instytutu „Pomnik-Centrum Zdrowia Dziecka”
· prof. dr hab. med. Andrzej Lewiński – Konsultant Krajowy w Dziedzinie Endokrynologii
· prof. dr hab. med. Roman S. Lorenc – Przewodniczący Wielodyscyplinarnego Forum Osteoporotycznego Sekcji Specjalistycznej Polskiego Towarzystwa
Lekarskiego, Członek Rady Naukowej IOF i ISCD
· prof. dr hab. med. Witold Lukas – Konsultant Krajowy w Dziedzinie Medycyny Rodzinnej
· prof. dr hab. med. Jacek Łukaszkiewicz – Członek Rady Naukowej Wydziału Farmaceutycznego Warszawskiego Uniwersytetu Medycznego
· prof. dr hab. med. Ewa Marcinowska-Suchowierska – kierownik Oddziału Klinicznego Medycyny Rodzinnej i Chorób Wewnętrznych
· prof. dr hab. med. Andrzej Milanowski – kierownik Kliniki Pediatrii Instytutu Matki i Dziecka
· prof. dr hab. med. Andrzej Milewicz – Przewodniczący Polskiego Towarzystwa Endokrynologicznego
· dr med. Paweł Płudowski – Członek Zarządu Sekcji Chorób Metabolicznych Kości Dzieci i Młodzieży przy Polskiej Fundacji Osteoporozy, kierownik
Zakładu Biochemii i Medycyny Doświadczalnej Instytutu „Pomnik-Centrum Zdrowia Dziecka”
· prof. dr hab. med. Ewa Pronicka – Członek Komitetu Rozwoju Człowieka PAN, Członek SSIEM
· prof. dr hab. med. Stanisław Radowicki – Konsultant Krajowy w Dziedzinie Położnictwa i Ginekologii
· prof. dr hab. med. Józef Ryżko – kierownik Kliniki Gastroenterologii, Hepatologii i Immunologii Instytutu „Pomnik-Centrum Zdrowia Dziecka”
· prof. dr hab. med. Jerzy Socha – Przewodniczący Komisji Żywienia Dzieci i Młodzieży Komitetu Nauki o Żywieniu Człowieka PAN
· prof. dr hab. med. Jerzy Szczapa – Prezes Polskiego Towarzystwa Neonatologicznego
· dr hab med. Halina Weker – kierownik Zakładu Żywienia Instytutu Matki i Dziecka

Polskie zalecenia dotyczące profilaktyki niedoborów witaminy D – 2009
131
Niepokojący jest wysoki odsetek niedoborów witaminy D
stwierdzany w różnych grupach wiekowych w polskiej popu-
lacji [1, 2, 11]. Niedobory witaminy D przyczyniają się nie tyl-
ko do rozwoju krzywicy, osteomalacji i osteoporozy, ale tak-
że mogą zwiększać ryzyko rozwoju wielu innych chorób, m.in.
cukrzycy typu 1, nowotworów (piersi, prostaty, jelita grube-
go), chorób autoimmunologicznych (stwardnienie rozsiane,
reumatoidalne zapalenie stawów, układowy toczeń rumienio-
waty), sercowo naczyniowych oraz zespołu metabolicznego
[11]. Dlatego tak ważne jest właściwe zaopatrzenie organi-
zmu w witaminę D, uwzględniające jej wielokierunkowe dzia-
łanie, z równoczesnym zapewnieniem bezpieczeństwa.
Wskaźnikiem zaopatrzenia organizmu w witaminę D jest stę-
żenie 25-hydroksywitaminy D w surowicy (25-OHD). Optymal-
ne stężenie u dzieci wynosi 20-60 ng/ml (50-150 nmol/l), a u
osób dorosłych 30-80 ng/ml (75-200 nmol/l) [3, 4, 5, 9, 11, 14].
Do prawidłowego rozwoju i mineralizacji układu szkiele-
towego oraz zmniejszenia ryzyka chorób cywilizacyjnych nie-
zbędna jest nie tylko odpowiednia podaż witaminy D i wap-
nia (tab. 1), ale także przestrzeganie zasad aktywnego wy-
poczynku na świeżym powietrzu. Szczególnie ważna jest
urozmaicona dieta, zawierająca produkty bogate/wzbogaca-
ne w witaminę D i wapń, w tym ryby (tab. 2), mleko i przetwo-
ry mleczne. Produkty żywnościowe odpowiadające pod
względem zawartości wapnia (240 mg) jednej średniej szklan-
ce mleka, to np. [8]:
– jeden mały kubeczek jogurtu (150g),
– jedna szklanka kefiru, jedna szklanka maślanki,
– 35 dkg sera białego,
– 4-5 naleśników z serem,
– dwa małe „trójkąciki” serka topionego,
– dwa plasterki sera żółtego
W razie niewystarczającego spożycia witaminy D i wap-
nia z diety należy je uzupełnić stosując preparaty farmaceu-
tyczne.
minę D, a ryzykiem wystąpienia raka skóry. Aktualnie u nie-
mowląt poniżej 6 miesiąca życia bezpośrednia ekspozycja
na słońce nie jest zalecana [11, 14].
ZALECENIA
1. Noworodki donoszone
· Wszystkie noworodki powinny mieć rozpoczętą suple-
mentację witaminą D w dawce 400 IU/dobę począw-
szy od pierwszych dni życia.
2. Noworodki urodzone przedwcześnie
· Suplementację witaminą D w dawce 400-800 IU/dobę
należy rozpocząć od pierwszych dni życia (jeżeli jest
możliwe żywienie przez przewód pokarmowy) i prowa-
dzić do osiągnięcia wieku korygowanego (40 tygodni)
[3, 12, 16]. Przy karmieniu mlekiem modyfikowanym lub
pokarmem kobiecym ze wzmacniaczem pokarmu ko-
biecego uwzględnić podaż witaminy D z diety.
· Po osiągnięciu wieku korygowanego (40 tygodni) daw-
kowanie witaminy D jak u niemowląt urodzonych o cza-
sie (400 IU/dobę).
3. Niemowlęta urodzone o czasie
· Niemowlęta karmione piersią wymagają suplemen-
tacji witaminą D w dawce 400 IU/dobę*
· Niemowlęta karmione mlekiem modyfikowanym po-
winny otrzymywać 400 IU/dobę witaminy D (łącznie z
diety i preparatów farmaceutycznych). Przy spożyciu
400 IU/dobę witaminy D z diety (tj. około 1000 ml mle-
ka początkowego i około 700-800 ml mleka następne-
go) dodatkowa suplementacja witaminą D nie jest wy-
magana.
· Przy karmieniu mieszanym lekarz ustala dawkę in-
dywidualnie obliczając zawartość witaminy D w poda-
wanym mleku modyfikowanym. Podaż witaminy D z
pokarmu kobiecego nie musi być uwzględniana w ob-
liczeniach ze względu na bardzo niskie stężenie (oko-
ło 50 IU/l).
4. Dzieci od 1 do 18 roku życia
· Podaż witaminy D w żywności i/lub preparatach far-
maceutycznych powinna wynosić 400 IU/dobę w okre-
sie od października do marca, a także w miesiącach
letnich, jeżeli nie jest zapewniona wystarczająca syn-
teza skórna witaminy D.
*Jednoczesna suplementacja witaminy D u matki karmiącej w ilości poniżej 2000 IU/dobę nie wpływa na dawkowanie witaminy D u dziecka [6, 13].
Grupy wiekowe
Grupa wiekowa
Wapń [mg/dobę]
Niemowlęta
0-6 miesięcy
300
6-12 miesięcy
400
Dzieci
1-3 lata
500
4-6 lat
700
7-9 lat
800
Nastolatki
10-18 lat
1300
Dorośli
19-50 lat
1000
> 50 lat
1300
Kobiety (ciąża i laktacja)
< 19 lat
1300
> 19 lat
1000
Tabela 1. Podaż wapnia (wystarczające spożycie) w grupach wiekowych [7]
Table 1. Calcium supply (sufficient intake) in age groups
Produkt
Zawartość witaminy D
Węgorz świeży
1200 IU/100 g
Śledź marynowany
480 IU/100 g
Śledź w oleju
808 IU/100 g
Dorsz świeży
40 IU/100 g
Gotowany / pieczony łosoś
540 IU/100 g
Gotowana / pieczona makrela
152 IU/100 g
Ryby z puszki (tuńczyk, sardynki)
200 IU/100 g
Żółtko jajka
54 IU/żółtko
Ser żółty
7,6-28 IU/100 g
Pokarm kobiecy
1,5-8 IU/100 ml
Mleko krowie
0,4-1,2 IU/100 ml
Kaszki mleczno-zbożowe
160-480 IU/100 g
(64-80/100 ml)
Mleko początkowe
40-50 IU/100 ml
Mleko następne
40 -80 IU/100 ml
Mleko modyfikowane > 1. roku życia
70-80 IU/100 ml
Tabela 2. Zawartość witaminy D w polskich produktach żywnościowych [8]
Table 2. Vitamin D contents in foods [8]
Regularna ekspozycja na słońce stanowi istotne endo-
genne źródło witaminy D. Należy jednak zaznaczyć, że po-
wszechne dziś stosowanie kremów z filtrami przeciwsłonecz-
nymi może zmnieszać wydajność syntezy skórnej pod wpły-
wem promieniowania UVB nawet o 90% [10, 11]. W naszej
strefie geograficznej synteza skórna następuje od kwietnia
do września, przy zapewnieniu minimum 15-minutowej eks-
pozycji na słońce 18% powierzchni ciała (odsłonięte przed-
ramiona i częściowo nogi) w godzinach 10
00
-15
00
bez stoso-
wania filtrów ochronnych [5, 15]. Natomiast od października
do marca synteza skórna witaminy D praktycznie nie nastę-
puje [5, 11, 15].
Bardzo ważne jest wyważenie korzyści wynikających z
ekspozycji na słońce, które – przynajmniej w okresie letnim –
zabezpiecza odpowiednie zaopatrzenia organizmu w wita-
A. Dobrzańska i wsp.
132
· U dzieci z nadwagą/otyłością należy rozważyć zwięk-
szenie dawki witaminy D do 800-1000 IU/dobę.
5. Dorośli
· Podaż witaminy D w żywności i/lub preparatach far-
maceutycznych powinna wynosić 800-1000 IU/dobę w
okresie od października do marca, a także w miesią-
cach letnich, jeżeli nie jest zapewniona wystarczająca
synteza skórna witaminy D.
· U osób po 65. roku życia ze względu na obniżoną
syntezę skórną oraz udowodnione działanie przeciw-
złamaniowe i przeciwupadkowe zaleca się suplemen-
tację witaminą D w dawce 800-1000 IU/dobę przez
cały rok.
6. Kobiety ciężarne i matki karmiące
· Bardzo ważne jest zapewnienie prawidłowych zaso-
bów witaminy D przed planowaną ciążą.
· Wyniki dotychczas przeprowadzonych badań wskazu-
ją, że suplementacja witaminą D w dotychczas zale-
canej dawce 400 IU/dobę (odpowiada podaży z pre-
paratów wielowitaminowych) jest niewystarczająca do
zbudowania odpowiednich zasobów witaminy D, za-
równo u kobiety ciężarnej/matki karmiącej, jak i jej po-
tomstwa [3, 11, 13, 14].
· Suplementację witaminą D w dawce 800-1000 IU/
dobę należy prowadzić od II trymestru ciąży, jeżeli
nie jest zapewniona właściwa podaż z diety i/lub syn-
teza skórna.
· Optymalnym postępowaniem w czasie ciąży i karmie-
nia piersią byłoby indywidualne dobieranie dawki wita-
miny D tak, aby utrzymać stężenie 25-OHD >30 ng/
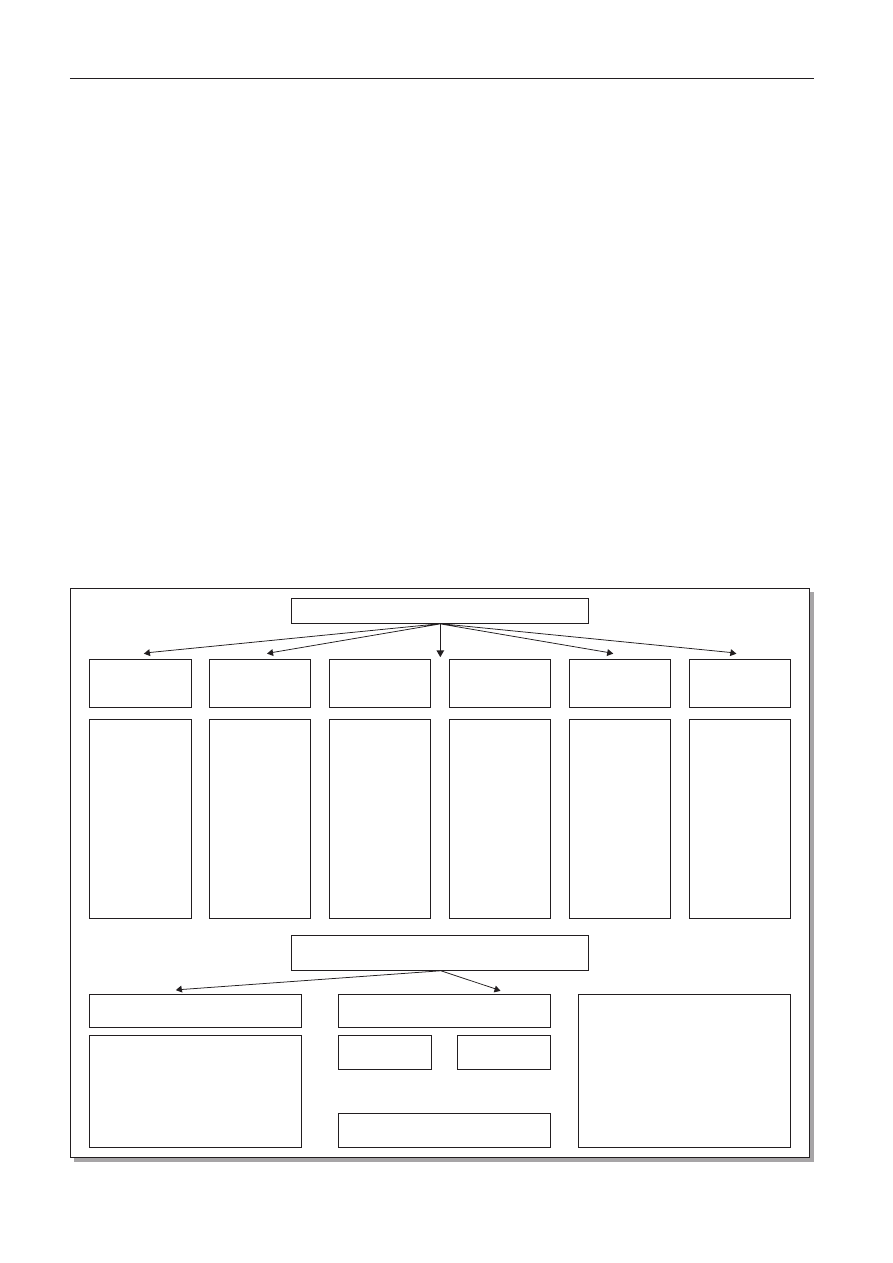
Ryc. 1. Suplementacja witaminą D – praktyczny schemat postępowania profilaktycznego i terapeutycznego
Fig. 1. Vitamin D supplementation – schedule of prophylaxis and treatment
– 400-800 IU/dobę
od pierwszych
dni życia
(łącznie dieta +
suplementy)
– do osiągnięcia
wieku korygowa-
nego 40 Hbd –
następnie
dawkowanie jak
u niemowląt
– 800-1000 IU/
dobę od II
trymestru ciąży,
o ile nie jest
zapewniona
odpowiednia
podaż z diety
i/lub synteza
skórna
– optymalnie pod
kontrolą 25-OHD
i Ca w surowicy
oraz kalciurii
– 400 IU/dobę od
pierwszych dni
życia
– 400 IU/dobę
przy karmieniu
piersią
– 400 IU/dobę
(łącznie dieta +
suplementy)
przy karmieniu
mieszanką
mleczną
– przy karmieniu
mieszanym
dawkę witaminy
D ustala lekarz
– 400 IU/dobę w
okresie X-III
– 400 IU/dobę
przez cały rok,
jeśli w miesią-
cach letnich brak
odpowiedniej
syntezy skórnej
witaminy D
– u dzieci
z nadwagą
rozważyć dawkę
800-1000 IU/
dobę
– 800-1000 IU/
dobę w okresie
X-III
– 800-1000 IU/
dobę przez cały
rok, jeśli w
miesiącach
letnich brak
odpowiedniej
syntezy skórnej
witaminy D
– 800-1000 IU/dobę
przez cały rok u
osób powyżej 65
roku życia
Noworodki
urodzone
przedwcześnie
Ciąża i laktacja
Noworodki
donoszone
Niemowlęta
Dzieci i młodzież
(2-18 lat)
Dorośli
Wskazania do suplementacji witaminą D*
Stężenie 25-OHD w surowicy**
Ocena zaopatrzenia w witaminę D
Ciężki niedobór
< 10 ng/ml
Wystarczająca synteza skórna witaminy D
w Polsce ma miejsce w okresie od IV do
IX przy zapewnieniu ekspozycji na słońce
18% powierzchni ciała bez stosowania
filtrów ochronnych przez 15 minut
dziennie w godzinach 10-15
Optymalne stężenie dla plejotropowego
działania
Dawki lecznicze witaminy D
(przez 1-3 miesięcy):
– noworodki – 1000 IU/dobę
– 1-12 miesiące życia – 1000-3000 IU/dobę
– dzieci – do 5000 IU/dobę
– dorośli – do 7000 IU/dobę
Kontrola 25-OHD, ALP i Ca w surowicy
oraz kalciurii co 1-3 miesiące
Dzieci i młodzież
20-60 ng/ml
Dorośli
30-80 ng/ml
* 40 IU = 1
mg witaminy D
** 1 ng/ml = 2,5 nmol/l 25-OHD
ml. Istnieją bowiem doniesienia o konieczności stoso-
wania wyższych dawek witaminy D >1000 IU/dobę [3,
6, 11, 13, 14].
7. Postępowanie w ciężkich niedoborach witaminy D
[4, 5, 10]
· W ciężkich niedoborach witaminy D (stężenie 25-OHD
w surowicy < 10 ng/ml) zalecane jest stosowanie da-
wek leczniczych przez 3 miesiące:
– <1 miesiąca życia – 1000 IU/dobę,
– 2-12 miesiąc życia – 1000-3000 IU/dobę,
– u dzieci >12 miesiąca życia – 5000 IU/dobę,
– dorośli – do 7000 IU/dobę,
– w trakcie leczenia konieczne jest monitorowanie stę-
żeń 25-OHD, fosfatazy alkalicznej, wapnia w surowicy
oraz wydalania wapnia z moczem co 1-3 miesiące.
Podsumowanie zaleceń przedstawiono na rycinie 1.
UWAGA
Zespół rekomendujący zwraca uwagę, że nie ma żadnych
podstaw do zmiany zalecanego dawkowania witaminy D je-
dynie na podstawie wielkości ciemienia, opóźnionego ząb-
kowania, opóźnionego pojawiania się jąder kostnienia głowy
kości udowej, rozmiękania potylicy czy też nadmiernego po-
cenia się dziecka!
W przypadku wątpliwości co do stanu zaopatrzenia w wi-
taminę D, należy wykonać oznaczenia podstawowych para-
metrów gospodarki wapniowo-fosforanowej oraz stężenia

Polskie zalecenia dotyczące profilaktyki niedoborów witaminy D – 2009
133
witaminy D (25-OHD). Podejrzewając krzywicę należy do-
datkowo wykonać zdjęcie rentgenowskie nadgarstka.
Stwierdzenie u niemowlęcia (otrzymującego witaminę D
w zalecanej dawce) rozmiękania potylicy nie upoważnia do
rozpoznania niedoboru witaminy D. Rozmiękanie potylicy
może wskazywać na nadmiar fosforanów, a zdarza się rów-
nież u zupełnie zdrowych, szybko rosnących niemowląt.
PIŚMIENNICTWO
1. Andersen R., Molgaard C., Skovgaard L.T. i wsp.: Teenage girls and el-
derly women living in northern Europe have low winter vitamin D status.
Eur. J. Clin. Nutr., 2005, 59, 533-541.
2. Czech-Kowalska J., Dobrzańska A., Janowska J. i wsp.: Zasoby ustro-
jowe witaminy D a homeostaza wapniowo- fosforanowa u noworod-
ków donoszonych w 3 tygodniu życia. Med.. Wiek. Rozw., 2004, 8, 1,
115-124.
3. Godel J.C. and First Nations, Inuit and Health Committee, Canadian Pa-
ediatric Society, Vitamin D supplementation: Recommendations for Ca-
nadian mothers and infants. Paediatr. Child. Health., 2007, 12, 583-589.
4. Heaney R.P.: Vitamin D: Criteria for safety and efficacy. Nutr. Rev., 2008,
66, suppl. 2, 178-181.
5. Holick M.F.: Vitamin D deficiency. NEJM, 2007, 357, 266-281.
6. Hollis B.W., Wagner C.L.: Vitamin D requirements during lactation: high –
dose maternal supplementation as a therapy to present hypovitaminosis
D for both the mother and the nursing infant. Am. J. Clin. Nutr., 2004, 80,
suppl., 1752-1758.
7. Jarosz M., Bułhak-Jachymczyk B. (red.): Normy żywienia człowieka. Pod-
stawy prewencji otyłości i chorób niezakaźnych, Wydawnictwo Lekarskie
PZWL, Warszawa 2008.
8. Kunachowicz H., Nadolna I., Przygoda B. i wsp.: Tabele składu i wartości
odżywczej żywności. Wydawnictwo Lekarskie PZWL. Warszawa, 2005.
9. Lips P.: Which circulating level of 25-hydroxyvitamin D is appropriate? J.
Steroid. Bioch. Molecular. Biol., 2004, 89-90, 611-614.
10. Misra M., Pacaud D., Petryk A. i wsp.: Vitamin D deficiency in children
and its management: review of current knowledge and recommendation.
Pediatrics 2008, 122, 398-417.
11. Płudowski P., Karczmarewicz E., Czech-Kowalska J. i wsp.: Nowe spoj-
rzenie na suplementację witaminą D. Stand. Med., 2009, 1, 6, 23-41.
12. Rigo J., Pieltain C., Salle B. i wsp.: Enteral calcium, phosphate and vita-
min D requirements and bone mineralization in preterm infants. Acta.
Pediatr., 2007, 96, 7, 969-974.
13. Taylor S.N., Carol L., Wagner M.D. i wsp.: Vitamin D supplementation
during lactation to support infant and mother. J. Am. Col. Nutr., 2008, 27,
6, 690-701.
14. Wagner C.L., Greer F.R.: Prevention of rickets and vitamin D deficiency
in infants, children, and adolescents. Pediatrics, 2008, 122, 1142-1152.
15. Webb A.R., Kline Z., Holick M.F.: Influence of season and latitude on the
coetaneous synthesis of vitamin D
3
in human skin. J. Clin. Endocrinol.
Metab., 1988, 67, 373-378.
16. Wesół Kucharska D., Laskowska J., Sibilska M. i wsp.: Zapobieganie
osteopenii wcześniaków. Med. Wiek. Rozw., 2008, 12, 4, 926-934.
Otrzymano 24 listopada 2009 r.
Adres: Justyna Czech-Kowalska, Klinika Neonatologii, Patologii i Intensyw-
nej Terapii Noworodka, Instytut „Pomnik-Centrum Zdrowia Dziecka” 04-730
Warszawa, Al. Dzieci Polskich 20 tel./fax: (22) 815 77 70; (22) 815 17 85,
e-mail: j.kowalska@czd.pl
XIV Sympozjum Diabetologiczne
10-12 wrzesień 2010 r. Zakopane
Hotel Mercure Kasprowy
Patronat: Polskie Towarzystwo Diabetologiczne
Organizator: Katedra i Klinika Chorób Wewnętrznych, Diabetologii i Nefrologii w Zabrzu
Śląskiego Uniwersytetu Medycznego w Katowicach
EVMACO, ul. Batorego 25, Kraków
tel.: 12 429 69 06, faks: 12 423 41 92, tel. kom.: 513 077 565
http://www.evmaco.pl
Wyszukiwarka
Podobne podstrony:
Wit C dzieci
Ca i Wit D u dzieci osteoporoza
Wit C napój dla dzieci
PODSTAWOWE ZABIEGI RESUSCYTACYJNE (BLS) U DZIECI
Stany zagrozenia zycia w gastroenterologii dzieciecej
Problem nadmiernego jedzenia słodyczy prowadzący do otyłości dzieci
utrata przytomnosci u dzieci
biegunka odwodnienie u dzieci zaj5
Stany nagłe u dzieci XXX
Choroby alergiczne u dzieci
TRAUMATOLOGIA DZIECIĘCA
Resuscytacja dzieci i noworodków PRR zmiany wytycznych
Choroba Oparzeniowa u Dzieci Postępowanie Doraźne
wstrz s u dziecizaj6
S1 Choroby zakaz¦üne wieku dziecie¦Ęcego b
więcej podobnych podstron