
Leczenie astmy u dzieci
Broszura dla rodziców i opiekunów
Grudzień 2011
Evidence

Fotografia na okładce: Asthma UK
© Scottish Intercollegiate Guidelines Network
English title: “Managing asthma in young people.
A booklet for patients and their families and carers”
ISBN 978 1 909103 06 1
Pierwsza publikacja: 2011
Publikacja tłumaczenia: 2013
Organizacje SIGN oraz BTS wyraziły zgodę na kserowanie tej broszury w celu
wdrożenia w placówkach NHS w Anglii, Walii, Irlandii Północnej i Szkocji.

1
Spis treści
Czego dotyczy ta broszura?
2
Co to jest astma?
3
Rozpoznanie astmy u dzieci i młodzieży
5
Kto pomoże mi w leczeniu astmy u mojego dziecka?
9
Jakie leki mogą ułatwić leczenie astmy u mojego dziecka?
11
Co mogę zrobić, aby ułatwić leczenie astmy u mojego dziecka?
20
Jak przebiega atak astmy i jak się go leczy?
25
Co mogę zrobić, aby ochronić dziecko przed astmą?
30
Astma u młodzieży
31
Gdzie mogę znaleźć więcej informacji na temat astmy?
35
Co to jest SIGN?
38

2
Czego dotyczy ta broszura?
Ta broszura jest przeznaczona dla rodziców i opiekunów dzieci z rozpoznaną
lub prawdopodobną astmą. Broszura zawiera informacje na temat leczenia
oraz jakiej opieki medycznej dzieci można oczekiwać. Broszura pomoże także
w zrozumieniu najnowszych badań naukowych, co umożliwi skuteczniejsze
opanowanie objawów astmy u dziecka.
Broszura powstała na podstawie obowiązujących w Wielkiej Brytanii wytycz-
nych dotyczących leczenia astmy opracowanych przez organizacje British
Thoracic Society oraz Scottish Intercollegiate Guidelines Network (SIGN). Lekarz
lub pielęgniarka podczas opieki nad dzieckiem chorym na astmę powinni
przestrzegać tych wytycznych.
Broszura obejmuje następujące zagadnienia:
~
~
rozpoznanie;
~
~
pracownicy służby zdrowia uczestniczący w opiece nad dzieckiem chorym
na astmę;
~
~
leki;
~
~
metody ułatwiające leczenie astmy u dziecka;
~
~
ataki astmy;
~
~
astma u młodzieży; oraz
~
~
inne źródła informacji na temat astmy.
Pełną wersję wytycznych można znaleźć na stronie internetowej pod adresem
www.sign.ac.uk/pdf/sign101.pdf
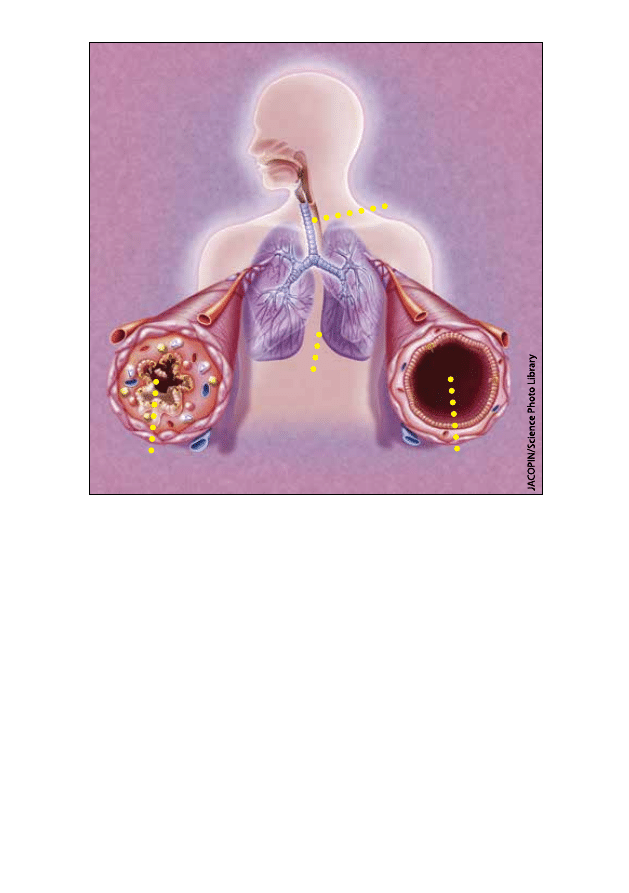
Tchawica
Zdrowe drogi
oddechowe
Drogi oddechowe podczas
objawów astmy
Płuco
3
Co to jest astma?
Astma to choroba atakująca drogi oddechowe dziecka (kanaliki doprowadza-
jące i odprowadzające powietrze z płuc). Astma może pojawić się w dowolnym
wieku z różnych przyczyn.
Dzieci chore na astmę czasami odczuwają objawy tej choroby, takie jak:
~
~
świszczący oddech (świst w klatce piersiowej podczas oddychania);
~
~
częsty kaszel (szczególnie po ćwiczeniach lub w nocy); lub
~
~
ucisk w klatce piersiowej.
Objawy astmy mogą pojawiać się i ustępować. Ich występowanie u dziecka
może zależeć od pory dnia lub roku.

4
Niektóre czynniki mogą nasilać objawy astmy u dziecka. Są to tak zwane
czynniki wywołujące astmę, takie jak kurz, zwierzęta domowe, pyłek kwiatowy,
dym papierosowy oraz zmiany pogody. U każdej osoby inne czynniki wywołują
astmę i zazwyczaj jest ich kilka.
Kiedy dziecko wdycha substancje, które podrażniają drogi oddechowe (czyn-
niki wywołujące astmę), może to spowodować pojawienie się objawów astmy.
~
~
Następuje obkurczenie mięśni wokół ścianek dróg oddechowych.
~
~
Obrzęk i stan zapalny nabłonka dróg oddechowych.
~
~
Powstaje duża ilość flegmy.
Wszystkie te czynniki, sprawiają, że drogi oddechowe dziecka zwężają się
i mogą wystąpić u niego niektóre lub wszystkie opisane powyżej objawy.

5
Rozpoznanie astmy u dzieci i młodzieży
W jaki sposób lekarz i ja dowiemy się, czy moje dziecko ma astmę?
Aby rozpoznać astmę u dziecka, musisz udać się z nim do lekarza. Niestety
czasami astmę trudno jest rozpoznać, szczególnie u małych dzieci. Dziecko
może nie mieć objawów tej choroby podczas wizyty u lekarza, jednak mogą
one u niego występować w innym czasie. Listę potencjalnych objawów astmy,
które mogą występować u dzieci, podano na stronie 3.
Opiekujący się dzieckiem lekarz może zadać następujące pytania:
~
~
jakie objawy astmy występują u dziecka;
~
~
jak często i kiedy pojawiają się objawy astmy;
~
~
czy objawy astmy nasilają się w nocy i(lub) we wczesnych godzinach poran-
nych;
~
~
czy objawy astmy pojawiają się po ćwiczeniach fizycznych lub zabawie;
~
~
co Twoim zdaniem powoduje objawy astmy u dziecka; oraz
~
~
czy dziecko ma objawy astmy tylko, gdy jest przeziębione lub także
w innych określonych sytuacjach;
Astmie często towarzyszą pewne choroby, takie jak egzema i uczulenia, więc
lekarz może także:
~
~
zapytać, czy u dziecka występują inne choroby, takie jak egzema, katar
sienny lub inne uczulenia;
~
~
zapytać, czy u innego członka rodziny występuje/występowała astma lub
uczulenia (np. katar sienny, egzema lub uczulenia pokarmowe);
~
~
zbadać i osłuchać klatkę piersiową dziecka; oraz
~
~
jeżeli dziecko jest wystarczająco duże, przeprowadzić pewne badania odde-
chowe, aby sprawdzić czynności płuc. Jest to tzw. badanie czynnościowe
płuc.
Zdaniem lekarza moje dziecko ma astmę. Co dalej?
Jeżeli lekarz opiekujący się dzieckiem uważa, że Twoje dziecko ma astmę,
przepisze mu leki do wypróbowania. Jest to tzw. leczenie próbne. Najpraw-
dopodobniej będzie to lek wziewny. Leki przeciwastmatyczne, które zostaną

6
przepisane Twojemu dziecku, będą zależeć od częstości występowania
i nasilenia objawów astmy. Więcej informacji na temat różnych rodzajów leków
można znaleźć na stronie 12. W okresie leczenia farmakologicznego Twoje
dziecko będzie musiało regularnie odwiedzać lekarza, który na podstawie
rozmów będzie mógł stwierdzić, czy leki działają.
Jeżeli leki skutecznie łagodzą objawy astmy u dziecka, lekarz powinien rozpo-
cząć leczenie astmy i umówić dziecko na wizytę kontrolną. Więcej informacji na
temat wizyt kontrolnych można znaleźć na stronie 9.
Jeżeli leczenie jest nieskuteczne, lekarz powinien:
~
~
wstrzymać podawanie dotychczasowych leków przeciwastmatycznych;
~
~
rozważyć, czy są potrzebne dodatkowe badania;
~
~
rozważyć, czy potrzebne są badania w kierunku innych potencjalnych
chorób u dziecka; oraz
~
~
rozważyć, czy należy wysłać dziecko na konsultacje do lekarza specjalisty.
Lekarz nie ma pewności, czy moje dziecko ma astmę. Co dalej?
Jeżeli lekarz nie ma pewności, czy dziecko ma astmę, może przepisać mu lek na
kilka tygodni, aby sprawdzić jego skuteczność (leczenie próbne). Jeżeli dziecko
jest wystarczająco duże (w wieku szkolnym), może zaproponować wykonanie
próby rozkurczowej. Może zaproponować także leczenie próbne i wykonanie
próby rozkurczowej.
Próba rozkurczowa obejmuje badania oddechowe u dziecka przed i po zażyciu
leków przeciwastmatycznych. Te badania układu oddechowego są nazywane
badaniami czynnościowymi płuc. Obejmują one następujące badania:
~
~
Pomiar szczytowego przepływu wydechowego. Za pomocą małego urzą-
dzenia o nazwie przepływomierz szczytowy lekarz zbada szybkość, z jaką
dziecko wydycha powietrze z płuc.
~
~
Spirometria. Za pomocą urządzenia o nazwie spirometr lekarz zbada ilość
oraz szybkość wydychanego przez dziecko powietrza.
Zdjęcie na stronie 7 przedstawia dziecko w trakcie spirometrii oraz badania
szczytowego przepływu wydechowego. Dziecko prawdopodobnie ma astmę,
jeżeli odczyty na spirometrze lub przepływomierzu szczytowym są poniżej
normy i po zażyciu leków następuje ich poprawa.

Badanie szczytowego przepływu wydechowego
7

8
Spirometrię zaleca się u dzieci powyżej piątego roku życia, jednak badanie
to może nadal sprawiać problemy u dzieci w tym wieku (i starszych). Dziecko
może potrzebować czasu, aby nauczyć się odpowiednio wydychać powietrze;
do tego czasu wyniki badania mogą nie być miarodajne. Jeżeli dziecko nie
może wykonać tego badania, lekarz przepisze leczenie próbne.
Leki stosowane w ramach próby rozkurczowej obejmują:
Wziewny lek rozkurczowy - lekarz poprosi dziecko o wykonanie badania
układu oddechowego natychmiast po przyjęciu dawki leku rozkurczowego. Po
20 minutach dziecko powinno wykonać kolejne badanie oddechowe.
Wziewny lek zapobiegawczy - lekarz poprosi dziecko o wykonanie badania
oddechowego w gabinecie lekarskim, a następnie wręczy mu wziewny lek
zapobiegawczy do użytku w domu. Lek ten należy stosować dwa razy dziennie
przez 6-8 tygodni. Następnie dziecko ponownie zgłosi się do lekarza w celu
przeprowadzenia kolejnego badania układu oddechowego.
Więcej informacji na temat tych leków można znaleźć na stronie 12.
Jeżeli wyniki badania przepływu szczytowego lub spirometrii poprawią się
po wykonaniu próby rozkurczowej lub jeżeli leki pomagają dziecku, lekarz
rozpocznie leczenie astmy u dziecka. Objawy astmy pojawiają się i znikają, więc
prawidłowe wyniki badań nie oznaczają, że dziecko nie ma astmy. Jeżeli po
próbie rozkurczowej lub próbnym leczeniu nie będzie żadnej poprawy, lekarz
może zdecydować się na przeprowadzenie innych badań u dziecka.
Mogą to być bardziej szczegółowe badania układu oddechowego, badania
krwi lub badania skóry pod kątem uczuleń. Lekarz może skierować dziecko na
konsultacje do lekarza specjalisty w szpitalu.

9
Kto pomoże mi w leczeniu astmy u mojego dziecka?
Lekarz lub pielęgniarka zajmująca się chorymi na astmę pomogą w leczeniu
astmy u Twojego dziecka.
Dziecko musi zgłaszać się co najmniej raz w roku na wizytę kontrolną u lekarza.
W czasie tej wizyty lekarz lub pielęgniarka zajmująca się chorymi na astmę
zadadzą Ci zestaw pytań dotyczących astmy u Twojego dziecka, aby sprawdzić,
czy astma jest odpowiednio leczona i czy dziecko dostaje odpowiednie leki.
Oto przykładowy zestaw pytań zalecany przez Royal College of Physicians.
~
~
Czy objawy astmy (w tym kaszel) przeszkadzają dziecku w spaniu?
~
~
Czy w ciągu dnia pojawiają się u dziecka typowe objawy astmy (kaszel,
świszczący oddech, ucisk w klatce piersiowej lub bezdech)?
~
~
Czy astma przeszkadza dziecku w wykonywaniu codziennych czynności (np.
chodzeniu do szkoły)?
Lekarz lub pielęgniarka zajmująca się chorymi na astmę powinni zadać dziecku
konkretne pytania, takie jak „Jak często używasz niebieskiego inhalatora?”.
Lekarz lub pielęgniarka zajmująca się chorymi na astmę powinni także spraw-
dzić i zanotować następujące informacje:
~
~
Czy dziecko miało atak astmy od ostatniej wizyty kontrolnej, a jeżeli tak, jak
często?
~
~
Ile cykli tabletek sterydowych dziecko przyjęło od ostatniej wizyty kontro-
lnej?
~
~
Czy od czasu ostatniej wizyty kontrolnej dziecko miało zwolnienie lekarskie
ze szkoły lub przedszkola w związku z astmą?
~
~
Ile inhalatorów i leków przepisano dziecku od ostatniej wizyty kontrolnej?
~
~
Czy dziecko ma osobisty plan leczenia astmy, a jeśli tak, czy umiesz się nim
posługiwać? Więcej informacji na ten temat można znaleźć na stronie 21.
~
~
Czy dziecko jest lub było narażone na działanie dymu papierosowego?
~
~
Wzrost i masa ciała dziecka.

10
Lekarz lub pielęgniarka zajmująca się chorymi na astmę sprawdzi, czy dziecko
prawidłowo obsługuje inhalator.
Osoby te mogą także poprosić dziecko o wykonanie testu kontroli astmy
(Asthma Control Test, ACT), które obejmuje pytania dotyczące leczenia astmy.
Więcej informacji na ten temat można znaleźć pod adresem
www.chchealth.org/GetFile.aspx?FileID=251
Jeżeli Twoim zdaniem leczenie astmy u dziecka jest niedostateczne,
w każdej chwili możesz poprosić o wizytę kontrolną w związku z lecze-
niem astmy. Nie musisz czekać, aż nadejdzie termin planowanej wizyty.

11
Jakie leki mogą ułatwić leczenie astmy u mojego dziecka?
Lekarz lub pielęgniarka zajmująca się chorymi na astmę przepiszą leki, które
pomogą w leczeniu astmy u Twojego dziecka. Odpowiednie leczenie astmy
oznacza, że dziecko:
~
~
nie ma objawów astmy w ciągu dnia;
~
~
nie budzi się w nocy z powodu objawów astmy;
~
~
nie musi stosować wziewnego leku rozkurczowego; oraz
~
~
nie ma ataków astmy.
Gdy dziecko przyjmuje odpowiednie leki, objawy astmy nie zakłócają jego
życia (w tym ćwiczeń fizycznych), a wyniki badań oddechowych (przepływu
szczytowego i spirometrii) mieszczą się w normie.
Ustalenie, które leki są optymalne dla dziecka, może trochę potrwać.

12
Jakie leki będą potrzebne, aby zapewnić odpowiednie leczenie astmy u mojego
dziecka?
Leki przeciwastmatyczne
Rodzaj leku
Kiedy należy go stosować
Działanie
Wziewny lek rozkurczowy
(zazwyczaj niebieski
inhalator)
Jest to lek rozkurczowy
o krótkotrwałym działaniu.
Wszystkie osoby chore
na astmę powinny go
otrzymać.
y
Gdy pojawią się objawy
astmy (na przykład gdy
dziecko zaczyna kaszleć
lub ma świszczący
oddech).
y
Gdy pojawią się objawy
astmy, dziecko powinno
przyjąć odpowiednią
dawkę wziewnego leku
rozkurczowego.
y
Pozwala to na kilka
godzin złagodzić objawy
astmy.
y
Wziewne leki
rozkurczowe nie łagodzą
stanu zapalnego dróg
oddechowych u dziecka.
Tymczasowo otwierają
drogi oddechowe,
rozluźniając otaczające
je mięśnie, , co ułatwia
dziecku oddychanie.
Wziewny lek
zapobiegawczy (zazwyczaj
brązowy, czerwony lub
pomarańczowy inhalator
zawierający lek sterydowy)
Jeżeli dziecko używa
wziewnego leku
zapobiegawczego, musi
go stosować codziennie,
nawet wtedy, gdy czuje się
dobrze, aby odpowiednio
dbać o zdrowie dróg
oddechowych.
Wziewny lek zapobiegawczy
powinien być przepisany
dziecku, które:
y
w ciągu ostatnich dwóch
lat miało atak astmy;
y
stosuje wziewny lek
rozkurczowy trzy razy
w tygodniu lub częściej;
y
ma objawy astmy trzy
razy w tygodniu lub
częściej; oraz
y
co najmniej raz
w tygodniu budzi się
w nocy z powodu astmy.
Dziecko powinno stosować
wziewny lek zapobiegawczy
dwa razy dziennie.
Wziewne leki
zapobiegawcze to główny
lek przeciwastmatyczny.
Skutki ich działania odczuwa
się dopiero po pewnym
czasie. Łagodzą stan
zapalny dróg oddechowych
i zapobiegają nawrotom
objawów astmy u dziecka.
Wziewny lek złożony (jeden
lek wziewny pełniący
funkcję wziewnego
leku zapobiegawczego
i rozkurczowego)
Dziecko powinno stosować
wziewny lek zapobiegawczy
dwa razy dziennie oraz
wtedy, gdy pojawią się
objawy astmy.
Wziewne leki złożone
łagodzą objawy astmy
oraz stan zapalny dróg
oddechowych u dziecka.

13
Lekarz lub pielęgniarka zajmująca się chorymi na astmę mogą przepisać
dziecku inne leki, aby zapewnić mu odpowiednie leczenie astmy. Mogą to być
leki opisane w poniższej tabeli.
Inne leki przeciwastmatyczne
Lek
Działanie
Długodziałający wziewny lek rozkurczowy
Zawiera lek rozkurczowy, który działa
przez 12 godzin. Nie zawiera sterydów,
jednak dziecko powinno go zawsze
używać w połączeniu z wziewnym lekiem
zapobiegawczym.
Wziewne leki rozkurczowe o długim
działaniu rozszerzają drogi oddechowe
u dziecka, rozluźniając otaczające je
mięśnie.
Antagoniści receptora leukotrienowego
Są to leki zapobiegawcze w tabletkach. Nie
zawierają leków sterydowych.
Blokują one substancje chemiczne
wydzielane podczas kontaktu dziecka
z czynnikami wywołującymi astmę.
Teofilina
Ten lek jest dostępny w tabletkach, syropie
i zastrzykach. Nie zawiera sterydów.
Teofilina rozluźnia mięśnie, które otaczają
drogi oddechowe i w ten sposób ułatwia
dziecku oddychanie.
Leki sterydowe w tabletkach
Leki sterydowe w tabletkach łagodzą stan
zapalny dróg oddechowych u dziecka.
Na jakiej podstawie lekarz lub pielęgniarka zajmująca się chorymi na astmę
wybiorą leki potrzebne mojemu dziecku?
Przy wyborze leków odpowiednich dla dziecka lekarz lub pielęgniarka zajmu-
jąca się chorymi na astmę kierują się metodą małych kroków. Istnieje pięć
głównych etapów leczenia. Diagram na stronie 14 ułatwia notowanie informacji
na temat leków przyjmowanych na każdym etapie leczenia.
Lekarz lub pielęgniarka zajmująca się chorymi na astmę oceni informacje
o astmie i określi odpowiedni dla dziecka etap początkowy. Jeżeli to nie
pomoże, lekarz może przejść do kolejnego etapu leczenia.
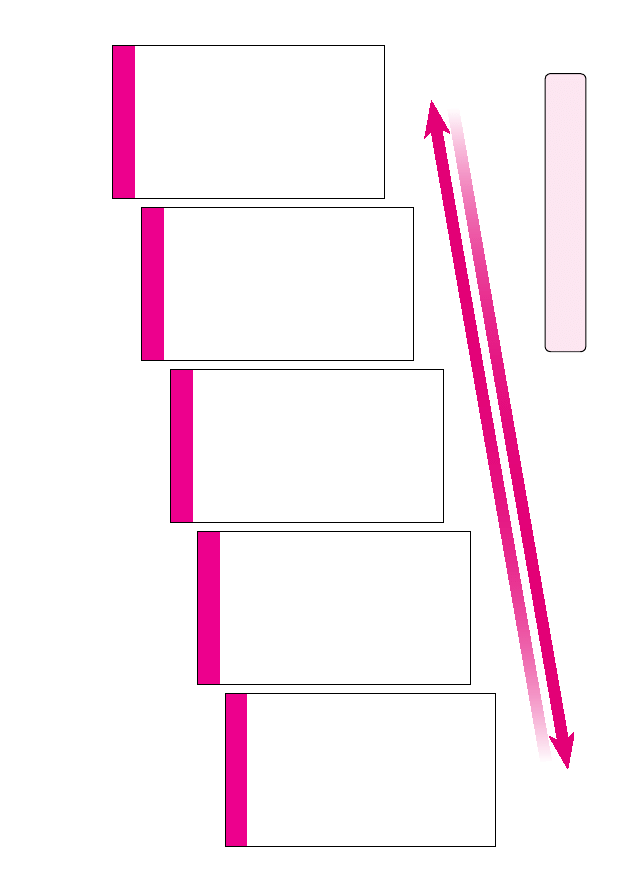
ETAP 1
ETAP 2
ETAP 3
ETAP 4
ETAP 5
Leczenie dziecka należy rozpocząć na etapie,
który umożliwi najskuteczniejszą kontrolę objawów.
PRZEJDŹ DO
NASTĘP
NEGO ETAPU, ABY ZAPEWNIĆ LEPSZĄ KONTROLĘ.
PRZEJDŹ DO POPRZEDNIEGO ETAPU, ABY USTALIĆ I UTRZYMAĆ
ETAP ZAPEWNIAJĄCY ODPOWIEDNIĄ KONTROLĘ.
14

15
Zwiększenie dawki leku
Przed przepisaniem większej dawki leków wziewnych i innych leków prze-
ciwastmatycznych lekarz powinien zawsze sprawdzić, czy dziecko nie ma
żadnych problemów związanych ze stosowaniem bieżących leków. Obejmuje
to:
~
~
sprawdzenie, czy dziecko prawidłowo przyjmuje bieżący lek przeciwastma-
tyczny;
~
~
sprawdzenie, czy dziecko prawidłowo posługuje się inhalatorem i spej-
serem; oraz
~
~
omówienie z Tobą i dzieckiem czynników wywołujących astmę oraz
sposobów ich unikania.
Zmniejszenie dawki leku
Gdy uda się osiągnąć skuteczne leczenie astmy u dziecka, ważne jest, aby regu-
larnie uczęszczać na wizyty kontrolne u lekarza lub pielęgniarki zajmującej się
chorymi na astmę. Być może będzie można zmniejszyć dawkę leku. Decydując,
który lek można podawać w mniejszej dawce, lekarz musi wziąć pod uwagę
następujące czynniki:
~
~
na ile skuteczne jest leczenie astmy u dziecka w oparciu o bieżące leki;
~
~
jak długo dziecko przyjmuje bieżące leki;
~
~
działania niepożądane bieżącego leczenia; oraz
~
~
co myślisz o lekach, które przyjmuje Twoje dziecko.
Zmiana dawki leku na mniejszą powinna odbywać się stopniowo.

16

17
Jak dziecko powinno przyjmować leki przeciwastmatyczne?
Ważne jest, aby dziecko postępowało zgodnie z planem leczenia. Gdy otrzyma
pierwszy inhalator, lekarz lub pielęgniarka zajmująca się chorymi na astmę
powinni zaprezentować, jak z niego korzystać. Następnie lekarz lub pielę-
gniarka powinni regularnie sprawdzać, czy dziecko prawidłowo obsługuje
inhalator. Odpowiedni instruktaż można uzyskać także w lokalnej aptece.
Prezentację obsługi inhalatora i spejsera można obejrzeć także na stronie
internetowej Asthma UK pod adresem
www.asthma.org.uk/inhalerdemo
.
Spejsery i inhalatory
Dziecko może także otrzymać spejser do użytku z lekiem wziewnym. Spejsery
ułatwiają dostarczenie leku do dróg oddechowych dziecka i ułatwiają mu
obsługę inhalatora. Są to plastikowe lub metalowe pojemniki zakończone
ustnikiem lub maską z jednej strony i otworem na inhalator z drugiej. Używanie
spejsera z lekiem wziewnym nie ma wpływu na skuteczność leku.
Jakie są działania niepożądane leków przeciwastmatycznych u dziecka?
Lek rozkurczowy
Wziewne leki rozkurczowe powodują niewiele działań niepożądanych, jednak
mogą przemijająco przyspieszyć bicie serca oraz wywołać łagodne drgawki
mięśni. Działania te występują częściej po podaniu większych dawek. Z reguły
ustępują one całkowicie po kilku minutach/godzinach.
Wziewne leki zapobiegawcze
Wziewne leki zapobiegawcze wypróbowano i przetestowano na wielu pacjen-
tach, a korzyści płynące z odpowiedniego leczenia astmy znacznie przewyż-
szają ryzyko wystąpienia działań niepożądanych.

18
Prawdopodobieństwo wystąpienia u dziecka działań niepożądanych powo-
dowanych przez lek zapobiegawczy jest niewielkie, jednak mogą pojawić się
następujące objawy:
~
~
ból języka;
~
~
ból gardła;
~
~
chrypka; oraz
~
~
zakażenie jamy ustnej (pleśniawki jamy ustnej).
W sporadycznych przypadkach duże dawki sterydów wziewnych mogą powo-
dować u dzieci działania niepożądane, takie jak problemy ze wzrostem. Mimo
że działania te występują rzadko, lekarz powinien raz w roku zmierzyć wzrost
i masę ciała dziecka, szczególnie gdy przyjmuje ono duże dawki sterydów.
Jeżeli dziecko stosuje inhalator z lekiem zapobiegawczym w dużych dawkach,
lekarz powinien skierować je do lekarza pediatry w szpitalu.
Leki sterydowe w tabletkach
Pomimo, że przyjmowanie leków sterydowych w tabletkach wiąże się z dzia-
łaniami niepożądanymi, jednak z nawiązką kompensują je korzyści płynące
z odpowiedniego leczenia astmy.
Lekarz przepisze dziecku krótkotrwałe leczenie lekami sterydowymi w tablet-
kach tylko w przypadku szczególnego nasilenia objawów astmy.
W takiej sytuacji przyjmowanie sterydów jest bezpieczniejsze niż wszelkie
próby radzenia sobie bez tych leków. Dziecko otrzyma krótkotrwałe leczenie
lekami sterydowymi w tabletkach. Ryzyko wystąpienia działań niepożądanych
jest niewielkie, jednak niektórzy rodzice obserwują u dzieci wahania nastroju
oraz zwiększony apetyt.

19
Potencjalne działania niepożądane długotrwałego przyjmowania tabletek
sterydowych obejmują:
~
~
przygnębienie i wahania nastroju;
~
~
uczucie głodu i większy apetyt;
~
~
pogrubienie twarzy;
~
~
nadwrażliwość i trudność w zasypianiu;
~
~
zgagę i niestrawność;
~
~
łatwe siniaczenie;
~
~
łamliwe kości;
~
~
ryzyko zachorowania na cukrzycę; oraz
~
~
ryzyko wystąpienia zaćmy.
U dzieci, które przyjmują leki sterydowe w tabletkach, należy co roku monito-
rować wzrost i masę ciała. Należy je także badać w zakresie wystąpienia zaćmy
(choroba oczu) u lokalnego okulisty. Lekarz lub pielęgniarka zajmująca się
chorymi na astmę powinni to z Tobą omówić i monitorować u dziecka:
~
~
ciśnienie krwi;
~
~
gęstość mineralną kości (grubość i wytrzymałość kości dziecka);
~
~
stężenie cukru w moczu lub krwi w zakresie wystąpienia cukrzycy; oraz
~
~
stężenie cholesterolu.
Jeżeli dziecko przez dłuższy czas przyjmuje leki sterydowe w tabletkach,
jego nadnercza mogą przestać wytwarzać naturalny steryd i dlatego tabletek
tych nie wolno nagle odstawiać. Jeżeli dziecko przyjmuje leki sterydowe
w tabletkach, lekarz lub pielęgniarka zajmująca się chorymi na astmę powinni
dać mu kartę leku sterydowego, którą dziecko powinno mieć przy sobie, aby
informować innych pracowników służby zdrowia.
Jakie leki będzie przyjmować moje dziecko, jeżeli astmę wywołują u niego
ćwiczenia fizyczne?
U niektórych dzieci ćwiczenia fizyczne wywołują objawy astmy. Jeżeli dotyczy
to Twojego dziecka, lekarz może zalecić przyjmowanie dwóch dawek wziew-
nego leku rozkurczowego przed ćwiczeniami. Jeżeli problem ten utrzymuje się
od dłuższego czasu, lekarz może rozważyć zwiększenie dawki wziewnego leku
zapobiegawczego zgodnie z metodą "małych kroków" (patrz strona 14).

20
Co mogę zrobić, aby ułatwić leczenie astmy u mojego
dziecka?
Skuteczne leczenie astmy u dziecka jest bardzo ważne. Dzięki niemu dziecko:
~
~
nie ma objawów astmy w ciągu dnia;
~
~
nie budzi się w nocy z powodu astmy;
~
~
nie musi stosować wziewnego leku rozkurczowego; oraz
~
~
nie ma ataków astmy.
Oznacza to także, że:
~
~
astma nie będzie przeszkadzać dziecku w codziennym życiu, w tym w wyko-
nywaniu ćwiczeń fizycznych i chodzeniu do szkoły; oraz
~
~
wyniki badań układu oddechowego, na przykład spirometrii lub przepływu
szczytowego, będą mieścić się normie.
Aby zapewnić skuteczne leczenie astmy, dziecko musi stosować leki wziewne
i inne leki przeciwastmatyczne oraz w miarę możliwości unikać czynników,
które nasilają astmę (tzw. czynniki wywołujące astmę, takie jak pyłki, zwierzęta
domowe itp.).
Odpowiednie leczenie astmy zmniejsza ryzyko wystąpienia ataków astmy.
Więcej informacji na temat ataków astmy można znaleźć na stronie 25.

21
Osobisty plan leczenia astmy
Dzieciom, które korzystają z osobistego planu leczenia astmy, z reguły
udaje się skuteczniej leczyć astmę. Oznacza to, że mają mniej objawów
astmy oraz są mniej narażone na ataki astmy lub rzadziej hospitalizo-
wane z powodu tej choroby.
Osobisty plan leczenia astmy to informacje na
piśmie udostępnione dziecku przez lekarza lub
pielęgniarkę zajmującą się chorymi na astmę,
które ułatwiają zrozumienie i leczenie astmy
u dziecka. Czasami plan ten jest nazywany
planem samodzielnego leczenia. Opracowuje
go lekarz lub pielęgniarka zajmująca się
chorymi na astmę we współpracy z Tobą
i Twoim dzieckiem.
Osobisty plan leczenia astmy u dziecka powi-
nien zawierać następujące informacje:
~
~
leki przyjmowane przez dziecko (na przy-
kład co i kiedy przyjmuje);
~
~
jak rozpoznać nasilenie astmy;
~
~
co zrobić, gdy objawy astmy się nasilają;
oraz
~
~
co zrobić, jeżeli dziecko ma atak astmy.

22
Kiedy moje dziecko powinno otrzymać osobisty plan leczenia astmy?
Plan opracowuje lekarz lub pielęgniarka zajmująca się chorymi we współpracy
z Tobą i Twoim dzieckiem po rozpoznaniu astmy u dziecka. Plan ten powinien
uwzględniać preferencje oraz opinie Twoje i dziecka. Będzie można je omówić
podczas wizyty kontrolnej.
Ważne jest zrozumienie i zgoda na założenia planu leczenia. Lekarz lub pielę-
gniarka zajmująca się chorymi na astmę powinni go przejrzeć podczas innych
spotkań z Tobą i dzieckiem w ramach omawiania kwestii związanych z astmą
u dziecka.
Jeżeli konieczna była hospitalizacja dziecka z powodu astmy, personel
medyczny powinien omówić plan leczenia astmy zanim dziecko zostanie
wypisane ze szpitala.
Osobisty plan leczenia astmy jest bardzo ważny dla zdrowia dziecka. Jeżeli
dziecko jeszcze go nie ma, należy porozmawiać z lekarzem lub pielęgniarką
zajmującą się chorymi na astmę. Osobisty plan leczenia astmy można zamówić
na stronie internetowej Asthma UK pod adresem
www.asthma.org.uk/myasthma

23
W poniższej tabeli wyjaśniono niektóre metody ułatwiające leczenie astmy
u dziecka.
Co mogę zrobić, aby poprawić leczenie astmy
u mojego dziecka?
W jaki sposób to może pomóc?
Dbaj, aby dziecko brało leki przeciwastma-
tyczne w odpowiednich porach.
Dowiedz się więcej o astmie u dziecka od leka-
rza lub pielęgniarki zajmującej się chorymi na
astmę. Ważne jest, aby uzyskać od tych osób
wszystkie niezbędne informacje. Osoby te
powinny zapytać, czy masz jakieś obawy. Poin-
formuj je o wszelkich swoich wątpliwościach.
Aby ułatwić Ci leczenie astmy u dziecka, osoby
te powinny udzielić Ci prostych informacji
ustnie lub na piśmie, w szczególności na temat
leków przeciwastmatycznych, które dziecko
przyjmuje.
Aby skutecznie leczyć astmę, dziecko musi
przyjmować leki (nawet wtedy, gdy czuje się
dobrze). Wiele dzieci odczuwa utrudniające
codzienne funkcjonowanie objawy astmy
(np. kaszel i świszczący oddech) i uważa to za
normalne.
Skuteczne leczenie astmy oznacza, że dziecko
nie ma objawów astmy w ciągu dnia, ani
w nocy. Częste objawy astmy mogą doprowa-
dzić do ataku astmy u dziecka i długotrwałego
uszkodzenia płuc.
Dbaj o to, aby dziecko nie miało kontaktu
z dymem papierosowym.
Palenie czynne i bierne zdecydowanie nasila
objawy astmy u dziecka. Osoby palące
powinny natychmiast zerwać z tym nało-
giem. Jeżeli chcesz rzucić palenie, lekarz lub
pielęgniarka zajmująca się chorymi na astmę
mogą Ci w tym pomóc, proponując odpo-
wiednie poradnictwo i wsparcie. Nie wolno Ci
palić przy dziecku. Należy także zachęcać inne
osoby, aby nie paliły w obecności dziecka.
Zastanów się, co można zrobić, aby zmniej-
szyć ilość roztoczy kurzu domowego w domu.
Roztocza kurzu domowego to małe organizmy,
który żyją w materacach i tkaninach w domu.
Pomimo, że większość dowodów wskazuje na
to, że nie ma to większego wpływu na leczenie
astmy to jednak, jeśli u dziecka występuje
uczulenie na roztocza kurzu domowego, to
może to nasilić objawy astmy.
Bardzo trudno jest zmniejszyć ilość rozto-
czy kurzu domowego w domu na tyle, aby
wyeliminować objawy astmy u dziecka.
Jeżeli dziecko ma uczulenie na te organizmy,
możesz:
y
używać specjalnych pokrowców na mate-
race;
y
usunąć dywany z domu;
y
usunąć miękkie zabawki z łóżek;
y
prać pościel w gorącej wodzie (50 stopni);
y
używać produktów, które zabijają roztocza
kurzu domowego w miejscach takich jak
pościel i zasłony; oraz
y
dbać o odpowiednią wentylację w domu.
W razie potrzeby zachęcaj dziecko do odchu-
dzania.
Jeżeli dziecko ma nadwagę, lekarz lub pielę-
gniarka zajmująca się chorymi na astmę będą
zachęcać je do odchudzania. Odpowiednia
masa ciała pozwoli dziecku skuteczniej leczyć
astmę.

24
Dziecko powinno mieć komplet zalecanych szczepień, łącznie ze szczepionką
przeciw grypie, ponieważ zalety szczepień z nawiązką kompensują ryzyko
wywołania ataku astmy. Jeżeli dziecko przyjmuje duże dawki przeciwastma-
tycznego leku sterydowego, skuteczność szczepionek może być mniejsza,
dlatego należy porozmawiać o tym z lekarzem, który opiekuje się dzieckiem.

25
Jak przebiega atak astmy i jak się go leczy?
Astmę można z reguły leczyć za pomocą leków, to jednak niektóre czynniki
wywołujące astmę mogą doprowadzić do ataków, które czasami mogą być
bardzo poważne.
Atak astmy u dziecka występuje w wyniku obrzęku dróg oddechowych oraz
znacznego obkurczenia otaczających je mięśni, które utrudniają oddychanie.
Ataki astmy z reguły nie występują nagle i w większości przypadków są wywo-
łane zakażeniami wirusowymi. Na kilka dni przed atakiem u dziecka można
zaobserwować nasilenie się astmy (na przykład może więcej kaszleć, mieć
bardziej świszczący oddech, odczuwać większy ucisk w klatce piersiowej lub
stać się ospałe).
Jak rozpoznać, że moje dziecko ma atak astmy?
Atak astmy u dziecka ma miejsce w następujących sytuacjach:
~
~
Pojawia się nasilenie astmy (na przykład dziecko kaszle więcej i mocniej niż
zwykle, ma bardziej świszczący oddech bądź odczuwa duszność lub ucisk
w klatce piersiowej)
~
~
Ma trudności z oddychaniem, mówieniem, jedzeniem lub spaniem
~
~
Musi częściej niż zwykle stosować wziewny lek rozkurczowy
~
~
Wziewny lek rozkurczowy nie pomaga.

26
JEŻELI DZIECKO MA ATAK ASTMY,
POWINNO WYKONAĆ NASTĘPUJĄCE CZYNNOŚCI.
1.
Natychmiast przyjąć jedną lub dwie dawki wziewnego leku rozkurczo-
wego. (Zazwyczaj jest to niebieski inhalator).
2. Usiąść w pozycji wyprostowanej oraz spróbować wolno i regularnie
oddychać.
3. Jeżeli nie poczuje się lepiej, co dwie minuty powinno przyjmować
(jednorazowo) kolejne dwie dawki wziewnego leku rozkurczowego.
Dziecko może przyjąć maksymalnie 10 dawek.
4. Jeżeli nie poczuje się lepiej po zażyciu leku wziewnego zgodnie z powyż-
szym opisem lub jeżeli niepokoi Cię stan zdrowia dziecka, zadzwoń pod
numer 999. Jeżeli karetka nie przyjedzie w ciągu
10 minut, a stan dziecka nie poprawi się, powtórz krok 3.
Nie przejmuj się, że (nawet w nocy) zajmujesz czas pracownikom pogo-
towia ratunkowego. Jeżeli stan zdrowia dziecka poprawi się i uznasz, że
nie trzeba dzwonić pod numer 999, tego samego dnia dziecko powinno
zgłosić się do lekarza lub pielęgniarki opiekującej się osobami chorymi
na astmę. Sprawdź plan leczenia astmy u dziecka i postępuj zgodnie
z uzyskaną poradą lekarską.
Zadbaj o to, aby dziecko miało zawsze ze sobą kartę ataków astmy. Ma
ona na celu informowanie lub przypominanie chorym na astmę oraz
ich rodzinom i znajomym, co robić w przypadku ataku astmy. Można ją
uzyskać na stronie internetowej Asthma UK pod adresem
www.asthma.org.uk/order_your_free_asth.html

27
Jeżeli dziecko będzie miało atak astmy, czy konieczna będzie hospitalizacja?
Atak astmy u dziecka nie zawsze musi oznaczać hospitalizację. Pobyt w szpitalu
jest konieczny w większości przypadków ataków astmy spowodowanych
zakażeniem wirusowym. Czasami zdarzają się bardzo ciężkie ataki astmy, które
mogą zakończyć się śmiercią. Występują bardzo rzadko, jednak jeżeli dziecko
ma ciężkie objawy astmy, które zagrażają życiu, powinien się nim zajmować
lekarz specjalista w szpitalu.
Jakie leki zostaną podane dziecku w przypadku ataku astmy?
Poniższa tabela zawiera opis i działanie leków stosowanych w przypadku
ataków astmy.
Leczenie
Jak jest podawany lek
Tlen
Dziecku należy sprawdzać poziom tlenu za
pomocą tlenomierza. Jeżeli poziom tlenu
w organizmie dziecka znacznie spadnie, dziecku
zostanie podany tlen przez maskę.
Lek
rozkurczowy
Otrzyma dużą dawkę leku rozkurczowego za
pomocą inhalatora i spejsera lub nebulizatora.
Nebulizator przetwarza lekarstwo w mgiełkę,
którą dziecko wdycha przez maskę.
Nebulizator często stosuje się w szpitalu. Czasami
lek rozkurczowy jest podawany hospitalizowanym
dzieciom przez kroplówkę.
W przypadku ostrych ataków astmy lub gdy
leczenie pierwszym lekiem rozkurczowym nie
przynosi pożądanych efektów, lekarz może
przepisać dziecku inny lek rozkurczowy podawany
przez nebulizator.
Leki sterydowe
w tabletkach
Leki sterydowe w tabletkach podaje się przez co
najmniej pięć dni aż całkowicie minie atak astmy.
Siarczan
magnezowy
Lek ten jest stosowany, gdy objawy astmy
zagrażają życiu dziecka lub gdy wystąpi ostry
atak astmy, a duże dawki leku rozkurczowego nie
działają.
Aminofilina
Lek ten może podać dziecku lekarz specjalista za
pośrednictwem kroplówki w szpitalu.

28
Leczenie ataków astmy u dwulatków i starszych dzieci
Jeżeli dziecko ma atak astmy w domu, należy mu natychmiast podać wziewny
lek rozkurczowy przez spejser. Więcej informacji na ten temat można znaleźć na
stronie 27.
Dziecku można co dwie minuty podawać dwie dawki wziewnego leku rozkur-
czowego przez spejser (maksymalnie 10 dawek).
Jeżeli po 10 dawkach wziewnego leku rozkurczowego dziecko nie poczuje się
lepiej, zadzwoń po karetkę pod numer 999.
Zanim dziecko zostanie przewiezione do szpitala, personel ratunkowy może
mu podać więcej dawek wziewnego leku rozkurczowego oraz rozpocząć cykl
leczenia lekiem sterydowym w tabletkach, aby zatrzymać atak. Dziecko należy
koniecznie przewieźć karetką do szpitala. Jest to konieczne, ponieważ personel
ratunkowy będzie mógł w razie potrzeby podać dziecku tlen oraz lek rozkur-
czowy już w czasie drogi do szpitala.
W szpitalu dziecko otrzyma jeden lub kilka leków opisanych w tabeli na
stronie 27.
Leczenie ataków astmy u dzieci, które nie ukończyły jeszcze dwóch lat
Jeżeli dziecko nie ukończyło jeszcze dwóch lat i ma atak astmy w domu,
należy mu podać inhalator rozkurczowy przez spejser z maską na twarz. Jeżeli
w wyniku ataku astmy konieczna będzie hospitalizacja, dziecko może otrzymać
jeden lub kilka leków opisanych na stronie 27. Dzieciom, które nie skończyły
dwóch lat, nie podaje się jednak siarczanu magnezowego ani aminofiliny.
Jeżeli atak astmy był na tyle ciężki, że konieczna była hospitalizacja, dziecko
powinno co najmniej raz w roku odwiedzać lekarza specjalistę w szpitalu.

29
Zanim dziecko opuści szpital
Decyzja o wypisaniu dziecka ze szpitala zależy od lekarza w szpitalu. Na
podstawie regularnych badań układu oddechowego przy użyciu przepływo-
mierza szczytowego lekarz zdecyduje, czy stan zdrowia dziecka wystarczająco
się poprawił. Omówi także z Tobą dalsze leczenie astmy u dziecka. Podczas
spotkania nauczysz się, jak lepiej monitorować astmę u dziecka przy użyciu
przepływomierza szczytowego oraz dowiesz się, jak prowadzić dzienniczek
objawów astmy u dziecka.
Personel szpitala powinien także obserwować, czy dziecko prawidłowo obsłu-
guje inhalator oraz, co najważniejsze, opracować nowy osobisty plan leczenia
astmy.
Więcej informacji na temat osobistego planu leczenia astmy można znaleźć na
stronie 21.
Szpital poinformuje lekarza pierwszego kontaktu, który opiekuje się dzieckiem,
oraz zaplanuje dla dziecka wizytę kontrolną w przychodni dla dzieci z astmą.
Z lekarzem pierwszego kontaktu należy umówić się na wizytę w ciągu 48
godzin po wypisaniu dziecka ze szpitala.

30
Co mogę zrobić, aby ochronić dziecko przed astmą?
Karmienie piersią
Wszystkie kobiety zachęca się do karmienia piersią, ponieważ dzieci karmione
mlekiem matki są mniej narażone na zachorowanie na astmę.
Palenie podczas ciąży
Paląc w ciąży, narażasz dziecko na większe ryzyko wystąpienia świszczącego
oddechu oraz zachorowania na astmę. Jeżeli palisz, lekarz zaproponuje Ci
odpowiednie wsparcie w walce z nałogiem.
Dieta
Brak dostatecznych dowodów potwierdzających, że pewne pokarmy lub
suplementy diety przyjmowane podczas ciąży mogą chronić dziecko przed
zachorowaniem na astmę.
Szczepienia ochronne
W ramach szczepień ochronnych dziecko w różnych okresach życia otrzyma
szereg szczepionek podawanych przez lekarza lub pielęgniarkę. Nie ma
dowodów na to, że te szczepienia ochronne zwiększają ryzyko zachorowania
na astmę wśród dzieci.
Podawanie dziecku szczepionek pełni ważną rolę w zapewnianiu mu ochrony
przed chorobami zakaźnymi.

31
Astma u młodzieży
Ten punkt jest przeznaczony dla nastolatków. Osoby te powinny go przeczytać
wraz ze swoimi rodzicami lub opiekunami.
Dojrzewanie to okres, gdy z dzieci zmieniamy się w osoby dorosłe. W tym
czasie stajemy się coraz bardziej niezależni, jednak ten etap życia może wiązać
się z wieloma wyzwaniami. Być może uważasz, że astma utrudnia Ci życie
i że poczucie niepokoju lub przygnębienia jest naturalne. Jeżeli odczuwasz
niepokój lub przygnębienie, koniecznie porozmawiaj z lekarzem pierwszego
kontaktu lub pielęgniarką zajmującą się chorymi na astmę. Więcej informacji
można znaleźć także na stronie internetowej Asthma UK pod adresem
www.
youtube.com/watch?v=QYK5e2y_G6k
oraz
www.asthma.org.uk/all_about_
asthma/asthma_young_adults/depression.html
W miarę dorastania, opiekujący się Tobą lekarz będzie zachęcać Cię do przej-
mowania większej odpowiedzialności za samodzielne leczenie astmy, tak aby
przynajmniej w pewnym stopniu wyłączyć z tego rodziców, czy opiekunów.
Twój pisemny plan leczenia astmy opracowany wspólnie z lekarzem pozwala
Ci leczyć astmę oraz przejąć odpowiedzialność i samodzielne podejmować
niektóre decyzje.
Na podstawie niektórych z poniższych pytań wraz z lekarzem możesz spraw-
dzić, czy możesz już samodzielnie dbać o leczenie astmy.
~
~
Czy potrafisz wskazać rzeczy, które nasilają objawy astmy?
~
~
Jakie leki przyjmujesz w ramach leczenia astmy?
~
~
Czy wiesz, jak działa każdy lek, który przyjmujesz?
~
~
Czy łatwo Ci pamiętać o przyjmowaniu leków?
~
~
Gdy lekarz lub pielęgniarka zajmująca się chorymi na astmę zadają Ci
pytania na temat astmy, jak opisujesz swoją chorobę?
~
~
Gdy potrzebna Ci jest wizyta u lekarza lub pielęgniarki zajmującej się
chorymi na astmę, jak umawiasz się na wizytę?
~
~
Jeżeli wiesz, że nie uda Ci się w uzgodnionym terminie zjawić się u lekarza
lub pielęgniarki zajmującej się chorymi na astmę, czy wiesz, jak odwołać
wizytę?
~
~
W jaki sposób pilnujesz, aby uzyskać nowe recepty zanim skończą Ci się leki?

32
Wspólnie z lekarzem omówicie Twoje preferencje dotyczące leczenia (na
przykład jaki lek wziewny najbardziej Ci odpowiada). Lekarz powinien także
zapytać, czy łatwo Ci się korzysta z inhalatora poza domem, na przykład
w szkole lub podczas spotkania ze znajomymi.
Lekarz powinien poinstruować Cię, jak korzystać z inhalatora, i sprawdzić,
czy robisz to prawidłowo. Jeżeli do użytku domowego potrzebujesz spejsera
w połączeniu z inhalatorem z wziewnym lekiem rozkurczowym, lekarz powi-
nien rozważyć zastosowanie innego inhalatora z wziewnym lekiem rozkur-
czowym, który można byłoby łatwiej nosić przy sobie w domu i poza nim.
Porady lekarskie dotyczące leczenia astmy powinny uwzględniać Twoje
potrzeby. Oznacza to, że lekarz powinien:
~
~
pomóc i doradzić Ci, jak radzić sobie z uczuciami;
~
~
w uprzejmy sposób przekazać Ci potrzebną wiedzę;
~
~
omówić z Tobą Twoje sprawy osobiste oraz wręczyć Ci ustalenia na piśmie;
oraz
~
~
przeprowadzić instruktaż w odpowiednim miejscu.
Szkoła powinna z Tobą współpracować, aby pomóc Ci w leczeniu astmy. Ważne
jest, aby powiadomić szkołę o zmianach leków, informując odpowiednie osoby,
jakie leki bierzesz i w jakich dawkach.
Być może warto udostępnić te informacje o astmie wybranym dzieciom
z Twojej szkoły. Jest to tzw. pomoc rówieśnicza. Jeżeli w szkole nie ma takiego
programu, Asthma UK może udzielić szkole odpowiedniej pomocy w tym
zakresie. Poproś nauczyciela, aby odwiedził stronę internetową
www.asthma.org.uk/how_we_help/schools_early_years
Palenie i dym tytoniowy
Jesteś na takim etapie życia, w którym należy dokonywać wyborów i uczyć
się na własnych błędach. Nigdy nie poddawaj się presji, że musisz zapalić,
ponieważ robią to Twoi znajomi. Musisz koniecznie pamiętać, że palenie
pogłębia astmę oraz ma szkodliwy wpływ na Twoje zdrowie.

33
Na przykład palenie:
~
~
zwiększa ryzyko ataków astmy;
~
~
trwale uszkadza drogi oddechowe; oraz
~
~
zmniejsza skuteczność leków przeciwastmatycznych.
Jeżeli palisz papierosy, lekarz lub pielęgniarka zajmująca się chorymi na astmę
powinni zapewnić Ci odpowiednie porady oraz wsparcie ułatwiające rzucenie
palenia.
Wspólne mieszkanie z palaczami może także mieć negatywny wpływ na Twoją
chorobę. Jeżeli Twoi rodzice lub opiekunowie palą, ich także należy zachęcać
do zerwania z nałogiem, aby uwolnić Cię od ryzyka bycia biernym palaczem.
Jeżeli masz wątpliwości lub obawy związane z powyższymi zagadnieniami, nie
obawiaj się szczerej rozmowy na temat Twoich odczuć z lekarzem, pielęgniarką
zajmującą się osobami chorymi na astmę lub rodzicami.
Terapie uzupełniające
Niektóre osoby traktują terapie uzupełniające jako metody leczenia chorób,
takich jak astma. Terapii tych nigdy nie wolno stosować zamiast leczenia zaleco-
nego przez lekarza lub pielęgniarkę zajmującą się chorymi na astmę.
Jeżeli stosujesz jakiekolwiek terapie uzupełniające, zawsze informuj o tym
lekarza lub pielęgniarkę zajmującą się chorymi na astmę.
Co się stanie, gdy dorosnę?
Jeżeli jesteś pod opieką specjalisty, gdy dorośniesz, będzie potrzebna Ci
specjalna opieka zdrowotna przeznaczona dla osób w Twojej grupie wiekowej.
W coraz większym stopniu będziesz uczestniczyć w leczeniu astmy. Powinien
Ci to ułatwić przejrzysty plan przyszłych działań. Z reguły będziesz pod opieką
lekarza pierwszego kontaktu. Hospitalizacja jest konieczna jedynie w rzadkich
przypadkach.
Decyzje, jak i kiedy zmienić opiekę zdrowotną dla dzieci na opiekę dla doro-
słych musisz podjąć wspólnie z rodzicami oraz innymi osobami, które będą Cię
wspierać w działaniach związanych z leczeniem astmy.

34
Czy astma będzie miała wpływ na moją karierę zawodową?
Lekarz lub pielęgniarka zajmująca się chorymi na astmę powinni omówić
z Tobą dostępne opcje kariery zawodowej i poinformować Cię, które zawody
mogą przyczynić się do zwiększenia ryzyka objawów astmy w związku z wyko-
nywaną pracą. Jest to tzw. astma zawodowa.
Chorobę tę powodują substancje takie jak pył drzewny, pył z mąki i ziarna,
lateks oraz pyłki z owadów i zwierząt.
Oto przykłady prac, które mogą powodować astmę zawodową: stolarstwo,
malowanie natryskowe, praca w laboratorium lub każda praca, która wymaga
kontaktu z lateksowymi rękawiczkami (np. praca pielęgniarki lub dentysty).

35
Gdzie mogę znaleźć więcej informacji na temat astmy?
Krajowe organizacje dla osób z astmą
Asthma UK
Summit House, 70 Wilson Street
London EC2A 2DB
Telefon: 020 7786 4900
Linia pomocy Asthma UK - kontakt telefoniczny z pielęgniarką zajmującą się
chorymi na astmę: 0800 121 62 44
Strona internetowa:
www.asthma.org.uk
Asthma UK to organizacja charytatywna mająca na celu poprawę stanu zdrowia
oraz jakości życia osób cierpiących na astmę. Udostępnia szereg informacji na
temat astmy w postaci materiałów informacyjnych i broszur.
British Lung Foundation
73-75 Goswell Road
London EC1V 7ER
Linia pomocy: 08458 50 50 20
Telefon: 020 7688 5555
Faks: 020 7688 5556
Strona internetowa:
www.lunguk.org
Celem British Lung Foundation jest zapewnianie informacji na temat choroby
płuc i pomaganie osobom z tą chorobą w codziennym życiu. Organizacja
prowadzi sieć wsparcia Breathe Easy, która oferuje informacje, wsparcie
i kontakty towarzyskie osobom dotkniętym chorobą płuc.

36
Inne organizacje
Allergy UK
Planwell House, Lefa Business Park
Edgington Way, Sidcup
Kent DA14 5BH
Linia pomocy: 01322 619898
Faks: 01322 470 330
Strona internetowa:
www.allergyuk.org
Allergy UK to organizacja charytatywna, która prowadzi działania informacyjne
na temat uczuleń i pomaga ludziom w leczeniu tych chorób.
ASH (Action on smoking and health)
6th floor, Suites 59-63
New House, 67-68 Hatton Garden
London EC1N 8JY
Telefon: 0207 404 0242
Faks: 0207 404 0850
Strona internetowa:
www.ash.org.uk
ASH to czołowa organizacja społeczna działająca na rzecz wprowadzenia
skutecznych przepisów antynikotynowych oraz udostępniająca informacje
opracowane przez ekspertów.
NHS Direct
Telefon: 0845 4647 (24 całodobowy)
Strona internetowa:
www.nhsdirect.nhs.uk
Jest to całodobowa linia pomocy dla osób w Anglii i Walii. Prowadzą ją
pielęgniarki, które przez całą dobę 365 dni w roku udzielają poufnych porad
i informacji dotyczących zdrowia.

37
NHS 24
Telefon: 08454 24 24 24
Strona internetowa:
ww.nhs24.com
Jest to całodobowa linia pomocy dla osób w Szkocji. Prowadzą ją pielęgniarki,
które przez całą dobę 365 dni w roku udzielają poufnych porad i informacji
dotyczących zdrowia.
Pomocne publikacje
Guide to good asthma care for adults and children with asthma
Strona internetowa:
www.asthma.org.uk/scotland/guide.html
Pomocne strony internetowe
Ministerstwo Pracy i Zabezpieczenia Społecznego (ang. Department for
Work and Pensions, DWP)
Strona internetowa:
www.dwp.gov.uk
Na tej stronie internetowej można znaleźć szczegółowe informacje na temat
przysługujących Ci świadczeń państwowych.
Healthtalkonline
Strona internetowa:
www.healthtalkonline.org
Healthtalkonline pozwala osobom chorym dzielić się doświadczeniami
dotyczącymi zdrowia i chorób.
Dostępne są tam wywiady (filmy wideo i nagrania dźwiękowe) oraz artykuły
opisujące doświadczenia
innych osób. Możesz tam także znaleźć rzetelne informacje na temat chorób,
dostępnych opcji leczenia i wsparcia.

38
Co to jest SIGN?
Scottish Intercollegiate Guidelines Network (SIGN) to organizacja, która opra-
cowuje wytyczne dotyczące najlepszych opcji leczenia, pomocne dla pracow-
ników służby zdrowia, pacjentów oraz opiekunów.
Powstają one we współpracy z pracownikami służby zdrowia, innymi pracowni-
kami NHS, pacjentami, opiekunami oraz ogółem społeczeństwa.
Wytyczne uwzględniają najnowsze wyniki badań naukowych. Więcej informacji
można znaleźć pod adresem
www.sign.ac.uk
Inne formaty
Jeżeli chcesz otrzymać tę broszurę w innym formacie, na przykład wydru-
kowaną dużą czcionką, skontaktuj się z Karen Graham, pracownikiem ds.
kontaktów z pacjentami (tel.: 0131 623 4740, e-mail:
karen.graham2@nhs.net




W PRZYPADKU ATAKU ASTMY
NALEŻY WYKONAĆ NASTĘPUJĄCE CZYNNOŚCI.
1. Natychmiast przyjąć jedną lub dwie dawki wziewnego leku
rozkurczowego. (Zazwyczaj jest to niebieski inhalator).
2. Usiądź w pozycji wyprostowanej oraz spróbuj wolno i regularnie
oddychać.
3. Jeżeli nie poczujesz się lepiej, co dwie minuty przyjmij
(jednorazowo) kolejne dwie dawki wziewnego leku
rozkurczowego. Można przyjąć maksymalnie 10 dawek.
4. Jeżeli nie poczujesz się lepiej po zażyciu leku wziewnego zgodnie
z powyższym opisem lub jeżeli niepokoi Cię Twój stan zdrowia,
zadzwoń pod numer 999. Jeżeli karetka nie przyjedzie w ciągu 10
minut, a Twój stan nie poprawi się, powtórz krok 3.
Nie przejmuj się, że (nawet w nocy) zajmujesz czas pracownikom
pogotowia ratunkowego. Jeżeli Twój stan poprawi się i uznasz, że nie
trzeba dzwonić pod numer 999, następnego dnia koniecznie zgłoś
się do lekarza lub pielęgniarki opiekującej się osobami chorymi
na astmę. Sprawdź swój plan leczenia astmy i postępuj zgodnie
z uzyskaną poradą lekarską.
www.sign.ac.uk
www.healthcareimprovementscotland.org
Edinburgh Biuro | Gyle Square | 1 South Gyle Crescent | Edinburgh EH12 9E
Telefon 0131 623 4300 Faks 0131 623 4299
Glasgow Biuro | Delta House | 50 West Nile Street | Glasgow | G1 2NP
Telefon 0141 225 6999 Faks 0141 248 3776
Głównymi członkami naszej organizacji są Healthcare Environment Inspectorate, Scottish Health Council, Scottish Health
Technologies Group, Scottish Intercollegiate Guidelines Network (SIGN) oraz Scottish Medicines Consortium.
Wyszukiwarka
Podobne podstrony:
Leczenie astmy u dorosłych SIGN
Leczenie uzdrowiskowe dzieci Rabka Zdrój
leki stosowne w leczeniu astmy oskrzelowej
Objawy uboczne leczenia astmy kortykosteroidami
Nowoczesne leczenie astmy
Leki stosowane w leczeniu astmy okrzelowej, Studia - ratownictwo medyczne, 3 rok, Zawansowane proced
Ziola w leczeniu dolegliwosci dzieciecych, DOM - CZŁOWIEK I JEGO OTOCZENIE
Leczenie astmy u dorosłych 1, ALS WSZYSTKO
Zasady przewleklego leczenia astmy oskrzelowej, Medycyna, Med3, Alergologia (pajro)
wykład leczenie astmy
03 0000 027 02 Leczenie niskoroslych dzieci z PNN hormonem wzrostu
Trudności związane z leczeniem astmy u chorych palących
Dogoterapia w leczeniu i rehabilitacji dzieci(1)
więcej podobnych podstron