
1
Historia ochrony
radiologicznej
Wilhelm Conrad Roentgen w 1895 roku odkrył
promieniowanie X a już w1896 Grubbe′ w
pierwszej swojej pracy opisał zapalenie skóry dłoni
i palców spowodowane promieniowaniem X. W
grudniu 1896r. amerykańskie czasopismo Western
Electrician ogłosiło porady dotyczące ochrony
przed promieniowaniem. Autorem tych porad był
Wolfram Fuchs. Treść ich była następująca:

2
Historia ochrony
radiologicznej
Zadbać by narażenie na promieniowanie
trwało jak najkrócej.
Zachować odległość od lampy rentgenowskiej
równą 12 cali (30 cm)
Pokryć skórę warstwą wazeliny, dodatkową
warstwę nałożyć na powierzchnię najbardziej
narażoną

3
Historia ochrony
radiologicznej
W 1896r Becquerela odkrył zjawisko
promieniotwórczości a w roku 1898 państwo Curie
wydzielili rad. Wszystkie te odkrycia doprowadziły do
wykorzystania substancji promieniotwórczych wraz z
promieniami rentgena, do celów leczniczych.
W czasie dziesięciu lat zastosowań
promieniotwórczości opublikowano wiele prac
dotyczących uszkodzeń tkanek, a robienie sobie zdjęć
rentgenowskich przestało być normą.

4
Historia ochrony radiologicznej
W.C. Roentgen, H.. Becquerela, M. Skłodowska-Curie, P. Curie
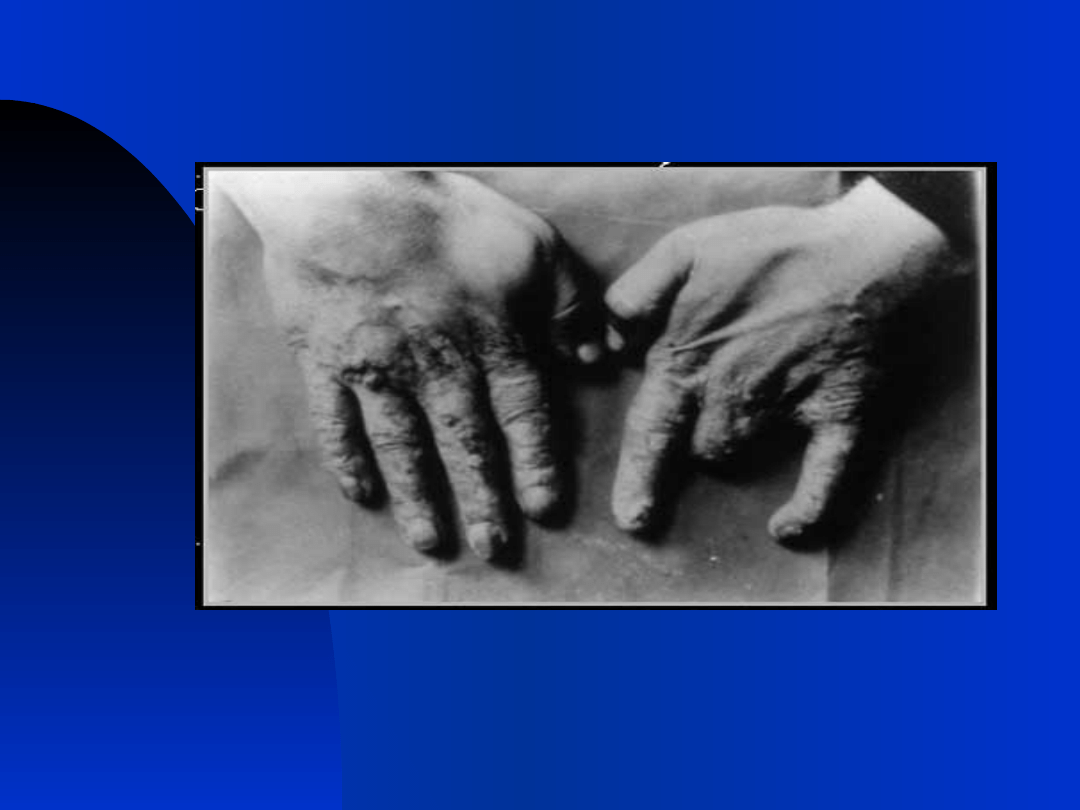
5
Historia ochrony
radiologicznej
dłonie radiologa
około 1990 roku

6
Historia ochrony
radiologicznej
stół Schuberta do badań kobiet w ciąży

7
Historia ochrony
radiologicznej
Rok 1913 – Deutsche Roentgen Gesellschaft ogłosił
porady dotyczące ochrony radiologicznej
Rok 1915 - komunikat ostrzegawczy brytyjskiego
stowarzyszenia Roentgen Society dotyczące ochrony
radiologicznej.
Rok 1925 – powstaje Kongres Radiologii i odbył
pierwsze posiedzenie dla ustanowienia norm w zakresie
ochrony radiologicznej.
Rok 1928 – Kongres powołał Międzynarodowy Komitet
Ochrony przed promieniowaniem X i Radem.
Rok 1950 – Komitet przekształcił się w Międzynarodową
Komisję ochrony Radiologicznej (ICRP)

8
Ochrona Radiologiczna
Prawo atomowe podaje następującą definicję.
Art..3
Ochrona radiologiczna – zapobieganie
narażeniu ludzi i skażeniu środowiska, a w
przypadku braku możliwości zapobieżenia
takim sytuacjom ,ograniczenie ich skutków do
poziomu tak niskiego, jak tylko jest to
rozsądnie osiągalne, przy uwzględnieniu
czynników ekonomicznych społecznych i
zdrowotnych.

9
Ochrona Radiologiczna
Pacjenta
Wg Prawa Atomowego Art..3
Ochrona radiologiczna pacjenta – zespół
czynności i ograniczeń zmierzających do
zminimalizowania narażenia pacjenta na
promieniowanie jonizujące, które nie będzie
nadmiernie utrudniało lub uniemożliwiało
uzyskania pożądanych i uzasadnionych
informacji diagnostycznych lub efektów
leczniczych

10
Ochrona Radiologiczna
Celem ochrony przed promieniowaniem jonizującym jest
umożliwienie społeczeństwu korzystania z dobrodziejstw
wynikających ze stosowania źródeł promieniowania przy jak
najmniejszym i możliwym do zaakceptowania poziomie
ryzyka dla zdrowia.
Dla zrealizowania powyższego wymogu ochrony radiologicznej
należy:
1. Całkowicie zapobiegać następstwom deterministycznym.
(nie dotyczy radioterapii)
2. Zmniejszać prawdopodobieństwa występowania następstw
stochastycznych do najniższego poziomu osiągalnego w
racjonalny sposób.

11
Ochrona Radiologiczna
Podstawy systemu współczesnej ochrony
radiologicznej przedstawione przez
Międzynarodową Komisję Ochrony
Radiologicznej (ICRP) są dzisiaj przyjmowane
przez wszystkie organizacje międzynarodowe i
wprowadzone do przepisów krajowych.
System OR opiera się na trzech składowych:

12
Ochrona Radiologiczna
1.Uzasadnienie działalności stwarzającej narażenie. to
znaczy, że zaakceptować należy jedynie działalność w
wyniku, której bilans korzyści i strat jest wystarczająco
dodatni zarówno z punktu widzenia osób narażonych jak i
społeczeństwa.
2.Optymalizacja ochrony – to znaczy, że dawki
pochodzące od poszczególnych źródeł promieniowania ,
liczba osób narażonych i prawdopodobieństwo
napromienienia przy narażeniu potencjalnym , powinny
być biorąc pod uwagę czynniki ekonomiczne i
społeczne- utrzymane na rozsądnie najniższym

13
Ochrona Radiologiczna
Jest to zasada ALARA „as low as reasonably
achievable”
Dawki graniczne i limit ryzyka To znaczy, że
dawki indywidualne od wszystkich źródeł
promieniowania powinny być limitowane, a
ryzyko napromienienia przy zagrożeniu
potencjalnym kontrolowane. Ma to na celu
zapewnienie, że żadna osoba nie będzie
narażona w stopniu, który nie byłby
akceptowalny w warunkach normalnych
( warunki normalne gdy źródło znajduje się pod
kontrolą).

14
Ochrona Radiologiczna
W zastosowaniach medycznych promieniowania
jonizującego obowiązują dwie pierwsze z wymienionych
zasad. Trzecia ma jedynie zastosowanie do personelu
medycznego a nie do pacjenta. W zależności od
procedury medycznej, dawki zastosowane u pacjenta
mogą przekraczać wartości dawek granicznych ( dotyczy
to radioterapii) przyjmuje się jako nadrzędną zasadę
„ostatecznej korzyści” z medycznego użycia
promieniowania jonizującego.
System ochrony radiologicznej ma zastosowanie w trzech
obszarach pracy i życia człowieka:

15
Ochrona Radiologiczna
1. Narażenie zawodowe
2.Narażenie medyczne
3.Narażenie ogółu ludności

16
Ochrona Radiologiczna
3.Narażenie ogółu ludności
Narażenie zawodowe dotyczy osób zatrudnionych przy
użytkowaniu źródeł promieniowania jonizującego lub
urządzeń wytwarzających takie promieniowanie. Do
grupy tej zalicza się między innymi personel medyczny w
zakładach rentgenodiagnostyki ,radioterapii. Medycyny
nuklearnej.
Narażenie medyczne dotyczy przede wszystkim osób
diagnozowanych lub leczonych (pacjenci) a także osób
sprawujących nad nimi opiekę (rodzina osoby bliskie),
Obejmuje też ochotników biomedycznych programów
badawczych.

17
Ochrona Radiologiczna
Narażenie ogółu ludności obejmuje osoby mogące
podlegać napromieniowaniu od pobliskich źródeł
promieniowania, skażeń promieniotwórczych środowiska
lub wyrobów powszechnego użytku emitujących
promieniowanie.
Wyróżnia się dwie specjalne grupy narażenia:
Kobiety w tym kobiety w ciąży
Osoby niepełnoletnie i studenci zatrudniane w
charakterze praktykantów.

18
Ochrona Radiologiczna
Metody postępowania mające na celu zmniejszenie
narażenia pacjentów to między innymi:
Eliminacja badań klinicznie nieuzasadnionych
Zastępowanie badań z użyciem technik rtg innymi,
nieinwazyjnymi metodami diagnostyki
Minimalizacja liczby zdjęć potrzebnych na jedno badanie
Minimalizacja czasu fluoroskopii - tudzież zastępowanie
flurorskopii zdjęciami, tam gdzie to jest możliwe
Minimalizacja koniecznej liczby powtórzeń - stała kontrola
jakości aparatu.

19
Ochrona Radiologiczna
Używanie mocowań unieruchamiających pacjenta (w
przypadku noworodków)
Wykorzystywanie wyników wcześniejszych badań
Stosowanie osłon ograniczających wiązkę do
niezbędnego minimum
Osłanianie wrażliwszych narządów lub części ciała
Stosowanie kompresji badanych narządów
(mammografia)
Stosowanie regularnej kontroli jakości
Minimalizacja czasu badania - przebywania w gabinecie
Stosowanie częstszych zmian na stanowisku pracy
(ryzyko zawodowe

20
Ochrona Radiologiczna
Stosowanie czułych filmów, folii wzmacniających
Optymalizacja obróbki zdjęć, stała kontrola jakości ciemni
Użycie cyfrowych detektorów przy fluoroskopii oraz
ekranów z pamięcią
Użycie cyfrowych technik rejestracji obrazu
Podana aktywność musi być odpowiednia; zbyt mała
dawka może spowodować, że badanie okaże się nie
diagnostyczne, zbyt duża spowoduje niepotrzebne
napromieniowanie
Jeśli jest to możliwe należy wpływać na rozkład
radiofarmaceutyku w organizmie,

21
Znaczenie i odpowiedniki
niektórych terminów stosowanych
w dziedzinie bezpieczeństwa
radiacyjnego i ochrony
radiologicznej
Bjior - bezpieczeństwo jądrowe i ochrona
radiologiczna.
Zasada ALARA -( as low as reasonably achievable)
tak mało jak jest to możliwe w danych
warunkach społeczno – ekonomicznych.
OR – ochrona radiologiczna
Ekspozycja (narażenie) potencjalne – to możliwość
wystąpienia ekspozycji (narażenia) ponad oczekiwany poziom
normalny dla danej sytuacji. Ekspozycja ta jest wynikiem
błędu w postępowaniu lub wypadku.

22
Znaczenie i odpowiedniki niektórych
terminów stosowanych w dziedzinie
bezpieczeństwa radiacyjnego i ochrony
radiologicznej
ICRP –(International Commission on Radiological
Protection) – Międzynarodowa Komisja Ochrony
Radiologicznej.

23
Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
ORP ochrona radiologiczna zasady ogolne
ORP wielkości i jednostki stosowane w ochronie radiologicznej
Podstawy ochrony radiologicznej 11
ochrona radiologiczna, Studia, Ochrona środowiska
Ochrona radiologiczna
Projekt Ochrona Radiologiczna start id
ORP specyficzne zagadnienia dotyczące ochrony radiologicznej w mammografii
Ochrona radiologiczna 01 notatki
Ochrona radiologiczna.02, notatki
Historia ochrony przyrody
BHP w sprawie szczegółowych wymagań i warunków?zpieczeństwa jądrowego i ochrony radiologicznej (2)
Historia ochrony przyrody w Polsce
BHP w sprawie rodzajów stanowisk mających istotne znaczenie dla zapewnienia?zpieczeństwa jądrowego i
ORP ochrona radiologiczna w medycynie nuklearnej
Szkol Ochrona radiologiczna
ochrona radiologiczna IV ang
ochrona radiologiczna dzieci w pracowni rentgenowskiej
Ochrona Radiologiczna, ANATOMIA I INNE, Nieuporządkowane (skog666)
więcej podobnych podstron