Kwatera Główna Drużyn Strzeleckich „Strzelec”
Materiał szkoleniowy nr 03/2005
PIERWSZA POMOC PRZEDMEDYCZNA
Podstawowe zasady i techniki udzielania pierwszej pomocy przedmedycznej
Prawny obowiązek udzielania pierwszej pomocy:
Prawny obowiązek udzielania pierwszej pomocy jest określony w artykule 162 kodeksu karnego, którego zapis brzmi:
"§ 1. Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego uszczerbku na zdrowiu nie udziela pomocy, mogąc jej udzielić bez narażenia siebie lub innej osoby na niebezpieczeństwo utraty życia albo ciężkiego uszczerbku na zdrowiu - podlega karze pozbawienia wolności do lat 3."
"§ 2. Nie popełnia przestępstwa, kto nie udziela pomocy, do której jest konieczne poddanie się zabiegowi lekarskiemu, albo w warunkach, w których możliwa jest niezwłoczna pomoc ze strony instytucji lub osoby bardziej do tego powołanej".
1. Wyposażenie apteczki pierwszej pomocy
Oznakowana torba (np. czerwonym krzyżem)
Termometr
Pęseta
Agrafki
Nożyczki
Igły - 10 szt.
Zasypka (np. talk, alantan) - 1 opakowanie
Jodyna - 1 buteleczka
Opaska elastyczna - 6 szt.
Chusta trójkątna - 2 szt.
Bandaż zwykły - 6 szt.
Gaza wyjałowiona - 6 szt.
Gaziki wyjałowione - 12 szt.
Woda utleniona - 1 buteleczka
Plaster z opatrunkiem różnej szerokości - 20 szt.
Rękawiczki gumowe - 3 pary
Płachta metalizowana NRC - 1 szt. (termiczny koc ratunkowy)
Środek przeciwbólowy - 1 opakowanie (np. ibuprom)
Węgiel (Carbo med.) - 1 opakowanie
2. Organizacja pierwszej pomocy na miejscu wypadku.
Ocena sytuacji i zabezpieczenie miejsca wypadku.
Pierwszą czynnością lub etapem postępowania na miejscu wypadku jest ocena zdarzenia. Oceniając sytuacje, należy zadbać najpierw i przede wszystkim o własne bezpieczeństwo, a następnie o bezpieczeństwo poszkodowanego i osób postronnych. Istotnym elementem wstępnego postępowania jest ustalenie, czy istnieje czynnik powodujący zdarzenie lub katastrofę, a więc stwierdzenie, co się stało. Do najgroźniejszych należą czynniki o długotrwałym działaniu. Takie czynniki, jak ogień, gaz czy trujące płyny są aktywne do czasu zneutralizowania. Ich działanie stwarza konieczność pilnej ewakuacji poszkodowanych z miejsca zdarzenia do strefy bezpiecznej. Po ocenie zdarzenia i rozpoznaniu niebezpieczeństwa należy zabezpieczyć odpowiednio miejsce wypadku, korzystając z pomocy innych osób oraz z odpowiedniego sprzętu. Równie istotnym elementem wstępnego postępowania jest opieka nad osobami, które uległy panice. Osoby takie to także poszkodowani, mimo że nie mają urazów. Pozostawieni bez opieki są niebezpieczni dla siebie i innych, a ponadto dość często ulęgają urazom w czasie chaotycznej ewakuacji, na przykład z płonącego magazynu. Zawsze należy zabezpieczyć miejsce wypadku tak, aby nie doszło do kolejnych zdarzeń, do zwiększenia liczby poszkodowanych i zwiększenia strat materialnych. Rozwiązaniem jest zlikwidowanie możliwości rozprzestrzeniania się czynników szkodliwych i niebezpiecznych, przy czym należy stale pamiętać o własnym bezpieczeństwie. Najważniejsze jednak jest przygotowanie miejsca zdarzenia na przyjęcie pomocy z zewnątrz.
Kolejność zajmowania się pacjentami.
Kolejność zajmowania się pacjentami w sytuacjach nadzwyczajnych ustalona przez brytyjskie oddziały SAS. Należy przestrzegać tych reguł. Wiedza, kogo ratować najpierw, może uratować niejedno życie. Pomocy trzeba udzielać w następujący sposób:
Przywrócić i podtrzymać oddychanie
Zatrzymać krwawienie
Opatrzyć rany i oparzenia
Unieruchomić złamania
Leczyć skutki szoku
Uwaga: jeśli ofiara ma liczne obrażenia należy najpierw zająć się oddychaniem, następnie akcją serca, a potem krwawieniem.
Podstawowe zasady udzielania pierwszej pomocy.
Niezależnie od rodzaju wypadku, należy postępować zgodnie z podstawowymi zasadami udzielania pierwszej pomocy.
Jeśli poszkodowany jest przytomny, rozmawiaj z nim i staraj się go uspokoić. Zbierz odpowiedni wywiad: zapytaj o nazwisko i przebieg wypadku, a jeśli poszkodowany jest zdezorientowany, opisz krótko sytuacje, w której się znalazł. Mów poszkodowanemu, co w danej chwili robisz i dlaczego. Zapytaj go, czy chce, aby ktoś został powiadomiony o wypadku. Jeśli poszkodowany jest nieprzytomny, także mów do niego, gdyż może nastąpić chwilowy powrót przytomności.
Wysłuchaj, co poszkodowany ma do powiedzenia. Może martwi się materialnymi szkodami, może chce kogoś powiadomić o wypadku? Traktuj poważnie pytania i wypowiedzi poszkodowanego.
Nie przenoś poszkodowanego, gdy nie jest to konieczne. Przenieś go tylko wtedy, gdy dalsze pozostanie na miejscu wypadku zagraża jego lub twojemu życiu, np. w razie zatrucia gazami lub pozostawania na mrozie.
Poszkodowany powinien wykonywać jak najmniej ruchów. Nie ruszaj go, jeśli to nie jest konieczne. Każdy ruch to utrata energii i większe zużycie tlenu. Takie narządy, jak mózg, serce, płuca czy nerki w chwili wypadku potrzebują więcej tlenu niż zwykle.
Nie sprawiaj poszkodowanemu dodatkowego bólu, np. sprawdzając, czy może chodzić. Najlepiej czekaj cierpliwie do nadejścia kwalifikowanej pomocy. Zwykle osoba przytomna przyjmuje pozycje najwygodniejszą lub sprawiającą najmniej bólu. Nie przekonuj jej, że powinna zmienić tę pozycje.
Chroń poszkodowanego przed skrajnymi temperaturami. Siedząc lub leżąc na ziemi bez ruchu, poszkodowany szybko traci ciepło. Przykryj go ubraniem, kocem lub specjalną folią. Pamiętaj, aby w czasie upału chociaż głowa poszkodowanego znajdowała się w cieniu.
Nigdy nie podawaj poszkodowanemu nic do picia i jedzenia, nawet gdy o to bardzo prosi. Poszkodowany, w związku z okolicznościami wypadku, może zwymiotować pokarm lub napój. Niebezpieczeństwo polega na przedostaniu się wymiocin do dróg oddechowych. Ponadto nakarmienie i napojenie poszkodowanego może przeszkodzić w dalszych czynnościach ratowniczych, np. przy znieczulaniu do operacji.
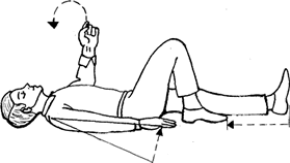
Metoda boczna ustalona.
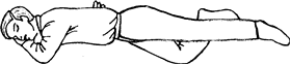
Klęcząc na wysokości bioder poszkodowanego, trzeba zgiąć w stawie kolanowym nogę będącą bliżej ratującego, podsunąć ją do pośladka. Rękę kładzie się na kolanie zgiętej nogi i lekko odpycha ją do siebie. Pośladek uniesie się do góry i wówczas należy podłożyć pod niego wyprostowaną rękę. Nie zdejmując ręki z kolana, trzeba drugą ręką chwycić powyżej nadgarstka ręki poszkodowanego. Teraz trzeba się odsunąć, delikatnie pociągnąć za rękę i docisnąć kolano do podłoża. Spowoduje to obrót poszkodowanego na bok. Głowę trzeba odchylić do tyłu, twarz skierować do podłoża. Rękę, za którą ciągnął ratujący, należy zgiąć w łokciu, a dłoń podłożyć płasko pod brodę. Rękę spod pośladka trzeba wysunąć do tyłu, co zapobiegnie ponownemu przewróceniu się poszkodowanego na plecy. Noga bliższa podłoża zgięta w kolanie zapobiegnie przewróceniu się poszkodowanego na brzuch. Teraz należy okryć go kocem i co 2-3 minuty kontrolować czynności życiowe. Pozycja boczna ustalona ma decydujący wpływ na przeżycie poszkodowanego. Odchylenie do tyłu głowy zapobiega niedrożności, a skierowanie ku podłożu twarzy umożliwia wypłynięcie treści z jamy ustnej, chroniąc przed zachłyśnięciem.
rys.1 rys. 2
UWAGA! W każdych warunkach powinna być zastosowana zasada, że nieprzytomny lub zagrożony utratą przytomności musi być ułożony w pozycji bocznej ustalonej.
Wezwanie pomocy.
Wzywanie pomocy jest drugim ogniwem łańcucha ratunku. Poważny stan poszkodowanego oznacza konieczność jak najszybszego wezwania służb medycznych (tel. 999 lub 112 z telefonu komórkowego) lub powiadomienia o zaistniałym wypadku, bezpośrednio po zdarzeniu, odpowiednich osób. Z punktu widzenia zasad udzielania pierwszej pomocy, należy wzywać pomoc tak, aby poszkodowany nie pozostał bez opieki. Jeśli ratownik jest sam z poszkodowanym, musi głośno wołać o pomoc, zwracając jednocześnie uwagę na stan poszkodowanego. Istotne jest też, aby meldunek o zaistniałym wypadku zawierał zwięzłą i dokładną informację na temat:
miejsca zdarzenia
rodzaju uszkodzeń
przebiegu wydarzeń
liczby poszkodowanych
zakresu udzielonej pierwszej pomocy
wzywającego pomoc.
System organizacji ratownictwa w Polsce zakłada równość służb ratowniczych, takich jak straż pożarna, policja czy pogotowie ratunkowe. Do wypadków, w których są poszkodowani, należy wzywać pogotowie ratunkowe (999), a w przypadku katastrof w pierwszej kolejności powinna być wzywana straż pożarna (998), która szybciej i skuteczniej wezwie pozostałe służby ratownicze. Jakość meldunku ma bezpośredni wpływ na jakość pomocy z zewnątrz, zwłaszcza w pierwszej chwili.
3. Podstawowe czynności życiowe i ich podtrzymywanie.
Sprawdzanie stanu przytomności.
Przytomność wyraża się w prawidłowym spostrzeganiu, możliwości skupienia uwagi i uzmysłowieniu sobie wydarzeń. Przytomność sprawdza się, potrząsając ostrożnie ramionami poszkodowanego, równocześnie trzeba pochylić się nad jego uchem i zadać proste pytanie, np. "co się stało?". Poszkodowany w ciężkim stanie może mamrotać, jęczeć i słabo się poruszać. Poszkodowany całkowicie nieprzytomny w ogóle nie reaguje na bodźce mechaniczne, np. dotyk, szczypanie, a uniesiona kończyna poszkodowanego bezwładnie opada, nie może się utrzymać samodzielnie.
Sprawdzanie oddychania.
Oddech sprawdza się po udrożnieniu dróg oddechowych i skontrolowaniu odcinka szyjnego kręgosłupa. W tym celu usuwa się z jamy ustnej wszelkie widoczne przedmioty (ciała obce) mogące utrudniać oddychanie. Następnie płynnie odchyla się głowę do tyłu, prostując szyję. Trzeba teraz pochylić się nad ustami i nosem poszkodowanego na minimum 15 sekund, aby móc wyczuć na części skroniowej twarzy prąd wydychanego powietrza. Równocześnie obserwuje się ruchy klatki piersiowej, a na okolice przepony kładzie dłoń, aby wyczuć jej ruchy.
Sprawdzanie tętna.
Tętno jest to fala ciśnienia krwi przenoszona wzdłuż tętnic i wytwarzana przez każde uderzenie serca. Można je wyczuć w miejscu, gdzie tętnica przebiega w pobliżu powierzchni ciała. Mierzy się je zwykle nad nadgarstkiem, ale przy obniżonym ciśnieniu krwi może być w tym miejscu niewyczuwalne. Tętno u osoby poszkodowanej nieprzytomnej bada się na tętnicy szyjnej. W tym celu należy odchylić głowę poszkodowanego ku tyłowi, przyłożyć trzy palce (oprócz kciuka, ponieważ on ma własne tętno) do „jabłka adama", następnie przesunąć je w stronę mięśnia szyjnego i wyszukać tętno. Badania dokonuje się przez około 5 sekund. Ma ono na celu jedynie stwierdzenie obecności i rytmiczności tętna.
Śmierć kliniczna i biologiczna.
Śmierć nie jest zjawiskiem jednoczasowym, ale procesem dłużej trwającym i przebiegającym określonymi etapami. Śmierć kliniczna jest stanem, w którym dochodzi do zatrzymania krążenia i oddychania z towarzyszącą utratą przytomności. W wielu przypadkach może być stanem odwracalnym, ponieważ nie doszło jeszcze do trwałych zmian w mózgu. Jeżeli w ciągu 4 minut dostarczymy do mózgu utlenioną krew, człowiek może powrócić do życia. Jeżeli czynności reanimacyjne nie zostaną zastosowane lub nie odniosą skutku, następuje śmierć biologiczna, polegająca na całkowitym ustaniu funkcji mózgu. Rozpoznanie śmierci biologicznej opiera się na stwierdzeniu charakterystycznych zmian pośmiertnych, jakimi są tzw. znamiona śmierci. Są to: oziębienie ciała, plamy opadowe.
Resuscytacja krążeniowo - oddechowa przez jedną i dwie osoby.
Resuscytację krążeniowo - oddechową rozpoczyna się od udrożnienia dróg oddechowych, wykonania dwóch oddechów. Dalej, jeśli RK-O wykonuje jeden ratownik, powtarza cykle: 15 uciśnięć mostka i 2 wdmuchnięcia powietrza. Między cyklami nie powinno być przerw. Wdmuchnięcia powinny trwać około 5 sekund, uciśnięcia około 15 sekund. Aby zachować właściwy rytm w czasie ucisku, można liczyć "jeden-dwa" itd. aż do piętnastu. Uciśnięcie wykonuje się przy wypowiadaniu każdej z liczb, a przerwy następują przy każdym "i". Zachowuje się w ten sposób właściwe tempo uciśnięć powyżej 80 na minutę. Resuscytacja wykonana przez 2 osoby jest mniej męcząca i bardziej efektywna. Rozpoczyna się zawsze od tzw. oddechów życia, tj. 2 oddechy, badania tętna, 2 oddechy, następnie kolejno powtarzające się aż do skutku cykle: 5 uciśnięć, 1 oddech. Jeden ratownik uciska na serce w tempie około 80-100 uciśnięć na minutę, natomiast drugi wdmuchuje powietrze do płuc, co piąte uciśnięcie. Pierwszy ratownik przerywa wówczas na chwilę masaż serca, aby umożliwić wprowadzenie powietrza do płuc.
4. Nagłe zasłabnięcia:
Omdlenie.
W przypadku omdleń (typowe zjawisko dla np. zatłoczonych kościołów) zapewniamy choremu dostęp świeżego powietrza (wynosząc go na zewnątrz pomieszczenia, otwierając okna etc.) i kładziemy na wznak lekko unosząc kończyny, celem zapewnienia lepszego ukrwienia mózgu. Jeśli poszkodowany jest przytomny i ma tylko lekkie zaburzenia, nie ma obowiązku układać go w jakiś szczególny sposób. Wystarczy, gdy pomożemy mu przyjąć pozycje wygodną, zabezpieczającą przed upadkiem w chwili utraty przytomności.
Zaburzenia przytomności.
Przytomność jest to zdolność człowieka do kontaktu z otoczeniem. Powszechnie stosuje się dwa kryteria stanu świadomości: przytomność i nieprzytomność. Poszkodowani z zaburzeniami przytomności są szczególnie narażeni na dodatkowe uszkodzenia ciała w sytuacji wypadku czy katastrofy. W praktyce zdarza się, że reagują na bodźce zewnętrzne nieadekwatne do sytuacji lub z dużym opóźnieniem, są niezorientowani co do miejsca i przebiegu zdarzenia. Stan ten może przejść w pełną świadomość lub w stan nieprzytomności. Tak zachowują się poszkodowani w stanach przed wstrząsowych i zawału mięśnia sercowego, pod wpływem działania trucizn oraz będący w dużym napięciu emocjonalnym (np. osoby, które uległy panice).
Bezpośrednie przyczyny utraty przytomności mogą być różne:
uraz głowy, z raną skóry lub bez
brak tlenu w powietrzu
zatkanie dróg oddechowych (ciało obce)
słaby przepływ krwi przez mózg: krwotoki, zawał mięśnia sercowego, spadek ciśnienia krwi - omdlenie
choroby: cukrzyca, śpiączka wątrobowa, śpiączka nerkowa
zatrucia
padaczka
porażenie prądem
wylew krwi do mózgu - udar mózgu
nadmierne ochłodzenie
nadmierne gorąco, udar cieplny.
Ocena przytomności jest prosta i praktycznie powinna trwać przez cały czas przebywania z poszkodowanym. Wstępna ocena polega na wydaniu kilku poleceń i zadaniu paru pytań: „otwórz oczy”, „jak się nazywasz?”, „gdzie mieszkasz?”, „gdzie się znajdujesz?”, „na co chorujesz?”, oraz ocenie reakcji na bodźce fizyczne: lekkie dotykanie czy delikatne potrząsanie ramienia. Nie wolno uderzać poszkodowanego w twarz, szczypać ani polewać wodą! W razie zdezorientowania poszkodowanego należy postępować zgodnie z zasadami udzielania pierwszej pomocy i co jakiś czas zwracać baczną uwagę na ewentualne pogorszenie się lub polepszenie stanu zdrowia. Poszkodowanych takich należy otoczyć szczególną opieką, gdyż, jak zostało to już wcześniej zasygnalizowane, mogą oni ulec dalszym urazom, na przykład w czasie ewakuacji. Jeśli poszkodowany jest nieprzytomny, konieczne jest natychmiastowe sprawdzenie oddychania i tętna. Jedynym prawidłowym postępowaniem ratownika w stosunku do osoby nieprzytomnej, u której stwierdzi czynność oddechową oraz tętno, jest w większości przypadków zastosowanie pozycji bocznej ustalonej. U osób nieprzytomnych, u których oddychania i tętna nie stwierdza się, należy rozpocząć podtrzymywanie czynności życiowych. Trzeba przy tym pamiętać, że nieprzytomni reagują na bodźce bólowe tak samo jak przytomni i brutalne postępowanie dodatkowo pogarsza ich stan.
Napad drgawkowy (padaczka, epilepsja).
Padaczka jest to przewlekłe zaburzenie mózgu o różnych przyczynach, przebiegające w postaci nawracających napadów drgawkowych. Napady występują samoistnie, ale mogą je wyzwolić: alkohol, niektóre leki, stany gorączkowe, nadmierny wysiłek fizyczny, gwałtowne bodźce świetlne, czynniki emocjonalne, przerwanie przyjmowania leków lub miesiączka. Typowy silny napad padaczki charakteryzuje się utratą przytomności z upadkiem. Padając, chory często doznaje urazu głowy. Występuje chwilowy bezdech, sinica, źrenice się rozszerzają, ręce są zgięte, a nogi sztywnieją. Po około 30 sekundach oddech wraca i następują drgawki całego ciała. Może nastąpić przygryzienie języka, warg, pojawia się piana na ustach. Często zdarza się bezwiedne oddanie moczu. Stan ten może trwać do kilku minut. Chory odzyskuje na krótko świadomość, po czym zwykle zapada w sen ponapadowy. Zadaniem ratownika jest zabezpieczenie poszkodowanego przed dodatkowymi urazami. Pomoc ogranicza się do amortyzowania uderzeń głową o podłoże i usunięcia twardych i ostrych przedmiotów. Nie należy wstrzymywać drgawek, prostować ciała, przenosić chorego, jeśli nie grozi mu bezpośrednie niebezpieczeństwo. Nie wkłada się też niczego do ust.
5. Krwotoki, skaleczenia, rany, odciski
Krwotoki.
Rozróżnia się krwotok żylny - spokojny wypływ ciemnej krwi z rany oraz krwotok tętniczy - objawiający się tryskaniem z rany jasnej krwi z częstotliwością tętna i z dużą siłą. Krwotoki są niebezpieczne dla życia, a nawet w porę zatamowane mogą być przyczyną wstrząsu wskutek dużej utraty krwi w krótkim czasie. Pierwszą pomocą w wypadku tamowania krwawienia zewnętrznego, zarówno tętniczego jak i żylnego, jest założenie opatrunku uciskowego. Polega on na tym, że ranę przykrywamy kilkoma warstwami gazy, następnie grubą warstwą waty lub ligniny, następnie przymocowujemy całość bandażem, wywierając dość mocny ucisk. Jeżeli to nie pomaga, na poprzedni opatrunek należy nałożyć następny płat ligniny lub waty i ponownie mocniej obandażować. Prawidłowo założony opatrunek uciskowy powinien zatrzymać każdy krwotok. Przy krwotoku z nosa należy docisnąć skrzydełka nosa do przegrody nosowej (ścisnąć palcami nasadę nosa i trzymać 5-10 minut), przyłożyć zimny okład na nasadę nosa i na kark. Przy silnym krwotoku można otwory nosa zatkać tamponami z waty. Nie wolno odchylać głowy do tylu, gdyż grozi to zalaniem krwią dróg oddechowych. Najwygodniejsza pozycja: usiąść z głową pochyloną do przodu.
Skaleczenia.
Skaleczenia są stosunkowo drobne i dlatego często lekceważone. Rany te mogą jednak być przyczyną groźnych powikłań. W celu zabezpieczenia przed zakażeniem każdą ranę należy zdezynfekować, najlepiej wodą utlenioną, i opatrzyć. Należy zwracać uwagę na wodoodporność opatrunku, jeśli zranione miejsce ma kontakt z wodą. Systematyczne brudzenie i moczenie nawet drobnej ranki może prowadzić do infekcji i powikłań.
Rany.
Raną nazywamy przerwanie ciągłości powłok zewnętrznych organizmu na skutek urazu mechanicznego, termicznego lub chemicznego. Niebezpieczeństwo rany polega na możliwości wytworzenia zakażenia, utraty krwi, uszkodzenia leżących w jej zakresie narządów, naczyń, nerwów i kości. Oceniając ranę zwraca się uwagę na jej umiejscowienie, wielkość, kształt oraz wygląd brzegów i głębokość. Każdą ranę uważa się za zakażoną. Towarzyszy jej zwykle ból i krwawienie. Rany dzieli się w zależności od przyczyny zranienia i charakterystycznych cech na kilka rodzajów, oto one:
Otarcia - powstają przy stycznym działaniu na skórę przedmiotu o szerokiej powierzchni. Często w takiej ranie znajdują się drobne ciała obce. Krwawienie bywa niewielkie, lecz rana jest bolesna w następstwie uszkodzenia zakończeń nerwowych.
Rany cięte - powstają wskutek działania przedmiotów ostrych. Są zwykle ranami linijnymi o gładkich brzegach. Silne krwawienie towarzyszące ranie wypłukuje bakterie, zmniejszając niebezpieczeństwo zakażenia. Głębokość rany bywa różna.
Rany płatowe - powstają wtedy, gdy uraz mechaniczny zadziałał stycznie do powierzchni skóry i wskutek tego płat skóry został oderwany lub wisi na jej fragmencie.
Rany rąbane - powstają wskutek działania ciężkiego ostrego narzędzia, np. tasaka, siekiery, szabli. Czasem może dojść do całkowitego odrąbania (amputacja) części, a nawet całych kończyn. Dotyczy to zwłaszcza wypadków komunikacyjnych, w wyniku których ulegają urazom najczęściej kończyny dolne. Natomiast w wypadkach przemysłowych urazy częściej dotyczą kończyn górnych (szczególnie palców).
Rany kłute - powstają w wyniku działania z dużą siłą ostro zakończonych przedmiotów. Otwór rany jest mały, krwawienie zewnętrzne niewielkie, natomiast kanał drżący może być głęboki. Krwawienie wewnętrzne bywa obfite, a bakterie, które przeniknęły w głąb, stają się przyczyną zakażenia.
Rany tłuczone - powstają w wyniku działania tępego lub narzędzia o tępych krawędziach. Rany takie mają brzegi zgniecione, postrzępione lub stłuczone. Krwawienie jest niewielkie, ponieważ naczynia krwionośne uległy zgnieceniu.
Rany miażdżone - powstają w wyniku silnego urazu tępym narzędziem. Całe są wypełnione skrzepłą krwią i chłonką, a także zawierają często ciała obce. Brzegi są nieregularne, mało krwawiące. Otaczające tkanki są zmiażdżone, obrzmiałe, niedokrwione lub obumarłe.
Rany szarpane - powstają w konsekwencji rozciągnięcia i rozerwania tkanek pod wpływem zadziałania stycznych względem powierzchni ciała przedmiotów kanciastych lub zakrzywionych i tępych. Mają brzegi nierówne, poszarpane, rozciągnięte lub podwinięte, mało broczące krwią.
Rany postrzałowe - mogą być wywołane pociskami broni palnej, odłamkami min, granatów, bomb, itp. W przypadku postrzału rana wlotowa pocisku jest mała i gładka. Na jej brzegach można czasami stwierdzić ślady prochu. Rana wylotowa jest znacznie większa, o postrzępionych brzegach. Mogą być widoczne tkanki i odłamki kostne, zmiażdżone i krwawe podbiegnięcia.
6. Oparzenia, udary cieplne, odmrożenia i hipotermia, oparzenie słoneczne, olśnienie śniegowe, odwodnienie.
Oparzenia.
Oparzenie polega na uszkodzeniu skóry i tkanek pod nią leżących na skutek działania wysokiej temperatury, substancji chemicznych, a także prądu elektrycznego i promieniowania jonizującego.
Wyróżniamy trzy stopnie oparzeń:
stopień I - zaczerwienienie skóry, obrzęk i uczucie pieczenia
stopień II - na zaczerwienionej i obrzękniętej skórze pojawiają się pęcherze wypełnione płynem surowiczym, towarzyszy ostry ból
stopień III - dochodzi do martwicy skóry na całej jej grubości, z towarzyszącym uszkodzeniem głębiej położonych tkanek jak tkanka podskórna, mięsnie i ścięgna. Krańcową formą oparzenia III stopnia jest zwęglenie tkanek.
Pierwsza pomoc w oparzeniach polega na schładzaniu czystą, zimną wodą miejsca oparzenia przez okres 15-20 minut. Jeżeli odzież przylgnęła do ciała nie wolno jej odrywać. Następnie ranę osłania się jałowym opatrunkiem, nie może on jednak wywierać ucisku na miejsce oparzenia.
Udary cieplne:
Rzadko spotykany stan chorobowy charakteryzujący się nagłą utratą przytomności z wysoką gorączką 41-43°C oraz utratą potliwości. Główną przyczyną jest zbyt intensywne działanie promieni słonecznych na organizm ludzki. Szybciej dochodzi do udaru cieplnego u osób w podeszłym wieku, zmęczonych, wyczerpanych, nadużywających alkoholu i ogólnie słabych. Przy udarach występują następujące objawy: bóle i zawroty głowy, nudności, wymioty, zaburzenia wzroku, drgawki, gorąca, sucha skóra, obniżenie ciśnienia krwi. Postępowanie: przenieść chorego do pomieszczenia o temperaturze około 17°C, zdjąć ubranie i okładać ciało workami z zimną wodą lub lodem jednocześnie mierząc co 10 min temperaturę i nie dopuścić do jej spadku poniżej 38,3°C co może spowodować przejście reakcji w hipotermie, masować kończyny dolne w celu podtrzymania krążenia, unikać leków uspakajających, morfiny ponieważ mogą utrudniać powrót funkcji ośrodka termoregulacyjnego.
Hipotermia i odmrożenia
Oziębienie organizmu (hipotermia) jest wystudzeniem organizmu poniżej jego normalnej temperatury. Rozpoczyna się gdy temperatura ciała człowieka spadnie poniżej 35 stopni C. Symptomami są kolejno: lekkie drżenie mięśni, niekontrolowane drżenie (kłopoty z kontrolowaniem swych palców i dłoni),gwałtowne drżenie (trudności z mówieniem), drgawki stają się coraz wolniejsze i ustają, nieracjonalność zachowań, niezdolność do podejmowania decyzji, utrata przytomności a następnie śmierć. Zwracaj uwagę na wszelkie oznaki drżenia. Bądź szczególnie czujny gdy drgawki ustają. Jest to ostatnie ostrzeżenie!
Oziębienie miejscowe (odmrożenie) powoduje zwężenie naczyń krwionośnych, a tym samym zwolnienie obiegu krwi i zmniejszenie dopływu krwi do innych części ciała. Szczególnie narażonymi na tego rodzaju przypadki są: palce rąk i nóg, uszy, policzki i nos. Odmrożenia dzielą się na trzy kategorie zależnie od tego jak są poważne:
Odmrożenia I stopnia dotycz przeważnie końców uszu, palców u rąk i nóg oraz nosa. Skóra bieleje, ale nie odczuwa się bólu.
Odmrożenia II stopnia dotyczą palców u rąk i nóg, dłoni, stóp i twarzy, czasem kolan i górnej części nóg. Skóra przybiera woskowaty i sztywny wygląd. W obszarze odmrożenia występuje utrata czucia i sine lub purpurowe zabarwienia dookoła.
Odmrożenia III stopnia są całkowitym zamrożeniem jakiejś części ciała. Odmrożenie jest białe, twarde i całkowicie pozbawione czucia.
W przypadku stwierdzenia odmrożeń lub hipotermii należy przede wszystkim:
zapobiec dalszej utracie ciepła (dodatkowa odzież, ciepłe pomieszczenie, zmiana bielizny, rozpalenie ogniska, ogrzanie się wraz ze zdrową osobą w śpiworze).
doprowadzić do osiągnięcia właściwej temperatury ciała przez podanie gorących napojów z dużą ilością cukru
w przypadku stwierdzenia odmrożeń nie należy nacierać - odmrożonych miejsc śniegiem ani moczyć - w wodzie jak również ogrzewać - tych miejsc przy ogniu.
UWAGA! Pamiętaj, odmrożenie jest groźniejsze od oparzenia. Wychłodzenie wiatrem może zamrozić twoje ciało i zagrozić twojemu życiu. Wiatr wiejący z szybkością 10 m/sek przy temperaturze 0 stopni C daje taki skutek jak temperatura - 15 stopni przy bezwietrznej pogodzie.
Przy lekkich odmrożeniach (zmarznięciach) postępujemy w następujący sposób:
zmarznięte ręce ogrzewamy wkładając je pod pachy lub pachwiny, uszy i nos ogrzewamy przykładając do nich ciepłą dłoń, ale nie rozcieramy gdyż możemy spowodować popękanie skóry w wyniku czego powstaną otwarte rany które mogą ulec zakażeniu
bardzo dobrze działa też masaż małżowin usznych, ponieważ stymuluje przepływ energii po całym organizmie i poprawia krążenie lepiej niż filiżanka kawy. W tym celu należy uchwycić - małżowiny uszne dwoma palcami i ugniatać - lekko , centymetr po centymetrze, na całej powierzchni nie pomijając płatków uszu.
Zapobieganie odmrożeniom (praktyczne rady brytyjskich oddziałów SAS).
rób miny, aby uniemożliwić - powstawanie sztywnych obszarów skóry twarzy, gimnastykuj dłonie, poruszaj palcami rąk i nóg
obserwuj uważnie siebie samego i innych pod kątem wystąpienia obszarów białej woskowej skóry szczególnie na twarzy, uszach i dłoniach
nie noś ciasnej odzieży, utrudnia krążenie krwi
ubieraj się w śpiworze
zawsze noś odpowiednią odzież na dworze. Jeżeli zmoknie, staraj się ją jak najszybciej wysuszyć
przed wejściem do schronienia otrzepuj się ze śniegu, w przeciwnym razie roztopi się on i zamoczy odzież
dbaj o to aby mieć - zawsze suche dłonie, noś rękawiczki i nie dotykaj metalu gołymi rękami, powoduje to odmrożenia
pokrywaj najbardziej narażone na odmrożenia części ciała tłustym kremem
często spożywaj posiłki i gorące napoje
zimą zawsze noś czapkę; skóra głowy oddaje do otoczenia nawet do 40% ciepła wyprodukowanego przez organizm.
Oparzenia słoneczne.
Można ich doznać bardzo łatwo gdyż promienie słoneczne odbijają się w górę od śniegu i lodu. Wrażliwymi miejscami są wargi, powieki i nos. Miejsca te chroń kremem do opalania.
Olśnienie śniegowe.
Oznakami olśnienia śniegowego są: zaczerwienienie i pieczenie oczu, silne łzawienie i bóle głowy. Leczenie polega na nałożeniu przepaski na oczy i odczekaniu aż ustąpią objawy. Aby temu zapobiec noś okulary słoneczne, lub wykonaj je z tektury, kory.
Odwodnienie.
Pierwszym sygnałem jest barwa moczu: przybierze on kolor ciemno żółty. Inne symptomy to brak apetytu, spowolnienie ruchów, zawroty głowy i podwyższona temperatura. Podczas niskich temperatur pij dużo płynów- wody, herbaty, zupy.
7. Ukąszenia, pogryzienia, użądlenia
Pogryzienie przez zwierze.
Pogryzienia są niebezpieczne ze względu na ogromne ryzyko zakażenia znajdującymi się w paszczy zwierzęcia licznymi bakteriami, które w momencie ukąszenia przenikają do rany. Szczególnie groźne jest zakażenie wścieklizną. Wygląd rany kąsanej zależy od gatunku zwierzęcia, które pogryzło. Każdej ranie towarzyszy ból oraz mniej lub bardziej intensywne krwawienie. Ranę należy przemyć wodą z mydłem przez 10-15 minut, wirus wścieklizny ginie w styczności z mydłem (ranę można przemyć wodą utlenioną), pozwolić aby krew swobodnie wypływała przez 5-10 minut, założyć na ranę jałowy opatrunek, zapewnić komfort termiczny i wsparcie psychiczne, wezwać pogotowie, w celu zabezpieczenia przed wścieklizną. Osoby podejrzane o nią poddawane są szczepieniom.
Użądlenia przez owady.
Pojedyncze użądlenia owadów nie są niebezpieczne. Trzeba pamiętać jednak o tym, że wrażliwość poszczególnych osób na jad owadów jest zróżnicowana. Niebezpieczne są użądlenia w okolicy szyi, języka, wewnętrznej części podniebienia oraz policzków. Mogą one powodować obrzęk błony śluzowej, krtani i zatkanie dróg oddechowych. Objawy użądlenia: zaczerwienienie i obrzęk miejsca użądlenia, bolesność, u osób uczulonych mogą wystąpić objawy ogólne jak: dreszcze, podwyższona temperatura ciała, bóle i zawroty głowy, przyspieszenie tętna, duszność i zaburzenia oddechu. Udzielając pierwszej pomocy należy po pierwsze usunąć żądło w taki sposób, aby nie uszkodzić pęcherzyka z płynem surowiczym, stosować zimne okłady, w przypadku ukąszenia w obrębie jamy ustnej i szyi podać kostkę lodu do ssania (lód zmniejsza obrzęk) i skontaktować się z lekarzem.
UWAGA! Nie wolno usuwać żądła u osób uczulonych i małych dzieci.
Ukąszenia przez żmiję.
Jedynym żyjącym w Polsce na wolności jadowitym wężem jest żmija zygzakowata, najczęstszym miejscem ukąszenia jest stopa lub łydka. Objawy ukąszenia: obrzęk, bolesność, pocenie się, uczucie śmiertelnego leku, drgawki, przyspieszenie tętna i oddechu, bredzenie, osłabienie. Udzielając pierwszej pomocy należy założyć opaskę uciskową powyżej miejsca ukąszenia, unieruchomić kończynę poniżej poziomu serca, zapewnić komfort termiczny i wsparcie psychiczne, kontrolować czynności życiowe, poszkodowany nie powinien wykonywać zbędnych ruchów. Po udzieleniu pierwszej pomocy bezwzględnie należy wezwać pogotowie.
8. Ciała obce
Ciała obce w oku.
Najczęściej wypłukujemy czystą wodą bieżącą, wlewając jej duże ilości do worka spojówkowego, kierując strumień od wewnętrznego do zewnętrznego kąta oka, przy szeroko rozwartej powiece. Po zabiegu założyć na oko jałowy gazik.
Ciało obce w uchu.
Pociągnąć małżowinę uszną ku dołowi i do tylu, co umożliwia obejrzenie nawet błony bębenkowej i daje możliwość usunięcia ciała obcego pęsetą.
Ciało obce w nosie.
Gdy jest dobrze widoczne usuwamy, np. pęsetą., bądź uciskamy wolne skrzydełko nosa i zlecamy mocne wydmuchniecie powietrza drożnym otworem nosa; głębiej tkwiące przedmioty wymagają interwencji laryngologa.
Ciało obce w gardle.
Należy położyć poszkodowanego twarzą w dół z głową ułożoną niżej niż nogi, względnie przewiesić przez kolano, po czym silnie uderzyć łódkowatą dłonią między łopatki, tak aby ciało obce samoistnie wypadło. U dzieci często skuteczne bywa uniesienie do góry chwytając za talerze biodrowe oraz pośladki, co z reguły wystarcza do pobudzenia kaszlu i wydalenia obcego ciała.
9. Złamania
Złamaniem nazywamy całkowite przerwanie ciągłości tkanki kostnej w wyniku urazu mechanicznego (złamanie mechaniczne) lub toczącego się procesu chorobotwórczego (złamanie patologiczne). Złamania dzielą się na otwarte i zamknięte. Otwartym złamaniom towarzyszy rana, jest przerwana ciągłość skóry, a kość jest narażona na zanieczyszczenia pochodzące z powierzchni skóry, otoczenia i z powietrza. Rana może być spowodowana siłą uszkadzającą lub fragmentami kości przebijającymi skórę. Gdy skóra dookoła złamanej kości nie jest naruszona, wówczas jest to złamanie zamknięte. Uszkodzenia wewnętrzne otaczających tkanek i naczyń krwionośnych mogą powodować obrzęk i zasinienie. Złamaniom towarzyszy również ból samoistny oraz bolesność dotykowa. Może wystąpić zniekształcenie kończyny lub nieprawidłowa jej ruchomość. W przypadku złamania kości trzeba unieruchomić złamaną kość i sąsiadujące z nią dwa stawy. Unieruchomienie uszkodzonego stawu wymaga unieruchomienia dwóch sąsiadujących z nim kości.
Złamanie kończyn.
Złamane kości kończyn górnych z reguły unieruchamia się, stosując m.in. środki podręczne. Można np. wykorzystać temblak z chusty trójkątnej lub ubiór poszkodowanego, podwijając bluzkę, sweter lub połę marynarki do góry na zgiętą w stawie łokciowym i ułożoną w poprzek klatki piersiowej kończynę górną. W przypadku złamania obojczyka unieruchamia się staw barkowy dwoma chustami. Do dołka pachowego po stronie złamanej trzeba włożyć wałek zwiniętej tkaniny (waty, bandażu). Kończynę układa się na klatce piersiowej palcami w kierunku zdrowego barku. Następnie wykonuje się temblak z chusty trójkątnej, dociągając jej rogi na zdrowym barku w ten sposób, aby łokieć został nieznacznie podciągnięty ku górze. Następnie z drugiej chusty wykonuje się szeroką opaskę i mocuje się ramię do klatki piersiowej. Przy złamaniach obojczyka, uszkodzenia barku i ramienia stosuje się także opatrunek Dessaulta, polegający na umocowaniu kończyny górnej do klatki piersiowej. Złamania kości kończyn dolnych wymagają unieruchomienia obłożeniowego. Rzadko kiedy złamana noga układa się w wyproście. Często bywa wykręcona, podwinięta, itp., a przemieszczenie jej może się przyczynić do dalszych uszkodzeń i wpłynąć na pogorszenie stanu poszkodowanego. Dlatego uszkodzone kończyny dolne obkłada się przedmiotami, które mogą je ustabilizować. Natomiast gdy jest konieczny transport poszkodowanego, należy kończyny dolne unieruchomić. Można do tego celu wykorzystywać deseczki, narty, linijkę, itp., pamiętając o tym, że należy je obłożyć miękkimi tkaninami (np. ręcznikiem, szalem), szczególnie w okolicach stawów. Jeżeli nie ma sztywnych przedmiotów, wówczas należy obłożyć uszkodzoną nogę zrolowanym kocem i przymocować do niej w kilku miejscach zdrową. Trzeba pamiętać o zachowaniu szczególnej ostrożności.
Złamanie kręgosłupa.
Złamanie kręgosłupa może być następstwem upadku na głowę lub kark z wysokości, zgniecenia go czy też nadmiernego zgięcia. Na tego rodzaju uszkodzenie wskazuje ból bezpośrednio w miejscu urazu i promieniujący wzdłuż kręgosłupa oraz niemożność poruszania okolicą ciała i kończynami poniżej miejsca urazu. Gdy osobę poszkodowaną podejrzewamy o uszkodzenie urazowe kręgosłupa należy zwrócić uwagę na to, czy poszkodowany może poruszać kończynami. Niemożność wykonywania żadnego ruchu kończynami górnymi i dolnymi lub tylko dolnymi świadczy o wystąpieniu porażenia (porażenie występuje zawsze poniżej miejsca uszkodzenia, np. w przypadku uszkodzenia rdzenia kręgowego w odcinku szyjnym występuje porażenie wszystkich kończyn, a w przypadku uszkodzenia rdzenia kręgowego na wysokości klatki piersiowej lub brzucha - porażenie kończyn dolnych). Zdarza się, że po niewielkim urazie głowy lub kręgosłupa szyjnego poszkodowany siedzi z łokciami opartymi na kolanach i rękami podtrzymuje głowę. Taki widok powinien budzić podejrzenie, ze uszkodzenie kręgosłupa nastąpiło w jego odcinku szyjnym. Z miejsca wypadku należy poszkodowanego wynosić w pozycji twarzą do ziemi, trzymając go za wyciągnięte ręce i nogi. W takiej pozycji najlepiej przenieść poszkodowanego na już przygotowane, np. wyjęte z zawiasów drzwi lub nosze, koniecznie o twardym bądź mocno naciągniętym podłożu. Należy ściśle przestrzegać zasady, że nie wolno przekładać poszkodowanego z miejsca na miejsce lub z noszy na nosze. Poszkodowany raz ułożony na noszach musi być w takiej pozycji odwieziony do szpitala. Poszkodowanego (np. leżącego na poboczu szosy) powinno układać na noszach kilka osób, które będą podtrzymywały go pod głowę, kark, klatkę piersiową, okolice lędźwiową, miednice i kończyny dolne. Poszkodowanego zawsze należy układać na plecach, nigdy na boku. Nigdy też nie wolno unosić mu głowy. Może to spowodować ucisk na rdzeń kręgowy, a następnie ciężkie powikłania. Po ułożeniu poszkodowanego np. na noszach - pod szyje, okolice lędźwiową i kolana delikatnie wsuwa się zrolowany koc, zwiniętą odzież, a następnie delikatnie i dokładnie unieruchamia, przywiązując poszkodowanego do podłoża, na którym leży. Głowę unieruchamia się za pomocą zrolowanego koca obejmującego głowę bocznie oraz opaski biegnącej przez czoło. Pozostałe odcinki ciała unieruchamia się tak, aby uniemożliwić jakikolwiek ruch ciała w czasie przewozu. Jeżeli osoba udzielająca pierwszej pomocy nie czuje się na siłach właściwie jej udzielić, powinna poszkodowanego pozostawić na miejscu wypadku ułożonego na plecach, na twardym podłożu i czekać na przybycie pomocy doraźnej. Poszkodowanego podejrzanego o uszkodzenie kręgosłupa nigdy nie wolno przewozić przygodnym środkiem lokomocji i byle jak.
Złamania okolicy klatki piersiowej.
Złamanie żeber występuje najczęściej wskutek bezpośredniego urazu, np. ciosu lub upadku na klatkę piersiową. Charakterystyczną cechą jest ostry ból (występujący w miejscu złamania), pogłębiający się przy oddychaniu, płytki oddech i tzw. postawa przymusowa. Poszkodowany, uciskając na złamane żebra, częściowo je unieruchamia, co przynosi mu ulgę. Podobny skutek przynosi ułożenie na chorym boku. Zalecane jest unieruchomienie ułożeniowe. Często poszkodowany sam przybiera pozycję półsiedzącą, podpierając się z lekkim pochyleniem w stronę urazu. Warunkiem takiego ułożenia jest przytomność poszkodowanego i brak skłonności do omdleń. Nieprzytomnego zaś układa się w pozycji bocznej ustalonej, na uszkodzonym boku. Należy unikać przygodnego transportu. Jednak w sytuacjach koniecznych poszkodowanego transportuje się w pozycji półsiedzącej. Pod kolana należy podłożyć zrolowany koc, zapobiegający zsuwaniu się nóg poszkodowanego.
10. Bandażowanie (desmurgia)
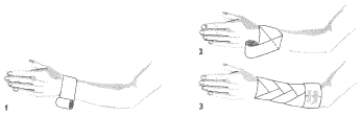
Opatrunek kciuka.
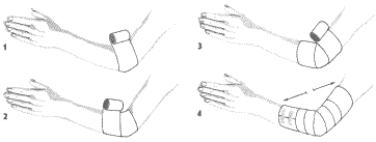
Rozpoczynamy obwojem kolistym na nadgarstku (1) przechodzimy na kciuk do samej góry (2) Wykonujemy pętlę dookoła kciuka i kierujemy opaskę z powrotem na nadgarstek. Powstało pierwsze kłosowanie (3). W ten sam sposób, co pierwsze, wykonujemy drugie kłosowanie nieco niżej od poprzedniego (4,5). W ten sam sposób wykonujemy trzecie kłosowanie jeszcze niżej i kończymy obwojem kolistym wokół nadgarstka, koniec bandaża umocowujemy przylepcem. Powstał opatrunek kłosowy kciuka wstępujący (6).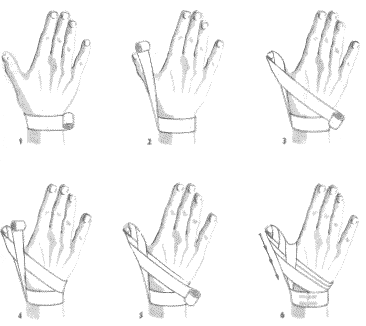
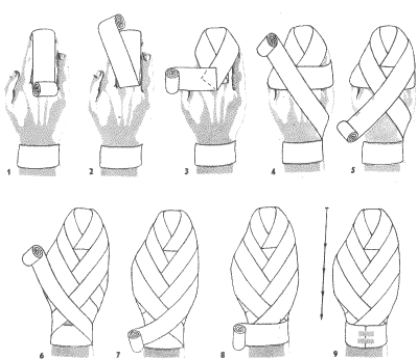
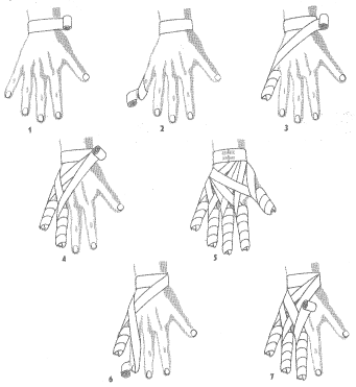
Owinięcie palców - tzw. „rękawiczka”
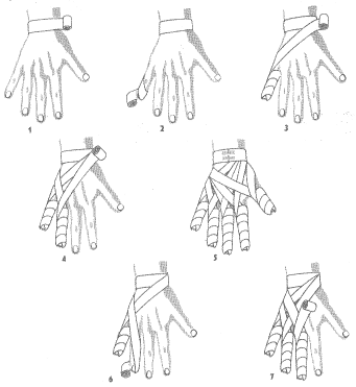
Rozpoczynamy obwojem kolistym na nadgarstku (1) przechodzimy na mały palec od strony wewnętrznej i wykonujemy kilka obwojów śrubowych: od czubka do nasady palca, liczba obwojów śrubowych zależy od długości palca (2) przeprowadzamy opaskę na okolicę nadgarstka i wykonujemy niecały obwój kolisty (3) przechodzimy na następny palec, wykonując jak wyżej, kilka obwojów śrubowych, po czym kierujemy opaskę na nadgarstek - przez grzbiet dłoni (4,5) Po przejściu od strony nadgarstka na palec środkowy, wykonujemy jw. kilka obwojów śrubowych (6). Te same obwoje wykonane są już w podobny sposób na palcu wskazującym i kciuku, po czym opatrunek został zakończony przylepcem na nadgarstku (7).
Opatrunek dłoni.
Rozpoczynamy obwojem kolistym na nadgarstku i następnie od wnętrza dłoni przeprowadzamy opaskę powrotną (tam i z powrotem) przez środek złączonych palców (1) następnie skośnie z prawej strony (2), potem skośnie z lewej strony, po czym wszystkie opaski powrotne przymocowujemy obwojem kolistym przez środek złączonych palców (3). Zaczynamy kłosowanie - począwszy od czubków palców tak, aby przykryć 2/3 ostatniej opaski powrotnej (kłosowanie jest to pętla dookoła dłoni ze skrzyżowaniem na grzbiecie) (4, 5) (por. Opatrunek kłosowy kciuka wstępujący niepełny). W podobny sposób wykonujemy drugi obwój kłosowy (jeśli dłoń jest duża, można wykonać łych obwojów więcej). Powstał opatrunek kłosowy wstępujący (6, 7, 8). Kończymy obwojem kolistym na nadgarstku, koniec bandaża umocowujemy przylepcem (9).
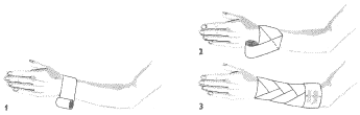
Opatrunek kolisty i śrubowy przedramienia.

Obwój kolisty wykonuje się dookoła 1 osi, można wykonać kilka razy tak, aby każda następna opaska pokrywała w pełni poprzednią (1). W tym przypadku jest on początkiem obwoju śrubowego. Obwój śrubowy - obwoje nakładamy od dołu do góry, każdy obwój następny pokrywa 2/3 poprzedniego (2).
Opatrunek zaginany przedramienia.
Rozpoczynamy obwojem kolistym (1), następnie w połowie obwoju śrubowego zaginamy opaskę ku dołowi, podtrzymując kciukiem (2) - opaska w tym momencie skierowana jest główką w dół, dalej wykonujemy znowu 1/2 obwoju śrubowego i znowu opaskę zaginamy. Obwoje te powtarzamy dowolną liczbę razy, uważając, aby zagięcia wypadły na samym grzbiecie przedramienia, jedne nad drugimi (3). Opaska taka nadaje się do opatrunków z dużą ilością waty czy ligniny, nie jest zbyt ścisła.
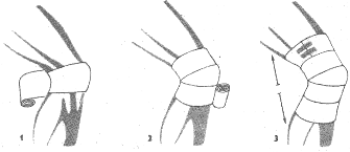
Opatrunek łokcia.
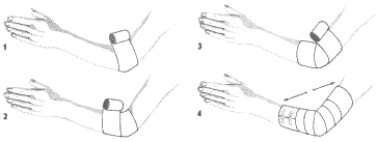
Rozpoczynamy obwojem kolistym przez środek łokcia, lekko zgiętego (1) Następny obwój prowadzimy nieco skośnie od zewnątrz ku środkowi, poniżej obwoju początkowego (2) trzeci obwój prowadzimy nieco skośnie ku środkowi powyżej obwoju początkowego przeprowadzamy jeszcze po jednym obwoju poniżej i powyżej obwoju początkowego i kończymy na przedramieniu (4).
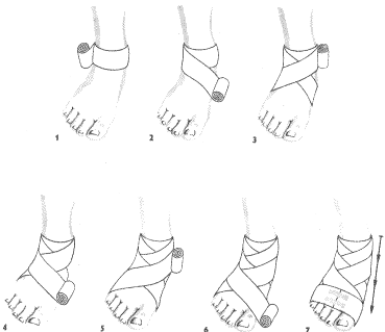
Opatrunek stopy.
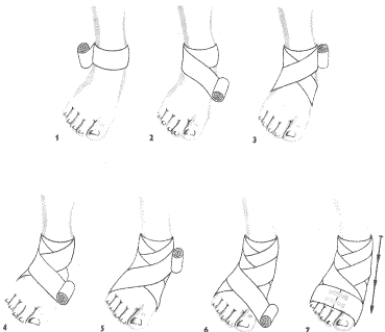
Rozpoczynamy obwojem kolistym wokół sławił skokowego (1) przeprowadzamy pierwsze kłosowanie wokół stopy, najbliżej pięty i stawu skokowego (2, 3) Następnie przeprowadzamy drugie kłosowanie wokół stopy, nieco dalej od poprzedniego (4, 5) oraz przeprowadzamy pot trzeciego kłosowania (6) I kończymy obwojem kolistym wokół stopy, umocowujemy przylepcem (7).
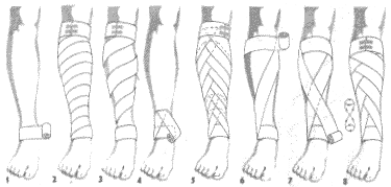
Opatrunek kolisty, śrubowy i opatrunek wężykowy golenia.
Na rycinie (1) widać wykonany obwój kolisty dookoła stawu skokowego, następnie wykonany obwój śrubowy goleni (2) (obwoje nakładane są skośnie jeden na drugi, przy czym każdy następny pokrywa 2/3 poprzedniego), zakończenie obwojem kolistym znajduje się pod kolanem, na rycinie (3) widać wykonany opatrunek wężykowy goleni. Technika podobna, jak 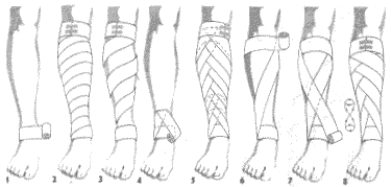
przy opatrunku śrubowym, z tym że pomiędzy obwojami skośnymi pozostaje wolna przestrzeń.
Opatrunek zaginany golenia.
Na rycinie (4) wykonany obwój kolisty wokół stawu skokowego oraz 1/2 obwoju śrubowego, następnie zagięcie opaski w dół, na kciuku, główka bandaża jest w tym momencie obrócona w dół. Na rycinie (5) widać obwój zaginany, powtórzony 7 razy aż pod kolano - zagięcia tworzą rysunek kłosa, zakończenie nastąpiło pod kolanem.
Opatrunek kłosowy wstępujący (ósemkowy) golenia.
Po rozpoczęciu obwojem kolistym na stawie skokowym i przejściu ukośnie pod kolano, umocowujemy opaskę obwojem kolistym pod kolanem (6), przechodzimy z powrotem skośnie na staw skokowy - powstaje pierwsze kłosowanie (7) następnie wykonujemy w podobny sposób jeszcze kilka obwojów kłosowych jeden nad drugim i kończymy obwojem kolistym pod kolanem (8).
Opatrunek kolana.
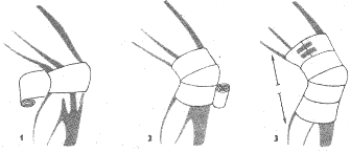
Rozpoczynamy obwojem kolistym wokół kolana (1) Wykonujemy obwój skośny nad obwojem kolistym, potem pod obwojem kolistym (2). Na rycinie (3) widać obwoje rozbieżne przeprowadzone z każdej strony po 2 razy (nad i pod kolanem). Opatrunek zakończony jest obwojem kolistym wokół uda.
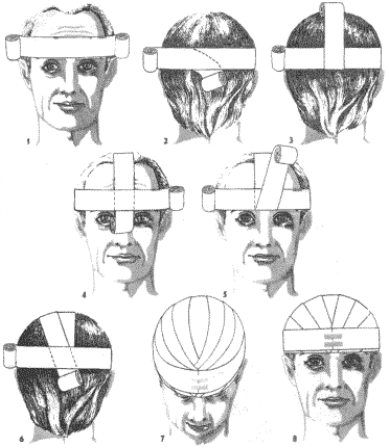
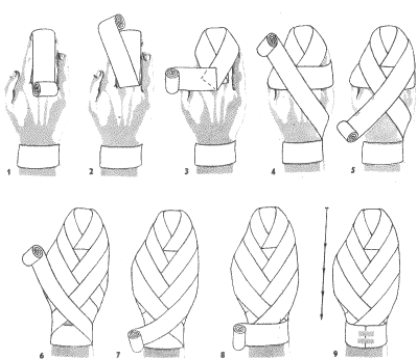
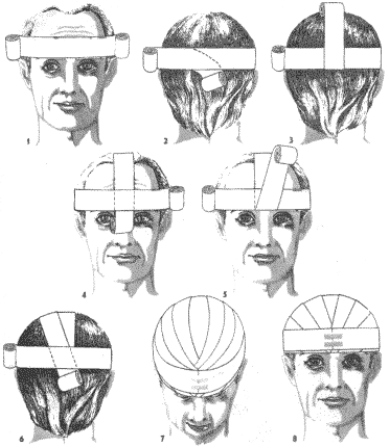
Czapka Hipokratesa (mitra).
Do wykonania obwoju potrzebna jest opaska dwugłowa, powstała albo ze zwinięcia jednej długiej opaski z dwóch stron, albo wskutek zszycia ze sobą dwóch opasek. W prawej ręce trzymamy opaskę, którą bandażujemy wokół czoła. W lewej ręce trzymamy opaskę, którą bandażujemy opaski powrotnie przez ciemię. Rozpoczynamy obwojem kolistym wokół czoła (1) na potylicy zakładamy opaskę, trzymaną w lewej ręce pod tę, która trzymamy w prawej (2) opaskę podłożoną zaginamy równo z obwojem kolistym i przeprowadzamy aż do czoła poprzez ciemię (3) i dalej na czoło, po czym przybandażowujemy ją połową obwoju kolistego (4) następnie opaskę pionową zaginamy równo z obwojem kolistym i przeprowadzamy skośnie półkoliście do tyłu (5) gdzie również ja przybandażowujemy obwojem kolistym, następnie znowu zaginając, przeprowadzamy z drugiej strony opaski środkowej w stronę czoła (6). Opaski powrotne zaginane raz z lewej, raz z prawej strony ciemienia, przytrzymywane obwojami okrężnymi wokół czoła przeprowadzamy tyle razy, ile potrzeba, aby pokryć całe ciemię. Na rycinie (7,8) widać obwoje zaginane przeprowadzane po trzy razy z każdej strony opaski środkowej, za każdym razem przytrzymywane obwojem kolistym. Opatrunek zakończono na czole.
Uwaga: Czapka dobrze wykonana, po zdjęciu z głowy trzyma się w całości.
11. Ewakuacja i transport rannych
Najczęściej poszkodowani muszą być ze względów bezpieczeństwa szybko przenoszeni z miejsca wypadku. Zawsze jednak przenoszenie poszkodowanego wiąże się z ryzykiem zwiększenia urazu lub pogorszenia się stanu jego zdrowia. Dlatego należy przenosić lub posuwać poszkodowanych tylko w przypadku bezpośredniego zagrożenia, stosując odpowiednie do urazów sposoby. Ratownikowi nie wolno ryzykować również własnego bezpieczeństwa w trakcie przenoszenia ofiary wypadku.
Podstawowe zasady przenoszenia rannych i chorych.
W celu uniknięcia dodatkowych urazów u poszkodowanego, a także zabezpieczenia zdrowia ratownika wypracowano kilka zasad. Nie należy przesuwać ratowanego, jeżeli nie jest to absolutnie konieczne. Trzeba wyjaśnić poszkodowanemu, co robi ratownik, aby mógł z nim współpracować. Należy założyć, że ratowany nie może siedzieć ani stać bez pomocy. Nie należy przenosić poszkodowanego, gdy jest dostępna pomoc na miejscu. Zawsze trzeba się upewnić, czy wszyscy pomocnicy wiedzą co robić, aby współdziałanie było sprawne. Gdy kilka osób przenosi poszkodowanego, tylko jedna wydaje polecenia.
Prowadzenie lekko poszkodowanego.
Jeżeli poszkodowany jest przytomny, zdolny do chodzenia, podpiera się go przy chodzeniu. Należy stanąć po stronie zranienia, przełożyć jego rękę wokół swojej szyi i chwycić za nadgarstek. Drugą ręką trzeba go objąć wokół talii i chwycić za pasek lub ubranie. Marsz rozpoczyna się nogą od strony poszkodowanego.
Przenoszenie poszkodowanego sposobem "na barana".
Przytomnego o małej masie ciała, niezdolnego do chodzenia można przenieść sposobem „na barana”. W tym celu należy kucnąć przed poszkodowanym, przełożyć jego ręce przez szyję, chwycić pod kolana. Następnie należy powoli i ostrożnie wstać.
Przenoszenie poszkodowanego tzw. sposobem matczynym.
Przytomnego o małej masie ciała, niezdolnego do chodzenia można przenieść również sposobem „matczynym”. W tym celu należy chwycić poszkodowanego jedną ręką pod kolana, a drugą podtrzymywać plecy. Dla ustabilizowania rannego można przerzucić prawą jego rękę przez swoją szyję.
Przenoszenie poszkodowanego tzw. sposobem strażackim.
Przenoszenie tzw. sposobem strażackim polega na tym, że ratownik na stojąco pochyla się nad poszkodowanym, tym samym opierając jego głowę na swoich plecach. Lewą rękę przekłada na wysokości kolana przez nogi poszkodowanego. Dłonią tejże ręki obejmuje za lewe kolano poszkodowanego. Wykonując ww. czynność ratownik jednocześnie swoją prawą ręką chwyta za nadgarstek lewej ręki poszkodowanego i przeciąga tą rękę przez swoją szyję. Następnie ratownik powoli wraca do postawy wyprostowanej. Teraz należy lewą ręką objąć obie nogi na wysokości kolan i poszkodowany jest gotowy do transportu.
Przenoszenie poszkodowanego przez 2 osoby sposobem „na krzesełko".
Jeżeli jest dwóch ratowników, wówczas najlepiej przenosić poszkodowanego, stosując „krzesełko” dwuręczne. W tym celu ratownicy kucają twarzami do siebie (plecy wyprostowane) po obu stronach poszkodowanego. Krzyżują ręce za plecami poszkodowanego i chwytają za pasek. Drugą parę rok przesuwają pod kolanami poszkodowanej osoby, chwytając się za nadgarstki, przesuwają je pod środek ud. Podnoszą się równocześnie, pamiętając o wyprostowanych plecach.
Przenoszenie poszkodowanego przez 2 osoby "na ławeczce".
Przenoszenie sposobem „na ławeczce” polega na tym, że ratownicy kucają po obu bokach poszkodowanego twarzami do siebie. Chwytają się wzajemnie za nadgarstki, pod udami poszkodowanego oraz za jego plecami. Poszkodowany obejmuje ratowników za szyję. Przenoszą go w pozycji lekko odchylonej do tyłu.
Budowa improwizowanych noszy.
W przypadkach koniecznych można wykonać prowizoryczne nosze z drążków i kurtek lub marynarki. W tym celu należy wsunąć drążki przez odwrócone do wewnątrz rękawy. Kurtkę (marynarkę lub płaszcz) należy dokładnie zapiąć. W podobny sposób można skonstruować nosze prowizoryczne z drążków i pasów, koców, ręczników, taśm, prześcieradeł, itp. Za nosze mogą posłużyć drzwi, blaty stołów, szerokie deski.

Wyszukiwarka
Podobne podstrony:
walka nozem, Szkoła przetrwania - Survival, Wojsko
rozpoznanie, Szkoła przetrwania - Survival, Wojsko
KP POJEDYNCZY OKOP STRZ, Szkoła przetrwania - Survival, Wojsko
rozpoznanienocograniczonawiznosc, Szkoła przetrwania - Survival, Wojsko
spis sprzetu, Szkoła przetrwania - Survival, Wojsko
pytania pierwsza pomoc(1), Szkoła, Bezpieczeństwo wewnętrzne, Pierwsza pomoc
Survival - Psychologia przetrwania, SURVIVAL wojsko militarne turystyka, survival
Szkoła przetrwania - odcinki, SURVIVAL wojsko militarne turystyka
Zasady Medycyny Ratunkowej na wesoło, SZKOŁA- TECHNICY★ ############################, OPIEKUN MEDYCZ
Pierwsza pomoc w oparzeniach i odmrozeniach, prace szkoła medyczna i społeczna
Pierwsza pomoc oparzenia, ochrona, SZKOŁA
Harcerska Szkoła Ratownictwa ZHP, Pierwsza pomoc
NOTATKI DO TEMATU ORANACH-SZKOLA, pierwsza pomoc przedmedyczna
PIERWSZA POMOC PRZEDLEKARSKa, Szkoła, technika, wychowanie komuniikacyjne 2013
Ciała obce w organizmie, SZKOŁA- TECHNICY★ ############################, OPIEKUN MEDYCZNY ##########
PIERWSZA POMOC J L
więcej podobnych podstron