Przewlekłe zapalenie oskrzeli i rozedma płuc zwykle współistnieją ze sobą i mają wspólną nazwę - przewlekła obturacyjna choroba płuc. Występuje u ok. 15% dorosłych mieszkańców Polski. Bardzo duże znaczenie w powstawaniu i przebiegu tych chorób ma palenie tytoniu, ponieważ w dymie tytoniowym znajdują się szkodliwe substancje, które drażnią oskrzela. Na występowanie i rozwój przewlekłego zapalenia oskrzeli i rozedmy mają wpływ również zanieczyszczenia powietrza związane z przemysłem oraz częste przeziębienia. Objawy choroby nasilają się stopniowo przez wiele lat i powodują coraz większe utrudnienia oddychania odczuwalne przez chorych jako duszność lub zmniejszenie możliwości wykonywania wysiłków fizycznych.
Przewlekłe zapalenie oskrzeli
Przewlekły kaszel i odksztuszanie białej lub żółto-zielonej plwociny oraz duszność spowodowana utrwalonym zwężeniem dróg oddechowych - to główne dolegliwości chorych na przewlekłe zapalenie oskrzeli. Na tę chorobę zapadają przede wszystkim osoby palące papierosy i często się przeziębiające. Choroba może się rozwinąć po nagłym początku, wywołanym zakażeniem wirusami lub bakteriami, przebiegającym z wysoką temperaturą ciała, atakami kaszlu i odksztuszaniem żółtej lub zielonej plwociny. W niektórych przypadkach, po ustąpieniu ostrych objawów, choroba nie wygasa całkowicie i przechodzi w stan przewlekły z okresowymi zaostrzeniami. Drażniące działanie zanieczyszczeń, znajdujących się w powietrzu i dymie tytoniowym ułatwia rozwój zakażeń i je podtrzymuje, a zakażenie nasila niekorzystne działanie szkodliwych substancji. Zwiększa się liczba gruczołów błony śluzowej, które zaczynają wytwarzać zwiększoną ilość gęstej, trudnej do wydzielenia wydzieliny. Gromadzi się ona na oskrzelach i tchawicy i nie może być usunięta przez rzęski. Zalegający śluz zwęża drogi oddechowe, co utrudnia swobodny przepływ powietrza. pojawia się kaszel i odksztuszanie. Utrudnienie oddychania, odczuwane jako duszność, zależy od stopnia zwężenia oskrzeli. Początkowo duszność występuje tylko w czasie wysiłku i jest tym większa, im większy jest wysiłek. U części chorych, w późniejszym okresie choroby, duszność pojawia się nawet we spoczynku.
Rozedma płuc
Rozedma jest chorobą płuc, polegającą na niszczeniu ścian pęcherzyków płucnych i utracie przez płuca sprężystości. Nadmiernie rozciągnięte pęcherzyki płucne, w czasie wydechu uciskają i zwężają oskrzela. Chorzy mają trudności z usunięciem wydzieliny gromadzącej się w zwężonych oskrzelach. Główną przyczyną rozedmy jest palenie tytoniu, inne zanieczyszczenia powietrza odgrywają mniejszą rolę. Tylko u 2 spośród 100 chorych na rozedmę, wystąpienie choroby zależy od czynników dziedzicznych, ale i u tych chorych palenie tytoniu jest bardzo ważnym czynnikiem przyspieszającym postęp choroby. Rozedma rozwija się skrycie, objawy nasilają się bardzo powoli i dlatego, mimo, że choroba może rozpocząć się już około 30 roku życia, rozpoznaje się ją wiele lat później. Najważniejszym objawem choroby jest utrudnienie oddychania, przejawiające się dusznością w czasie wysiłku lub stopniowo zmniejszającą się zdolnością do wykonywania wysiłków.
Rola palenia tytoniu w omawianych chorobach
Palenie tytoniu jest najpoważniejszym czynnikiem powodującym wystąpienie rozedmy płuc i przewlekłego zapalenia oskrzeli. Zwiększa również skłonności do występowania chorób serca i naczyń krwionośnych oraz raka. Główne składniki dymu - nikotyna, tlenek węgla, związki smołowate i pierwiastki promieniotwórcze powodują wiele chorób. Nikotyna wpływa na wszystkie narządy organizmu oraz czynności mózgu - myślenie, sprawność umysłową, nastrój. Głównym szkodliwym działaniem nikotyny jest zwężenie naczyń krwionośnych. Powstający w czasie palenia papierosów tlenek węgla uszkadza komórki nabłonka pokrywającego od wewnątrz oskrzela i naczynia krwionośne. Zwiększa się możliwość przenikania do ścian naczyń i oskrzeli szkodliwych substancji, między innymi rakotwórczych związków smołowatych zawartych w dymie tytoniowym. Tlenek węgla powoduje zmniejszenie ilości tlenu dostarczanego do narządów, przede wszystkim do mózgu. Stężenie tlenku węgla w dymie papierosowym jest podobne do jego stężenia w gazie koksowniczym lub spalinach. Popularne papierosy polskie zawierają szczególnie dużą ilość wszystkich szkodliwych składników, a filtry, które powinny zatrzymać substancje smołowate i nikotynę, są złej jakości i nie spełniają w dostatecznym stopniu swej roli ochronnej. Działanie dymu tytoniowego na powstawanie przewlekłego zapalenia oskrzeli polega na wywołaniu zmian anatomicznych w błonie śluzowej oskrzeli. Rozrastają się gruczoły wytwarzające śluz. Nabłonek oskrzeli traci rzęski, poza tym dym tytoniowy wywołuje w oskrzelach stan zapalny oraz powoduje wytwarzanie substancji kurczących oskrzela i nadmiernej ilości śluzu. Rola dymu tytoniowego w powstawaniu rozedmy jest bezsporna. Palenie powoduje trwałe zniszczenie pęcherzyków płucnych. Zmiany rozejmowe postępują powoli. Szybkość rozwoju choroby zależy od liczby wypalonych, ilości szkodliwych substancji zawartych w dymie tytoniowym oraz wrażliwości palącego. Palenie papierosów usposabia do częstych zaostrzeń stanu zapalnego w oskrzelach, przyspiesza rozwój zmian powodujących zwężenia oskrzeli, wpływa na wystąpienie niekorzystnego dla organizmu zagęszczenia krwi, a powstające niedotlenienie powoduje zmiany w naczyniach płuc prowadzące do wystąpienia niewydolności serca.
Postępowanie w przewlekłym zapaleniu oskrzeli i rozedmie
Podstawą postępowania jest zapewnienie jak najlepszej drożności oskrzeli przez usuwanie wydzieliny oraz stosowanie leków rozszerzających oskrzela i ilości plwociny (powyżej 30 ml = 2 łyżki stołowe w ciągu doby). Wskazane jest stosowanie drenażu ułożeniowego tzn. przyjmowanie przynajmniej dwa razy dziennie takiej pozycji, w której oczyszczenie oskrzeli z wydzieliny odbywa się dzięki działaniu siły ciężkości. Nie należy palić papierosów i przebywać wśród palących (palenie bierne) oraz w pomieszczeniach zakurzonych lub z dużą ilością płynów przemysłowych. Należy dbać o kondycję fizyczną stosując regularnie odpowiednie wysiłki fizyczne i prawidłowo się odżywiać. W celu uchronienia się przed zakażeniem układu oddechowego, należy unikać kontaktu z osobami przeziębionymi, ubierać się stosownie do warunków atmosferycznych - nie przegrzewać się i nie marznąć. Każde zaostrzenie choroby (najczęściej spowodowane przeziębieniem) powinno być bardzo wcześnie i dokładnie leczone. Zaostrzenie procesu zapalnego w oskrzelach (przeziębienie) należy podejrzewać, gdy wystąpi:
1. Zwiększenie duszności.
2. Nasilenie kaszlu.
3. Zmiana koloru plwociny z przeźroczystego lub białego na żółty lub zielony.
4. Zagęszczenie plwociny i zwiększenie jej ilości.
5. Gorączka (nie zawsze).
Leczenie:
Leczenie farmakologiczne
Objawy przewlekłego zapalenie oskrzeli i rozedmy płuc oraz ogólne zasady postępowania i leczenia tych chorób są podobne. Opierają się one na następujących podstawach:
1. Zapobieganie i leczenie stanów zapalnych wirusowych, bakteryjnych i alergicznych w oskrzelach.
2. Poprawa drożności oskrzeli i utrzymanie tego stanu przez całą dobę.
Skuteczność leczenia zależy od regularnego przyjmowania leków. Z uwagi na to, że choroba ma charakter przewlekły i postępujący, leki powinny być przyjmowane stale, bez przerw, nawet jeśli wydaje się, że stan zdrowia jest zadowalający. Przerwa w przyjmowaniu leków zwykle powoduje nawrót lub nasilenie dolegliwości. Podstawowe leki stosowane w przewlekłym zapaleniu oskrzeli i rozedmie płuc działają na oskrzela rozkurczająco, zmniejszają ilość wytwarzanej wydzieliny i ułatwiają jej wykrztuszanie. Leki mogą być stosowane w różny sposób:
- w inhalacjach,
- doustnie,
- w okresie nasilenia objawów w zastrzykach lub jako czopki doodbytnicze.
Sposób oraz dawki i częstotliwość przyjmowania leków ustala indywidualnie opiekujący się lekarz. Zaleconego przez lekarza leczenia nie należy samemu zmieniać ani przerwać. Wśród leków stosowanych w leczeniu należy wymienić:
1. Leki rozszerzające oskrzela.
2. Kortykosteroidy w postaci wziewnej, doustnej lub dożylnej.
3. Leki ułatwiające wykrztuszanie plwociny.
4. Antybiotyki.
5. Inne leki.
6. Leki zwiększające odporność.
Drenaż ułożeniowy
Stosowany jest w celu oczyszczenia oskrzeli z zalegającej wydzieliny przy zastosowaniu siły ciężkości. Powinien być wykonywany 2 razy dziennie.
Leczenie tlenem
Chorzy na przewlekłe zapalenie oskrzeli i rozedmę płuc są często leczeni tlenem podczas pobytu w szpitalu z powodu zaostrzenia choroby. U nielicznych chorych płuca nie przyswajają dostatecznej ilości tlenu w okresie najlepszego samopoczucia. Chorzy ci powinni otrzymywać tlen w domu. Służy do tego aparat zwany koncentratorem tlenu. Koncentrator tlenu zagęszcza tlen z otaczającego powietrza i produkuje kilka litrów tlenu na minutę. Chory wzbogaca wdychane powietrze tlenem z koncentratora. Kwalifikacji do domowego leczenia tlenem dokonują wyspecjalizowane ośrodki przy wybranych szpitalach chorób płuc. Chorzy korzystający z tlenu w domu powinni oddychać nim przez maksymalną możliwą liczbę godzin na dobę.
Życie z chorobą
W miarę upływu czasu, chorzy na przewlekłe zapalenie oskrzeli, a zwłaszcza na rozedmę płuc, stają się mniej sprawni fizycznie. Podczas aktywności fizycznej odczuwają duszność. czasem tak silną, że powoduje paniczny lęk oraz obawę przed jej wystąpieniem w czasie następnych wysiłków fizycznych. Konieczne jest nauczenie się panowania nad dusznością i lękiem oraz dostosowanie tempa i natężenia aktywności fizycznej do własnych możliwości. W opanowaniu duszności związanej z lękiem pomaga spokojne, wolne oddychanie, z wydłużonym wydechem przez ściągnięte usta (ułożone tak, jak do gwizdania). Każdy pacjent musi zdać sobie sprawę, że samopoczucie, w dużej mierze, zależy od umiejętności dostosowania się do ograniczeń spowodowanych chorobą. Poruszanie się i wszystkie inne wysiłki fizyczne powinny odbywać się powoli, szczególnie na początku (rozruch). Przed rozpoczęciem należy wciągnąć powietrze głęboko do płuc, a prace wykonywać podczas wydechu (przez ściągnięte usta). Nie należy wykonywać gwałtownych, szybkich ruchów ani zbyt męczących czynności powodujących wyczerpanie, gwałtowną duszność, szybkie bicie serca. Przeciwwskazana jest ciężka praca fizyczna, np. kopanie ziemi. Nie należy dźwigać ani przenosić ciężkich przedmiotów. Nie zaleca się wykonywania pracy z rękami uniesionymi do góry, stwarza to bowiem niekorzystne warunki do oddychania. Wraz z postępem choroby pojawiają się kłopoty z wykonywaniem codziennych czynności związanych z dojazdem do pracy, pracą domową lub innymi zajęciami, które do tej pory nie były męczące. Konieczne jest uświadomienie sobie faktu, że trzeba przeznaczyć więcej czasu na ich wykonywanie i pamiętać o odpowiedniej organizacji czasu oraz miejsca pracy. Należy dokładnie zaplanować sposób wykonywania czynności, tak aby zużyć jak najmniej energii. Przestrzeń do pracy powinna być niewielka i tak zorganizowana, aby potrzebne przedmioty były w łatwym zasięgu. Zawsze kiedy to możliwe należy pracować na siedząco, wykonywać powolne, płynne ruchy i pozostawiać sobie dużo czasu na zaplanowanie czynności. Pośpiech zwiększa zmęczenie i dezorganizuje pracę. Wielu chorych źle znosi wysiłek fizyczny z powodu duszności, ale nie powinni zaniechać go całkowicie, ponieważ brak jakiejkolwiek aktywności fizycznej dodatkowo zmniejsza sprawność i nasila duszność. Brak ruchu lub ćwiczeń powoduje utratę ogólnej kondycji, osłabienie i zanik mięśni. Wtedy nawet najłatwiejsza praca staje się bardzo trudna do wykonania. Wysiłek o niewielkim natężeniu - dostosowany do możliwości każdego pacjenta - jest bardzo wskazany, wpływa na poprawę kondycji ogólnej i poprawę czynności płuc. Stosowany w racjonalny sposób jest ważnym czynnikiem ułatwiającym prowadzeniem normalnego życia. Zalecane rodzaje wysiłku dla wszystkich chorych to spacer, a dla lżej chorych bieganie, jazda na rowerze, pływanie. Powinny być one wykonywane w takim tempie, żeby nie powodowały nadmiernego zmęczenia. Nie należy wykonywać wysiłku bezpośrednio po posiłku. Między większym posiłkiem, a wysiłkiem powinno upłynąć przynajmniej dwie godziny. Dieta chorych na przewlekłe zapalenia oskrzeli i rozedm płuc powinna być lekkostrawna, posiłki powinno się jadać częściej, ale o mniejszej jednorazowej objętości. Należy unikać potraw wzdymających, gdyż wzdęcie brzucha powoduje niekorzystne warunki dla oddychania. W przypadku nadwagi trzeba stosować dietę o zmniejszonej ilości kalorii, tzn. z wyłączeniem pokarmów tłustych, mącznych i słodyczy, aby pozbyć się nadmiernych kilogramów. Część chorych ma niedobór wagi i ogranicza pokarmy z powodu znacznej duszności występującej również podczas jedzenia. W tym przypadku jest szczególnie ważne, aby posiłki były małe, ale częste i wysokokaloryczne, z dużą zawartością pokarmów białkowych i tłuszczów roślinnych (o niskiej zawartości cholesterolu), a z ograniczeniem węglowodanów.
|
|
|
|
ASTMA
DUSZNOŚĆ POŁĄCZONA ZE ŚWISZCZĄCYM ODDECHEM
Astma jest częstą chorobą o podłożu alergicznym. Polega na nadwrażliwości oskrzeli na działanie szkodliwych czynników zewnętrznych. Oskrzela reagują na nie zwężeniem się, co powoduje zatrzymanie powietrza wewnątrz pęcherzyków płucnych.
Objawy:
Przede wszystkim trudności przy wydechu, tzn. opróżnianiu płuc z powietrza, a nie przy ich napełnianiu. Wydechowi towarzyszą świsty, oraz duszność. Chorzy na astmę duszą się w pozycji leżącej, więc sypiają w pozycji siedzącej. Potrzebują powietrza i otwierają okna.
Przyczyny:
Najczęściej u chorego na astmę istnieje "obszar alergiczny", który ujawnił się już w dzieciństwie w postaci wyprysku. Przyczyny napadów są bardzo różne, mogą je powodować: kurz, pyłek kwiatowy, roztocze lub czynniki drażniące.
Istnieje również astma wysiłkowa: napady występujące tylko wtedy, gdy osoby chore długo biegną lub wykonują znaczący wysiłek fizyczny. Objawy znikają w spoczynku.
Leczenie:
Obecnie są bardzo skuteczne leki zarówno leczące astmę, jak i zapobiegające. Można je podawać albo bezpośrednio w postaci aerozolu z dozownikiem, lub przez specjalne urządzenia przeznaczone dla dzieci, co pozwala na łatwiejsze zażycie lekarstwa.
Leczenie alergii, sezonowe czy też stałe, w zależności od przyczyny wywołującej astmę, również jest skuteczne. Istnieją także specjalistyczne metody leczenia astmy wysiłkowej.
Rokowanie:
Dzięki leczeniu jest na ogół dobre. U dzieci choroba może w bardzo znaczący sposób ustąpić po osiągnięciu dojrzałości płciowej. Jednak niektórzy dorośli chorzy na astmę muszą stale stosować leki przeciwzapalne, aby uniknąć nawrotów.
Objęcie chorego opieką szpitalną jest uzasadnione w jednym, rzadkim, lecz ciężkim przypadku - stanu astmatycznego. Chodzi o stan, w którym świszczący oddech i duszność leczone przy wykorzystaniu zwykłych metod nie ustępują lub ustępują jedynie częściowo. Chory poci się, blednie, jego serce pracuje bardzo szybko. Ogólnie bardzo źle się czuje. Jeśli nie następuje poprawa stanu pod wpływem dostępnych środków leczenia, powinno się chorego przewieźć do szpitala, gdzie leki zostaną mu podane dożylnie.
U chorych na astmę cierpiących na zapalenie oskrzeli, aerozole są również mniej skuteczne, ponieważ oskrzela są niedrożne, a rozpylane cząsteczki nie mogą dosięgnąć pęcherzyków płucnych. Także i w tym przypadku leki muszą być podawane doustnie, dożylnie po przewiezieniu chorego do szpitala.
Obecnie leki w postaci do wziewów stosuje się "na żądanie", tzn. wtedy, gdy zwiększa się np. duszność. Okazało się bowiem, że taki sposób podawania np. sympatykomimetyków jest skuteczniejszy od stosowania ich regularnie.
PRZEWLEKŁY SUCHY KASZEL
Chociaż astma często rozpoczyna się w dzieciństwie, może się również objawić ok. 30. lub 40. roku życia. Niekiedy jedynym objawem może być kaszel.
Objawy:
Kaszel, który utrzymuje się długo, przez kilka tygodni, z okresami uspokojenia, a następnie obostrzeń, i który przede wszystkim jest suchy, bez temperatury, może być objawem częstej choroby układu oddechowego - astmy. Kaszel często występuje przed napadem astmy i trwa kilka dni. W chwili napadu pozostaje suchy, z utrudnionym i świszczącym oddechem. Kaszel staje się mokry dopiero po napadzie, a plwocina jest zbita i półprzezroczysta.
Leczenie:
Astmę można rozpoznać na podstawie różnych badań układu oddechowego. Podejmowane wówczas leczenie jest leczeniem astmy. Poza działaniem w czasie napadu, leczenie astmy ma na celu zapobieganie występowaniu napadów. Wskazane są leki w aerozolu, leki przeciwastmatyczne i kinezyterapia.
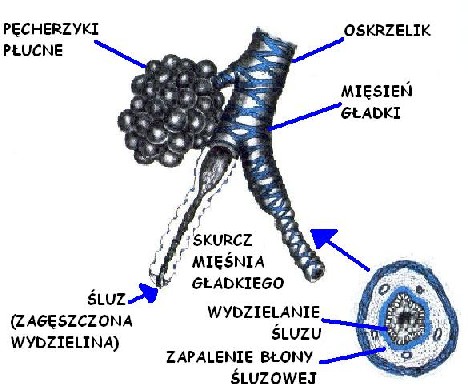
Astma cechuje się napadami skurczu oskrzeli wskutek skurczu mięśni otaczających oskrzela, obrzękiem błon śluzowych w wyniku zapalenia oraz obecnością nagromadzonego śluzu w oskrzelach.
ASTMA ZAWODOWA
Objawy:
Napady astmy pojawiające się po powtarzającym się narażeniu na różne pyły.
Przyczyny:
Pył drzewny w przypadku stolarzy, lakiery do włosów w przypadku fryzjerów, środki owadobójcze, tworzywa sztuczny, żywice syntetyczne w przemyśle stoczniowym, enzymy zawarte w proszkach do prania wywołują skurcz oskrzeli.
Leczenie:
Wyeliminowanie kontaktu z pyłem przez noszenie maski. Ale często wyzdrowienie następuje dopiero po zmianie zawodu.
ZAPALENIE OSKRZELI
OSTRE ZAPALENIE OSKRZELI
KASZEL, CIEKNĄCY KATAR, GORĄCZKA
Objawy:
Pierwsze objawy są podobne do objawów przy przeziębieniu; wyciek z nosa, ogólne złe samopoczucie, podwyższona temperatura i dreszcze. Mogą pojawić się bóle pleców, bóle zamostkowe i bóle mięśni. Występuje suchy i wyczerpujący kaszel, który nasila się w nocy; świadczy to o podrażnieniu gardła. Podczas kaszlu następuje odkrztuszanie plwociny, która najpierw jest biała, a następnie żółtawa, a ponadto jest ropna i obfita. Temperatura ciała wzrasta.
Leczenie:
Leżenie w łóżku, w dobrze ogrzanym pokoju i picie dużych ilości płynów. W miarę możliwości należy zwiększyć wilgotność powietrza otoczenia, co zmniejszy kaszel. Do obniżenia gorączki konieczne może okazać się podawanie kwasu acetylosalicylowego. Skuteczne leki przeciwkaszlowe są wydawane na receptę. Krótkotrwała gorączka zniknie szybciej od kaszlu, który może utrzymywać się przez kilka tygodni. Antybiotyki można przepisać po zbadaniu plwociny, co ma na celu wykrycie drobnoustroju wywołującego chorobę.
OSTRE ZAPALENIE OSKRZELI
KASZEL Z ODKRZTUSZANIEM
Ostre zapalenie oskrzeli jest stanem zapalnym dróg, przez które powietrze z przełyku przemieszcza się do płuc. Stan zapalny komórek wyściełających oskrzela powoduje wydzielanie się lepkiego śluzu, który jest przyczyną trudności w oddychaniu i kaszlu. Organizm próbuje usunąć śluz poprzez kaszel, na skutek czego powstaje plwocina.
Objawy:
Często obserwuje się kaszel połączony z wydzielaniem gęstej, lepkiej, szarawej lub żółtawej wydzieliny. Obserwuje się również duszność, gorączkę, bóle w klatce piersiowej, co dodatkowo nasila kaszel.
Przyczyny:
Zapalenie oskrzeli może mieć podłoże wirusowe lub bakteryjne. Na ogół jego przyczyną są te same drobnoustroje, które wywołują ostry nieżyt nosa i inne choroby dróg oddechowych. Często jest konsekwencją zwykłego kataru, który ostatecznie opanowuje oskrzela. Zimno, wilgoć, podrażnienie tytoniem, wdychanie środków chemicznych i kurzu mogą wywołać lub nasilić zapalenie oskrzeli. Na zapalenie oskrzeli najbardziej narażone są osoby palące oraz te, które często przebywają w zanieczyszczonym środowisku. Czynnikiem zwiększającym ryzyko zachorowania na zapalenie oskrzeli jest również obecność przewlekłych chorób serca lub płuc.
Leczenie:
Ostre zapalenie oskrzeli ustępuje na ogół po tygodniu leczenia.
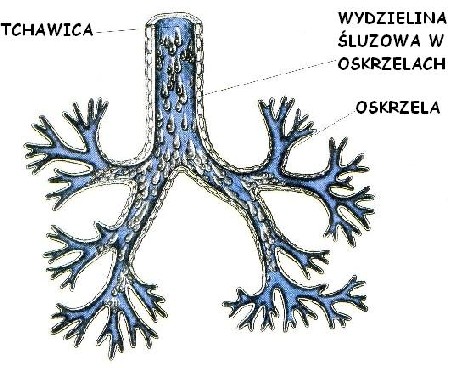
Ostre zapalenie oskrzeli wywoływane jest przez infekcję bakteryjną lub wirusowa, która zwiększa wydzielanie śluzu do wnętrza oskrzeli.
PRZEWLEKŁE ZAPALENIE OSKRZELI
UTRZYMUJĄCY SIĘ KASZEL Z ODKRZTUSZANIEM
Choroba objawia się stałym podrażnieniem błony śluzowej oskrzeli i tchawicy. W błonie śluzowej oskrzeli są małe rzęski, które znajdują się w nieustannym ruchu i "wymiatają" kurz oraz ciała obce z płuc. Jeżeli ruchomość rzęsek jest upośledzona z powodu obecności śluzu, mechanizm nie funkcjonuje już tak dobrze i wpływa na proces oddychania.
Objawy:
Obserwuje się trwający tygodniami i miesiącami kaszel przy wstawaniu z łóżka i kładzeniu się spać; towarzyszy mu odkrztuszanie plwociny i ewentualne bóle w klatce piersiowej.
Przyczyny:
Podstawową przyczyną jest palenie tytoniu. Przyczyną przewlekłego zapalenia oskrzeli może być również zanieczyszczenie środowiska i wykonywany zawód.
Leczenie:
Z chwilą pojawienia się pierwszych objawów należy udać się do lekarza, który ustali rozpoznanie przewlekłego zapalenia oskrzeli, spowodowanego długotrwałymi lub powtarzającymi się epizodami zapalenia oskrzeli. Leczenie obejmuje wiele elementów: wyeliminowanie tytoniu i substancji toksycznych, ochronę przed zakażeniami, jak również seanse kinezyterapii mające na celu usunięcie wydzieliny zalegającej oskrzela.
Astma oskrzelowa i jej leczenie |
Astma jest chorobą oskrzeli, którą charakteryzują trzy podstawowe cechy:
skurcz oskrzeli, odwracalny spontanicznie lub na skutek leczenia,
zapalenie błony śluzowej oskrzeli,
nadreaktywność oskrzeli w odpowiedzi na różne czynniki.
Astma oskrzelowa jest przewlekłą chorobą zapalną dróg oddechowych, w której wiodącą rolę pełnią komórki zapalne podtrzymujące w błonie śluzowej proces zapalenia poprzez wyzwalane mediatory (przekaźniki). Uszkodzenie nabłonka oskrzeli oraz elastycznych włókien błony podstawnej oskrzeli powoduje przebudowę ścian oskrzeli. Zapalenie dróg oddechowych powoduje: obrzęk błony śluzowej, tworzenie czopów śluzowych, zmiany strukturalne ścian oskrzeli. U osób podatnych (z predyspozycją genetyczną do atopii) zapalenie to jest przyczyną nawracających świstów, duszności, kaszlu, szczególnie w nocy i nad ranem. Objawom tym towarzyszy często zmienne ograniczenie przepływu powietrza przez drogi oddechowe, cofające się całkowicie lub częściowo, spontanicznie lub pod wpływem leków. Zapalenie dróg oddechowych powoduje wzrost reaktywności oskrzeli na różnorodne bodźce.
Astma występuje u około 10-15% dzieci oraz u 5-10% dorosłych. Częściej pojawia się w krajach wysoko uprzemysłowionych, a wzrost liczby przypadków zachorowań na astmę jest problemem ogólnoświatowym. Astma jest chorobą, która w znacznym stopniu wpływa na jakość życia chorych i wymaga dość dużych nakładów finansowych na diagnostykę i leczenie. Przewlekły charakter choroby powoduje znaczne obciążenie dla chorych, ich rodzin i społeczeństwa, tym bardziej, że choroba często rozpoczyna się we wczesnym dzieciństwie. Na astmę można zachorować w każdym wieku, ale najczęściej pomiędzy 3-5 rokiem życia.
Pierwotne przyczyny astmy nie są znane. Pojawienie się astmy jest wynikiem współdziałania czynników środowiskowych oraz warunków genetycznych usposabiających do rozwoju choroby. Większość przypadków astmy rozwija się na podłożu alergii atopowej, którą dziedziczy się w mechanizmie wielogenowym. Czynnikami wywołującymi astmę (zapoczątkowującymi proces chorobowy) są alergeny: roztocza kurzu domowego, pyłków roślin, zwierząt, pleśni. Musi zaistnieć wydarzenie wyzwalające, czyli początkowe uczulenie organizmu na alergeny. Reakcja ta wiąże się z wnikaniem antygenu do tkanek. Często następuje w trakcie infekcji dróg oddechowych, na przykład w czasie wirusowego zapalenia oskrzeli, kiedy zniszczona zostaje ochronna warstwa nabłonka dróg oddechowych. Podobnie niektóre substancje chemiczne, szczególnie spaliny z silników dieslowskich, dym papierosowy, kleje, farby, rozpuszczalniki organiczne ułatwiają wnikanie antygenu i alergizację.
Głównymi objawami astmy są: duszność, kaszel, świszczący oddech. Duszność, czyli uczucie braku tchu, cechuje napadowość, to znaczy pojawia się ona w określonych sytuacjach i dość szybko ustępuje. Napad duszności, czyli atak astmy, może być wywołany:
kontaktem z alergenem (np. przebywanie osób uczulonych w jednym pokoju ze zwierzętami- kotem czy psem ),
wysiłkiem fizycznym (bieg, wchodzenie po schodach),
emocjami (stres, śmiech, płacz),
wdychaniem zimnego powietrza,
zakażeniami układu oddechowego,
pyłem ulicznym,
ostrymi zapachami,
niektórymi lekami - np. beta-blokerami (stosowanymi w leczeniu nadciśnienia tętniczego), przeciwzapalnymi i przeciwbólowymi,
refluksem przełykowym.
U części chorych szczególnie dokuczliwe są duszności pojawiające się w czasie snu. W przebiegu napadu astmy chory może odkrztusić gęstą, lepką wydzielinę, co przynosi mu wyraźną ulgę.
Kaszel występuje u około 20% chorych, czasami z towarzyszącym uczuciem ciężaru w piersiach. Niekiedy kaszel jest jedynym objawem astmy. Jest wtedy suchy, męczący, występuje w dzień i w nocy. Podczas kaszlu mogą pojawić się wymioty. Czasami kaszel wyprzedza pełnoobjawową astmę o kilka lat.
Świsty - typowe, są słyszalne nawet z pewnej odległości, podczas fazy wydechowej. W łagodnych przypadkach ujawniane są przy osłuchiwaniu stetoskopem.
Napad duszności astmatycznej pojawia się zwykle nagle, może być poprzedzony okresem niepokoju, dyskomfortu w klatce piersiowej, surowiczym wyciekiem z nosa, kichaniem. Następnie pojawia się utrudniony wydłużony wydech i stopniowo nasila się duszność. Na odległość słyszalne są zwykle świsty, furczenia oraz głośny oddech. Duszność nasila męczący, nieproduktywny kaszel. Ulgę przynosi odkrztuszenie lepkiej, szklistej wydzieliny. W okresie międzynapadowym najczęściej nie stwierdza się żadnych odchyleń od stanu prawidłowego.
Napady ze względu na stopień ciężkości dzieli się na :
lekkie - ustępujące samoistnie lub po lekach rozszerzających oskrzela, nie zaburzające normalnej aktywności życiowej,
średniociężkie - okresowo zaburzające działalność życiową,
ciężkie - niepoddające się rutynowemu leczeniu, uniemożliwiające normalną aktywność życiową pacjenta.
Stan astmatyczny jest najcięższą formą klinicznego przebiegu astmy oskrzelowej, w której zaburzenie obturacji (skurczu) oskrzeli nie ustępuje mimo prawidłowo stosowanego leczenia (betamimetyki, tlenoterapia, kortykosteroidy, aminofilina) w ciągu 30 - 60 minut. Chory jest niespokojny, odczuwa lęk przed śmiercią, pojawiają się obfite poty oraz sinica warg, koniuszka nosa i małżowin usznych. Chory uruchamia dodatkowe mięśnie oddechowe, z trudem odpowiada na pytania, staje się senny. Dochodzi do ciężkich zaburzeń gazometrycznych, czyli spadku tlenu, a wzrostu dwutlenku węgla. Konieczne jest leczenie w ośrodku intensywnej opieki medycznej.
Wyróżnia się astmę oskrzelową atopową (uczuleniową) i nieatopową (nie związaną z uczuleniami). Biorąc pod uwagę przebieg kliniczny i stopień zaawansowania choroby, astmę dzieli się na :
epizodyczną (sporadyczną);
przewlekłą:
• łagodną,
• umiarkowaną,
• ciężką;
ostrą, ciężką, zagrażającą życiu.
Aspirynową astmę oskrzelową obserwuje się u pewnej grupy chorych, u których po zażyciu kwasu acetylosalicylowego (polopiryny) lub innego przeciwzapalnego leku niesteroidowego pojawiają się objawy obturacji dróg oddechowych pod postacią napadów duszności w ciągu 1 - 2 godzin. Astmie tego typu towarzyszy zwykle całoroczne zapalenie błony śluzowej nosa i polipy nosa.
Dane z wywiadu mają kluczowe znaczenie - napadowy przebieg choroby: duszności, kaszel to klasyczne objawy astmy.
Potwierdzenie odwracalności obturacji oskrzeli określa się w badaniu spirometrycznym - po podaniu betamimetyku. Udokumentowanie występowania nadreaktywności oskrzeli wymaga wykonania próby prowokacyjnej np. z metacholiną.
Wykazanie tła atopowego ma istotne znaczenie. Wykonanie testów skórnych na najczęściej występujące alergeny oraz określenie stężenia całkowitego i alergenowo - swoistego IgE w surowicy umożliwia potwierdzenie rozpoznania atopii.
Badania dodatkowe obejmują wykonanie zdjęcia rentgenowskiego klatki piersiowej oraz badanie krwi (morfologia z rozmazem).
Monitorowanie astmy oskrzelowej prowadzi się oceniając różne parametry w spirometrii, a dodatkowo na podstawie codziennego pomiaru PEF - szczytowego przepływu wydechowego.
Zasadniczym celem leczenia chorych na astmę oskrzelową, nie jest zwalczanie objawów choroby - napadów duszności, ale usunięcie stanu zapalnego oraz zapobieganie utrwalaniu i progresji zmian. Można to osiągnąć zarówno eliminując czynniki odpowiedzialne za rozwój zapalenia, m.in. poprzez leczenie farmakologiczne ukierunkowane na hamowanie procesów zapalnych w oskrzelach.
Niezwykle ważna jest identyfikacja czynników środowiskowych wywołujących lub nasilających proces zapalny w oskrzelach. U ponad połowy chorych na astmę podłoże choroby stanowi alergia atopowa, dlatego dokładne wywiady i badania alergologiczne pozwalają na ustalenie istotnych czynników immunologicznych rozpoczynających proces zapalny w oskrzelach, takich jak: alergeny kurzu domowego, alergeny odzwierzęce, zarodniki grzybów pleśniowych czy pyłki roślin. W takiej sytuacji możliwe jest i konieczne wdrożenie postępowania profilaktycznego, np. w postaci programu walki z kurzem domowym, albo immunoterapię swoistą (odczulanie), które polega na podawaniu alergenu, np. pyłku traw we wzrastających dawkach w celu zmniejszenia wrażliwości chorego na dany alergen. Równie ważna jest eliminacja z otoczenia chorego nieswoistych czynników drażniących, takich jak dym tytoniowy, aerozole używane w gospodarstwie domowym i zanieczyszczenia w środowisku pracy.
Farmakoterapia w astmie prowadzona jest lekami, które można podzielić na dwie grupy: kontrolujące chorobę (czyli przeciwzapalne) oraz leki objawowe (rozkurczające oskrzela). Do przeciwzapalnych zalicza się: kortykosteroidy, kromoglikan dwusodowy i nedokromil. Leki objawowe to: betamimetyki, cholinolityki i metyloksantyny. Jedne z najnowszych leków - antyleukotrienowe cechuje działanie zarówno przeciwzapalne jak i rozkurczające.
Grupę najbardziej skutecznych leków przeciwzapalnych stanowią kortykosteroidy wziewne. Działanie ich nie jest natychmiastowe (dla uzyskania efektu potrzebne są dni, a nawet tygodnie), to jednak prowadzi ono do długotrwałego ustąpienia objawów choroby. Leki przeciwzapalne muszą być stosowane systematycznie przez dłuższy czas, mimo ustąpienia objawów, aż do wygaszenia toczącego się procesu zapalnego. Dzięki temu uzyskuje się poprawę wentylacji, spadek reaktywności oskrzeli i ogólną poprawę jakości życia. Dla utrzymania efektu klinicznego wymagane jest ich ciągłe stosowanie, a w większości przypadków mimo ustąpienia wszelkich oznak schorzenia, przerwanie podawania kortykosteroidów prowadzi już po kilku tygodniach do nawrotu objawów choroby.
Leki objawowe - betamimetyki długo działające podaje się wraz z lekami przeciwzapalnymi w celu pełnej i długotrwałej kontroli objawów choroby, a także zapobiegawczo przed wysiłkiem fizycznym.
Betamimetyki krótko działające służą do leczenia zaostrzeń objawów choroby. Przestrzega się przed nadmiernie częstym stosowaniem tych leków ze względu na ich działanie uboczne m.in. wpływają na pracę serce i układu krążenia.
Zasadą leczenia astmy jest stosowanie terapii stopniowanej, dostosowanej do aktualnego nasilenia aktywności choroby - pod kontrolą specjalisty - lekarza alergologa lub pulmonologa.
W przypadku astmy atopowej objawy choroby są wynikiem reakcji alergicznej typu natychmiastowego. W procesie tym biorą udział trzy zasadnicze składniki: alergen, swoiste przeciwciała IgE, komórki układu odpornościowego.
Najczęstszymi alergenami w astmie oskrzelowej są: roztocza kurzu domowego (Dermatophagoides pteronyssinus), sierść i naskórek zwierząt, pióra ptaków domowych, pyłki traw, drzew i chwastów, zarodniki grzybów i inne.
Jednym z najsilniejszych czynników ryzyka wystąpienia astmy oskrzelowej jest atopia.
bazofile, eozynofile, [limfocyty]], monocyty, makrofagi pęcherzyków płucnych, komórki nabłonka oskrzeli.
[Edytuj]
Podział
Typowe objawy to:
napady duszności spowodowane skurczem oskrzeli
świszczący oddech
kaszel
Napady astmy pojawiają się w wyniku kontaktu z alergenem (kurz, pyłki roślin, sierść zwierząt, pierze, niektóre pokarmy i.in.), w trakcie wysiłku fizycznego, podczas oddychania mroźnym powietrzem, w trakcie infekcji (bakteryjnych, wirusowych) układu oddechowego.
Chorzy na astmę oskrzelową skarżą się często na ucisk w klatce piersiowej, nadmierną produkcję plwociny, zaburzenia snu i częste napady duszności w godzinach nocnych.
Rozpoznanie
Rozpoznanie można często ustalić na podstawie dolegliwośc zgłaszanych przez chorego. Najistotniejsze badania dodatkowe to spirometria z próbą rozkurczową, prowokacyjne testy wziewne, testy skórne (prick testy), poziom swoistych przeciwciał w surowicy krwi (całkowite i swoiste IgE).
[Edytuj]
Leczenie
Leczenie w astmie oskrzelowej jest ściśle warunkowane stopniem ciężkości choroby.
Zasadnicze znaczenie w procesie leczenia astmy ma unikanie kontaktu z czynnikami wywołującymi napad astmy u chorego (unikanie alergenów, unikanie ekspozycji na mroźne powietrze). W niektórych przypadkach możliwe jest leczenie odczulające (desenstyzacja), jedna z metod immunoterapii.
Obecnie dominującą metodą podawania leków są metody wziewne bezpośrednio do układu oddechowego. Ma to istotną zaletę, że w ten sposób minimalizuje się negatywne ogólne działania niepożądane. Stosowane są inhalatory dozowane, turbuhalery, a niektórzy chorzy wykorzystują metodę podawania leków w nebulizacji. W ciężkich postaciach choroby niezbędne jest także zastosowanie leków o działaniu ogólnoustrojowym podawanych w postaci tabletek, injekcji (zastrzyków) lub kroplówek.
Główne grupy leków, o udowodnionym działaniu, mające zastosowanie w astmie oskrzelowej to:
kortykosterydy podawana w postaci wziewnej, rzadzej w innej postaci
leki rozkurczające oskrzela
leki betamimetyczne
salbutamol
fenoterol
salmeterol
formeterol)
teofilina, aminofilina
leki o działaniu antyhistaminowym
leki o działaniu antyleukotrienowym
leki wykrztuśne i mukolityczne
Poza tym stosuje się niekiedy metody fizykoterapeutyczne, psychoterapię i gimmastykę oddechową.
W skranie zaawansowanych przypadkach napadów astmatycznych zachodzi czasem potrzeba stosowanie oddechu wspomaganego respiratorem.
Specyficzne postacie astmy oskrzelowej
Astma wysiłkowa: napady duszności występują przede wszystkim lub wyłącznie po wysiłku, lub po kilku minutach jego trwania i ustepuja wkrótce po jego zaprzestaniu.
Astma aspirynowa: postać astmy, w której ciężkie napady duszności rozwijają się po zażyciu kwasu acetylosalicylowego (aspiryna, polopiryna) lub innego niesterydowego leku przeciwzapalnego.
Astma zawodowa: postać astmy ujawniająca się w wyniku zadziałania szkodliwego czynnika zawodowego u pracownika, który do tej pory był zdrowy. U tych chorych objawy choroby mogą ustepować w dni wolne od pracy, w trakcie urlopu.
Aktywność fizyczna a astma oskrzelowa
Ruch i aktywność fizyczna są konieczne dla prawidłowego rozwoju dziecka. Szczególnie ważna jest aktywność fizyczna u dzieci astmatycznych - powinny mieć lepszą kondycję i większą wydolność fizyczną niż ich zdrowi rówieśnicy. Rezerwa ta przyda im się w czasie napadu duszności.
Obawa, że wysiłek fizyczny może prowokować zaostrzenie przebiegu choroby, zwykle powoduje ograniczenie aktywności ruchowej, niechęć dziecka do ćwiczeń i bardzo często, zwalnianie go z lekcji wychowania fizycznego. Tego typu ograniczenia są niejednokrotnie stwarzane przez rodziców prezentujących negatywną i pełną lęku postawę wobec aktywności fizycznej dziecka chorego na astmę.
Wysiłek, w zależności od czasu trwania, może powodować rozkurcz lub skurcz oskrzeli. Rozkurcz oskrzeli często występuje po wysiłku 1-2 minutowym. Wzmacnia go podawany wcześniej lek z grupy B2-mimetyków (np. Ventolin). Skurcz oskrzeli pojawia się po wysiłku dłuższym, 6-15 minutowym - może rozpocząć się w czasie ćwiczeń, najbardziej nasilony jest w 5-10 minucie odpoczynku.
U około 40% astmatyków w 4-6 godzin po ćwiczeniach występuje opóźniona faza reakcji powysiłkowej w postaci skurczu oskrzeli. Częstość występowania powysiłkowego skurczu oskrzeli zależy między innymi od stanu klinicznego, rodzaju wysiłku fizycznego, wielkości obciążenia i czasu jego trwania. Najbardziej astmogennym wysiłkiem jest bieg, najmniej pływanie.
U około 50% chorych powysiłkowy skurcz oskrzeli nie występuje jeżeli przerwa pomiędzy kolejnymi wysiłkami jest krótsza niż 60 minut. Wynika z tego, że u części chorych wcześniejszy wysiłek może działać zapobiegawczo na skurcz oskrzeli wywołany następnym obciążeniem, ale tylko w określonym przedziale czasu.
Ćwiczenia fizyczne mogą być prowadzone w sposób bezpieczny, umożliwiający uniknięcie napadu duszności. Muszą być jednak spełnione pewne warunki dotyczące charakteru wysiłku, leków zabezpieczających i - przede wszystkim - kompetencji osób prowadzących tego typu zajęcia. Ćwiczenia muszą być dla dzieci atrakcyjne, wybierane przez nie dobrowolnie i dostosowane do ich możliwości fizycznych. Trzeba zrezygnować z biegów na rzecz pływania, narciarstwa, gimnastyki, kajakarstwa. Wskazana jest też jazda na rowerze. Dzieci, zwłaszcza uczulone na pyłki, powinny jednak unikać wysiłku fizycznego na świeżym powietrzu (szczególnie jazdy na rowerze) w okresie intensywnego pylenia roślin. Zajęcia nie powinny być też prowadzone w niesprzątanych salach gimnastycznych, na zakurzonych, długo składowanych materacach, na których mogą rozwijać się pleśnie.
Przed każdym wysiłkiem dziecka, u którego występuje duszność powysiłkowa, konieczne jest podanie kromoglikanu dwusodowego w formie wziewnej (Intal, Cromogen, Cromolin itp.), zaś bezpośrednio przed wysiłkiem leku z grupy B2-mimetyków (np. Salbutamol, Ventolin).
Każde ćwiczenie powinna poprzedzać 10-15 minutowa rozgrzewka z kontrolowaną w tym czasie przez dziecko tolerancją wysiłku. Właściwe zajęcia w formie gier i zabaw muszą być tak prowadzone, aby czas wysiłku nie przekraczał 3 minut, a okresy intensywniejszych ćwiczeń przeplatane były okresami wypoczynku, przede wszystkim w postaci zajęć o niewielkim stopniu obciążenia. Obciążenie wysiłkiem fizycznym powinno być stopniowane, a czas i charakter ćwiczeń uzależniony od możliwości dziecka.
OPIS: choroba drzewa tchawiczo-oskrzelowego charakteryzująca się zwężeniem dróg oddechowych, powodująca łagodne lub znaczne utrudnienie przepływu powietrza; dolegliwości są różne - od kaszlu do duszności - i zwykle występują sporadycznie lub napadowo; mogą też utrzymywać się stale; głównym klinicznym objawem rozpoznawczym są świsty, a główną dolegliwością może być kaszel; często jest mylnie rozpoznawana jako "nawracające zapalenie płuc" lub "przewlekłe zapalenie oskrzeli",
ostre objawy są spowodowane zwężeniem dróg oddechowych przez skurcz mięśni gładkich oskrzeli, obrzęk i zapalenie błony śluzowej oskrzeli oraz nadmierne wytwarzanie śluzu,
astmę rozpoznaje się przy współistnieniu innych cech klinicznych i po wykluczeniu rzadszych chorób.
Uwarunkowania genetyczne: trwają poszukiwania genu astmy; u członków rodzin może występować nadwrażliwość oskrzeli, atopowe zapalenie skóry i alergiczne zapalenie błony śluzowej nosa.
Częstość występowania:
7-19% dzieci,
7,8% mężczyzn i 4,9% kobiet (Kraków),
Wiek:
w 50% przypadków dzieci poniżej 10 roku życia,
młodzi, dorośli (16-40 lat), ale może wystąpić w każdym wieku.
Płeć:
dzieci poniżej 10 roku życia (częściej u chłopców),
okres dojrzewania: u mężczyzn i u kobiet jednakowo często,
początek w wieku dorosłym: częściej u kobiet.
OBJAWY: symptomatologia zmienna; dolegliwości występują stale lub napadowo, mogą też występować nieprawidłowe wyniki badań czynnościowych płuc bez dolegliwości;
świsty,
kaszel,
okresowe pojawianie się dolegliwości,
wydłużony wydech,
ciche szmery oddechowe,
napady nocne,
sinica,
przyspieszona akcja serca,
praca dodatkowych mięśni oddechowych,
spłaszczona przepona,
polip nosa; może występować w zwłóknieniu torbielowatym i w nadwrażliwości na aspirynę,
rozwój zwykle jest prawidłowy.
PRZYCZYNY:
czynniki alergiczne:
pyłki roślin unoszące się w powietrzu,
pleśnie,
kurz domowy (roztocze),
cząstki zwierzęce,
poduszki z pierza;
inne czynniki:
dym i inne zanieczyszczenia,
zakażenia, szczególnie wirusowe,
aspiryna, winiany,
wysiłek,
zapalenie zatok,
zarzucanie treści żołądkowej do przełyku.
CZYNNIKI RYZYKA:
dodatni wywiad rodzinny,
wirusowe zapalenie dolnych dróg oddechowych przebyte w okresie dzieciństwa.
BADANIA POMOCNICZE:
monitorowanie w domu przepływu szczytowego,
badania czynnościowe płuc,
testy alergiczne,
badanie odczynu tuberkulinowego (raz do roku),
testy wysiłkowe.
TRYB LECZENIA:
ambulatoryjny,
leczenie szpitalne, gdy skurcz oskrzeli nie ustępuje po podaniu leków beta-adrenergicznych i steroidów.
LECZENIE OGÓLNE:
usunięcie czynników drażniących,
podstawowe znaczenie ma edukacja pacjenta,
właściwe postępowanie profilaktyczne: leki przeciwzapalne, wziewne steroidy,
zwiększenie dawki beta-adrenergików w odpowiedzi na nasilenie objawów,
rozważenie odczulania,
nie są polecane:
aerozole,
duże ilości płynów,
ćwiczenia oddechowe,
oddychanie przerywane pod dodatnim ciśnieniem.
ZAPOBIEGANIE:
wykrycie i usunięcie czynników wyzwalających (zanieczyszczenia atmosferyczne, wysięk, roztocze kurzu domowego, pleśnie, cząstki zwierzęce), jeżeli mają istotne znaczenie,
coroczne szczepienia przeciw grypie,
unikanie stosowania aspiryny,
unikanie spożywania siarczanów i winianów (dodatki do żywności).
POWIKŁANIA:
niewydolność oddechowa; wentylacja mechaniczna,
niedodma u 25% chorych leczonych szpitalnie,
porażenie wiotkie po zaostrzeniu (samoustępujące),
zgon.
PRZEBIEG CHOROBY I ROKOWANIE:
doskonałe w odniesieniu do dobrego ogólnego stanu zdrowia i przy stosowaniu leków usuwających objawy astmy,
mniej niż 50% chorych dzieci "wyrasta z astmy".
Atopia (z greckiego atopos = niezwykły, dziwny) to pojęcie wprowadzone do medycyny dla oznaczenia występującej tylko u niektórych osób predyspozycji do reagowania w sposób chorobowy na doskonale tolerowane przez inne osoby substancje naturalne, wdychane lub spożywane.
Predyspozycja ta występuje często u członków tej samej rodziny, jest więc wyraźnie uwarunkowana czynnikami genetycznymi. Można powiedzieć najprościej, że atopia polega na skojarzeniu objawów nadwrażliwości na alergeny zewnątrzpochodne z nieprawidłowym, nadmiernym wytwarzaniem przeciwciał IgE. Przeciwciała IgE osadzone są zwykle na powierzchni pewnego typu komórek uczestniczących w reakcji alergicznej, noszących nazwę komórek tucznych. Przyłączenie cząsteczki alergenu do IgE związanego z powierzchnią takiej komórki jest sygnałem do gwałtownego uwolnienia z jej wnętrza substancji odpowiedzialnych za wystąpienie objawów klinicznych choroby atopowej.
Najczęstszymi objawami atopii są: obrzęk, zaczerwienienie, łzawienie, wodnisty wyciek z nosa, kichanie, kaszel, duszność, świąd, biegunka i inne. Nasilenie objawów zależy od stopnia uczulenia organizmu, czasu trwania choroby i ilości alergenu, z którym chory się kontaktował.
Antygen - przeciwciała
W codziennym monitorowaniu przebiegu astmy, badanie spirometryczne może zostać zastąpione badaniem PEF. Codzienne wykonywanie badania PEF przez pacjenta zapewnia wcześniejszą detekcję zaburzeń przepływów, wyprzedzającą pogorszenie choroby. W warunkach ambulatoryjnych zalecanym jest przeprowadzenie badania spirometrycznego, dokładniejszego od PEF, zwłaszcza u osób z zaawansowanymi zmianami czynnościowymi układu oddechowego.
Wyszukiwarka
Podobne podstrony:
Astma oskrzelowa(2), różne
postepowanie fizjoterapeutyczne u dzieci i doroslych z astma oskrzelowa, Fizjoterapia, Różne
Astma oskrzelowa
Astma oskrzelowa 4
Astma oskrzelowa, zapalenie oskrzeli, niewydolność oddechowa
Pulmonologia astma oskrzelowa
ALGORYTM ASTMA OSKRZELOWA
ATOPIA - ASTMA OSKRZELOWA, Pielęgniarstwo internistyczne, Pulmonologia
astma oskrzelowa, pulmo
Astma oskrzelowa u dzieci Diagnostyka astmy, rodzaje i objawy
Aktywno¶ć ruchowa u osób z astma oskrzelow±
ASTMA OSKRZELOWA-MASAŻ, masaż
ASTMA OSKRZELOWA, Nauka, Medycyna, Astma
Astma oskrzelowa(2)
Astma oskrzelowa[1], badania fizykalne
Astma oskrzelowa u dzieci – odrębności
62 Astma oskrzelowa
więcej podobnych podstron