
Bakterie
bezwzględnie
beztlenowe
Bakterie bezwzględnie
beztlenowe
przetrwalnikujące
nieprzetrwalnikujące
Pałeczki Gram-ujemne
rodzaj:
Bacteroides
Fusobacterium
Ziarniaki Gram-dodatnie
rodzaj:
Peptococcus
Peptostreptococcus
Ziarniaki Gram-ujemne
rodzaj:
Veilonella
Laseczki Gram-dodatnie
rodzaj:
Clostridium
Maczugowce
rodzaj: Propionibacterium

rodzaj: Clostridium
gatunek:
Clostridium tetani
Clostridium botulinum
Clostridium difficile
Clostridium perfringens

Clostridium tetani
laseczka tężca
Epidemiologia
:
Główny rezerwuar, to: gleba
oraz
-przewód pokarmowy zwierząt
roślinożernych (zwłaszcza koni),
-przewód pokarmowy człowieka

Czynniki
determinujące chorobotwórczość:
działa na OUN i na nerwy obwodowe,
powoduje toniczno–kloniczne skurcze mięśni
Clostridium tetani
tetanospazmina
(egzotoksyna)
neurotoksyna

Chorobotwórczość:
tężec
okres inkubacji:
od kilku dni do 3 tygodni
zależy od:
miejsca wniknięcia i od inoculum bakterii
Clostridium tetani

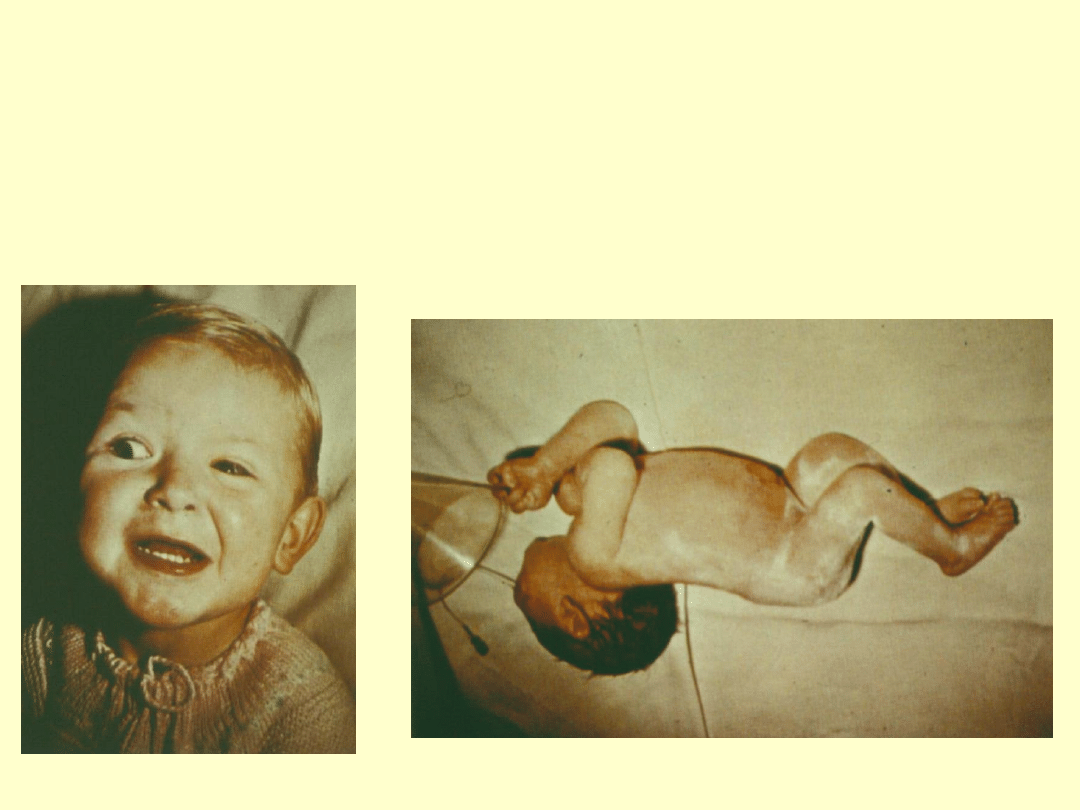
Charakterystyczne objawy:
szczękościsk
uśmiech sardoniczny
opistotonus
Clostridium tetani
Tężęc:
postać uogólniona
postać miejscowa
postać mózgowa
Diagnostyka:
Clostridium tetani
opiera się przede wszystkim na objawach klinicznych
Clostridium tetani

Profilaktyka:
szczepionka przeciwtężcowa :
anatoksyna
Di-Per-Te
Clostridium tetani

opracowanie chirurgiczne rany
penicylina
anatoksyna tężcowa (uodpornienie czynne)
stosuje się, gdy okres, od ostatniej dawki szczepienia
podstawowego lub przypominającego jest dłuższy niż rok (decyzja
uzależniona od rodzaju i okoliczności zranienia )
lub
anatoksyna i antytoksyna tężcowa
( uodpornienie czynno-bierne )
stosuje się, gdy osoba otrzymała ostatnią dawkę szczepionki ponad 8
lat temu
Zapobieganie:

środki spożywcze
zanieczyszczone zarodnikami laseczek, nieodpowiednio
przechowywane (konserwy jarzynowe, mięsne czy rybne)
Clostridium botulinum
laseczka jadu kiełbasianego
Epidemiologia:
głównym rezerwuarem - gleba
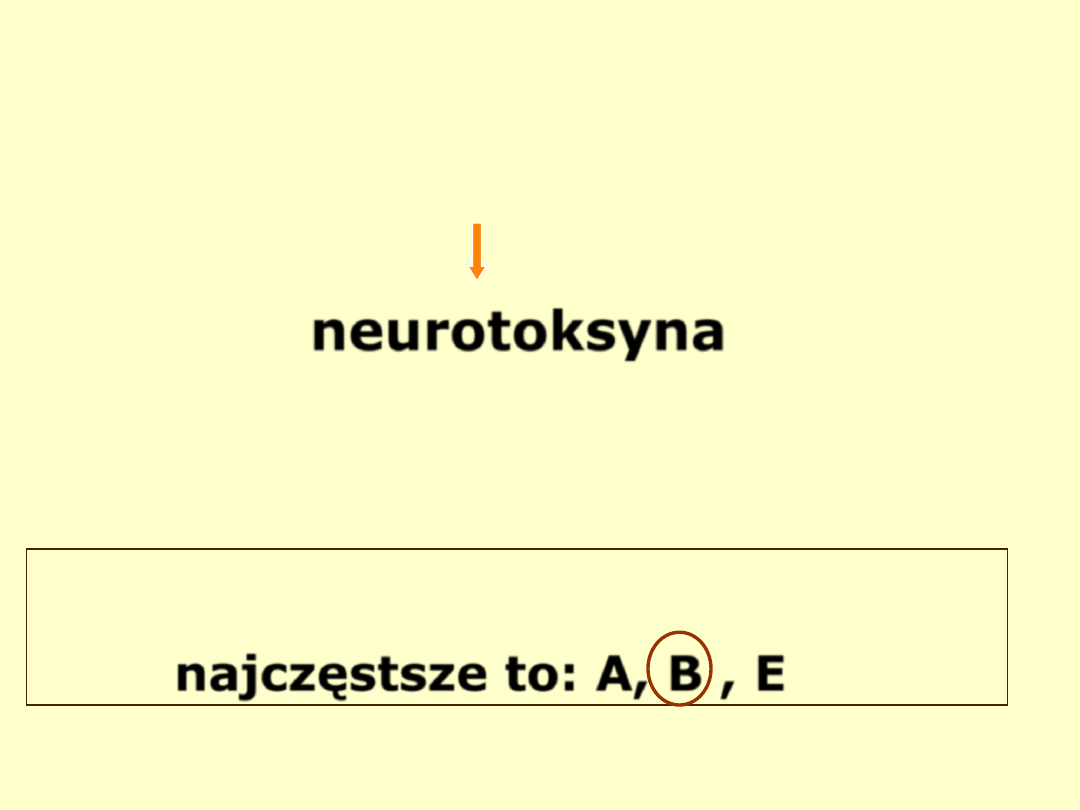
Czynniki determinujące chorobotwórczość
:
toksyna botulinowa
hamuje wydzielanie acetylocholiny, wywołując objawy porażenne,
kilka typów serologicznych
najczęstsze to: A, B , E
Clostridium botulinum
neurotoksyna

Chorobotwórczość:
botulizm
(zatrucie pokarmowe intoksykacja !)
botulizm niemowląt:
zespół „zwiotczałego dziecka”:objawy porażenia wiotkiego
u dzieci między 3–20 tyg. życia, słodzenie miodem pszczelim zawierającym
spory C.botulinum
zaburzenia widzenia (podwójne widzenie)
suchość w jamie ustnej
niedrożność porażenna jelit
zaburzenia połykania, mowy
niewydolność oddechowa
Okres inkubacji:12-36 godz.
Clostridium botulinum

można wykazać obecności toksyny
we krwi pacjenta
(metoda podwójnej dyfuzji w żelu agarowym).
Diagnostyka
:
opiera się przede wszystkim na
objawach klinicznych
Clostridium botulinum

Leczenie
:
Clostridium botulinum
leczenie objawowe
antytoksyna
(
trójważna A, B, E
)
Zpobieganie:
Odpowiednie przygotowanie i przechowywanie
produktów spożywczych
niszczenie toksyny botulinowej w temp. 100
0
C
przez 20 min.

Clostridium difficile
laseczka rzekomobłoniastego zapalenia
jelita grubego
Epidemiologia
:
głównym rezerwuarem jest przewód pokarmowy
ludzi
niemowlęta : 30-70%, osoby dorosłe: 2-3%
następuje łatwa kolonizacja w środowisku szpitalnym
może być bezobjawowe nosicielstwo
lub objawowe zakażenie

Czynniki
determinujące chorobotwórczość:
enterotoksyna A
cytotoksyna B
toksyna binarna
Clostridium difficile
Różne typy szczepów:
Szczepy produkujące toksynę A i B
Szczepy produkujące toksynę A i B oraz toksynę binarną
Szczepy produkujące toksynę B
Szczepy produkujące toksynę B i toksynę binarną
Szczepy produkujące toksynę binarną

Czynniki ryzyka:
Antybiotykoterapia:
zależy od:
czas leczenia antybiotykami,
rodzaj stosowanej antybiotykoterapii
Ryzyko zapalenia jelit występuje najczęściej po leczeniu
:
-
klindamycyną lub linkomycyną
- cefalosporynami
Hospitalizacja- długotrwały pobyt w szpitalu
Clostridium difficile

Chorobotwórczość
:
biegunka poantybiotykowa
(AAD: antibiotic associated diarrhoea)
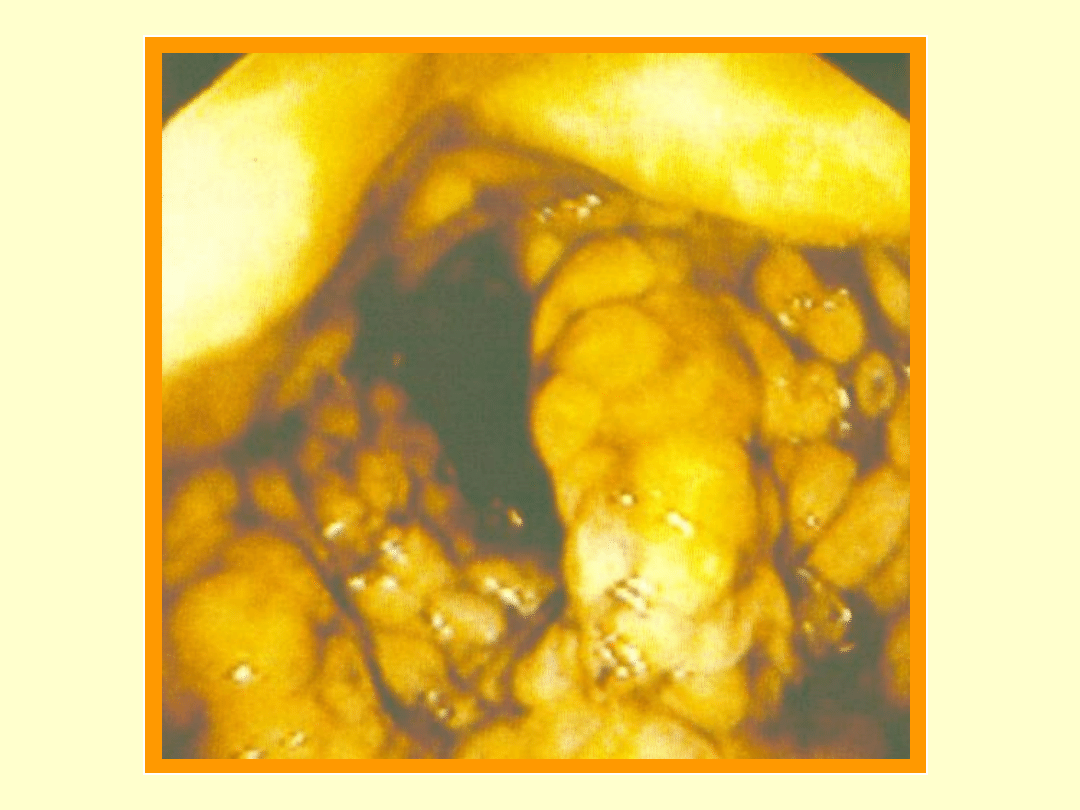
rzekomobłoniaste zapalenie
jelita grubego
(PMC: pseudomembranous colitis)
Clostridium difficile

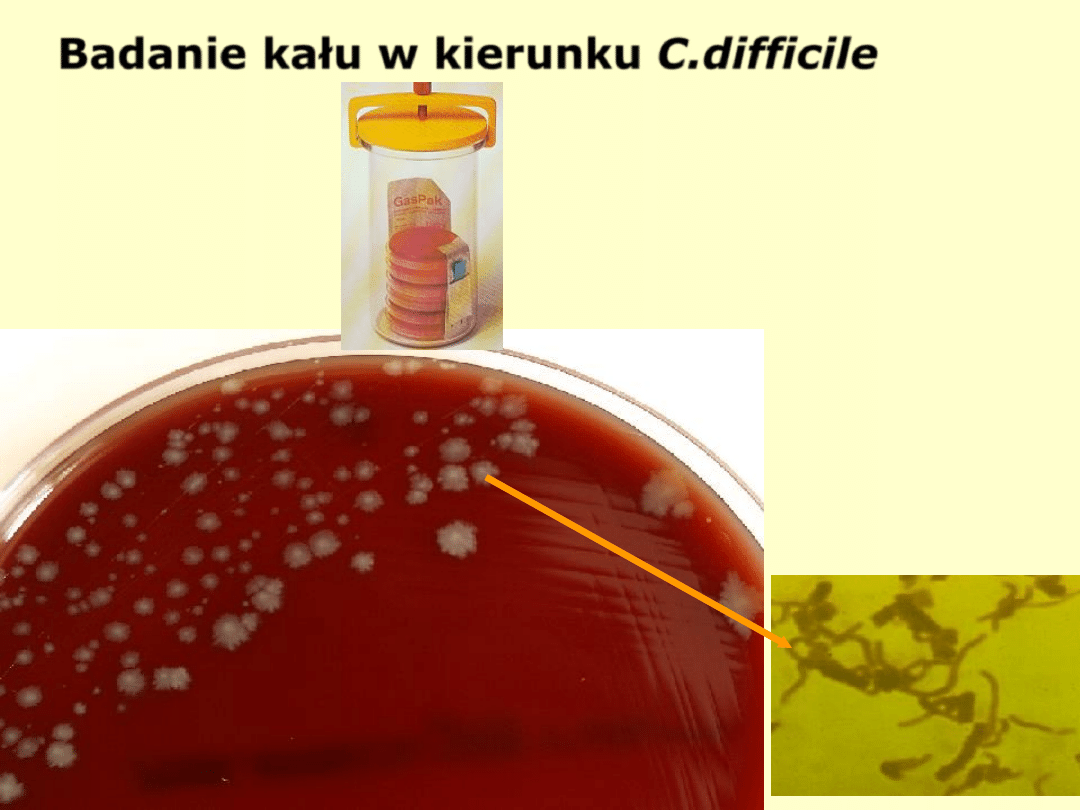
Diagnostyka
:
hodowla kału w warunkach beztlenowych
można wykazać bezpośrednio w badanym materiale
toksynę A i B (metodą ELISA
)
Clostridium difficile
wyizolowanie i zidentyfikowanie bakterii
Clostridium difficile
potwierdzienie ich toksynotwórczości!!!
Koniec
Badanie kału w kierunku C.difficile

Leczenie
:
metronidazol
lub
wankomycyna
Clostridium difficile

Clostridium perfringens
główna laseczka zgorzeli gazowej
występuje w przewodzie pokarmowym zwierząt
trawożernych a także w przewodzie pokarmowym
człowieka.
Epidemiologia:

Wrota zakażenia:
najczęściej rana pourazowa
rana pooperacyjna
zakażenie może mieć najczęściej charakter
endogenny.
Clostridium perfringens

Czynniki determinujące chorobotwórczość:
Egzotoksyny
:
najczęstsze spośród 12, to:
, ß, ε, τ
– lecytynaza, jest główną toksyną
Enterotoksyna
:
wytwarzana głównie przez C.perfringens typu A
uwalniana jest tylko podczas sporulacji,
nie jest wytwarzana przez formę wegetatywną
Clostridium perfringens

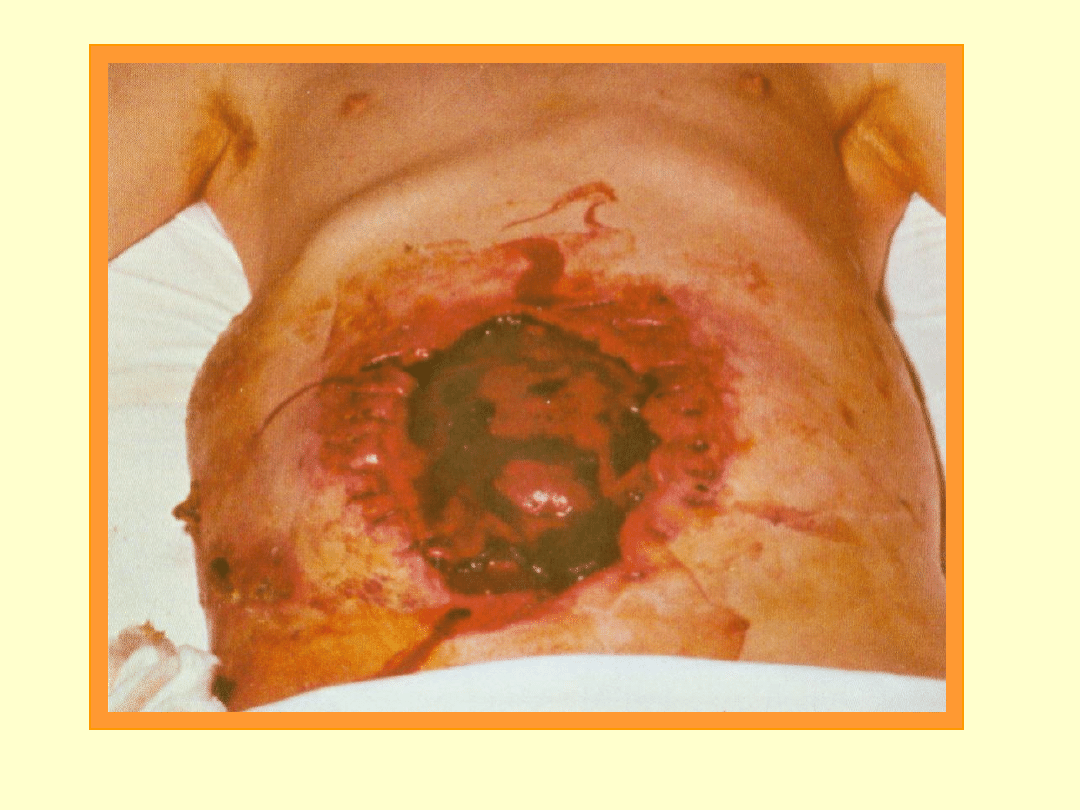
Chorobotwórczość:
zgorzel gazowa
(czas inkubacji 1-3 dni)
(gangrena, martwica mięśni : często
amputacja,
Leczenie: hiperbaria tlenowa, penicyliny.
zatrucia pokarmowe
( Clostridium perfringens typ A ).
Wodnista biegunka
Clostridium perfringens

Diagnostyka:
•materiał diagnostyczny (
np.wycinek tkanki, ropa, krew)
przesłany na podłożu transportowym
dla bakterii beztlenowych
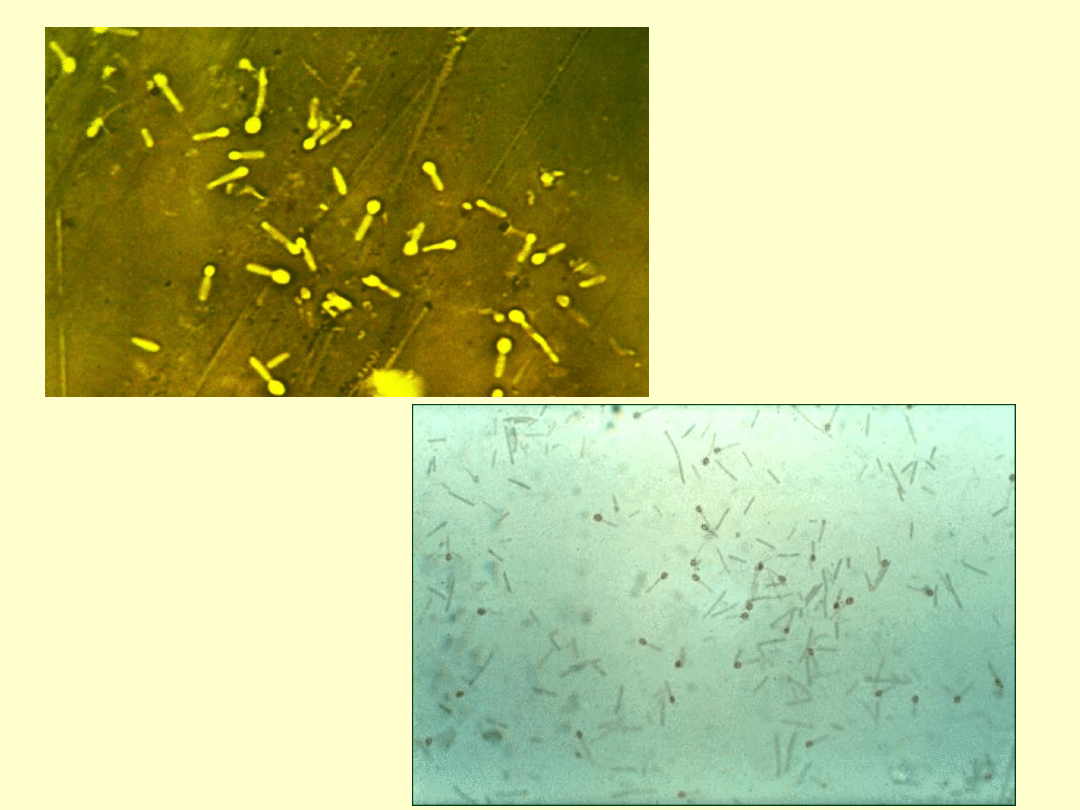
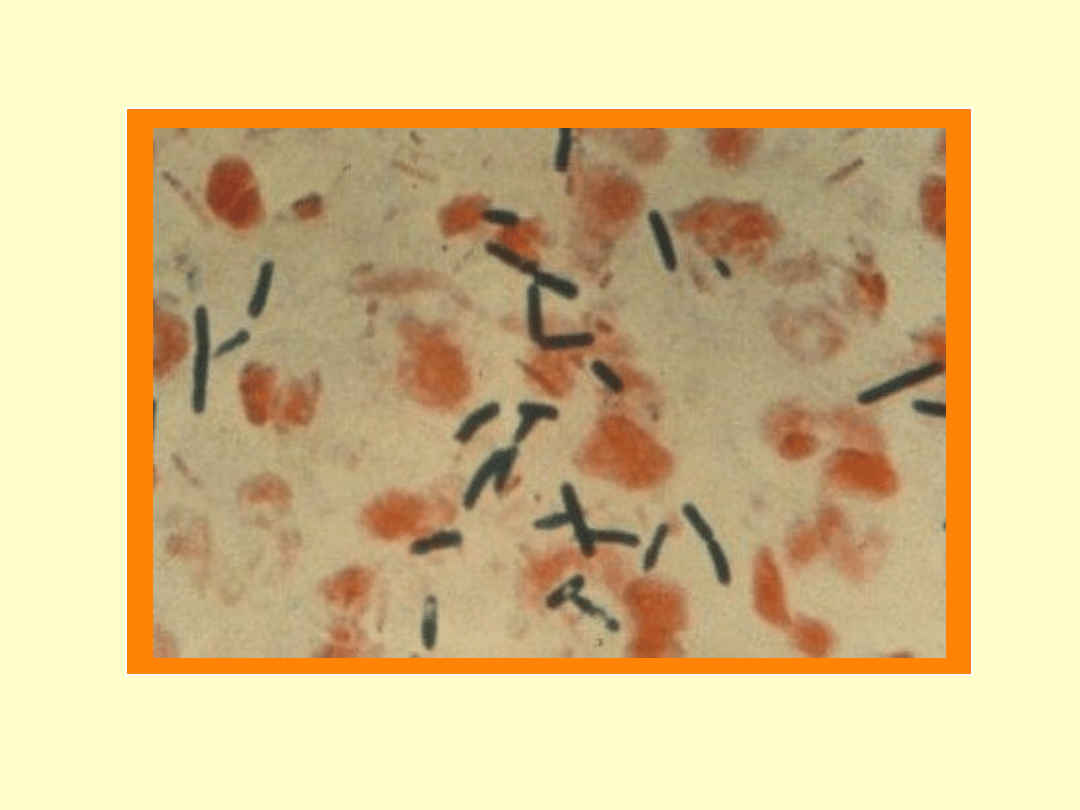
preparat mikroskopowy barwiony metodą Grama:
laseczki Gram-dodatnie,
hodowla w warunkach beztlenowych
identyfikacja na podstawie cech biochemicznych do gatunku
Badanie bakteriologiczne, tzw. specjalistyczne:
Clostridium perfringens
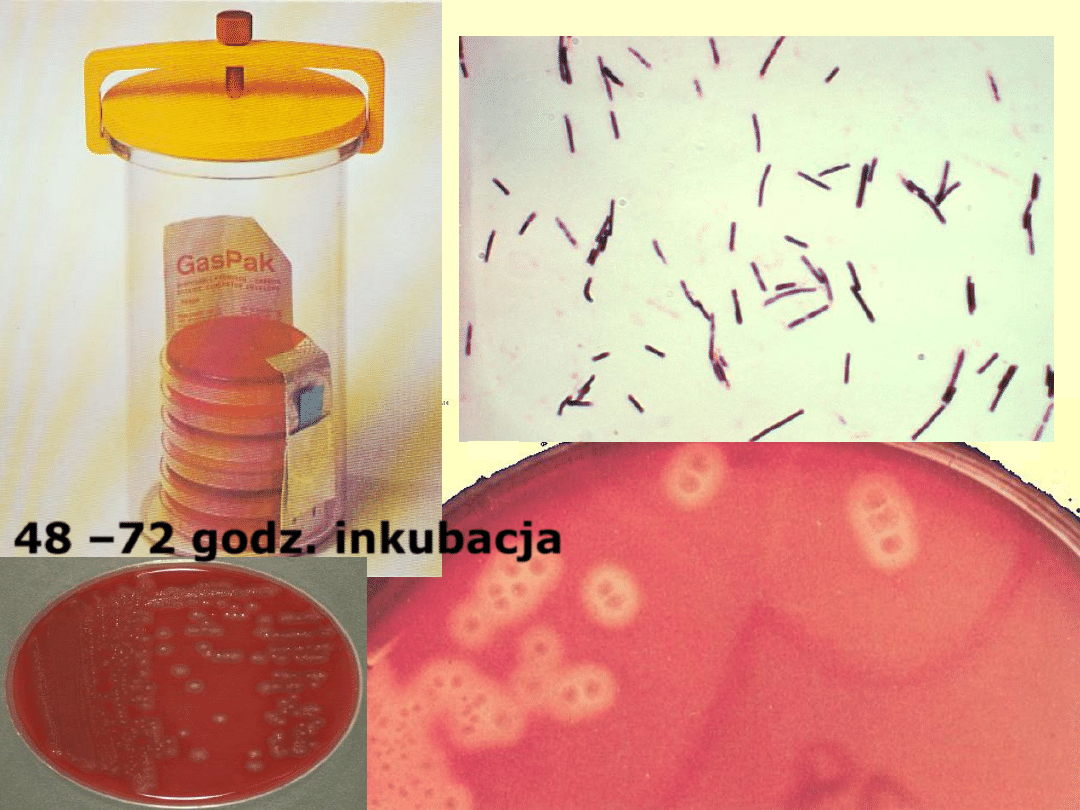
48 –72 godz. inkubacja

Leczenie
:
antybiotykiem z wyboru jest penicylina,
alternatywa terapeuytczna to klindamycyna
W ciężkich zakażeniach:
leczenie tlenem hiperbarycznym
hamuje wzrost C.perfringens
oraz uwalnianie toksyn

Wywołują zakażenia o charakterze
endogennym
Bakterie bezwzględnie beztlenowe
niezarodnikujące
flora fizjologiczna człowieka

Pałeczki Gram-ujemne
rodzaj:
Bacteroides
Fusobacterium
Prevotella
Ziarniaki Gram-dodatnie
rodzaj:
Peptococcus
Peptostreptococcus
Ziarniaki Gram-ujemne
rodzaj
:
Veilonella
Maczugowce
rodzaj
:
Propionibacterium
Promieniowce
rodzaj:
Actinomyces

Bacteroides sp.
(pałeczki G-ujemne):
Występowanie:
zasiedlają głównie przewód pokarmowy
Chorobotwórczość:
-
w obrębie jamy brzusznej: ropnie jamy brzusznej,
zapalenie otrzewnej, zapalenie wyrostka robaczkowego,
zapalenie dróg żółciowych, ropnie w miednicy
mniejszej,
stopa cukrzycowa (zakażenie mieszane)

Występowanie:
głównie w górnych drogach oddechowych
Chorobotwórczość:
zakażenia w obrębie głowy i szyi,
ropnie okołozębowe, stomatitis necroticans
ropnie płuc, zachłystowe zapalenie płuc,
angina Plauta-Vincenta
(Fusobacterium fusiforme, Borrelia vincentii )
Fusobacterium sp
.
Prevotella sp.
(pałeczki G-ujemne):

•
Występowanie:
głównie w jamie nosowo-gardłowej,
górnych drogach oddechowych
• Chorobotwórczość:
zakażenia mieszane:
zapalenie zatok, zakażenia okołozębowe,
zapalenie otrzewnej, zapalenie wyrostka robaczkowego,
zakażenia w obrębie dróg moczowo-płciowych
•
Występowanie: głównie w jamie ustnej
• Chorobotwórczość: j. w.
Peptococcus sp.
Peptostreptococcus sp.
(ziarniaki G-dodatnie):

Veilonella sp.
•
Występowanie:
jama ustna,
drogi moczowo-płciowe
• Chorobotwórczość:
zakażenia w obrębie głowy i szyi,
zakażenia okołozębowe,
(ziarniaki G-ujemne):
Propionibacterium sp.
•
Występowanie
:
flora fizjologiczna skóry
•
Chorobotwórczość:
trądzik pospolity
(Propionibacterium acnes)
zakażenia sztucznych zastawek serca
posocznice u osób z obniżoną odpornością
pooperacyjne zakażenia ran
pooperacyjne zakażenia oczu (P.propionica)
(maczugowce)
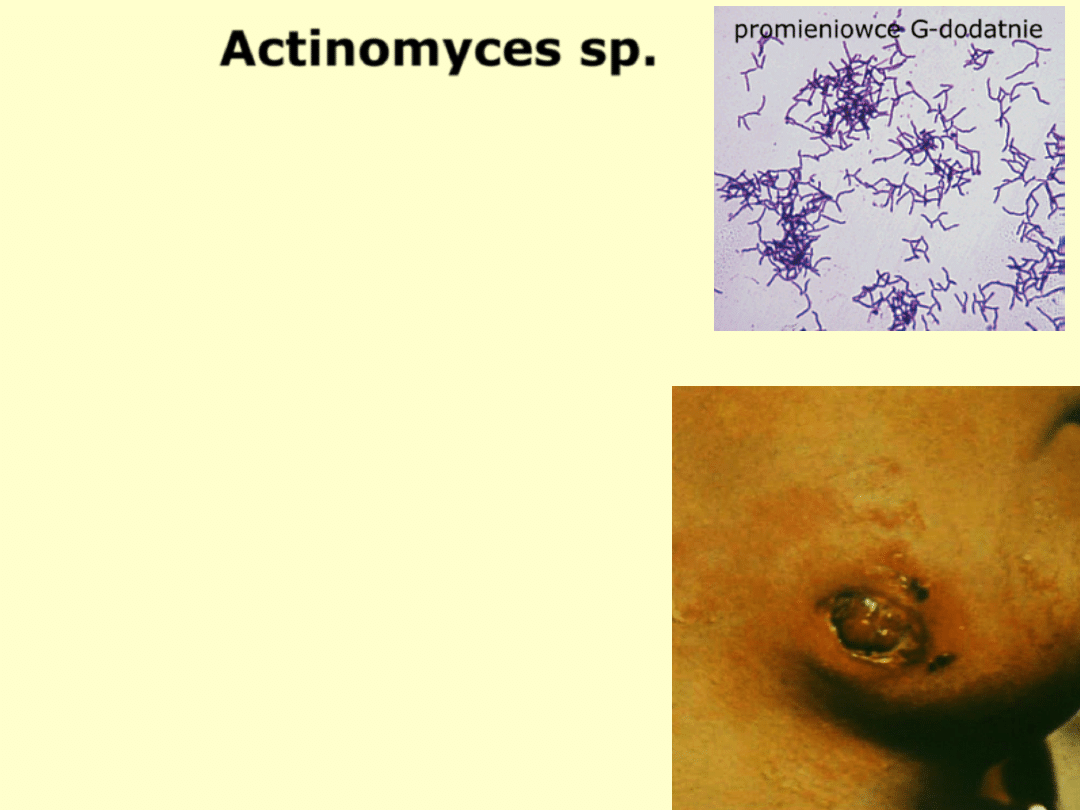
Actinomyces sp.
• Występowanie:
flora fizjologiczna błon śluzowych
jamy ustnej
Chorobotwórczość:
ok. 90% zakażeń u ludzi wywołuje A.israelii
promienica – postać szyjno-twarzowa
postać piersiowa
postać brzuszna
postać płciowa
zapalenie kanalików łzowych
próchnica zębów
(A.viscosus, A.odontoliticus)

Diagnostyka w kierunku
bakterii bezwzględnie beztlenowych:
Pobieranie i przesyłanie materiału w warunkach beztlenowych
Materiał pobierany przez aspirację za pomocą igły i strzykawki
-wykluczony kontakt z powietrzem
-wykluczone zanieczyszczenie florą fizjologiczną
Materiał po pobraniu należy zabezpieczyć :
-na podłożu transportowym dla bakterii beztlenowych
-na podłożu transportowo-namnażającym (anaeromedium)
Materiały niediagnostyczne:
plwocina
wymaz z pochwy
wymaz z cewki
mocz pobrany metodą strumienia środkowego
kał – wyjątek: badanie w kierunku C.difficile
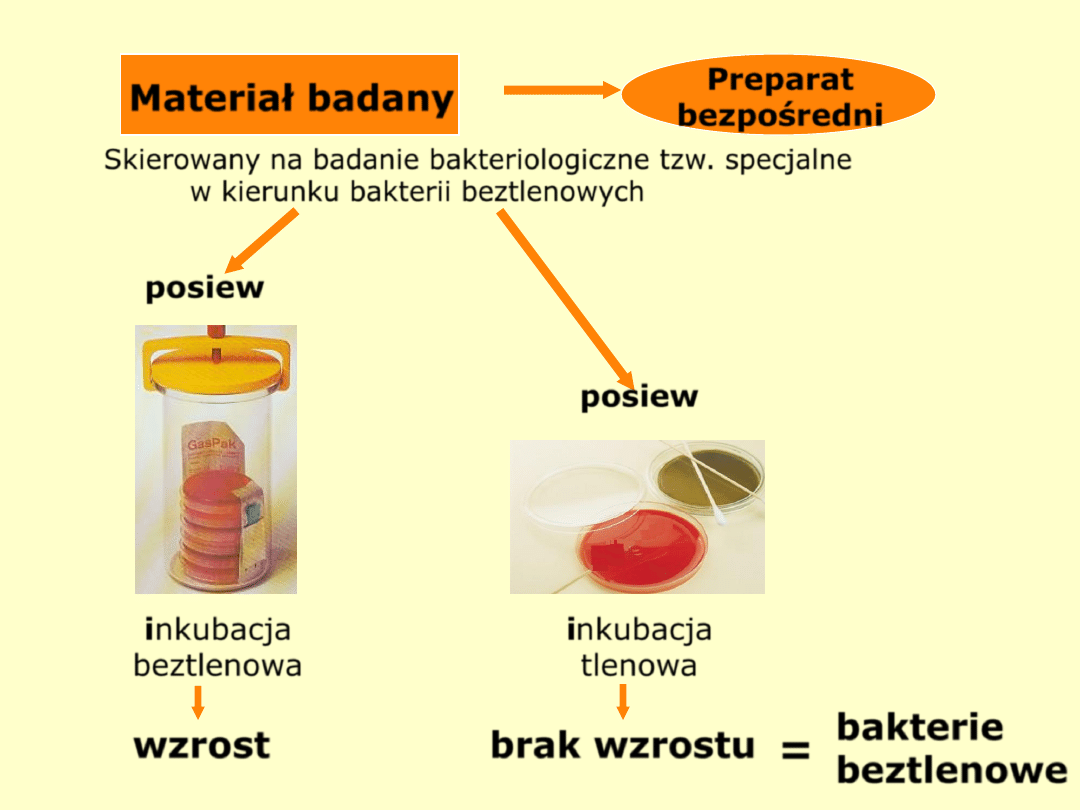
Materiał badany
Preparat
bezpośredni
posiew
inkubacja
beztlenowa
posiew
inkubacja
tlenowa
wzrost
brak wzrostu
=
bakterie
beztlenowe
Skierowany na badanie bakteriologiczne tzw. specjalne
w kierunku bakterii beztlenowych

Leczenie
: (z wyjątkiem C.difficile )
Antybiotyki :
Penicyliny
(penicylina,
ampicylina, amoxycylina i piperacylina z inhibitorami)
Cefoksytyna
Cefalosporyny III generacji–
beztlenowe ziarenkowce
Karbapenemy
Klindamycyna
Chloramfenikol
Chemioterapeutyk:
Metronidazol
Wyszukiwarka
Podobne podstrony:
bakterie beztlenowe
DIAGNOSTYKA MIKROBIOLOGICZNA BAKTERII BEZTLENOWYCH, Ratownicto Medyczne, MIKROBIOLOGIA
BAKTERIE BEZTLENOWE NIEPRZETRWALNIKUJACE
Diagnostyka bakterii beztlenowych przetrwalnikujących
Bakterie beztlenowe
BAKTERIE BEZTLENOWE, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, Mikrobiologia
hodowla bakterii beztlenowych, Nauka ściągi
Metody hodowli bakterii beztlenowych
13 Bakterie beztlenoweid 14440
bakterie beztlenowe
DIAGNOSTYKA MIKROBIOLOGICZNA BAKTERII BEZTLENOWYCH, Ratownicto Medyczne, MIKROBIOLOGIA
BAKTERIE BEZTLENOWE NIEPRZETRWALNIKUJACE
bakterie beztlenowe
Ćwiczenie 4 Formy morfologiczne bakterii, Anaerostat i hodowla beztlenowców
Bakterie rosnące beztlenowo
zakażenia bakteriami Clostridium, Medycyna, Choroby zakaźne
więcej podobnych podstron