1
1
ZNIECZULENIE
DO
PORODU
2
ZNIECZULENIA W POŁOŻNICTWIE
Hypertextbook of Regional
Anaesthesia for Obstetrics.
- An international perspective.
Editors: Stephen P. Gatt and Andrew Pybus
Sub-editors: Leonie Watterson
and Clive Collier
3
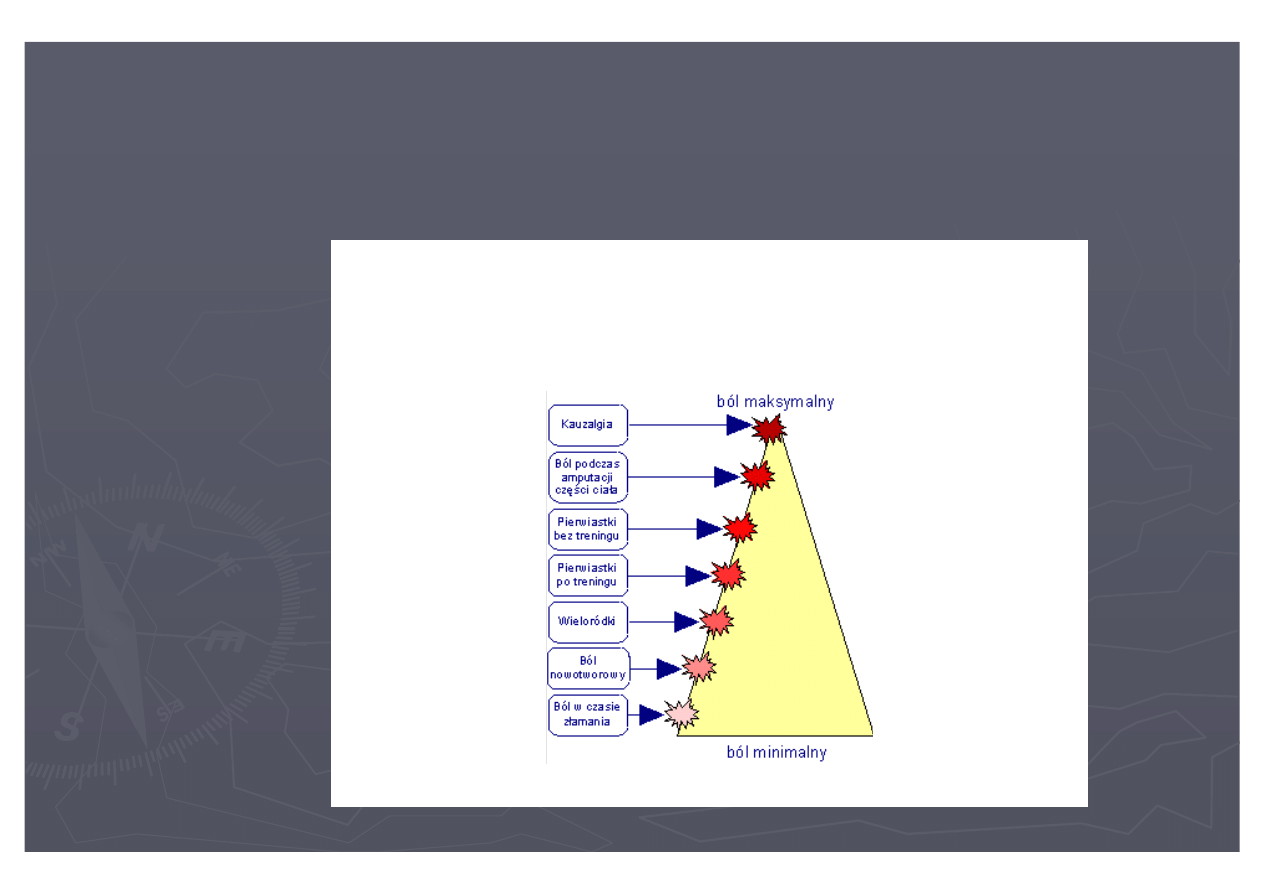
Stopień i lokalizację bólu porodowego można przedstawić na
poniższym schemacie:
Stopień i lokalizację bólu porodowego można przedstawić na
poniższym schemacie:
4
Ź
Ź
r
r
ó
ó
d
d
ł
ł
em b
em b
ó
ó
lu w
lu w
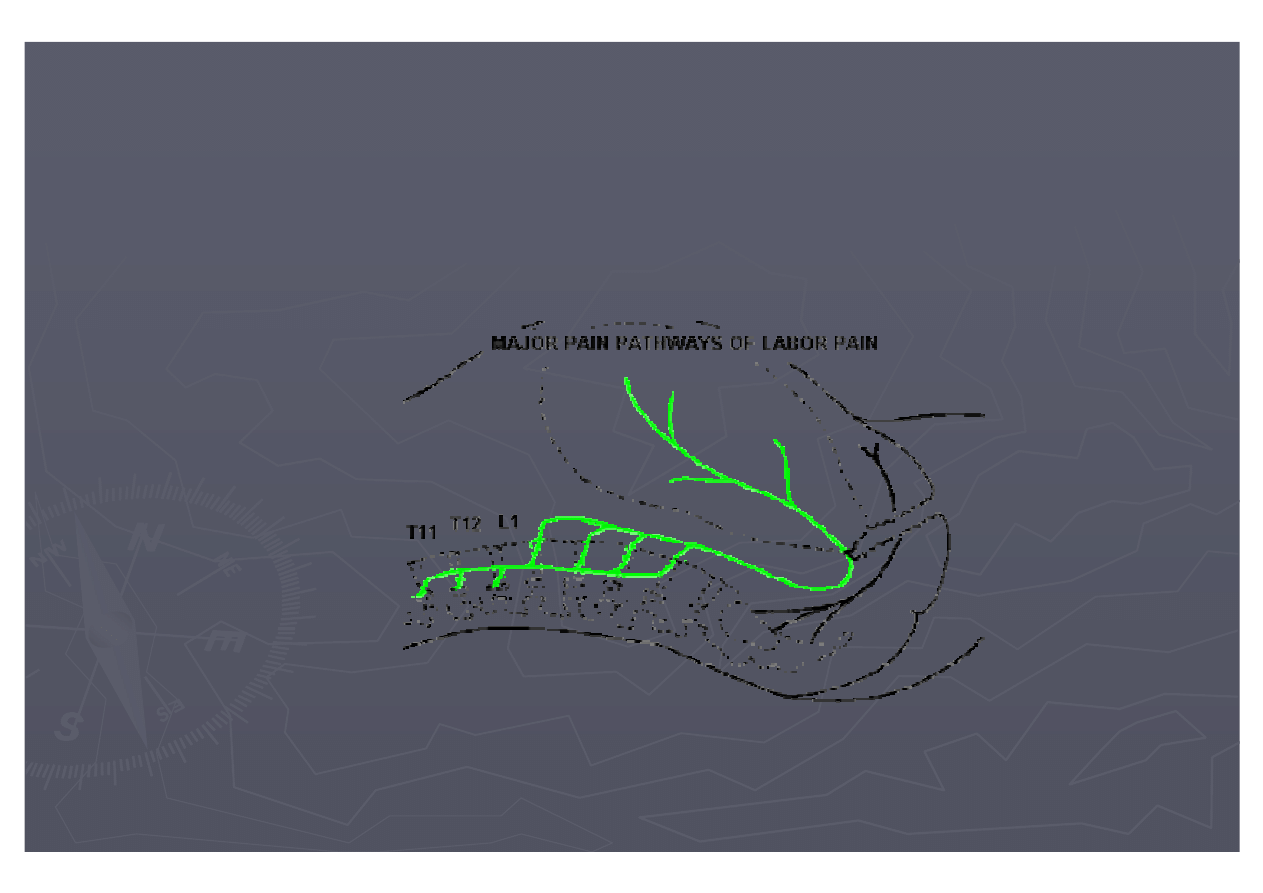
pierwszym okresie
pierwszym okresie
porodu jest kurcz
porodu jest kurcz
ą
ą
cy si
cy si
ę
ę
trzon macicy oraz rozwieraj
trzon macicy oraz rozwieraj
ą
ą
ca si
ca si
ę
ę
szyjka
szyjka
macicy. Bod
macicy. Bod
ź
ź
ce b
ce b
ó
ó
lowe s
lowe s
ą
ą
wtedy przewodzone do o
wtedy przewodzone do o
ś
ś
rodkowego uk
rodkowego uk
ł
ł
adu nerwowego nerwami wnikaj
adu nerwowego nerwami wnikaj
ą
ą
cymi do
cymi do
kana
kana
ł
ł
u kr
u kr
ę
ę
gowego w okolicy ostatnich kr
gowego w okolicy ostatnich kr
ę
ę
g
g
ó
ó
w piersiowych i pierwszych l
w piersiowych i pierwszych l
ę
ę
d
d
ź
ź
wiowych
wiowych
10th, 11th
10th, 11th
and
and
12th
12th
thoracic
thoracic
and
and
1st
1st
lumbar
lumbar
nerves
nerves
. S
. S
ą
ą
to cienkie w
to cienkie w
ł
ł
ó
ó
kna pozbawione os
kna pozbawione os
ł
ł
onki, do kt
onki, do kt
ó
ó
rych podawane leki
rych podawane leki
znieczulaj
znieczulaj
ą
ą
ce maj
ce maj
ą
ą
stosunkowo
stosunkowo
ł
ł
atwy dost
atwy dost
ę
ę
p. Du
p. Du
ż
ż
a ilo
a ilo
ść
ść
czasu i ma
czasu i ma
ł
ł
a odleg
a odleg
ł
ł
o
o
ść
ść
nerw
nerw
ó
ó
w od miejsca podania
w od miejsca podania
lek
lek
ó
ó
w sprawiaj
w sprawiaj
ą
ą
,
,
ż
ż
e
e
ł
ł
atwo jest uzyska
atwo jest uzyska
ć
ć
zupe
zupe
ł
ł
ne zniesienie b
ne zniesienie b
ó
ó
l
l
ó
ó
w i podbrzusza i "z krzy
w i podbrzusza i "z krzy
ż
ż
a" przy praktycznie
a" przy praktycznie
mo
mo
ż
ż
liwym do pomini
liwym do pomini
ę
ę
cia wp
cia wp
ł
ł
ywie na si
ywie na si
łę
łę
mi
mi
ęś
ęś
ni ko
ni ko
ń
ń
czyn dolnych.
czyn dolnych.
W
W
drugim okresie
drugim okresie
pojawiaj
pojawiaj
ą
ą
si
si
ę
ę
bod
bod
ź
ź
ce b
ce b
ó
ó
lowe, kt
lowe, kt
ó
ó
rych
rych
ź
ź
r
r
ó
ó
d
d
ł
ł
em s
em s
ą
ą
mi
mi
ę
ę
dzy innymi struktury
dzy innymi struktury
miednicy mniejszej, rozci
miednicy mniejszej, rozci
ą
ą
gana pochwa, uciskane i rozci
gana pochwa, uciskane i rozci
ą
ą
gane prze cz
gane prze cz
ęść
ęść
przoduj
przoduj
ą
ą
c
c
ą
ą
krocze.
krocze.
Ten b
Ten b
ó
ó
l przewodzony jest nerwami z grub
l przewodzony jest nerwami z grub
ą
ą
os
os
ł
ł
onk
onk
ą
ą
lumbosacral
lumbosacral
plexus
plexus
, kt
, kt
ó
ó
re znajduj
re znajduj
ą
ą
si
si
ę
ę
w wi
w wi
ę
ę
kszej odleg
kszej odleg
ł
ł
o
o
ś
ś
ci od miejsca podania lek
ci od miejsca podania lek
ó
ó
w a na jego eliminacj
w a na jego eliminacj
ę
ę
anestezjolog ma mniej
anestezjolog ma mniej
czasu ni
czasu ni
ż
ż
w pierwszym okresie porodu.
w pierwszym okresie porodu.

5
Silny ból ma niekorzystny wpływ na rodzącą i na płód.
Wywołany bólem stres przyśpiesza podstawową
przemianę materii, zwiększa rzut serca oraz wentylację.
Wywołany endogennymi katecholaminami skurcz naczyń
macicy zmniejsza przepływ maciczno-łożyskowy, co może
prowadzić do niedotlenienia i kwasicy płodu.
Uwalniane katecholaminy osłabiają również czynność
skurczową macicy, co wydłuża poród i pogarsza stan
pourodzeniowy noworodka.

6
Zwalczanie bólu porodowego
Wybór rodzaju znieczulenia uwarunkowany jest
życzeniem rodzącej, jej stanem fizycznym i
psychicznym oraz wyposażeniem obejścia
porodowego.
Środki znieczulenia porodu spełniać muszą dwa
podstawowe kryteria: nie powinny działać depresyjnie
na układ krążenia i oddechowy matki i płodu oraz nie
powinny hamować postępu porodu.

7
Ciąża a wybór znieczulenia
Preferowanym na całym świecie rodzajem znieczuleń do rozwiązania ciąży
(niezależnie czy jest to poród naturalny, czy też cięcie cesarskie) jest znieczulenie
miejscowe.
Jest ono najbezpieczniejsze dla matki i jej dziecka.
Niesie ze sobą mniej powikłań, niż znieczulenie ogólne.
Znieczulenie miejscowe nie powoduje groźby zachłyśnięcia się pacjentki własną
treści pokarmów, ponieważ cały czas w trakcie ciecia cesarskiego są zachowane
odruchy z górnych dróg oddechowych.
Możliwy jest szybki kontakt matki ze swoim dzieckiem – praktycznie zaraz po
wydobyciu matka może zobaczyć dziecko.
Znieczulenie miejscowe zapewnia stosunkowo długi okres pełnej bezbolesności po
wykonanym zabiegu, w przeciwieństwie do znieczulenia ogólnego, które takiego
komfortu nie daje. W przypadku wykonania znieczulenia zewnątrzoponowego istniej
możliwość
długotrwałego
podawania
kobiecie
środków
przeciwbólowych
(prowadzenia postępowania przeciwbólowego).
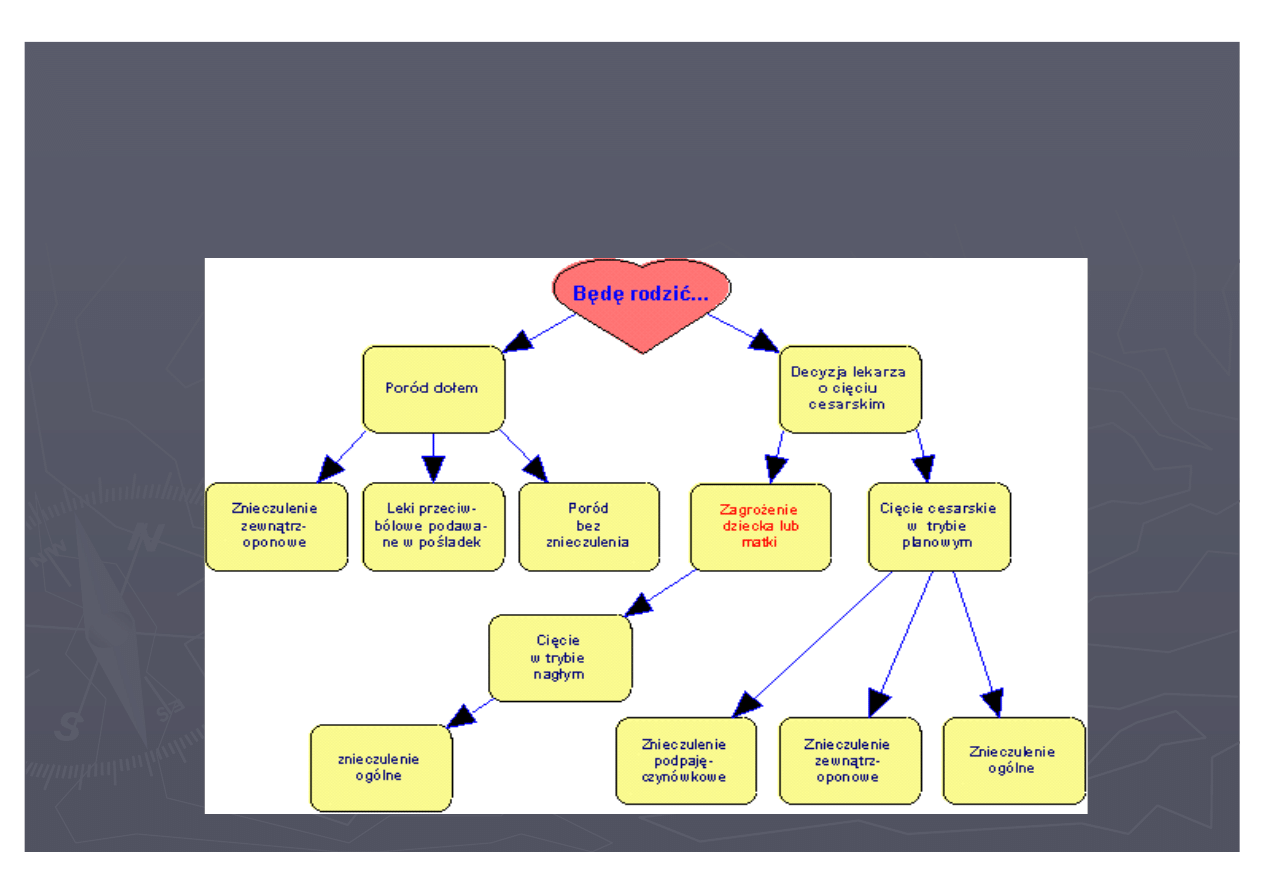
8
Możliwości zakończenia się ciąży (prawidłowej albo patologicznej i
zagrożonej) oraz sposoby znieczulenia porodu i ewentualnego cięcia
cesarskiego przedstawia poniższy schemat.

9
Rodzaje znieczuleń
wykonywane do porodu
i do cięcia cesarskiego

10
Znieczulenie porodu siłami natury
Znieczulenie porodu naturalnego przy pomocy
leków podawanych domięśniowo.
Znieczulenie zewnątrzoponowe do porodu
naturalnego.
Blokada nerwów sromowych.
Blokada okołoszyjkowa.

11
Poród znieczulany lekami przeciwbólowymi
podawanymi domięśniowo.
Opcja
ta
jest
obecnie
dominującym
sposobem
łagodzenia dolegliwości bólowych w Polsce (obok
porodu, w którym kobiecie nie są podawane żadne
środki łagodzące ból).
Polega na domięśniowym podawaniu meperydyny
(Petydyna, Dolargan, Dolcontoral, Dolantyna), leku z
grupy opioidowych leków przeciwbólowych (do grupy tej
należy np. także morfina).
Metoda ta nie jest polecana przez WHO / UNICEF.

12
Nie jest to metoda najlepsza dla matki i mało skuteczna
Matka odczuwa ból.
Dolargan nasila mdłości i powoduje wymioty.
Dolargan można podać rodzącej najpóźniej na 3 godziny
przed zakończeniem porodu – jeżeli poród ulegnie
skróceniu, to noworodek będzie pod wpływem Dolarganu
słabiej oddychał i uzyska obniżoną punktację w skali
Apgar.
Środki przeciwbólowe z grupy do której należy m.in.
Dolargan (Petydyna, Dolantyna, Dolcontoral) powinno
podawać się jedynie w przeliczeniu na kg wagi ciała.

13
Petydyna. Pozostaje podstawowym środkiem analgezji porodu.
Domięśniowe podanie 100mg leku zapewnia zadowalającą analgezję u
25% rodzących w I okresie i u 50% w II okresie porodu. Petydyna obniża
spoczynkowe napięcie mięśnia macicy, zmniejsza częstość skurczów,
zwiększa ich amplitudę. Ułatwia również rozwieranie ujścia. Do
niekorzystnych objawów ubocznych należą nudności, wymioty i senność.
Petydyna łatwo przechodzi przez łożysko i przy drodze dożylnej
stężenie we krwi płodu już po 10 min. osiąga wartość równą tej we krwi
matki. Przy użyciu domięśniowym najwyższe stężenie leku na receptorach
opioidowych płodu stwierdza się pomiędzy 2 a 3 godziną od podania.
Rozwiązanie w tym okresie zwiększa niebezpieczeństwo depresji
oddechowej noworodka.
Dawka domięśniowa petydyny wynosi 1 mg/kg cc. Powtarzać ją można
co 4-6 godzin do dawki całkowitej 4 mg/kg cc. Dożylnie stosuje się dawki
frakcjonowane po 10 mg, do uzyskania efektu analgetycznego (nie
przekraczając dawki 1 mg/kg cc).

14
Ketamina. W dawce analgetycznej (tzw.
subdysocjacyjnej 0,25 mg/kg cc.) zmniejsza
percepcję bólu w I i II okresie porodu. W
dawce tej nie wywiera wpływu na maciczno-
łożyskowy przepływ krwi, czynność
skurczową macicy i stan noworodka.
Niekorzystnym efektem ubocznym ketaminy
są objawy psychotyczne u matki.

15
Nie jest to metoda bezpieczna dla dziecka – podawanie Dolarganu
powoduje:
Osłabienie oddechu dziecka bezpośrednio po
urodzeniu się.
Dziecko jest podsypiające po porodzie.
Produkt przemiany Dolarganu, norpetydyna, ma
działanie drgawkorodne - może wywoływać u
dziecka napady drgawek. Może także prowadzić do
przedłużonej niewydolności oddechowej dziecka po
porodzie.
Dziecko takie uzyskuje obniżona punktację w skali
Apgar.

16
Znieczulenie przewodowe jest najbardziej efektywnym i
bezpiecznym sposobem walki z bólem porodowym. Blok
okołoszjkowy, popularny kiedyś wśród położników sposób
analgezji I okresu porodu, znajduje obecnie niewielkie
zastosowanie, głównie z powodu zagrażającej depresji
płodu. Blokada nerwów sromowych, pozwalająca
zmniejszyć ból II okresu jest stosowana rzadko z przyczyn
częstych trudności technicznych. Najpopularniejszym
obecnie sposobem przewodowej analgezji porodu jest
ciągłe znieczulenie zewnątrzoponowe.

17
Ciągłe znieczulenie zewnątrzoponowe
(CZZ). Jest obecnie powszechnie
akceptowaną metodą skutecznej analgezji
obu okresów porodu. Częstość
wykonywania ZZO w porodzie waha się od
0% w krajach rozwijających do 80% w
prywatnych klinikach zachodnich. W krajach
europejskich z dobrze rozwiniętą służbą
zdrowia około 20% wszystkich porodów
znieczulanych jest zewnątrzoponowo.

18
CZZ oferuje istotne korzyści:
1. Rodząca pozostaje całkowicie przytomna przez cały
okres znieczulenia. Unika się więc zagrożeń związanych z
somnolencją jaką obserwuje się po analgetykach
narkotycznych
i środkach wziewnych. Do zagrożeń tych zalicza się
hipoksemię i hiperkarbię oraz aspirację treści pokarmowej.
2. Umożliwia nieograniczone w czasie przedłużanie
znieczulenia oraz jego pogłębienie do zabiegów
położniczych (kleszcze, cięcie cesarskie).
3. Pozwala na miareczkowanie znieczulenia. Inaczej
mówiąc, efekt analgetyczny uzyskać można jak
najmniejszą ilością środka.

19
Jednakże CZZ niesie z sobą również niekorzystne skutki uboczne dla
matki i dziecka.
1. Wpływa modulująco na przebieg porodu
2. Może zaburzać hemodynamikę matki, a tym samym zaburzać przepływ
maciczno-łożyskowy.
Efektem modulującego wpływu na poród może być wydłużenie
drugiego okresu porodu oraz większony odsetek porodów zabiegowych
(kleszcze, wyciągacz próżniowy). CZZ zaburza poród poprzez trzy
mechanizmy:
1. Spadek napięcia mięśni miednicy, co opóźnia i zwalnia rotację główki
2. Spadek napięcia mięśni tłoczni brzusznej upośledzający mechanizm
parcia
3. Osłabienie odruchu Fergussona (wzrost sekrecji oksytocyny pod
wpływem rozciągania przepony miedniczej).

20
Utwierdza się opinia, że samo wydłużenie II okresu nie wpływa
istotnie na stan noworodka, a zwiększony odsetek porodów
zabiegowych jest raczej wyrazem braku cierpliwości położnika.
American College of Obstetrician and Gynecologists zaleca, że o
ile monitorowanie wskazuje na tzw. dobrostan płodu (well-
being), u kobiet z CZZ za nieprzedłużony należy uważać drugi
okres trwający do 2 godzin u wieloródek i do 3 godzin u
pierwiastek.
Biorąc pod uwagę wspomniane wyżej kontrowersje,
poszukuje się modyfikacji znieczulenia zewnątrzoponowego dla
uniknięcia zaburzającego wpływu analgezji na matkę, płód i
poród. Praktycznym rozwiązaniem tego problemu jest użycie
mieszaniny bupiwakainy o niskim stężeniu z analgetykiem
opioidowym (fentanyl, sufentanyl).

21
Wykonanie ciągłego znieczulenia zewnątrzoponowego porodu.
CZZ wykonuje się, gdy skurcze macicy są regularne, a główka
ustalona (co odpowiada rozwarciu 4-5 cm).
Cewnik zewnątrzoponowy wprowadza się u rodzącej siedzącej,
albo ułożonej na lewym boku dogłowowo na głębokość 2-4 cm i
podaje dawkę testową środka znieczulającego (z dodatkiem adre-
naliny).
Pełna dawka analgetyku wynosi 0,15 ml/kg 0,125% lub 0,25%
bupiwakainy z adrenaliną (w przypadku 0,125% bupiwakainy nale-
ży dodać fentanyl w ilości 2 mcg/ml, albo sufentalyl 0,75 mcg/ml).
Dawka uzupełniającą wynosi 0,1 ml/kg bupiwakainy w tym sa-
mym stężeniu co dawka początkowa, lecz bez opioidów.
Leki podajemy zawsze w sposób frakcjonowany po 2-3 ml, po-
między skurczami.
W II okresie porodu, (bóle parte) lek podaje się u rodzącej w
pozycji półsiedzącej lub siedzącej.
Po każdym podaniu leku należy zmierzyć ciśnienie tętnicze
matki oraz tętno płodu (wskazana kardiotokografia).

22
Obecnie stosuje się również ciągłą infuzję analgetyku.
Bupiwakainę w podanych wyżej stężeniach (uzupełnioną
opioidami w przypadku 0,125%) podaje się do cewnika z
prędkością 6-10 ml/godz.
Zewnątrzoponowe użycie opioidów wywołuje dość częste
niegroźne, ale kłopotliwe efekty niepożądane (pruritus,
dysforia, zatrzymanie moczu, nudności i wymioty).

23
Poopioidowa depresja oddechowa jest rzadka (0,07 do
0,9%) bez względu na rodzaj opioidu.
Przeważnie ma postać subkliniczną, ale w pojedyń-
czych przypadkach dochodzić może do głębokiej de-
saturacji tętniczej z zatrzymaniem krążenia włącznie.
O depresji ośrodka oddechowego świadczy spadek
liczby oddechów poniżej 10/min.
Zgodnie z zaleceniami European Society of Regional
Anaesthesia (ESRA) dla pełnego bezpieczeństwa cho-
rych należy monitorować pulsoksymetrię i częstość
oddechu przez 12 godzin od ostatniego podania ze-
wnątrzoponowego morfiny i przez 6 godzin od ostat-
niego podania fentanylu i sufentanylu.
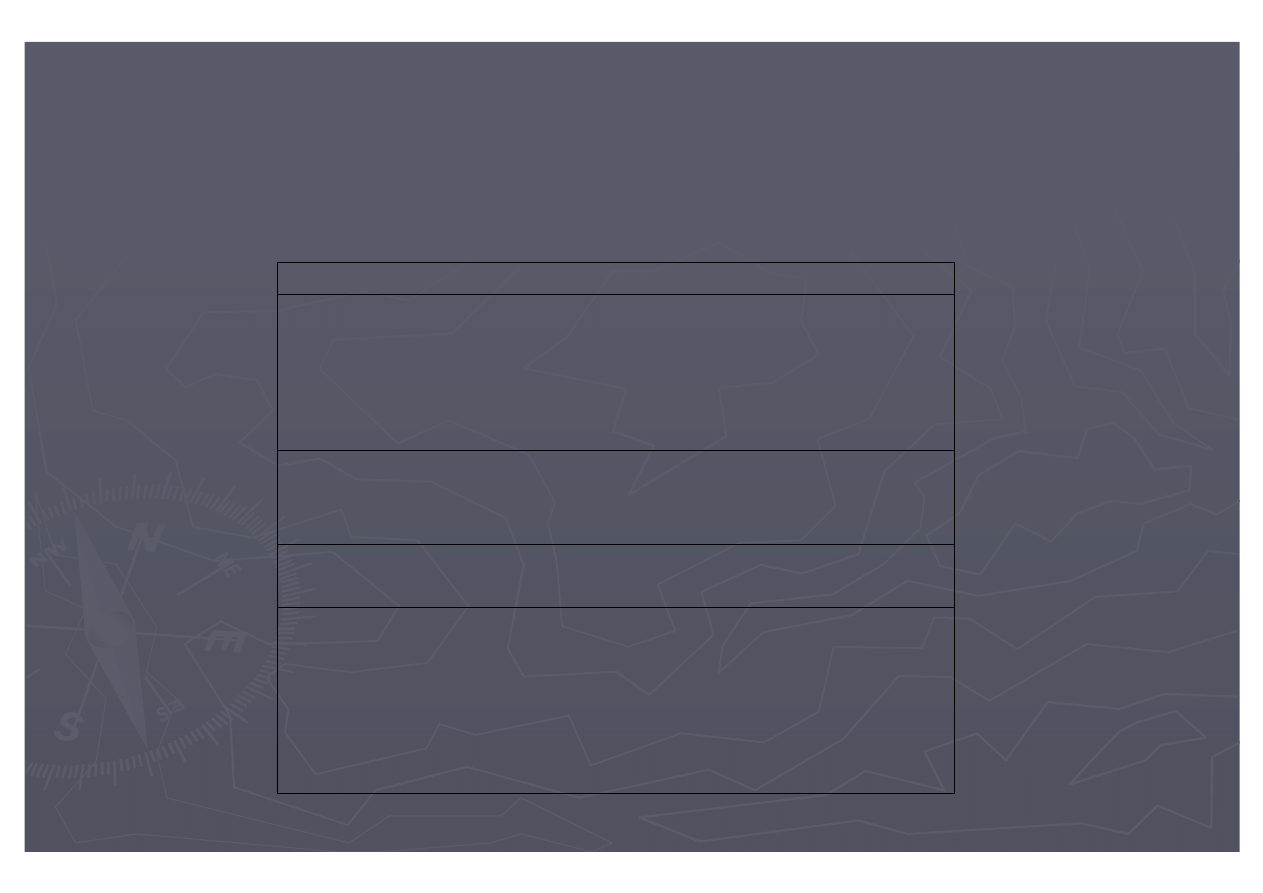
24
Czas trwania analgezji porodu przy podpajęczynówkowym podaniu leków
Lek Czas analgezji (min)
Fentanyl 10 mcg 50-80
Fentanyl 25 mcg 105
Sufentanyl 7,5 mcg 90
Sufentanyl 10 mcg 96-124
Petydyna 10-50 mcg 60-103
Fentanyl 25 mcg + morfina 0,25 mg 114
Sufentanyl 10 mcg + morfina 0,25 mg 135
Sufentanyl 10 mcg + adrenalina 200 mcg 132
Bupiwakaina 5 mg 72
Bupiwakaina 2,5 mg 70
Fentanyl 25 mcg + bupiwakaina 2,5 mg 80-90
Sufentanyl 10 mcg + bupiwakaina 2,5 mg 120-163
Sufent.10 mcg + bupiw.2,5 mg + adren.200 mcg 188
Sufentanyl 5 mcg + bupiwakaina 1 mg 110
Sufent.5 mcg + bupiw.1 mg + adren. 25 mcg 134-152
Sufentanyl 5 mcg + klonidyna 30 mcg 126-145

25
Znieczulenie do cięcia cesarskiego
Znieczulenie podpajęczynówkowe do cięcia cesarskiego.
Znieczulenie zewnątrzoponowe do cięcia cesarskiego.
Znieczulenie łączone:
podpajęczynówkowe + zewnątrzoponowe. Tzw. CSE.
Znieczulenie ogólne do cięcia cesarskiego.

26
Znieczulenie podpajęczynówkowe do cięcia cesarskiego.
Jest to rutynowo stosowany, najbardziej skuteczny i
najbezpieczniejszy sposób znieczulenia przy planowym
cięciu cesarskim, stosowany powszechnie na całym
świecie.

27
Znieczulenie podpajęczynówkowe zdobyło ostatnio zdecydo-
waną przewagę nad zewnątrzoponowym w cięciu cesarskim.
Zadecydowały o tym następujące zalety:
1. Technika jest prosta i szybka w wykonaniu, a identyfikacja
przestrzeni podpajęczynówkowej pewna.
2. Analgezja występuje prawie natychmiast
3. Bardzo mała ilość analgetyku przewodowego minimalizuje
niebezpieczeństwo efektów toksycznych u matki i płodu
(nawet w przypadku podania dożylnego)
4. Wysoka jakość analgezji i dobre zwiotczenie mięśni w
obszarze znieczulenia

28
Do niekorzystnych stron znieczulenia
podpajęczynówkowego należą:
1. Jest techniką "jednej injekcji" (ograniczony czas
analgezji)
2. Szybkie wystąpienie blokady sympatycznej może
indukować hipotensję tętniczą
3. Popunkcyjne bóle głowy

29
Zapobieganie hipotensji tętniczej.
Hipotensja jest najczęściej występującym powikłaniem znieczulenia
podpajęczynówkowego do cięcia cesarskiego (sięga 50-60% przypadków ).
Każdy głębszy spadek ciśnienia tętniczego u matki upośledza przezłożysko-
wą wymianę gazów i metabolitów.
Hipotensja tętnicza w znieczuleniu podpajęczynówkowym (podobnie i
w zewnątrz-oponowym) spowodowana jest przedzwojową blokadą układu
współczulnego, która nieodmiennie towarzyszy blokadzie czuciowej. W
przypadku cięcia cesarskiego wymagana jest wysokość analgezji do neuro-
meru Th4, a ponieważ blokada sympatyczna sięga dwa neuronery wyżej do-
chodzi do całkowitego wyłączenia współczulnej kontroli napięcia naczyń tęt-
niczych i żylnych. Skutki blokady sympatycznej nasilają się przy ucisku cię-
żarnej macicy na żyłę próżną dolną i aortę.
W prewencji hipotensji tętniczej obowiązuje przetoczenie płynów przed
wykonaniem bloku. Za najbardziej skuteczną uważana jest infuzja 500 ml
roztworu koloidów (HAES albo Gelafundin). Przetoczenie krystaloidów w
powszechnie zalecanej objętości (15-20 ml/kg) jest mało efektywne. W przy-
padku wystąpienia hipotensji tętniczej skuteczne i bezpieczne są frakcjono-
wane dawki efedryny (5-10 mg i.v.).
Efedrynę można również podawać zapobiegawczo.

30
Popunkcyjne bóle głowy(PDPH).
U ciężarnych, szczególnie podatnych na to powikłanie, PDPH sta-
nowią drastyczny dyskomfort pooperacyjny oraz opóźniają wypis ze
szpitala.
Częstość popunkcyjnych bólów głowy w podpajęczynówkowym
znieczuleniu położniczym zmniejszyła się z 25-30% do 1-3% po wpro-
wadzeniu nowych igieł punkcyjnych (cieńszych i ze szlifem stożkowym
"pencil point").
Najbardziej przydatną igłą w położnictwie jest igła pencil point 27G
lub Atraucan (szlif ostry, ale o podwójnym ścięciu).
Nie poleca się w położnictwie igieł 29G z uwagi na dłuższą proce-
durę identyfikacji przestrzeni podpajęczynówkowej (płyn mózgowo-
rdzeniowy z trudem wypływa przez igłę pod własnym ciśnieniem) oraz
sięgająca 6% liczby nieudanych prób.

31
Wybór analgetyku. W znieczuleniu podpajęczynówkowym
znajdują zastosowanie oba dostępne na naszym rynku anal-
getyki przewodowe:
1. bupivacaina 0,5%(ciężka) 2,0-2,5ml (czas bloku 1,5-2g.)
2. lignokaina 5%(ciężka) - 1,5-2,ml (czas bloku 45min-1g.)
Bupiwakaina jest obecnie analgetykiem stosowanym
najczęściej. Margines bezpiecznej dawki jest jednakże dość
wąski i poleca się raczej 12,5 mg (2,5ml roztworu 0,5%), niż
15 mg. Przy tej ostatniej dawce u znaczącego odsetka cię-
żarnych obserwowano zbyt wysokie znieczulenie (nawet do
C2). Lignokaina nie zapewnia dość często wystarczającego
czasu analgezji.

32
Niezamierzone dożylne i podpajęczynówkowe podanie analgetyku.
Nagły spadek ciśnienia tętniczego krwi z utratą przytomności po wykonaniu znie-
czulenia zewnątrzoponowego świadczy z dużym prawdopodobieństwem o pod-
pajęczynówkowym, albo dożylnym podaniu analgetyku. Należy jednakże wyklu-
czyć położnicze przyczyny nagłego pogorszenia stanu ciężarnej, takie jak ma-
sywny krwotok (pęknięcie macicy, przedwczesne oddzielenie łożyska) czy zator
płucny skrzepliną albo wodami płodowymi.
Niezamierzona injekcja analgetyku do przestrzeni podpajęczynówkowej ma
miejsce w 1-3% przypadków. Prowadzi do wysokiej blokady czuciowej i moto-
rycznej, albo do tzw. "bloku całkowitego". Wysoka blokada poprzez hamowanie
przewodnictwa w przedzwojowych włóknach sympatycznych łączy się z hipoten-
sją tętniczą i bradykardią, które zaburzając przepływ maciczno-łożyskowy pogar-
szają stan płodu. W znieczuleniu całkowitym do objawów krążeniowych dołącza
utrata przytomności oraz porażenie ośrodka oddechowego. Przy utracie przytom-
ności może dojść do ulania treści żołądkowej i jej aspiracji. Zespół Mendelsona
jest więc realnym, chociaż bardzo rzadkim powikłaniem znieczulenia przewodo-
wego.

33
Zalety znieczulenia podpajęczynówkowego w porównaniu ze
znieczuleniem ogólnym (narkozą):
Nie ma możliwości zachłyśnięcia się pacjentki własną, kwaśną treścią żołądkową.
Znieczulenie takie polepsza, a na pewno nie pogarsza (przy odpowiednim
prowadzeniu) parametry przepływu krwi przez łożysko i macicę. Znieczulenie ogólne
takie parametry pogarsza.
Anestezjolog nie musi intubować pacjentki, co jest w przypadku kobiety w ciąży trudne i
niebezpieczne.
Pacjentka przez cały czas oddycha samodzielnie, a nie przy pomocy aparatu do
znieczulenia – ogranicza to możliwość niedotlenienia dziecka.
Przez ok. 2h po zakończeniu cięcia pacjentka nie będzie odczuwać żadnego bólu, co
decyduje o większym komforcie takiego znieczulenia w porównaniu ze znieczuleniem
ogólnym do cięcia cesarskiego.
Pacjentka jest cały czas przytomna w czasie zabiegu – może rozmawiać z
anestezjologiem lub pielęgniarką, może zobaczyć i przytulić swoje dziecko zaraz po
jego urodzeniu.

34
Znieczulenie ogólne do cięcia cesarskiego
• Obecnie wykonywane jest jedynie z przyczyn nagłych, tj.
w przypadkach bezpośrednio zagrażających życiu matki
lub dziecka, kiedy nie ma czasu na wykonanie
znieczulenia miejscowego, tj. podpajęczynówkowego
lub zewnątrzoponowego.
• Niesie ze sobą duże ryzyko powikłań.
• Częstość powikłań znieczulenia ogólnego do cięcia
cesarskiego jest zdecydowanie większa, niż w
znieczuleniach ogólnych w innych działach medycyny,
np. w chirurgii czy ortopedii.
•
Technika wykonania znieczulenia ogólnego do cięcia
cesarskiego nie różni się specjalnie od typowego
znieczulenia ogólnego.

35
Znieczulenie ogólne do cięcia cesarskiego niesie ze sobą
szereg groźnych powikłań dla matki i dziecka. Są to:
Wszystkie leki anestetyczne podawane do znieczulenia ogólnego szybko przechodzą przez
łożysko.
Groźba niedotlenienia płodu podczas wprowadzania matki w stan uśpienia.
Ryzyko nie zaintubowania położnicy – zmiany hormonalne u kobiety w ciąży powodują obrzęk
tkanek miękkich gardła, podniebienia, wejścia do krtani, co może uniemożliwić zaintubowanie
pacjentki. Częstotliwość występowania trudnej intubacji wynosi u pacjentek w ciąży 1:300, zaś w
innych działach medycyny tylko 1:2230 przypadków. Prowadzi to do niedotlenienia matki. Z
krytycznym niedotlenieniem związanych jest 14% zgonów matek podczas cięcia cesarskiego w
znieczuleniu ogólnym.
Bardzo duże ryzyko zachłyśnięcia się matki własną treścią żołądkową. Zachłyśnięcie się matki
treścią żołądkową (czyli przedostanie się treści żołądkowej do płuc) prowadzi do bardzo ciężkiego
zapalenia płuc, które w 10% przypadków (związanych ze znieczuleniem ogólnym) kończy się
śmiercią matki.
Znieczulenie ogólne nie umożliwia wytworzenia szybkiej więzi psychicznej pomiędzy matką a
dzieckiem po wykonanym cięciu. Matka musi wcześniej ulec wybudzeniu po znieczuleniu
ogólnym. Wybudzanie trwa ok. 2-4 godzin.

36
Sposób wykonania znieczulenia ogólnego do-
tchawiczego do cięcia cesarskiego:
1. Bloker histaminowy H2 dożylnie 30-60 min przed
operacją, albo 0,3M cytrynian sodu (15-30ml) 3-10
min przed cięciem (o ile podjęto decyzję o profilakty-
ce zespołu Mendelsona - jeśli cięcie wykonywane
jest u rodzącej, zastosować oba środki)
2. Ułożenie na stole pochylonym 15o na lewo
3. Dobry dostęp do żyły (rozpocząć przetaczanie pły-
nu), mankiet do ciśnienia , elektrody ekg, pulsokry-
metria, kapnograf.
4. Preoksygenacja 5min 100% tlenu lub 4 głębokie
oddechy

37
5. Indukcja:
-Prekuraryzacja (3 mg kurary) lub technika selftaming (nie stoso-
wać prekuraryzacji
u ciężarnych, które otrzymywały siarczan magnezu, ponieważ może
wystąpić natychmiastowy bezdech)
-Tiopental 3-4mg/kg (albo Ketamina 1,0-1,5 mg/kg, albo Diprivan
1,5 mg/kg). Wszystkie te anestetyki wykazują podobny wpływ na
noworodka (Ketamina może byś lepsza przy dłuższym wydobyciu).
-Scolina 1,5mg/kg
-Szybka intubacja z uciskiem chrząstki piersiowej. Ucisk zwalniamy
po napełnieniu mankietu rurki intubacyjnej. Indukcję należy wyko-
nać kiedy gotowy jest zespół operacyjny, aby trafić z wydobyciem
w optymalne okno (pomiędzy 4 i 8 minutą dla tiopentalu).

38
Po odpępnieniu:
1. Podać fentanyl 4ml
2. Wyłączyć środek znieczulenia wziewnego
3. Zwiększyć stężenie N2O
4. Podać 5mg relanium jeśli zastosowano w
indukcji ketaninę (zmniejszyć wówczas dawkę
fentanylu)

39
40
Wyszukiwarka
Podobne podstrony:
ZNIECZULENIE PORODU 2
Znieczulenie porodu
Znieczulenie porodu, WSA licencjat
Znieczulenie porodu seminarium I
ZNIECZULENIE PORODU 2
Znieczulenie epiduralne porodu, anestezjologia i intensywna terapia
Wady serca-znieczulenie do porodu, kardiologia
Znieczulenie epiduralne porodu, anestezjologia i intensywna terapia
Wybór znieczulenia do porodu przez cięcie cesarskie
Środki miejscowo znieczulające i do znieczulenia ogólnego(1)
Przebieg porodu z video
Znieczulenie podpajeczynowkowe 2
Przebieg porodu dla studentów
Znieczulenie w położnictwie 5
więcej podobnych podstron