
1
INTERNA
Klinika
T: Choroby wewnętrzne – badanie podmiotowe i przedmiotowe
10.10.2007
Prof. Dr hab. Bogna Wierusz Wysocka
1. Choroby wewnętrzne
a) kardiologia
b) pulmonologia
c) gastroenterologia
d) hematologia
e) nefrologia
f) diabetologia
g) endokrynologia
2. Rozpoznanie choroby
a) wywiad – badanie podmiotowe (ok. 80%)
b) badanie pacjenta – badanie przedmiotowe (ok. 10%)
c) badania dodatkowe (ok. 10%)
3. Badanie podmiotowe - wywiad
a) co obejmuje? – kolejność wypytywania
skargi główne – z jakim problemem pacjent do nas przyszedł?
dolegliwości ze strony innych układów i narządów
dotychczas przebyte choroby
pobyty w szpitalach
operacje
przyjmowane leki
wywiad rodzinny
nałogi
orientacja co do warunków socjo - ekonomicznych
b) od kogo można uzyskać informacje o pacjencie?
od pacjenta
od rodziny
od świadków
Dolegliwości:
A. ze strony układu krążenia
1. bóle w klatce piersiowej
o
neurologia międzyżebrowa (nasila się przy ruchach tułowia, ból ostry na
niewielkim obszarze)
o
zawał mięśnia sercowego
o
zapalenie osierdzia
o
zapalenie opłucnej (ostry ból, nasila się przy ruchach oddechowych)
o
zator tętnicy płucnej (często bez objawów lub podobne do zapalenia
opłucnej)
o
odma opłucnowa (powietrze w jamie opłucnej)
o
tętniak rozwarstwiający aorty
o
rak płuca

2
2. duszność
o
wysiłkowa
o
spoczynkowa
o
napadowa (np. w astmie)
o
przewlekła (np. w niewydolności krążenia, choroba obturacyjna płuc)
o
wdechowa
o
wydechowa
o
orthopnoe (przyjmowanie pozycji siedzącej z podparciem rąk)
o
inne
w jakich jednostkach chorobowych?
astma oskrzelowa
POCHP
niewydolność krążenia
odma opłucnowa
zator tętnicy płucnej
zamknięcie dróg oddechowych
pochodzenia mózgowego
zaburzenia metaboliczne (głównie kwasica metaboliczna – oddech
Kussmaula)
zaburzenia emocjonalne (np. stres)
3. łatwe męczenie
o
schorzenia układu oddechowego
o
schorzenia układu krążenia
o
inne
4. obrzęki – pochodzenie:
o
nerkowe (retencja płynów, hipoalbuminemia) – szczególnie obrzęknięta
twarz, dłonie
o
sercowe – dolne partie ciała
o
wątrobowe – okolice brzucha (wodobrzusze)
o
alergiczne – mogą występować wszędzie
5. kołatania serca = odczuwanie bicia serca
stałe
napadowe
o
migotanie przedsionków (szybkie niemiarowe bicie serca)
o
częstoskurcze komorowe i nadkomorowe (szybkie miarowe bicie serca)
o
dodatkowe skurcze komorowe i nadkomorowe
o
nadczynność tarczycy
o
zaburzenia elektrolitowe
o
niedokrwienie mięśnia sercowego
6. zasłabnięcia
B. ze strony układu oddechowego
1. duszność
2. kaszel
o
suchy (choroby główne płuc) / wilgotny (typowo w zapaleniu oskrzeli,
tchawicy, końcowa faza zapalenia płuc)
o
napadowy (np. w astmie, schorzenia wirusowe) / przewlekły (najczęstsza
u palaczy; gruźlica płuc)
o
pora dnia
o
plwocina – charakter (wygląd, konsystencja); krwioplucie

3
3. plwocina
4. chrypka
5. krwawienie z nosa
o
nadciśnienie tętnicze
o
schorzenie hematologiczne (zaburzenia krzepliwości krwi)
o
schorzenie laryngologiczne (np. osłabienie naczyń w obrębie nosa)
6. krwioplucie
o
zator tętnicy płucnej
o
nowotwór płuc
o
niewydolność krążenia
o
zapalenie płuc
o
gruźlica
7. bóle w klatce piersiowej
C. ze strony układu pokarmowego
1. bóle brzucha (m.in. „ostry brzuch” - brzuch boli na całej powierzchni, jest
twardy, tzw. „deskowato twardy” - świadczy o ostrym, rozległym zapaleniu
otrzewnej)
2. nudności, wymioty
3. zgaga
4. trudności w połykaniu
5. biegunki / zaparcia
6. smoliste stolce, krew w stolcu
7. żółtaczka
D. ze strony układu moczowego
1. bezmocz (anuria) / oliguria (skąpomocz) / wielomocz (poliuria)
2. dysuria
3. bóle w okolicy lędźwiowej
4. krwiomocz
E. ze strony układu nerwowego
1. zaburzenia świadomości
2. zaburzenia równowagi
3. bóle głowy
4. zawroty głowy
5. drgawki
6. niedowłady
7. osłabienie siły mięśniowej
4. Badanie przedmiotowe
C
ZĘŚĆ OGÓLNA
a) stan świadomości
b) stan odżywienia, ułożenie, temp. ciała, RR, masa ciała
ocena skóry i błon śluzowych
cechy odwodnienia?
sinica, żółtaczka? anemia?
obrzęki, żylaki
owłosienie
c) węzły chłonne
4
Ciśnienie tętnicze (RR)
o
metoda palpacyjna (Riva Rocciego = RR)
o
metoda osłuchowa (Korotkowa)
o
szerokość mankietu: 10 – 15 cm, dzieci 8 cm
o
mankiet: 2 cm powyżej dołu łokciowego
Masa ciała – wskaźniki WHR i BMI
o
WHR – talia / biodra
otyłość wisceralna (typ jabłko) – WHR ≥ 0,8 u kobiet, u mężczyzn ≥ 1
o
BMI – body mass index = masa ciała (kg) / wzrost (m
2
)
norma: 20 – 25
nadwaga: 25 – 30
otyłość: > 30
Sinica – powyżej 5 g / dl zredukowanej hemoglobiny
o
centralna – niedostateczne wysycenie krwi tętniczej tlenem (zaburzenia
wentylacji i dyfuzji płuc, sinicze wady serca) – sine wargi i język
o
obwodowa – nadmierne odtlenowanie krwi na poziomie tkanek – zwolnienie
odpływu krwi z tkanek (NZK, wstrząs, zakrzepica, niewydolność krążenia)
Badanie węzłów chłonnych
o
co sprawdzamy?
wielkość
spoistość
tkliwość
stosunek do podłoża
o
etiologia
choroba infekcyjna (zakażenie, zapalenie)
choroby rozrostowe
przerzuty nowotworowe
odczynowe powiększenie węzłów chłonnych
C
ZĘŚĆ SZCZEGÓŁOWA
a) głowa i szyja
oczy (źrenice, kształt, rozstawienie, badanie pola widzenia)
jama ustna (stan uzębienia, kolor i wilgotność śluzówek, język)
szyja (tarczyca, żyły szyjne, węzły chłonne)
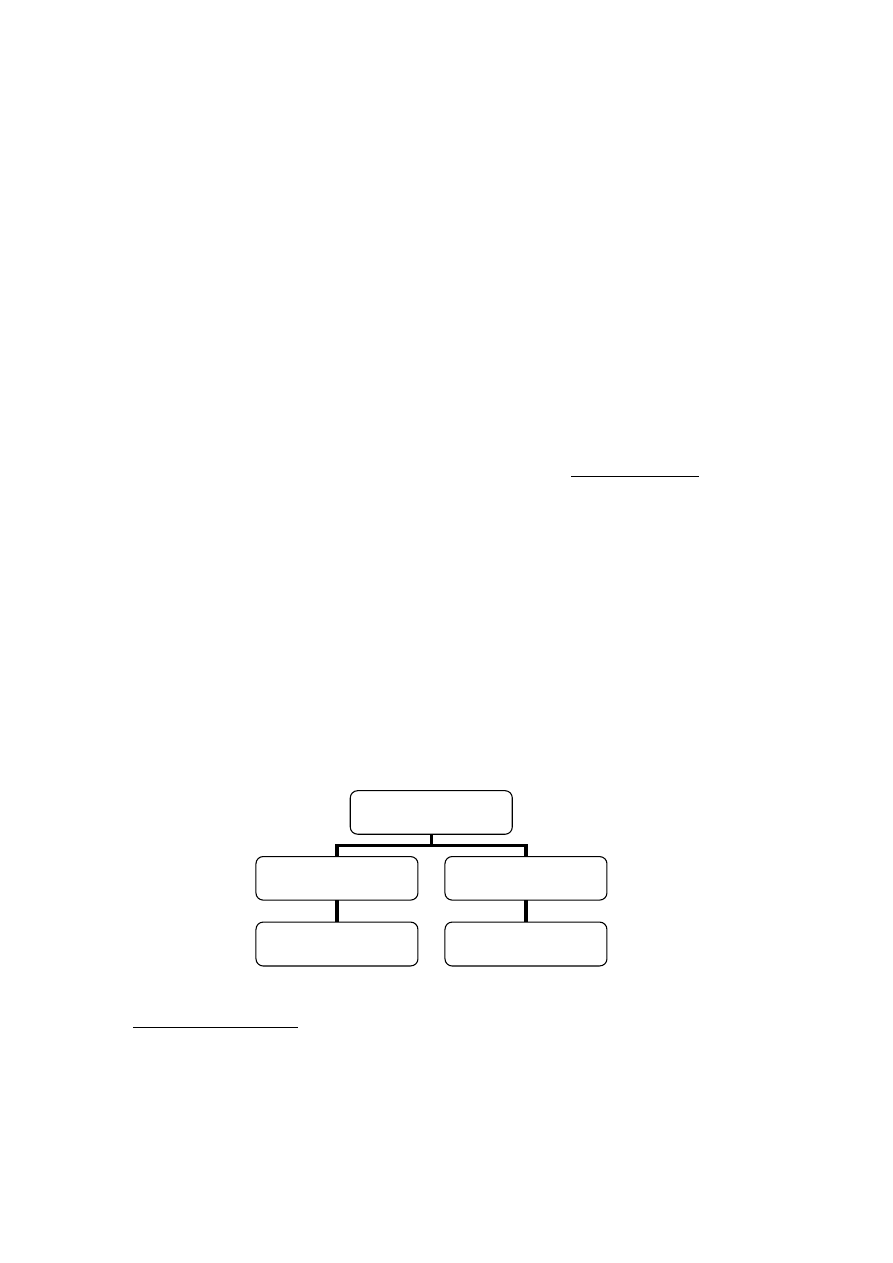
Powiększenie
węzłów chłonnych
bolesne
niebolesne
(pakiety, spoiste)
zapalenie
proces nowotworowy

5
b) klatka piersiowa
kształt (np. lejkowata, beczkowata, kurza)
liczba oddechów / min., głębokość oddechów
badanie palpacyjne sutków i węzłów chłonnych
badanie płuc (drżenie głosowe, opukiwanie, osłuchiwanie)
osłuchiwanie płuc
o
szmer pęcherzykowy prawidłowy (oskrzelowy też jest prawidłowy)
o
szmery oddechowe dodatkowe (patologiczne)
świsty i furczenia
− astma oskrzelowa
− ciało obce w oskrzelu
− zapalenie płuc
− obrzęk płuc
trzeszczenie
− zapalenie płuc
− niewydolność krążenia
szmer tarcia opłucnej – zapalenie opłucnej
o
brak szmeru oddechowego
płyn w jamie opłucnej
odma
rozedma płuc
typy zaburzeń oddychania:
o
tachypnoe, bradypnoe, hyperpnoe (↑ częstości i głębokości oddechów),
apnoe
o
oddech Cheyne’a – Stokesa – oddychanie nieregularne po przerwie w
oddychaniu oddechy wolne i płytkie, nastepnie częste i głębokie,
nastepnie znów zanik oddychania
→ objaw przedzgonowy, guzy mózgu, zapalenie opon mózgowych,
ciężkie zatrucia
o
oddech Kussmaula – głębokie i szybkie oddychanie
→ kwasica cukrzycowa, ciężka niewydolność nerek
o
oddech Biota – szybkie i płytkie oddychanie, przerywane pauzą 10 – 30
sek.
→ zapalenie opon mózgowych, wylewy do mózgu
o
jednostronne zmniejszenie ruchów klatki piersiowej
→ zapalenie płuc, odma opłucnowa
serce / układ krążenia
o
tętno
częstość
miarowość
wypełnienie – zależy od amplitudy tętna
− duże (niedomykalność zastawki aortalnej, nadciśnienie tętnicze)
− małe (omdlenie)
− nitkowate (wstrząs)
napięcie
− twarde
− miękkie
o
RR

6
o
badanie serca
ocena uderzenia koniuszkowego (wyczuwalne pod opuszką palca w
V międzyżebrzu nieco przyśrodkowo od linii środkowo -
obojczykowej)
granice stłumienia (bezwzględnego)
osłuchowo
− częstość: bradykardia / tachykardia
− miarowość
− tony serca
− szmery: skurczowe / rozkurczowe; szmer tarcia osierdzia
c) brzuch
oglądanie (wysklepienie, rysunek żylny, blizny, przepukliny)
badanie palpacyjne
o
rozpocząć od rejonu niebolesnego
o
bolesność uciskowa? opory?
o
objawy otrzewnowe
o
ocena wątroby, śledziony, nerek
o
objaw Chełmońskiego – ból przy wstrząsaniu wątroby → dodatni przy
chorobach wątroby, pęcherzyka żółciowego, czasem trzustki, najrzadziej
w chorobie wrzodowej
objaw Goldflama - uderzamy w płasko ułożoną dłoń nad nerką, ból
sugeruje stan zapalny nerki
opukiwanie (np. brzeg wątroby, śledziona)
osłuchiwanie (cisza, tony metaliczne, wzmożona perystaltyka)
badanie per rectum
d) kończyny, stawy, układ mięśniowy
układ żylny – poszerzenie żył
szyjnych w niewydolności prawokomorowej
żylaki kończyn dolnych
zapalenie żył kończyn dolnych
ręce
palce pałeczkowate i paznokcie w kształcie szkiełek zegarkowych →
przewlekłe niedotlenienie
rumień dłoni (choroby wątroby)
przykurcze Dupuytrena - schorzenie tkanki łącznej, które prowadzi do
skrócenia i pogrubienia struktury rozcięgna dłoniowego, a w efekcie – do
deformacji zgięciowej palców
drżenie (choroba Parkinsona, hipoglikemia, udar, nadczynność tarczycy –
drobnofaliste, marskość wątroby – grubofaliste)
obrzęki
e) skrócone badanie neurologiczne
przyczyny zaburzeń świadomości
o
mózgowe (guzy, infekcje, krwotoki, urazy, padaczka)
o
krążeniowe
o
metabolityczne (cukrzycowe, wątrobowe, nerkowe) - kwasice
o
oddechowe
o
zatrucia
o
psychiatryczne

7
rodzaje zaburzeń świadomości
o
nagłe (NZK – nagłe zatrzymanie krążenia)
o
przemijające (padaczka, omdlenia, zespół MAS – zwężenie tętnic
szyjnych → niedotlenienie, hipoglikemia, leki)
o
długotrwałe (zatrucia i przyczyny metaboliczne)
ocena głębokości zaburzeń świadomości
o
zamroczenie – utrudniony kontakt, reakcja na proste polecenia
o
stan senności i stuporu – reakcja na głos, ból, brak wykonywania poleceń
o
płytka śpiączka – reakcja na ból, brak odruchu rzęskowego, słaba reakcja
na światło
o
głęboka śpiączka – brak reakcji na ból i innych odruchów, zaburzenia
oddychania
T: Kardiologia
11.10.2007
1. Niewydolność serca (NS) – stan, w którym następuje upośledzenie funkcji serca jako
pompy, powodujące zmniejszenie przepływu krwi w tkankach, nie pokrywające ich
potrzeb metabolicznych.
a) epidemiologia
⅔ przypadków to CHNS
6 – 10 % to osoby po 65 r.ż.
wśród chorych leczonych w szpitalu z powodu NS ok. 80% ma ponad 65 lat
b) etiologia
CHNS
nadciśnienie tętnicze
wady serca (głównie wady zastawek serca)
wady serca nabyte – zastawkowe:
o
przyczyny
gorączka reumatyczna (rzadko) – u dzieci występują bolące stawy
+ gorączka, które później skutkuje uszkodzenie serca
niedokrwienie (mięśnie zastawek są nieelastyczne – zastawki w
pozycji zamkniętej odginają się)
infekcje
choroby degeneracyjne
o
wady
stenoza (zwężenie)
niedomykalność
wady mieszane
kardiomiopatie
zaburzenia rytmu (może być przy ostrej NS)
zaciskające zapalnie osierdzia (rzadkie; osierdzie staje się sztywne – trudna
kurczliwość)
tamponada serca (może być przy ostrej NS)
8
zapalenie mięśnia sercowego
c) klasyfikacja NS
stary podział
o
ostra / przewlekła
o
lewokomorowa / prawokomorowa (która bardziej uszkodzona?)
o
skurczowa (częściej) / rozkurczowa (co jest zanurzone? skurcz czy
rozkurcz?)
klasyfikacja NYHA
klasa
charakterystyka
I
CHS bez ograniczenia aktywności fizycznej
II
CHS powoduje niewielkie ograniczenie aktywności fizycznej
III
CHS powoduje ograniczenie aktywności fizycznej
IV
CHS przy jakiejkolwiek aktywności fizycznej wywołuje
dyskomfort, objawy także w spoczynku
nowa klasyfikacja NS – AHA / ACC – 2001
stadium charakterystyka
A
duże ryzyko NS, ale bez ograniczonej CHS i bez objawów NS
B
ograniczona CHS, ale bez objawów NS
C
ograniczona CHS z obecnymi lub stwierdzonymi i w
przeszłości objawami NS
D
oporna na leczenie NS wymagająca szczególnych interwencji
d) diagnostyka
badanie podmiotowe
badanie przedmiotowe
badania dodatkowe
o
badania laboratoryjne (gosp. wodno – elektrolitowa, równowaga
kwasowo – zasadowa, kreatynina)
o
EKG i EKG wysiłkowe
o
badanie radiologiczne (RTG klatki piersiowej)
o
echo serca
o
badanie hemodynamiczne (pomiary ciśnień, koronarografia)
o
MNR (rezonans magnetyczny) / CT (tomografia komputerowa)
e) objawy
duszność wysiłkowa, napadowa nocna, orthopnoe
zmęczenie, zmniejszenie tolerancji wysiłku
obrzęki kończyn dolnych
powiększenie obwodu brzucha
incydenty zatorowe (skrzepliny)
poszerzenie żył szyjnych

9
f) obraz kliniczny NS
objawy niewydolności
lewokomorowej
objawy niewydolności
prawokomorowej
duszność
obrzęki ułożeniowe
othopnoe
anasarca (masywny obrzęk nóg)
kaszel
nadmierne wypełnienie żył szyjnych
wilgotne rzężenia w podstawy płuc
powiększona wątroba
tachykardia
objaw wątrobowo – szyjny (nacisk na
powiększoną wątrobę – widoczne
wypełnienie żył szyjnych
zaburzenia rytmu
nykturia
rytm cwałowy
płyn w jamach opłucnowych
g) leczenie – może być przyczynowe (koronaroplastyka, bajpasy) lub objawowe (leki
moczopędne)
niefarmakologiczne
o
edukacja chorych: ograniczenie podaży sodu i wody, kontrola masy ciała
o
aktywność fizyczna
farmakologiczne – leki moczopędne
specjalistyczne procedury inwazyjne
o
PTCA lub CABG
o
korekcja wad zastawkowych
o
mechaniczne wspomaganie krążenia
o
kardiowertery / defibrylatory
o
kwalifikacja do przeszczepu serca (wybrane przypadki)
o
w stanie terminalnym – opieka hospicyjna
Dysfunkcja skurczowa / rozkurczowa
skurczowa
o
zmniejszona EF
o
62% badanych z frakcją < 35 r.ż. nie miało objawów klinicznych
o
rokowanie z niską EF bez objawów klinicznych – złe!
rozkurczowa
o
objawy niewydolności podczas wysiłku i / lub w spoczynku przy
prawidłowym EF
o
cukrzyca z neuro – i nefropatią
Migotanie przedsionków
najczęstsza arytmia, 3% ludzi > 60 r.ż.
przyczyny
o
choroba wieńcowa
o
wady serca
o
nadciśnienie tętnicze
o
nadczynność tarczycy
o
alkohol
o
zaburzenia elektrolitowe

10
czynność serca niemiarowa!!!; deficyt tętna, brak efektywnego skurczu serca
objawy
o
uczucie kołatania serca
o
duszność
o
omdlenie
ryzyko zatoru!
2. Choroba niedokrwienna serca (CHNS) – deficyt tlenowy będący następstwem
dysproporcji pomiędzy zapotrzebowanie mięśnia sercowego na tlen a jego dostawą;
inaczej – za mało tlenu w stosunku do potrzeb
a) etiologia
blaszka miażdżycowa – zwęża naczynie i upośledza dostarczanie tlenu
kurcz mięśnia wieńcowego
inne przyczyny zapalne – zapalenia naczyń
anomalie wrodzone, tętniaki tętnic wieńcowych
materiał zatorowy
b) zapotrzebowanie na tlen zależy od:
częstotliwości rytmu sercowego
kurczliwości
napięcia ściany serca
RR
rozwiniętego krążenia obocznego
masy mięśnia sercowego
c) czynniki ryzyka
wiek i płeć (mężczyźni > 40 r.ż., kobiety po menopauzie)
cukrzyca
nadciśnienie tętnicze
otyłość
wywiad rodzinny
hiperlipidemia
palenie papierosów
d) klinika typowa: dławica piersiowa
charakterystyka bólu wieńcowego
ból !!! o charakterze uciskowym (dławienia)
zamostkowy
promieniujący do lewego barku, ramienia, żuchwy
uczucie duszności
reakcja na NTG (nitrogliceryna rozszerza naczynia = dotlenienie)
związek z wysiłkiem, stresem, po posiłku
inne objawy
o
nudności
o
poty
o
omdlenie
o
zmęczenie
e) odrębności przebiegu CHNS u chorych na cukrzycę
nieme kliniczne postacie CHNS
zespół wieńcowy
zmiany miażdżycowe podnasierdziowych tętnic wieńcowych

11
duże i liczne przewężenia w 3 lub 3 tętnicach wieńcowych
inaczej:
może nie boleć
dużo zwężeń w naczyniach
zmiany rozsiane
f) rozpoznanie
klinika
EKG spoczynkowe
EKG wysiłkowe
24h rejestracja zapisu EKG metodą Holtera
echokardiografia (pokazuje kurczliwość)
scyntygrafia (pokazuje które miejsca są lepiej ukrwione)
koronarografia
g) CHNS – podział
stabilna dławica piersiowa
niestabilna dławica piersiowa
zawał serca
kardiomiopatia niedokrwienna
zaburzenia rytmu
nagły zgon sercowy
h) różnicowanie CHNS
ostry zawał mięśnia sercowego
zapalenie osierdzia
zatorowość płucna
skurcz przełyku, przepuklina rozworu przełykowego
rozwarstwienie aorty
zapalenie trzustki
wrzód żołądka
neuralgia międzyżebrowa
stres
i) leczenie
niefarmakologiczne
o
dieta
o
wysiłek fizyczny
o
redukcja masy ciała
farmakologiczne
o
leki przeciwpłytkowe (np. aspiryna)
o
beta – blokery (przedłuża życie; może dać bradykardię)
o
ACI inhibitory (na nadciśnienie tętnicze, zapobiega przebudowie mięśnia
sercowego)
o
statyny
o
azotany (do zredukowania bólu)
inwazyjne
o
PTCA + stenty (koronaroplastyka)
o
CABG (na otartym sercu)
3. Ostre zespoły wieńcowe
dusznica bolesna niestabilna
zawał mięśnia sercowego

12
a) podział
z uniesieniem odcinka ST
bez uniesienia odcinka ST
b) ostre zespoły wieńcowe
klinika – objawy
o
ból w klatce piersiowej pow. 30 min!
o
promieniujący
o
nie ustępuje po NTG
o
duszność – objawy niewydolności krążenia
o
obfite poty
o
zawroty głowy
o
niskie RR
o
zaburzenia rytmu
o
nietypowe objawy, np. bóle brzucha
o
bezobjawowe (np. jak w cukrzycy)
zmiany w zapisie EKG
wskaźniki biochemiczne
4. Zawał serca
a) badania dodatkowe
EKG – rozpoznanie, umiejscowienie, śledzenie ewolucji zawału
badania biochemiczne, m.in. swoiste markery – troponina I i T (mioglobina)
b) powikłania
zaburzenia rytmu i / lub przewodnictwa
wstrząs kardiogenny
ostra NLK (niewydolność lewej komory)
ostra niedomykalność zastawki dwudzielnej
pęknięcie przegrody międzykomorowej
pęknięcie ściany serca
zespół pozawałowy Dresslera (jałowe zapalenie osierdzia, opłucnej)
tętniak pozawałowy
powikłania zakrzepowo – zatorowe
nagła śmierć sercowa
c) leczenie – faza szpitalna lub przedszpitalna
unieruchomienie chorego
NTG (podjęzykowo, wziewnie)
aspiryna
leki p – bólowe (morfina)
tlen
beta – blokery
rehabilitacja (już po 48 h)
d) objawy uboczne
udar krwotoczny – ryzyko 1%, największe ryzyko – I dzień (krwotok
śródczaszkowy)
przebyty udar krwotoczny + niedokrwienny
przetoki tętniczo – żylne
13
nadciśnienie tętnicze
wiek > 75 lat
płeć żeńska
hipotonia
reakcje alergiczne
EKG
P – krew dopłynęła do przedsionka
QRS – pobudzenie do mięśniówki komór
T – repolaryzacja
rytm zatokowy – przed QRS jest załamek P
rytm miarowy – taka sama odległość między zapisami
dusznica Prinzmetala – skurcz mięśnia przytykający na chwilę naczynie – podobny zapis do
zawału
T: Pulmonologia
12.10.2007
1. Jakie objawy towarzyszą w chorobach pulmonologicznych?
a) duszność
b) kaszel
c) krwioplucie
d) ból w klatce piersiowej
e) inne: paznokcie w kształcie szkiełek od zegara, sinica
2. Badania diagnostyczne
a) RTG klatki piersiowej
b) TK i NMR
c) spirometria (ocena gazów oddechowych)
d) bronchoskopia (badanie inwazyjne drzewa oskrzelowego)
e) badanie laboratoryjne (gazometria)
3. Astma oskrzelowa – przewlekły stan zapalny dróg oddechowych; występuje napadowo,
całkowicie bądź częściowo odwracalna obturacja dróg oddechowych wywołana skurczem
oskrzeli z powodu ich nadwrażliwości z towarzyszącą nadmierną sekrecją gęstej
wydzieliny i obrzękiem ściany oskrzela
a) epidemiologia
5 – 10 % populacji
zwiększa się zapadalność i stan ciężkości
b) objawy
świszczący oddech
duszność (okresowa; po wysiłku)
uczucie ucisku w klatce piersiowej

14
napadowy kaszel w nocy i nad ranem
objawy związane z rozlanym ograniczeniem przepływu powietrza,
przynajmniej częściowo
badanie fizykalne – prawidłowe lub cechy obturacji oskrzeli
spirometria
c) klasyfikacja etiologiczna astmy
atopowa (zewnątrzpochodna)
nieatopowa (wewnątrzpochodna)
atopia – genetycznie uwarunkowania predyspozycyjne do reakcji na pospolite
alergeny wziewne przebiegającej z udziałem IgE
d) czynniki wywołujące zaostrzenia astmy
alergeny
infekcje wirusowe
czynniki zawodowe
wysiłek i hyperwentylacja
niska waga urodzeniowa, dieta
palenie tytoniu
e) leczenie
zapobiegawcze – systematyczne leczenie, unikanie czynników wyzwalających
edukacja chorego – stosowanie prawidłowych leków wziewnych
(monitorowanie własnego stanu)
wczesne rozpoznawania zaostrzenia
leki
o
kortykosteroidy (wziewne i doustne)
o
długo – i krótkodziałające β
2
mimetyki
o
leki antycholinergiczne
o
Teofilina o przedłużonym działaniu
4. Przewlekła obturacyjna choroba płuc (POCHP) – częściowo odwracalne ograniczenie
przepływu w drogach oddechowych, ma charakter postępujący i jest związany z
nieprawidłową odpowiedzią zapalną płuc na szkodliwe pyły, gazy.
prosty przewlekły nieżyt oskrzeli
przewlekłe spastyczne zapalenie oskrzeli
rozedma płuc – zniszczenie ścian pęcherzyków płucnych, są rozdęte i prowadzą do
zwężenia dróg oddechowych
a) epidemiologia
20 % osób palących papierosy
IV przyczyna zgonów na świecie
b) rozpoznanie
spirometria
testy odwracalności skurczu oskrzela
RTG klatki piersiowej
c) przebieg – kaszel i odpluwanie przez większość dni w ciągu co najmniej 3 miesiące
przez kolejne 2 lata
d) czynniki ryzyka
czynne i bierne palenie
zanieczyszczone powietrze
czynniki zawodowe
infekcje
15
czynniki genetyczne
kobiety > 50 r.ż.
palenie od kilkudziesięciu lat
od wielu lat kaszel i skąpa plwocina
nasilająca się duszność wysiłkowa
częste infekcje dróg oddechowych
e) objawy
sinica
przyspieszenie i spłycony oddech
wydech przez zwężone usta
uruchomienie dodatkowych mięśni oddechowych
wdechowe ustawienie klatki piersiowej
poziome ustawienie żeber
obniżenie ruchomości dolnych granic płuc
odgłos opukowy bębenkowy
f) typy
A – różowy sapiący
B – siny obrzęknięty
dominuje rozedma płuc
dominuje zapalenie oskrzeli
prawidłowe zabarwienie skóry
sinica centralna
duża duszność
niewielka duszność
utrata masy ciała
nadwaga
hematokryt prawidłowy
hematokryt nieprawidłowy
hipoksemia
g) leczenie – w zależności od stopnia ciężkości!
zaprzestanie palenia – unikanie innych czynników
terapie wziewne
leki rozkurczające oskrzela: bronchodilatory, β
2
mimetyki, antycholinergiczne
pochodne aminofiliny i teofiliny
kortykosteroidy wziewne i doustne
antybiotykoterapia
terapia tlenowa
5. Różnice między astmą a POCHP
Astma
POCHP
zapalenie
zapalenie
limfocyty T CD4
limfocyty T CD8
eozynofile
makrofagi, neutrofile
odwracalność zaburzeń przepływu
powietrza
nieodwracalność zaburzeń przepływu
powietrza

16
T: Endokrynologia
1. Guzy przysadki
a) hormon wzrostu – akromegalia
b) ACTH – choroba Cushinga
2. Hormon wzrostu
a) nadmiar
gigantyzm
akromegalia – nadmiar hormonu wzrostu po zakończeniu wzrastania
o
objawy
powiększenie rysów twarzy (powiększona żuchwa, wyraźne guzy
czaszkowe)
powiększenie dłoni i stóp
powiększenie języka, rozejście się zębów („mowa kluskowata”)
splanchomegalia – powiększenie narządów wewnętrznych
bóle głowy, nadciśnienie tętnicze (napadowe)
upośledzone widzenie – ograniczenie pola widzenia doskroniowo
zespól cieśni nadgarstka – drętwienie i bóle ręki w zakresie
unerwienia nerwu pośrodkowego
↑ potliwości, nadmierne owłosienie ciała
w 60 % upośledzona tolerancja węglowodanów
wtórny brak miesiączki
o
rozpoznanie
↑ GH – wykonać profil dobowy
RTG czaszki
KT głowy w celu sprawdzenia powiększenia siodła tureckiego
(obecność gruczolaka)
o
leczenie
farmakoterapia
chirurgia
radioterapia
b) niedobór - niskorosłość
3. Tarczyca
a) budowa gruczołu tarczowego
makroskopowo
o
płat prawy
o
płat lewy
o
węzina
mikroskopowo: budowa zrazikowa
poniżej chrząstki tarczowatej
b) funkcje gruczołu tarczowego
pobudza przemianę materii w organizmie
pobudza wzrost i rozwój płodu
warunkuje prawidłowy stan OUN (apatia / pobudzenie)
zmniejszenie kurczliwości mięśni
pobudza przemianę wapnia i fosforu
hamuje syntezę glikogenu, niekiedy białek

17
uwrażliwienie serca na działanie adrenaliny i noradrenaliny (ryzyko
tachykardii i migotania przedsionków w nadczynności)
c) badanie gruczołu tarczowego
oglądanie – zniekształcenie symetrii szyi
badanie palpacyjne – spoistość, guzki
osłuchiwanie – szmer naczyniowy w nadczynności tarczycy
RTG – objawy przesunięcia tarczycy
USG – ocena strukturalna miąższu, stwierdzenie obecności guzków
scyntygrafia
d) zaburzenia tarczycy
Niedoczynność (↑ TSH)
Nadczynność (↓ TSH)
pierwotna:
wrodzona
nabyta
Choroba Gravesa - Basedova
wtórna (przysadkowa)
Wole – powiększenie tarczycy
miąższowe
guzkowe
e) nadczynność tarczycy
↓↓ TSH ↑↑T
3
i T
4
etiologia
o
pochodzenie autoimmunologiczne (przeciwciała przeciw receptorom
TSH) – choroba Gravesa – Basedova; może przebiegać:
z wolem miąższowym
z wolem guzkowym
bez wola
w 40 % przebiega z wytrzeszczem
o
autonomiczne wole wieloguzkowe
o
nadczynny gruczolak autonomiczny
o
jatrogenna
objawy
o
triada Basedowa: wole, wytrzeszcz, tachykardia
o
wole, często z charakterystycznym szmerem naczyniowym
o
wytrzeszcz i obrzęk przedgoleniowy (mogą wystąpić też jako
samodzielne choroby)
o
niepokój, pobudzenie, drżenie rąk, bezsenność
o
tachykardia, dodatkowe skurcze, migotanie przedsionków
o
skóra: ciepła, wilgotna, delikatna
o
nietolerancja ciepła: ↑ potliwości, stany podgorączkowe
o
↓ masy ciała, hiperglikemia (↑ poziomu przemiany materii)
o
biegunki
o
miopatia: osłabienie siły mięśni
diagnostyka – badanie fizykalne
o
wole miąższowe
o
wilgotne ciepłe, dłonie
o
aksamitna skóra

18
o
tachykardia
o
zaburzenia rytmu
o
drżenia drobnofaliste
o
↑ RR z duża amplitudą ciśnień
leczenie
o
tyreostatyki – hamowanie syntezy T
3
i T
4
(Metizol, Propycil)
o
β blokery
o
w trakcie terapii kontrola:
morfologii
holestazy
o
chirurgia – wskazania
niepowodzenie farmakoterapii
duże wole
objawy uciskowe
przed zapobieganiem należy osiągnąć stan eutyreozy!
o
radiojodoterapia
po wstępnej ocenie radiojodochwytności tarczycy
nawrót nadczynności po strumektomii
f) niedoczynność tarczycy
↑↑ TSH ↓↓T
3
i T
4
wrodzona
o
etiologia
agenezja tarczycy, zaburzenia rozwoju tarczycy
zapalenie tarczycy
jatrogenna
niedobór jodu
rzadko wtórna z powodu niedoboru TSH
o
objawy, np.
przedłużona żółtaczka noworodków
niechęć
nabyta
o
etiologia
autoimmunologiczna (choroba Hashimoto)
patogenna (np. po lekach, radiojodoterapii)
o
klinika
przyrost masy ciała
uczucie zimna
męczenie
spowolnienie
zaparcia
zaburzenia miesiączkowania
sucha skóra
objaw „brudnych łokci i kolan”
obrzęk śluzakowaty
szorstki, niski głos
bradykardia
niewydolność krążenia
łamliwe, kruche włosy
spowolnienie, apatia, senność
o
leczenie – preparaty lewotyroksyny (T
4
) – najlepiej na czczo

19
g) inne choroby tarczycy
rak tarczycy
zapalenie tarczycy
4. Nadnercza
a) warstwy
kłębkowata – aldosteron
pasmowata – kortyzol, kortykosteron
siateczkowata - androgeny
b) glikokortykosteroidy
↑ poziom glukozy
gosp. tłuszczowa – hiperlipidemia, ↑ lioliza
nasilenie osteoporozy
działanie przeciwalergiczne, immunosupresyjne, ↑ skłonność do zakażeń
↑ liczby erytrocytów i płytek krwi - ↑ ryzyko zakrzepów
niewielkie działanie moczopędne
c) nadczynność nadnerczy – zespół Cushinga
egzogenna – długotrwałe stosowanie glikokortykosteroidów
endogenna
etiologia
o
gruczolak lub rak
o
jatrogenny
o
zespół paranowotworów
klinika
o
osłabienie
o
apatia
o
rozdrażnienie
o
otyłość (tułów, twarz, kark)
o
skóra czerwona, skłonna do trądziku
o
ciemnoczerwone rozstępy skórne
o
hirsutyzm
o
↑ RR
o
obrzęki
o
osteoporoza
o
zaburzenia gosp. węglowodanowej
o
twarz „księżyc w pełni”
o
szczupłe kończyny
o
hipercholesterolemia
o
osłabienie siły mięśniowej
rozpoznanie
o
klinika
o
wzrost stężenia kortyzolu w surowicy
o
↑ wydalania kortykosteroidów z moczem
leczenie
o
farmakologiczne – Ketokonazol, Aminoglutetymid
o
zabiegowe
usunięcie nadnerczy
usunięcie przysadki mózgowej (ośrodkowy zespół Cushinga)

20
d) niedoczynność nadnerczy – choroba Addisona
autoimmunologia
hiperaldosteronizm pierwotny
o
etiologia
gruczolak
przerost
rzadko rak
o
objawy
osłabienie mięśni
parestezje
tężyczka
poliuria, polidypsja (nadmierne picie)
↑ RR
zaburzenia gosp. węglowodanowej
zasadowica metaboliczna
hipokaliemia
pheochromocytoma (guz) – objawy
o
napadowe bóle głowy
o
kołatanie serca
o
bóle brzucha
o
↑ RR stałe lub w czasie napadu
o
chudnięcie
o
↑ glikemii
T: Hematologia
1. Badania krwi
a) morfologia (na czczo)
b) rozmaz (płytki)
c) retikulocyty
d) Fe
e) TIBC (zdolność magazynowania żelaza)
f) badanie szpiku
2. Niedokrwistość – zmniejszenie liczby krwinek czerwonych, hemoglobiny i / lub
hematokrytu przy prawidłowej objętości krwi.
podział może być ze względu na MCV i MCH lub ze względu na przyczynę
a) klinika
osłabienie
kołatanie serca
duszność
bladość
krążenie hiperkinetyczne
b) diagnostyka
morfologia
rozmaz krwi obwodowej
retikulocyty

21
OB
kreatynina
bilirubina
IDH
Fe + TIBC
krew utajona w stolcu
gastroskopia
mielogram (oglądanie szpiku)
c) etiologia
hemolityczna
pokrwotoczna
w mocznicy
w niedoczynności tarczycy
niewydolność szpiku
d) podział
niedobarwliwa (obniżone MCH)
o
z niedoboru żelaza
niedokrwistość mikrocytarna hipochromiczna
objawy
− zajady
− zniszczone paznokcie
− zapalenie błon śluzowych języka
− osłabienie
− duszność
− męczliwość
o
w przebiegu zapalenia, zakażeń
normochromiczna (prawidłowe MCH)
nadbarwliwa
o
niedobór wit. B
12
i kwasu foliowego
niedokrwistość makrocytarna hiperchromiczna
objawy
− żółtawe zabarwienie skóry
− język wygładzony, czerwony
Niedokrwistość pochodzenia nerkowego – PNN
normochromiczna
normocytowa
zmniejszona ilość retikulocytów (niedobór erytropoetyny)
Wyszukiwarka
Podobne podstrony:
Chorobotwórczość i klinika wybranych chorób infekcyjnych wirusowych, wykłady PMWSZ w Opolu - Pielęgn
Klinika Alergologii i Chorób Wewnętrznych, umb rok 3, rok III, materiały, interna
Czy rekrutacja pracowników za pomocą Internetu jest
do kolokwium interna
internetoholizm prezentacja na slajdach
Zasady komunikacji internetowej Martens
Osteoporaza diag i lecz podsumow interna 2008
Internet1
Aplikacje internetowe Kopia
Participation in international trade
28 Subkultury medialne i internetowe
interna nienowotworowe choroby jelit
społecznosci internetowe
Us ugi internetu dla LTK i SRK
więcej podobnych podstron