
Ocena stanu odżywienia
W ocenie stanu odżywienia wykorzystuje
się cztery podstawowe metody:
wywiad żywieniowy
badania ogólnolekarskie
badania biochemiczne
badania antropometryczne

Ocena stanu odżywienia
Wywiad żywieniowy:
Określenie:
częstotliwości spożycia produktów,
liczby i rozkładu posiłków
preferencji żywieniowych.
ocenie badanych posiłków w porównaniu
z obowiązującymi zaleceniami i normami
(Biernat J., 2009).

Ocena stanu odżywienia
Badania ogólnolekarskie
wykrycie klinicznych oznak niedoborów
pokarmowych.
obserwacji zewnętrznych powierzchni ciała takich jak: włosy,
skóra, język, zęby, paznokcie
Objawy mogą być niejednoznaczne, co może utrudniać ocenę dlatego
też warto przeprowadzić wywiad na temat chorób w rodzinie,
sytuacji społecznej, stosowania używek lub diet

OKRESY ONTOGENEZY CZŁOWIEKA
I. OKRES PRENATALNY (śródmaciczny)
faza zarodkowa (od zapłodnienia do końca 8 tygodnia)
faza płodowa (od 9 do 40 tygodnia życia płodowego)
II. OKRES POSTNATALNY (pozamaciczny)
Podokresy :
noworodkowy
pierwsze 28 dni życia
niemowlęcy
do końca 1 roku życia
wczesnego dzieciństwa
2-3 rok życia
(poniemowlęcy)
przedszkolny
4-6 rok życia
szkolny
7-15 rok życia
młodzieńczy
16-20 rok życia
dojrzałości
20/25-40/45 rok życia
starzenia się
od 40/50 roku życia

OKRES NOWORODKOWY
trwa przez pierwszy miesiąc życia
jest to okres adaptacji do nowego środowiska
przeciętna masa ciała donoszonych noworodków wynosi
3500g (2500g-4500g), a długość 50 cm, zwykle ♀ dłuższe
i cięższe niż ♂
proporcje ciała:
duża głowa (obwód głowy większy od obwodu
klatki piersiowej o 1-2 cm),
krótka szyja
brzuch wysklepiony powyżej kl. piersiowej
fizjologiczne:
m.c., żółtaczka, odpadnięcie pępowiny,
odruchy bezwarunkowe

OKRES NIEMOWLĘCY
trwa do końca 12 miesiąca życia
charakteryzuje się:
wybitnym tempem wzrastania (zwiększenie długości
o około 50%)
przyrostem masy ciał (około 3 krotnym)
rozwojem motoryki
przyjęciem postawy pionowej pod koniec trwania
pojawianiem się pierwszych zębów mlecznych

OKRES PONIEMOWLĘCY
obejmuje 2 i 3 rok życia
następuje w tym czasie:
zwolnienie tempa wzrastania do 8 -10cm/rok
rozwój czynności motorycznych
doskonalenie chodzenia
doskonalenie porozumiewania się z otoczeniem
opanowanie kontrolowanego oddawania moczu i kału
smuklenie sylwetki ciała i zwiększenie masy
mięśniowej

OKRES PRZEDSZKOLNY
obejmuje wiek między 3 a 7 r.ż.
charakteryzuje się zmianą proporcji ciała
i zaznaczaniem się dymorfizmu płciowego
w niektórych cechach somatycznych
spowolnienie wzrastania do 8-6 cm/rok
intensywny rozwój układu mięśniowego
i nerwowego oraz narządów ruchu
intensywny
rozwój motoryczny

OKRES SZKOLNY
I.
Okres wczesnoszkolny
od 7 do 10 roku życia
zwolnienie tempa wzrastania 5-6cm/rok
zwiększenie sprawności ruchowej i siły mięśniowej
rozwój uzębienia stałego
II.
Okres pokwitania
wiek pokwitania u dziewczynek 10 - 12 r.ż.,
u chłopców 12 - 14 r.ż.
oceny dojrzewania płciowego dokonuje się na podstawie
5-stopniowej skali Tannera
występują charakterystyczne objawy neurowegetatywne

TREND SEKULARNY
to tendencje zmian zachodzących między pokoleniami,
obejmujące zmiany w
pod wpływem rozwoju
obejmuje trzy wątki:
Zmianę kolejności etapów rozwoju (np.:
wyrzynania się zębów stałych)
Retardacje procesów starzenia (procesów
inwolucyjnych).
Akceleracje rozwoju (przyspieszenie rozwoju i
dojrzewania), jest zjawiskiem ostatnich dziesięcioleci
XX wieku.( m.in. wcześniejsze ząbkowanie,
intensywniejszy przyrost wysokości i wagi ciała,
wcześniejsze dojrzewanie płciowe)

Badania przesiewowe
Badania bilansowe
są to badania przesiewowe, przeprowadzane w całej
populacji i obejmują wszystkie dzieci w danej grupie
wiekowej.
Ich zadaniem jest ocena stanu zdrowia dzieci, wczesne
wykrywanie chorób często występujących; wychwycenie
dzieci podejrzanych o patologie, wymagających obserwacji
lub diagnostyki
Przeprowadzane są w wieku 0, 2, 4, 6, 10, 14 i 18 lat

Badania przesiewowe
Bilans 0
związany jest z poszukiwaniem patologii
związanych z okresem ciąży, porodu oraz adaptacji do życia
zewnątrzłonowego.
Przeprowadzane jest na oddziale noworodkowym, obejmuje :
ocenę noworodka wg skali Apgar,
test na fenyloketonurię,
badanie poziomu TSH,
test na mukowiscydozę
ocenę neurologiczną,
pomiar masy i długości ciała, obwodu głowy i klatki
piersiowej.

Badania przesiewowe
Bilans dwulatka
służy do oceny prawidłowości
rozwoju psychomotorycznego i fizycznego.
Należy do niego:
wywiad z matką (m.in. odnośnie wzroku i słuchu
dziecka),
ocena:
-
postawy,
-
zdolności psychomotorycznych,
-
zdolności manualnych,
-
rozumienia poleceń,
-
mowy dziecka (powinno mówić pojedyncze słowa, czasami
proste zdania),
-
uzębienia,
Badanie ogólne, badanie obecności jąder w mosznie, prawidłowości
ujścia cewki moczowej, szukanie stulejki.

Badania przesiewowe
Bilans czterolatka
badanie okulistyczne
badanie stomatologiczne
ocenę rozwoju psychicznego i fizycznego dziecka,
(sprawności chodu i biegu, samodzielności
w jedzeniu, sygnalizowania i kontroli czynności
fizjologicznych,)
badanie słuchu oraz badanie wszystkich narządów

Badania przesiewowe
Bilans sześciolatka
przeprowadzany jest przez
pediatrę, pedagoga i psychologa, w celu dokonania oceny
tzw. „gotowości szkolnej” .
Pedagog wydaje opinię na temat zdolności do nauki, a
psycholog - ocenę dojrzałości intelektualnej. Ocenia się
również możliwość i zakres zajęć ruchowych w szkole.
Jeżeli dziecko wykazuje zaburzenia, np. nerwice, posyłane
jest do szkoły o rok później. Jeżeli zaburzenia są
nieznaczne, prowadzi się zajęcia wyrównawcze.

Badania przesiewowe
Bilans dziesięciolatka
przeprowadzany jest przez
pediatrę i ortopedę, gdyż skok wzrostowy ujawnia liczne
wady postawy rzutujące na dalszy rozwój (ocena
wstępnej fazy dojrzewania).
Najczęstsze z nich to skrzywienia kręgosłupa, asymetria
barków, łopatek oraz płaskostopie.
W zależności od wyników badania kwalifikuje się dzieci
do grup ćwiczeń na w–f.

Badania przesiewowe
Bilans czternastolatka/gimnazjalisty
pozwala na
ocenę przebiegu pokwitania i wychwycenie ewentualnych
endokrynopatii.
W 2 -ej klasie gimnazjum wykonuje się zdjęcie rtg klatki
piersiowej, pomiar ciśnienia tętniczego, morfologię krwi,
analizę moczu, oraz kontrolę ostrości wzroku.
Bilans osiemnastolatka
?
polega m.in. na ocenie dojrzałości do życia zawodowego i
rodzinnego. Informacje na temat zdrowia przekazuje się
badanemu.

Ocena stanu odżywienia
Badania biochemiczne
oceniające stan odżywienia białkowego
oceniające stan odżywienia witaminowego
i mineralnego
oceniające gospodarkę lipidową
organizmu.
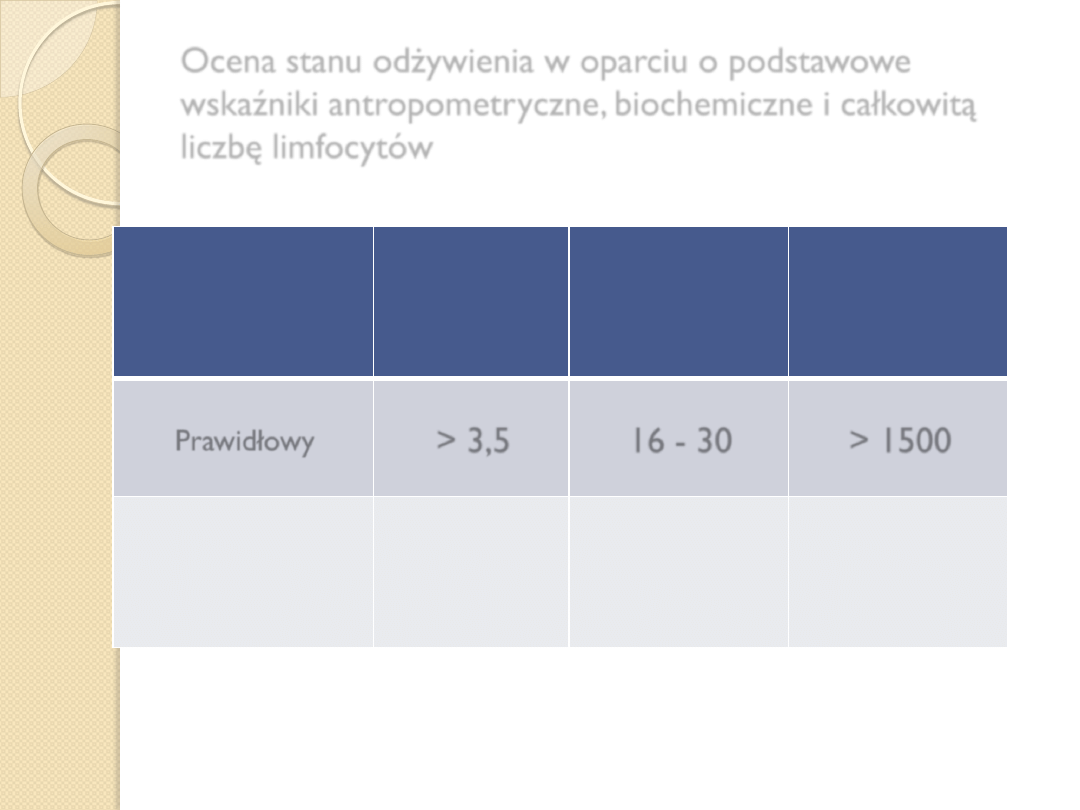
Stan
odżywienia
Albuminy
(g/d)
Prealbuminy
(mg/dl)
CLL w 1mm
3
krwi
Prawidłowy
> 3,5
16 - 30
> 1500
Niedożywienie:
Lekkie
Umiarkowane
Ciężkie
3,1-3,4
2,5-3,0
< 2,5
10-15
5-9
< 5
1200-1499
800-1199
< 800
Ocena stanu odżywienia w oparciu o podstawowe
wskaźniki antropometryczne, biochemiczne i całkowitą
liczbę limfocytów

Ocena stanu odżywienia
Badania antropometryczne
A. pomiary oceniające rozmiary ciała i stopień rozwoju
fizycznego:
1.
tabele norm
2.
siatki centylowe
3.
wskaźniki proporcji:
o
BMI
o
Wskaźnik Cole’a
o
wskaźnik Queteleta
4.
morfogramy
B.
pomiary składu ciała
◦
Wskaźnik WHR
◦
impedancja

Ocena stanu odżywienia
Body mass index
stosunek masy ciała
w kilogramach
do drugiej
potęgi liczby wyrażającej wzrost
w metrach
BMI
=
m.c
(kg)
/
wzrost
(m)
2
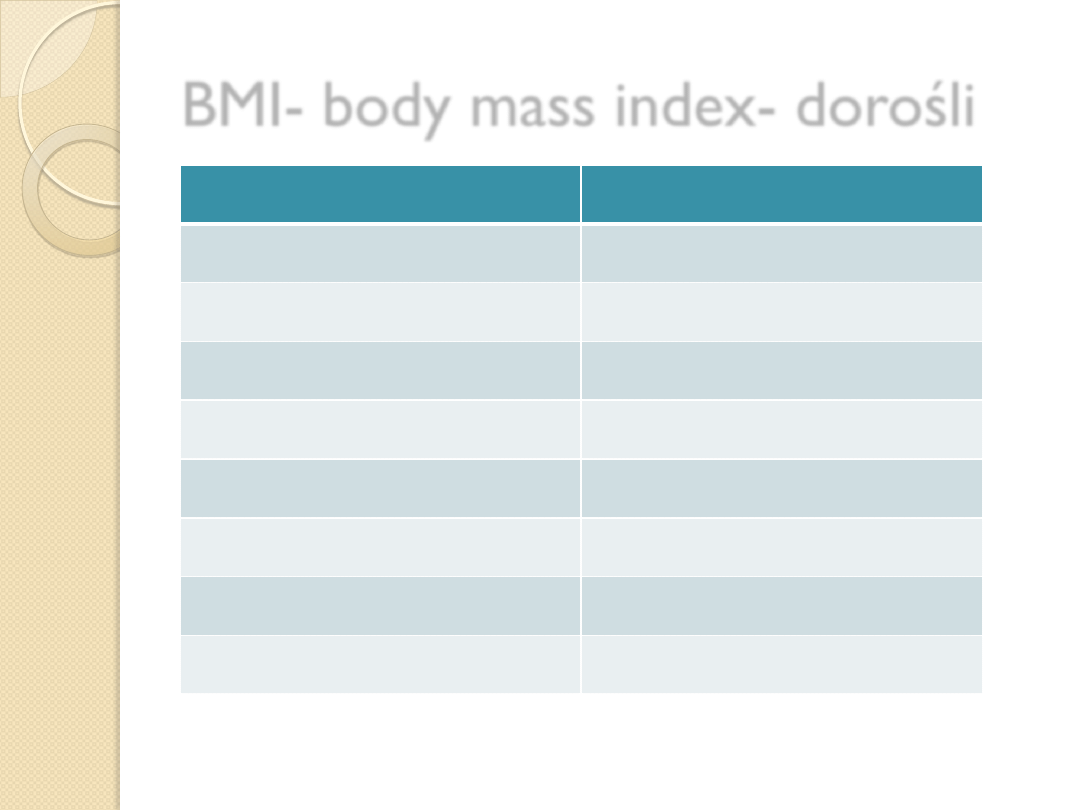
BMI- body mass index- dorośli
kategoria
BMI
wyniszczenie
<16,0
wychudzenie
16,0-16,9
niedowaga
17,0-18,5
norma
18,5-24,9
nadwaga
25-29,9
Otyłość I st
30,0-34,9
Otyłość II st
35,0-39,9
Otyłość III - skrajna
>40,0
WHO -2009
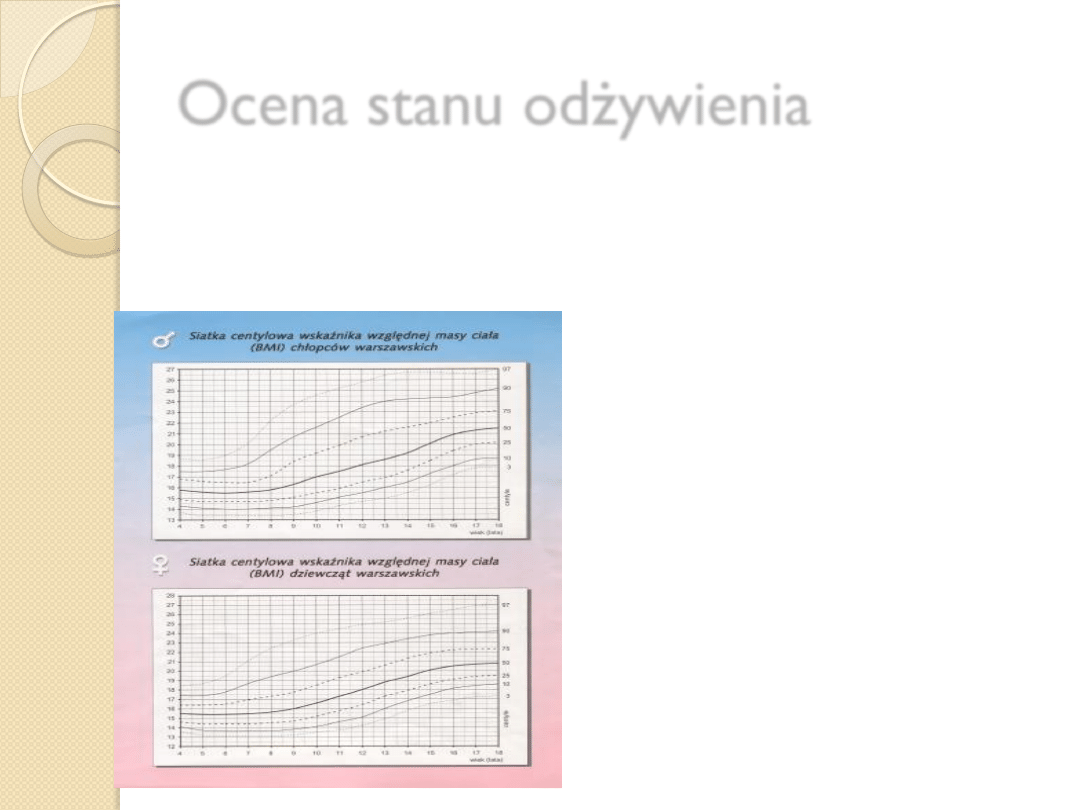
Ocena stanu odżywienia
BMI- body mass index- dzieci
U dzieci i młodzieży BMI:
> 97 centyla - otyłość
90-97 centyl – nadwaga
90-10 centyl – norma
>10 centyla – niedowaga
>3 centyla - wychudzenie

Ocena stanu odżywienia
Wskaźnik Cole’a
Odniesienie wartości wskaźnika BMI do danych
populacyjnych
◦
wyrażający stosunek ilorazu aktualnej masy ciała pacjenta i
kwadratu aktualnej jego wysokości (BMI aktualne) do należnej
masy ciała oraz kwadratu należnej wysokości (BMI należne)
◦
BMI aktualne /BMI należne x100%

Wskaźnik Cole'a
> 110%
nadmierne odżywienie
90%-110%
norma
85%-90%
nieznaczne niedożywienie
75%-85%
niedożywienia
< 75%
głębokie niedożywienie

Ocena stanu odżywienia
Wskaźnik Quteleta (WQ),
- druga połowy XIX wieku.
Masa ciała wyrażona w procencie
wysokości
WQ= 100×M/L,
gdzie: M – masa ciała pacjenta w gramach i L – jego
wysokość wyrażona w centymetrach
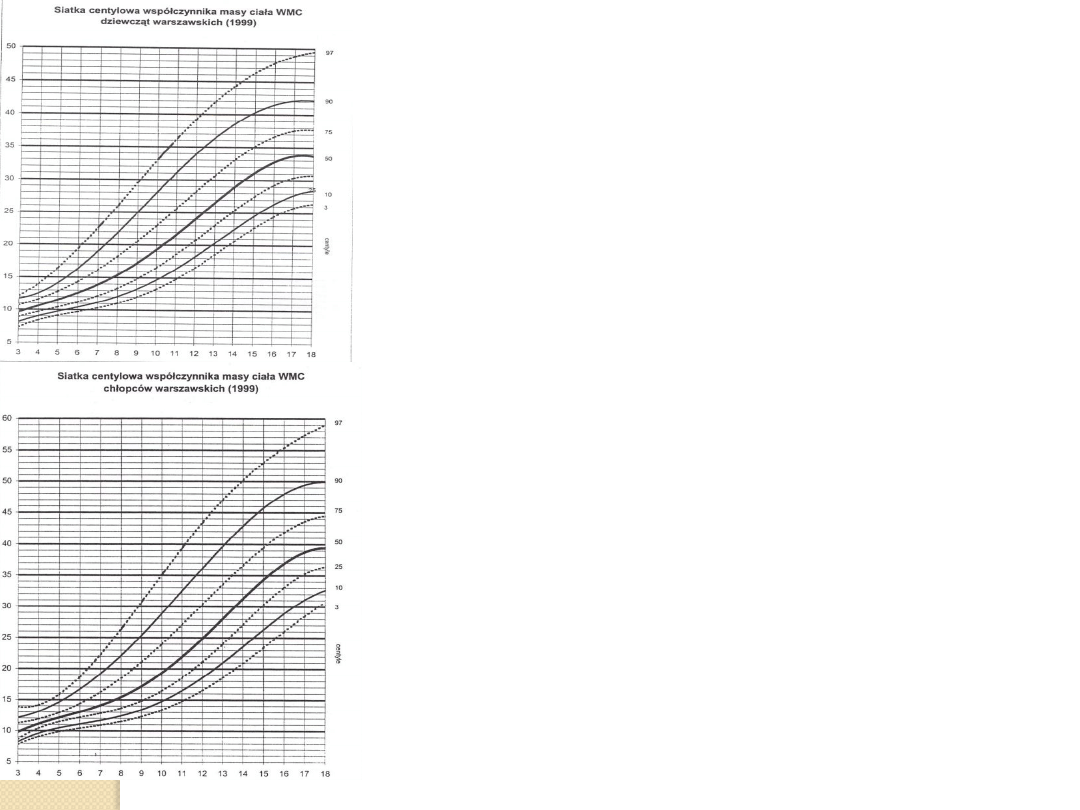
WMC –
wskaźnik masy ciała
WMC = M
1,425
x 71,84/L
1,275
wg Książyka w oparciu o tabele średnich
arytmetycznych i odchyleń standardowych
dla dzieci opracowane przez Palczewską
M= masa ciała w kg,
L= wzrost w cm

Ocena stanu odżywienia
w ciele człowieka można wyróżnić:
masę tkanki tłuszczowej
masę beztłuszczową (mięśnie, kości)
Pomiar składu ciała:
◦
Wskaźnik WHR
◦
Obwód ramienia
◦
Pomiar fałdu naramiennego
◦
Impedancja

Ocena stanu odżywienia
wskaźnika WHR.
◦
Stosunek obwodu talii do obwodu bioder.
◦
Na jego podstawie wyróżnia się dwa typy otyłości
androidalną,
centralną, brzuszną lub typu „jabłko”;
WHR >0,8 dla kobiet, WHR>1 dla mężczyzn
ginoidalną,
zwaną też pośladkowo-udową, obwodową
lub typu „gruszka”
WHR < 0,8 dla kobiet, WHR <1 dla mężczyzn

Ocena stanu odżywienia
Na beztłuszczową masę ciała składają się
mięśnie szkieletowe i pozaszkieletowe,
inne tkanki, a także kości.
Ze względu na skład mięśni, w którym dominuje białko,
ocena tkanki mięśniowej określa stan odżywienia
białkowego organizmu.

Ocena stanu odżywienia
Najpopularniejszymi wskaźnikami są:
Obwód ramienia – pomiaru dokonuje się na
lewym ramieniu,
Obwód mięśni ramienia
◦
= obwód ramienia – 3,14 x grubość fałdu skórno–
tłuszczowego

Ocena stanu odżywienia
Najpopularniejszymi wskaźnikami są:
1)Grubość fałdu skórno-tłuszczowego na łopatce
–
mierzymy na plecach poniżej dolnego kąta łopatki,
2) Grubość fałdu skórno-tłuszczowego na
ramieniu – mierzymy z tyłu ramienia-nad mięśniem
trójgłowym ramienia, - pionowo w połowie długości
ramienia.
3) Grubość fałdu skórno-tłuszczowego na
brzuchu – mierzymy na poziomie pępka, w ½
odległości między pępkiem a kolcem biodrowym
przednim górnym- ukośnie.
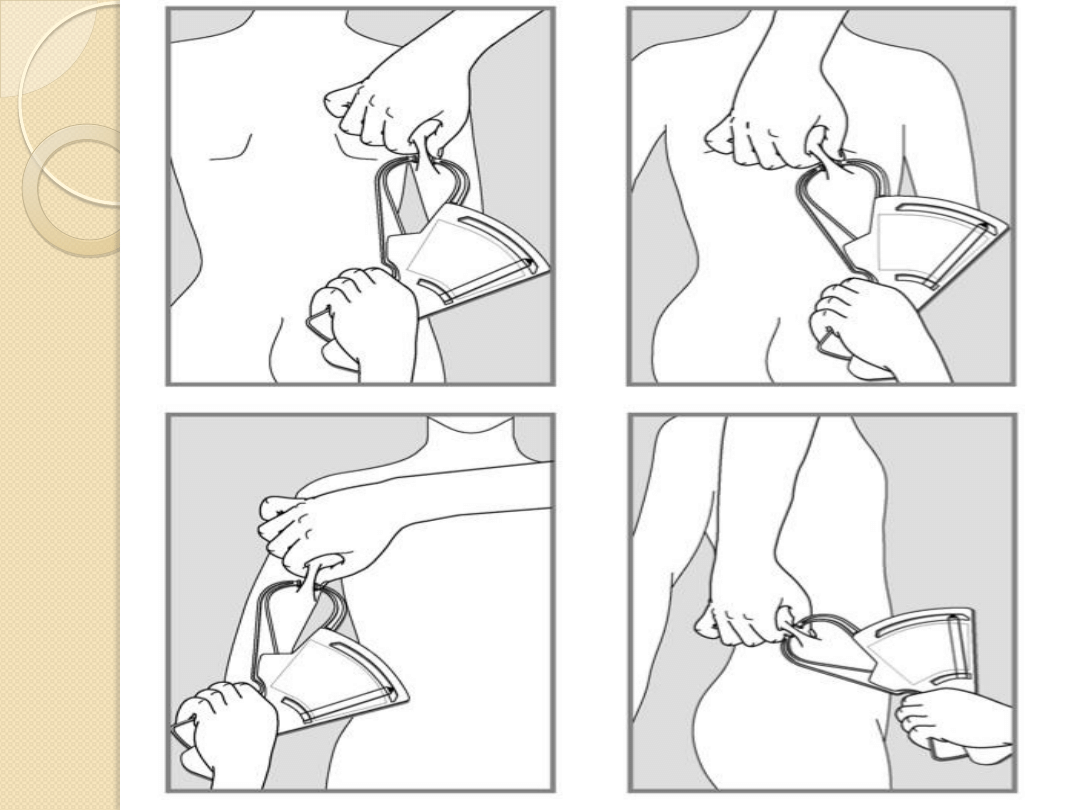

Ocena stanu odżywienia
Impedancja
Elementy pomiaru:
◦
tkanka tłuszczowa: (m-15-18 %, k-16-20 %)
◦
masa beztłuszczowa (m-80-85 %, k-78-80 %)
◦
kąt fazowy alfa (m-6 – 8, k- 6 – 7)
◦
masa wodna całkowitej (m-65%, k-62%)

Zapotrzebowanie kaloryczne =
masa ciała kg x współczynnik zapotrzebowania
kalorycznego
Wiek
Współczynnik zapotrzebowania
kalorycznego
1 mż
130
2 - 3 mż
120
II kwartał
115
III kwartał
110
IV kwartał
105
Żywienie noworodka i niemowlęcia

Żywienie noworodka i niemowlęcia
Ocena przyrostu masy ciała:
Okres noworodkowy: ok. 20 g/ dobę;
1 – 5 m. ż. - 700 g/miesiąc;
6 – 12 m. ż. - 500 g/miesiąc;
2 – 9 r. ż. - 2 kg/rok;
Obliczanie przeciętnej należnej masy ciała:
3 – 12 m. ż. = wiek (mies.) + 9 / 2
1 – 6 r.ż. = wiek (lata) x 2 + 8
<10 dnia życia – ubytek m.c. do 10 %, następnie wyrównuje m. ciała,
4- 5 m. ż .- 2x m.c. urodzeniowa
11 – 12 m. ż. – 3x m.c. urodzeniowa

Żywienie niemowlęcia
Karmienie naturalne,
◦
czyli karmienie piersią oznacza karmienie
wyłącznie mlekiem kobiecym
◦
przez okres pierwszych 6
m.ż.,
◦
z wprowadzaniem pokarmów
uzupełniających po rozpoczęciu szóstego
miesiąca życia
◦
z kontynuacją karmienia mlekiem
kobiecym do końca 1 roku życia

Żywienie niemowląt
Karmienie naturalne:
Najbardziej odpowiednie dla dzieci.
Przez pierwsze 6 miesięcy życia dziecka prawidłowo odżywiającej się
matki w pełni zaspokaja potrzeby niemowlęcia.
Skład pokarmu matki zaspokaja zapotrzebowanie pod względem
wartości energetycznej oraz na poszczególne składniki odżywcze.
Pokarm matki chroni również dziecko przed ciężkimi zakażeniami
przewodu pokarmowego, a także innych układów np. oddechowego.
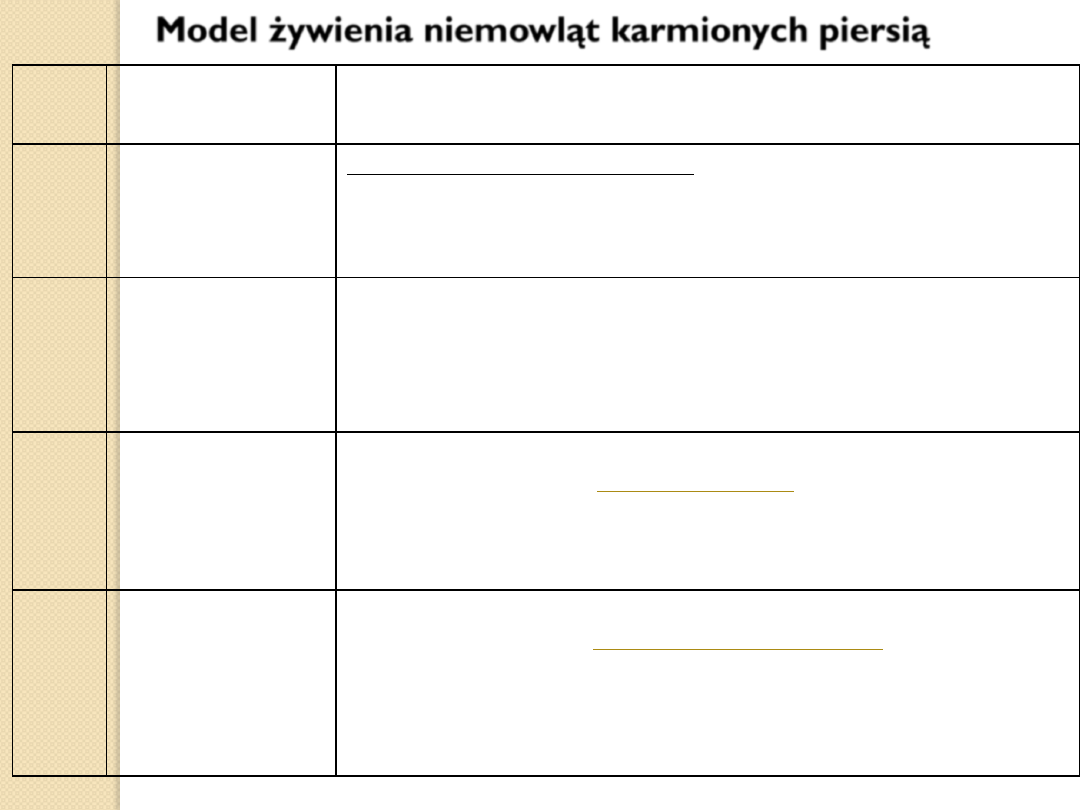
Wiek
(m-ce)
Rodzaj
pożywienia
Żywność uzupełniająca
1- 6
Karmienie piersią
(na żądanie)
Posiłki dodatkowe – w 5-6 miesiącu
-
zupa /przecier jarzynowy z dodatkiem kaszy manny lub kleiku
zbożowego
(2-3 g na 100ml), 1 x dziennie
7- 9
Karmienie piersią
(na żądanie)
-
zupa jarzynowa z gotowanym mięsem lub rybą
(bez wywaru)
z kleikiem zbożowym glutenowym
-
½ żółtka co drugi dzień
- kaszka/kleik zbożowy bezglutenowy lub glutenowy
-
sok owocowy
(przecierowy /przecier owocowy (nie więcej niż 150 g)
10
Karmienie piersią
(na żądanie)
- obiad z 2 dań: zupa jarzynowa z kaszką glutenową + jarzynka z
gotowanym mięsem ,
½ żółtka codziennie
-
kaszki/kleiki glutenowe i bezglutenowe,
-
pieczywo, - przecier lub sok owocowy (nie więcej niż 150 g)
11-12
Karmienie piersią
(na żądanie)
- Obiad ; zupa jarzynowa z kaszką + jarzynka z gotowanym mięsem,
ziemniak lub ryżem
i całe jajko 3-4 razy w tygodniu
- produkty zbożowe (kaszki/kleiki, pieczywo, biszkopty, sucharki) łączone
z produktami mlecznymi
(np. mleko modyfikowane, twarożek, jogurt)
- sok owocowy
Model żywienia niemowląt karmionych piersią

Przeciwwskazania do karmienia
naturalnego
Ze strony
Przeciwwskazania
D
Z
I
E
C
K
A
BEZWZGLĘDNE
:
- fenyloketonuria
- galaktozemia
- choroba syropu klonowego
- wrodzona nietolerancja
laktozy
WZGLĘDNE
ciężki stan dziecka wynikający:
- ze znacznej niedojrzałości
- choroby infekcyjnej
(pokarm można odciągnąć i podać
przez sondę);
- wady rozwojowe (rozszczep
wargi lub podniebienia)
M
A
T
K
I
- zakażenie wirusem HIV
- czynna gruźlica
- ciężkie wyniszczające
choroby np. serca, nerek,
choroby nowotworowe
- upośledzenie umysłowe
ciężkie nerwice i psychozy
poporodowe
- zły stan odżywienia;
- używki (alkohol, narkotyki);
- stosowanie niektórych leków:
- chemioterapeutyków,
- leków onkologicznych (przez
okres wydalania leków w mleku)

Żywienie dziecka
Mleka modyfikowane.
są to mleka krowie z dodatkiem witamin,
mikroelementów, laktozy, w których
zastąpiono części tłuszczów tłuszczami
roślinnymi,
a części kazeiny białkiem serwatkowym,
oraz z obniżoną zawartością sodu i
potasu.

Mleko modyfikowane produkowane jest z mleka krowiego, które w procesie
technologicznym zostaje poddane niezbędnym zmianom ilościowym
i jakościowym, tak aby jak najbardziej przypominało mleko kobiece.
Modyfikacja mleka krowiego polega na:
zmniejszeniu ilości białka
i zmianie jego składu (zwiększenie ilości
białek serwatkowych) przez dodawanie
demineralizowanej serwatki;
zmianie jakości tłuszczu (w 20-30%)
przez dodanie olejów roślinnych
bogatych w wielo- i jedno-nienasycone
kwasy tłuszczowe;
uzupełnieniu węglowodanów laktozą;
zmniejszeniu zawartości składników
mineralnych – sodu, potasu, chloru (co
redukuje obciążenie osmotyczne
nerek); zmianie proporcji wapnia
do fosforu (2:1);
wzbogaceniu żelazem i innymi
mikroelementami, jak: jod, cynk,
selen;
wzbogaceniu niektórymi witaminami;
dodaniu tauryny, karnityny do mleka
przeznaczonego dla noworodków
i najmłodszych niemowląt;
wzbogaceniu mleka w inne związki,
jak: inozytol, cholina, nukleotydy,
LCPUFA, prebiotyki (oligosacharydy),
probiotyki (Bifidobakteri).

Schemat żywienia niemowląt
NIE
karmionych piersią
Wiek
(m-ce)
Liczba posiłków/
objętość porcji
Rodzaj posiłku
1
7 x 90 – 110
mleko początkowe
2- 4
6 x 110- 150
mleko początkowe
5
5 x 180
- 4 x mleko początkowe
- 1 x
zupa –
przecier jarzynowy
- skrobane jabłko lub sok (przecierowy) – 50-100 g
6
5 x 180
-
4 x mleko początkowe
-
1 x zupa jarzynowa z dodatkiem kleiku glutenowego
(2-3 g kleiku na 100 ml + 10 g gotowanego mięsa
- sok owocowy (przecierowy) – nie więcej niż 150 g
- 1 x 180 ml –
mleko następne
z dodatkiem kaszki glutenowej (2-3 g na
100 ml)
7
- 2 x 180 ml - mleko następne z dodatkiem kleiku (2-3 g na 100 ml)
- 1 x 200 ml zupa jarzynowa z mięsem codziennie (10g)
i
½ żółtka co drugi dzień
- 1 x 150 g kaszka na mleku następnym lub deser mleczno-owocowy
- przecier owocowy lub sok – nie więcej niż 150 g

Wiek
(m-ce)
Liczba posiłków/
Objętość porcji
Rodzaj posiłku
8
5 x
180 –200ml
- 1 x– mleko następne z kaszką glutenową
- 2 x mleko następne z bezglutenowym kleikiem
- 1 x zupa jarzynowa
z ½ żółtka co drugi dzień lub /i
gotowanym mięsem
- 1 x kaszka na mleku następnym / deser mleczno-owocowy
- przecier owocowy / sok
9
5 x
200 ml
- 3 x mleko następne z kaszką glutenową lub bezglutenową
- 1 x zupa jarzynowa z dodatkiem ½ żółtka i z gotowanym mięsem lub rybą
(1-2x w tyg.)
- 1 x owoce lub sok + biszkopt
10
4-5 x
220 ml
- 3 x mleczny posiłek z produktami zbożowymi (pieczywo biszkopty,
sucharki)
- 1 x zupa jarzynowa z kaszą glutenową
- 1 x obiad: jarzynka z gotowanym mięsem i ½ żółtka,
z dodatkiem ziemniaka lub ryżu
- przecier owocowy / sok
11-12
4-5 x
- posiłki jak w 10 miesiącu
-
całe jajko 3-4 razy w tygodniu
; twarożek, kefir, jogurt kilka razy w tygodniu
Schemat żywienia niemowląt NIE karmionych piersią
c.d.

Żywienie dziecka
Dziecko w wieku 1 – 3 lata rocznie :
przybywa na wadze średnio 2 – 3 kg,
wzrasta o około 8-10 cm /rok
Zapotrzebowanie energetyczne wynosi 90 kcal/kg
3-2% energii z pożywienia organizm dziecka zużywa na
potrzeby wzrostu,
> 50% wykorzystywane jest na potrzeby rosnącej aktywności
fizycznej.
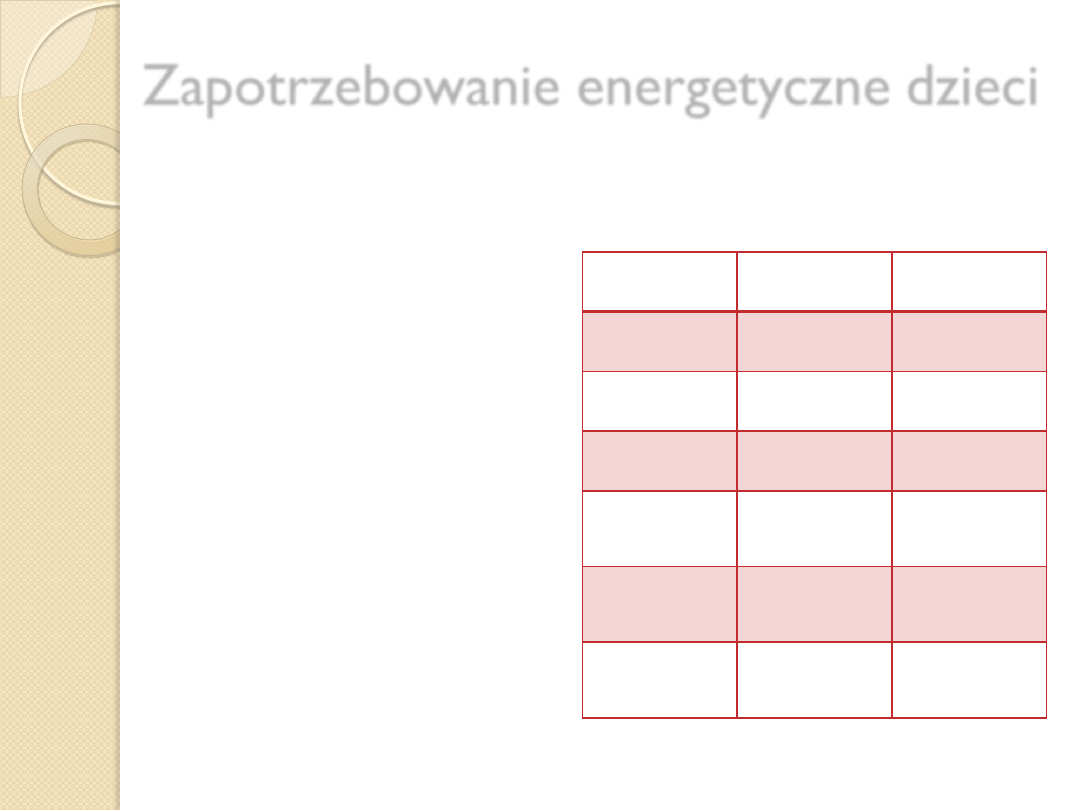
Zapotrzebowanie energetyczne dzieci
Zależy od:
1.
Wieku
2.
Masy ciała i wzrostu
3.
Płci
4.
Aktywności fizycznej
5.
Klimatu
6.
Chorób współistniejących
7.
Stosowanych leków
Wiek
Kcal/kg/d Kcal/dobę
1-3
102
1000
4-6
90
1400
7-9
75
1800
10-12
50
D -2100
Ch-2400
12-15
D -2450
Ch-3000
16-18
D -2900
Ch- 3900
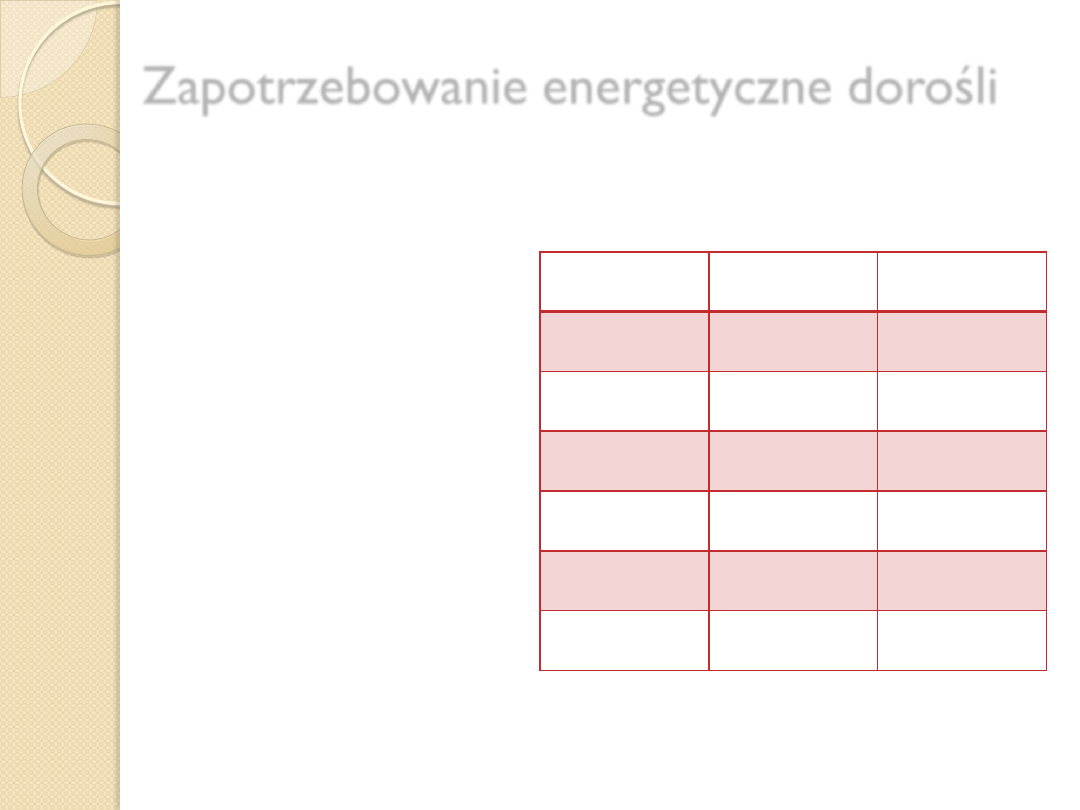
Zapotrzebowanie energetyczne dorośli
Zależy od:
1.
Wieku
2.
Masy ciała i wzrostu
3.
Płci
4.
Aktywności fizycznej
5.
Klimatu
6.
Chorób współistniejących
7.
Stosowanych leków
Wiek
Kobiety
Mężczyźni
19-30
2300-3300
2900-4100
31-50
2450-3050
2900-3800
51-65
2350-2900
2600-3400
66-75
2100-2700
2300-3000
>75
2100-2600
2200-2900

Przygotowywanie jadłospisu
1)
Zapotrzebowanie energetyczne
1)
Białka 4kcal/1g
2)
Tłuszcze 9kcal/1g
3)
Węglowodany 4kacl/1g
2)
Skład:
1)
Białka 10-15%
2)
Tłuszcze 30%
3)
Węglowodany 50-55%
3)
Dzienna racja energetyczna w posiłkach
1)
Śniadanie 25%
2)
Drugie śniadanie 10%
3)
Obiad 35%
4)
Podwieczorek 10%
5)
Kolacja 20%
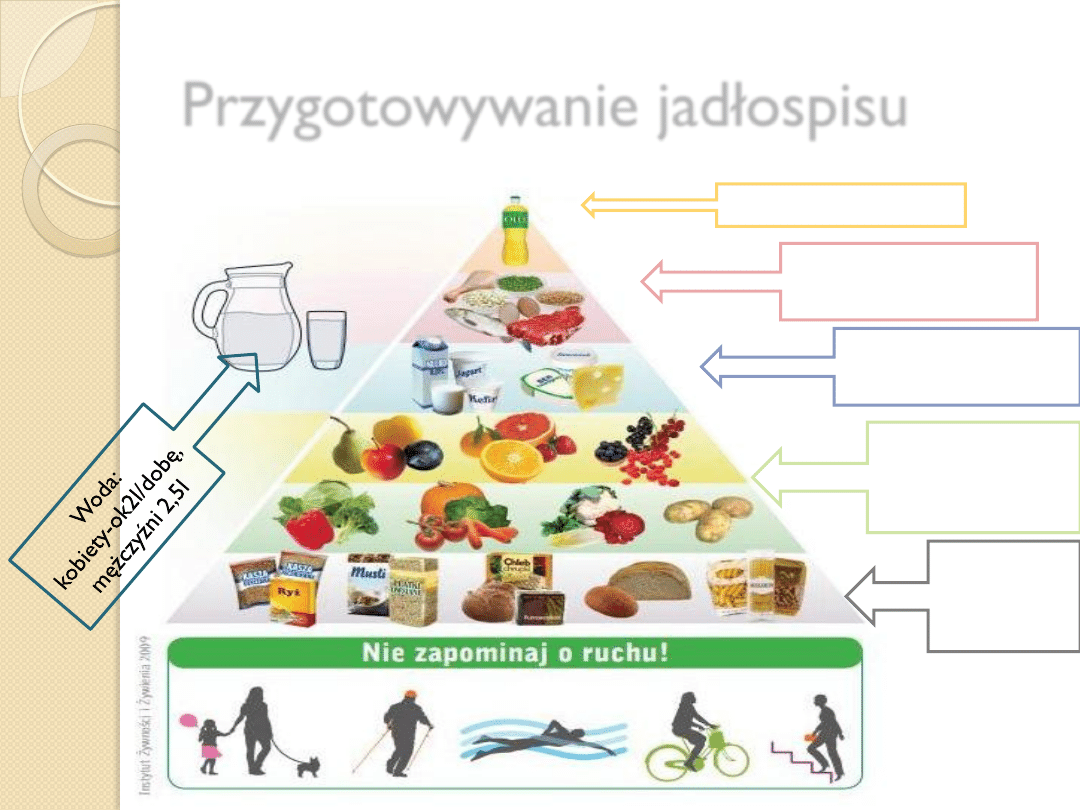
Przygotowywanie jadłospisu
2xłyzka oleju
Ok. 100-150g ryb, chudego
mięsa , drobiu lub 2 jajka
3 szklanki mleka lub 80g
białego sera lub 40g żółtego
Ok. 400g warzyw
i owoców dziennie
Produkty
zbożowe są
najważniejszym
źródłem energii

Zasady zdrowego żywienia
1) Dbaj o różnorodność spożywanych produktów.
2) Strzeż się nadwagi i otyłości, nie zapominaj o codziennej aktywności
fizycznej.
3) Głównym źródłem energii (kalorii) powinny być produkty zbożowe.
4) Spożywaj codziennie co najmniej dwie duże szklanki mleka. Mleko
można zastąpić jogurtem, kefirem, a częściowo także serem.
5) Mięso spożywaj z umiarem.
6) Spożywaj codziennie dużo warzyw i owoców.
7) Ograniczaj spożycie tłuszczów, w szczególności zwierzęcych, a także
produktów zawierających dużo cholesterolu i izomery trans
nienasyconych kwasów tłuszczowych.
8) Zachowaj umiar w spożyciu cukru i słodyczy.
9) Ograniczaj spożycie soli.
10) Pij wystarczającą ilość wody. Nie pij alkoholu.
http://www.izz.waw.pl

Żywienie kobiet w ciąży
1)
Zwiększenie podaży energetycznej o 300-500kcal/dobę
oraz o 500 kcal/d w czasie laktacji
1)
Zwiększenie spożycia białka 20g/dobę
2)
Zwiększenie węglowodanów do 56-58%
3)
Tłuszcze – 30%
4)
Wit D- 400jm/dobę- suplementacja od 2 semestru ciąży
5)
Wapń ok. 1200mg/dobę
6)
Woda – ok. 2300ml/dobę ( w okresie laktacji 2700ml/d)

Choroby dieto- zależne
1)Cukrzyca typu 2
- dieta z ograniczeniem cukrów prostych
Osoby z nadwagą-diety redukujące o poziomie
energetycznym od 1000 do 1500 kcal.
Węglowodany : 50-60% energii dziennej racji pokarmowej,
większość powinny stanowić węglowodany
złożone,(pełnoziarniste produkty zbożowe i rośliny
strączkowe).
Tłuszcz: 30% energii pożywienia, białko10-15% ogółu energii
Rozkład węglowodanów w posiłkach powinien być w miarę
możliwości stały i nie podlegać wahaniom

Choroby dieto-zależne
2)Nadciśnienie –
dieta z ograniczeniem sodu
Ograniczenie ilości soli do 3g/dobę.
Sól kuchenna można zastąpić solą potasową
Ograniczenie ilości tłuszczu poniżej 25% energii diety.
W przypadku nadwagi dieta niskokaloryczna (1000-1500kcal)
Zwiększenie ilości witamin w diecie - warzywa i owoce powinny znaleźć się
w każdym posiłku.
Zwiększenie ilości produktów będących źródłem potasu. Najwięcej potasu
dostarczają: zielone warzywa liściaste, pomidory, ziemniaki, banany i
winogrona
utrzymanie odpowiedniego spożycia wapnia i magnezu

Choroby dieto-zależne
3) Otyłość –
DIETA UBOGOENERGETYCZNA
Podstawą leczenia otyłości jest dieta o obniżonej kaloryczności.
Najczęściej stosuje się diety o energetyczności 1000-1500 kcal.
Przy stosowaniu diety poniżej 1000kcal istnieje niebezpieczeństwo
wystąpienia niedoborów niektórych składników odżywczych.
Tłuszcz : poniżej 30% energii/ 24h.
Błonnik: minimum 35g / 24h
5 posiłków dziennie,
ostatni posiłek 3h przed snem.
Zrezygnowanie ze smażenia na rzecz
gotowania, duszenia, pieczenia w folii

U dzieci otyłych występuje znacznie wyższe ryzyko wystąpienia
cukrzycy typu 2, nadciśnienia tętniczego, problemów ze snem, jak
również problemów psychospołecznych
W dzieciństwie nabywane są nawyki żywieniowe i nawyki
związane z aktywnością fizyczną, które utrzymują się
przez całe życie
Istnieje duże prawdopodobieństwo, że otyłe dzieci pozostaną otyłe
także po osiągnięciu dorosłości i będą miały zwiększone ryzyko
zachorowania na choroby prowadzące do obniżenia jakości i
długości ich życia.
◦
Ministerstwo Zdrowia Wielkiej Brytanii prognozuje, że jeśli aktualny trend
utrzyma się, to do roku 2050 średnia długość życia mężczyzn zmniejszy
się o pięć lat
Żywienie a otyłość

Zespół metaboliczny X
Co najmniej 3 kryteria spełnione:
1)
Otyłość brzuszna (k-80cm, M-94cm)
2)
Podwyższone ciśnienie tętnicze >130/85mmHg
3)
Podwyższone stężenie trójglicerydów >150mg/dl
4)
Obniżone stężenie HDL <40mg/dl
5)
Podwyższone stężenie glukozy na czczo>100mg%

Zespół metaboliczny u dzieci >10rż
otyłość brzuszna (obwód pasa > 90. centyla)
co najmniej 2
z poniższych odchyleń:
stężenie triglicerydów ≥ 150 mg/dl
stężenie cholesterolu frakcji HDL w surowicy< 40 mg/dl
skurczowe ciśnienie tętnicze ≥ 130 mm Hg lub
rozkurczowe ciśnienie tętnicze ≥ 85 mm Hg,
glikemia na czczo ≥ 100 mg/dl lub
potwierdzona cukrzyca typu 2.
Powyżej 16 rż – kryteria
dla dorosłych

Leczenie żywieniowe
Żywienie enetralne
◦
Doustne (suplementy, dieta eliminacyjna)
◦
Dojelitowe przez:
Sondę do żołądkową
Stomię przezskórna (PEG,PEJ)
Żywienie parenteralne
◦
Całkowite
◦
Częściowe
Diety eliminacyjne
Alergia na białko mleka krowiego:
Dieta bezmleczna – hydrolizaty mleka krowiego o znacznym
stopniu hydrolizy:
Bebilon Pepti, Nutramigen
Nietolerancja laktozy :
Produkty bezlaktozowe
Bebilon Pepti, Nutramigen
NAN HA sesitive
Humana SL
Produkty ubogolaktozowe
Bebilon comfort

Suplementy do leczenia żywieniowego
Suplementacja doustna :
Wysokoenergetyczne :
Nutridrinki
Peptamen Junior
Resource
TwoCal
Zawierające węglowodany:
Fantomalt
Bogatobiałkowe
Protifar

I.
OSTRE STANY PROWADZĄCE DO NIEDOŻYWIENIA
Urazy oun, Urazy twarzoczaszki
Oparzenia chemiczne przewodu pokarmowego, Ostre zapalenie trzustki
Zabiegi operacyjne, Stany wymagające intensywnej terapii
II. CHOROBY PRZEWLEKŁE
1.
PRZEWODU POKARMOWEGO
Niewydolność jelit, nieswoiste zapalenia jelit, przewlekłe biegunki,
Choroby wątroby,
GERD, wady anatomiczne górnego odcinka pp
Mukowiscydoza
2.
SCHORZENIA OGÓLNOUSTROJOWE
Wady serca, Wcześniactwo
Choroba nowotworowa
HIV i inne ciężkie zaburzenia odporności
Jadłowstręt psychiczny
Niewydolność nerek, choroby metaboliczne
3
. SCHORZENIA NEURODEGENERACYJNE
Wrodzone choroby metaboliczne
Mózgowe porażenie dziecięce,
Wskazania do leczenia żywieniowego

7-dniowe niewystarczające żywienie
doustne jest maksymalnym,
dopuszczalnym okresem, który
pacjent może tolerować bez
leczenia żywieniowego
(Zgodnie z zaleceniem Amerykańskiego Towarzystwa Żywienia Poza- i Dojelitowego (ASPEN)

Diety w żywieniu enteralnym:
•
Diety przemysłowe
to specjalne preparaty żywieniowe
stosowane w celach leczniczych, przeznaczone do
podawania przez zgłębnik lub jako DSP.
Dzielą się na:
1)
kompletne pod względem odżywczym
(gdy są
podawane w odpowiedniej ilości) - używane jako jedyne
źródło pożywienia lub jako uzupełnienie zwykłej diety
pacjenta
2)
niekompletne pod względem odżywczym
- stosowane
tylko w celu uzupełnienia diety pacjenta, a nie jako wyłączne
źródło składników pokarmowych.

Żywienie enteralne
Jeśli pacjent wymaga żywienia enteralnego dłużej niż 4-6
tygodni wskazane jest wykonanie enetrostomi :
1.
PEG –
przezskórna endoskopowa gastrostomia
2.
PEJ –
przezskórna endoskopowa jejunostomia
3.
Gastrostomia z dostępu chirurgicznego
Dieta w żywieniu przez enterostomie:
a)
Dieta polimeryczna
(białko niezmodyfikowane, skrobia, średnio- i
długołańcuchowe kwasy tłuszczowe, witaminy, pierwiastki śladowe)
b)
Diety elementarna
(aminokwasy, glukoza, kwasy tłuszczowe)
c)
Diata półelementarna
(peptydy, oligosacharydy, średniołańcuchowe
kwasy tłuszczowe
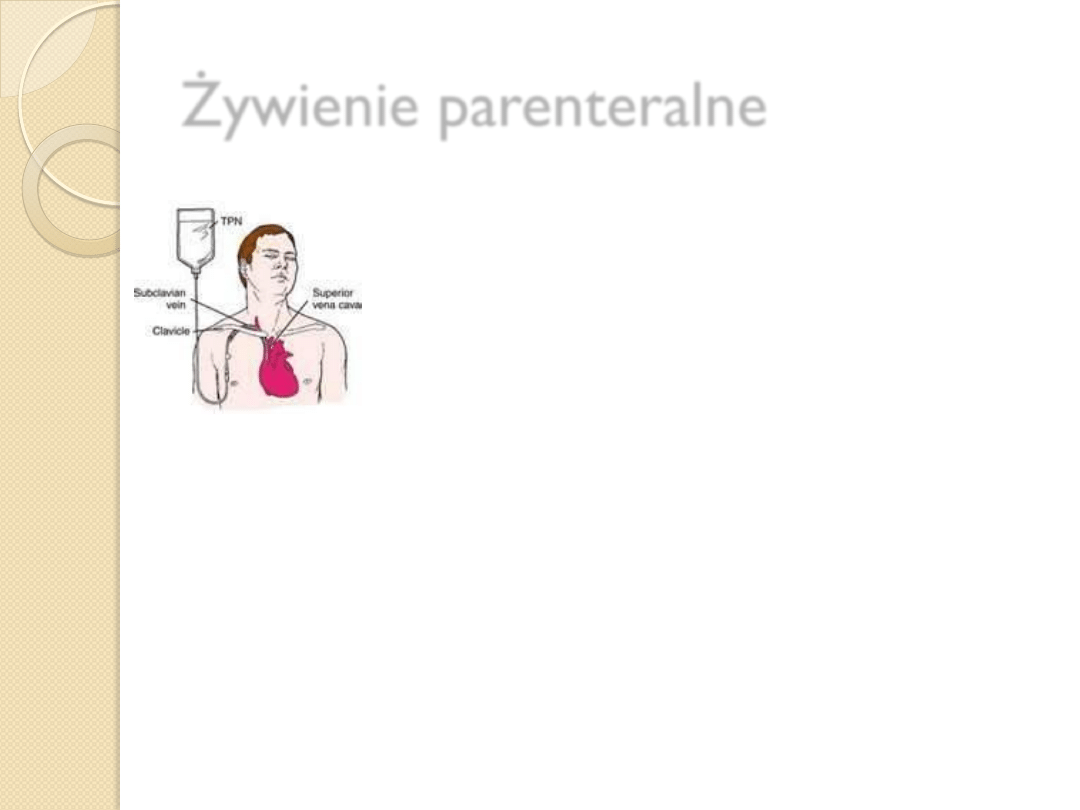
Żywienie parenteralne
TPN- całkowite żywienie pozajelitowe
PPN- częściowe żywienie pozajelitowe
Droga centralna – zakładana jest jeśli pacjent wymaga
całkowitego żywienia parenteralnego dłużej niż 2
tygodnie
Pacjent otrzymuje dożylnie :
◦
Mieszaninę lipidów, węglowodanów, aminokwasów i
elektrolitów oraz witamin
◦
Jeśli jest to możliwe to wprowadza się równoczesne żywienie
enteralne
Wyszukiwarka
Podobne podstrony:
ocena odzywienia dzieci gimnazjalnych
ocena stanu odżywienia
Ocena efektów programu profilaktyki zaburzeń odżywiania, Medycyna, Anoreksja, bulimia, ortoreksja
cwiczenie nr 7 i 8, OCENA STANU ODŻYWIENIA ORGANIZMU
ocena stanu odzywienia
20 03 2013 Kontrola i ocena
Ocena efektywności projektów inwestycyjnych 2013 12 22 zadania
Ocena wydajności rzeźnej 2013 materialy
12.01.2013, BHP, semestr 3, Analiza i ocena zagrożeń
trak ocena ryzyka zawodowego z dnia$ 06 2013
20.01.2013, BHP, semestr 3, Analiza i ocena zagrożeń
2013 WCNJiK ocena warunków zgodności
ocena stanu odzywienia stomatologia 2
Antropometryczna ocena stanu odzywienia
Ocena sposobu żywienia i stanu odżywienia dzieci w wieku przedszkolnym (ang )
Ocena dorobku zawodowego, Pedagogika UŚ, Licencjat 2010-2013, II rok - semestr zimowy, Pedagogika wc
ocena stanu odżywienia
więcej podobnych podstron