
STEMI I NSTEMI
LECZENIE
Aleksandra Rejus GS 45
III LEK

OSTRY ZESPÓŁ WIEŃCOWY (OZW)
Zespół objawów chorobowych
wywołanych gwałtownym zmniejszeniem
przepływu krwi przez naczynia wieńcowe i
w konsekwencji niedotlenieniem mięśnia
sercowego.

POSTACIE KLINICZNE OZW
•
Niestabilna dusznica bolesna
•
STEMI
•
NSTEMI
•
Nagła śmierć sercowa

NIESTABILNA DUSZNICA BOLESNA
•
Brak martwicy komórek serca;
•
Mioglobina, troponina i CK-MB ujemne;
•
Ból w spoczynku, dłużej niż 20 minut
•
Ból występuje: coraz częściej, przy coraz
mniejszym wysiłku i trwa coraz dłużej

LECZENIE- MONA
M
orfina (ból, duszność)
O
xygen (gdy saturacja <95%)
N
itrogliceryna (jeżeli nie ma niskiego
ciśnienia)
A
spiryna (jeśli nie ma uczulenia lub skazy
krwotocznej)

ROZPOZNANIE ZAWAŁU SERCA
Według aktualnych wytycznych zawał
serca rozpoznaje się na podstawie bólu
w klatce piersiowej trwającego co
najmniej 20 minut i nieustępującego po
przyjęciu nitrogliceryny.

BÓL, DYSKOMFORT W KLATCE PIERSIOWEJ
Statystycznie na 100 chorych zgłaszających
się z takimi dolegliwościami 20-25 ma
dolegliwości wieńcowe.
Na 100 chorych z dolegliwościami
wieńcowymi:
40 cierpi na niestabilną dusznicę bolesną
40 ma NSTEMI
20 ma STEMI

STEMI
(ST- SEGMENT ELEVATION
MYOCARDIAL INFARCTION)
Czyli zawał serca z uniesieniem odcinka ST.
Występuje gdy nagle uformuje się zakrzep
całkowicie blokujący tętnicę wieńcową.
Ten typ zawału może spowodować rozległe
uszkodzenia mięśnia sercowego.
Priorytetem w leczeniu STEMI jest szybkie
odblokowanie tętnicy, co umożliwia
uratowanie od martwicy jak największej
części serca.

w STEMI naczynie jest zamknięte na
ponad 60 minut
Duży obszar martwicy mięśnia
sercowego na pełną grubość jego
ściany

INNE WSKAZÓWKI DO
ROZPOZNANIA
Choroba wieńcowa w wywiadzie
Promieniowanie bólu do szyi, żuchwy lub
lewego ramienia
Nudności, wymioty, duszność, kołatanie
serca, omdlenie

ROZPOZNANIE STEMI
Stwierdzenie uniesienia odcinka ST w dwóch
sąsiadujących odprowadzeniach;
Oznaczenie troponiny sercowej T lub I;
Koronarografia w trybie pilnym;
Echokardiografia dwuwymiarowa.
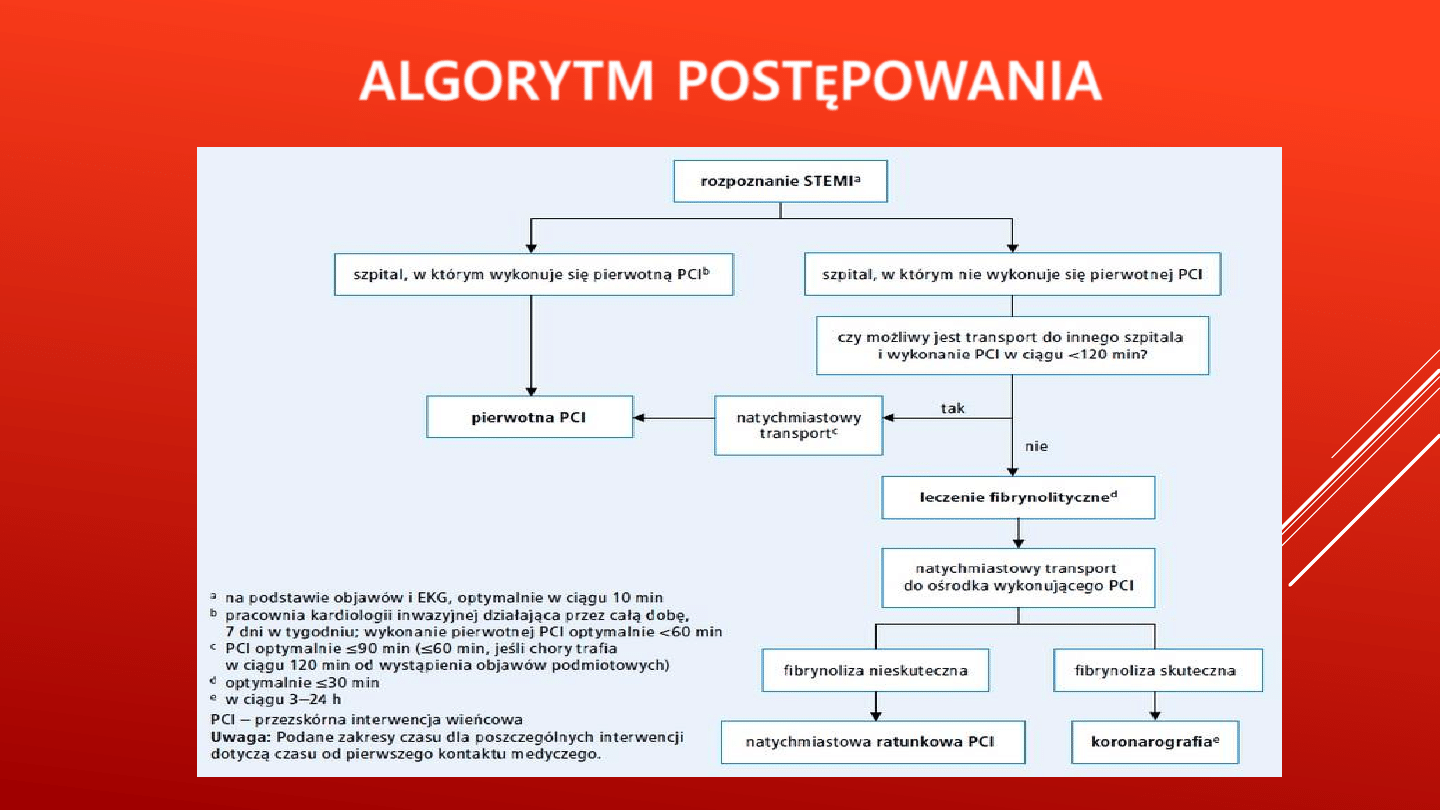
ALGORYTM POSTĘPOWANIA

PCI
Czyli przezskórna interwencja wieńcowa
Celem jest podjęcie jej w przeciągu 90 minut od
pierwszego kontaktu z pacjentem
Jeśli w szpitalu nie ma warunków do wykonania
PCI – skuteczną opcją jest leczenie
farmakologiczne- FIBRYNOLITYCZNE
Leki fibrynolityczne otwierają tętnicę poprzez
rozpuszczenie zakrzepu

TIME IS MUSCLE
CZAS TO MIĘSIEŃ

MONACH
M
orfina 5-10 mg dożylnie
O
xygen 10-12 l/min
N
itrogliceryna 0,5 mg podjęzykowo
A
spiryna 300 mg doustnie
C
lopidogrel 300 mg NSTEMI/600 mg
STEMI
H
eparyna 5000 j. dożylnie

LECZENIE-ZALECENIA
ZWALCZANIE BÓLU
podać opioidy, np. morfinę dożylnie w
miareczkowanych dawkach. Pierwsza dawka 5 mg,
potem 2 mg co 5 minut- do ustąpienia bólu lub
wystąpienia działań niepożądanych
skutki uboczne: nudności, wymioty, hipotensja z
bradykardią, depresja oddychania
można podać jednocześnie lek przeciwwymiotny
-hipotensja i bradykardia ustępują po podaniu atropiny
-depresja oddychania ustępuje po podaniu naloksonu

CEL LECZENIA PRZECIWBÓLOWEGO
Poprawa samopoczucia chorego
Ból powoduje niekorzystne objawy ze strony
układu krążenia: wzrost ciśnienia krwi,
zwiększenie objętości wyrzutowej,
przyspieszenie czynności serca
Te zmiany zaburzają równowagę
metaboliczną serca- mogą prowadzić do
poszerzenia obszaru zawału.

ZWALCZANIE DUSZNOŚCI
-zastosować TLEN u chorych z hipoksemią
(saturacja <95%), dusznością lub ostrą
niewydolnością serca
ZWALCZANIE LĘKU
-należy ROZWAŻYĆ podanie środka
uspokajającego u chorych odczuwających
silny lęk

OGRANICZENIE STREFY NIEDOKRWIENIA:
NITROGLICERYNA
W świeżym zawale serca
znosi bóle niedokrwienne; zapobiega
obrzękowi płuc/usuwa go/łagodzi; zapobiega
nawrotom bólów zawałowych
zmniejsza ciśnienie końcowo rozkurczowe w LK
ułatwia przepływ w podwsierdziowych
warstwach mięśnia sercowego

NITROGLICERYNA
Te właściwości powodują zmniejszenie obszaru
niedokrwienia wokół ogniska martwicy.
WLEW DOŻYLNY, 5 ug/min, zwiększa się
stopniowo dawkę do 90 ug/min, utrzymuje
przez kilka dni
Po tym czasie azotany doustnie

LEKI Β-ADRENOLITYCZNE
Zmniejszają i opanowują ból niedokrwienny
Wstrzymują poszerzanie obszaru zawałowego
a nawet zmniejszają go
Zapobiegają wtórnemu zawałowi i groźnym
zaburzeniom rytmu serca

LEKI Β-ADRENOLITYCZNE
Podajemy w ciągu pierwszych kilku godzin od
wystąpienia zawału
Podanie DOŻYLNE 5-10 mg propranololu lub 15 mg
metoprololu, najlepiej w 2-3 porcjach
Monitorować ciśnienie i akcję serca. Gdy ciśnienie<90
mmHg lub akcja serca <40/min PRZERWAĆ
podawanie!
Kontynuować podawanie doustne po 15-30 minutach
od wlewu. (Np. 100-200 mg metoprololu/dobę)

LEKI Β-ADRENOLITYCZNE
PRZECIWWSKAZANIA
blok przedsionkowo-komorowy
ciśnienie skurczowe <100 mmHg
ostra niewydolność krążenia
częstość akcji serca <50/min
dychawica oskrzelowa w wywiadzie

LECZENIE FIBRYNOLITYCZNE
Podjąć w przeciągu 30 minut od pierwszego kontaktu
medycznego!
Zmniejsza śmiertelność i obszar zawału
Usprawnia czynność komór
Jeśli po 60 minutach uniesienie odcinka ST zmniejszy
się o <50% LECZENIE FIBRYNOLITYCZNE JEST
NIESKUTECZNE- podjąć ratunkową PCI

LECZENIE FIBRYNOLITYCZNE
Tenekteplaza (TNK-tPA) : pojedyncze wstrzyknięcie dożylne
30/35/40/45/50 mg w zależności od masy ciała od 60 do
powyżej 90 kg.
Alteplaza (t-PA) : 15 mg dożylnie; 0,75 mg/kg mc w ciągu 30
minut; potem 0,5 mg/kg mc w ciągu 60 minut dożylnie
Reteplaza (r-PA) : 2 wstrzyknięcia dożylne po 10 j. w odstępie
30 minut
Streptokinaza : 1,5 mln j. w ciągu 30-60 minut dożylnie
(REAKCJE ALERGICZNE U 1/3 PACJENTÓW)

PRZECIWWSKAZANIA DO LECZENIA
FIBRYNOLITYCZNEGO
a)
BEZWGLĘDNE
Przebyty krwotok wewnątrzczaszkowy lub udar mózgu o
nieznanej etiologii
Udar niedokrwienny mózgu w ciągu ostatnich 6 miesięcy
Uszkodzenie/nowotwór/malformacja tętniczo-żylna OUN
Poważny uraz/operacja/obrażenia głowy w ciągu ostatnich 3
tygodni
Krwawienie do przewodu pokarmowego w ciągu ostatniego
miesiąca
Znana skaza krwotoczna
Rozwarstwienie aorty
Nakłucie w miejscu niedającym się ucisnąć wykonane w ciągu
ostatnich 24 h ( biopsja wątroby, nakłucie lędźwiowe)

PRZECIWWSKAZANIA DO LECZENIA
FIBRYNOLITYCZNEGO
b) WZGLĘDNE
Napad przemijającego niedokrwienia mózgu w ciągu ostatnich 6 miesięcy
Leczenie doustnym antykoagulantem
Ciąża i pierwszy tydzień połogu
Oporne nadciśnienie tętnicze (skurczowe> 180 mmHg i/lub rozkurczowe>110
mmHg)
Zaawansowana choroba wątroby
Infekcyjne zapalenie wsierdzia
Czynny wrzód trawienny
Przedłużona lub urazowa resuscytacja

ZALECENIA DOTYCZĄCE LECZENIA
FIBRYNOLITYCZNEGO
Stosować w ciągu 12 h od wystąpienia
objawów podmiotowych u chorych bez
przeciwwskazań, jeśli pierwotna PCI nie może
zostać wykonana w czasie 120 min od
pierwszego kontaktu medycznego.
Jeśli to możliwe rozpocząć leczenie przed
przewiezieniem chorego do szpitala.

LEKI PRZECIWPŁYTKOWE
Podajemy po lekach fibrynolitycznych
ASA : dawka początkowa 150-500 mg
doustnie lub 250 mg dożylnie
Klopidogrel : dawka nasycająca 300 mg
doustnie, następnie dawka podtrzymująca 75
mg/d

SZCZEGÓLNE SYTUACJE
Chory zażył aspirynę - nie podawać ASA
Chory zażył klopidogrel - nie podawać
klopidogrelu
Chory zażył acenokumarol - nie podawać
heparyny, podać leki przeciwpłytkowe

LEKI PRZECIWZAKRZEPOWE
U chorych leczonych fibrynolitykami
zaleca się stosowanie leku
przeciwkrzepliwego do czasu
rewaskularyzacji lub zakończenia
hospitalizacji
Pozwala to uniknąć ponownego
zamknięcia naczynia

LEKI PRZECIWZAKRZEPOWE
HNF (heparyna niefrakcjonowana) : 60 j./kg we
wstrzyknięciu dożylnym, następnie wlew dożylny
12 j./kg przez 24-48h
Enoksaparyna : 30 mg we wstrzyknięciu dożylnym;
po 15 minutach 1mg/kg podskórnie co 12h aż do
wypisania ze szpitala lub przez 8d
Fondaparynuks : 2,5 mg dożylnie; następnie
podskórnie po 2,5 mg raz dziennie do
wypisu/przez 8d

STEMI: PODSUMOWANIE-
KOLEJNOŚĆ LECZENIA
1.
Lek przeciwbólowy dożylnie
2.
Podłączyć tlen do oddychania u chorych z dusznością
3.
Nitrogliceryna podjęzykowo
(jeśli ciśnienie skurczowe
przekracza 90mmHg)
4.
Aspiryna- tabletka niepowlekana
5.
Leki fibrynolityczne
6.
Leki przeciwzakrzepowe
7.
Beta- blokery
8.
Inhibitory ACE i statyny
9.
Leki uspokajające i hipoglikemiczne w razie potrzeby

PRZYPADEK KLINICZNY 1
76-letnia otyła kobieta z wieloletnim, źle kontrolowanym nadciśnieniem tętniczym i z
hipercholesterolemią, została przeniesiona do kliniki z innego szpitala w ramach ostrego dyżuru
hemodynamicznego z podejrzeniem ostrego zespołu wieńcowego (OZW). Ból w klatce piersiowej z
promieniowaniem do żuchwy i lewego barku wystąpił 2 godziny wcześniej.
W badaniu podmiotowym: nawracający od około miesiąca ból o charakterze dławicowym,
występujący niezależnie od wysiłku fizycznego i ustępujący samoistnie.
W wywiadzie rodzinnym: udar mózgu u siostry w 62. roku życia.
W badaniu przedmiotowym przy przyjęciu stwierdzono: ciśnienie tętnicze 183/99 mm Hg, tętno miarowe
75/min, wzrost 156 cm, masa ciała 75 kg, BMI 30 kg/m2, obwód talii 100 cm (>88 cm – otyłość brzuszna),
bez innych nieprawidłowości.
EKG: rytm zatokowy miarowy, o częstotliwości
60/min, odstęp PQ 200 ms; patologiczny załamek Q
w odprowadzeniu III, uniesienie odcinka ST w
odprowadzeniach II, III, aVF, V6 o charakterze fali
Pardeego oraz poziome uniesienia odcinka ST w
odprowadzeniach V3–V5 maksymalnie o 1,5 mm,
obniżenie odcinka ST w odprowadzeniu aVL

ROZPOZNANIE: ZAWAŁ SERCA Z UNIESIENIEM ODCINKA ST
Postępowanie i leczenie
Koronarografia w trybie pilnym: stwierdzono zwężoną, a
następnie zamkniętą prawą tętnicę wieńcową w odcinku
dystalnym. Pozostałe naczynia bez zwężeń.
Przedszpitalnie 300 mg ASA
Po koronarografii tikagrelor w dawce 180 mg jako
przygotowanie do leczenia inwazyjnego
PCI
W okresie okołozabiegowym 5000 IU heparyny
niefrakcjonowanej
Chorą przekazano do dalszego leczenia na oddział
intensywnej opieki kardiologicznej

NSTEMI
(NON-ST ELEVATION MYOCARDIAL
INFARCTION)
Zamknięcie naczynia wieńcowego na 20-60 min lub
niecałkowite jego zamknięcie
Niewielki obszar martwicy
Innego rodzaju zakrzep niż w STEMI
Leczenie fibrynolityczne NIEEFEKTYWNE
PCI nie jest priorytetem

OBJAWY
Ból w klatce piersiowej
Duszność
Nudności, wymioty, pocenie
się
Palpitacje

NSTEMI- STREFA PÓŁCIENIA
Lub inaczej ciśnienia- PRES:
P
ain –
typowy ból
R
isk factors –
obecność czynników ryzyka zawału
(nadciśnienie, choroba wieńcowa, zawał/udar mózgu,
otyłość, palenie, cukrzyca)
E
KG –
zmiany niecharakterystyczne: obniżki ST, wysokie,
szpiczaste T
S
igns –
objawy kliniczne uszkodzenia serca: arytmia, spadek
ciśnienia, wstrząs, duszność, zastój w krążeniu płucnym, lęk

PRES- CECHY KLINICZNE ZAWAŁU
SERCA
PRES upoważnia do podejrzewania
zawału NSTEMI
zanim
inne badania
potwierdzą takie rozpoznanie – tzw.
wyjście z półcienia

ROZPOZNANIE NSTEMI
EKG: brak patologicznego załamka Q, brak
uniesienia odcinka ST
W badaniu enzymatycznym krwi dodatnio:
mioglobina, troponina, CK-MB


LECZENIE NSTEMI
Podłączyć tlen
Podać lek przeciwbólowy: 10 mg morfiny dożylnie,
może zajść konieczność powtórnego podania
Terapia przeciwpłytkowa:
Zapobiega agregacji płytek w tętnicy wieńcowej.
Podać doustnie kwas acetylosalicylowy: 250-500
mg. Leczenie kontynuować dożywotnio, po 100
mg/d.

LECZENIE NSTEMI
terapia przeciwzakrzepowa:
Zapobiega ponownemu powstaniu zakrzepu i
powikłaniom.
-Enoksaparyna: 1mg/kg mc podskórnie, 2x dziennie
-Dalteparyna: 120 j./kg mc podskórnie, 2x dziennie
-Fondaparynuks: 2,5 mg dziennie podskórnie

Β- BLOKERY
Redukują arytmie, obniżają częstość akcji serca,
ciśnienie krwi i zapotrzebowanie metaboliczne
mięśnia sercowego na tlen.
-Doustnie: atenolol 25-50 mg 2x dziennie; metoprolol
25-50 mg 2x dziennie; bisoprolol 5 mg raz dziennie.
-Dożylnie: atenolol 5-10mg, metoprolol 5-15 mg co 5
minut – u pacjentów z nadciśnieniem lub
tachykardią

Β-BLOKERY
Unikamy podawania beta-
blokerów:
w niewydolności serca,
w bloku przedsionkowo-
komorowym,
w niedociśnieniu,
w bradykardii.

AZOTANY
Rozszerzają naczynia i znoszą ból.
Początkowo podawane podpoliczkowo lub
podjęzykowo
Jeśli po 3 dawkach co 5 minut pacjent nadal
odczuwa ból w klatce piersiowej, podać dożylnie
triazotan glicerolu 0,6-1,2 mg/h aż do ustąpienia
bólu lub spadku ciśnienia skurczowego poniżej
100 mmHg
Doustne lub podjęzykowe azotany podawać po
ustąpieniu bólu

STATYNY
Niezależnie od poziomu cholesterolu u
pacjenta, wszyscy po NSTEMI powinni
otrzymać statyny, np. atorwastatynę,
prawastatynę- 40 mg/d.

STATYNY
Oprócz obniżenia poziomu cholesterolu
statyny redukują wielkość blaszki
miażdżycowej, powodując w niej
dominację wzmacniających blaszkę
włókien kolagenowych
. W efekcie
światło naczynia wieńcowego zostaje
poszerzone.

INHIBITORY ACE
Inhibitory ACE: ramipril, kaptopril podajemy 1-2
dni po NSTEMI. Leczenie inhibitorami
konwertazy angiotensyny redukuje
przebudowę mięśniówki komór, zapobiega
niewydolności serca i zmniejsza ryzyko
ponownego zawału.

ARB
ANTAGONIŚCI RECEPTORA ANGIOTENSYNY II
Inhibitory ACE mogą powodować
uporczywy suchy kaszel. W związku z tym
alternatywą są ARB- walsartan, losartan,
kandesartan.

LEKI PRZECIWBÓLOWE
Do zwalczania bólu zastosować silne
analgetyki, jak siarczan morfiny: 10 mg
powoli dożylnie lub podskórnie.

LEKI USPOKAJAJĄCE
Tzw
. trankwilizery do uspokojenia
psychicznego pacjentów
odczuwających duży lęk.
Np. diazepam 5-10 mg powoli dożylnie
lub podskórnie.
Podejrzenie OZW w wywiadzie
EKG natychmiast
STEMI nie ma STEMI
MONACH
podejrzenie NSTEMI
nie ma podejrzenia NSTEMI
Hemodynamika
MONACH
MONA
Hemodynamika
SOR

PRZYPADEK KLINICZNY 2
70-letni mężczyzna został przyjęty do szpitala z powodu nawracających od około 2 tygodni
dolegliwości dławicowych (ból i uczucie ucisku za mostkiem), które występowały w spoczynku, a
ustępowały w ciągu 5–15 minut po przyjęciu nitrogliceryny. W ciągu ostatnich kilku tygodni nasilały się
wysiłkowe dolegliwości dławicowe z towarzyszącą dusznością. Chory przebył 4 lata temu zawał ściany
dolnej serca z uniesieniem odcinka ST – wykonano wówczas pierwotną PCI prawej tętnicy wieńcowej z
wszczepieniem stentu. Przed 15 laty wykryto u niego nadciśnienie tętnicze i hiperlipidemię, a 10 lat temu
cukrzycę typu 2 (otrzymuje doustne leki hipoglikemizujące). Dotąd przyjmował następujące leki:
metoprolol 25 mg 2 x dziennie, enalapryl 10 mg 2 x dziennie, kwas acetylosalicylowy (ASA) 75 mg raz
dziennie, gliklazyd 80 mg raz dziennie, simwastatynę 20 mg raz dziennie.
Przy przyjęciu stwierdzono:
1) masa ciała 97 kg, BMI 32 kg/m2
2) rytm serca miarowy o częstotliwości 89/min
3) ciśnienie tętnicze 160/100 mm Hg
4) EKG– rytm zatokowy miarowy o częstotliwości 89/min, normogram, patologiczne załamki Q w odprowadzeniach II,
III i aVF, ujemne załamki T w II, III, aVF, przetrwałe uniesienie odcinka ST o 1 mm w III i o 0,5 mm w aVF, QS w V1–V5
5) RTG klatki piersiowej: powiększona sylwetka serca, bez cech zastoju w krążeniu płucnym.

ROZPOZNANIE: OZW BEZ UNIESIENIA ODCINKA ST
Postępowanie i leczenie
1) wlew insuliny krótko działającej pod kontrolą glikemii
2) eptyfibatyd i.v. (wstrzyknięcie 180 mg/kg mc., a następnie wlew 2 mg/kg mc./min do 72 h)
3) klopidogrel 300 mg jednorazowo, a następnie 75 mg 1 x dz.
4) ASA jednorazowo 300 mg, a następnie 150 mg 1 x dz.
5) heparynę niefrakcjonowaną i.v. (wstrzyknięcie 5000 IU, a następnie wlew 1000 IU/h) pod
kontrolą APTT [50–75 s])
6) nitroglicerynę – wlew i.v. 10 mg/kg/min pod kontrolą ciśnienia tętniczego
7) karwedilol 6,25 mg 2 x dz.
8) ramipryl 5 mg 1 x dz.
9) atorwastatyna 80 mg 1 x dz. wieczorem.
Uzyskano szybkie ustąpienie zgłaszanych przy przyjęciu dolegliwości dławicowych, powrót
rytmu zatokowego, obniżenie ciśnienia tętniczego oraz poprawę kontroli glikemii.

Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
Zawal serca 20 11 2011
ZAWAŁ SERCA
ostry zawal serca
Zawał serca, kosmetologia, ogólne
zawał serca rehabiitacja
ZAWAŁ SERCA
Zawal serca
Prezentacja technik a zawał serca
Zawał serca – infarctus myocardi
cz 3 zawał serca
zawał serca, BHP
ŚWIEŻY ZAWAŁ SERCA, Farmakologia(1)
Zawał serca
zawał serca inne spojrzenie
Zawał serca, Ratownictwo medyczne, Ratownictwo, MEDYCYNA RATUNKOWA
więcej podobnych podstron