Ćw. 6 – Odpowiedź immunologiczna typu komórkowego. Transformacja blastyczna
limfocytów.
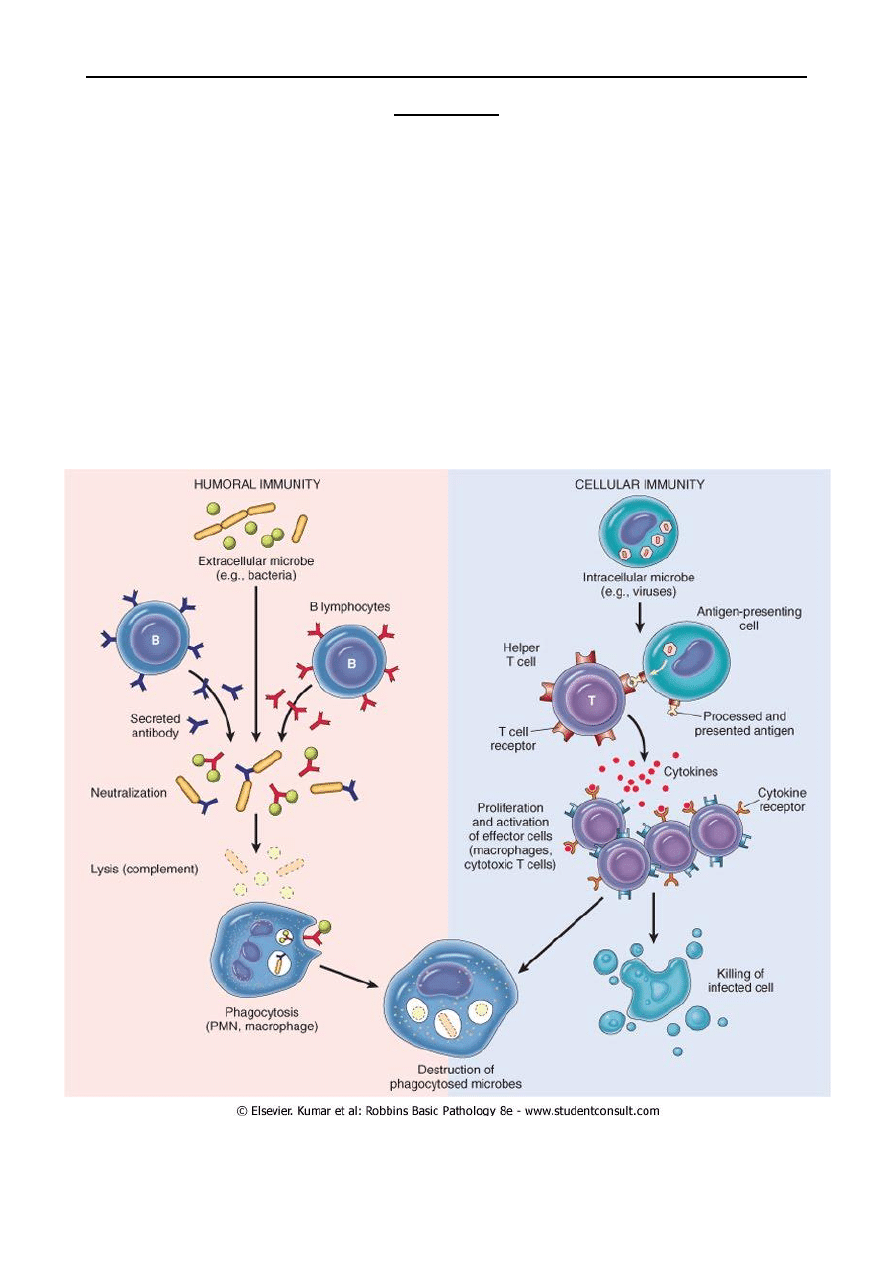
Odpowiedź immunologiczna:
•
Humoralna
– wytwarzanie i uwalnianie do środowiska przeciwciał przez powstające z limfocytów B komórki
plazmatyczne
•
Komórkowa
– główną rolę odgrywają limfocyty T, a także makrofagi, granulocyty i komórki NK
• Najczęściej określony antygen wywołuje oba typy odpowiedzi, zaś o przewadze jednej z nich decyduje rodzaj
antygenu, postad w jakiej go użyto oraz drogi wprowadzenia
•
Pierwotna
– pierwszy kontakt z antygenem
•
Wtórna
– przy wtórnym i kolejnych kontaktach z antygenem
Odpowiedź immunologiczna humoralna i komórkowa
Fazy odpowiedzi immunologicznej:
•
Indukcyjna
– rozpoznanie antygenu, proliferacja i różnicowanie się komórek
•
Efektorowa
– komórki efektorowe odpowiadają na antygen wytworzeniem przeciwciał lub cytotoksycznością
komórkową
Odpowiedź immunologiczna
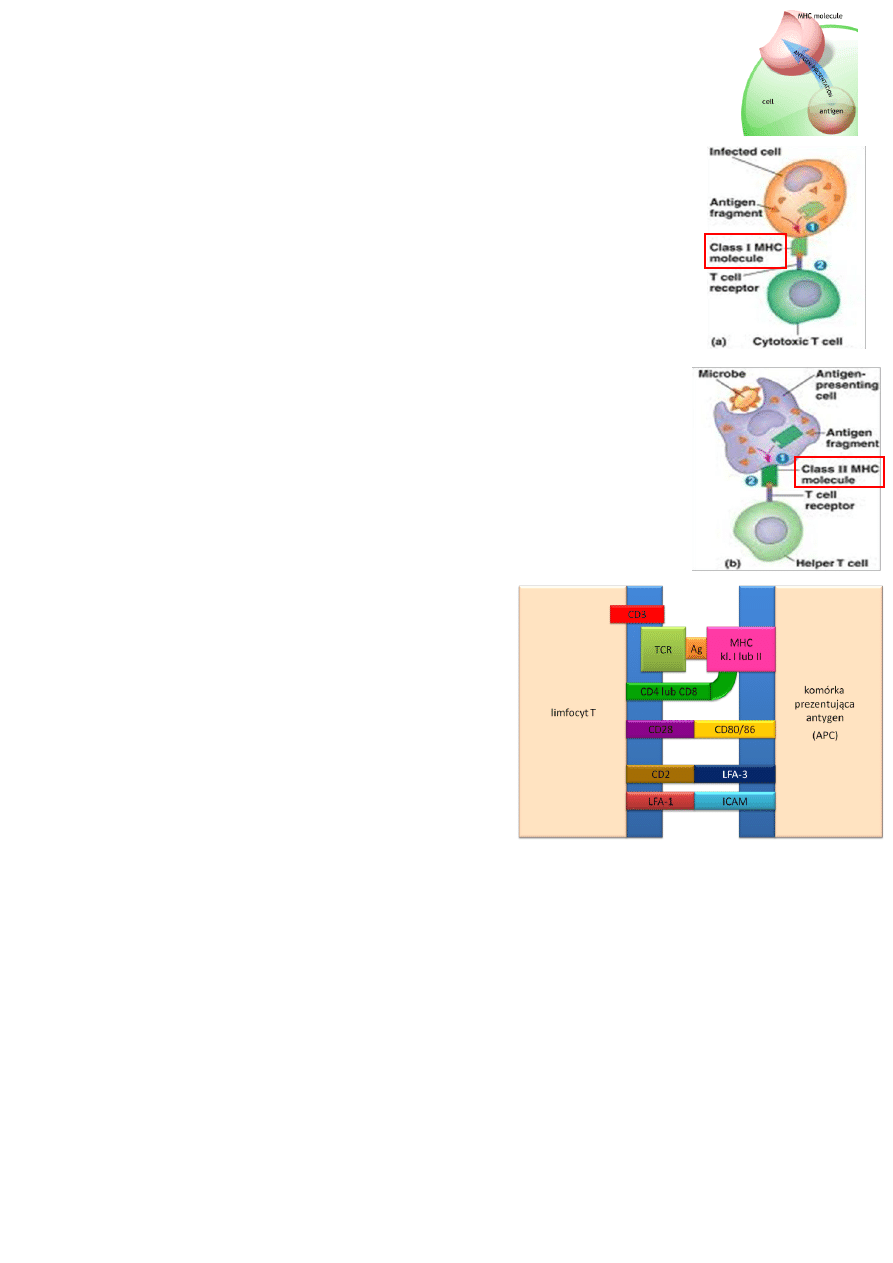
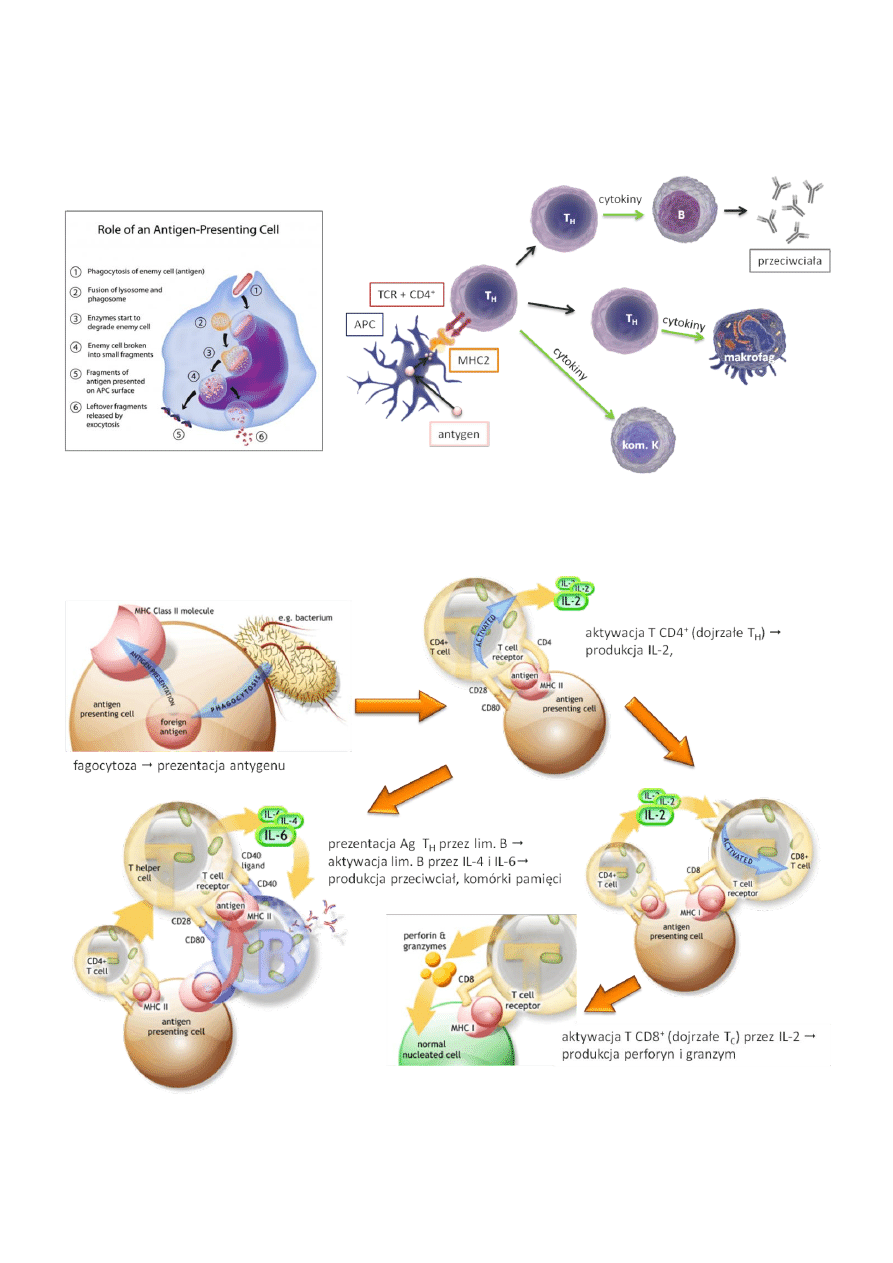
Prezentacja antygenów limfocytom T:
MHC klasy I:
• występują powszechnie na komórkach
• prezentacja
antygenów
pasożytów
wewnątrzkomórkowych
limfocytom
cytotoksycznym (T
C
)
• białka pasożyta wewnątrzkomórkowego są w komórce przetwarzane i cięte na
peptydy w proteasomie po czym wbudowywane do rowka cząstek MHC kl. I
i wynoszone na powierzchnię komórki
MHC klasy II:
• obecne na limfocytach B, makrofagach i komórkach dendrytycznych (APC)
• prezentacja antygenów zewnątrzpochodnych limfocytom pomocniczym (T
H
)
• komórki wykazujące ekspresję MHC klasy II posiadają zdolnośd do pochłaniania
antygenów na drodze pinocytozy lub fagocytozy
• w powstających endosomach lub fagolizosomach dochodzi do kontaktu
syntetyzowanej cząstki MHC klasy II z peptydami powstałymi w wyniku proteolizy
materiału endocytowanego peptyd wypiera wówczas tzw. łaocuch In blokujący
rowek cząstki MHC kl. II
W trakcie
prezentacji antygenu przez komórkę APC
dochodzi
do
rozpoznania
antygenu
(peptydu)
prezentowanego
w
połączeniu
z cząsteczką MHC
(rozpoznanie asocjatywne) – gdyż TCR rozpoznaje
zarówno MHC, jak i prezentowany (swoisty dla TCR)
peptyd
Warunkiem aktywacji limfocytu jest bezpośredni kontakt
z komórką APC
Oprócz związania się TCR z MHC-peptyd, struktura CD4 lub CD8 również wiąże się do MHC
Oddziaływania dotyczą także cząstek adhezyjnych - struktura CD2 łączy się z LFA-3 a LFA-1 z ICAM.
W trakcie tego kontaktu limfocyt T dziewiczy musi otrzymad
dwa sygnały do aktywacji
:
• pierwszy pochodzi z rozpoznania antygenu przez TCR
• drugi z cząstek kostymulujących: CD80/CD86 (obecne na APC) wiąże się ze strukturą CD28 (obecna
na limfocycie T
H
)
Z kolei sygnał o aktywacji przekazywany jest w głąb komórki przez strukturę CD3, obecną w błonie wszystkich
limfocytów T
Brak sygnału kostymulacyjnego powoduje anergię limfocytu T, co oznacza, że traci on na przyszłośd zdolnośd
aktywacji po rozpoznaniu antygenu, nawet jeśli otrzyma kostymulację
Limfocyty T pamięci potrzebują do aktywacji jedynie jednego sygnału - z rozpoznania antygenu przez TCR
Komórki dendrytyczne:
• wykazują szczególną rolę w procesie prezentacji antygenu (APC – antigen presenting cell)
• mieloidalne – indukują aktywację limfocytów T
H1
• limfoidalne – aktywują limfocyty T
H2
• pochodzą ze szpiku kostnego
• obecne w narządach limfatycznych i w wielu tkankach (oprócz mózgu)
• w stanie niedojrzałym wykazują zdolności endocytarne (także fagocytarne), a po pochłonięciu antygenu
transportują go do obwodowych narządów limfatycznych, tracą zdolności endocytarne i prezentują antygen
limfocytom T
H
Celem prezentacji antygenu limfocytom T jest aktywacja tych komórek
•
Aktywacja limfocytów T
H
inicjuje ich proliferację i dojrzewanie w komórki, które efektywnie wytwarzają
cytokiny
•
Cytokiny
mogą wspomagad aktywację limfocytów B i wytwarzanie przez nie przeciwciał
•
Aktywacja limfocytów T
C
prowadzi do ich proliferacji i przekształcania się w efektorowe komórki
cytotoksyczne
Cytokiny (najważniejsze cechy):
niskocząsteczkowe glikoproteidy, które w układzie odpornościowym pełnią funkcje mediatorów regulujących
natężenie i typ odpowiedzi immunologicznej
regulują proliferację i różnicowanie komórek
uczestniczą w regulacji krwiotworzenia
oddziałując na wiele komórek pośredniczą w reakcjach zapalnych (regulują ekspresję cząstek adhezyjnych na
komórkach śródbłonka, indukują syntezę prostaglandyn, wpływają na syntezę białek ostrej fazy, aktywują
komórki uczestniczące w zapaleniu - neutrofile, makrofagi, komórki tuczne) i immunologicznych
(faza indukcyjna, efektorowa i wygaszająca)
działają tylko w komórkach wrażliwych, czyli takich, które posiadają receptory dla określonej cytokiny
(receptory cytokinowe mają bardzo różną budowę, należą do różnych typów, ale wspólną ich cechą jest
obecnośd wewnątrzkomórkowej domeny odpowiedzialnej za przekazywanie sygnałów w głąb komórki)
• dotychczas opisano ponad sto kilkadziesiąt cytokin o działaniu pro- i przeciwzapalnym przewaga cytokin
prozapalnych doprowadza do ogólnoustrojowej reakcji zapalnej, zaś przeciwzapalnych – do odpowiedzi
przeciwzapalnej
Grupy cytokin:
• interleukiny (IL) - opisano ponad 30 różnych
• czynniki wzrostu (GF - Growth Factors) - np. naskórka, fibroblastów, neuronów
• hematopoetyczne czynniki wzrostu (CSF - Colony Stimulating Factors)
• interferony (IFN)
• cytokiny nadrodziny TNF (TNF - Tumor Necrosis Factors)
• transformujące czynniki wzrostu (TGF - Transforming Growth Factors)
• chemokiny
Główne cechy cytokin:
• plejotropia – zdolnośd określonej cytokiny do wpływania na różne typy komórek i wywoływanie w nich
odmiennych efektów
• redundancja – zdolnośd różnych cytokin do wywoływania jednakowego efektu
• synergizm – współdziałanie cytokin, co zwiększa ich aktywnośd
• antagonizm – wzajemne blokowanie efektów działania
• zdolnośd do indukcji kaskad dodatnich i ujemnych sprzężeo zwrotnych
Sposoby oddziaływania cytokin na komórki:
• autokrynowe – oddziaływanie na komórkę, przez którą zostały wydzielone po połączeniu się z odpowiednim
receptorem
• parakrynowe – oddziaływanie na komórkę sąsiadującą w stosunku do komórki wydzielającej cytokinę
• endokrynowe – oddziaływanie na komórki innych narządów
Podział cytokin ze względu na właściwości:
• Prozapalne: IL-1, IL-6, IL-8, IL-15, IL-17, IL-18, IL-23, TNF
• Przeciwzapalne: IL-4, IL-10, IL-13
Limfocyty T
H
:
• bogate źródło cytokin
• dokonują selekcji mechanizmów efektorowych przeciw patogenom:
– limfocyty T
C
, makrofagi –
odpornośd komórkowa
stymulowana przez subpopulację T
H1
– przeciwciała – wytwarzane przez plazmocyty powstałe z limfocytów B,
odpornośd humoralna
Limfocyty T
C
:
• ich najistotniejszą rolą jest eliminacja komórek zakażonych wirusami
• uczulone limfocyty T
C
wyrzucają z granul
perforyny
, tworzące kanały w błonie komórkowej, zabijają ją lub
rozpoczynają przez
granzymy
proces apoptozy zakażonych komórek
• cytotoksycznośd może byd także wywołana sygnałem indukowanym przez oddziaływanie ligandu Fas (FasL) z
receptorem Fas (FasR) na komórce docelowej
• granule mogą także zawierad TNF i limfotoksynę
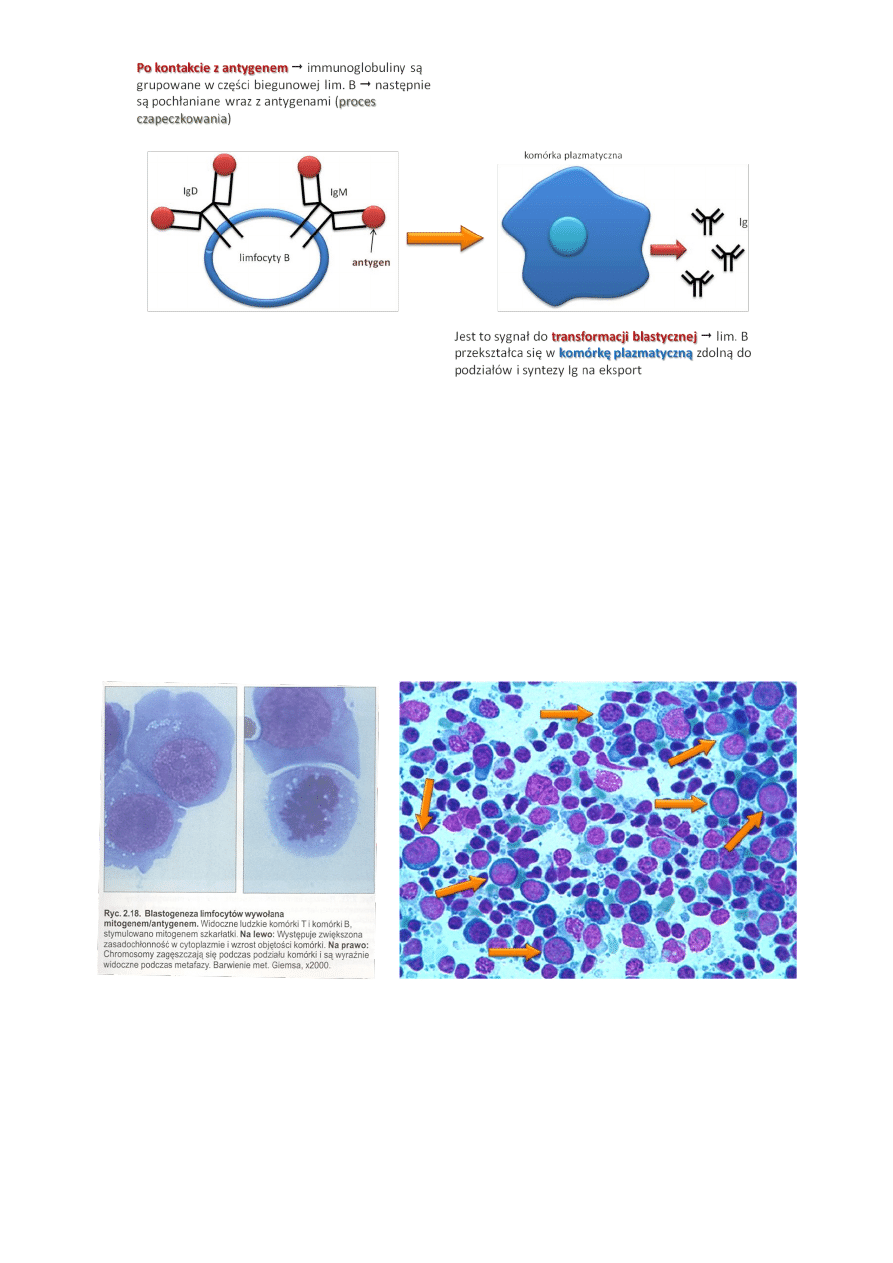
Transformacja blastyczna:
• W wyniku kontaktu z antygenem dochodzi do aktywacji i proliferacji limfocytów. Po aktywacji limfocyty ulegają
powiększeniu (są to tzw.
blasty
), w komórkach pojawiają się liczne ziarnistości.
• Aktywowane
limfocyty T
produkują i wydzielają cytokiny, zaś
limfocyty B
przeciwciała.
• Wszystkie zmiany prowadzące do powstawania aktywowanych klonów limfocytów nazywane są
transformacją
blastyczną
.
Antygeny wywołujące transformację blastyczną limfocytów:
• Swoiste:
– antygeny drobnoustrojów
• Nieswoiste:
– mitogeny (np. lektyny roślinne)
• fitohemaglutynina – PHA
• konkanawalina A – ConA
• mitogen ze szkarłatki – PWM
Transformacja blastyczna limfocytów
Wyszukiwarka
Podobne podstrony:
Ćw 06 Odpowiedź immunologiczna typu komórkowego Transformacja blastyczna
Charakterystyka odpowiedzi immunologicznej typu GALT faza indukcji
Charakterystyka odpowiedzi immunologicznej typu GALT faza indukcji
immuno pytania, Limfocyty Th1 - odpowiedz typu komórkowego
Odpowiedź typu komórkowego
Odpowiedź typu komórkowego
cw 16 odpowiedzi do pytan id 1 Nieznany
antygeny trichopyton wplyw na transformacje blastyczna limfocytow
Odpowiedź immunologiczna na zakażenia wirusowe
Odpowiedź immunologiczna, Immunologia
ćw 10 immuny, Immunologia, reszta
Odpowiedź immunologiczna na zakażenia wirusowe
pochodzenie odpowiedzi immunologicznej
II Regulacja odpowiedzi immunologicznej
ODPOWIEDďz˝ IMMUNOLOGICZNA
Etapy odpowiedzi immunologicznej ustroju, Medycyna, Interna
WDP cw pytania i odpowiedzi, psychologia, WAKŁADY, NOTATKI, ITP
BK-CW-calosc-druk, Studia, biologia komórki
cw 7, III rok, immunologia
więcej podobnych podstron