
1
Leczenie Niewydolności Serca
Jan Bembenek
Katedra i Zakład Farmakologii Doświadczalnej i Klinicznej
Warszawski Uniwersytet Medyczny

2
Leczenie
Leczenie
niewydolności serca
niewydolności serca
Epidemiologia:
USA:
5 mln pacjentów
300000 zgonów / rok
6-10% osób > 65 r. ż.
Europa:
0,4-2 % populacji
średni wiek 74 lata
50% chorych umiera w ciągu 4 lat

3
Leczenie niewydolności
Leczenie niewydolności
serca
serca
Definicja:
ostra / przewlekła
skurczowa / rozkurczowa
prawo / lewokomorowa
łagodna / umiarkowana / ciężka
Definicja wg ESC/PTK:
• Występowanie objawów niewydolności serca
• Obiektywne dowody dysfunkcji m. sercowego
• Dobra odpowiedź na leczenie

4

5
Leczenie niewydolności
Leczenie niewydolności
serca
serca

6
7
STAN C
STAN C
STAN D
STAN D
STAN B
STAN B
STAN A
STAN A
Choroba serca –
Choroba serca –
nieprawidłowości
nieprawidłowości
anatomiczne lub
anatomiczne lub
czynnościowe
czynnościowe
Objawy
Objawy
niewydolności serca
niewydolności serca
Nawracające objawy
Nawracające objawy
niewydolności serca w
niewydolności serca w
spoczynku
spoczynku

8
Stan D:
Ciężka
niewydolność
serca
wymagająca
specjalnych
interwencji
leczniczych.
NYHA IV
Stan C:
Dysfunkcja m.
serca
łącznie z
objawami
niewydolności
serca
NYHA I,II,III
Stan B:
Uszkodzenie m.
serca
bez objawów
niewydolności
serca.
Stan A:
Osoby z wysokim
ryzykiem
niewydolności
serca, ale
bez
uszkodzenia
m.
Sercowego
Bez objawów
niewydolności
serca

9
Leczenie niewydolności
Leczenie niewydolności
serca
serca
Przyczyny:
Choroba niedokrwienna serca
Nadciśnienie tętnicze
Wady zastawkowe
Kardiomiopatie
Arytmie
Cele leczenia:
zapobieganie i/lub leczenie chorób prowadzących do CHF
zapobieganie progresji CHF
utrzymanie lub poprawa jakości życia
przedłużenie życia

10
Leczenie niewydolności
Leczenie niewydolności
serca
serca
Metody leczenia
niefarmakologiczne
farmakologiczne
zabiegowe
• edukacja pacjenta
• zakaz palenia
• kontrola masy ciała
• kontrola NT, cukrzycy,
hiperlipidemii
• dieta
• rehabilitacja
• diuretyki
• ACEI
• antagoniści rec. Angiotensyny
• B-blokery
• antagoniści rec. Aldosteronu
• glikozydy naparstnicy
• leki rozszerzające naczynia
• leki inotropowo +
• leki przeciwzakrzepowe
• leki antyarytmiczne
• rewaskularyzacja
• kardiomioplastyka
• stymulacja dwukomorowa
• ICD
• urządzenia wspomagające
lewą komorę
• transplantacja
11
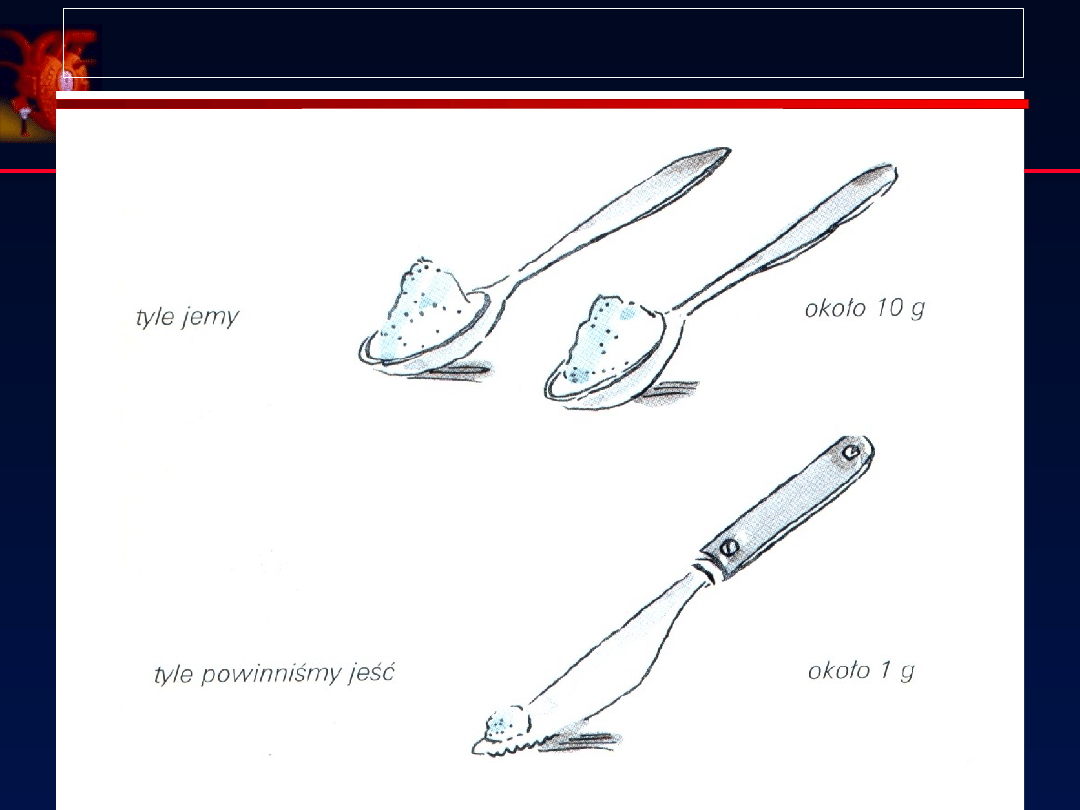
Zapotrzebowanie na sól a spożycie
12
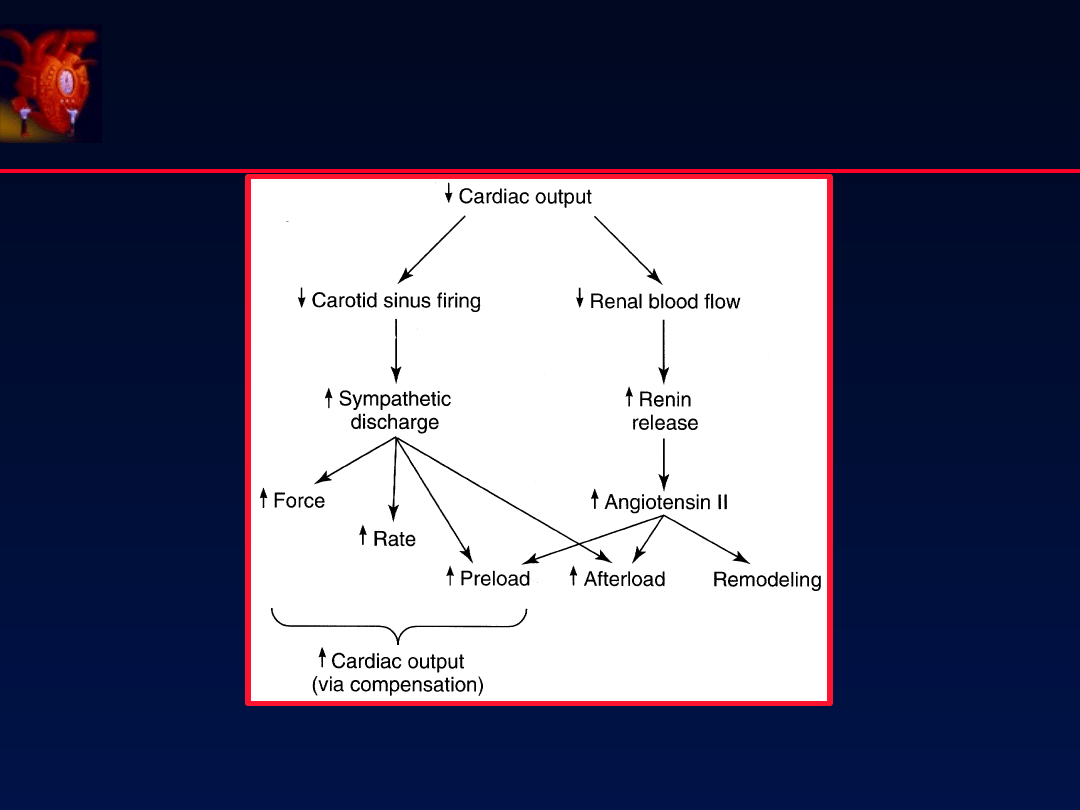
Mechanizmy kompensacyjne
13
GFR
Proteinuria
Sekrecja aldosteronu
Włóknienie kłębuszków
Rola angiotensyny II w
uszkodzeniu narządów
A-II receptor
AT
1
Atheroskleroza*
Wazokonstrykcja
Przerost naczyń
Upośledzenie śródbłonka
Przerost LV
Włóknienie
Remodeling
Apoptoza
Udar
ZGON
Nadciśnienie
Niewydolność
serca
zawał serca
Niewydolność
nerek
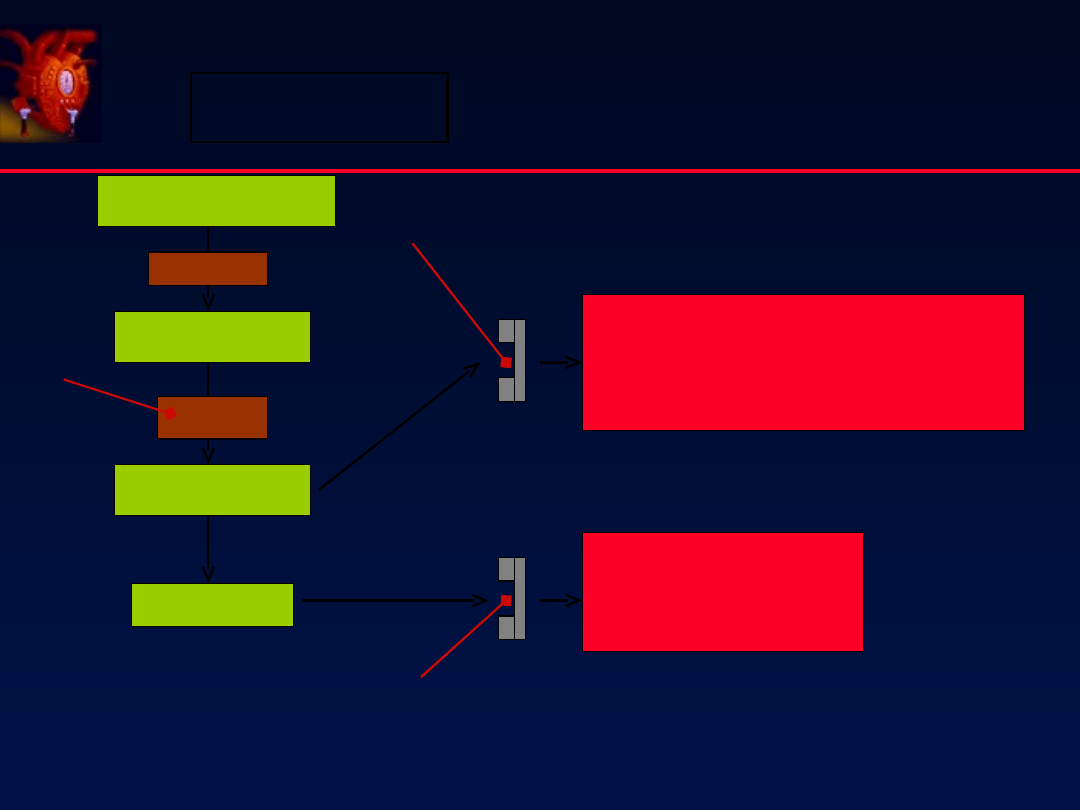
14
Leczenie niewydolności serca
Leczenie niewydolności serca
Angiotensynogen
Układ RAA
Układ RAA
Angiotensyna I
Angiotensyna II
Aldosteron
RENINA
ACE
• ↑ aktywności ukł. współczulnego
• skurcz naczyń tętniczych i żylnych
• ↑ oporu obwodowego
• remodeling LV
• retencja Na
+
i H
2
O
• wydalanie K
+
• włóknienie
ACEI
Antagoniści Receptora
Angiotensyny
Antagoniści Aldosteronu

15
Leczenie niewydolności
Leczenie niewydolności
serca
serca
ACEI
ACEI
Np: Enalapril, Kaptopril, Ramipril, Perindopril, Lisinopril,
Fosinopril, Chinapril
leki pierwszego rzutu prawie u wszystkich pacjentów
ustąpienie objawów i poprawa tolerancji wysiłku
zahamowanie i odwrócenie remodelingu LK
↓ zachorowalności i ↓ śmiertelności
należy kontrolować poziom K
16
GFR
Proteinuria
Sekrecja aldosteronu
Włóknienie kłębuszków
Rola angiotensyny II w
uszkodzeniu narządów
A-II receptor
AT
1
Atheroskleroza*
Wazokonstrykcja
Przerost naczyń
Upośledzenie śróbdłonka
Przerost LV
Włóknienie
Remodeling
Apoptoza
Udar
ZGON
Nadciśnienie
Niewydolność
serca
zawał serca
Niewydolność
nerek

17
Wszyscy chorzy z
LVEF ≤ 40%
(niezależnie od
współistnienia objawów NS) powinni przyjmować
inhibitor ACE, jeżeli nie mają przeciwwskazań do
takiego leczenia
Stosowanie inhibitorów ACE powoduje poprawę:
-
funkcji lewej komory
-
zmniejszenie nasilenia objawów
-
zmniejszenie częstości hospitalizacji i śmiertelności
Inhibitory konwertazy angiotensyny

18
Dlaczego ACEI
↓ stężenia angiotensyny i ↓ oporu obwodowego
–
Odbywa się to przez działanie miejscowe i obwodowe:
–
działanie cytoprotekcyjne w stosunku do nerek i serca,
przejawiające się poprawą przepływu wieńcowego i
kłębuszkowego.
–
obniżenie poziomu noradrenaliny,
–
zmniejszenie uwalniania wazopresyny
–
zmniejszony rozpad
bradykininy
prowadzi do obniżenia obciążenia
następczego serca

19
Dlaczego ACEI cd.
zmniejszenie napięcia układu tętniczego> żylnego
zmniejszenie napięcia układu żylnego
działanie na ośrodkowy układ nerwowy→↑diurezy (zmniejszenia stężenia
ADH); ↓ uczucia pragnienia-
potencjalizacja działania diuretyków
wpływają na przebudowę komory
, zwłaszcza u chorych z pozawałową lub
niedokrwienną niewydolnością serca
W efekcie dochodzi do poprawy synergii skurczu, a tym samym do dalszego
obniżenia obciążenia wstępnego i następczego
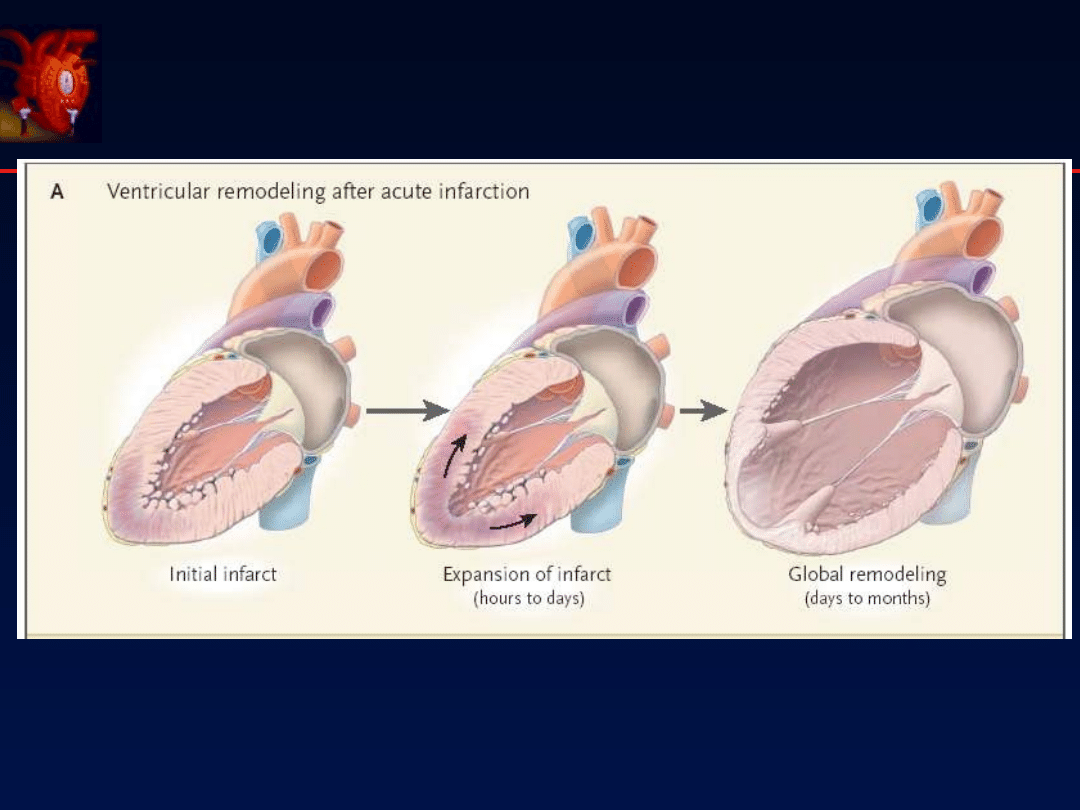
20

21
ACEI
Obniżają śmiertelność ogólną
Obniżają częstość hospitalizacji
Znacznie poprawiają rokowanie u chorych z
cechami NS w ostrej fazie zawału serca
Zapobiegają progresji NS
Poprawiają klasę czynnościową pacjentów z
niewydolnością serca
NIE poprawiają poziomu wydolności fizycznej

22
Przed rozpoczęciem podawania ACEI należy
rozważyć konieczność kontynuowania uprzednio
rozpoczętego leczenia
diuretykami
Jeżeli chory już otrzymuje diuretyki, należy dawkę
tych leków zmniejszyć lub, o ile to możliwe,
odstawić je .
ACEI

23
Wskazania do dołączenia do ACEI diuretyków:
cechy zwiększonej wolemii, manifestującej się zastojem w
płucach lub/i obrzękami obwodowymi
Dobór (rodzaj) leku zależy od zaawansowania
niewydolności serca.
–
W łagodnych postaciach niewydolności leczenie zwykle
rozpoczynamy od
tiazydów
chyba, że wyjściowy klirens
kreatyniny jest mnejszy niż 30 ml/min, co jest
wskazaniem do podania
diuretyków pętlowych
ACEI

24
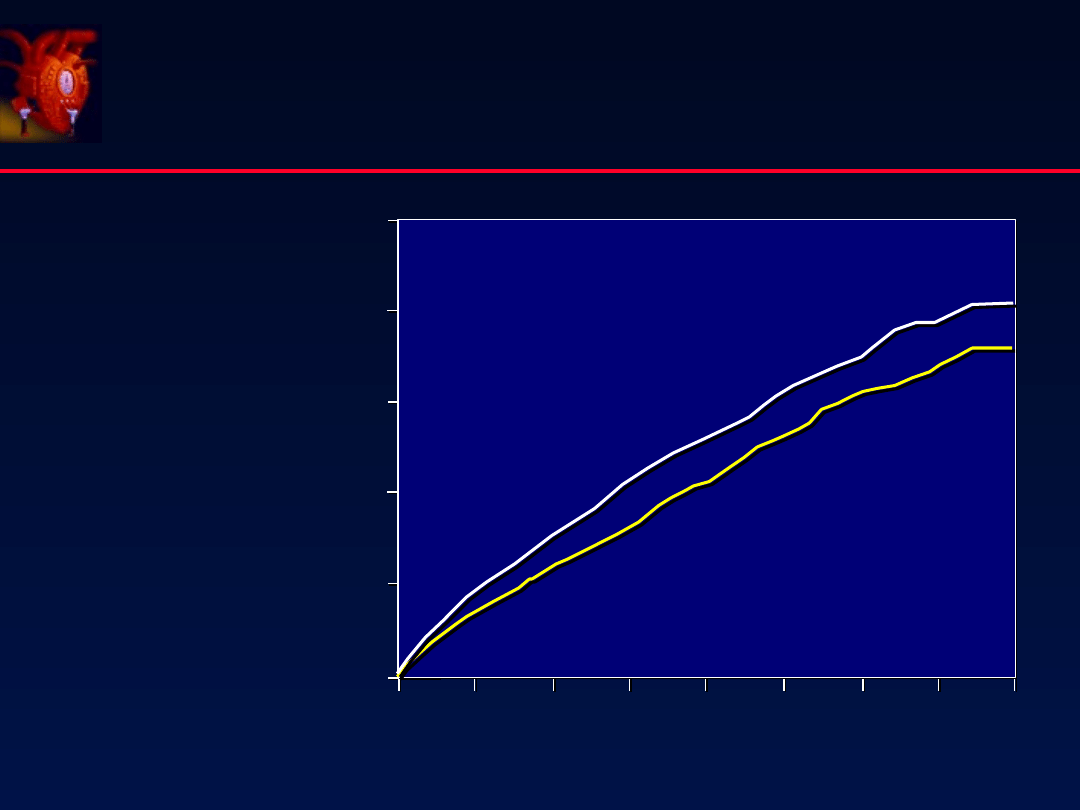
ACE-inhibitory
wpływ na przeżycie
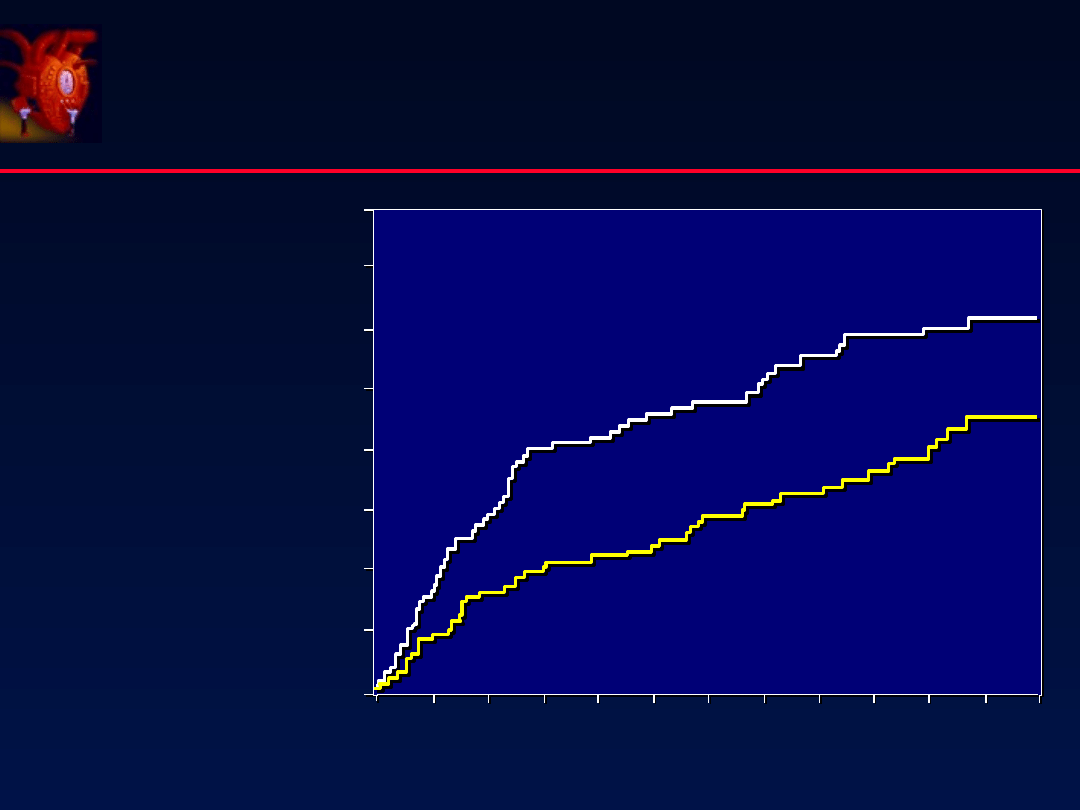
Placebo
Enalapril
12
11
10
9
8
7
6
5
Ryzyko zgonu
Miesi ce
ą
0.1
0.8
0
0.2
0.3
0.7
0.4
0.5
0.6
p< 0.001
p< 0.002
CONSENSUS
N Engl J Med 1987;316:1429
4
3
2
1
0
ACE-i
ACE-i
50
40
30
20
10
0
Miesi ce
ą
0
6
12
p = 0.0036
%
miertelno
Ś
ść
24
18
30
36
42
48
Enalapril
n=1285
Placebo
n=1284
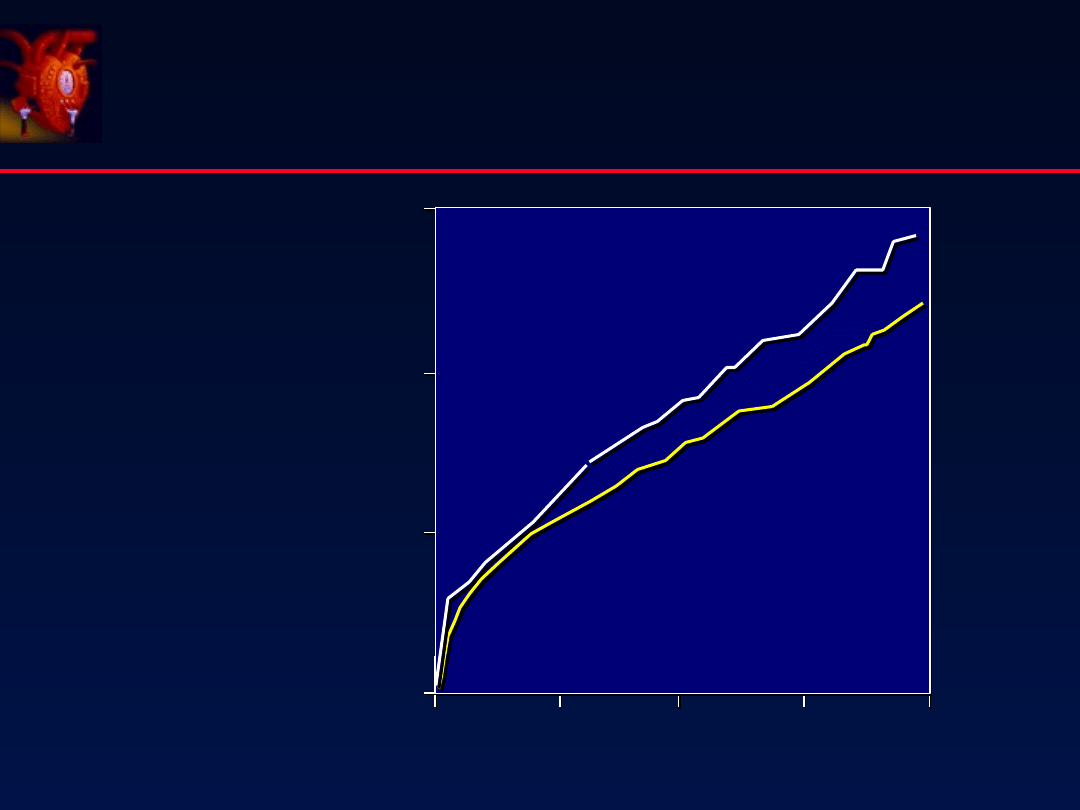
SOLVD (Treatment)
N Engl J M 1991;325:293
n = 2589
CHF
- NYHA II-III
- EF < 35
ACE-i
ACE-i
%
Śmiertelność
4
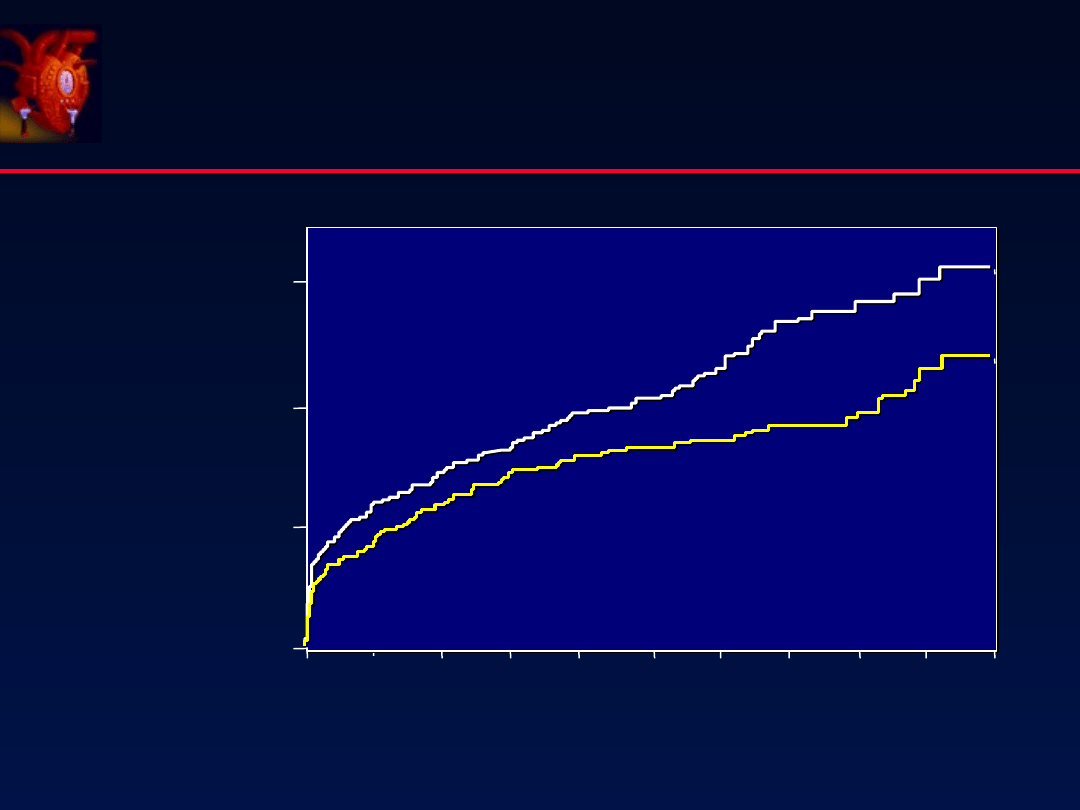
SAVE
N Engl J Med 1992;327:669
Lata
30
20
10
0
1
2
3
Placebo
Captopril
0
n=1115
n=1116
p=0.019
² -19%
n = 2231
3 - 16 dob s post AMI
ę
EF < 40
12.5 --- 150 mg / dob
ę
Bezobjawowa
pozawa owa
ł
dysfunkcja m. serca
ACE-i
ACE-i
28
Miesi ce
ą
Miesi ce
ą
30
30
24
24
12
12
18
18
0
0
6
6
10
10
30
30
20
20
0
0
Placebo
Placebo
Ramipril
Ramipril
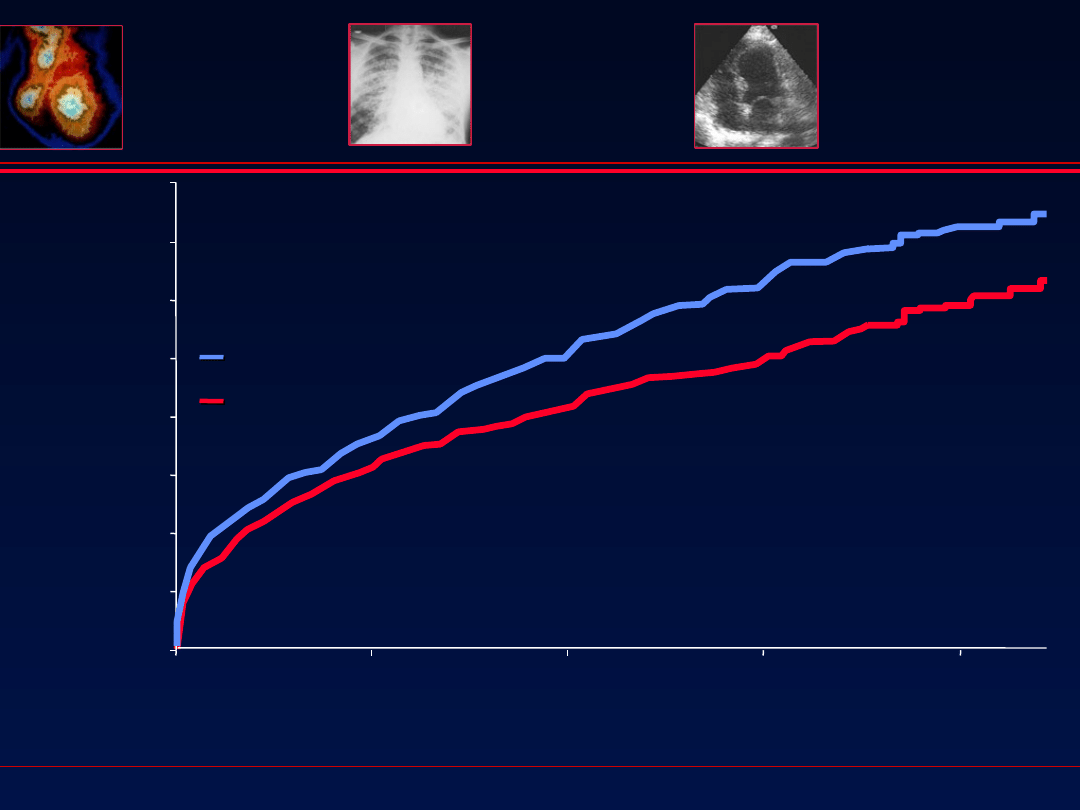
n = 2006
n = 2006
HF after AMI
HF after AMI
p = 0.002
p = 0.002
%
Śmiertelność
AIRE
Lancet 1993;342:821
Lancet 1993;342:821
ACE-i
ACE-i
29
Years
P
ro
b
ab
ili
ty
o
f
E
ve
n
t
0
0.05
0.1
0.15
0.2
0.25
0.3
0
1
2
3
0.35
0.4
4
ACE-I
Placebo
ACE-I
2995
2250
1617
892
223
Placebo
2971
2184
1521
853
138
Flather MD, et al.
Lancet
. 2000;355:1575–1581
OR: 0.74 (0.66–0.83)
ACE-I: 702/2995 (23.4%)
Placebo: 866/2971 (29.1%)
TRACE
Echocardiographic
EF
≤
35%
AIRE
Clinical and/or
radiographic
signs of HF
SAVE
Radionuclide
EF
≤
40%

30
Przeciwwskazania do inhibitorów ACE obejmują:
-
obrzęk naczynioruchowy w wywiadzie
-
obustronne zwężenie tętnicy nerkowej
-
ciężką stenozę aortalną
-
ciążę
-
osoczowe stężenie potasu
powyżej 5 mmol/l
-
osoczowe stężenie kreatyniny powyżej
2,5 mg/dl
Inhibitory konwertazy angiotensyny

31
Dawkowanie
Przy braku działań niepożądanych i objawów
nietolerancji dawkę inhibitora ACE zwiększa się
stopniowo co ok. 2-4 tyg. do dawki docelowej lub
maksymalnej dawki tolerowanej przez chorego.
Ocena funkcji nerek oraz stężenia elektrolitów we krwi
-
przed wdrożeniem leczenia,
-
w ciągu ok. 1-2 tyg. po rozpoczęciu leczenia
-
każdorazowo po 1 i 4 tyg. od zwiększenia dawki leku
-
po 1, 3 i 6 miesiącach od osiągnięcia dawki
podtrzymującej (a następnie co 6 miesięcy)
Inhibitory konwertazy angiotensyny

32
ACEI w leczeniu niewydolności serca
skuteczność została udowodniona
dla dużych dawek
u ok. 70% chorych udaje się stopniowo
dojść do dużych dawek
Duże czy małe dawki ?

33
Ocena funkcji nerek oraz stężenia elektrolitów we krwi
-
Rozpoczęcie leczenia inhibitorem ACE często prowadzi
do
zwiększenia stężeń mocznika i kreatyniny
-
dopuszczalny jest wzrost stężenia kreatyniny
o 50%
wartości wyjściowej
i do wartości
3 mg/dl
.
-
Kreatynina > 3 mg/dl lub K > 5,5 mmol/l→
zmniejszyć
dawkę leku o połowę
i ściśle kontrolować parametry
funkcji nerek i/lub stężenie elektrolitów
-
Kreatynina > 3,5 mg/dl lub K> 6 mmol/l →
zaprzestać
leczenia inhibitorem ACE
i monitorować wyniki badań
biochemicznych
Inhibitory konwertazy angiotensyny

34
Inhibitory konwertazy angiotensyny
4 mg
0,5 mg
Trandolapril
2 × 5 mg
2,5 mg
Ramipril
20-35 mg
2,5-5 mg
Lisinopril
2 × 10-20 mg
2 × 2,5 mg
Enalapril
3 × 50-100 mg
3 × 6,25 mg
Kaptopril
Inhibitory konwertazy angiotensyny
Dobowa dawka
docelowa
Dobowa dawka
początkowa
Lek

35
Objawowa hipotonia (zawroty głowy)
należy w pierwszej kolejności rozważyć zmniejszenie
dawki diuretyków i/lub leków hipotensyjnych
innych niż
inhibitor ACE, ARB, ß-adrenolityk czy antagonista
aldosteronu
Działania niepożądane po ACE-I
Np. suchy, uporczywy kaszel, należy odstawić inhibitor
ACE, a zamiast niego włączyć leczenie ARB
W przypadku przeciwwskazań lub nietolerancji zarówno
inhibitora ACE, jak i ARB u chorego z objawową NS i
LVEF ≤ 40% zastosować można połączenie
hydralazyny
z dwuazotanem izosorbidu
Inhibitory konwertazy angiotensyny

36
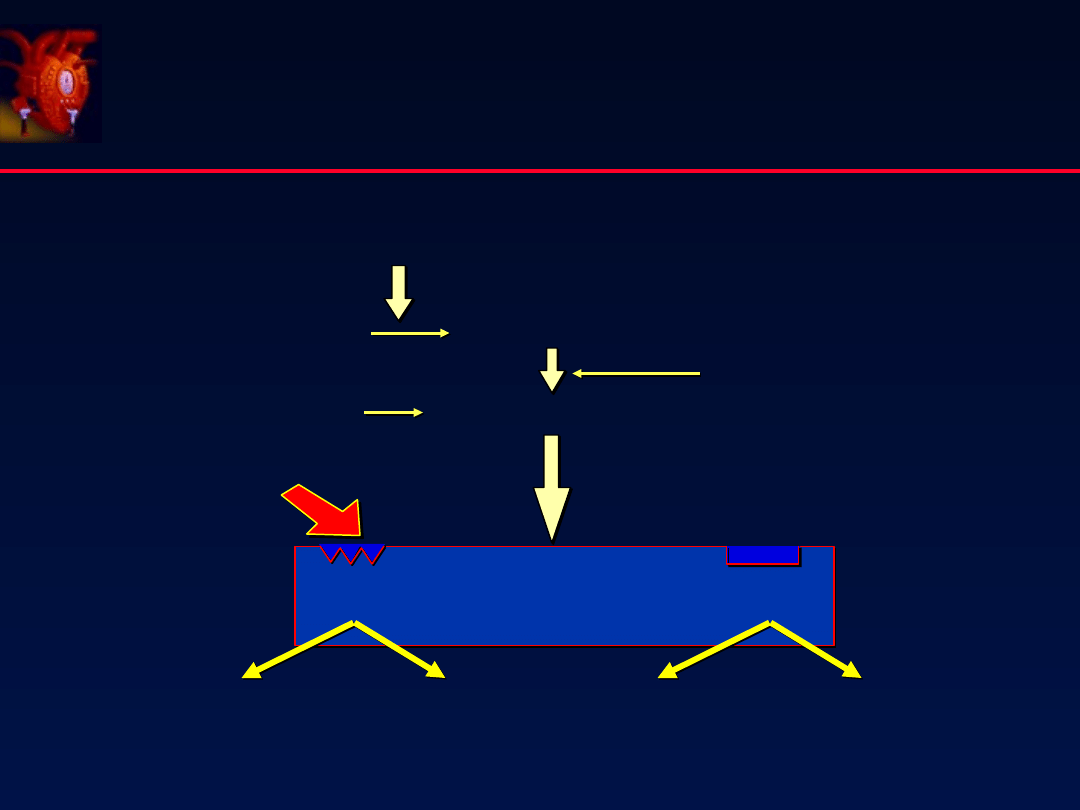
Leczenie niewydolności
Leczenie niewydolności
serca
serca
SARTANY
SARTANY
Np: Losartan, Valsartan, Irbesartan, Kandesartan, Eprosartan
profil działania i skuteczność podobna do ACEI
nie powodują kaszlu
stosowane u chorych nie tolerujących ACEI
Sartany + ACEI - ? (nie ↓ śmiertelności)
Sartany + B-blokery - raczej nie stosować (nie potwierdzone)
- Antagoniści Receptora Angiotensyny II
37
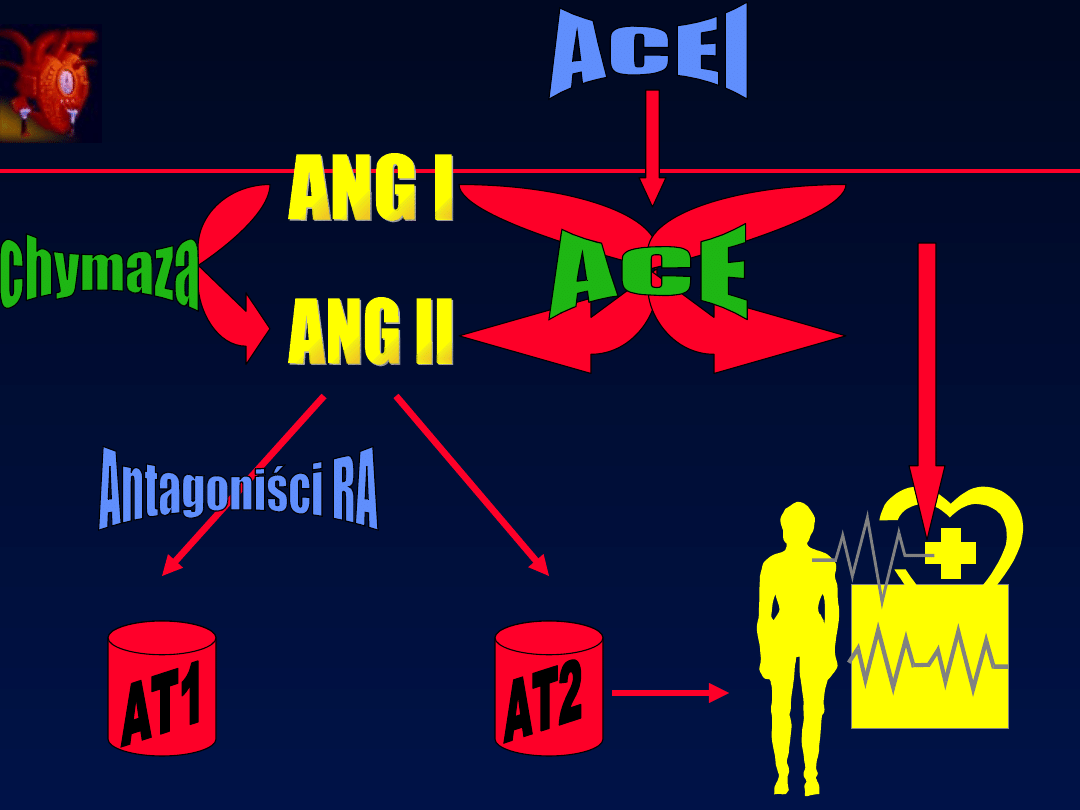
RENINA
Angiotensynogen
Angiotensyna I
ANGIOTENSYNA II
ACE
Inne szlaki
Skurcz naczy
ń
Proliferacja
komórek
Rozszerzenie
naczy
ń
Dzia anie
ł
przeciwproliferacyjne
AT1
AT2
Antagoni ci
ś
Receptora
AT1
RECEPTORY
Antagoniści receptorów dla Angiotensyny II
(Sartany)

38
Antagoniści receptorów dla
Angiotensyny II (Sartany)
Mechanizm działania
–
Zmniejszenie oporu obwodowego
–
Zmniejszenie przerostu komór serca
–
Zmniejszenie niekorzystnej przebudowy naczyń
–
Rozszerzenie naczyń nerkowych
–
Zmniejszenie niekorzystnego efektu angiotensyny
–
Zmniejszenie syntezy aldosteronu
–
Brak efektu bradykininowego

39
Antagoniści receptora
angiotensynowego
Leczenie ARB wskazane jest jako alternatywa
dla inhibitorów ACE
LVEF ≤ 40%
nietolerujących inibitorów ACE.
Stosowanie ARB zaleca się również u pacjentów
z LVEF ≤ 40% i utrzymującymi się objawami NS
w klasie II-IV według NYHA
pomimo leczenia
inhibitorem ACE i ß-adrenolitykiem
, pod
warunkiem, że
nie przyjmują oni jednocześnie
antagonisty aldosteronu
.
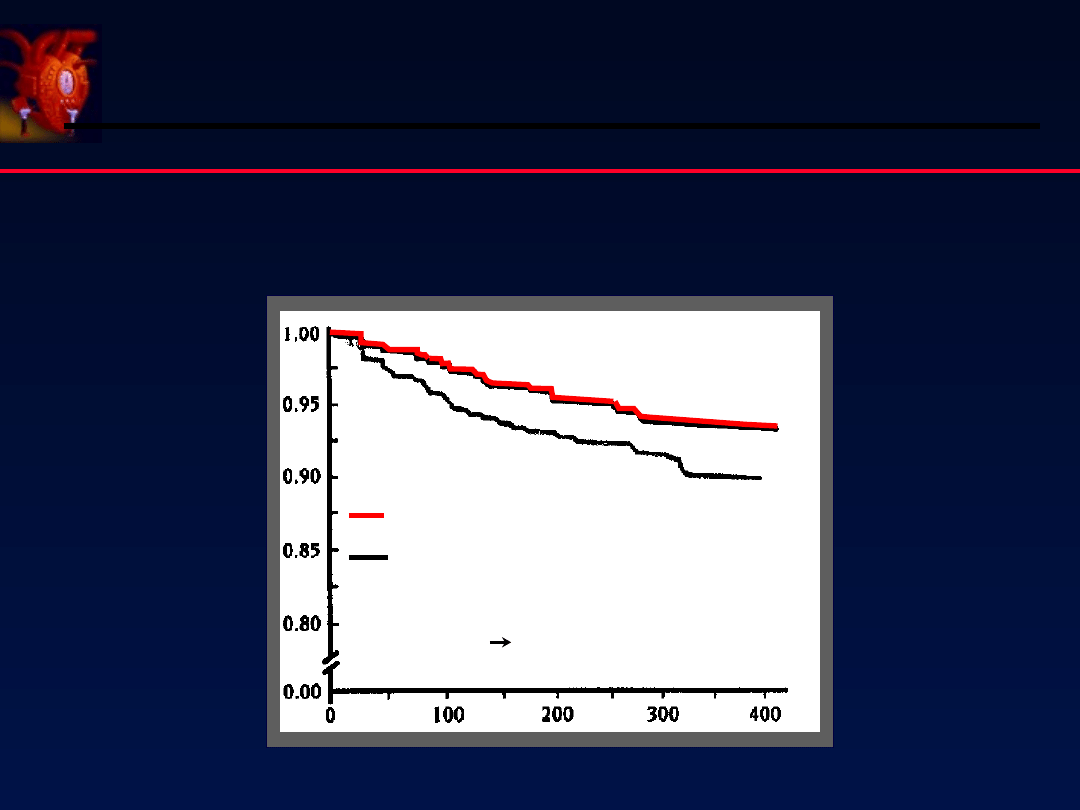
40
Losartan vs Kaptopril w niewydolności serca
Pitt B i wsp. Lancet 1997;349:747
Badanie ELITE
Kryteria : ł 65 lat, NYHA II - IV, EF Ł 40%
P
rz
eż
yci
e
Losartan (n = 352)
Kaptopril (n = 370)
śmiertelność 8,5% vs 3,5%
p = 0,035
Czas obserwacji (dni)
n = 722 chorych

41
Inhibitory ACE czy Antagoniści Ang II
w niewydolności serca
Pitt B i wsp.
Lancet 1997;349:747
ELITE n = 722 chorych
czas obserwacji 400 dni
wiek > 65 lat; III - IV° NYHA
Kaptopril
Losartan
vs
Śmiertelność
8,5%
3,5%

42
Badanie ELITE II
Lepsza tolerancja losartanu niż kaptoprilu w grupie
pacjentów z NS
Liczba nagłych zgonów sercowych
– KAPTOPRIL vs LOSARTAN
7.3% vs 9.0%, p = 0.08
Śmiertelność całkowita
– KAPTOPRIL vs LOSARTAN
15.9% vs 17.7%, p = NS

43
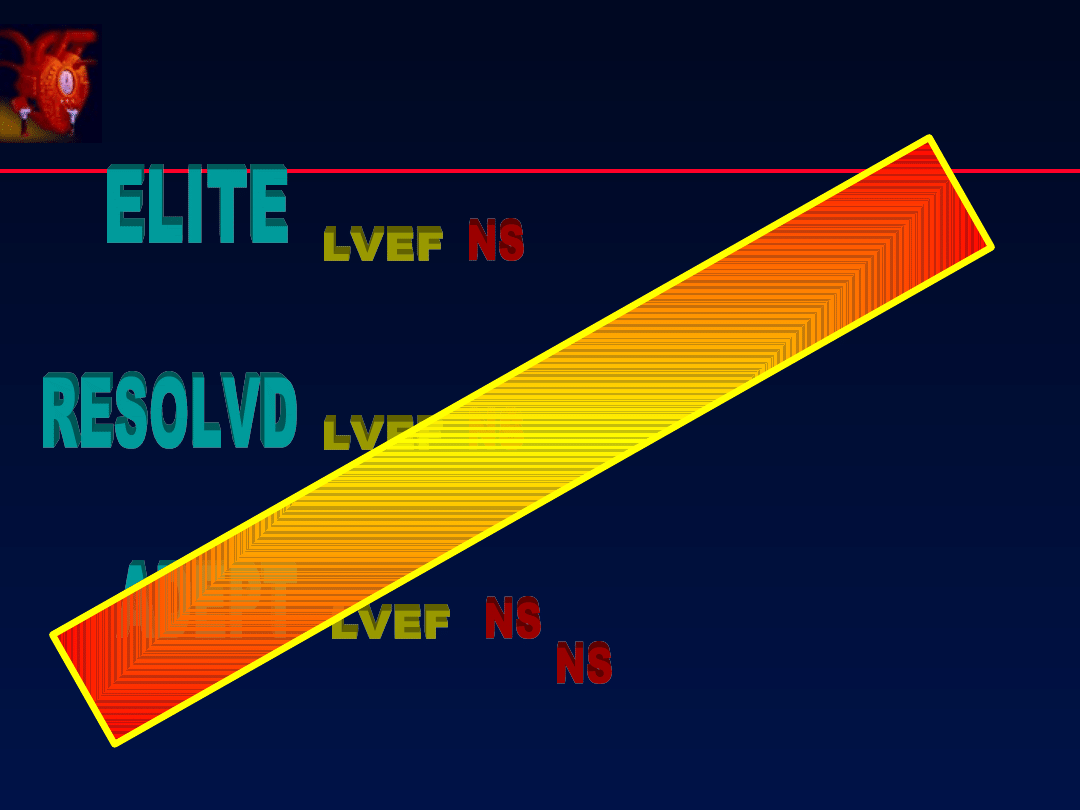
RESOLVED
Yusuf 1998
n = 769 chorych
Condesartan
Enalapril + Candesartan
vs
Po 6 miesiącach
EF < 40%, II - IV° NYHA
Enalapril vs
metoprolol vs placebo
Badanie przerwano po 10 miesiącach
Śmiertelność 6.1% 8.1% 3.7%
C
C + E
E
p = NS
44
Bradykinina
PGI, NO, tPA
Efekt
przeciwmitogenny
Kardioprotekcja
Badanie
RESOLVD - enalapril +
kandesartan
VALIANT - kaptopril + walsartan

45
n=722
EF
≤
40% NYHA II-IV
Wiek
≥
70
n=760
EF
≤
40% NYHA II-IV
n=3152
EF
≤
40% NYHA II-IV, wiek
≥
60
n=5010
EF
≤
40% NYHA II-IV
n=5447
Świeży zawał z rozwojem ostrej
niewydolności krążenia, wiek
≥
50
Kaptoryl 3x50mg
vs
Losartan 1x50mg
Kandesartan 1,8,16mg
vs
Enalapryl 2x10mg
vs
kombinacja
Valsartan 160mg
vs
ACE
vs
palcebo
Kaptoryl 3x50mg
vs
Losartan 1x50mg
Kaptoryl 3x50mg
vs
Losartan 1x50mg
NS
NS
NS
NS
NS
Losartan
↓
54%
NS
NS
NS
NS
NS
NS
NS
NS
NS
NS
NS
Losartan
↓
46%
Valsartan
↓
13%
Zgony
sercowo-
naczyniowe
Kaptopryl
↓
17%
Zgony ogółem
Zgony nagłe
Zgony ogółem
hospitalizacja
Hospitalizacja
Inhibitory ACE vs AT
1
w niewydolności serca
46
Inhibitory ACE vs AT
1
w niewydolności serca
Substudy
Captopril vs Losartan 48 tygodni
- (wentrykulografia izotopowa)
(Am Heart J 2000,139,1081)
(Am Heart J 2001,141,800)
ACE + erposartan vs ACE + placebo – 8 tygodni
- (Termodylucja)
Krążenie płucne – (Swann-Ganz)
(Circulation 1999,100,1056)
Candesartan vs Enalapryl vs kombinacja obu – 43tygodnie
- (echo)
PR
ZE
ST
AŃ
MY
SI
Ę Ł
UD
ZIĆ

47
Przeciwwskazania
-
do stosowania i działania niepożądane ARB są takie
same jak w przypadku inhibitorów ACE, z wyjątkiem
kaszlu i obrzęku naczynioruchowego.
-
U chorych z NS zaleca się stosowanie dwóch spośród
ARB:
kandesartanu lub walsartanu
-
Podobnie, jak w przypadku inhibitorów ACE leczenie
ARB wymaga monitorowania parametrów funkcji nerek i
stężenia elektrolitów - zwłaszcza potasu - we krwi.
Antagoniści receptora
angiotensynowego

48
Leczenie niewydolności
Leczenie niewydolności
serca
serca
B-adrenolityki
B-adrenolityki
Mechanizm działania:
•
↑ gęstości receptorów B
1
•
hamowanie kardiotoksyczności katecholamin
•
↓ częstości rytmu serca
•
↓ aktywności neurohormonalnej
•
przeciwniedokrwienne, przeciwnadciśnieniowe
•
antyarytmiczne, antyproliferacyjne
Skutek leczenia:
•
↓ śmiertelności
•
↓ hospitalizacji
•
↓ SCD
Beta-adrenolityki

49
B-adrenolityki
B-adrenolityki
4 leki:
•
karwedilol (USCS, COPERNICUS, COMET)
• metoprolol (MERIT HF)
• bisoprolol (CIBIS II)
• nebiwolol - SENIORS
• ale nie wszystkie - bucindolol (BEST)
Wskazania:
• objawy NS (NYHA I-IV)
• ↓ LVEF < 40%
• po AMI
Włączać u pacjentów bez cech retencji
płynów, rozpoczynając od małych dawek
Beta-adrenolityki

50
US Carvedilol HF
US Carvedilol HF
NEJM 1996; 334: 1349-55
NEJM 1996; 334: 1349-55
Carvedilol
Carvedilol
(n=696)
(n=696)
Placebo
Placebo
(n=398)
(n=398)
Risk reduction = 65%
Risk reduction = 65%
p
p
<0.001
<0.001
0
0
50
50
100
100
150
150
200
200
250
250
300
300
350
350
400
400
1.0
0.9
0.8
0.7
0.6
0.6
0.7
0.7
0.8
0.8
0.9
0.9
1.0
1.0
Prze ycie
ż
Prze ycie
ż
%
%
Dni
Dni
I-II HF
I-II HF
ß-
ß-
Adrenolityki
Adrenolityki
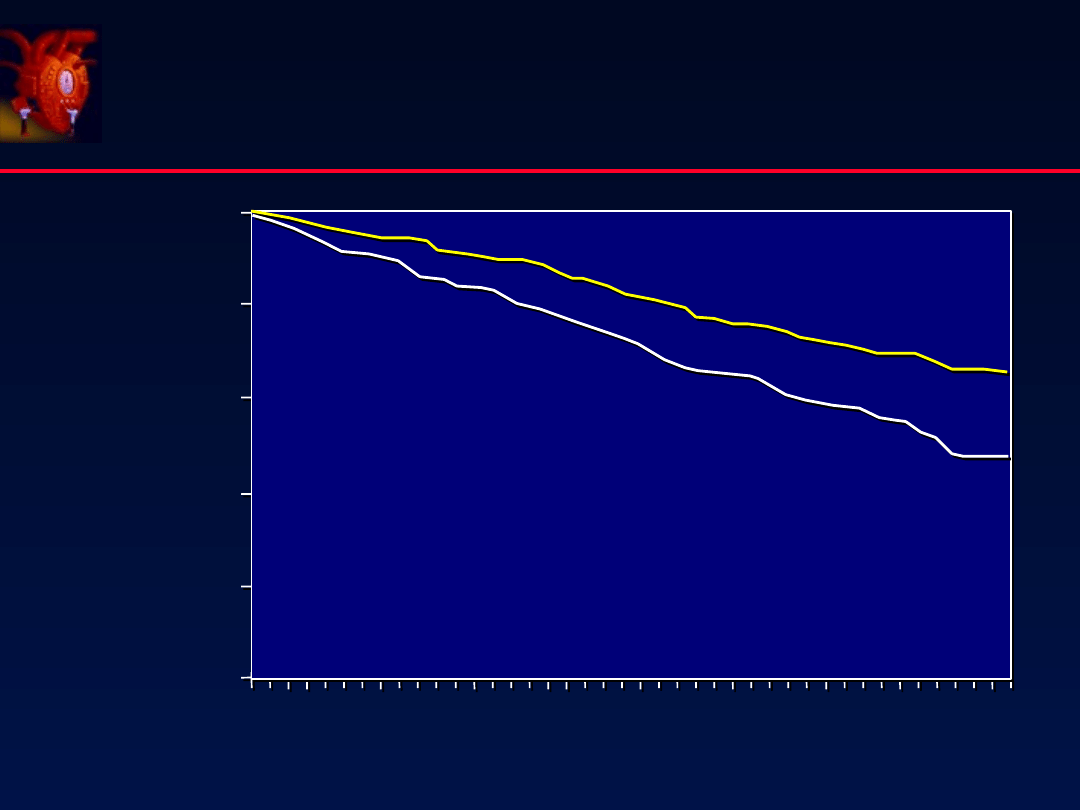
51
P< 0.00005
P< 0.00005
Annual Mortality: bisoprolol=8.2%; placebo=12%
Annual Mortality: bisoprolol=8.2%; placebo=12%
Mean Follow-up 1.4 years
Mean Follow-up 1.4 years
Dni
Dni
Bisoprolol
Bisoprolol
11.8%
11.8%
Placebo
Placebo
17.3%
17.3%
1
1
0.9
0.9
0.8
0.8
0.7
0.7
0.6
0.6
0.5
0.5
Prze ycie
ż
Prze ycie
ż
ICCC NYHA III-IV
ICCC NYHA III-IV
n=2647
n=2647
0
0
800
800
400
400
600
600
200
200
CIBIS-II
CIBIS-II
Lancet 1999;353:9
Lancet 1999;353:9
ß-
ß-
Adrenolityki
Adrenolityki
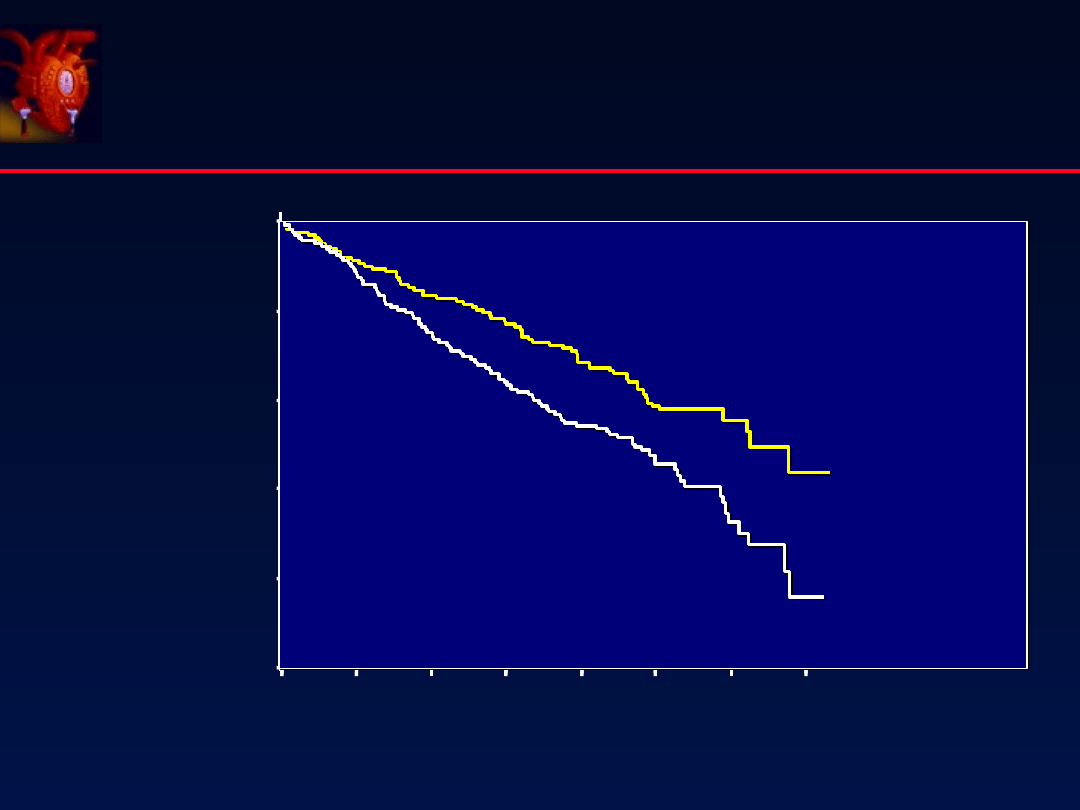
52
100
100
90
90
80
80
60
60
70
70
50
50
24
24
0
0
20
20
16
16
12
12
8
8
4
4
28
28
Placebo
Placebo
Carvedilol
Carvedilol
Miesi ce
ą
Miesi ce
ą
N = 2289
N = 2289
III-IV NYHA
III-IV NYHA
COPERNICUS
COPERNICUS
NEJM 2001;344:1651
NEJM 2001;344:1651
Prze ycie
ż
Prze ycie
ż
%
%
ß-
ß-
Adrenolityki
Adrenolityki
p
p
=0.00014
=0.00014
35% RR
35% RR
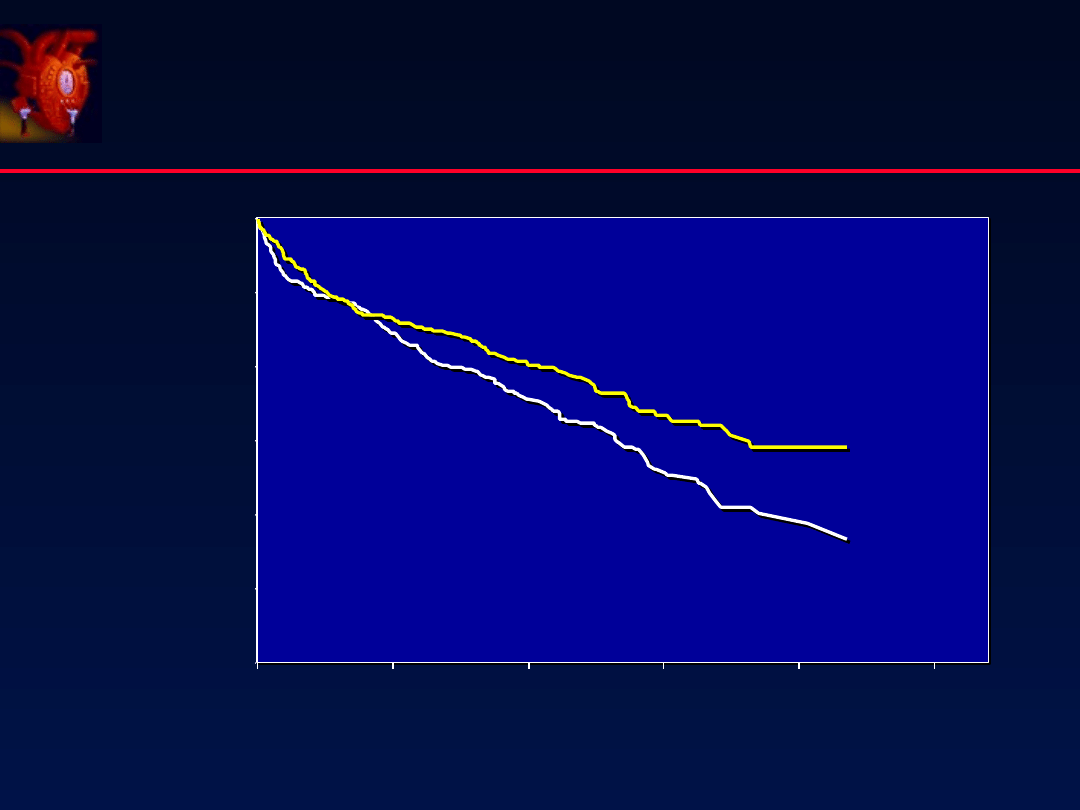
53
1
1
Prze ycie
ż
Prze ycie
ż
Lata
Lata
0.9
0.9
0.85
0.85
0.7
0.7
0.75
0.75
0.8
0.8
0.95
0.95
0
0
0.5
0.5
1
1
1.5
1.5
2
2
2.5
2.5
Carvedilol
Carvedilol
116 / 975 (12%)
116 / 975 (12%)
Placebo
Placebo
151 / 984 (15%)
151 / 984 (15%)
HR 0.77 (0.60 - 0.98) p<0.031
HR 0.77 (0.60 - 0.98) p<0.031
CAPRICORN
CAPRICORN
Lancet 2001;357:1385
Lancet 2001;357:1385
ß-
ß-
Adrenolityki
Adrenolityki
LVD / HF
LVD / HF
Post AMI
Post AMI
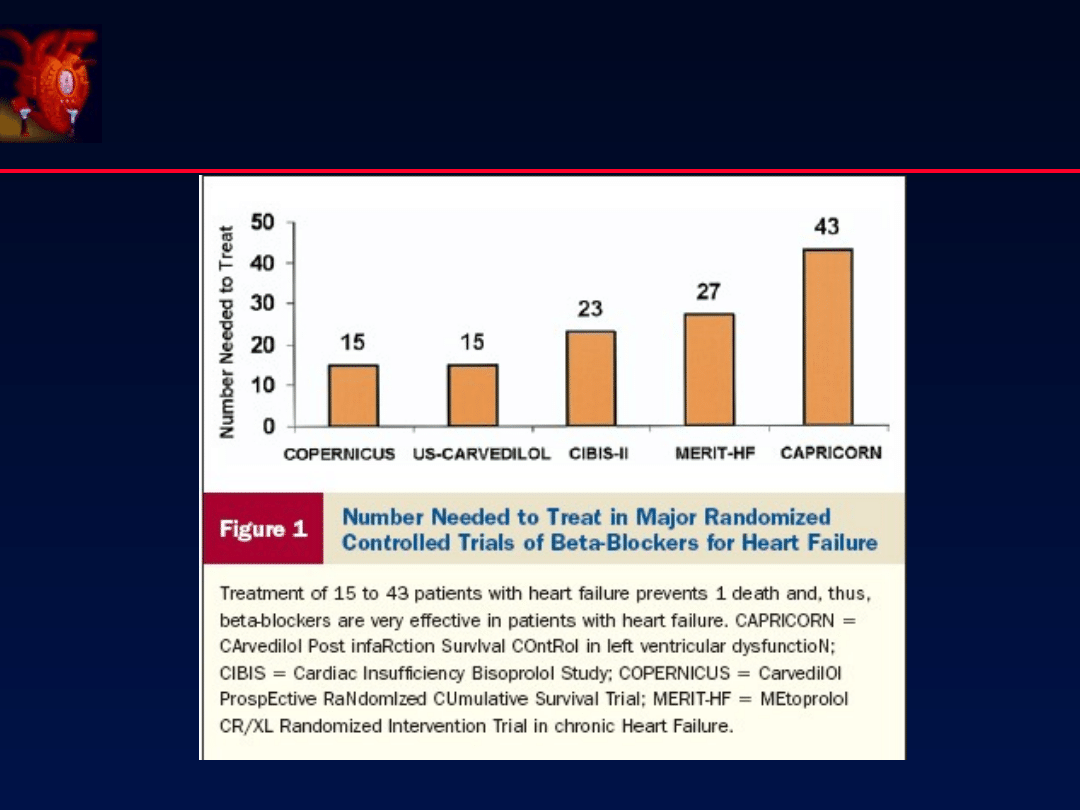
54
55
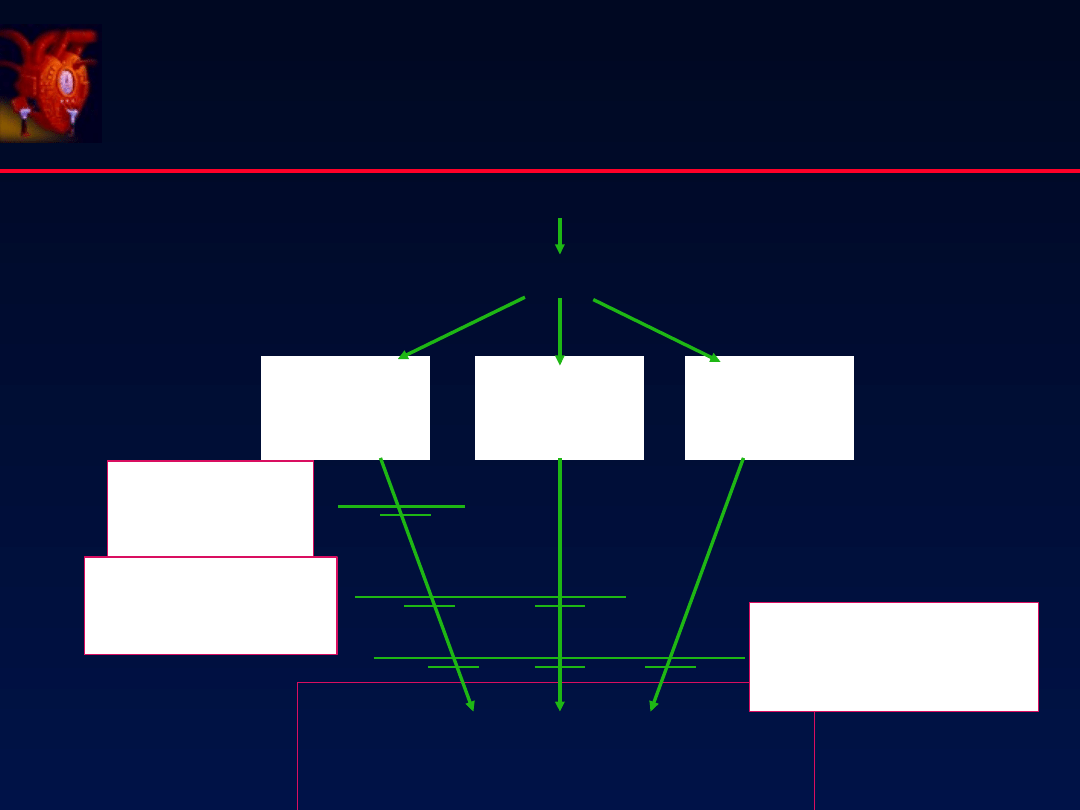
Aktywacja współczulna
β
1
receptory
β
2
receptory
α
1
receptory
Kardiotoksyczność
Kardiotoksyczność
Selektywność β-adrenolityków
Selektywna
blokada
β
1
Nieselektywna
blokada
β
Blokada
β
1
,
β
2
,
α
1
zawał serca, nadciśnienie tętnicze, cukrzyca, insulinoooporność
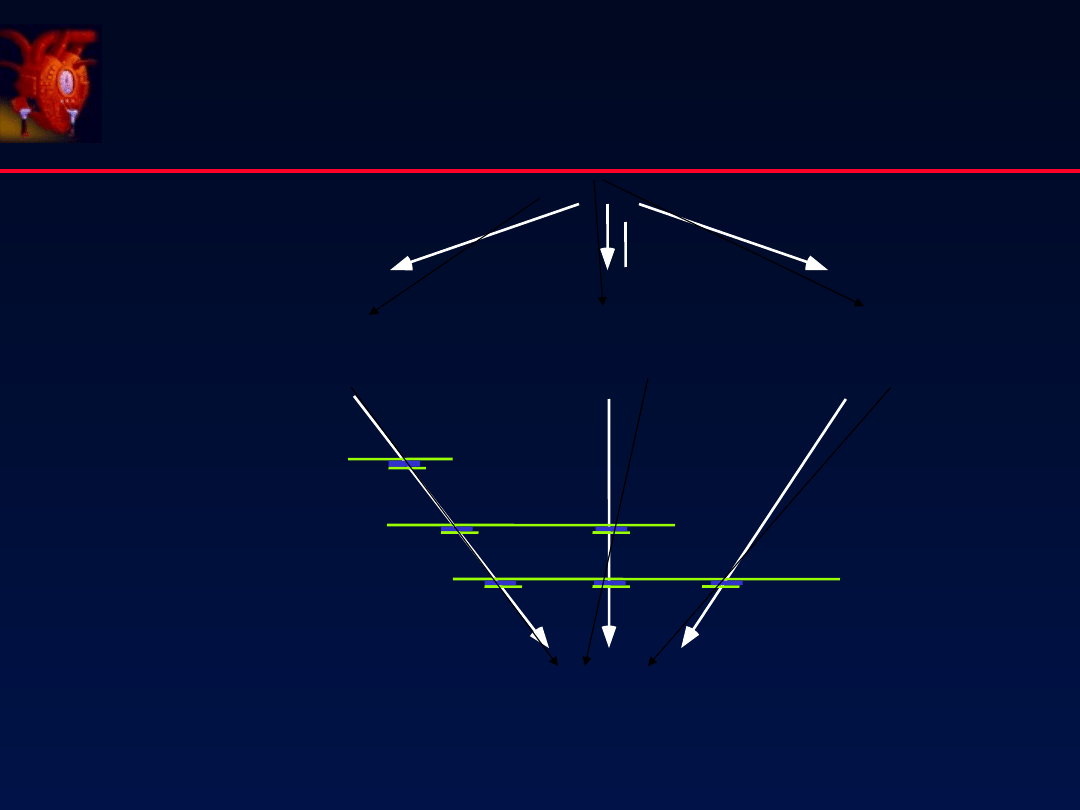
56
β
β
1
1
receptor
receptor
y
y
α
α
1
1
receptor
receptor
y
y
Kardiotoksyczność
Kardiotoksyczność
β
β
2
2
receptor
receptor
y
y
Aktywacja współczulna
Aktywacja współczulna
Metoprolol
Metoprolol
Propranolol
Propranolol
Carvedilol
Carvedilol

57
ß-Adrenolityki
Mechanizm dzia ania
ł
•
Wzrost g sto ci receptorów
ę
ś
ß
1
•
Zahamowanie kardiotoksycznego wp ywu
ł
katecholamin
•
Aktywacja neurohormonalna
•
HR
•
Przeciwniedokrwienne
•
Hipotensyjne
•
Antyarytmiczne
•
Antyoksydacyjne, przeciwproliferacyjne

58
Wskazania
NS w klasie II-IV według klasyfikacji NYHA
LVEF ≤ 40%
Brak przeciwwskazań stosowanie ß-adrenolityków
Zaleca się u chorych otrzymujących leczenie
inhibitorem
ACE (lub ARB)
i stabilnych klinicznie.
Leki ß-adrenolityczne są także wskazane u wszystkich
chorych po zawale mięśnia sercowego.
Beta-adrenolityki

59
Przeciwwskazania
Astma (ale nie przewlekła obturacyjna choroba płuc)
Bradykardia (<50 uderzeń/min.)
Bloki przedsionkowo-komorowe II i III stopnia i
zespół chorego węzła zatokowego (
przy braku
zabezpieczenia układem stymulującym serce
)
Beta-adrenolityki

60
Beta-adrenolityki
Terapię lekiem ß-adrenolitycznym powinno rozpoczynać się
po wyrównaniu stanu klinicznego pacjenta
Jeżeli u chorego nie występują objawy niepożądane (tj.
pogorszenie objawów NS, objawy hipotonii lub bradykardia z
częstotliwością rytmu serca poniżej 50 uderzeń/min.), należy
dążyć do osiągnięcia dawki docelowej (lub maksymalnej
dawki tolerowanej)
Podwajać dawkę ß-adrenolityku co 2-4 tyg
W przypadku pogorszenia objawów NS w trakcie terapii
lekiem ß-adrenolitycznym należy zwiększyć dawkę leku
diuretycznego i w miarę możliwości kontynuować leczenie ß-
adrenolitykiem (często w zmniejszonej dawce)

61
Porównanie działania adrenolitycznego
BB i ACEI
Metoprolol Bucindolol Karwedilol ACEI
Blokada
β
1
↓ ↓
↓ ↓
↓ ↓
↔
Blokada
β
2
↔
↓
↓
↔
Blokada
α
1
↔
↔
↓
↔
Ekspresja
β
1
↑
↓
↓
↑
Systemowa NE
↔
lub
↑
↓
↔
↓
Sercowa NE
↔
( ↓ )
↓
↓
Ang II
↓
↓
↓
↓
Skala działania
adrenolitycznego
- 1.5
-7
-7
-2
Bristow MR et al.. Circulation 1996;94:2807

62
Beta-adrenolityki
10 mg
1,25 mg
Nebiwolol
200 mg
12,5-25 mg
Metoprolol CR/XL
(bursztynian
metoprololu)
2 × 25-50 mg
2 × 3,125 mg
Karwedilol
10 mg
1,25 mg
Bisoprolol
ß-adrenolityki

63
Leczenie niewydolności serca
Leczenie niewydolności serca
GLIKOZYDY NASERCOWE
GLIKOZYDY NASERCOWE
Działanie:
• inotropowo (+)
• ↓ aktywności ukł. współczulnego i RAA
•
ustąpienie objawów, niewielka redukcja hospitalizacji, ale
brak ↓ śmiertelności
Wskazania:
• u pacjentów z CHF i AF w celu ↓ przewodnictwa A-V
• gdy optymalna terapia innymi lekami jest nieskuteczna
Digoksyna
Metyldigoksyna
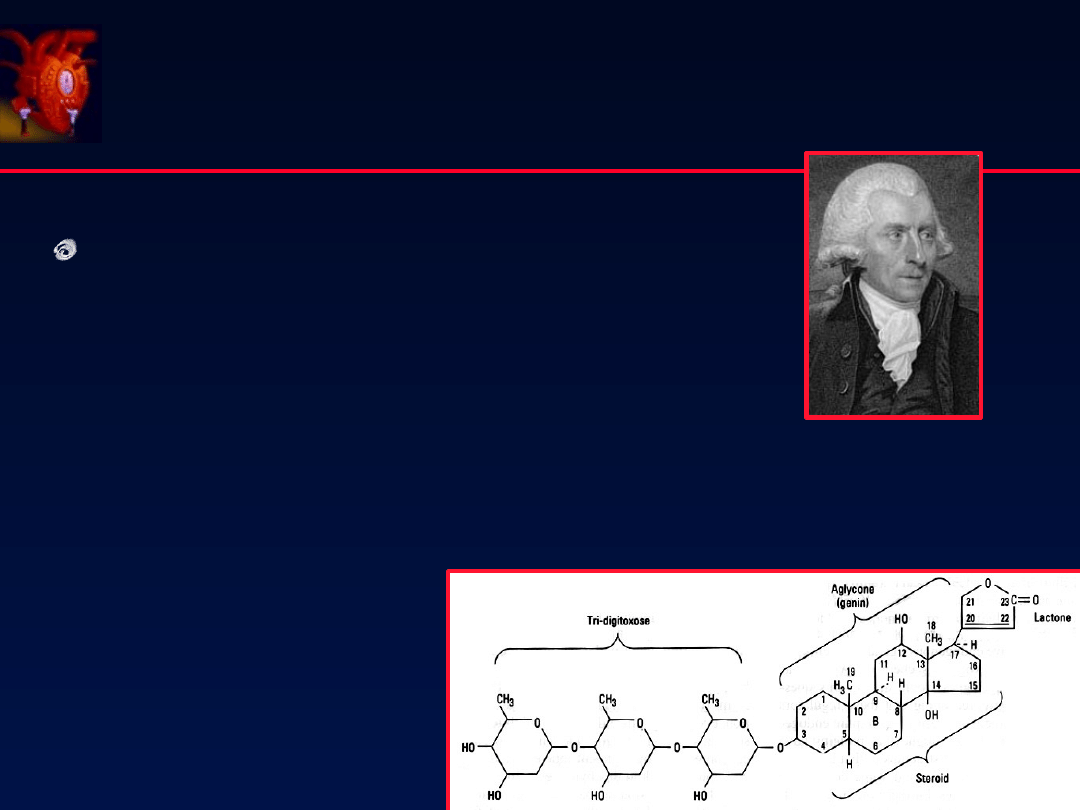
64
Odkryta przez Williama Witheringa
Pierws za publikacja w 1785 “
An Account
of Foxglove and s ome of Its Medical Us es
”
Napars tnica
–
Związek aktywny glikozyd naparstnicy
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA

65
derived from plants
–
Strophanus -
Ouabain
–
Digitalis lanata -
Digoxin, Digitoxin
increase force of myocardial contraction
alters electrophysiological properties
toxic side-effects
Digoxin most common used in USA
Digitalis lanata
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA
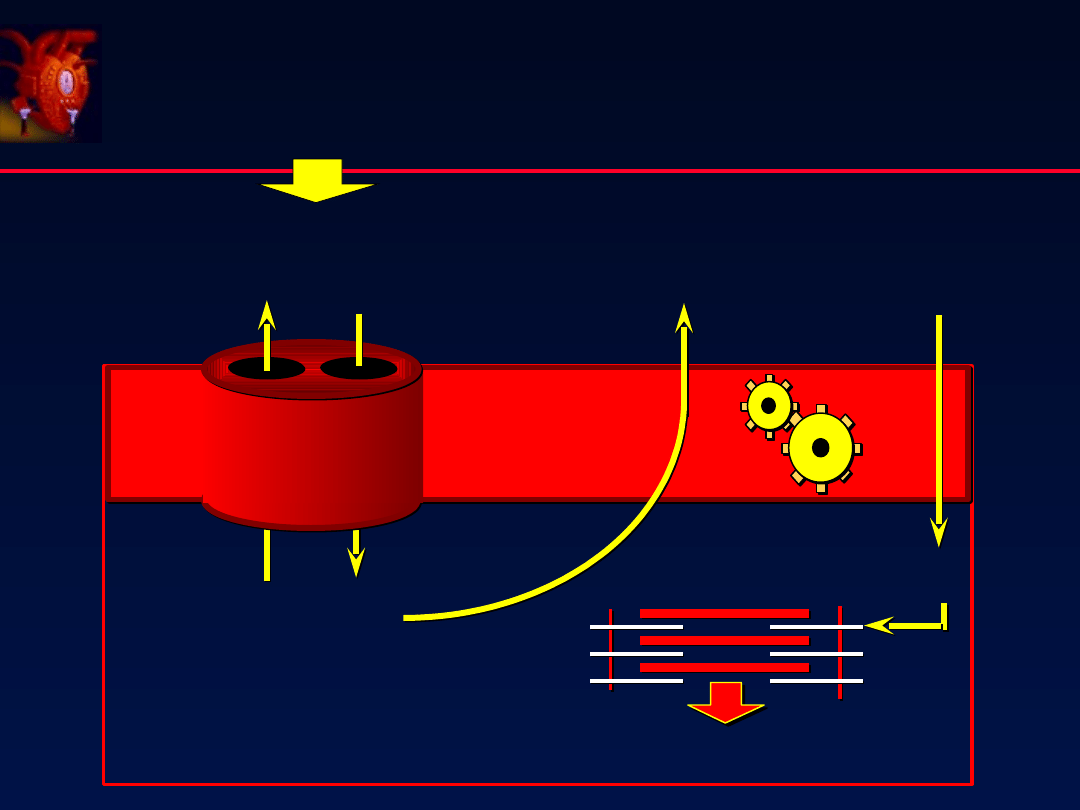
K
+
K
+
Na
+
Na
+
Na
+
Ca
++
Ca
++
Na-K ATPaza
Wymiana Na-Ca
Miofilamenty
Digoksyna
↑
kurczliwo ci
ś
-
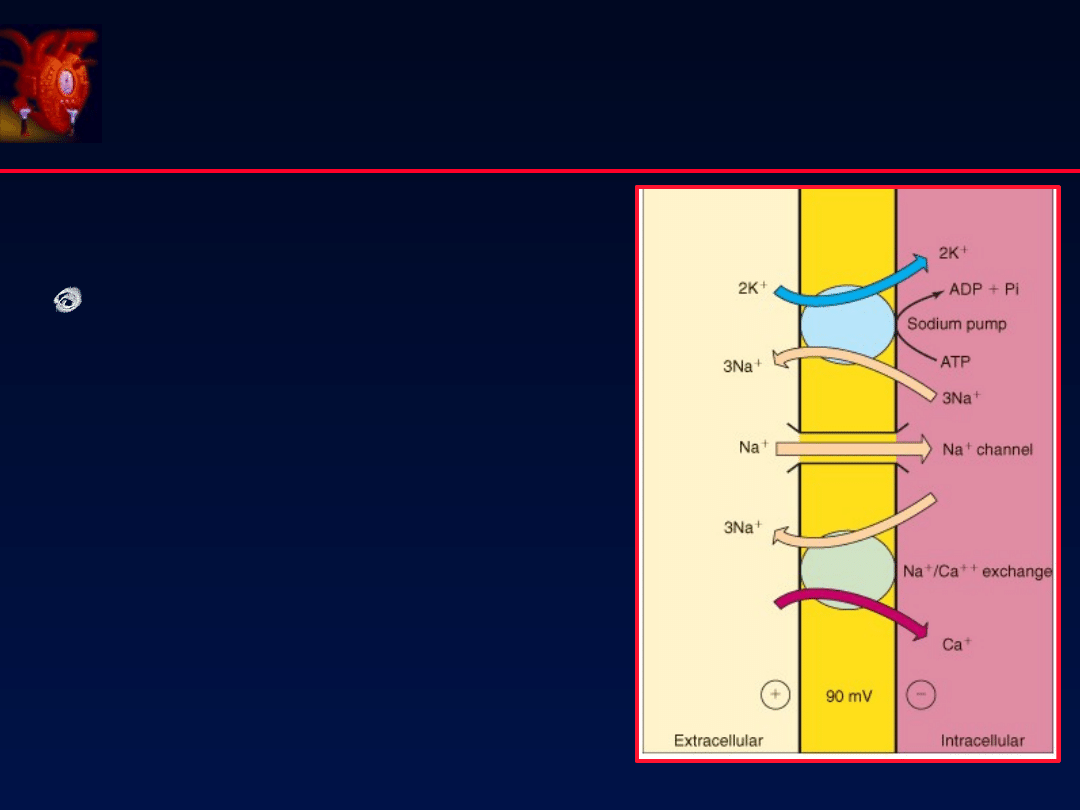
67
Mechanizm działania
Zahamowanie pompy Na+/K+
ATPazy
Wzrost prądu [Na+]i
Wzrost napływu Ca2+ przez
wymiennik Na+/Ca2+
Nowy stan równowagi Ca2+:
↑ uwalniania
Ca2+ podczas
potencjału czynnościowego
68
Efekt elektrofizjologiczny
Efekt bezpośredni
–
W wysokich dawkach spontaniczna depolaryzacja
kardiomiocytów przedsionków

69
Pośredni efekt
Wzros t napięcia układu ws półczulnego
Zmniejs zenie automatyzmu węzła S A/AV
Zmniejs zenie przewodzenia A-V, wzros t okres u
refrakcji
Zwolnienie tętna, upoś ledzenie przewodzenia
bodźców na poziomie węzła AV
Efekt elektrofizjologiczny

70
Działanie glikozydów
Ino +:
–
Wzrost kurczliwości, bez wzrostu zapotrzebowania na O
2
,
zwiększenie siły i szybkości skurczu, bez przedłużania czasu
skurczu
Batmo +:
–
Wzrost ryzyka komorowych zaburzeń rytmu
Dromo i chrono -:
–
Zmniejszenie HR

DIGOXIN
PHARMACOKINETIC
PROPERTIES
Oral absorption (%)
Protein binding (%)
Volume of distribution (l/Kg)
Half life
Elimination
Onset (min)
i.v.
oral
Maximal effect (h)
i.v.
oral
Duration
Therapeutic level (ng/ml)
60 - 75
25
6 (3-9)
36 (26-46) h
Renal
5 - 30
30 - 90
2 - 4
3 - 6
2 - 6 days
0.5 - 2

72
Wskazania:
NS + migotanie przedsionków:
-
częstotliwość rytmu komór >80 uderzeń/min w spoczynku
-
>110-120 uderzeń/min. w trakcie wysiłku (
w celu kontroli
częstotliwości rytmu komór
)
LVEF ≤ 40% + objawy NS utrzymującymi się pomimo
leczenia inhibitorem
ACE i/lub ARB, ß-adrenolitykiem i
antagonistą aldosteronu
(
w celu zmniejszenia nasilenia
objawów
)
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA

73
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA
Przeciwwskazania:
bradykardia,
bloki przedsionkowo-komorowe II i III stopnia i zespół chorego węzła
zatokowego (przy braku zabezpieczenia układem stymulującym serce)
zespoły preekscytacji
hipokaliemia
hiperkalcemia
komorowe zaburzenia rytmu
kardiomiopatia przerostowa z zawężaniem drogi odpływu
nadwrażliwość na glikozydy naparstnicy w wywiadzie
Hipokaliemia
nasila proarytmiczne działanie glikozydów naparstnicy, dlatego
w trakcie terapii digoksyną obowiązuje monitorowanie stężenia elektrolitów i
funkcji nerek
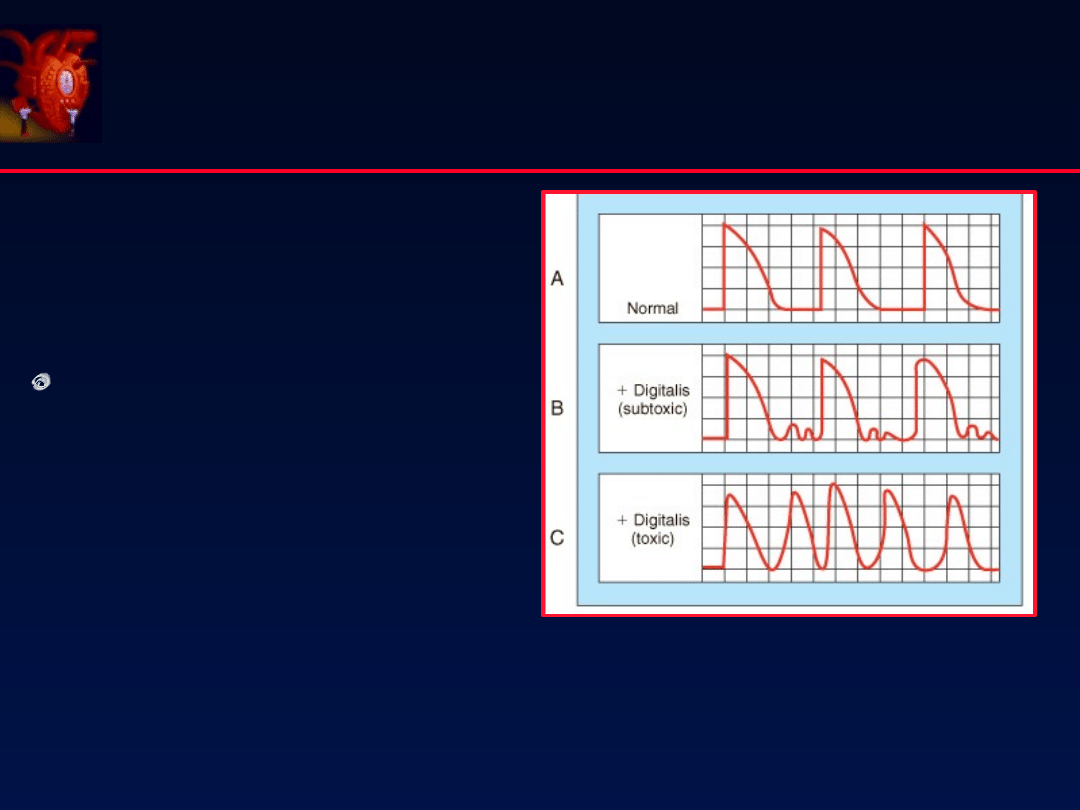
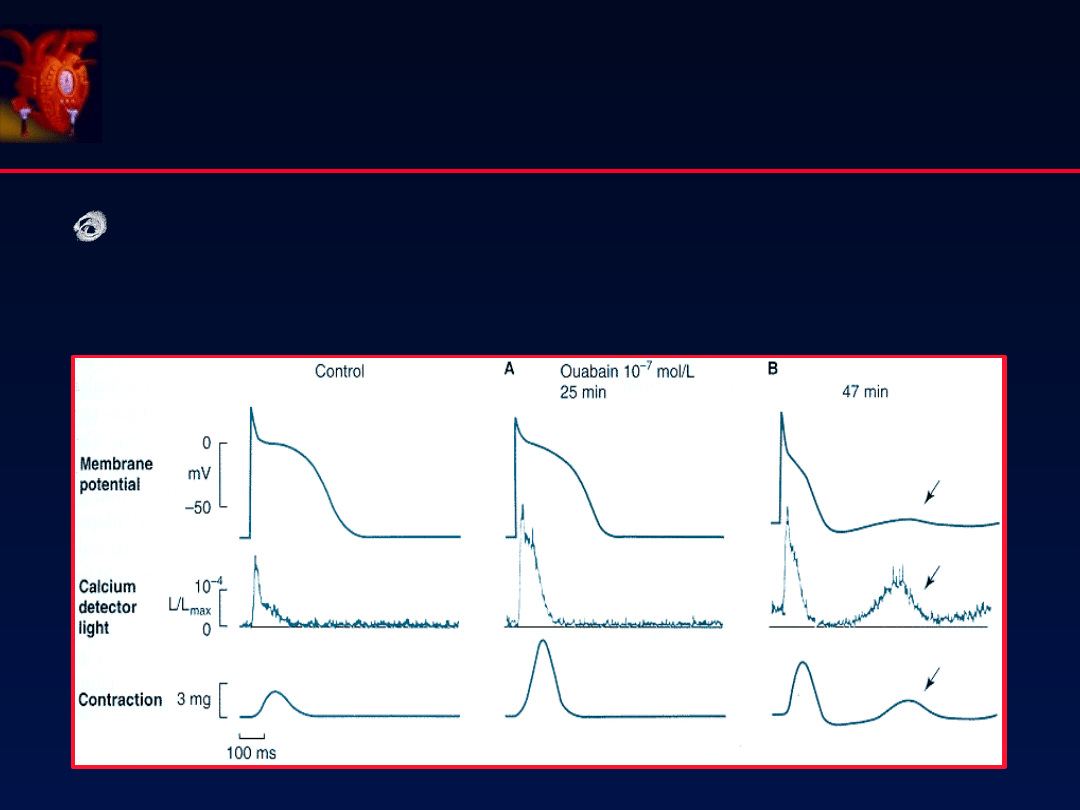
74
Przykłady „s ercowych” działań niepożądanych
Prowadzi do komorowych
zaburzeń rytmu s erca C)

75
Dawkowanie:
0,25 mg/dobę- pacjenci z prawidłową czynnością nerek
0,125 mg lub 0,0625 mg/dobę- chorzy w wieku podeszłym oraz
pacjentom z upośledzoną funkcją nerek
Terapeutyczne stężenie digoksyny we krwi mieści się
w przedziale
0,6-1,2 ng/ml
Niektóre leki (np. amiodaron, diltiazem, werapamil i
niektóre antybiotyki) mogą zwiększać osoczowe
stężenie digoksyny
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA

76
GLIKOZYDY NASERCOWE-
GLIKOZYDY NASERCOWE-
DIGOKSYNA
DIGOKSYNA
Objawy zatrucia digoksyną:
-
zaburzenia rytmu lub przewodzenia
-
nudności, wymioty
-
splątanie
-
zaburzenia widzenia (zwłaszcza kolorów)
-
Postępowanie w zatruciu digoksyną obejmuje m.in.
odstawienie leku oraz kontrolę i ewentualne wyrównanie
stężenia potasu we krwi
-
W przypadku wystąpienia komorowych zaburzeń rytmu przy
przedawkowaniu digoksyny rozważyć należy zastosowanie
fragmentów Fab przeciwciał wiążących digoksynę.

77
Zatrucie digoksyną
Odstawić glikozydy i leki moczopędne
KCl i.v.
Niemiarowość komorowa:
–
Fenytoina, lidokaina, prokainamid
Blok lub bradykardia zatokowa:
–
Atropina
Kolestyramina
Swoiste przeciwciała Fab – Digitalis-Antidot BM

78
•
Ca2+
•
hyperkalcemia: ↑ toks ycznoś ci
•
K+
•
digoks yna konkuruje z jonami
K+ w miejs cu wiązania z Na+/K+
ATPazą
•
os trożnie z diuretykami os zczędzającymi K+ oraz u pacjentów z
hypo/hyperkalemią
•
hypokalemia: ↑ toksyczności
•
hyperkalemia: ↓toks ycznoś ci

79
Vision Effects
yellow-tinted vis ion or yellow corona-like s pots

DIGOKSYNA
EFEKTY DŁUGOTERMINOWE
Przeżycie zbliżone do placebo
Mniej hospitalizacji !!!
Więcej poważnych arytmii
Więcej zawałów serca

81
Leczenie niewydolności serca
Leczenie niewydolności serca
INNE LEKI
INNE LEKI
NITRATY: objawy dławicy, zastój płucny
INOTROPOWO (+): w ciężkiej i opornej na leczenie NS
LEKI PRZECIWZAKRZEPOWE: AF, ryzyko zatorowości
LEKI ANTYARYTMICZNE: Amiodaron u chorych z AF
Ca-antagoniści: Amlodypina u pacjentów z NT lub dławicą
Leki stosowane eksperymentalnie:
• antagoniści wazopresyny
• antagoniści endoteliny
• rekombinowane BNP
• uwrażliwiacze na Ca (lewosimendan)
• EPO
82
Patogeneza i podejście
Patogeneza i podejście
terapeutyczne
terapeutyczne
↓
funkcji LV
↓
Objętości wyrzutowej
Aktywacja
neurohormonalna
Progresja niewydolności serca
Progresja niewydolności serca
Diuret
Diuret
yki
yki
Leki rozszerzające
Leki rozszerzające
naczynia
naczynia
ACE
ACE
-
-
Inhibitor
Inhibitor
y
y
↑
oporu
Retencja NaCl
i wody
Układ RAA
ANF
Katecholaminy
ACE
ACE
-
-
Inhibitor
Inhibitor
y
y
Digo
Digo
ksyna
ksyna
{
B-adrenolityki

83
Leczenie niewydolności
Leczenie niewydolności
serca
serca
DIURETYKI
DIURETYKI
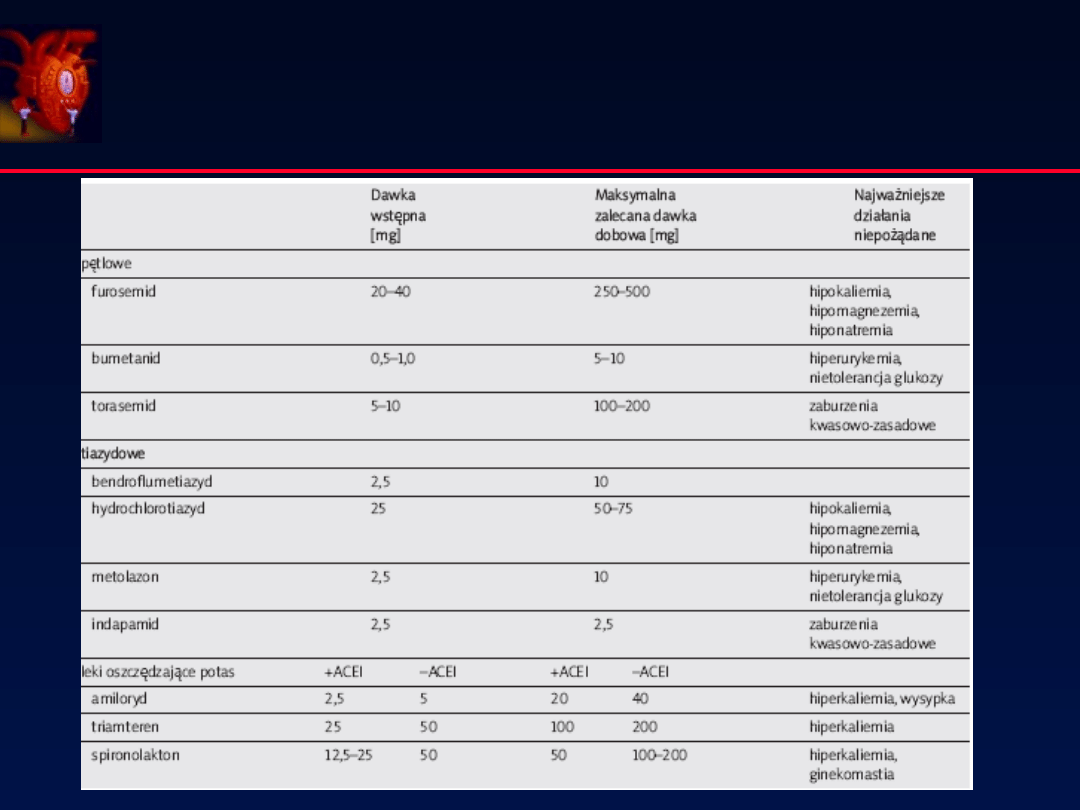
Rodzaje:
• pętlowe: Furosemid, Torasemid
• tiazydowe: Hydrochlorotiazyd, Chlortalidon, Indapamid
• oszczędzające potas: Amilorid, Spironolakton, Eplerenon
zmniejszają zastój płynów
poprawa tolerancji wysiłku
należy kontrolować poziom K
stosować łącznie z innymi lekami
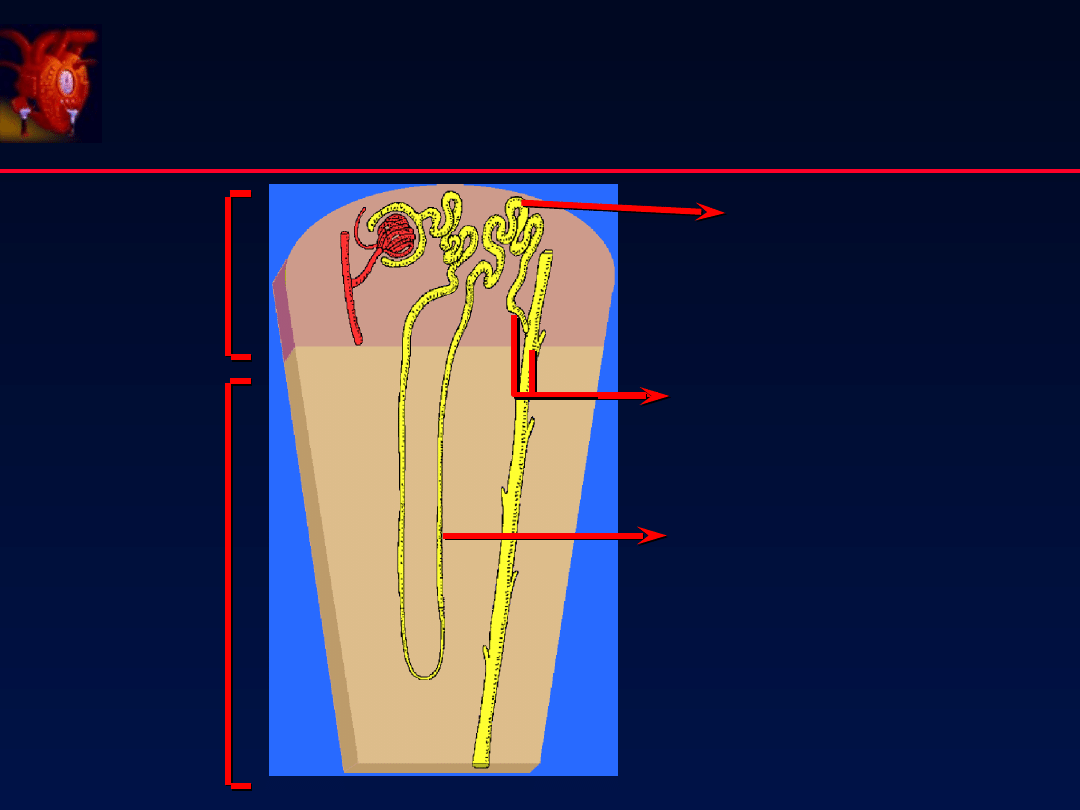
Kora
Rdze
ń
Tiazydy
Hamuj aktywn wymian jonów
ą
ą
ę
Cl-Na
w korowym odcinku cz
ci
ęś
wst puj cej p tli nefronu
ę
ą
ę
Leki oszcz dzaj ce K
ę
ą
Hamuj
ą
reabsorpcj jonów
ę
Na w kanaliku
dystalnym oraz w kanaliku zbiorczym
Diuretyki p tlowe
ę
Hamuj wymian jonów
ą
ę
Cl-Na-K
w cz
ci wst puj cej p tli Henlego
ęś
ę
ą
ę
P tla Henlego
ę
Kanalik zbiorczy
Leki moczop dne
ę

85
Leki moczopędne
Zalecane są u chorych z NS i objawami zastoju żylnego
Powodują aktywację
układu renina-angiotensyna-aldosteron
,
dlatego powinny być stosowane w połączeniu z
inhibitorami
ACE lub ARB
i w możliwie najmniejszych dawkach
W leczeniu NS najskuteczniejsze okazały się diuretyki
pętlowe
W przypadku opornej NS konieczne może być skojarzenie
diuretyku pętlowego z tiazydowym

86
Leki moczopędne
zmniejszają uczucie duszności,
powodują ustąpienie obrzęków obwodowych
poprawiają tolerancję wysiłku
Brak jest obiektywnych danych przemawiających za
poprawą rokowania u chorych z niewydolnością serca
leczonych diuretykami (za wyjątkiem spironolaktonu)

87
Poprawa jakości
życia
między innymi
stwierdzona
obiektywnie w
próbie wysiłkowej

88
Chorzy z łagodnymi objawami niewydolności serca (II klasa wg
NYHA) mogą być z efektem leczeni
tiazydami
Leki te wywołują mały efekt u chorych, u których klirens
kreatyniny jest
niższy niż 30 ml/min
i często u ludzi w wieku
podeszłym.
Przy braku efektu leków tiazydowych, należy zastąpić je lub
dołączyć
diuretyki pętlowe
.
Chorzy z tej grupy oraz chorzy z zaawansowaną
niewydolnością serca (klasa III i IV wg NYHA) powinni być
leczeni
diuretykami pętlowymi
(furosemid).
Leki moczopędne

89
Torasemid > furosemidu
Mniejszy odsetek zaburzeń elektrolitowych
Stabilny profil farmakokinetyczny
Lepsza biodostępność
Przewidywalna i stabilna diureza w dłuższym
okresie czasu

90
Jeżeli małe lub umiarkowane dawki łączonych
leków nie wywołują efektu, dawki
poszczególnych diuretyków należy zwiększyć.
W zasadzie leki moczopędne powinny być
podawane doustnie jeden raz dziennie, w
przypadku braku efektu diuretyki pętlowe można
podawać dwa razy dziennie.
Leki moczopędne

91
Leczenie niewydolności
Leczenie niewydolności
serca
serca
ANTAGONIŚCI ALDOSTERONU
ANTAGONIŚCI ALDOSTERONU
SPIRONOLAKTON:
u pacjentów w klasie NYHA III-IV ↓ śmiertelność (RALES)
u 10% ginekomastia
kontrola potasu
EPLERENON:
selektywny antagonista
nie powoduje ginekomastii

92
Dołączenie antagonistów aldosteronu
do ACEI
zmniejszenie syntezy
aldosteronu
przeciwdziałanie nerkowym
i systemowym efektom
aldosteronu
zmniejszenie wydzielania
aldosteronu

93
Antagoniści aldosteronu
RALES
RALES
(Randomised Aldactone Evaluation Study)
(Randomised Aldactone Evaluation Study)
1663 pacjentów NYHA II-IV - planowane do grudnia
1663 pacjentów NYHA II-IV - planowane do grudnia
1999
1999
71 sesja AHA, 11.11.1998, Dallas
71 sesja AHA, 11.11.1998, Dallas
Diuretyk, ACE-i, (digoksyna)
Diuretyk, ACE-i, (digoksyna)
+ placebo
+ placebo
Diuretyk, ACE-i, (digoksyna)
Diuretyk, ACE-i, (digoksyna)
+ SPIRONOLAKTON
+ SPIRONOLAKTON

94
Spironolakton w niewydolności serca
Badanie RALES
1600 chorych z III i IV kl. NYHA + EF< 35%
Leczenie standardowe
Spironolakton 25 mg Placebo
Po 2 latach badanie przerwano
W grupie spironolaktonu:
zmniejszenie śmiertelności o 27%
zmniejszenie hospitalizacji o 20%
Działania niepożądane:
hiperkalemia o 0.5%
ginekomastia u mężczyzn o 7%
Clin Cardial 1999; 22: 47
95
EPHESUS: Eplerenone Post-Acute Myocardial Infarction Heart Failure
Efficacy and Survival Study
Months after randomization
Cumulative
incidence
(%)
0
0
6
12
18
24
30
36
40
30
20
10
All-cause mortality
Pitt et al. N Engl J Med 2003;348:1309–21.
Placebo
Eplerenone
RR=0.85
(95% CI=0.75–0.96)
P=0.008
96
ALDOSTERON
Retencja Na
+
Retencja H
2
O
Wydalanie K
+
Wydalanie Mg
2+
Odkładanie
kolagenu
Włóknienie
-
miokardium
-
naczynia
Spironolakton
Obrzęki
Zaburzenia
rytmu
Kompetytywny antagonista
aldosteronu
(miokardium, ściana naczyń, nerki)
Antagoniści aldosteronu

97
98
99
Wątroba
Angiotensyna I
Angiotensyna I
Angiotensynogen
Angiotensynogen
Renina
Renina
Enzym
Enzym
konwertujący
konwertujący
angiotensynę
angiotensynę
Antagonista receptora dla
Antagonista receptora dla
angiotensyny II
angiotensyny II
Angiotensyna II
Angiotensyna II
Antagonista aldosteronu
Antagonista aldosteronu
Uwalnianie
Uwalnianie
aldosteronu
aldosteronu
Nadnercza
Inhibitor enzymu
Inhibitor enzymu
konwertującego
konwertującego
angiotensynę
angiotensynę
Układ renina-angiotensyna-
aldosteron
Inhibitor
Inhibitor
reniny
reniny

100
Leczenie niewydolności serca
Leczenie niewydolności serca
LECZENIE ZABIEGOWE
LECZENIE ZABIEGOWE
Rewaskularyzacja wieńcowa – PTCA lub CABG
Kardiomioplastyka – własne m. szkieletowe
Chirurgiczny remodeling LK – aneuryzmektomia
Transplantacja serca
Elektrostymulacja:
CRT
i ICD
Terapia genowa

101
Stymulacja dwujamowa - wskazania:
• objawowa kardiomiopatia rozstrzeniowa lub niedokrwienna,
nie reagująca na optymalne leczenie
• NYHA III-IV
• QRS >120 ms
• EF ≤35%
• LVEDD >55 mm
• wskazania echokardiograficzne
• CRT + ICD u wybranych chorych
Leczenie niewydolności serca
Leczenie niewydolności serca
CRT-
CRT-
Cardiac
Cardiac
Resynchronization Therapy
Resynchronization Therapy

102
Treatment Approach for the Patient
with Heart Failure
Stage A
At high risk, no
structural disease
Stage B
Structural heart
disease,
asymptomatic
Stage D
Refractory HF
requiring
specialized
interventions
Therapy
• Treat Hypertension
• Treat lipid
disorders
• Encourage regular
exercise
• Discourage alcohol
intake
• ACE inhibition
Therapy
• All measures
under stage A
• ACE inhibitors in
appropriate
patients
• Beta-blockers in
appropriate
patients
Therapy
• All measures
under stage A
Drugs:
• Diuretics
• ACE inhibitors
• Beta-blockers
• Digitalis
• Dietary salt
restriction
Therapy
• All measures
under stages A,B,
and C
• Mechanical assist
devices
• Heart
transplantation
• Continuous (not
intermittent) IV
inotropic infusions
for palliation
• Hospice care
Stage C
Structural heart
disease with
prior/current
symptoms of HF
Hunt, SA, et al ACC/AHA Guidelines for the Evaluation and Management of
Hunt, SA, et al ACC/AHA Guidelines for the Evaluation and Management of
Chronic Heart Failure in the Adult, 2001
Chronic Heart Failure in the Adult, 2001

103
Leczenie niewydolności serca
Leczenie niewydolności serca
Leczenie farmakologiczne CHF
Leczenie farmakologiczne CHF
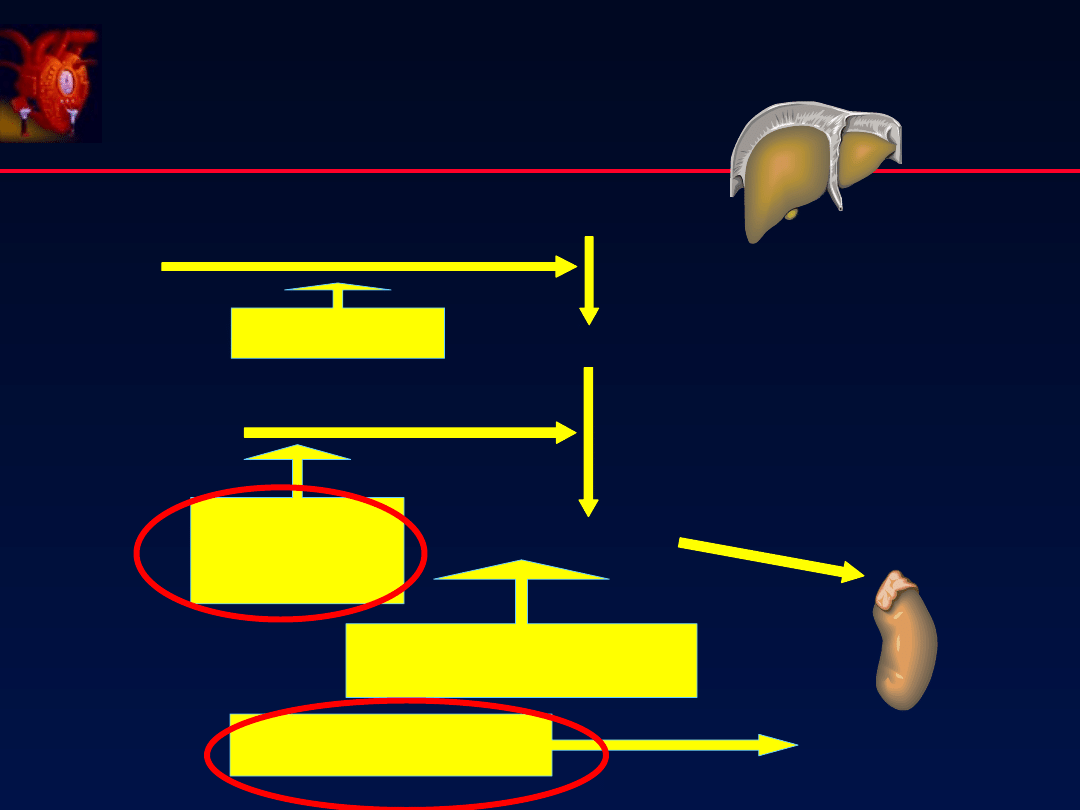
wg ESC/PTK
wg ESC/PTK
104
Leczenie niewydolności serca
Leczenie niewydolności serca
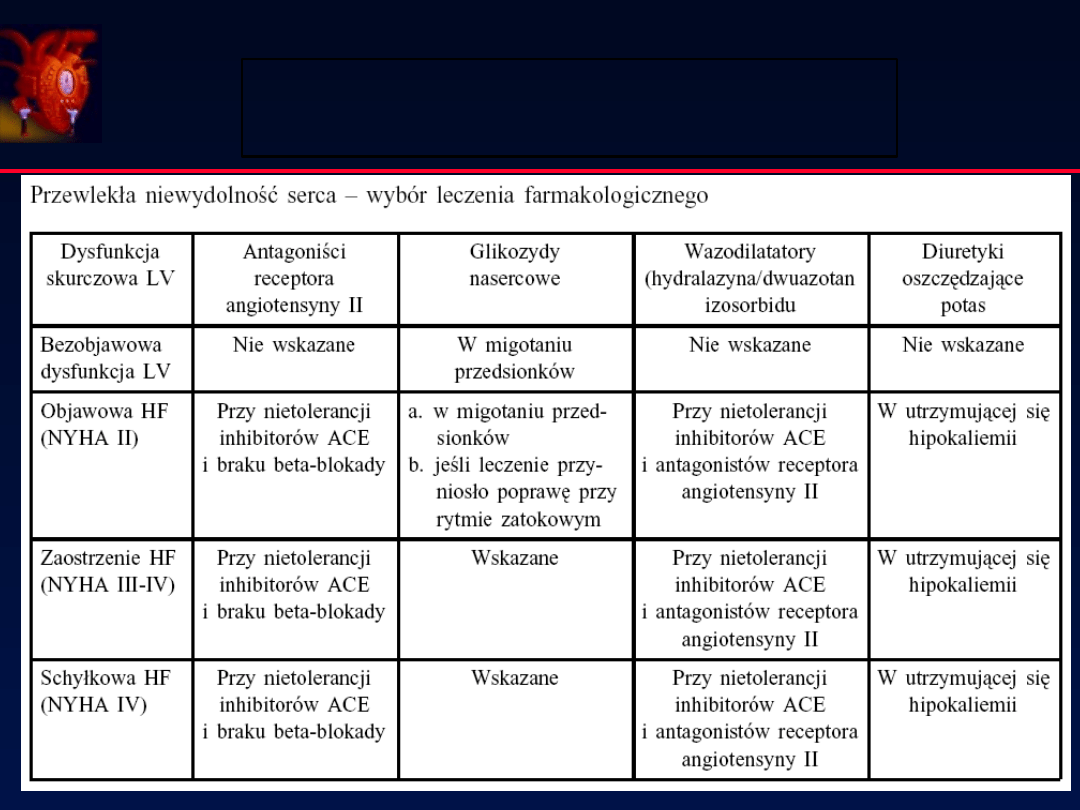
Leczenie farmakologiczne CHF wg
Leczenie farmakologiczne CHF wg
ESC/PTK
ESC/PTK
105
Postępowanie niefarmakologiczne
- zmiana stylu życia, modyfikacja czynników
ryzyka
ACE Inhibitory
Niedokrwienne tło NS:
beta-adrenolityk, leki wieńcowe,
ASA
Objawy retencji sodu i wody:
lek moczopędny
Migotanie przedsionków
:
digoksyna,
leki przeciwzakrzepowe
Nadal utrzymujące się objawy NS -
rozważyć podanie większej dawki
diuretyku, włączenie digoksyny,
małej dawki beta-adrenolityku
Rozważyć wskazania do
diagnostyki inwazyjnej CHNS
(planowana rewaskularyzacja)
Pojawienie się nowych zaburzeń
rytmu - rozważyć włączenie leków
antyarytmicznych - beta-
adrenolityków, amiodaronu,
implantacja kardiowertera-
defibrylatora

106
Przyczyna: IHD, HA, LVH, RCM, nieprawidłowe rozpoznanie
Rozpoznanie: cechy kliniczne CHF, EF ≥45%, zaburzenia
funkcji rozkurczowej w echo
Leczenie:
• brak dobrych badań klinicznych
• zalecenia oparte na spekulacjach
• B-blokery/werapamil – zwolnienie rytmu serca i wydłużenie okresu
napełniania LK
• nitraty – u chorych z IHD
• ACEI – relaksacja mięśniówki serca i regresja LVH
• diuretyki – duża ostrożność
• naparstnica - przeciwwskazana
Leczenie niewydolności serca
Leczenie niewydolności serca
ROZKURCZOWA NIEWYDOLNOŚĆ SERCA
ROZKURCZOWA NIEWYDOLNOŚĆ SERCA
30%
30%
70%
70%
(EF <
(EF <
40%)
40%)
(EF > 40 %)
(EF > 40 %)

107
Kwasy omega-3 (OMACOR)
GISSI-Prevenzione
Marchioli R et al. Circulation 2002;105:1897–1903.
m
g
/ml
m
g
/ml
m
g
/ml
Total cholesterol
200
210
220
230
0
6
12
18
30
42
Time (months)
HDL cholesterol
38
40
42
44
46
48
50
0
6
12
18
30
42
Time (months)
Triglycerides
140
150
160
170
0
6
12
18
30
42
Time (months)
m
g
/ml
LDL cholesterol
125
135
145
155
0
6
12
18
30
42
Time (months)
Omega-3 PUFAs
Controls

108
A może zamiast preparatu
OMACOR jeść ryby ?

109
312
krewetki
241
kraby
204 – 1 205
homar
Owoce morza
113 - 340
tuńczyk w puszce
71 - 340
tuńczyk świeży
57
śledź
57 - 85
sardynki
85
pstrąg
57 - 241
makrela
43 - 99
łoso atlantycki
85 - 213
halibut
198
Flądra
Porcja (w gramach),
dostarczająca 1 g EPA + DHA
Gatunek ryby
Kapłon A,
Filipiak KJ.
Kardiologia po
Dyplomie
2006; 5(9): 10-
24

110
Kapłon A,
Filipiak KJ.
Kardiologia po
Dyplomie
2006; 5(9): 10-
24
Tygodniowo, pacjent po zawale serca
powinien spożywać:
1,5 kg flądry
LUB
2 kg świeżego tuńczyka
LUB
2 kg krewetek
111
Kapłon A,
Filipiak KJ.
Kardiologia po
Dyplomie
2006; 5(9): 10-
24
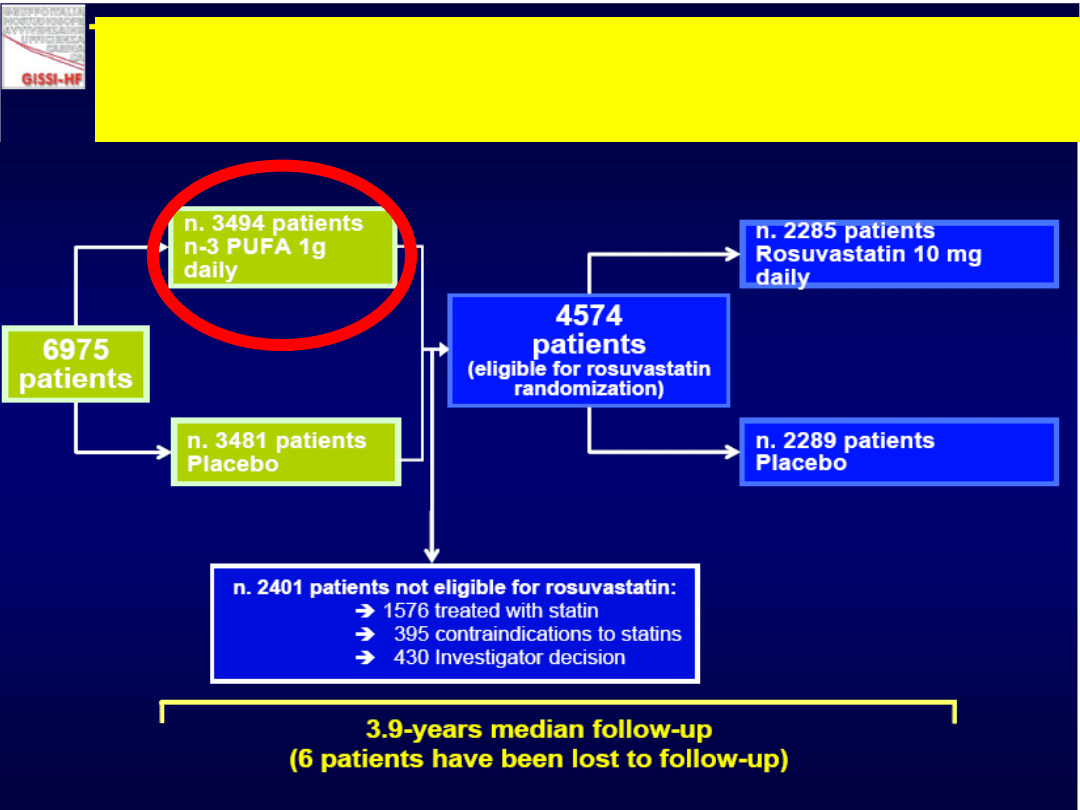
Badanie GISSI-HF
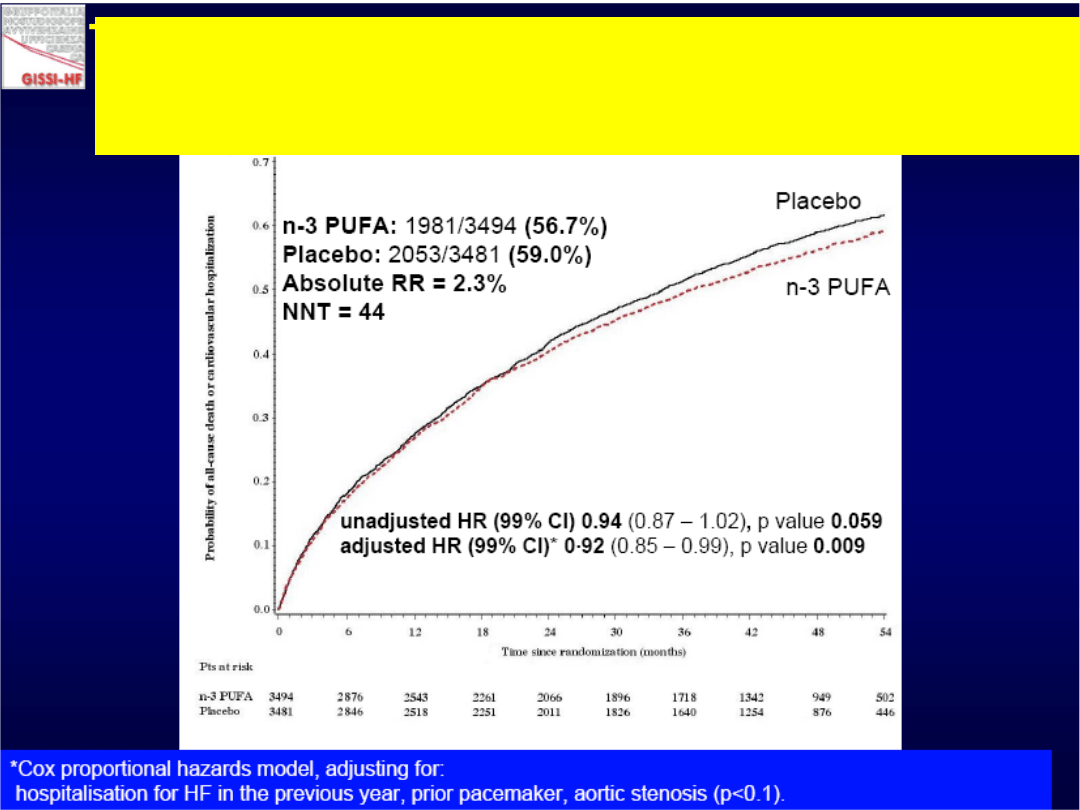
112
Kapłon A,
Filipiak KJ.
Kardiologia po
Dyplomie
2006; 5(9): 10-
24
Śmiertelność całkowita /
hospitalizacje sercowo-naczyniowe
113
Kapłon A,
Filipiak KJ.
Kardiologia po
Dyplomie
2006; 5(9): 10-
24
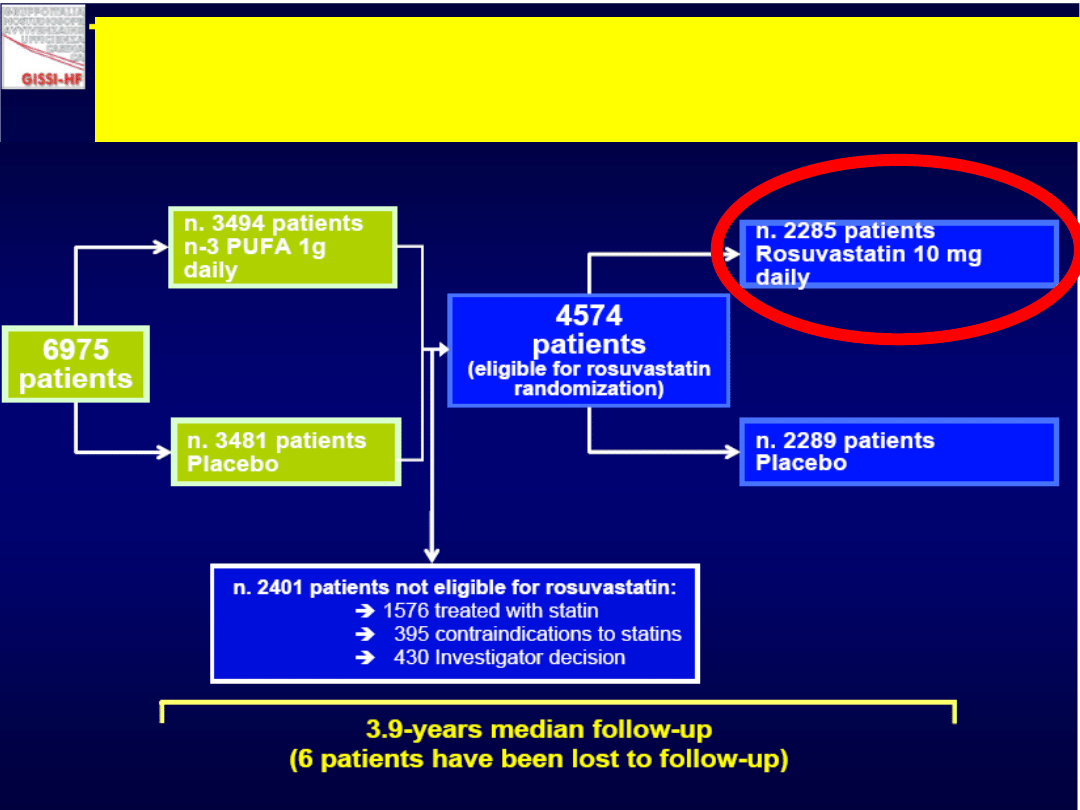
Badanie GISSI-HF
114
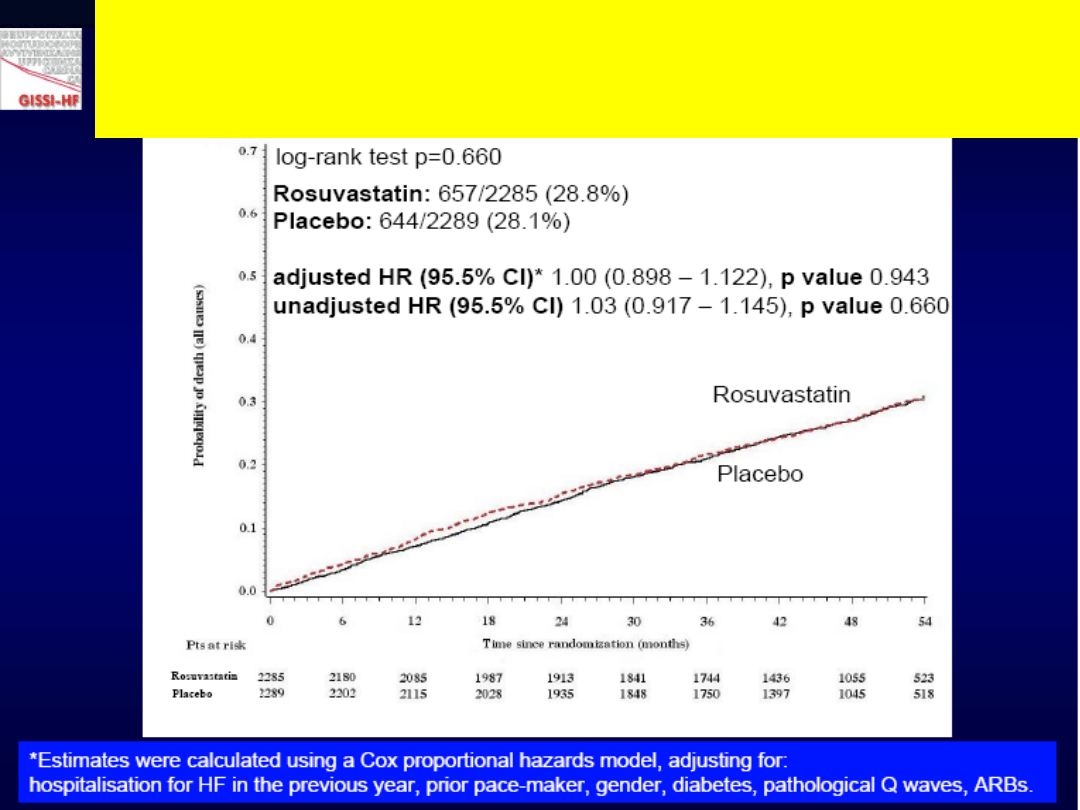
Śmiertelność całkowita /
hospitalizacje sercowo-naczyniowe
115
Kang JX, Leaf A. Proc Natl Acad Sci USA 1996;93:3542-2546.
Efekt antyarytmiczny Omega-3 PUFA
•
Bezpośredni efekt błonowy hamowania
prądów sodowych, wapniowych i
potasowych: I
Na
,I
CaL
,I
K
, I
to
•
Efekt przeciwzapalny
116
Nie
Niewydolność
serca
Marchioli R et al. Circulation 2002;105:1897-1903.
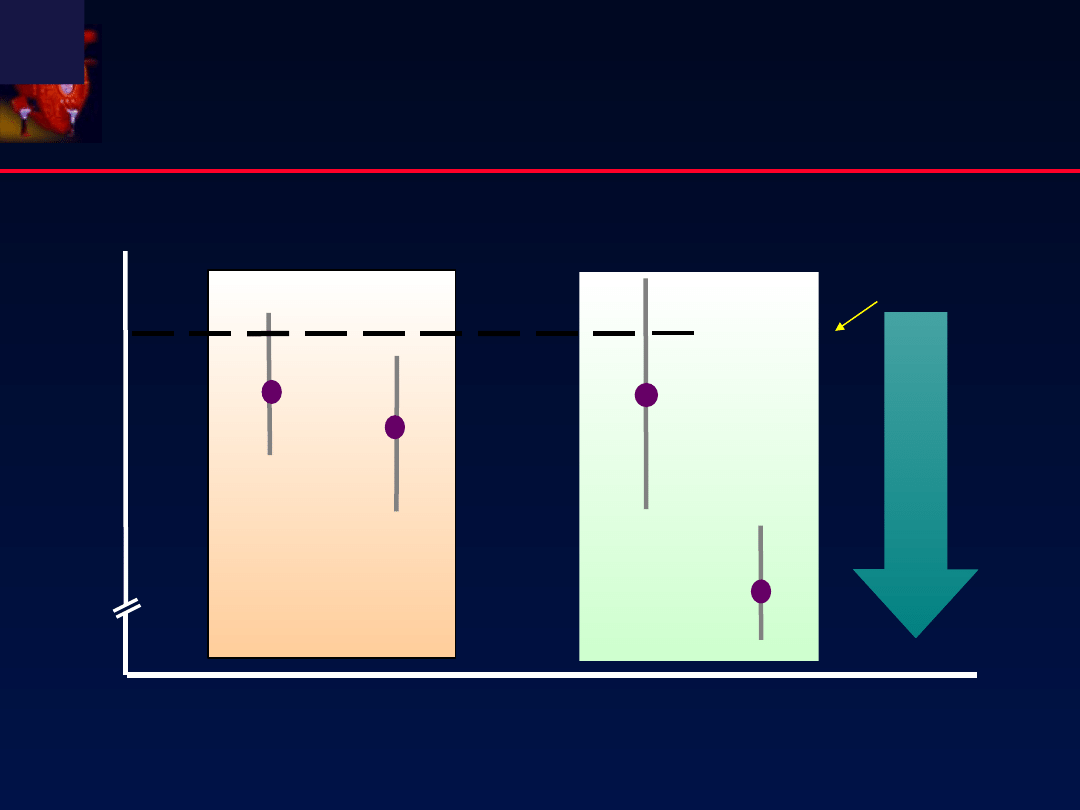
EF >50%
EF <50%
Z
w
ię
ks
zo
na
k
or
zy
ść
z o
m
eg
a-
3 P
UF
A
Linia braku
efektu
Tak
Badanie GISSI-Prevenzione:
Analiza zdefiniowanych podgrup
117
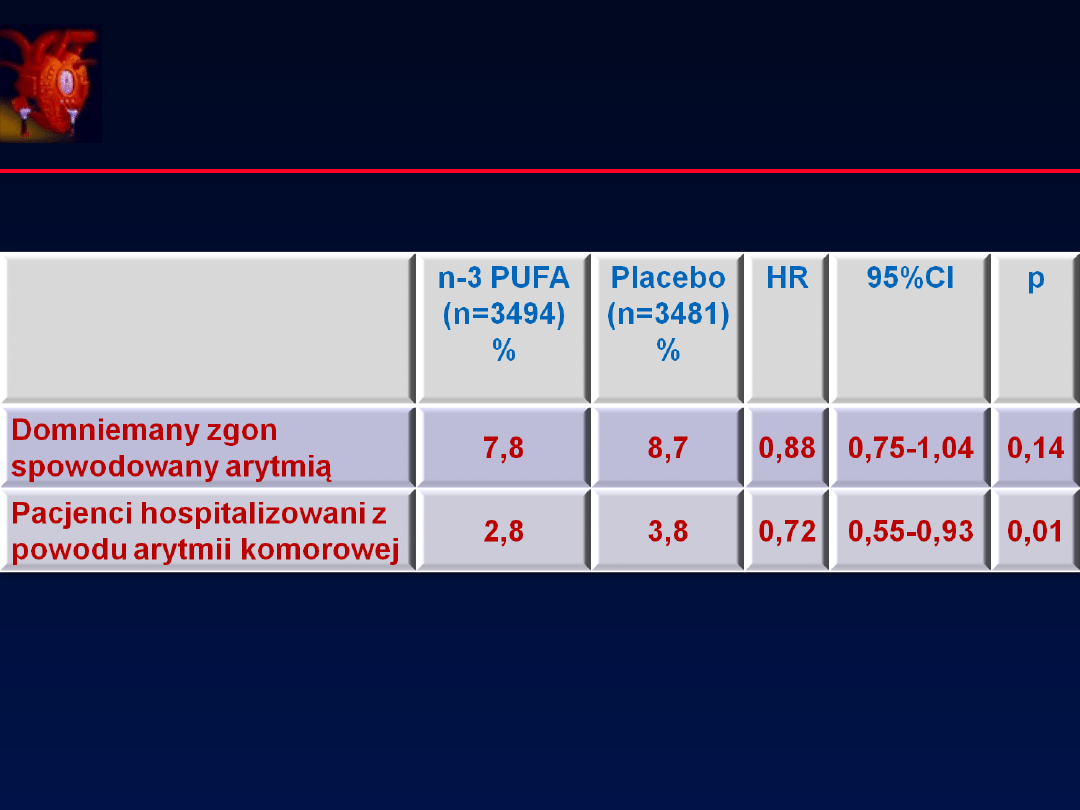
Wpływ kwasów omega-3 PUFA
na zdarzenia spowodowane arytmią
n=6975, NYHA II-IV, hosp. z NS lub EF≤40%, 4 lata

118
Inhibitory fosfodiesterazy
W praktyce klinicznej stosowane są dwa inhibitory fosfodiesterazy typu III:
milrinon i
enoksimon
Pochodna bipirydyny o działaniu
inotropowododatnim i rozszerzającym naczynia
krwionośne
Wybiórczy inhibitor fosfodiesterazy typu III
Zwiększa stężenie
cAMP
w m. sercowym i mięśniach naczyń →zwiększenie
dostępności jonów wapnia w komórkach m. sercowego i zwiększenia siły skurczu m.
sercowego oraz zmniejszenia dostępności jonów wapnia w komórkach mięśni naczyń
i rozkurczu naczyń.
U chorych z zastoinową niewydolnością serca zwiększa objętość wyrzutową i
pojemność minutową serca
Nie wpływa znacząco na częstotliwość rytmu serca ani zapotrzebowanie na tlen
Nie wpływa na wrażliwość białek włókien mięśniowych na jony wapnia, receptory b,
nie hamuje pompy sodowo-potasowej zależnej od ATP

119
Efekt działania
-
Wzrost objętości wyrzutowej,
-
Wzrost pojemności minutowej
-
Spadek systemowego oraz płucnego oporu naczyniowego.
-
Wskazania:
Krótkotrwałe leczenie ostrej lub przewlekłej opornej na typowe
leczenie (inhibitory ACE, glikozydy naparstnicy, diuretyki) niewydolności
serca, w tym zespołów małego rzutu po operacjach kardiochirurgicznych.
-
Podawanie zarezerwowane jest dla chorych z prawidłowym ciśnieniem
systemowym.
-
Inhibitory fosfodiesterazy mogą być również wskazane u pacjentów
otrzymujących beta-adrenolityki (blokada receptorów b nie osłabia ich
działania) i/lub w razie braku skuteczności dobutaminy.
Inhibitory fosfodiesterazy

120
NOWE LEKI W NS ...
etanercept
antagonista TNF
α
;
nesiritid
rekombinowany ludzki czynnik natriuretyczny typu B -hBNP;
lewosimendan
calcium-sensitizing agent; LIDO (Levosimendan Infusion versus
Dobutamine Trial) - bardziej skuteczny niż dobutamina, redukcja
ryzyka zgonu
oksymetolon
steroid anaboliczny
ibopamina, lewodopa
prekursory dopaminy

121
„syntetyczne” środki inotropowo
dodatnie ...
Brak wpływu przedłużającego życie chorych z NS:
– milrinon – PROMISE
– flosechinan – PROFILE
– wesnarinon – VesT
– moksonidyna

122
Leki inotropowo dodatnie w leczeniu
niewydolności krążenia.
317
Pimobendan
11m
(II-III)
1,25 lub 2,5mg 2x
28% ↑ śmiertelność ogólna
34% ↑ śmiertelność s-n
69% ↑ zgon nagły
100% ↑ śmiertelność ogólna 2,5mg
34% ↑ śmiertelność ogólna 5 mg
69% ↑ śmiertelność ogólna średnia
1088
Milrinone
6m
(III-IV) 40mg/dzień
p<
p<
1991
1996
Badanie
n
Lek Obserwacja
322
Flosequinan
16tyg
(III-IV) 100mg lub 75mg 2x
śmiertelność ogólna
ns
hospitalizacja
ns
1993
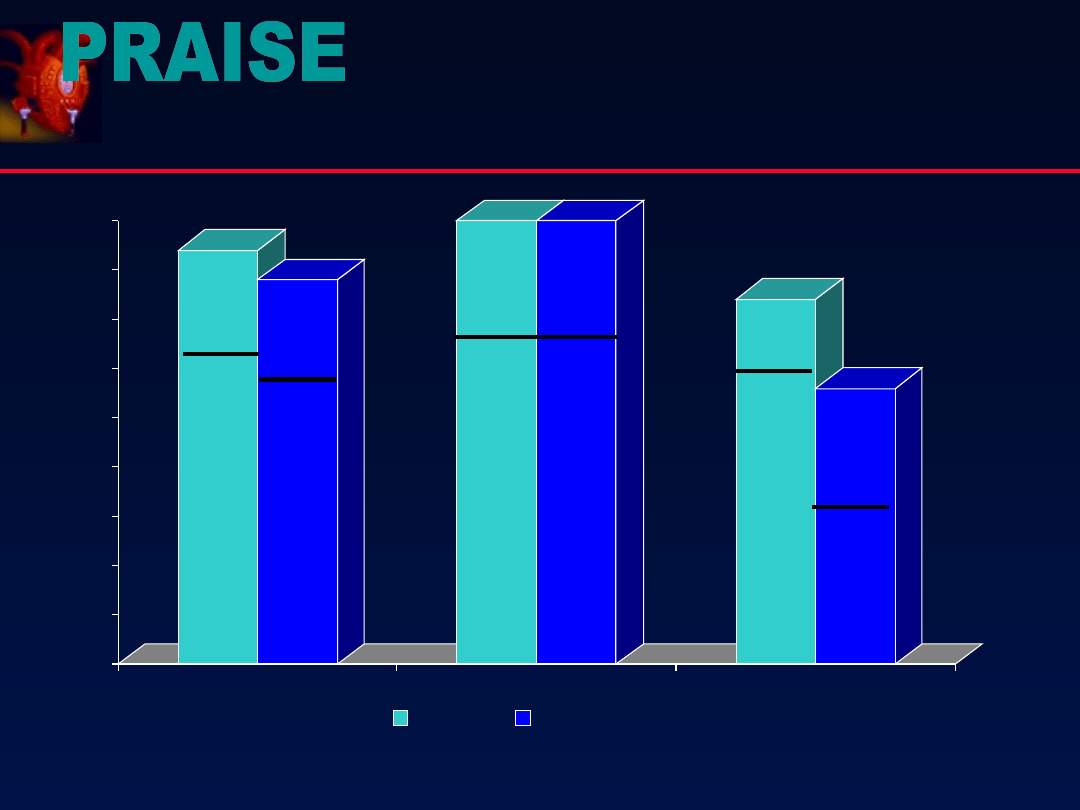
123
42
39
45
45
37
28
0
5
10
15
20
25
30
35
40
45
Placebo
Amlodypina
Wszyscy chorzy
ns
Choroba niedokrwienna
ns
Inne przyczyny
P
ie
rw
o
tn
y
p
u
n
kt
k
o
ń
co
w
y
33
28
34
34
31
18
p<0,04
n = 1153
124
Śródbłonkowe metylopeptydazy cynkowe wpływające na
metabolizm wazoaktywnych peptydów
ACE
miejsca
katalizujące
miejsce
katalizujące
NEP
ECE

125
NEP-inhibitory
NEP – neutralne endopeptydazy
KANDOKSATRIL
EKADOTRIL
FASIDOTRIL
OMAPATRILAT
Marie Ch. et al.. Cardiovasc Res 1999, 41, 544

126
NEP-inhibitory
KANDOKSATRIL
–
kandoksatril 200 mg x 2 /d vs
–
furosemid 20 mg x 2 /d
–
podobny efekt diuretyczny
–
podobny efekt natriuretyczny
–
zwiększenie osoczowych stężeń ANP po
kandoksatrilu bez odruchowej aktywacji układu RAA
–
furosemid zmniejsza osoczowe stężenia ANP i
zwiększa aktywność reninową osocza
Northridge D.B et al. Am Heart J 1999, 138, 1149

127
Nesirytyd
Rekombinowana postać ludzkiego mózgowego
peptydu natriuretycznego (BNP)
Zmniejsza after i preload bez bezpośredniego
wpływu inotropowego
Może powodować hipotonię
Niektórzy chorzy są „oporni” – nie reagują na lek
Wskazania FDA:
- Leczenie duszności związanej z niewydolnością
serca

128
Yancy CW et al. Circ Heart Fail 2008; 1: 9-16.
FUSION II: Primary end point
Placebo
(%)
Nesiritide
(%)
HR (95% CI)
p
Death/CV or renal
hospitalization
36.8
36.7
1.03
(0.82–1.30)
0.79

129
VPI – inhibitory wazopeptydazy
ACE-NEP-inhibitory
– hamowanie ACE oraz NEP (neutralne
endopeptydazy-rozkładają ANP, BNP, CNP, adrenomodulinę)
brak wtórnego wzrostu aktywności reninowej osocza; być może ANP
hamuje wydzielanie reniny
Skuteczne leki hipotensyjne
Omapatrilat
–
IMPRESS
(wyższość omapatrilatu nad lisinoprilem –
statystycznie istotna mniejsza liczna zgonów, hospitalizacji
zaostrzeń NS, lepsza tolerancja terapii, lepszy profil nerkowy)
–
OVERTURE
(Omapatrilat Versus Enalapril Randomized Trial of
Utility in Reducing Events) 4400 pacjentów z niewydolnością serca

130
Potencjalne korzyści kliniczne podwójnej inhibicji
NEP/ACE w niewydolności serca
silniejsze działanie naczyniorozkurczowe
skuteczniejsze hamowanie przebudowy LV
utrzymywanie diurezy i natriurezy
zapobieganie niewydolności nerek
zmniejszenie wzrostu reniny po ACE
131
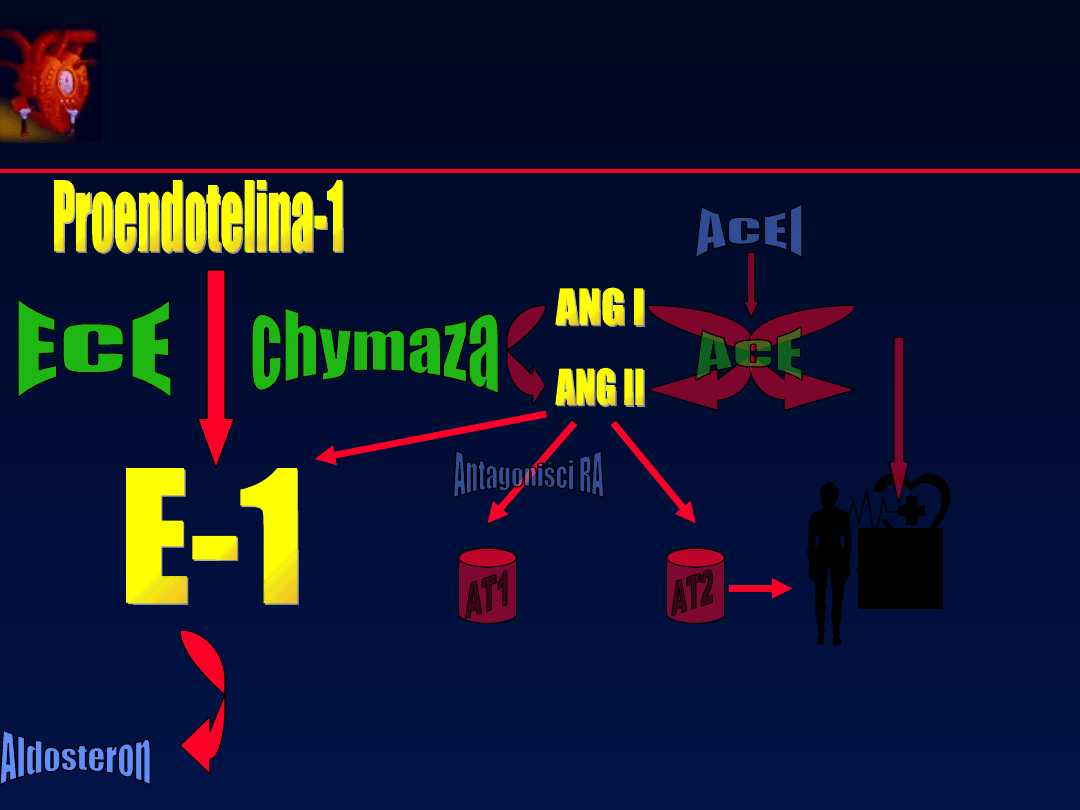
Bradykinina
PGI, NO, tPA
Efekt
przeciwmitogenny
Przerost i
przebudowa
mięśnia sercowego
Bosentan (antagonista receptora dla E-1) i
fosfaramidon (inhibitor ECE)

132
Lewosimendan
Podobne działanie do inhibitorów fosfodiesterazy (tj.
działanie inotropowo-dodatnie i rozszerzające naczynia)
Wskazania
-
skurczowa niewydolność serca bez istotnego
niedociśnienia w celu zwiększenia rzutu serca.
-
Podobnie jak inhibitory fosfodiesterazy, na jego
skuteczność nie mają wpływu stosowane beta-
adrenolityki
-
Lewosimendan wyróżnia się tym, że w porównaniu z
placebo nie powoduje zwiększenia występowania
zaburzeń rytmu.

133
Leki, których należy unikać u chorych z
niewydolnością serca:
niesteroidowe przeciwzapalne
antyarytmiczne I grupy
werapamil, diltiazem, krótko działające
pochodne dihydropirydyny
trójcykliczne antydepresyjne
sterydy nadnerczowe
lit
134
Leczenie niewydolności serca
Leczenie niewydolności serca
PODSUMOWANIE
PODSUMOWANIE
Niewydolność serca ogranicza zdolność pacjenta
do wykonywania zwykłych czynności …
135
PODSUMOWANIE
PODSUMOWANIE
Leczenie niewydolności serca
Leczenie niewydolności serca
Działanie diuretyków i ACEI

136
PODSUMOWANIE
PODSUMOWANIE
Leczenie niewydolności serca
Leczenie niewydolności serca
B-adrenolityki ograniczają prędkość i
oszczędzają energię

137
Leczenie niewydolności serca
Leczenie niewydolności serca
PODSUMOWANIE
PODSUMOWANIE
CRT poprawia sprawność serca
138
Leczenie niewydolności serca
Leczenie niewydolności serca
PODSUMOWANIE
PODSUMOWANIE
Działanie naparstnicy

139
Leki 1-szego rzutu u pacjentów z
NS (NYHA I, II, III, IV):
a)
Diuretyki
b)
β-adrenolityki
c)
ACEi
d)
Digoksyna

140
Leki wydłużające przeżycie to:
a)
spironolakton
b)
β-adrenolityki
c)
ACEi
d)
Digoksyna
e)
a+b+c

141
DZIĘKUJE ZA UWAGĘ
Wyszukiwarka
Podobne podstrony:
Ostra niewydolnosc serca (2), IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Prezentacje
SEMINARIUM OSTRA NIEWYDOLNOȦ† SERCA WERSJA 1[1].2, IV rok, IV rok CM UMK, Kardiologia
Seminarium PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2009 wer1.1, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia
Niewydolność serca, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
Wady serca - rozwodowska - 4 rok - am bydgoszcz, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Pre
Leki nasercowe, Płyta farmacja Poznań, IV rok, farmakologia 2, ćwiczenia, prezentacje przez studentó
Ostry zawał serca wykład 09.2009 IVrok studenci, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Pre
zaburzenia rytmu serca, Płyta farmacja Poznań, IV rok, farmakoterapia 2, ćwiczenia, inne prezentacje
cholesterol a choroba niedokrwienna serca - ktostam - rok 4 - am bydgoszcz, IV rok Lekarski CM UMK,
14.11.14-NS-materiały do wykładu, studia, 4 rok, farmakologia, materiały, C09W5-niewydolnosc serca
Zawal serca - narutowicz - 4 rok - am bydgoszcz, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Pre
Niewydolność serca (2), Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
Przewlekła niewydolność krążenia, Płyta farmacja Poznań, IV rok, farmakologia 2, ćwiczenia, prezenta
Niewydolności serca, STUDIA, III rok, INTERNA, Koło 1, Układ krążenia
Niewydolność serca, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
Wady serca - rozwodowska - 4 rok - am bydgoszcz, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Pre
więcej podobnych podstron