
Żywienie niemowląt
Prof. Hanna SZAJEWSKA
Klinika Gastroenterologii i Żywienia Dzieci
Akademia Medyczna w Warszawie

Żywienie niemowląt
• Karmienie piersią
– Skład pokarmu kobiecego
– Zasady karmienia piersią
– Przeciwwskazania
• Karmienie sztuczne
– Mleka modyfikowane
– Produkty uzupełniające
• Diety eliminacyjne
– Hydrolizaty białkowe
– Preparaty sojowe
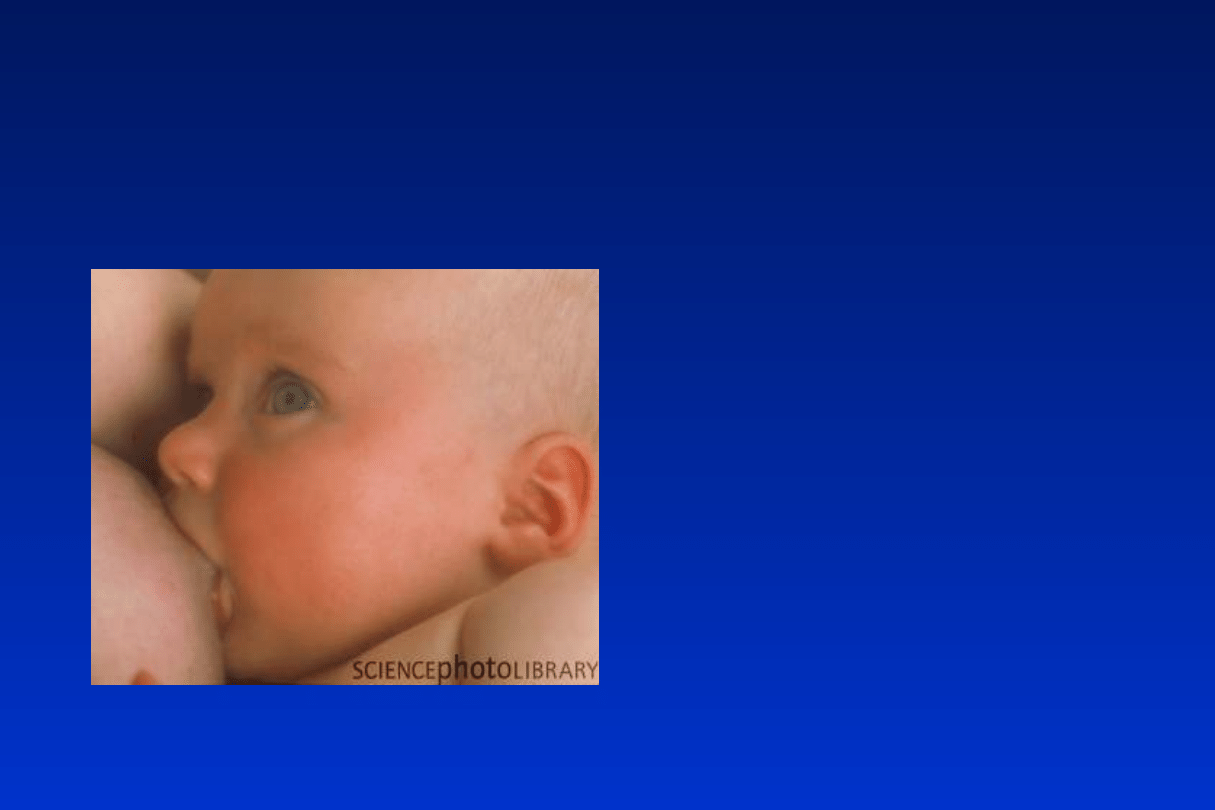
Karmienie piersią
• American Academy of
Pediatrics.
Breastfeeding and the
use of human milk.
Pediatrics 2005; 115:
496-506

Karmienie piersią
Pokarm kobiecy wytwarzany
w wystarczających ilościach przez
zdrową, dobrze odżywioną matkę w
pełni zaspokaja zapotrzebowanie
niemowlęcia na wszystkie niezbędne
składniki odżywcze, zapewniając mu
jednocześnie prawidłowy rozwój w
pierwszym półroczu życia
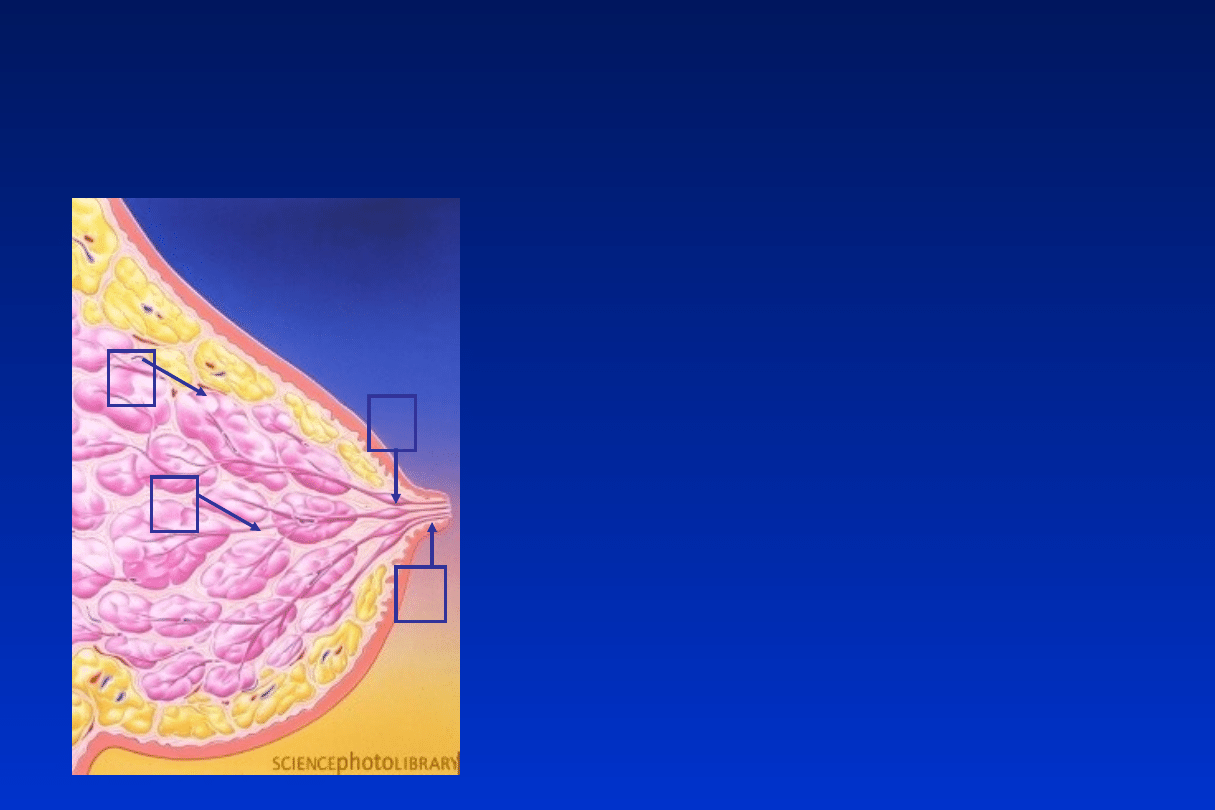
Fizjologia laktacji
Jak powstaje pokarm?
• Gruczoły piersiowe
– Pokarm powstaje w
pęcherzykach mlecznych (A)
– Przewodami mlecznymi (B)
spływa do zatok mlecznych
(C)
zlokalizowanych pod otoczką
brodawki sutkowej
– Przewodami wyprowadzającymi
(D) (umiejscowionymi w
brodawce) pokarm wydostaje
się na zewnątrz
A
B
C
D

Fizjologia laktacji
• Odruch wytwarzania pokarmu
– Prolaktynowy
• Odruch uwalniania pokarmu
– Oksytocynowy

Skład
pokarmu kobiecego

Skład pokarmu kobiecego
• Zmienny
– Okres laktacji
– Faza karmienia (wodna tłuszczowa)
– Pora dnia (w nocy więcej tłuszczu)
– Czas trwania ciąży
– Dieta kobiety karmiącej

Skład pokarmu
w zależności od okresu
laktacji
Białko Tłuszcz
e
Siara
colostrum
1 tydz.
+++
+
Mleko
przejściowe
2 tydz.
++
++
Mleko dojrzałe >2 tyg.
+
+++

Składnik (jedn/100 ml) Pokarm kobiecy Mleko krowie
Energia (kcal)
68
68
Białko (g)
1
3.3
Serwatka/kazeina
72/28
18/82
Tłuszcze (g)
3.9
3.8
Węglowodany (g)
7.2
4.7
Ca (mg)
28
120
P (mg)
14
92
Ca/P
2
1.2
Na (mEq/l)
7
22
Fe (g)
40
46
Wit. D (IU)
2.2
2.4
Porównanie pokarmu kobiecego i
krowiego

Białko
Pokarm
kobiec
y
Mleko
krowie
Uwagi
Ogółem
1.20.
7
3.3
Kazeina
0.4
2.4
Podatna na działanie enzymów
proteolitycznych
Serwatkowe
0.7
0.7
-laktoalbumina
0.4
0.2
Źródło aminokwasów
-laktoglobulina
-
0.2
Silny alergen!
Ig (sIgA, IgG,
IGM)
0.09
0.08
Laktoferyna, lizozym, IgA –
oporne na działanie enzymów
proteolitycznych
Lizozym
0.4
0.01
Albuminy osocza
0.03
0.04
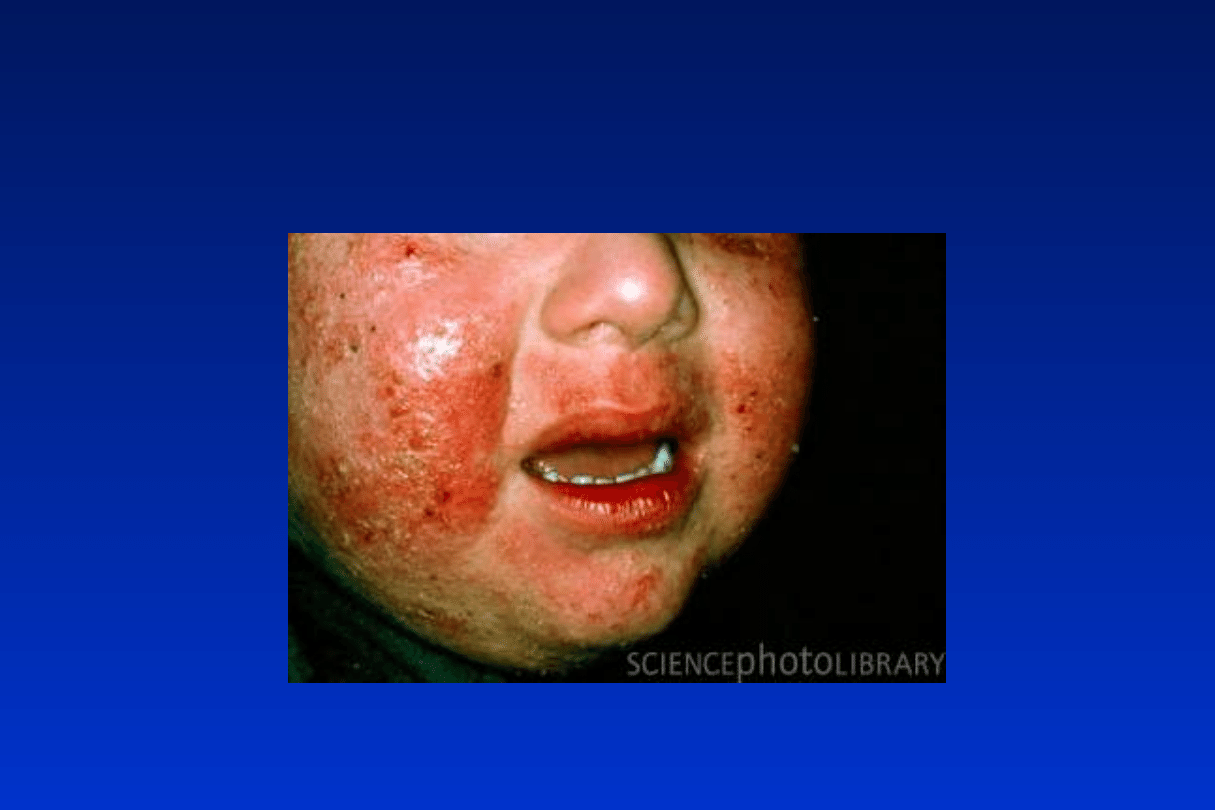
Atopowe zapalenie skóry
ok. 20% - alergia na białka mleka
krowiego

Białko
(2)
• Enzymy i hormony np.
– lipaza
– amylaza
• aktywność w siarze 60x większa niż w mleku krowim
• w mleku dojrzałym 40x większa niż w mleku krowim
– katalaza
– proteazy
– hormony tarczycy

Białko
(3)
• Czynniki wzrostowe np.
– GH
– IGF-I
– GM-CSF (colony stimulating factor)
– TGF-beta (tumor growth factor)
– Działanie: poprawa czynności jelit oraz
mechanizmów obronnych śluzówki

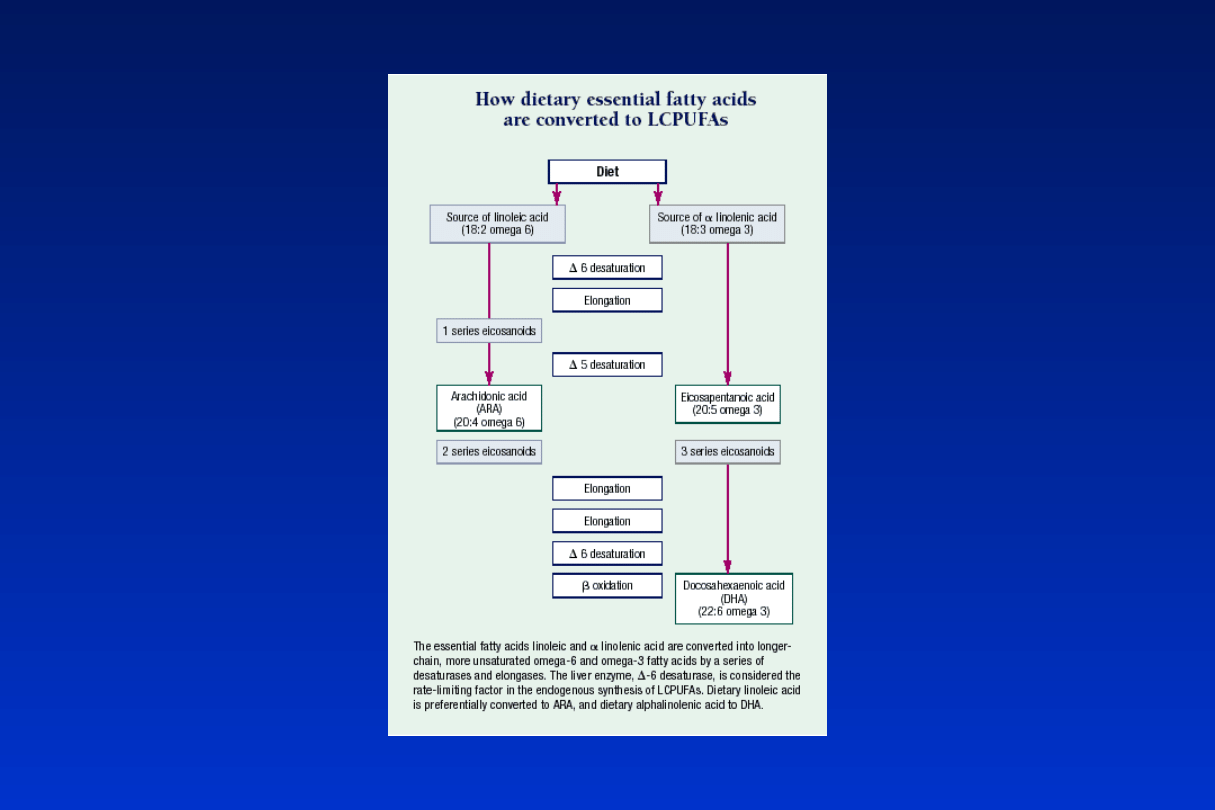
Tłuszcze
• 3.8 g/100 ml
• Jakość, a nie ilość
kw. linolowy
kw. linolenowy
kw. arachidonowy kw. dokozaheksaenowy
• Długołańcuchowe wielonienasycone kwasy tłuszczowe
wchodzą w skład błon komórkowych (rozwój mózgu i
siatkówki!)
Elongazy
Desaturazy

Węglowodany
• Laktoza 7 g/100 ml
– Źródło energii
– Stymulacja rozwoju korzystnej mikroflory jelitowej
Gram+
– Wpływ na wchłanianie wapnia
• Oligosacharydy 1.5 g/100 ml
– Strukturalnie zbliżone do receptorów dla antygenów
bakteryjnych
– Tzw. rozpuszczalne receptory
– Hamowanie adhezji bakterii do błony śluzowej

Wapń i fosfór
• Pokarm kobiecy
– Ca/P = 2/1
– Chroni przed hipokalcemią i
hiperfosfatemią
• Mleko krowie
– Wysoka zawartość P
– Późna hipokalcemia noworodkowa i
tężyczka noworodków

Sód
• Pokarm kobiecy
– Niska zawartość chroni przed nadmiernym
obciążeniem osmotycznym nerek
• Mleko krowie
– Wysoka zawartość zwiększa ryzyko
wystąpienia odwodnienia
hiperosmotycznego u niemowląt żywionych
mlekiem krowim (np. w toku ostrej biegunki)

Mikroflora jelitowa
• Wyłączne karmienie piersią
– Dominacja Bifidobacterium
– Znacznie mniej Bacteroides
• Żywienie sztuczne
– Bacteroides, Bifidobacteria, Staphylococci,
E. coli, Clostridium
• Wprowadzanie produktów bezmlecznych
– Mikroflora bardziej zróżnicowana
– Ok. 2 r.ż. – jak u dorosłego

Zasady karmienia piersią
• Wczesne przystawianie do piersi
bezpośrednio po urodzeniu
• Karmienie „na żądanie” 8-12x ok. 8x
• Nie wyznaczać sztywnych godzin karmień
• „Leniwy” noworodek
– Śpi >4 h, nie przybywa na wadze
– Budzić i przystawiać do piersi
• Nie dopajać!
– Podawanie dodatkowych płynów może osłabić
potrzebę ssania, wypływ mleka

Zasady karmienia piersią
• Dziecko należy przystawiać do piersi, a nie
pierś do dziecka
• Technika karmienia
– dziecko musi objąć ustami całą brodawkę wraz z
otoczką!
• Z jednej piersi? Z obu piersi?
– AAP 2005 – z obu
– Zmieniać pierś, od której zaczyna się karmienie
• Smoczek
– AAP 2005 – unikać w początkowym okresie

Ocena efektywności
karmienia piersią
• Ocena przyrostów masy ciała
– 15-30 g/dobę
– 600-1000 g/miesiąc
– Przyrost masy ciała może być wolniejszy
niż u niemowląt karmionych sztucznie
• <500 g/miesiąc
– analiza sposobu karmienia (liczba karmień,
technika karmienia)

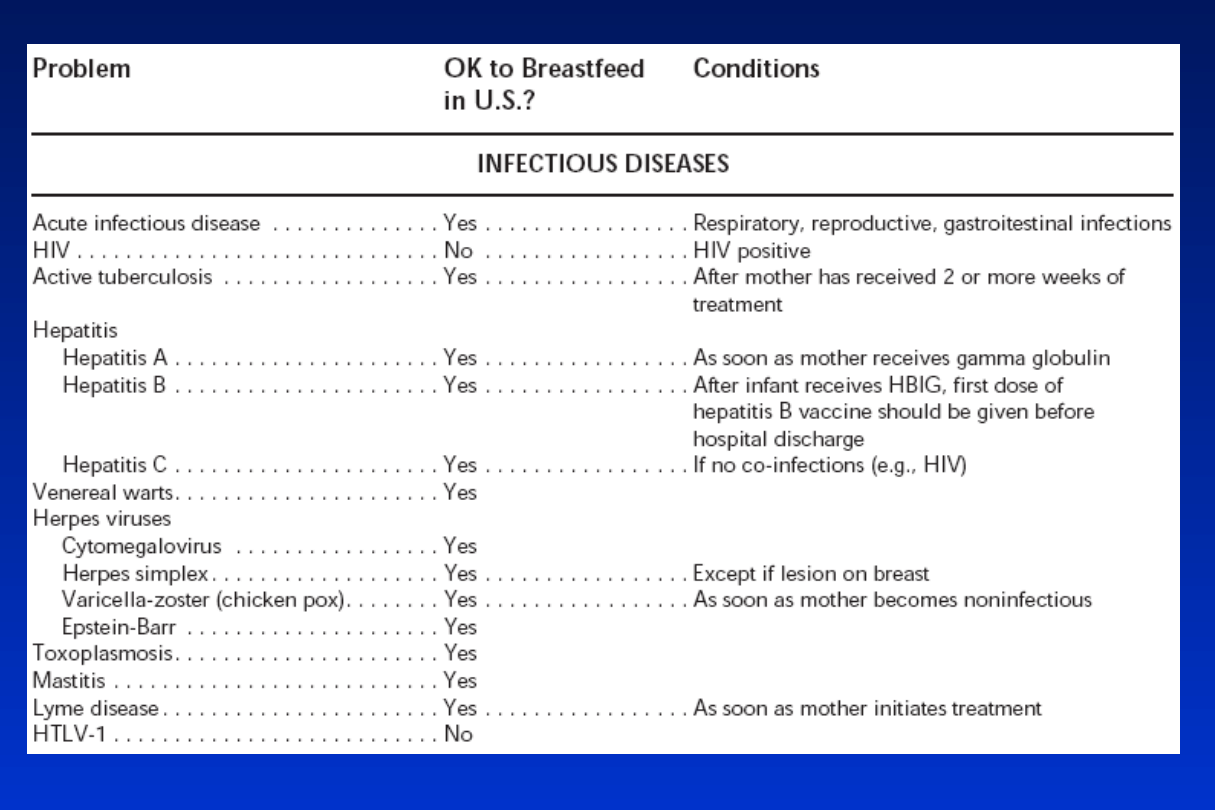
Przeciwwskazania
do karmienia piersią
Ze strony matki • Czynna gruźlica
• HIV
• HTLV-1, HTLV-2
• Antymetabolity
• Izotopy radioaktywne
• Inne leki – zależy od leku
Ze strony
dziecka
• Galaktozemia
• Nietolerancja laktozy
AAP Pediatrics 2005; 115: 496-506

Nie stanowią
przeciwwskazania
• Ostra choroba infekcyjna
• Hepatitis A (po podaniu matce -globuliny)
• Hepatitis B (dziecko HBIG + pierwsze szczepienie)
• Hepatitis C (jeżeli nie ma dodatkowych zakażeń)
• CMV
• Herpes simplex (wyjątek: zmiany na piersi)
• Varicella-zoster (po okresie zakaźnym)
• Wirus EB
• Toksoplazmoza
• Mastitis
AAP Pediatrics 2005; 115: 496-506

Wskazania do podawania
pokarmu odciągniętego
• Rozszczep podniebienia
• Niedorozwój żuchwy
• Wyniszczenie
• Niektóre wady serca
• Słaby odruch ssania
• Pokarm powinien być podawany przez sondę,
kieliszkiem, łyżeczką lub butelką

Sytuacje nietypowe
• Cięcie cesarskie
– Karmienie piersią zwykle
możliwe w ciągu
pierwszych 6-12 godzin
• Bliźnięta
– Jednoczesne karmienie
obu niemowląt
• Wcześniaki
– >34 tygodnia ciąży
– >1500 g
AAP Pediatrics 2005; 115: 496-506

Odciąganie pokarmu
• Wskazania
– Oddzielenie od matki
– Zaburzenia przepływu pokarmu w piersi
(zastoje mleka)
– Zaburzenia motoryki jamy ustnej u dziecka
– Stymulacja laktacji w przypadku
niedostatecznej ilości pokarmu

Przechowywanie
odciągniętego pokarmu
Dzieci
donoszone
Dziecko urodzone
przedwcześnie
Temperatura
pokojowa
8-12 h
2-4 h
Lodówka (4
0
C)
4 dni
2 dni
Zamrażalnik
wewnątrz lodówki
2 tyg.
Nie stosuje się
Zamrażalka
przy lodówce
3 miesiące
Nie stosuje się
-20
0
C
6-12
miesięcy
Odpowiednio do
potrzeb

Przechowywanie
odciągniętego pokarmu
• Mleka kobiecego nie należy gotować
– Traci właściwości odżywcze i aktywność biologiczną
• Rozmrażać w kąpieli wodnej, podgrzać do ok. 30
0
C
• Nie podgrzewać w kuchence mikrofalowej
– Następuje zmiana struktury białek
• Po rozmrożeniu przechowywać w t
0
pokojowej
– Dla dzieci donoszonych do 4 h
– Dla urodzonych przedwcześnie do 2 h
– W lodówce dla obydwu grup do 24 h
• Nie zamrażać ponownie!

Jak długo?
• Wyłączne karmienie piersią
– Zalecane do końca 6 m.ż.
– Nie podawać innych płynów (wody, soków,
mieszanek)
– Wyjątek: witaminy lub leki
– Zalecenie populacyjne(w indywidualnych
przypadkach mogą być konieczne modyfikacje)
AAP Pediatrics 2005; 115: 496-506

Jak długo?
• WHO
– Kontynuowanie karmienia mlekiem z piersi
do drugiego roku życia i uzupełnianie diety
produktami żywnościowymi występującymi
w danym regionie
• AAP
– Kontynuacja karmienia piersią przez co
najmniej pierwszy rok życia, a następnie
tak długo jak chce matka i dziecko
• Wprowadzanie pokarmów
uzupełniających zwykle po 6 m.ż.

Witaminy, fluor, żelazo
• Witamina D
–
400 j.m./dobę
–
dawka zależy od ekspozycji na słońce; pory roku;
uprzemysłowienia; zanieczyszczenia środowiska
• Fluor
–
od 6 m.ż. do 3 r.ż
–
0.25 mg (jeżeli zawartość fluoru <0.3 ppm)
• Żelazo
–
po 4-5 miesiącu życia
–
1-2 mg/kg

• Rzadsze występowanie lub łagodniejszy
przebieg
– Zakażeń dróg oddechowych
– Zakażeń przewodu pokarmowego
– Zapaleń ucha środkowego
– Bakteryjnych zapaleń opon mózgowo-rdzeniowych
– Posocznicy
– Zakażeń układu moczowego
– Martwiczego zapalenia jelit
AAP Pediatrics 2005; 115: 496-506
Karmienie piersią
Dobrze udokumentowane korzyści dla
dziecka

Karmienie piersią
Korzyści dla dziecka
• Prawdopodobnie mniejsze ryzyko
(niejednoznaczne dane z piśmiennictwa)
– Zespołu nagłego zgonu niemowląt
– Cukrzycy typu I i II
– Chłoniaka, białaczki, NHL
– Nadwagi i otyłości
– Hipercholesterolemii
– Chorób alergicznych
AAP Pediatrics 2005; 115: 496-506

Karmienie piersią
Korzyści dla matki
Krwawienia poporodowego
• Przyspieszenie inwolucji macicy
• Szybszy powrót do masy ciała z okresu
przed ciążą
• Zwiększenie remineralizacji kości w
okresie poporodowym
Ryzyka zachorowanie na raka jajników i
raka piersi w okresie pomenopauzalnym
AAP Pediatrics 2005; 115: 496-506

O czym mówiliśmy?
• Karmienie piersią
– Fizjologia laktacji
– Skład pokarmu
kobiecego
– Zasady karmienia
piersią
– Przeciwwskazania
Żywienie sztuczne

1
2
3
4
5
6
7
8
9
10 11 12
m.ż.
7x 6x 6x 6x
5x
5x 5x 5x 4-5 4-5 4-5 4-5
Liczba
posiłków
110 120 130 140 150 160 170 180 190 200 210 220
Wielkość
porcji
Mleko początkowe
Mleko następne
Zupa jarzynowa/przeciery jarzynowe
Soki owocowe/przeciery owocowe
Bezglutenowe kaszki (np. ryżowe)
Mięso
Żółtko
Biszkopty bezglutenowe
Gluten, twaróg, wędliny

Mleko modyfikowane

Modyfikacja mleka krowiego
zawartości białka
• Modyfikacja stosunku białek serwatkowych do
kazeiny
• Modyfikacja składu tłuszczów (NNKT)
• Modyfikacja składu węglowodanów (laktoza, ew.
niewielki udział glukozy i/lub dekstromaltozy)
Na
• Wzbogacenie w witaminy, pierwiastki śladowe

Mleko modyfikowane
Mleko początkowe
Mleko następne
Od urodzenia do czasu
wprowadzenia produktów
uzupełniających (zwykle
do 4-6 m.ż., można
dłużej)
Od chwili wprowadzenia
pokarmów
uzupełniających
Znaczny stopień
modyfikacji
Mniejszy stopień
modyfikacji
Np. Bebiko 1
Nan 1
Np. Bebiko 2
Nan 2

Które mleko modyfikowane
jest najlepsze?
• Skład wszystkich mlek zgodny z
Dyrektywą UE
• Obecnie prace nad nowelizacją
Dyrektywy

• LCPUFA
• Nukleotydy
• Probiotyki
• Prebiotyki
• Potencjalnie korzystne
• Prawdopodobnie bezpieczne
• Dopuszczone, ale nie ma
wymogu suplementacji
• Stosować czy nie?
– Rozważyć bilans korzyści i
kosztów
– Podjąć decyzję
Suplementacja
mleka modyfikowanego

Wprowadzanie pokarmów
uzupełniających

1
2
3
4
5
6
7
8
9
10 11 12
m.ż.
7x 6x 6x 6x
5x
5x 5x 5x 4-5 4-5 4-5 4-5
Liczba
posiłków
110 120 130 140 150 160 170 180 190 200 210 220
Wielkość
porcji
Mleko początkowe
Mleko następne
Zupa jarzynowa/przeciery jarzynowe
Soki owocowe/przeciery owocowe
Bezglutenowe kaszki (np. ryżowe)
Mięso
Żółtko
Biszkopty bezglutenowe
Gluten, twaróg, wędliny

Wprowadzanie pokarmów
uzupełniających
• Cel
– Dostarczenie energii, żelaza, witamin,
pierwiastków śladowych
• Zwykle w 5-6 m.ż.
– 4 – 8 m.ż.
• Kolejność
– Prawdopodobnie nie ma większego znaczenia!
• Wprowadzać stopniowo
– Nowy produkt co kilka dnia
– Powoli zwiększające się porcje

Wprowadzanie pokarmów
uzupełniających
• Pierwsze posiłki bezmleczne
• Lokalnie dostępne!
– Zupa jarzynowa/przeciery jarzynowe
– Kaszki zbożowe bezglutenowe (np. ryżowe)
– Soki owocowe/przeciery owocowe
• Woda dobrej jakości o znanym składzie
• Bez soli (nadciśnienie?)
• Bez cukru (próchnica)

Wprowadzanie glutenu
• Gluten
– Pszenica
– Żyto
– Jęczmień
– (Owies?)
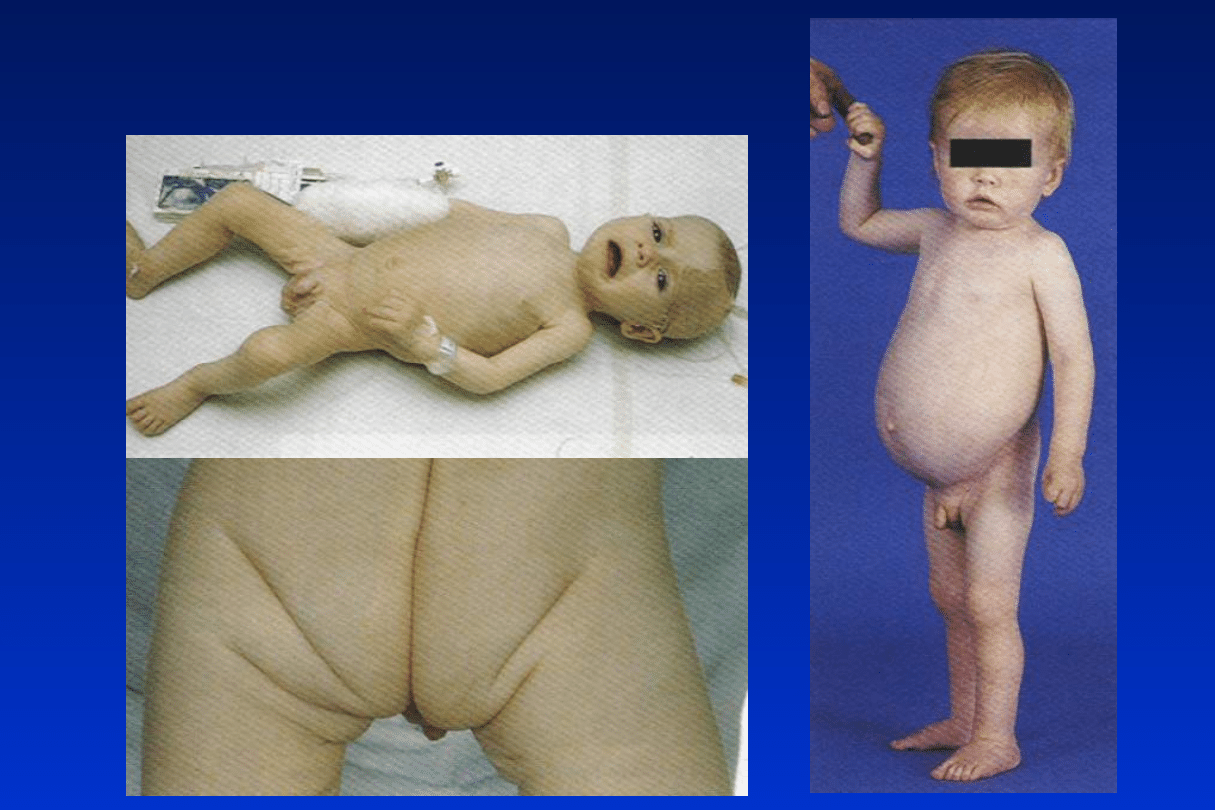
Gluten celiakia

Wprowadzanie glutenu
• Wprowadzanie glutenu
– Kiedy
???
– Polska
9-10 m.ż.
– Finlandia 4-6 m.ż.
– Francja
4-6 m.ż.
– Szwecja
małe dawki jeszcze w czasie
karmienia piersią

Najczęściej uczulające
pokarmy
• Mleko krowie
• Jajo kurze
• Soja
• Pszenica
• Orzeszki ziemne
• Orzechy (laskowe,
włoskie itp.)
• Ryby, skorupiaki
Odpowiedzialne za
ok. 90-95% alergii
pokarmowych

Kiedy wprowadzać?
(w rodzinach, w których występuje choroba
alergiczna)
Zalecenia europejskie
Pokarmy uzupełniające
> 5 m.ż.
Zalecenia amerykańskie
Pokarmy uzupełniające
> 6 m.ż.
Mleko krowie
>12 m.ż.
Jajo kurze
>24 m.ż.
Orzeszki ziemne lub inne, ryby
>36 m.ż.

1
2
3
4
5
6
7
8
9
10 11 12
m.ż.
7x 6x 6x 6x
5x
5x 5x 5x 4-5 4-5 4-5 4-5
Liczba
posiłków
1
1
0 1
2
0 1
3
0 140 150 160 170 180 1
9
0 200 210 220
Wielkość
porcji
Mleko początkowe
Mleko następne
Zupa jarzynowa/przeciery jarzynowe
Soki owocowe/przeciery owocowe
Bezglutenowe kaszki (np. ryżowe)
Mięso
Żółtko
Biszkopty bezglutenowe
Gluten, twaróg, wędliny

Liczba posiłków
• noworodek
8-6 x dziennnie
• < 5 m.ż.
6x dziennie
• > 5 m.ż.
5x dziennie
• ok. 10-12 m.ż.
4x dziennie

Wielkość posiłków
• 1-10 doba życia
– Wielkość porcji (ml) = 10 x (doba życia – 1)
• > 10 doby życia
– Wielkość porcji (ml) = 100 + (m.ż. X 10)
1
m.ż.
1
1
0 ml/posiłek
2
m.ż.
1
2
0 ml/posiłek
3
m.ż.
1
3
0 ml/posiłek

Preparaty mlekozastępcze

Wskazanie do preparatów
mlekozastępczych
• Dieta eliminacyjna
– Czasowe lub stałe usunięcie z diety
szkodliwego lub źle tolerowanego składnika
pokarmowego z jednoczesnym
wprowadzeniem na jego miejsce
składników zastępczych o równoważnych
właściwościach odżywczych

Preparaty mlekozastępcze
• Najczęściej stosowane diety eliminacyjne
– Dieta bezmleczna
– Dieta bezglutenowa
• Najczęściej stosowane preparaty
mlekozastępcze
– Hydrolizaty białkowe
– Preparaty sojowe

Hydrolizaty białkowe
• Preparaty odżywcze, w których białko
będące produktem wyjściowym do
produkcji hydrolizatu poddane zostało
hydrolizie w celu obniżenia jego
właściwości antygenowych
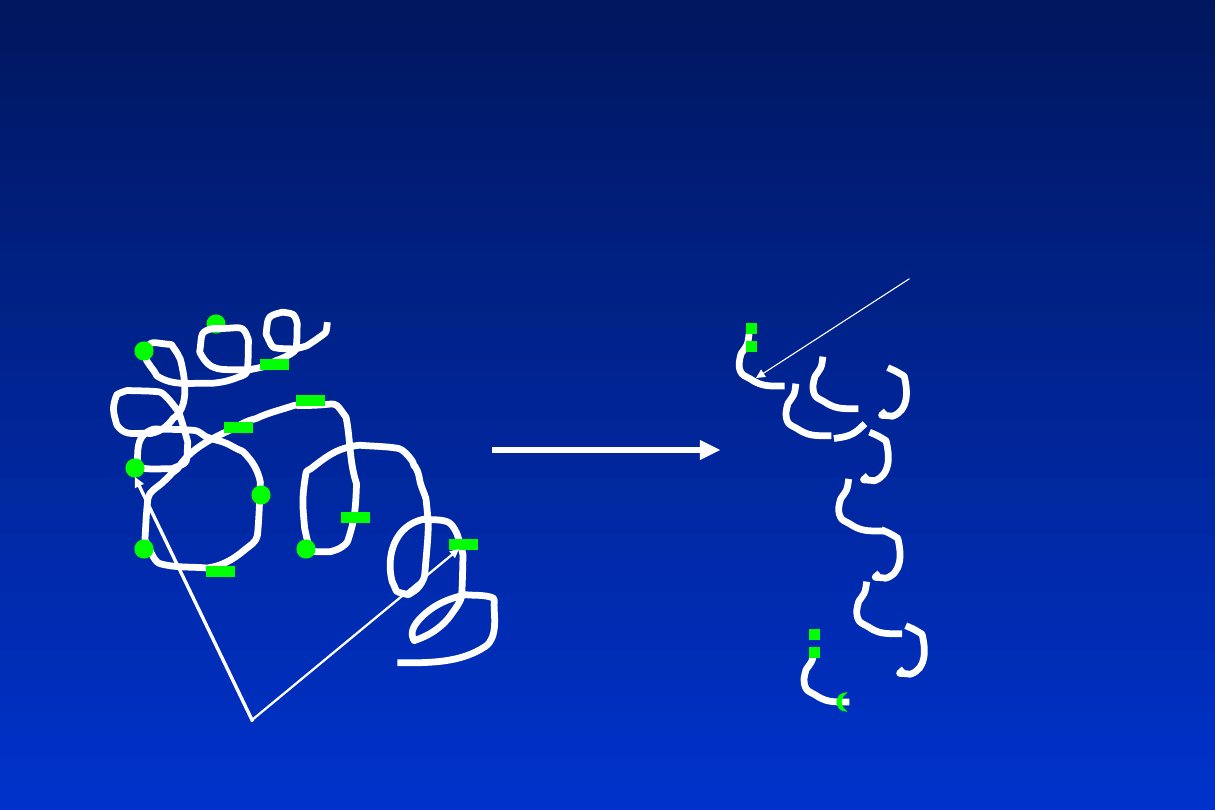
Hydrolizaty białkowe
Epitopy = determinanty antygenowe
Hydroliza
termiczna i/lub
enzymatyczna
Krótkie peptydy
o mniejszych
właściwościach
antygenowych

Hydrolizaty białkowe
i mieszanki mlekozastępcze
Nieznaczny stopień
hydrolizy
Znaczny stopień
hydrolizy
Mieszanki
elementarne
Bebiko HA
Nan HA
Serwatkowe
Alfare
Bebilon pepti
Bebilon pepti MCT
Kazeinowe
Nutramigen
Pregestimil
Bebilon amino
Neocate

Hydrolizaty białkowe
• Masa cząsteczkowa
– Im niższa masa cząsteczkowa peptydów, tym mniejsze
właściwości antygenowe
– Nie ma takiej masy cząsteczkowej, poniżej której peptydy
całkowicie pozbawione są właściwości antygenowych
• Smak
– Im wyższy stopień hydrolizy, tym gorszy smak
• Cena
– Im wyższy stopień hydrolizy, tym wyższa cena

Zastosowanie
• Nieznaczny stopień hydrolizy
– Zapobieganie alergii pokarmowej
• Znaczny stopień hydrolizy
– Zapobieganie, diagnostyka i leczenie alergii
na białka mleka krowiego i/lub soję
– Zaburzenia trawienia i wchłaniania (np. zespół
krótkiego jelita, CF)
• Mieszanki elementarne
– Ciężkie postaci alergii pokarmowej
– Alergia na hydrolizaty białkowe

Preparaty sojowe

Preparaty sojowe
• Izolowane białko soi
• L-metionina
• L-karnityna, tauryna
• Tłuszcze
– Oleje roślinne (sojowy, słonecznikowy, palmowy,
szafranowy, kokosowy)
• Węglowodany
– Bezlaktozowe!
– Źródłem węglowodanów: skrobia kukurydziana lub
produkty jej hydrolizy (polimery glukozy)

Zastosowanie preparatów sojowych
Zalecenia AAP 1996
• Nietolerancja laktozy
• Galaktozemia
• Dieta wegetariańska
• Ostra biegunka zakaźna
– Tylko w przypadku potwierdzonej nietolerancji
laktozy!
• IgE zależna alergia na białka mleka krowiego
– Wyjątek: jeżeli objawia się biegunką i/lub
enteropatią

Preparaty sojowe
• Bebiko sojowe
• Bebilon sojowy 1
• Bebilon sojowy 2
• Humana SL
• Isomil
• Prosobee
• Prosobee 2

Żywienie niemowląt
• Karmienie piersią
– Skład pokarmu kobiecego
– Zasady karmienia piersią
– Przeciwwskazania
• Karmienie sztuczne
– Mleka modyfikowane
– Produkty uzupełniające
• Diety eliminacyjne
– Hydrolizaty białkowe
– Preparaty sojowe

Dziękuję!
hania@ipgate.pl
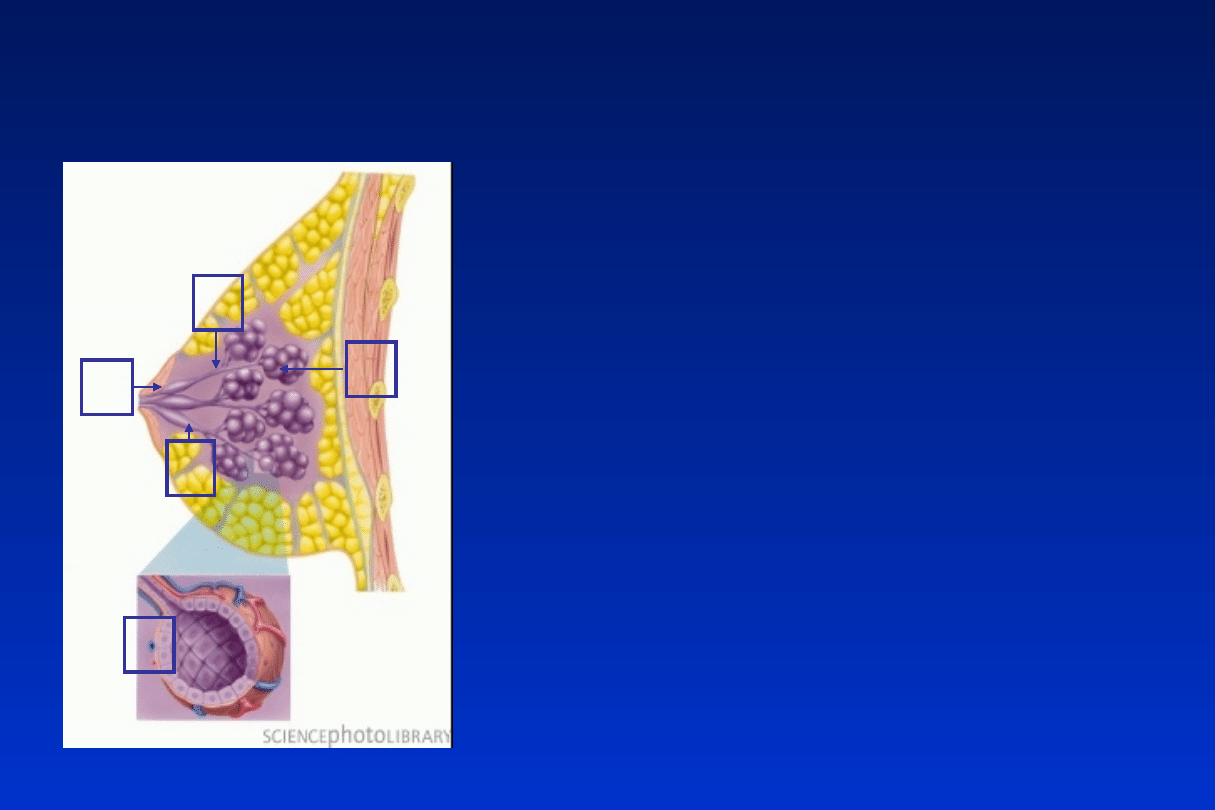
Jak powstaje pokarm?
• A – Pęcherzyki mleczne
• B – Przewody mleczne
• C – Zatoki mleczne
• D – Przewody
wyprowadzające
A
B
C
D
A

Tauryna i L-karnityna
• Tauryna
– Konjugacja kwasów żółciowych
– Udział w procesie trawienia i wchłania
tłuszczów
– Rozwój siatkówki
• L-karnityna
– Transport długołańcuchowych kwasów
tłuszczowych do mitochondriów

MATERNAL CAUSES
INFANTS’ CAUSES
Infectious
causes
Metabolic
causes
Metabolic
causes
Other
causes
Other
causes
• HIV
• HTLV
• HCV
• HBV
• CMV
• Group B
Streptococcus
• Tuberculosis
• HSV lesions
on the breast
• VZV lesions
• Wilson’s disease
• Use
of drug
•
Severe
chronic
disease
s
• Exposure
to
radioactive
materials
• Galactosemia
Absolute contraindication
Relative (if any)
contraindication
• amino acid disorders?
• severe atopy?

Trudności w inicjowaniu
i kontynuowaniu karmienia
piersią
• Niewystarczająca wiedza rodziców
• Niektóre praktyki/procedury szpitalne
• Przerywanie karmienia piersią
• Wczesny wypis ze szpitala
• Brak wizyt patronażowych
• Praca matki
• Brak wsparcia ze strony rodziny/środowiska
• Wzorce medialne
• Promocja mieszanek mlecznych
AAP Pediatrics 2005; 115: 496-506
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
Wyszukiwarka
Podobne podstrony:
Dziecko poznaje smaki - żywienie niemowląt, Dziecko, Żywienie niemowląt, żywienie dzieci (od noworod
Medycyna - Żywienie niemowląt i dzieci, studia pielęgniarstwo, Pediatria, Pediatria i pielęgniarstwo
Żywienie niemowląt
Żywienie niemowląt naturalne, mieszane i sztuczne
Żywienie niemowląt a aktualne rekomendacje 2010
NOWE ZALECENIA ŻYWIENIA NIEMOWLĄT OD ROKU 2007, MEDYCZNE, PEDIATRIA i PIEL PEDIATRYCZNE
Zywienie niemowlat i dzieci starszych
2,3 ZASADY ŻYWIENIA NIEMOWLĄTid 20064 ppt
dieta bezglutenowa, Dziecko, Żywienie niemowląt, żywienie dzieci (od noworodka do nastolatka)
Żywienie dzieci z mukowiscydozą, Dziecko, Żywienie niemowląt, żywienie dzieci (od noworodka do nasto
3 - Żywienie niemowląt, różności, dietetyka, żywienie
Schemat sztucznego żywienia niemowląt II
2 ZASADY ŻYWIENIA NIEMOWLĄTid 21014 ppt
Medycyna praktyczna - Żywienie niemowląt miesiąc po miesiącu, Dziecko, Żywienie niemowląt, żywienie
Żywienie zdrowych dzieci między 1 a 3 rokiem życia, Dziecko, Żywienie niemowląt, żywienie dzieci (od
Żywienie-niemowląt, Dietetyka CM UMK, Żywienie zbiorowe
więcej podobnych podstron