
Rodzaje operacji
Rodzaje operacji
Na przykładzie hysterectomii
Na przykładzie hysterectomii
Hysterektomia
Hysterektomia
Która drogą wykonać ?
Brzuszną
Laparoskopową
Pochwową

Czynniki decydujące
Czynniki decydujące
o wyborze drogi operacji
o wyborze drogi operacji
•
czas trwania
•
częstość powikłań śród i pooperacyjnych
•
okres rekonwalescencji
•
koszty
•
akceptacja pacjentki
•
doświadczenie i umiejętności chirurga

Najlepsza hysterektomia
Najlepsza hysterektomia
,,bezbolesna”
bezpieczna
łatwa
szybka
tania
Rekonstrukcja
Pryncypia we współczesnej
Pryncypia we współczesnej
chirurgii ginekologicznej
chirurgii ginekologicznej
Minimalny
uraz
Minimalny
dostęp
Zachowanie
narządów
Inowacyjność

Chirurgia
pochwowa
Pryncypia we współczesnej
Pryncypia we współczesnej
chirurgii ginekologicznej
chirurgii ginekologicznej
Węzeł wartownik
Diagnostyka
interwencyjna
Hysteroskopia
Laparoskopia
Minimalny
dostęp

Hysterektomia - dane ze świata
Hysterektomia - dane ze świata
•
ok. 650 000 rocznie,
•
ponad 90% z powodu niezłośliwych zmian,
•
tylko 25% drogą pochwową
•
Australia, Wielka Brytania 19% hysterektomii pochwowych
• Polska - nieznane dane, szacunkowo tylko około
5-10% hysterektomii drogą pochwową.
Kovac RS, Obstet Gynecol, 2000, 95, 787-793

Wskazania do VH
Wskazania do VH
•
wypadanie macicy,
•
czynnościowe krwawienia z macicy,
•
włókniako-mięśniaki macicy,
•
adenomyoza,
•
dysplazja szyjki macicy,
•
rozrosty endometrium,
•
rak endometrium w Iº zaawansowania,
•
wczesne postacie raka szyjki macicy.
Quinlan D.K. Indications and contraindications for vaginal
hysterectomy. In Vaginal Hysdterectomy. Edited by Sheth S. &
Studd J. 2002

Dlaczego w tak niewielkim odsetku
Dlaczego w tak niewielkim odsetku
hysterektomia wykonywana jest drogą
hysterektomia wykonywana jest drogą
pochwową ?
pochwową ?
W ośrodkach dobrze wyszkolonych w operacjach pochwowych
wskaźnik hysterektomii drogą pochwową z powodu niezłośliwych
zmian w macicy waha się od 65% do 95%.
Summit 1994
– 65%
Brown 1991
– 79%
Pelosi 1998
– 87%
Sheth 2003
– 90,5%
Kovac 2000
– 95%

AH VH LAV
H
czas
operacji
+
+
++
czas pobytu ++
+
+
+
+
+
+
+
koszt
operacji
++
+
+++
Health Technology Assessment Service of ECRI
1995
powikłania
powikłania
Dlaczego
Dlaczego
hysterektomia przez pochwę ?
hysterektomia przez pochwę ?
za: dobry efekt kosmetyczny,
niski odsetek powikłań pooperacyjnych,
szybka rekonwalescencja,
niski koszt operacji.

Powikłania
Powikłania
TAH
n
TAH
(%)
VH
n
VH
(%)
Hoffman 1994
112
31
50
16
Johns 1995
1184
2,5
530
1,0
Kovac 2000
471
9,3
901
5,3
Calaco 2003
182
40
413
25
Boike 1993
50
26
50
6,0
Bronitsky 1993
25
0
25
0
Harris 1997
25
12
25
0
razem
2049
17,2
1994
7,6

Czas operacji [min]
Czas operacji [min]
TAH
VH
p
Apoola & Hefni 1998
59,82
58,7
ns
Calaco 2003
102
84
<0,0001
Dorsey 1995
136
106
<0,01
Hoffman 1994
148
122
<0,05
Pobyt w szpitalu po operacji
Pobyt w szpitalu po operacji
[dni]
[dni]
TAH
VH
p
Apoola & Hefni
1998
6,0
5,0
<0,05
Boike 1993
4,5
3,8
<0,01
Calaco 2003
5,0
3,6
<0,0001
Dorsey 1995
4,4
3,5
<0,01
Hoffman 1994
5,1
3,6
<0,01
Kovac 2000
3,99
2,76
<0,01

Koszty operacji [$]
Koszty operacji [$]
TAH
VH
p
Boike 1993
5604
4166
<0,001
Kovac 2000
10626
7881
<0,001
Summitt 1992
7905
4891
<0,001
Porównanie wyników
Porównanie wyników
różnych typów
różnych typów
hysterektomii
hysterektomii
(zmodyfikowane wg Sheth)
(zmodyfikowane wg Sheth)
VH
LAVH
TAH
skuteczność – brak miesiączki
taka sama
taka
sama
taka
sama
zachorowalność
najmniejsza
czas hospitalizacji
krótki
krótki
najdłuższ
y
koszty
najmniejsze
najwięks
ze
średnie
inwazyjność
najmniejsza
średnia
najwięks
za
ryzyko dla pacjenta
najmniejsze
uszkodzenia układu moczowego
najrzadsze
najczęsts
ze
pośredni
e
śmiertelność
najmniejsza
wymagane doświadczenie-
wyszkolenie
średnie
najwięks
ze
najmniejs
ze
zakres wskazań
najszersz
y
postępowanie w patologii
przydatków
niezalecana najlepsza
preferow
ana
postępowanie w chirurgicznej
patologii
najlepsza

Przeciwwskazania do wycięcia
Przeciwwskazania do wycięcia
macicy przez pochwę
macicy przez pochwę
1.
wielkość macicy > 12 hbd., co odpowiada objętości macicy
>300cm
3
i wadze
ponad 280g
2.
ograniczona ruchomość macicy,
3.
współistniejąca patologia w obrębie przydatków,
4.
wcześniejsze operacje w obrębie miednicy mniejszej
5.
znacznie zwężona pochwa (nieródka, zwężenia pooperacyjne,
inne)
6.
brak dostępu do szyjki macicy lub część pochwowa niewidoczna,
na równi ze sklepieniem pochwy,
7.
stan po operacji przetoki pęcherzowo-pochwowej,
8.
inwazyjny rak szyjki macicy.
Sheth S.S. Preoperative assesment. In Vaginal
Hysterectomy. Edited by Sheth S. & Studd J. 2002

Dlaczego w tak niewielkim odsetku
Dlaczego w tak niewielkim odsetku
hysterektomia wykonywana jest drogą
hysterektomia wykonywana jest drogą
pochwową?
pochwową?
Najważniejszym czynnikiem decydującym o
sposobie hysterektomii jest wyszkolenie i
doświadczenie
w operacjach pochwowych. Pozostałe czynniki
posiadają niewielkie znaczenie.
Johns DA et all. Am J Obstet Gynecol, 1995, 171, 179

Częstość przeciwwskazań
Częstość przeciwwskazań
do VH
do VH
[Magos et. al.]
[Magos et. al.]
•
Brak wypadania macicy – 76%
•
Mięśniaki macicy – 45%
•
Konieczność wycięcia jajników – 43%
U 76% pacjentek poddanych badaniu
(n=500) nie stwierdzono bezwzględnych
przeciwwskazań do hysterektomii
pochwowej

Techniki hysterektomii u
Techniki hysterektomii u
nieródek
nieródek
rok
VH
N
%
AH
N
%
LH
N %
raze
m
Leventhal &
Lazarus
195
1
5
4,6
103
95,4
-
-
108
Dicker
198
2
8
4,5
170
95,5
-
-
178
Kovac
198
6
16
34,5
30
65,2
-
-
46
Boike
199
3
3
10,3
16
55,2
10 34,5
29
Dorsey
199
5
0
0
35
54,7
29 45,3
64
Sheth
199
8
386 74,8
124
25,2
-
-
492

Rodzaje hysterektomii /
Rodzaje hysterektomii /
mięśniaki
mięśniaki
rok
VH
N
%
AH
N
%
razem
Leventhal &
Lazarus
1952
194
47.0
219
53.0
413
Amirikia & Evans
1979
948
24.4
294
1
75.6
3899
Dicker
1982
41
7.4
516
92.6
557
Mettler & Semm
1989
371
1
42.6
500
4
57.4
8715
Vessey
1992
28
3.9
697
96.1
725
Cosson
1993
227
81.4
52
18.64
279
Kovac
1995
186
98.4
3
0.6
189
Sheth
1999
148
0
81.2
342
18.8
1822

Powody niewykonania
Powody niewykonania
ovariectomii podczas VH
ovariectomii podczas VH
•
otyłość – 19%
•
nieródka – 10%
•
ograniczona przestrzeń pochwy i miednicy –
27 %
•
brak obniżenia macicy - 8%
•
macica powiększona > 12 hbd. – 5%
Sheth SS, Br. J. Obstet. Gynecol 1991

Adnexectomia
Adnexectomia

Typy pacjentek do
Typy pacjentek do
hysterektomii
hysterektomii
(wg Sheth)
(wg Sheth)
1.
Pacjentki, u których droga pochwowa jest pierwszym
wyborem.
2.
Pacjentki, u których droga pochwowa technicznie jest
możliwa, lecz znajduje się ona w drugim miejscu
wyboru, ponieważ technicznie nie jest ona osiągalna
dla części ginekologów (brak odpowiednich
umiejętności).
3.
Pacjentki u których droga pochwowa jest wyzwaniem
dla najbardziej doświadczonych chirurgów.

Techniki pomniejszania
Techniki pomniejszania
macicy
macicy
•
Hemisekcja
•
Myomectomia
•
Corying
•
Odcięcie szyjki (Trachelectomia)
•
Weding/Morcelatio

Hemisekcja
Hemisekcja
przecięcie szyjki i trzonu w płaszczyźnie strzałkowej

Myomectomia
Myomectomia
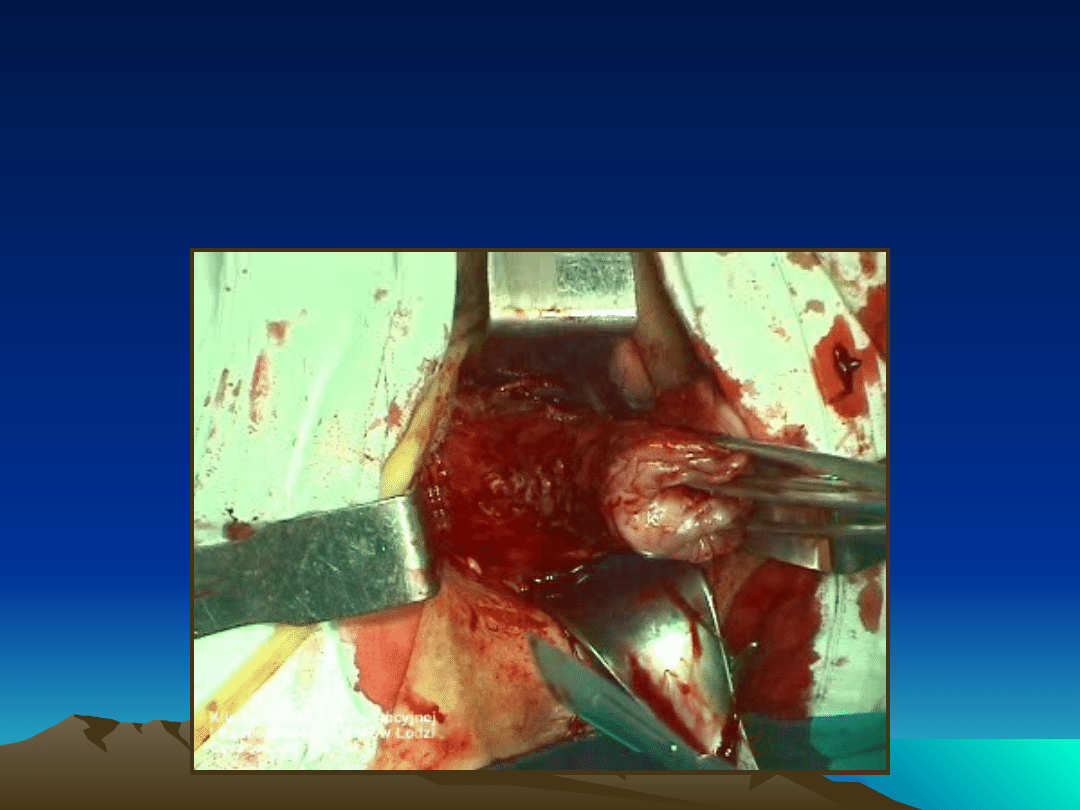
Wyłuszczenie mięśniaka 7cm
Corying
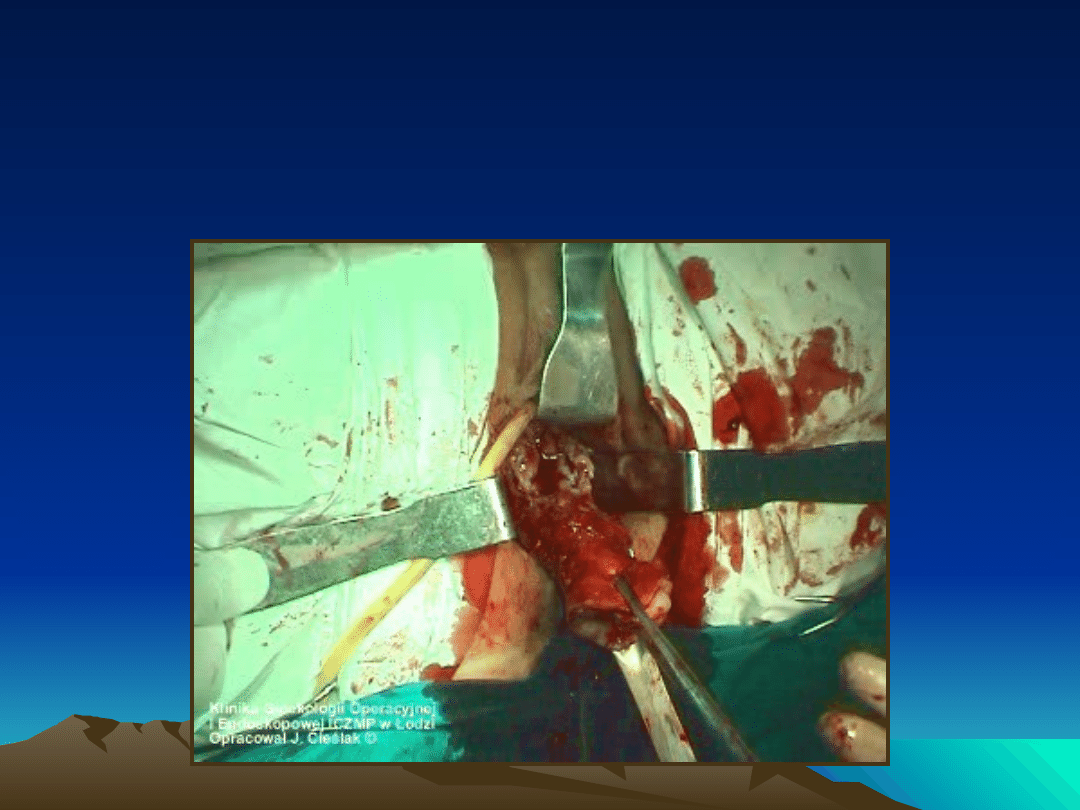
Corying
Okrężne okrojenie trzonu macicy - wydłużenie trzonu
w jego długiej osi
Trachelectomia i hemisekcja
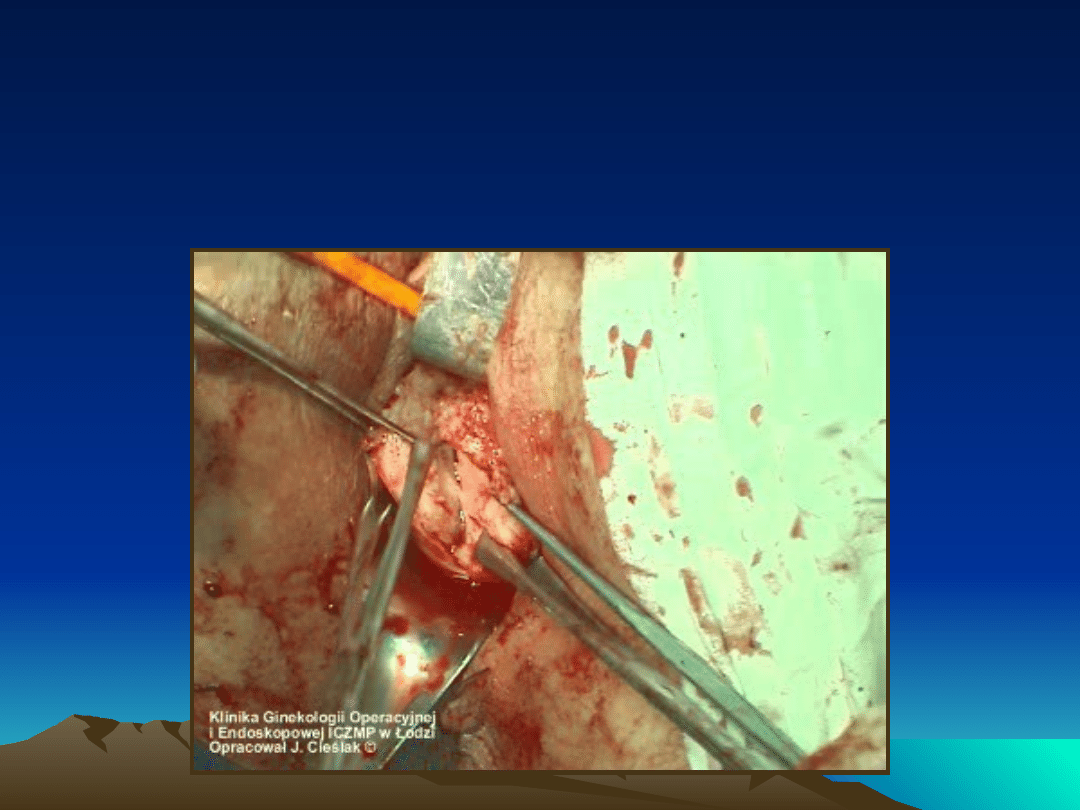
Trachelectomia i hemisekcja
Odcięcie szyjki macicy od macicy, przecięcie trzonu
w płaszczyźnie strzałkowej po odcięciu szyjki, myomectomia
Weding/Morcelacja
Weding/Morcelacja
Skrawanie fragmentów macicy i myomectomia
po uprzedniej trachelectomii

Myomectomia
Myomectomia
Wyłuszczenie mięśniaka 9cm po uprzedniej
Wyłuszczenie mięśniaka 9cm po uprzedniej
hemisekcji
hemisekcji

Czynniki sprzyjające drodze
Czynniki sprzyjające drodze
pochwowej
pochwowej
•
Ruchoma macica
•
Szeroka pochwa
•
Dostępność mięśniaków
(ważniejsza niż ich wielkość)
•
Umiejętność pomniejszania macicy
(bisection, morcelattion, coring, myomectomy)
•
Dokładne badanie USG
(wielkość macicy, umiejscowienie mięśniaków)
•
Badanie w znieczuleniu ogólnym
•
Doświadczenie chirurga

Kąt szyjkowo - maciczny
Kąt szyjkowo - maciczny

Kiedy unikać VH
Kiedy unikać VH
•
wielkość macicy powyżej 20 tygodni
ciąży
•
masywne zrosty
w miednicy mniejszej
•
część pochwowa szyjki macicy
niedostępna
•
brak ruchomości macicy stwierdzony
podczas badania w znieczuleniu

Wskazania do TAH
Wskazania do TAH
•
gdy występują przeciwwskazania do VH
•
w przypadkach gdy istnieje konieczność
wycięcia jajników, a jest to niemożliwe droga
pochwową lub laparoskopową
•
występowanie złośliwego procesu w jajnikach,
trzonie macicy lub inwazyjnego raka szyjki

Wybór metody hysterektomii w zależności od
Wybór metody hysterektomii w zależności od
wskazań
wskazań
i współistniejących okoliczności (zmodyfikowane wg
i współistniejących okoliczności (zmodyfikowane wg
Sheth)
Sheth)
VH
LAVH
TAH
czynnościowe krwawienia z macicy
1
adenomyosis
1
mięśniak(i): wielkość macicy < 12
hbd
1
mięśniak(i): wielkość macicy 14-16
hbd
2, 1
*
1
3
mięśniak(i): wielkość macicy 17-20
hbd
1
*
1
2
mięśniak(i): wielkość macicy > 20-
24 hbd
1
*
1
hiperplazja endometrium
1
polip szyjkowy/endometrialny
1
nieródka
1
2
3
ciężki niedorozwój umysłowy
1
rak in situ szyjki macicy
1
rak endometrium
3
2
1
niezłośliwa patologia przydatków
2
1
1 - pierwszy wybór, 2 - pierwsza alternatywa, 3 - druga alternatywa,
*
– dla doświadczonego chirurga pochwowego

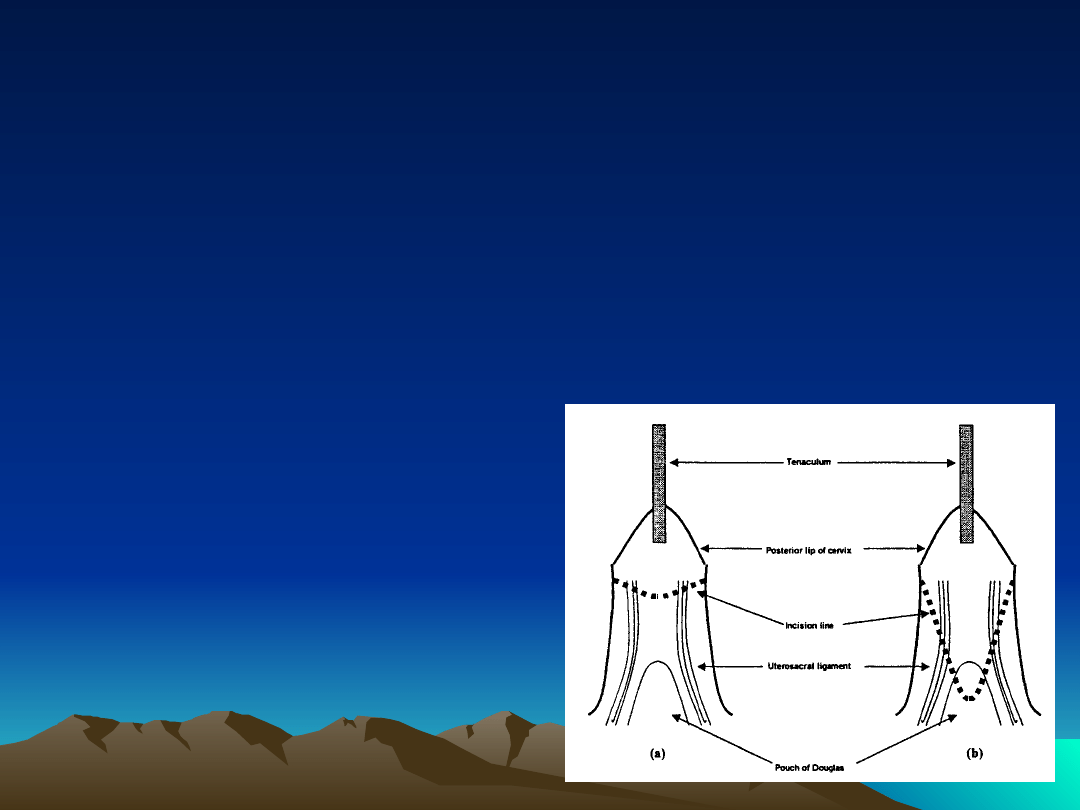
Techniki wycięcia macicy przez pochwę
Techniki wycięcia macicy przez pochwę
Döderlein
(wejście do jamy
otrzewnowej w wyniku
przedniej kolpotomii przed
przecięciem jakichkolwiek
pęczków naczyniowych)
•
brak lub niewielkie
obniżenie macicy < 200g
•
pacjentki z płytkim lub
zbliznowaciałym tylnym
sklepieniem pochwy
•
wypadanie macicy < 200g
Heaney
(wejście do jamy
otrzewnowej przez tylny
załamek odbytniczo-
pochwowy i przecięcie
więzadeł krzyżowo-
macicznych)
•
duże mięśniaki przedniej
ściany macicy
•
znacznie powiększona
macica
•
znacznie wydłużona szyjka
macicy
Davis GD et all. Selecting the appropriate technique for vaginal hysterectomy.
Pelvic Medicine and Surgery, 2003, 9, 133-144
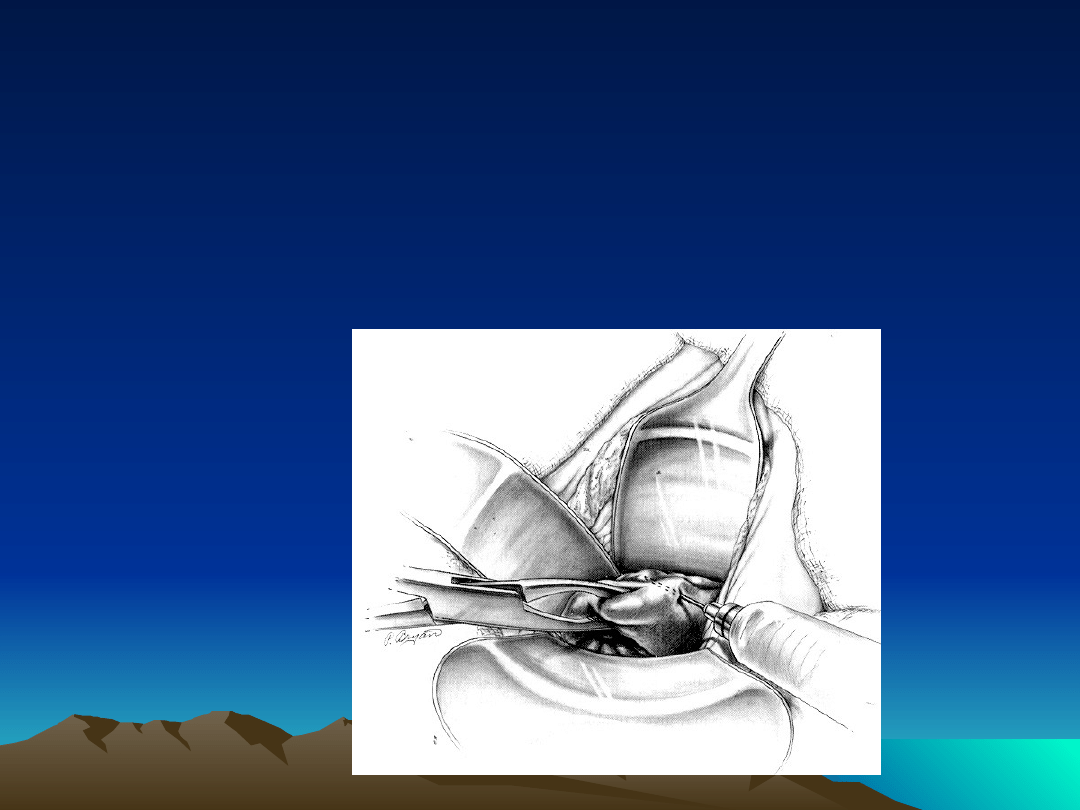
Etap 1 operacji
Etap 1 operacji
Ostrzyknięcie błony śluzowej pochwy roztworem 0,9% NaCl
(z dodatkiem 0,5mg adrenaliny w 100ml roztworu)
Etap 2 operacji
Etap 2 operacji
Nacięcie błony śluzowej pochwy
– nożem elektrycznym
– nożem chirurgicznym
Nacięcie z przodu powinno przebiegać
w przednim sklepieniu
Nacięcie z tyłu przebiega w kształcie
litery V do załamka odbytniczo
-pochwowego (należy wyczuć
więzadła krzyżowo-maciczne)
M. Hefni. Banennden Hospital
Etap 3 operacji
Etap 3 operacji
Uruchomienie
pęcherza
moczowego

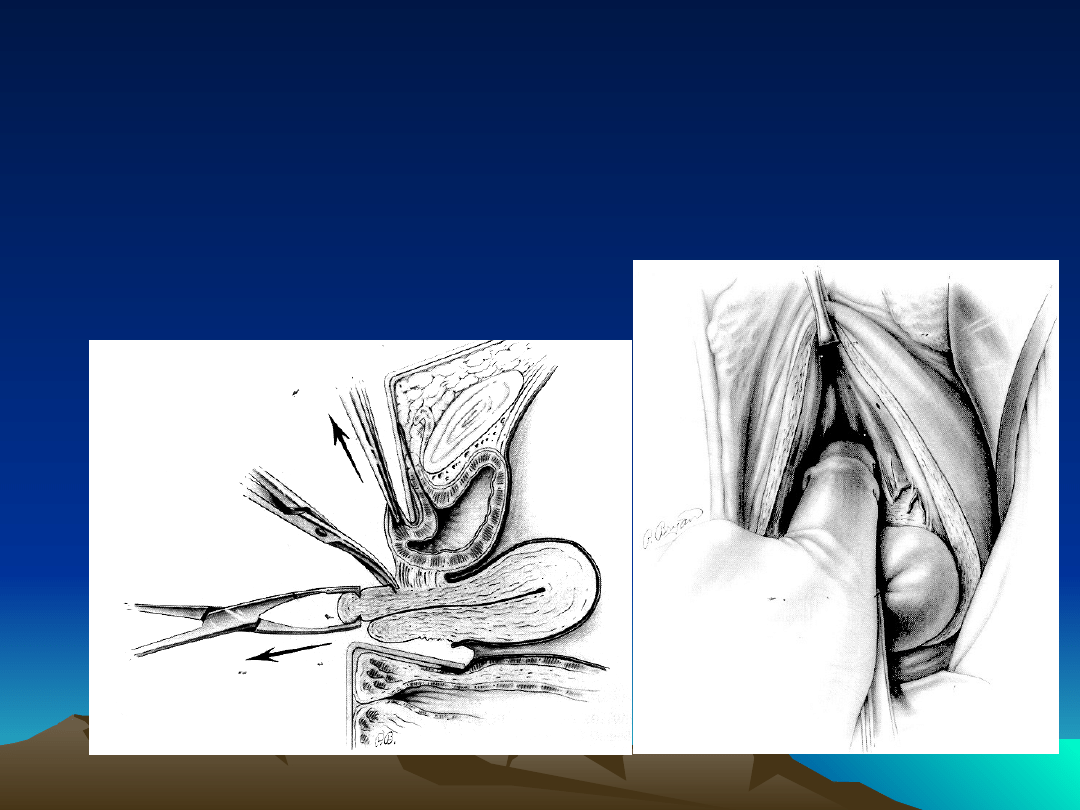
Etap 4 operacji
Etap 4 operacji
Otwarcie nożyczkami
zatoki Douglasa
Etap 5 i 6 operacji
Etap 5 i 6 operacji
klem na więzadła
krzyżowo-maciczne
klem na więzadła
podstawowe macicy

Etap 7 operacji
Etap 7 operacji
klem na przymacicza (nn. maciczne)
Etap 8 operacji
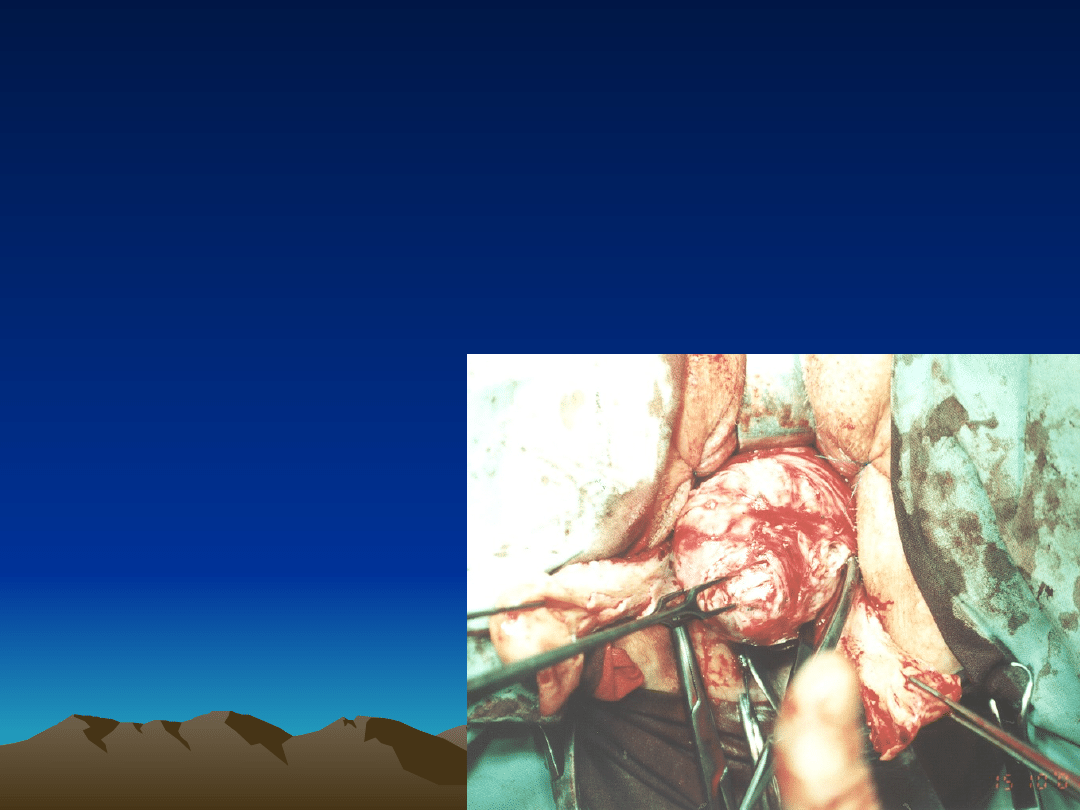
Etap 8 operacji
elementy dodatkowe - przecięcie trzonu
w płaszczyźnie strzałkowej oraz
myomectomia

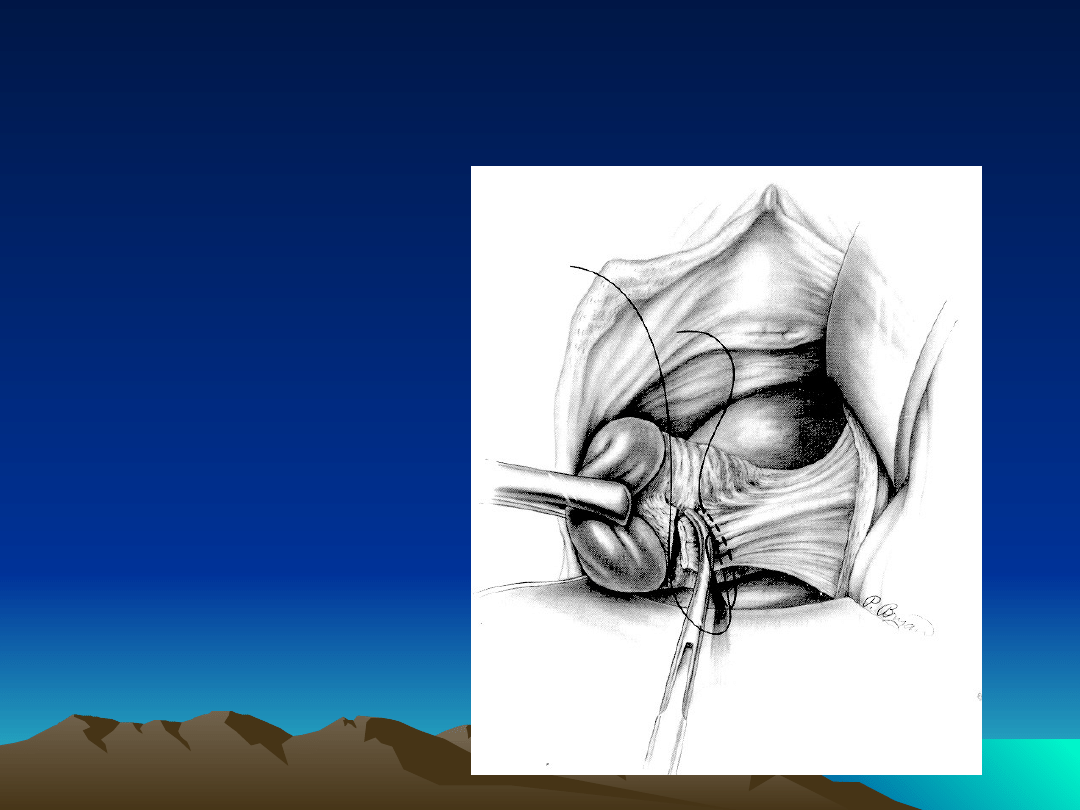
Etap 9 operacji
Etap 9 operacji
odcięcie macicy od więzadeł obłych i szypuł jajnikowo-jajowodowych
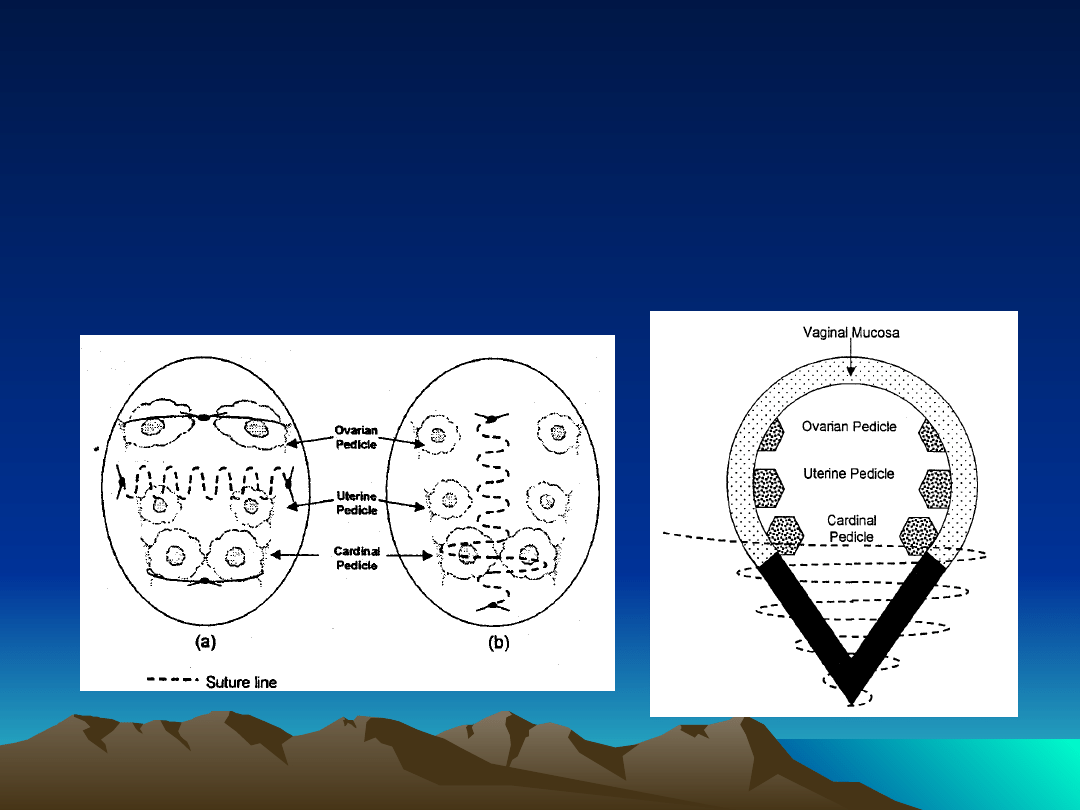
Etap10 operacji
Etap10 operacji
zamknięcie jamy otrzewnowej i
mocowanie aparatu wieszadłowego
macicy do bocznych brzegów pochwy
M. Hefni et all. J Obstet Gynaecol 2001, 21,
379-382

wnioski
wnioski
•
Histerektomia drogą pochwową jest skuteczną i
bezpieczną metodą usuwania macicy, nawet w
przypadku jej powiększenia i braku jednoczesnego obniżenia.
•
Ta droga histerektomii związana jest z małą liczbą powikłań,
krótkim okresem hospitalizacji oraz dużymi korzyściami
zdrowotnymi i ekonomicznymi.
•
Brak wyszkolenia w chirurgii pochwowej jest jednym z
zasadniczych czynników powodujących, że histerektomia
drogą pochwową nie jest najczęstszą metodą usuwania
macicy. A zatem wprowadzenie regularnych szkoleń w
chirurgii pochwowej pozwoli zwiększyć liczbę histerektomii
wykonywanych drogą pochwową

Kiedy zamiast operacji
Kiedy zamiast operacji
pochwowej operacja
pochwowej operacja
metodą laparoskopową
metodą laparoskopową
VH versus LAVH
VH versus LAVH

Przy wypadaniu macicy metodą z
wyboru jest usunięcie jej drogą
pochwową
Gdy nie ma wypadania, a są wskazania
do usunięcia macicy powstaje problem
jaką drogą usunąć macicę: brzuszną,
laparoskopową, przez pochwę ?
Histerektomia laparoskopowa nie jest
zastępstwem histerektomii przez
pochwę ale stanowi alternatywę dla
histerektomii brzusznej.

Harry Reich – 1988r
Harry Reich – 1988r
Pierwsza hysterektomia na drodze
laparoskopowej

Wskazania do LAVH
Wskazania do LAVH
Zrosty
Operacje na macicy w
wywiadzie
Endometrioza
Patologia przydatków
Duża macica mięśniakowata

Klasyfikacja histerektomii
Klasyfikacja histerektomii
laparoskopowej
laparoskopowej
wg. Johns i Diamond (1992)
wg. Johns i Diamond (1992)
0.
Diagnostyczna laparoskopia, histerektomia pochwowa
nie wymaga wspomagania laparoskopowego
1.
Laparoskopowe usunięcie zrostów lub ognisk
endometriozy przed histerektomią pochwową
2.
Laparoskopowe usunięcie przydatków oraz przecięcie
więzadeł lejkowo-miednicznych
3.
Laparoskopowe odpreparowanie pęcherza
moczowego
4.
Powyższe procedury + przecięcie tętnic macicznych
na drodze laparoskopii przed procedurami
pochwowymi
5.
Przednie lub tylne nacięcie pochwy i wyjęcie macicy
usuniętej na drodze laparoskopowej

Usunięcie macicy drogą pochwową
jest trudniejsze technicznie niż
operacja brzuszna ze względu na
brak pełnego wglądu w pole
operacyjne
Laparoskopowe usunięcie macicy jest
technicznie jeszcze trudniejsze ale
daje doskonałą wizualizację pola
operacyjnego (ograniczeniem są
wymagania sprzętowe)

Wprowadzenie laparoskopii zwiększa
ilość operacji usunięcia macicy drogą
pochwową
LAVH – wzrost odsetka zabiegów
drogą pochwową z 27,7% przed
1991r do 53,2% obecnie
(J Gynecol Surg 1995;
11: 171-18)

LAVH vs. VH
LAVH vs. VH
W większym zakresie
może zastąpić drogę
brzuszną
Lepszy wgląd w
okolicę operowaną
Można wykluczyć
zmiany w przydatkach
Mniejsza utrata krwi
Kosztowniejsza
technika
Dłuższy czas operacji
Nieco większa utrata krwi
Mniejsze ryzyko
uszkodzenia narządów
jamy brzusznej (ukł.
pokarmowy, moczowy)
Łatwiejsza technika
Mniejsze ryzyko powikłań
anestezjologicznych
i kardiologicznych

Powikłania - % -
Powikłania - % -
( Dicker i wsp. 1992)
( Dicker i wsp. 1992)
droga
laparoskopow
a
N = 3189
droga
pochwowa
N = 568
Powikłania infekcyjne
4,3
15,3
Przetoczenie krwi
1,2
8,3
Ponowna laparotomia
3,5
5,1
Uszkodzenie jelit
0,5
0,6
Uszkodzenie układu
moczowego
1,4
1,6
Zator do płuc
0,2
0,0
razem
15,6
24,5

Laparoskopia - to metoda oparta na oglądaniu
powierzchni narządów jamy brzusznej przy
pomocy laparoskopu wprowadzonego do jamy
brzusznej przez nacięcie w powłokach, po
uprzednim wypełnieniu jej powietrzem
(wziernikowanie). Przy pomocy laparoskopu
można dotrzeć do głębiej położonych narządów,
fotografowania ich i pobierania wycinków, a
także przeprowadzania zabiegów.
Laparoskopia
Laparoskopia

Laparoskopia
Laparoskopia

Technika zabiegu
Technika zabiegu
polega na
polega na
wypełnieniu jamy brzusznej
wypełnieniu jamy brzusznej
dwutlenkiem węgla i
dwutlenkiem węgla i
wprowadzeniu w powłoki
wprowadzeniu w powłoki
brzucha trokarów, przez które
brzucha trokarów, przez które
wprowadza się właściwe
wprowadza się właściwe
narzędzia laparoskopowe i układ
narzędzia laparoskopowe i układ
wizyjny, który pozwala
wizyjny, który pozwala
kontrolować operowany narząd
kontrolować operowany narząd
na monitorze.
na monitorze.
Zabieg wykonuje się w
Zabieg wykonuje się w
znieczuleniu ogólnym, a pacjent
znieczuleniu ogólnym, a pacjent
po jednej dobie powraca do
po jednej dobie powraca do
domu.
domu.

Metody bezpiecznego
Metody bezpiecznego
wejścia w
wejścia w
Laparoskopii
Laparoskopii

Techniki bezpiecznego wejścia
Techniki bezpiecznego wejścia
w Laparoskopii.
w Laparoskopii.
•
Bezpieczne wkłucie igłą Veresa i
wytworzenie odmy otrzewnowej.
•
Bezpieczne wprowadzenie głównego
troakaru.
•
Wprowadzenie troakarów bocznych.
•
Wyjęcie narzędzi i zamknięcie jamy
brzusznej.
•
Techniki alternatywne

Wkłucie igłą Veresa i
Wkłucie igłą Veresa i
wytworzenie odmy
wytworzenie odmy
otrzewnowej
otrzewnowej
1.
Pacjent leży, ale nie jest w pozycji Trendelenburga.
2.
Pęcherz moczowy jest pusty.
3.
W igle Veresa powinien zostać uprzednio sprawdzony
mechanizm sprężynowy na jej końcu. Następnie podłączyć gaz
do igły. Przepływ powinien wynosić 1l/min a ciśnienie 0 mmHg,
powyższe wskazania informują o prawidłowym stanie igły.
4.
Dokonujemy nacięcia skóry w podstawie pępka.
5.
Podnieść ścianę brzucha i dokonać wkłucia igłą Veresa
trzymaną pomiędzy palcem wskazującym a kciukiem. Zawór
gazowy na igle powinien być otwarty.
Wkłucie przerywamy natychmiast po osiągnięciu jamy
brzusznej. Jest to słyszalne i wyczuwalne jako odgłos
podwójnego „kliknięcia” .
Niezmiernie ważne jest aby aby kierunek pchnięcia igłą nie
zszedł z linii pośrodkowej ciała.

Wkłucie igłą Veresa i
Wkłucie igłą Veresa i
wytworzenie odmy
wytworzenie odmy
otrzewnowej cd.
otrzewnowej cd.
6.
Następnie sprawdzić pozycję igły, przy pomocy:
a)
podania do igły 10-20 ml roztworu soli fizjologicznej, roztwór
powinien wpływać swobodnie bez oporów
b)
następnie zaaspirować igłę , nie powinien pojawić się żaden płyn
7.
Ustawić ciśnienie podłączonego gazu na 10mmHg.
8.
Jeżeli igła jest założona i podłączona prawidłowo, przepływ
powinien wynosić 1l/min a ciśnienie poniżej 5mmHg. Jeżeli
tak nie jest należy delikatnie przekręcić igłę.
9.
Nie wolno wiercić igłą.
10. Jeżeli ciśnienie jest zbyt wysokie a przepływ zbyt niski należy
wyjąć igłę i wkłuć się ponownie.
11. Gdy ciśnienie < 5mmHg a przepływ wynosi 1l/min ,nastawić
szybki przepływ i czekać do osiągnięcia ciśnienia 18mmHg.
12. Wielkość odmy otrzewnowej regulowana jest
ciśnieniem a nie objętością gazu.

Bezpieczne wprowadzenie
Bezpieczne wprowadzenie
troakaru pępkowego
troakaru pępkowego
1.
Nacięcie skóry wewnątrz pępka powinno zostać powiększone tak
aby dopasować je do rozmiaru głównego troakaru. Skóra nie
powinna stawiać oporów podczas wkładania troakaru.
2.
Sprawdzenie troakaru: powinien być prawidłowo zmontowany
oraz załadowany , zawór gazowy zamknęty.
3.
Górny koniec troakaru opieramy w zagłębieniu dłoni a palec
wskazujący kładziemy wzdłuż troakaru, zabezpiecza on przed
zbyt głębokim włożeniem narzędzia.
Kierunek pchnięcia troakaru w linii pośrodkowej ku zagłębieniu
kości krzyżowej z jednoczesnym naciskiem na nadbrzusze. Ma to
na celu powiększenie pęcherza gazowego i odepchnięcie
narządów wewnętrznych.
4.
Zatrzymujemy troakar w momencie przejścia czubka przez
otrzewną. Zawór gazowy jest chwilowo otwarty – wypływ gazu
powiadamia o prawidłowym położeniu narzędzia. Następnie
podłączamy gaz.
5.
Kamera jest wprowadzona pionowo w celu sprawdzenia
ewentualnych uszkodzeń wywołanych igłą/troakarem .
6.
Następnie operator wykonuje obrót kamerą o 360
0
w celu
sprawdzenia ew. krwawienia lub perforacji pęcherza moczowego.

Wprowadzenie troakarów
Wprowadzenie troakarów
bocznych
bocznych
1.
Wszystkie troakary boczne muszą być wprowadzone pod
bezpośrednią kontrolą wzrokową. Szczególnie należy uważać
aby uniknąć uszkodzenia : naczyń nadbrzusza, naczyń
biodrowych i pęcherza moczowego.
2.
Kierunek pchnięcia troakaru powinien być pionowy w
kierunku do poziomu skóry. Górny koniec troakaru powinien
leżeć w zagłębieniu dłoni a palec wskazujący powinien leżeć
na troakarze w celu ochrony przed nadmiernym
zagłębieniem narzędzia w powłoki.
3.
Ustawić ciśnienie na 6-14 mmHg.

Zakończenie zabiegu i
Zakończenie zabiegu i
zamknięcie.
zamknięcie.
1.
Gaz zostaje wypuszczony , troakary boczne usunięte pod
bezpośrednią kontrolą wzroku.
2.
Szycie powięzi stosujemy w przypadku użycia troakarów
10mm i większych.
3.
Troakar pępkowy wycofujemy z włożoną kamerą pod
bezpośrednią kontrolą wzroku – ma to na celu ochronę
przed wytworzeniem przepukliny.

Metody alternatywne
Metody alternatywne
•
Laparoskopia otwarta ( Metoda Hassona )
•
Punkt Palmera:
Jest to miejsce 3cm poniżej lewego łuku żebrowego w linii
środkowoobojczykowej. W okolicy tej prawie nigdy nie występują
zrosty.
Po palpacji celem wykluczenia ewentualnej splenomegalii,
dokonujemy wkłucia igłą Veresa w tą przestrzeń i wytwarzamy
odmę otrzewnową. Następnie w tym samym punkcie wprowadzamy
laparoskop 5mm i sprawdzamy przestrzeń około pępkową. Jeżeli
przestrzeń ta jest wolna od zrostów możemy dokonać wejścia
troakarem przez pępek.

Technika bezpiecznego wejścia,
Technika bezpiecznego wejścia,
wspólne stanowisko ekspertów
wspólne stanowisko ekspertów
( Middlesbrough )
( Middlesbrough )
Pierwsze nacięcie w podstawie pępka
Sprawdzenie odpowiedniego umiejscowienia igły za pomocą
testu Pulmera lub obserwacji poziomów przepływu gazu.
Należy unikać nadmiernej manipulacji igłą ( możliwość
rozdarcia)
CO
2
powinien być tłoczony maksymalnie do 25mmHg, po
wprowadzeniu troakarów ciśnienie w jamie brzusznej
powinno wynosić 12-15mmHg
Po wprowadzeniu laparoskopu należy obejrzeć jamę
brzuszną w promieniu 360
0
Efektywność troakarów optycznych jest nie znana.

Powikłania
Powikłania
w
w
laparoskopii
laparoskopii

Podział urazów Laparoskopowych
Podział urazów Laparoskopowych
•
Podział urazów laparoskopowych
– Typ I :
Uszkodzenia wywołane wprowadzeniem igły
Veresa lub trokaru w główne naczynia
krwionośne lub prawidłowo położony pęcherz.
– Typ II :
Uszkodzenia wywołane wprowadzeniem igły
Veresa lub troakaru w pęcherz przyrośnięty do
jamy brzusznej.
Stanowisko ekspertów z konferencji w Middlesbrough 19-20 Marzec 1999

Powikłania w laparoskopii
Powikłania w laparoskopii
•
Powikłania naczyniowe:
– Uszkodzenie dużych naczyń
– Uszkodzenie naczyń nadbrzusza
– Krwiaki
•
Przewód pokarmowy
•
Układ moczowy
•
Przepukliny w miejscu nacięcia
•
Przerzuty nowotworowe w miejscu
wejścia troakaru

Powikłania w laparoskopii
Powikłania w laparoskopii
cd.
cd.
•
Infekcje
•
Rzadkie powikłania
– Odma opłucnowa
– Odma pooperacyjna
– Zaburzenia rytmu serca
– Zakrzepica

Przyczyny uszkodzeń
Przyczyny uszkodzeń
•
Wejście igłą do opłucnej
•
Uszkodzenia wywołane troakarem
pępkowym (75%)
•
Gwałtowne preparowanie tkanek za
pomocą noża elektrycznego
•
Obrażenia energią elektryczną
•
Rozpreparowywanie na tępo.

Podział urazów Laparoskopowych
Podział urazów Laparoskopowych
•
Podział urazów laparoskopowych
– Typ I :
Uszkodzenia wywołane wprowadzeniem igły
Veresa lub trokaru w główne naczynia
krwionośne lub prawidłowo położony pęcherz.
– Typ II :
Uszkodzenia wywołane wprowadzeniem igły
Veresa lub troakaru w pęcherz przyrośnięty do
jamy brzusznej.
Stanowisko ekspertów z konferencji w Middlesbrough 19-20 Marzec 1999

Liczba zachorowań w zależności
Liczba zachorowań w zależności
od wprowadzenia troakaru
od wprowadzenia troakaru
pępkowego
pępkowego
•
Dane prospektywne, uzyskane z wielu różnych badań:
203 laparoskopie zamknięte / 200 lap. metodą Hassona
•
W 20 (3%) na 403 laparoskopie wystąpiły powikłania
– Krwiak ściany jamy brzusznej
8 (2%)
– Przepuklina pępkowa
6 (1,5%)
– Infekcja rany
5 (1,2%)
– Uraz przenikający
1 (0,2%)
•
Wnioski:
Laparoskopia w technice zamkniętej jest metodą
bezpieczną, ale laparoskopia „otwarta” jest
związana z mniejszym współczynnikiem
zachorowań pooperacyjnych.
Mayol J. et, al. World J Surgery – Jun 1997;21(50):529-533
Mayol J. et, al. World J Surgery – Jun 1997;21(50):529-533

Współczynnik
Współczynnik
powikłań
powikłań
•
15,422 (1991-95) zab. laparoskopowych, badanie
retrospektywne.
•
Powikłania
415 (2,7%)
-w tym wywołane igłą i troakarem
156 (38% wsz. pow.)
•
Uszkodzenie narządów wewnętrznych 22 (0,14%)
•
Uszkodzenie głównych naczyń
10 (0,06%)
•
Uszkodzenia ściany brzucha
79 (0,52%)
•
Krwawienie
70 (0,46%)
•
Przepukliny
9 (0,06%)
•
WNIOSKI:
Najczęściej występujące powikłania są związane z
wkładaniem igły i troakaru. Dlatego w celu uniknięcia
dodatkowych komplikacji narzędzia te powinny być
zakładane pod bezpośrednią kontrolą wzroku.
Uszkodzenia wywołane igłą i troakarem podczas zabiegów laparoskopowych
w Japonii. Hashizume M. Surg. Endosc. 1997 Dec;11(12):1198-1201

Powikłania w laparoskopii:
Powikłania w laparoskopii:
badanie prospektywne
badanie prospektywne
wieloośrodkowe
wieloośrodkowe
•
25,746 laparoskopii (rok 1994) wykonaych w 72 ośrodkach
•
145 powikłań
wsp. 5,7
na 1000 (2 zgony)
– Laparoskopie diagn.
wsp. 2,7
na 1000
– Laparoskopie oper.
wsp. 17,9
na 1000
•
Konwersja na laparotomię (84)
wsp. 3,3 na 1000
•
Najczęstsze powikłania to:
Krwawienie z żył nadbrzusza i uszkodzenie pęcherza.
•
Powikłania wymagające konwersji były związane z
wcześniejszymi : zabiegami chirurgicznymi i laparotomiami.
Jansen fw, et al.(Netherlands) Br J Obstet Gynaecol 1997 May;104(5):595-600

Uszkodzenia głównych naczyń w
Uszkodzenia głównych naczyń w
trakcie Laparoskopii w Ginekologii
trakcie Laparoskopii w Ginekologii
( Francja )
( Francja )
•
Badanie retrospektywne 17 przypadków z 21 uszkodzeniami gł. naczyń
76,5% (13 przypadków) podczas zakładania przyrządów
– 11 podczas wkładania troakaru pępkowego
– 2 podczas wkładania igły
Dwa zgony.
Dwoje innych pacjentów miało inne poważne powikłania.
•
WNIOSKI:
Powikłania wynikające z uszkodzenia głównych naczyń są
rzadkie ale mogą prowadzić do poważnych komplikacji.
Zapobieganie powinno polegać na zachowaniu odpowiednich
zasad bezpieczeństwa podczas zabiegu laparoskopowego.
Chapon CM, et al. J Am Coll Surg 1997 Nov;185(5):461-565

Uszkodzenia głównych naczyń
Uszkodzenia głównych naczyń
podczas Zabiegów
podczas Zabiegów
Laparoskopowych
Laparoskopowych
•
Autorzy zbadali 4 przypadki , liczba uszkodzeń 5 :
– 2 laparoskopie diagnostyczne
– 1 sterylizacja jajowodowa
– 1 operacja naprawy przepukliny
•
Lokalizacja uszkodzenia:
– tętnica biodrowa
3
– żyła biodrowa
1
– naczynia nadbrzusza
1
•
Mechanizm uszkodzenia:
– Troakar
2
– Gwałtowne preparowanie
2
•
Wyzdrowienie:
– Całkowite wyzdrowienie
3
– Udar
1
Am J Surgery 1995, 169(5):543-5

Uszkodzenia głównych naczyń
Uszkodzenia głównych naczyń
podczas Zabiegów
podczas Zabiegów
Laparoskopowych
Laparoskopowych
•
Uszkodzenia głównych naczyń należą do rzadkości,
literatura podaje tylko 20 przypadków.
•
Najczęstsze lokalizacje to: aorta, żyła główna, tętnice i żyły
biodrowe.
•
Pełne wyzdrowienie następuje zawsze w przypadkach
wcześnie wykrytych uszkodzeń.
Natomiast zgon nastąpił u 3 z 8 pacjentów z opóźnionym
rozpoznaniem.
Am J Surgery 1995, 169(5):543-5

Uszkodzenia układu
Uszkodzenia układu
moczowego.
moczowego.
•
Zbadano 313 zabiegów hysterectomii laparoskopowej
Wskaźnik uszkodzeń układu moczowego wynosił 2,5% (6)
– Uszkodzenie pęcherza
4 przypadki 1,35%
– Uszkodzenie moczowodu
1 przypadek 0,35%
– Przetoka pęcherzowo-pochwowa
1 przypadek 0,35%
Chapron C. et al. J Gynecol Obstet Biol (Paris)1998 Jan;27(1):55-61

Przepuklina w miejscu nacięcia
Przepuklina w miejscu nacięcia
po Laparoskopii operacjnej.
po Laparoskopii operacjnej.
•
Badanie retrospektywne obejmujące 5300 Zab. Lap.(1998-96)
•
Przepuklina w miejscu wejścia
11 przypadków 0,2%
– Przepuklina zawierała sieć
7 przypadków
– Przepuklina zawierała jelito
4 przypadki (1 resekcja)
•
Przepuklina występująca w miejscu po troakrze 5mm – 5
przypadków.
•
Powięź i otrzewna powinny być szyte nie tylko miejscu po
wejściu troakaru 10mm lub większym, ale również w nacięciu
5mm w przypadkach nasilonej manipulacji.
Nezhat C., et al. J Laparoendosc Adv Surg Tech 1997 Apr;7(2):111

Przerzuty w miejscu
Przerzuty w miejscu
wejścia.
wejścia.
•
Przeprowadzono 12 laparoskopii dla oceny stopnia
zaawansowania raka trzustki z obecnością masywnych
nacieków otrzewnowych. Następnie zbadano ewentualną
obecność kom. nowotworowych na sprzęcie:
•
Komórki nowotworowe zostały znalezione:
– CO
2
brak
– Troakary
4/12
– Podczas sterylizacji
4/11
•
WNIOSKI:
Częstość występowania przerzutów w miejscu
dostępu może być obniżona jeżeli uda się ominąć
kontaminację mechaniczną poprzez narzędzia lub
próbki materiału biologicznego.
Surg-Endosc. 1997 1(9) :902-906, Reymond MA, et. al.

Przerzuty w miejscu
Przerzuty w miejscu
wejścia.
wejścia.
•
Przegląd literatury światowej:
Udokumentowane 93 przypadki nawrotu choroby w miejscu
wejścia troakarem.
•
Dotyczyły one raka: jajnika, trzustki, nowotworów przewodu
pokarmowego i innych.
•
Etiologia nie jest do końca jasna, jednakże występowanie
tego typu powikłań jest bezdyskusyjne.
Ann-Acad-Med-Singapore. 1996 25(5) :694-698, Weiss EG

Wnioski.
Wnioski.
•
Powikłania podczas zabiegów laparoskopowych
występują rzadko jednak posiadają bardzo poważne
konsekwencje.
•
Niezbędne jest przestrzeganie zasad
bezpieczeństwa.
•
Wczesne wykrywanie powikłań – mniej komplikacji.
•
W przypadku wystąpienia powikłań jak najszybsza
konwersja do laparotomii.

Z
a
l
e
t
a
m
i
t
e
j
m
e
t
o
d
y
s
ą
:
-
k
r
ó
t
k
i
p
o
b
y
t
w
s
z
p
i
t
a
l
u
(
z
w
y
k
l
e
1
d
z
i
e
ń
,
z
a
m
i
a
s
t
1
t
y
g
o
d
n
i
a
)
,
-
s
z
y
b
k
i
p
o
w
r
ó
t
d
o
z
d
r
o
w
i
a
(
z
w
y
k
l
e
1
t
y
d
z
i
e
ń
)
,
-
m
i
n
i
m
a
l
n
y
b
ó
l
p
o
o
p
e
r
a
c
v
j
n
y
,
-
m
a
ł
e
b
l
i
z
n
y
(
0
,
5
-
1
c
m
)
.
Zaletami tej metody są
Zaletami tej metody są
:
:
- krótki pobyt w szpitalu (zwykle
- krótki pobyt w szpitalu (zwykle
1 dzień, zamiast 1 tygodnia),
1 dzień, zamiast 1 tygodnia),
- szybki powrót do zdrowia
- szybki powrót do zdrowia
(zwykle 1 tydzień),
(zwykle 1 tydzień),
- minimalny ból pooperacyjny,
- minimalny ból pooperacyjny,
- małe blizny (0,5 - 1 cm).
- małe blizny (0,5 - 1 cm).

histeroskopia
histeroskopia

•
TEORETYCZNE I TECHNICZNE
PODSTAWY BADANIA
Badanie to polega na oglądaniu wnętrza
macicy w powiększeniu przy pomocy
specjalnego przyrządu optycznego
(wziernika) nazywanego histeroskopem,
który wprowadzony jest przez pochwę do
szyjki macicy, a następnie do jamy macicy.
Przy pomocy dodatkowych instrumentów
wprowadzonych przez histeroskop do jamy
macicy można pobierać wycinki śluzówki
do badania histopatologicznego oraz
wykonywać niektóre zabiegi lecznicze.

Czemu służy badanie
Czemu służy badanie
Histeroskopia umożliwia ocenę zmian
patologicznych endometrium i
ustalenie zakresu tych zmian.
Badanie można połączyć z
jednoczesnym wykonaniem zabiegu
terapeutycznego - np. z usunięciem
zrostów wewnątrzmacicznych lub
polipów.

Krwawienia o nieustalonej etiologii
(przyczynie).
Ocena stanu endometrium.
Niemożność zajścia w ciążę lub jej
donoszenia.
Wady macicy.
Podejrzenie zrostów wewnątrzmacicznych.
Oglądanie ścian kanału szyjki
(cerwikoskopia).
Podejrzenie przerwania ciągłości ściany
macicy.
Pobieranie wycinków celowanych.
Wskazania do wykonania
Wskazania do wykonania
badania
badania

Przeciwwskazania do
Przeciwwskazania do
histeroskopii
histeroskopii
•
Świeżo przebyte lub aktualne stany
zapalne narządów miednicy
mniejszej
•
Obfite krwawienia z macicy
•
Ciąża

Powikłania po histeroskopii
Powikłania po histeroskopii
•
Związane z rozszerzaniem kanału szyjki
•
Związane z rodzajem stosowanych mediów
- zator gazowy, obrzęk płuc, zaburzenia
krążenia, uszkodzenia oun
•
Mechaniczne-uszkodzenie ciągłości ścian,
krwawienia, zakażenia
•
Powikłania zaawansowanej chirurgii
histeroskopowej związane ze stosowaniem
źródeł elektrycznych w zakresie mocy
przekraczających 40-50 W.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
Wyszukiwarka
Podobne podstrony:
rodzaje operacji pokojowych ONZ, międzynarodowe stosunki polityczne
RODZAJE OPERACJI UMYSŁOWYCH!!!!!!!!!!!!!(1), Ćwiczenia usprawniające
dobrucki,systemy operacyjne, Rodzaje pamięci
Rodzaje gałęzi w grafie, Informatyka i Ekonometria 2 rok, badania operacyjne, sciagniete z internetu
02. Rodzaje Licencji, Sytemy Operacyjne i Sieci Komputerowe
ryzyko operacyjne, rodzaje
Cele kształcenia, rodzaje kształcenia, kształcenie, operacjonalizacja?lów kształcenia
RODZAJE I METODY KOMPRESJI W RÓŻNYCH SYSTEMACH OPERACYJNYCH
dobrucki,systemy operacyjne, Rodzaje pamięci
Rodzaje systemów operacyjnych
rachunki?nkowe rodzaje, ewidencjonowanie operacji, prawa?nku a uprawnienia dysponenta rachunku M7AC3
Systemy operacyjne Rodzaje błędów Windows (instal 1d)
Drenaż wyprowadzony z jamy otrzewnowej, rodzaje drenów, cele drenażu jamy otrzewnowej w poszczególny
Systemy operacyjne
Blok operacyjny zasady postÄTpowania , wyglÄ d
RODZAJE WYSIŁKU FIZYCZNEGO
rodzaje ooznaczen i ich ochrona
Wykład 1 inżynierskie Wprowadzenie do zarządzania operacyjnego
więcej podobnych podstron