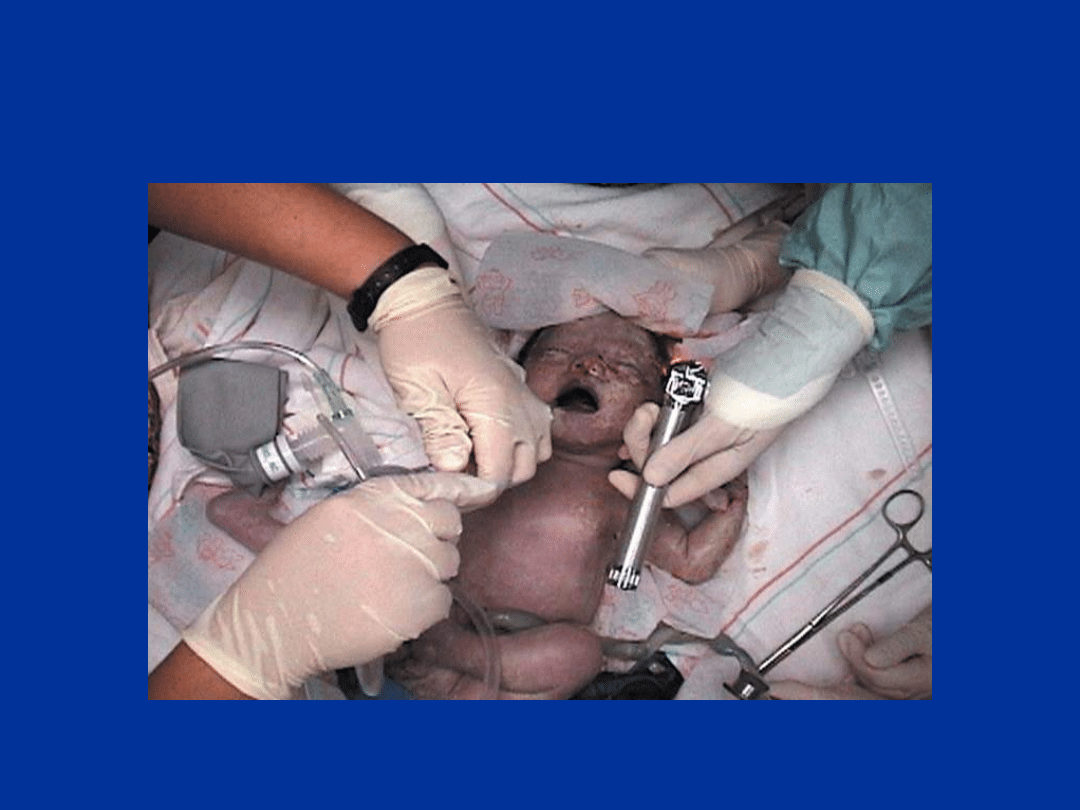
Zamartwica i
resuscytacja noworodka
dr n. med. Elżbieta Lipska
II Katedra Pediatrii AM w Warszawie

Zagadnienia
•Definicja
•Przyczyny
•Rozpoznanie
•Postępowanie
•Wyposażenie

Definicja
Zamartwica noworodka to stan niedotlenienia
noworodka z towarzyszącą kwasicą
oddechową lub oddechowo – metaboliczną.
Rozpoznanie:
(1)
skala Apgar,
(2)
gazometria krwi pępowinowej.

Podstawowym wyznacznikiem
służącym do oceny stanu noworodka
jest
SKALA APGAR
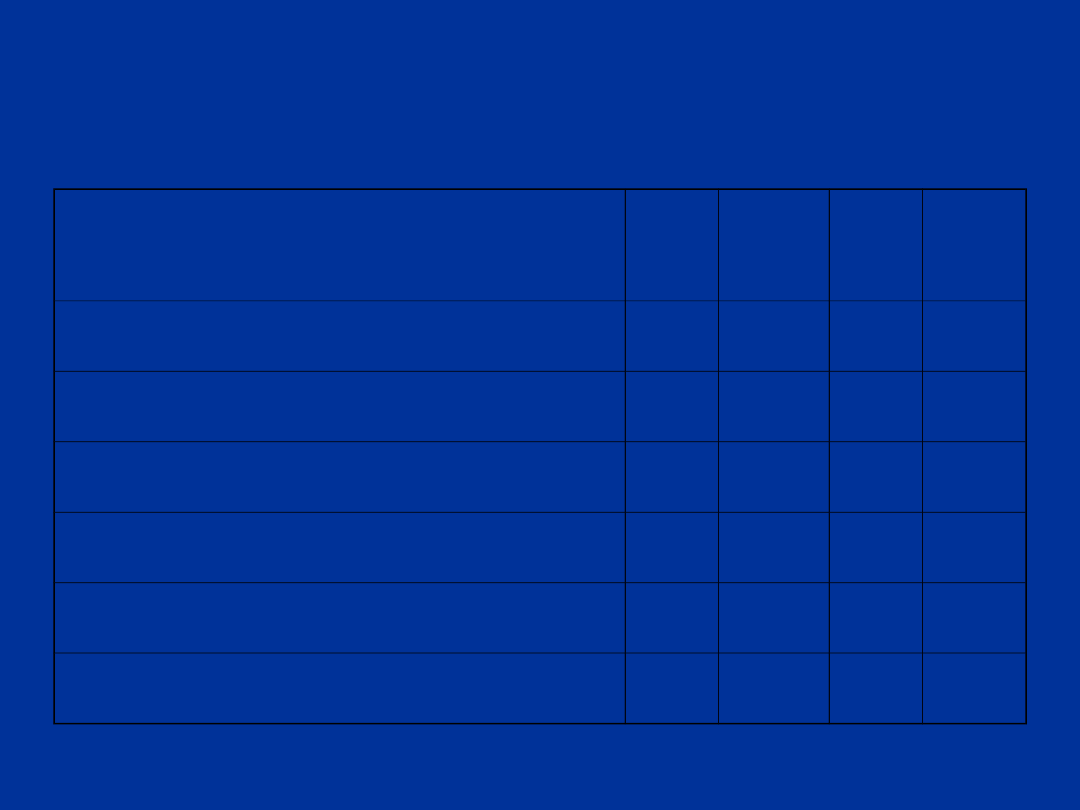
Skala Apgar
parametr/ czas oceny
(min.)
1
3
5
10
czynność serca
oddech
napięcie mięśni
odruchy
zabarwienie skóry
suma

Skala Apgar
• Punktacja każdego parametru 0 – 2
• Maksymalna punktacja: 10 Apgar
• Skala oceny:
8 – 10 stan dobry
4 – 7 stan średni
1 – 3 zamartwica

Informacje ogólne
• Stosunkowo mało noworodków wymaga
resuscytacji krążeniowo oddechowej
bezpośrednio po urodzeniu.
• Najczęściej – sytuacje przewidywalne.
• Szwecja: 0.2% noworodków urodzonych po
32 tyg. ciąży, z tego:
90% - wspomaganie oddechu,
10% resuscytacja krążeniowo -
oddechowa

Czynniki ryzyka
- śródporodowe objawy zaburzenia dobrostanu
płodu
- poród przed 35 tyg. ciąży
- poród pośladkowy
- ciąża mnoga

Przyczyny
• wcześniactwo
• wady rozwojowe
• niedotlenienie wewnątrzmaciczne
• niedotlenienie okołoporodowe
• inne

Wcześniactwo
• niedojrzałość układu oddechowego
• niedojrzałość układu krążenia
• niedojrzałość układu nerwowego

Wady rozwojowe
• przepuklina przeponowa
• ciężka wada serca
• torbielowatość płuc
• guzy

Niedotlenienie
• Przyczyny matczyne:
- wada serca
- cukrzyca
- choroby płuc
- nadciśnienie indukowane ciążą lub
inne przyczyny nadciśnienia tętniczego

Niedotlenienie
• Przyczyny płodowe:
- nieprawidłowa budowa krwinek czerwonych
- obrzęk uogólniony
• Przyczyny łożyskowe i pępowinowe:
- przedwczesne oddzielenie łożyska
- zawał łożyska
- węzeł pępowinowy
- wypadnięcie pępowiny

Inne
• uraz
• zakażenie (TORCH, bakteryjne)
• Wielo- lub małowodzie
• ciąża przenoszona
• leki stosowane podczas ciąży i porodu
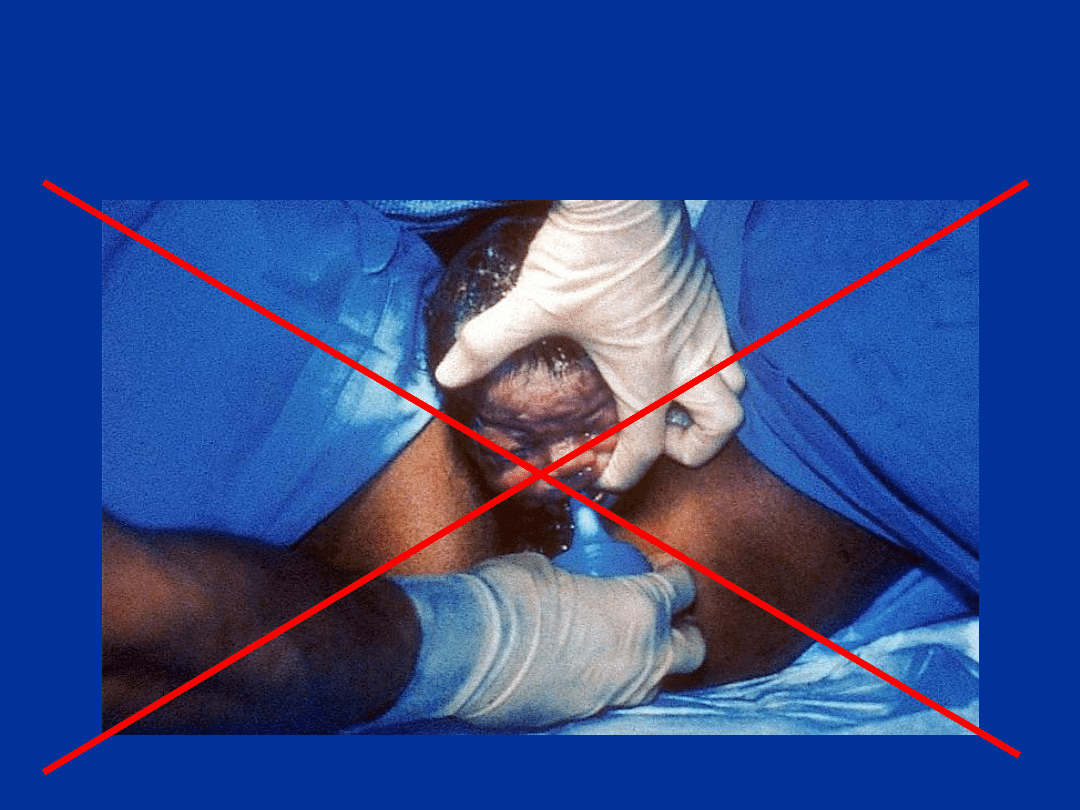
Zielone wody płodowe –
podejrzenie zespołu MAS
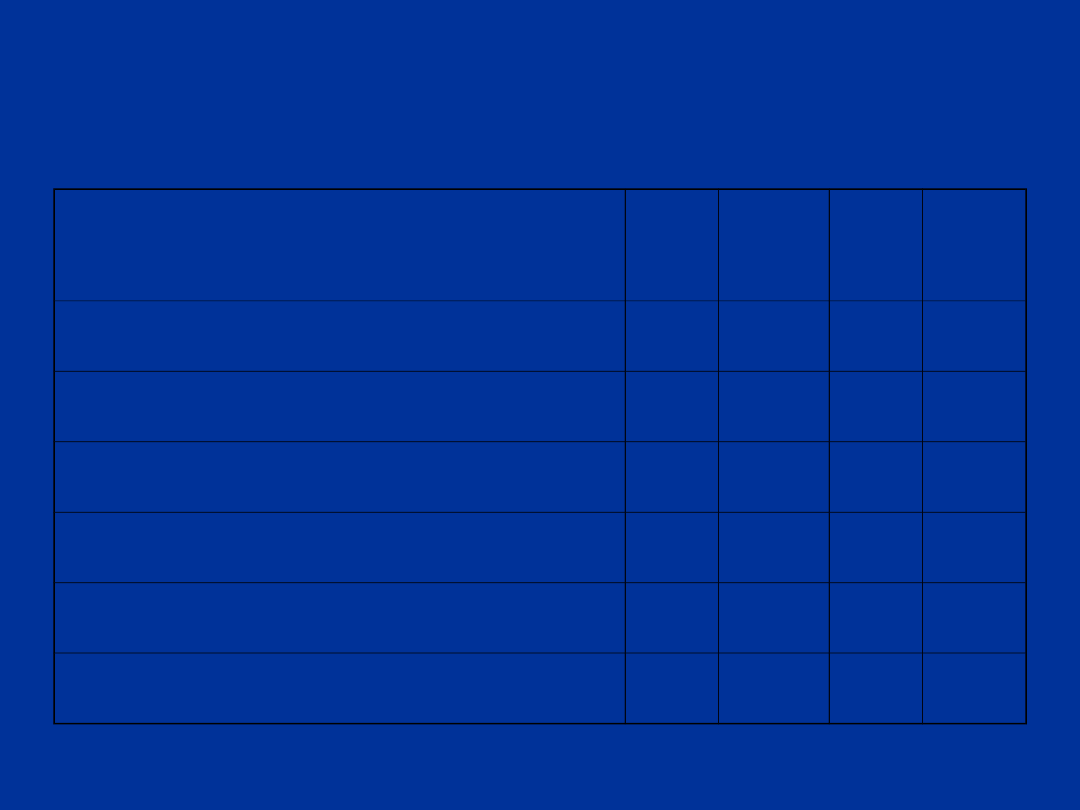
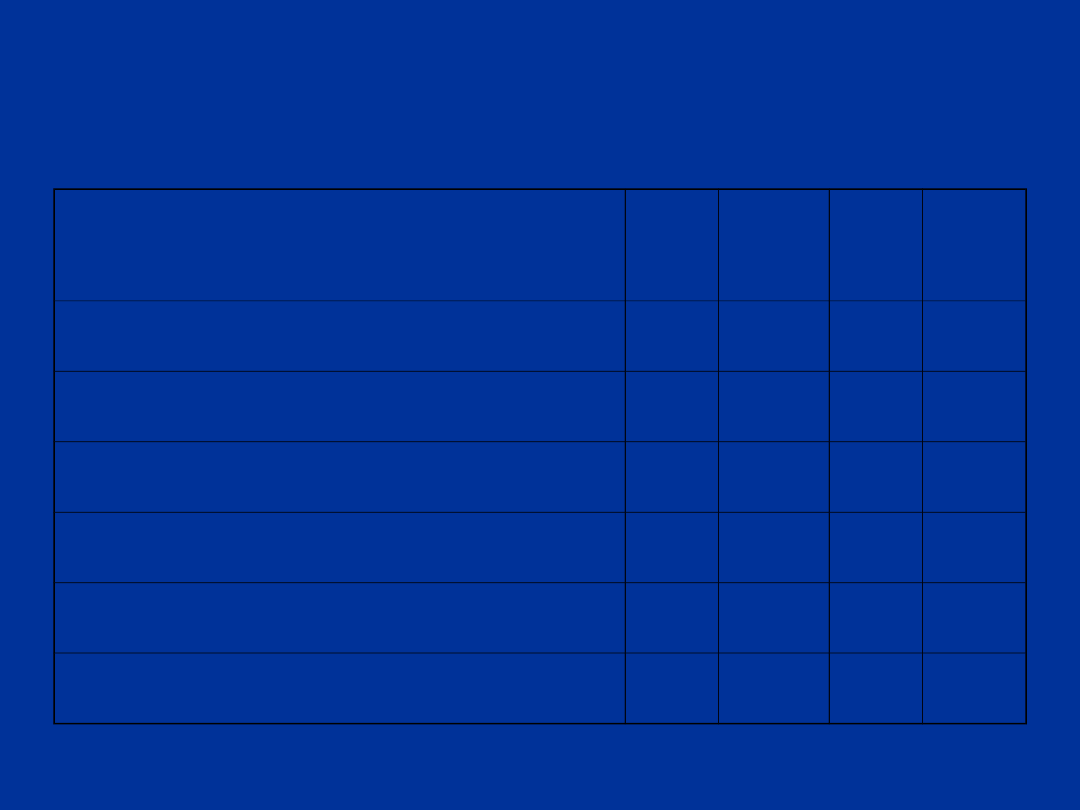
Skala Apgar (1)
parametr/ czas oceny
(min.)
1
3
5
10
czynność serca
oddech
napięcie mięśni
odruchy
zabarwienie skóry
suma
3
7
8
10
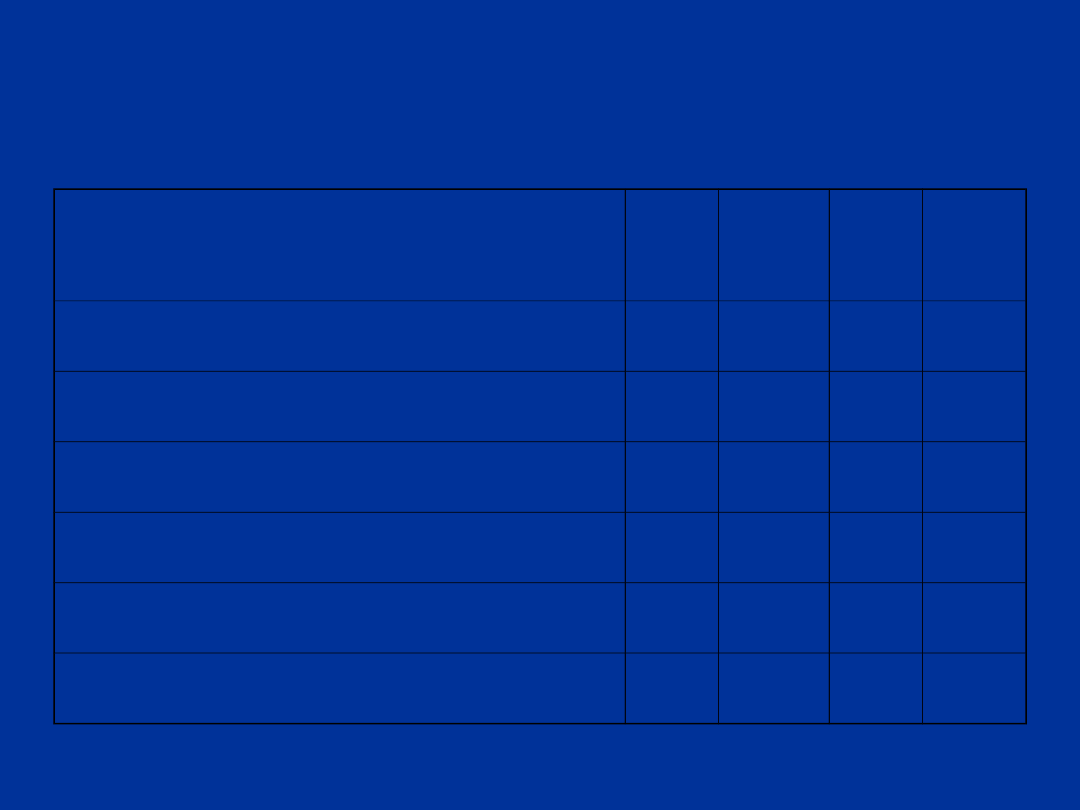
Skala Apgar (2)
parametr/ czas oceny
(min.)
1
3
5
10
czynność serca
oddech
napięcie mięśni
odruchy
zabarwienie skóry
suma
3
3
2
3
Skala Apgar (3)
parametr/ czas oceny
(min.)
1
3
5
10
czynność serca
oddech
napięcie mięśni
odruchy
zabarwienie skóry
suma
10
8
5
3

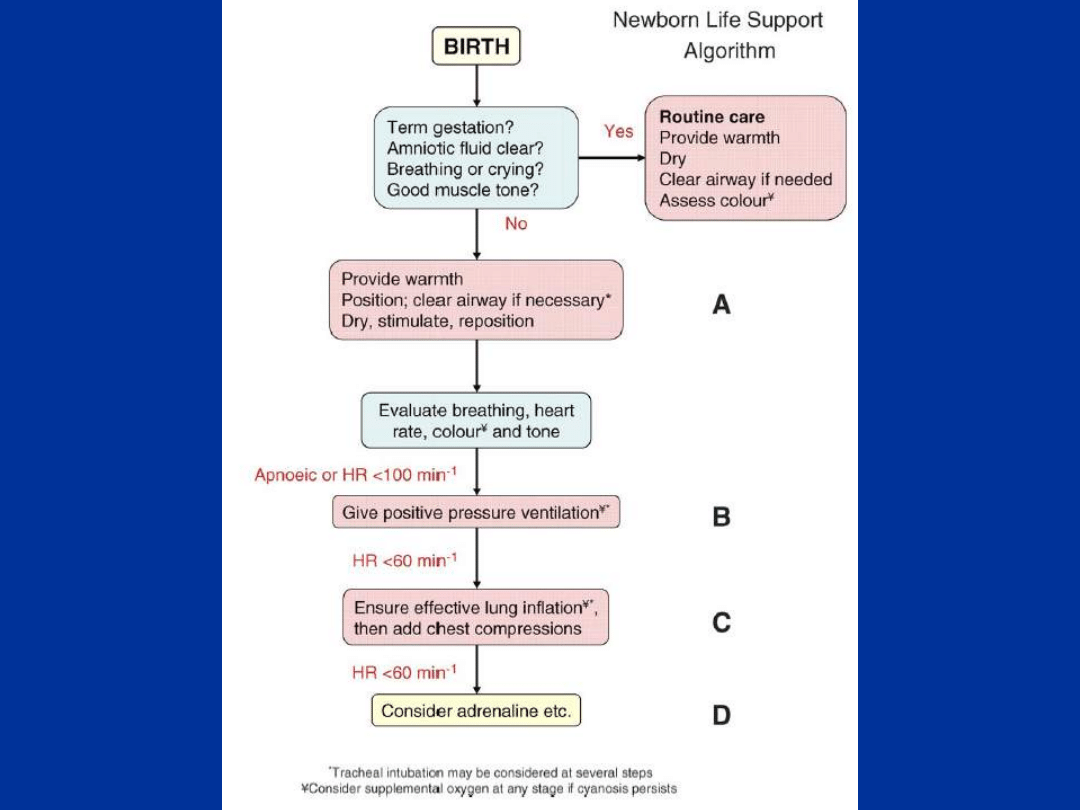
Wg oceny klinicznej – grupa
1
Noworodek:
- prawidłowo oddycha lub płacze
- prawidłowe napięcie mięśniowe
- szybkie zaróżowienie skóry
- HR >100 uderzeń/min.
Postępowanie:
- wytarcie, owinięcie w ciepłe pieluchy,
podanie matce

Wg oceny klinicznej – grupa
2
Noworodek:
- nieprawidłowo oddycha lub brak oddechu
- prawidłowe lub obniżone napięcie mięśniowe
- sinica centralna
- HR <100 uderzeń/min.
Postępowanie:
- stymulacja noworodka,
- tlenoterapia bierna lub wentylacja
wspomagana

Wg oceny klinicznej – grupa
3
Noworodek:
- nieprawidłowo oddycha lub brak oddechu
- wiotki
- blady lub siny
- HR <100 uderzeń/min.
Postępowanie:
- wentylacja wspomagana
- uciskanie klatki piersiowej

Wg oceny klinicznej – grupa
4
Noworodek:
- nieprawidłowo oddycha lub brak oddechu
- wiotki
- blady lub siny
- HR niewykrywalna
Postępowanie:
- resuscytacja krążeniowo – oddechowa
- intubacja
- uciskanie klatki piersiowej
- farmakoterapia

Izolowana sinica centralna
(noworodek wydolny krążeniowo i
oddechowo)
- przepuklina przeponowa
- niedobór surfaktantu
- wrodzone zapalenie płuc
- odma opłucnowa
- wrodzona sinicza wada serca
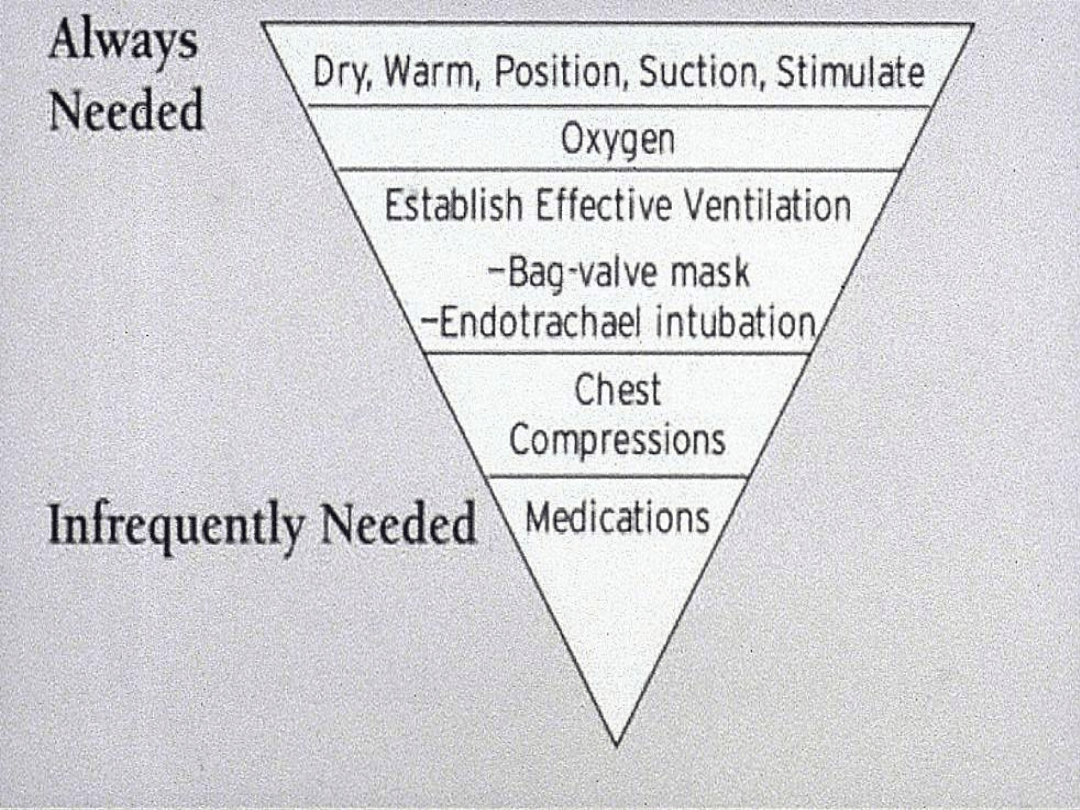

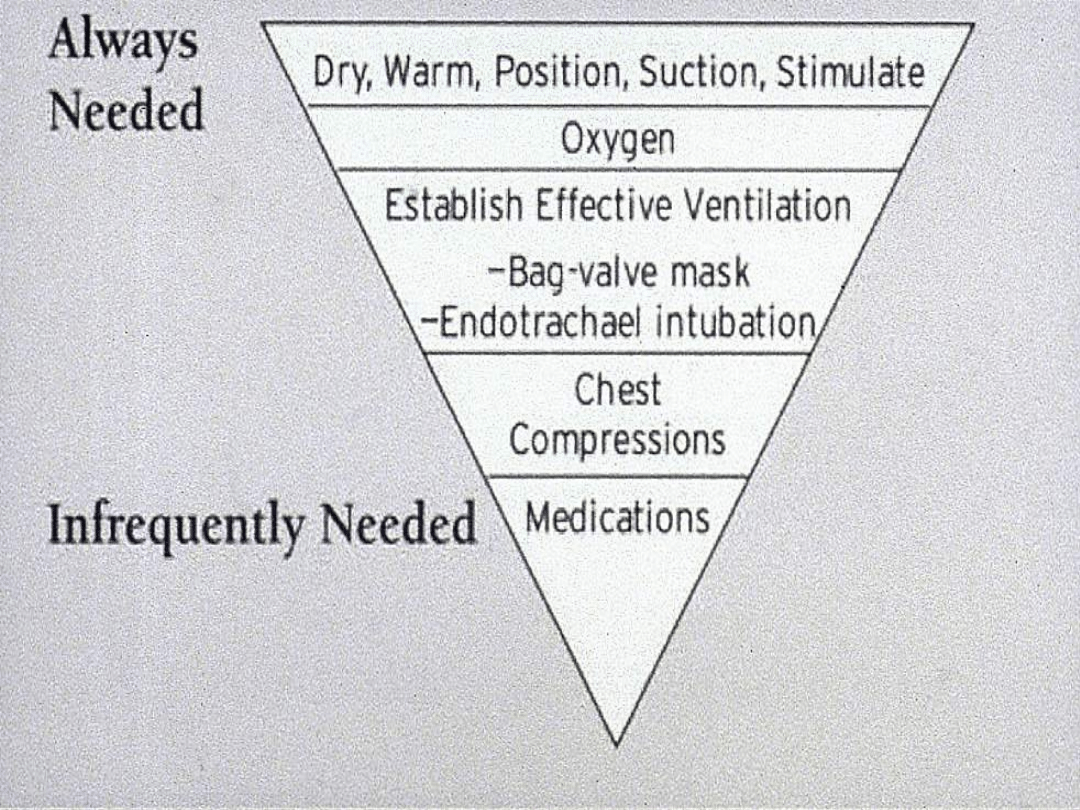
Osuszenie i ogrzanie
noworodka
- Wychłodzenie noworodka powoduje
zmniejszenie prężności tlenu w krwi
tętniczej i nasila kwasicę metaboliczną.
- Wcześniaki – standardowe postępowanie
jest niewystarczające. Bezpośrednio po
urodzeniu, nie wycierając dziecka, należy
owinąć je (pozostawiając odsłoniętą twarz)
folią plastikową i umieścić pod
promiennikiem ciepła.

Wentylacja
Hipoksemia – stan niedostatecznego wysycenia
krwi tlenem.
Hipoksja – stan niedostatecznego zaopatrzenia
tkanek w tlen w stosunku do zapotrzebowania.
Może być wynikiem hipoksemii,
niedostatecznego przepływu krwi, niskiego
stężenia Hb, intensywnego metabolizmu
Tlenoterapia – wszelka forma podaży tlenu w
stężeniu wyższym od atmosferycznego
Wentylacja – proces wymiany gazowej w płucach

Odsysanie dróg
oddechowych
- Tylko widoczna wydzielina
- Główne wskazanie – gęste, zielone wody
płodowe
- Zbyt agresywne może powodować skurcz
krtani i odruchową bradykardię

Tlenoterapia – wskazania
ogólne
• stany bezpośredniego zagrożenia życia, w
których może występować hipoksemia
• hipoksemia udowodniona na podstawie
objawów klinicznych lub/i pomiarów
obiektywnych
• oporowe nadciśnienie płucne

Tlenoterapia – przeciwwskazania
ogólne
• wady serca, w których przepływ
systemowy zależy od wysokiego
oporu płucnego (np. niedorozwój
lewego serca)

Objawy kliniczne i dane
laboratoryjne – wskazania do
tlenoterapii
• klinicznie istotny bezdech
• sinica centralna
• narastająca niewydolność
oddechowa
• ciężkie zaburzenia perfuzji
obwodowej (CRT >3s, PaO
2
<50
mmHg)
• SaO
2
88 - 92%

Ogólne zasady tlenoterapii
• W resuscytacji – tlen ~100% (przepływ
5/min.)
• Tlen musi być ogrzany i nawilżony
(temp. 34 - 37
0
C, wilgotność
bezwzględna >30 mg/l
• Ciągłe monitorowanie FiO
2
oksymetrem
• Tlen musi być podawany w sposób ciągły
• Ocena skuteczności kliniczna i
laboratoryjna

Ogólne zasady tlenoterapii
• Na pisemne zlecenie lekarza. Wyjątek – stany
nagłe
• Dokumentacja przebiegu tlenoterapii (wielkość
przepływu, FiO
2
, parametry życiowe)
• Przy stosowaniu tlenu należy przestrzegać
przepisów bezpieczeństwa pożarowego i
obsługi butli ze sprężonym gazem.
SZCZEGÓLNIE NIEDOPUSZCZALNE JEST
UŻYWANIE URZĄDZEŃ ISKRZĄCYCH.

Drogi podawania tlenu
• do inkubatora
• do budki tlenowej
• cewnik donosowy
• maska tlenowa
• respirator lub CPAP

Metody wentylacji
• Worek samorozprężalny i maska
twarzowa
• Rurka ustno-gardłowa
• Rurka nosowo-gardłowa
• Maska krtaniowa
• Rurka krtaniowa
• Intubacja dotchawicza

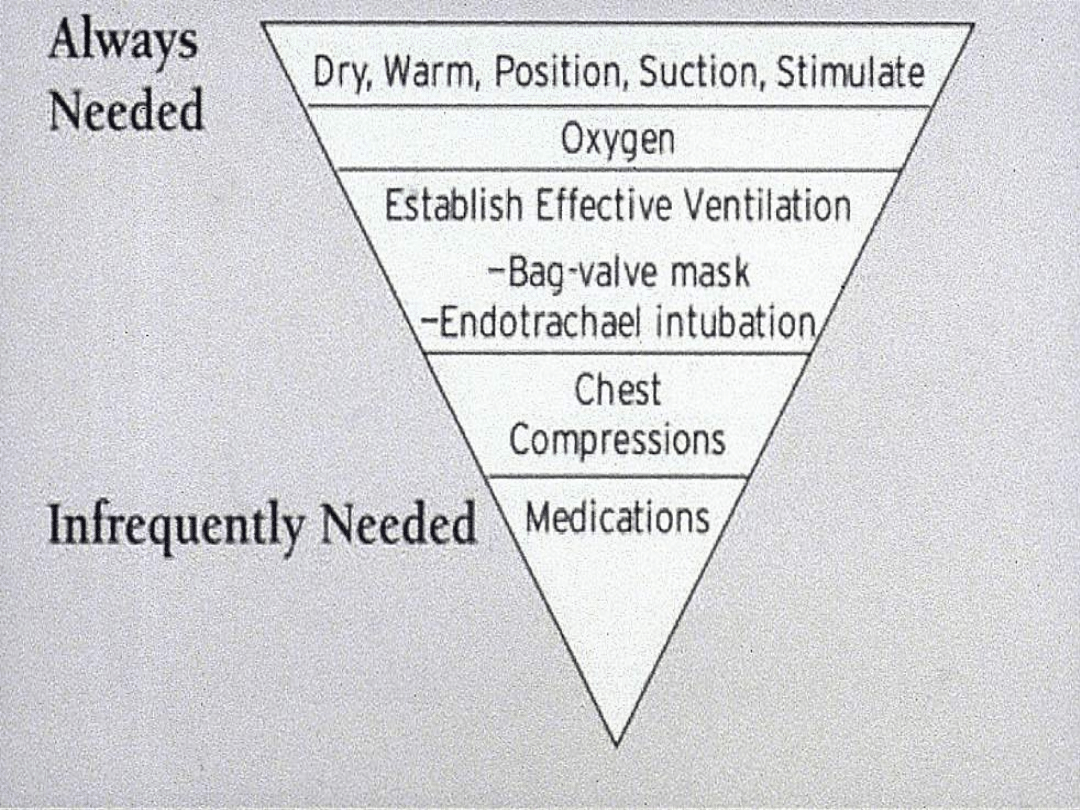
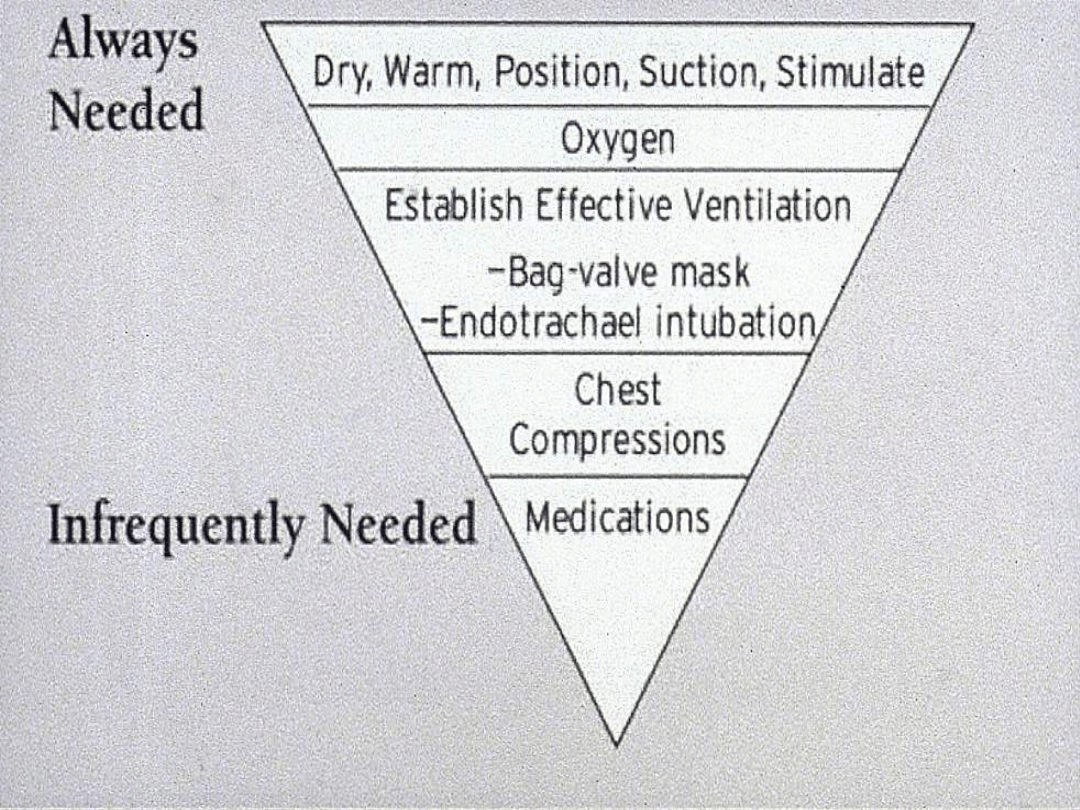
Ocena skuteczności
wentylacji
1. Przyspieszenie czynności serca
2. Ruchomość oddechowa klatki
piersiowej
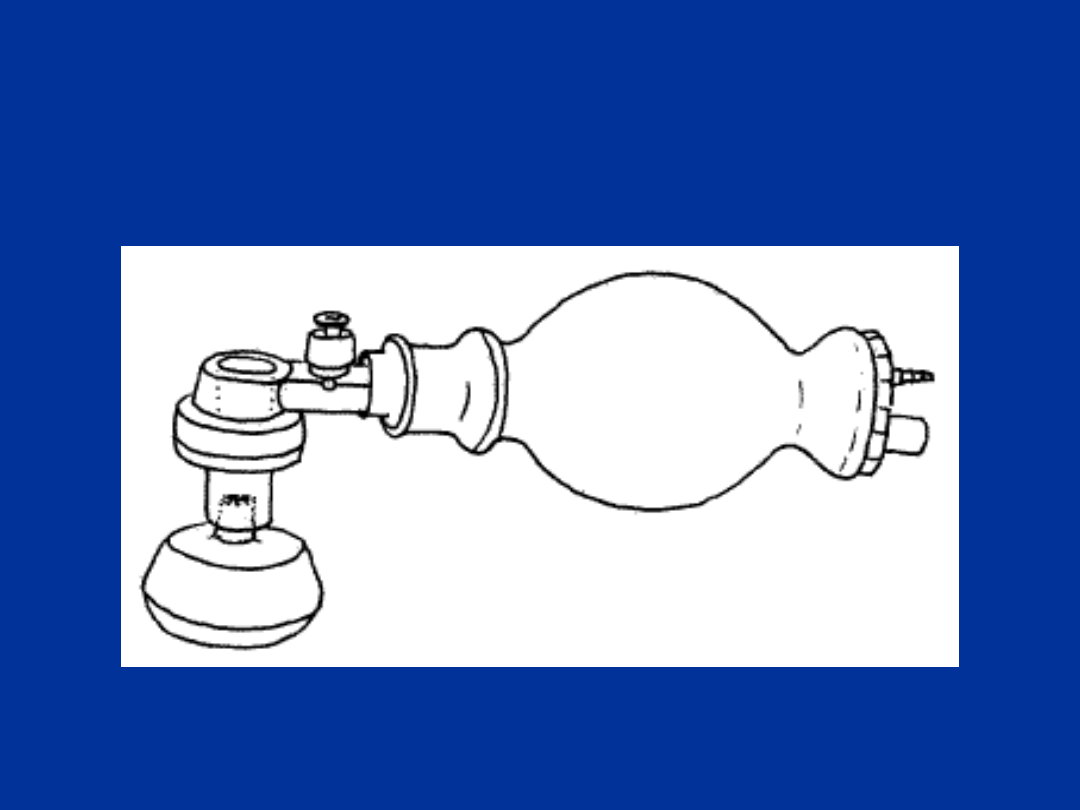
Worek samorozprężalny

Rurka ustno-gardłowa
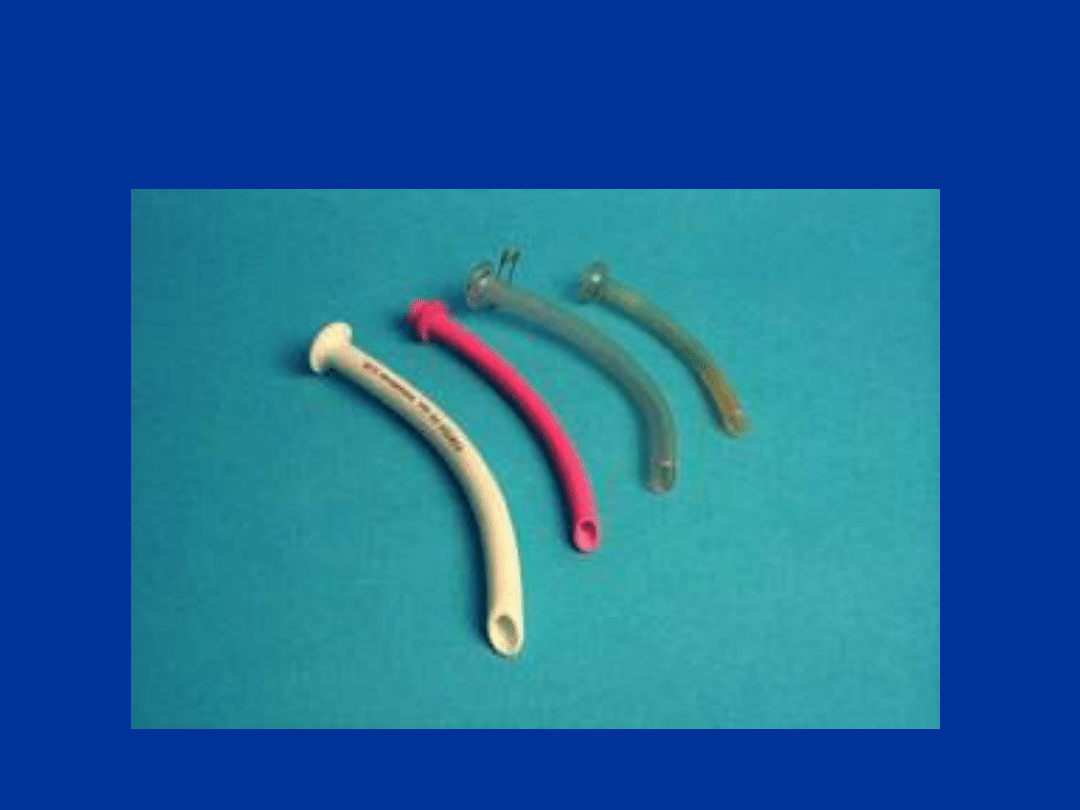
Rurka nosowo-gardłowa
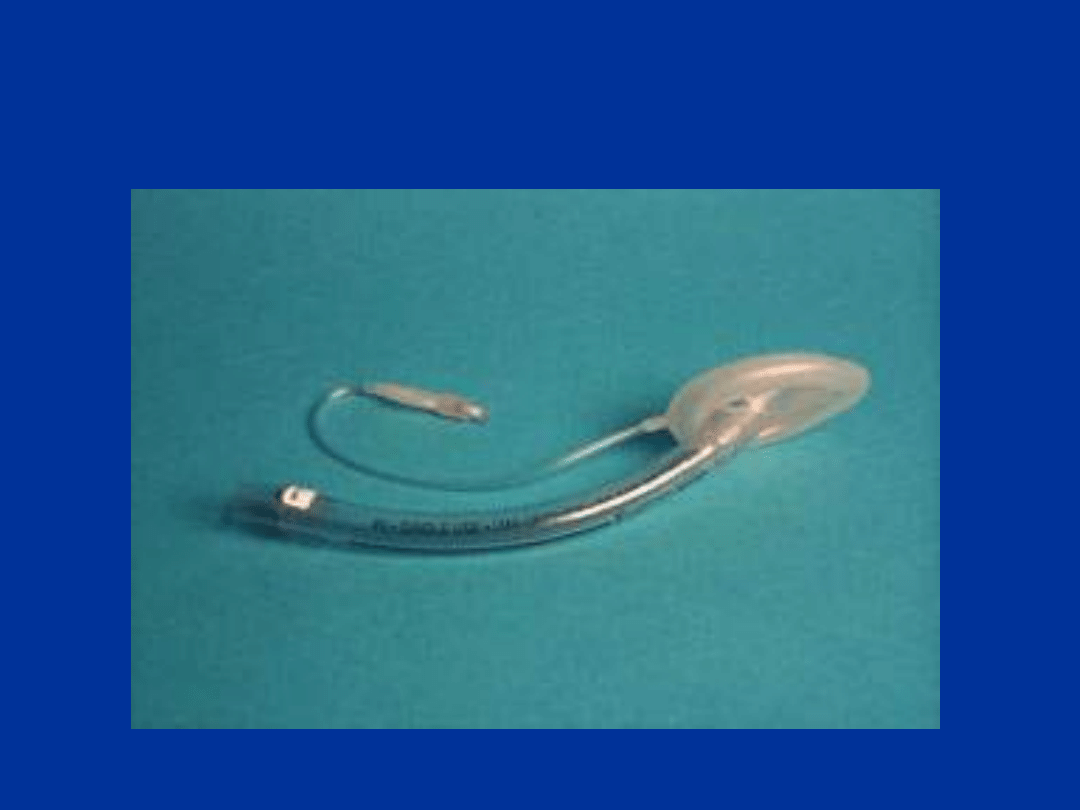
Maska krtaniowa (LMA)
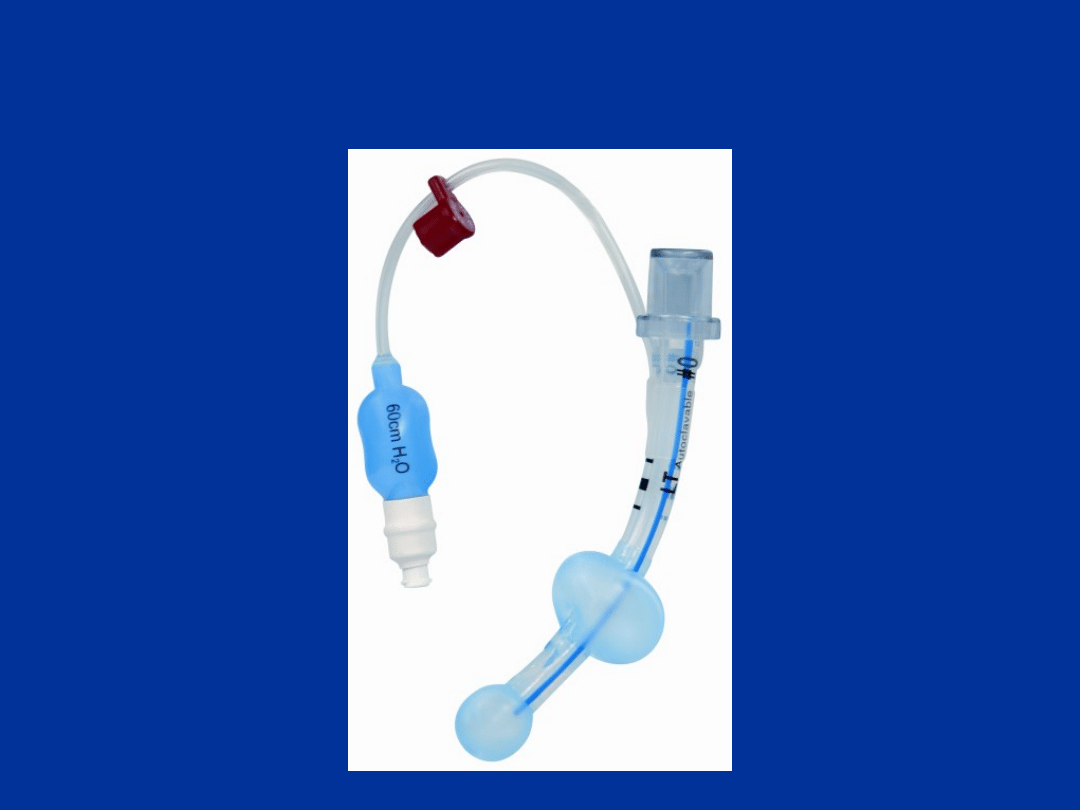
Rurka krtaniowa (LT)
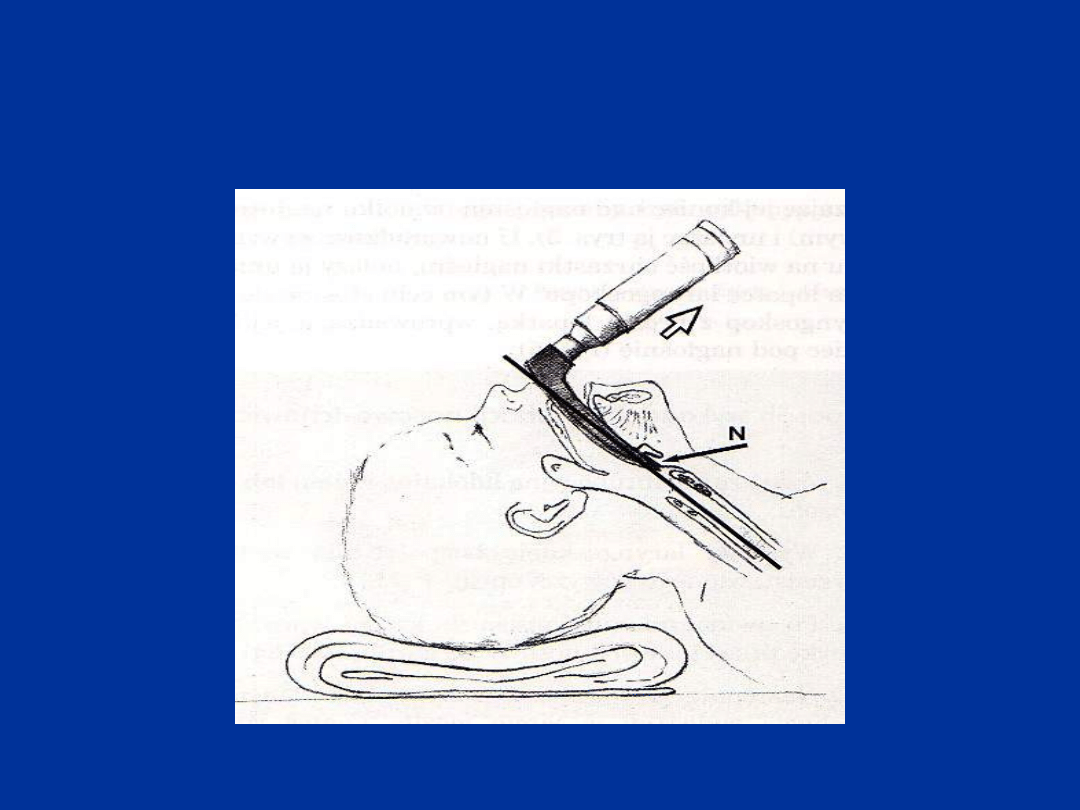
Intubacja dotchawicza
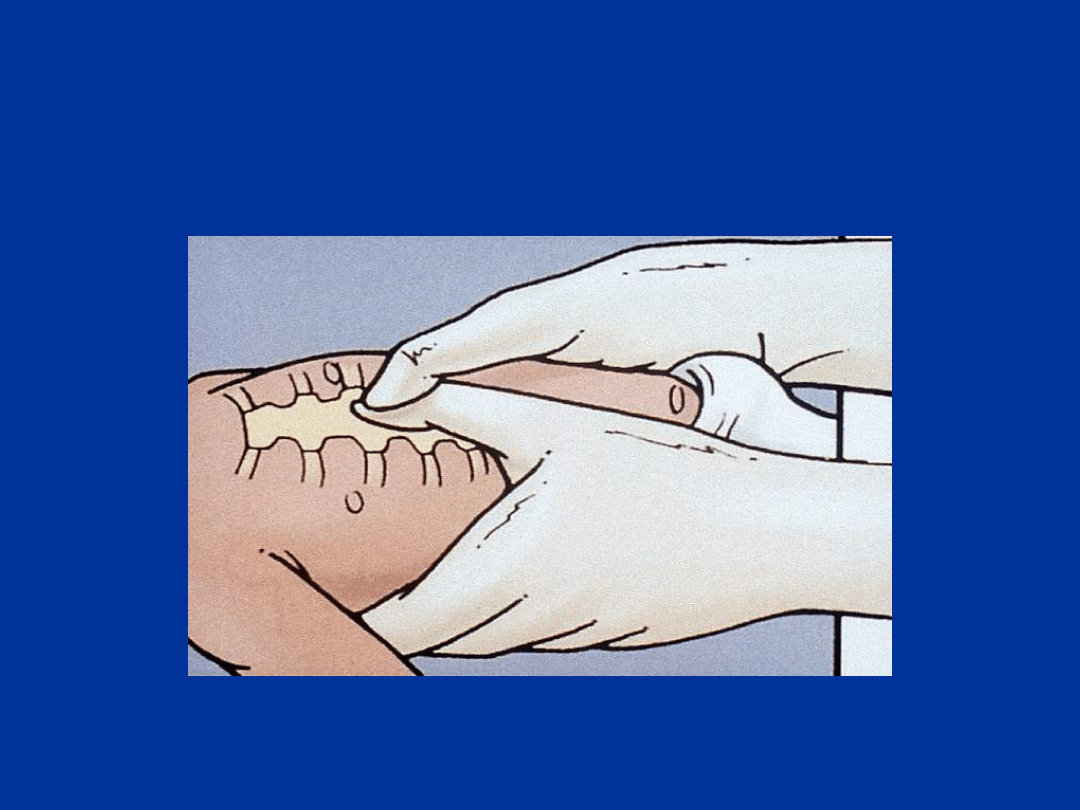
Uciskanie klatki piersiowej

Leki
1. Adrenalina iv. 10 – 30 mcg/kg
2. Adrenalina it. (niezalecana) 30 –
100 mcg/kg
3. Wodorowęglany iv. 1-2 mmol/kg
4. Płyny iv. 10-20 ml/kg

Wyposażenie
• Jednostka reanimacyjna z promiennikiem ciepła,
oświetleniem i zegarem
• Ogrzane pieluchy, folia aluminiowa
• Ssak i cewniki do odsysania FR6 - 8
• Worek samorozprężalny i maski twarzowe
• Rurka ustno - gardłowa
• Źródło tlenu (ogrzany, nawilżony)
• Monitor (EKG, pulsoksymetr, ciśnieniomierz)
• Stetoskop
• 2 laryngoskopy z łyżkami Millera (prostymi) 0 i 1
• Zapasowe baterie do laryngoskopu
• Rurki intubacyjne (2,0 – 4,0) + prowadnica i
kleszczyki Magilla
• Maska krtaniowa, rurka krtaniowa

Wyposażenie
• Płyny infuzyjne: 0,9% NaCl, 5% glukoza, 5%
albuminy
• Leki stosowane w resuscytacji
• Strzykawki, igły, kaniule
• Zestawy infuzyjne
• Pompa infuzyjna
• Przyrządy do stabilizacji rurki intubacyjnej
• Zestaw do pobierania badań laboratoryjnych
• Zestaw do cewnikowania naczyń
pępowinowych
• Zacisk do pępowiny
• Sonda żołądkowa

Kiedy przerwać
resuscytację?
Badania przeprowadzone u noworodków,
urodzonych w zamartwicy i
resuscytowanych 10 min. lub dłużej
wskazują na dużą śmiertelność lub
ciężkie uszkodzenie psychoruchowe tych
dzieci…
---
… po 10 min. nieprzerwanych i właściwych
zabiegów resuscytacyjnych, wobec braku
oznak życia, należy rozważyć przerwanie
resuscytacji noworodka.

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
Wyszukiwarka
Podobne podstrony:
resuscytacja noworodka
resuscytacja noworodka
resuscytacja noworodka
resuscytacja noworodka, Dokumenty Medyczne, MEDYCZNE
Resuscytacja noworodka
RESUSCYTACJA NOWORODKÓW
resuscytacja noworodka doc
resuscytacja noworodka, Ratownictwo Medyczne
RESUSCYTACJA NOWORODKA 1
Ratownictwo Medyczne - zamartwica i resuscytacia APGAR, Ratownictwo Medyczne, Materiały ze studiów,
resuscytacja noworodka, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
więcej podobnych podstron