
Resuscytacja
noworodka
Paweł Witt
Klinika Anestezjologii i Intensywnej Terapii
Dziecięcej
Warszawski Uniwersytet Medyczny
Jak często potrzebna jest
resuscytacja?
1% noworodków urodzonych z wagą > 2,5 kg wymaga
sztucznego oddychania po urodzeniu, a spośród nich
8/10 wymaga tylko rozprężenia płuc,
2/10 wymagają intubacji.
W przypadku dzieci z grupy niskiego ryzyka
(32 hbd) po prawidłowo przebiegającym
porodzie tylko 2/1000 (0,2%) wymagało resuscytacji.
Wśród nich
9/10 wymagało tylko wentylacji za pomocą maski,
1/10 wymagało intubacji tchawicy.
Palme - Kilander C et al., Acta Paediatr. 1992; 81: 739 - 44

Resuscytacja jest potrzebna
częściej, jeżeli
Stwierdzono objawy zagrożenia życia
płodu podczas porodu,
ciąża < 35 hbd,
przy porodzie pośladkowym lub
mnogim.

Personel przeszkolony w
resuscytacji
Powinien być łatwo osiągalny przy
każdym porodzie,
Osoba doświadczona w intubacji noworodka
powinna być łatwo osiągalna podczas
porodu o niskim ryzyku i
obecna przy porodzie o wysokim ryzyku.
O tym, kto uczestniczy przy porodzie
decydują lokalne wytyczne.

Sprzęt i „środowisko”
Ciepłe, dobrze oświetlone, nie narażone na
przeciągi miejsce pod promiennikiem ciepła.
Sprzęt do resuscytacji zgromadzony na
miejscu:
Sprzęt do prowadzenia bezpiecznej wentylacji płuc,
Suche ręczniki i koce,
Sterylne narzędzie do zaopatrzenia pępowiny, sterylne
rękawiczki dla całego zespołu.
pomocne:
Ssak,
Szpatułka lub laryngoskop.

Ochrona przed utratą
ciepła
Stres związany z utratą ciepła powoduje
↓PaO
2
i nasila kwasicę
metaboliczną.
Należy
Chronić noworodka przed przeciągiem,
Utrzymywać odpowiednio nagrzaną salę porodową,
Osuszyć dziecko tuż po porodzie, okryć uprzednio
nagrzanym kocem (z wyjątkiem twarzy) lub położyć
nagie dziecko na skórze matki i nakryć kocem
oboje.
Ew. resuscytację prowadzić pod promiennikiem
ciepła.

Wcześniak < 28 hbd
Osuszenie i zawinięcie
mogą być niewystarczające
Należy:
Owinąć dziecko (z wyjątkiem twarzy) plastikową
folią jak do przechowywania żywności (bez
osuszania) i umieścić pod promiennikiem ciepła.
Monitorować temperaturę, unikać hipertermii,
która nasila uszkodzenie mózgu.
Wszystie procedury, w tym resuscytacja, mogą
być wykonane u dziecka owiniętego w folię.

wstępna ocena stanu
noworodka
Skala Apgar nie została opracowana w celu
przewidywania potrzeby resuscytacji dzieci,
a ponadto jest subiektywna.
Pewne elementy skali Apgar:
Częstość oddechów,
Częstość akcji serca,
Kolor skóry,
mogą pomóc zidentyfikować dzieci
wymagające resuscytacji i ocenić skuteczność
postępowania.

Wstępna ocena
Wstępna
ocena
skala Apgar
Objaw
0
1
2
Akcja serca
brak
< 100
> 100
Oddech
brak
wolny
krzyczy
Napięcie
mięśni
wiotkość
kk lekko
zgięte
czynne
ruchy
Cewnik w
nosie
bez reakcji grymas
kaszel
Kolor skóry blado-siny
kk sine
różowy

wstępna ocena stanu
noworodka
Aktywność oddechowa
Czy oddycha?
Jaka jest częstość i głębokość odechów?
Symetria ruchów klatki piersiowej?
Nieprawidłowe objawy? (chrząkanie,
łapanie powietrza).

Częstość pracy serca
Najlepsza ocena – stetoskopem w okolicy
koniuszka serca,
Palpacyjne badanie tętna na podstawie
tętnienia pępowiny może być mylące przy
HR<100/min.

Kolor skóry
Zdrowy noworodek rodzi się z sinicą i
różowieje w ciągu 30 s.
Sinica obwodowa nie jest objawem
niedotlenienia.

Napięcie mięśniowe
Wiotkie dziecko jest prawdopodobnie
nieprzytomne i będzie wymagać
wspomagania wentylacji.

Stymulacja przez dotyk
Osuszenie dziecka zwykle zapewnia
dostateczną stymulację do oddychania.
Należy unikać gwałtowniejszych
metod stymulacji!
Jeśli noworodek nie podejmie
spontanicznego oddechu po krótkim
okresie stymulacji, konieczna może być
dodatkowa POMOC.

Klasyfikacja oparta na ocenie
wstępnej
Grupa 1:
energicznie placzące i
oddychające,
z prawidłowym napięciem
mięśniowym,
szybko zmieniające kolor
na różowy,
HR > 100/min.
Zalecenie: osuszyć i oddać
matce.

Grupa 2
Oddychające niewystarczająco lub
nieoddychające,
Z utrzymującą się sinicą centralną,
Z prawidłowym lub obniżonym napięciem
mięśniowym,
Z HR < 100/min.
Zalecenia: delikatna stymulacja
dotykiem i/lub podanie tlenu; może
wymagać wentylacji.

Grupa 3
Oddycha niewystarczająco lub nie
oddycha,
Sine lub blade,
Wiotkie,
HR < 100/min.
Zalecenia: wentylacja; może
wymagać uciskania klatki piersiowej.

Grupa 4:
Oddycha niewystarczająco lub nie oddycha,
Sine lub blade,
Wiotkie,
Z niewykrywalną pracą serca.
Zalecenia:
Natychmiastowe udrożnienie dróg oddechowych,
Rozprężenie płuc,
Wentylacja,
Po wykonaniu tych 3 procedur może wymagać
Uciskania klatki piersiowej,
Podania leków.

Poza grupami 1 – 4 pozostaje grupa
dzieci z wadami wrodzonymi
(przepuklina przeponowa, niedobór
surfaktantu, wrodzone zapalenie płuc,
odma opłucnowa, sinicza wada serca,
które mają sinicę pomimo
prawidłowego oddychania i
pracy serca.

Resuscytacja noworodka

Resuscytację noworodka należy
rozpocząć jeżeli
Dziecko nie jest w stanie rozpocząć
regularnego i prawidłowego
oddychania
HR < 100/min.
Udrożnienie dróg oddechowych i rozprężenie
płuc są zazwyczaj wystarczające.
Bardziej złożone interwencje nie mają
szans powodzenia dopóki te dwa kroki
nie zostaną wykonane.

Drożność dróg
oddechowych
Głowa w pozycji neutralnej,
2 cm wałeczek pod barkami,
U wiotkich dzieci – wysunięcie żuchwy lub
rurka ustno-gardłowa.
Użycie ssaka – tylko jeżeli obecność płynu
(lub cząsteczek stałych) w jamie ustnej
powoduje niedrożność dróg oddechowych.
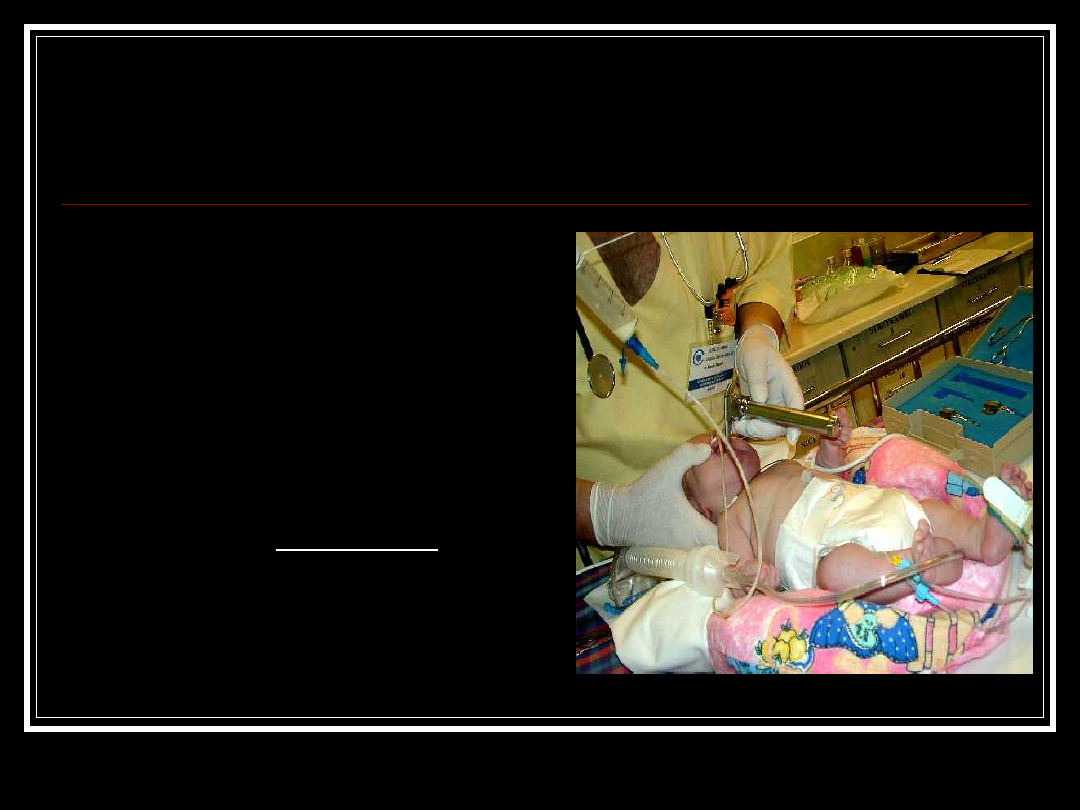
Smółka w drogach
oddechowych
Zalecenie: jeśli dziecko
jest mało żywotne,
natychmiast odessać pod
kontrolą wzroku, grubym
cewnikiem (12 – 14 F ),
ciśnieniem < -100 mm Hg.
Obecność smółki
w drogach oddechowym
u mało żywotnego
dziecka jest jedynym
wskazaniem do
natychmiastowego użycia
ssaka.

Smółka w drogach
oddechowych:
U żywotnego noworodka podjęcie próby
intubacji tchawicy po porodzie nie przynosi
korzyści,
Odessanie smółki z ust i nosa dziecka w
trakcie porodu (przed urodzeniem się klatki
piersiowej) nie przynosi korzyści i nie jest
już obecnie zalecane.
U mało żywotnego noworodka – na odwrót
– należy natychmiast odessać smółkę.

Oddychanie
Jeśli próby oddychania są niewystarczające
lub ich brak, należy UPOWIETRZNIĆ PŁUCA.
U donoszonych dzieci pierwsze oddechy
(spontaniczne lub wymuszone) tworzą FRC.
Optymalne ciśnienie, czas trwania i przepływ
w celu uzyskania wystarczającej FRC nie
zostały określone.
Przez kilka pierwszych wdechów zaleca się
utrzymywać dodatnie ciśnienie wdechowe
30 – 40 mm Hg przez 2-3 s.

Technika prowadzenia
oddechu zastępczego
Początkowe ciśnienie wdechu –
nieprzewidywalne, należy dobrać
indywidualnie.
20 cm H
2
O może być efektywne,
może być konieczne użycie 30 – 40 cm H
2
O. Używamy
najniższego ciśnienia zapewniającego prawidłową
wentylację.
Początkowa częstość wentylacji: 30 – 60/min.
Kryteria prawidłowej wentylacji:
Rozprężanie się klatki piersiowej,
Przyspieszenie czynności serca.

Spodziewany efekt (przyspieszenie HR) po
30 s.
Jeśli HR wzrasta, ale oddychanie nadal jest
niewydolne, należy kontynuować oddech
zastępczy 60/min do czasu powrotu
spontanicznego oddechu.

Wentylacja zastępcza
wcześniaków
Płuca wcześniaków ulegają uszkodzeniu
w wyniku wentylacji zbyt dużą
objętością („volutrauma”).
Stosowanie PEEP (zapobieganie zapadaniu
się pęcherzyków po każdym wdechu) chroni
je przed uszkodzeniem, zwiększa podatność
płuc i poprawia wymianę gazową.
Większość nieoddychających wcześniaków
Może być wentylowanych ciśnieniem 20 – 25 cm H
2
O.
Niektóre wymagają wyższych ciśnień.

Wentylacja zastępcza
wcześniaków
Bardzo wyraźne ruchy klatki piersiowej
mogą świadczyć o nadmiernej objętości
oddechowej (wolutrauma!).
Podczas wentylacji respiratorem – PEEP
U spontanicznie oddychających
wcześniaków – CPAP

Sprzęt do sztucznej
wentylacji
Worek samorozprężalny (działanie
zastawki bezpieczeństwa zależy od
przepływu),
Worek oddechowy układu
anestetycznego (wymaga
doświadczenia),
Układ T
z opcją regulacji ciśnienia
.

W doświadczonych rękach maski
krtaniowe równie dobre jak intubacja.
Maski krtaniowe mogą stanowić dobrą
alternatywę dla intubacji, jeśli ta jest
rudna lub niemożliwa, za wyjątkiem
sytuacji, w których
Konieczne jest uciskanie klatki piersiowej,
Płyn owodniowy jest zanieczyszczony smółką,
Oraz u dzieci z bardzo małą masą urodzeniową.

Wskazania do intubacji
Konieczność odessania smółki u mało
żywotnego noworodka,
Wentylacja przez maskę jest
nieefektywna lub trwa zbyt długo,
Gdy rozpoczęto uciskanie klatki
piersiowej,
Urodzeniowa masa ciała < 1000 g,
Niektóre wady wrodzone (przepuklina
przeponowa).

Potwierdzenie położenia rurki
w drogach
oddechowych
Natychmiastowe przyspieszenie tętna,
Kapnometria (iewiarygodna przy niskim
rzucie serca)
Obecność ruchów klatki piersiowej.

Rozmiar i głębokość
wprowadzenia rurki
Waga
Hbd
Rozmiar
(ID, mm)
Głębokość
(od górnej
wargi, cm)
<1
< 28
2,5
6,5 – 7
1 – 2
28 – 34
3,0
7 – 8
2 – 3
34 – 38
3,0/3,5
8 – 9
> 3
> 38
3,5/4,0
>9
Głębokość wprowadzenia rurki (cm): waga (kg) + 6
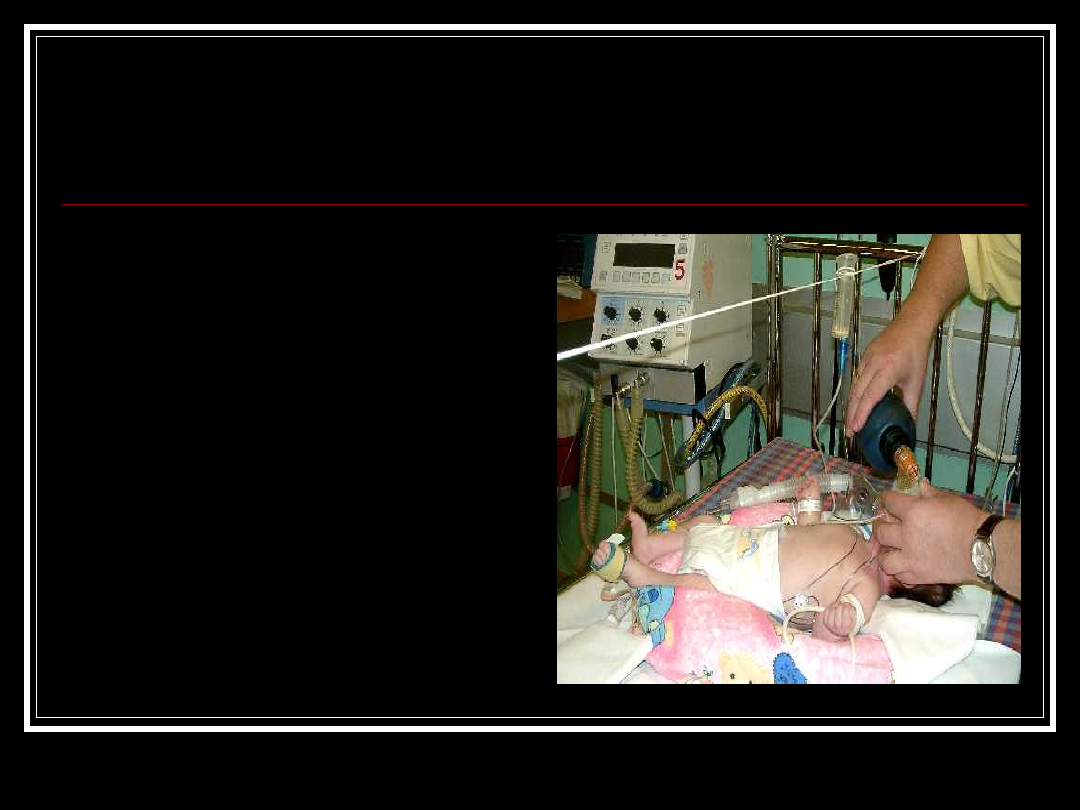
Oddychanie:
100% O
2
czy powietrze?
„Nie ma obecnie
wystarczających
dowodów aby
określić, jakie
stężenie tlenu jest
potrzebne na
początku
resuscytacji”.

Tlen jest lekiem!!!
Teza: użycie 100% tlenu wywiera niekorzystny wpływ na
układ oddechowy, krążenie mózgowe; wolne rodniki
mogą powodować uszkodzenie tkanek.
Doświadczenia na zwierzętach dały sprzeczne wyniki.
U noworodków < 38 t.c. przepływ mózgowy był mniejszy
przy FiO2 0,8 niż 0,21.
Użycie powietrza zamiast tlenu nie zwiększa śmiertelności,
ale są wątpliwości metodologiczne, co wymaga ostrożnej
interpretacji tych wyników.
Stan obecny: standardem jest użycie 100% O2
podczas resuscytacji.
Tlenoterapia jest zalecana u samodzielnie
oddychających dzieci, u których utrzymuje się sinica
centralna.

Rola monitorowania SpO
2
Urodzone o czasie noworodki mogą
wymagać >10 min. SpO
2
> 95%

Ocena skuteczności
postępowania
Wzrost częstości HR lub HR >
100/min.,
Prawidłowe rozprężenie klatki
piersiowej: unoszenie się klatki
piersiowej w czasie próby wdechu.
Jeśli płuca nie będą prawidłowo
rozprężone, uciskanie klatki piersiowej nie
może być skuteczne (różnica z dorosłymi!).

Wsparcie układu krążenia
Wskazanie:
HR < 60/min.
Dolna 1/3 mostka
powinna być
uciskana na
odległość
odpowiadającą 1/3
wymiaru przednio-
tylnego klatki
piersiowej.

Uciskanie klatki piersiowej
Czas ucisku nieco krótszy niż czas
relaksacji;
Nie należy odrywać kciuków od klatki
piersiowej, ale pozwolić na powrót
mostka do pozycji neutralnej.
Stosunek uciśnięć do wentylacji 3:1
(90 uciśnięć i 30
oddechów/min.)

Ocena skuteczności uciskania
klatki piersiowej
Po 30 s ocenić HR, następnie
okresowo powtarzać ocenę.
Przerwać uciskanie klatki piersiowej
gdy HR > 60/min.
Uciskanie klatki piersiowej nie
będzie skuteczne jeśli płuca nie
zostały skutecznie rozprężone!!!

Uwagi
Bradykardia u noworodka po porodzie
jest zwykle spowodowana
niedostatecznym rozprężeniem płuc i
głębokim niedotlenieniem, a
najlepszym sposobem jej leczenia jest
zapewnienie prawidłowej wentylacji
płuc.

Leki podawane podczas
resuscytacji noworodka
Adrenalina
Zalecana droga podania: dożylna,
Zalecana dawka 10 – 30 g kg
-1
.
Dotchawicze podanie adrenaliny nie jest
zalecane, ale jeśli się z niego korzysta,
należy rozważyć podanie wyższej dawki:
100 g kg
-1
Nie powinno się podawać wysokich dawek
adrenaliny dożylnie.

Leki c.d.
Wodorowęglany: jeśli mimo
prawidłowej wentylacji i uciskania
klatki piersiowej nie udało się
przywrócić spontanicznego krążenia,
wyrównanie kwasicy mięśnia
sercowego może poprawić jego pracę.
Zalecana dawka: 1 – 2 mmol/kg dożylnie.

Leki c.d.
Płyny:
Wskazania: objawy wstrządu, podejrzenie
utraty krwi, brak reakcji na zabiegi
resuscytacyjne.
Zalecane raczej izotoniczne krystaloidy niż
roztwory albumin.
Zalecana dawka: 10 – 20 ml/kg.
Optymalna krew: ubogoleukocytarna,
napromieniowana krew grupy 0 Rh minus.

Glukoza
Hipoglikemia pogarsza rokowanie
neurologiczne.
Nie ma badań określających wpływ
hiperglikemii na rokowanie
neurologiczne u
noworodków ( u dorosłych – gorsze).
Zalecenie: utrzymać
normoglikemię.

Przerwanie resuscytacji
„Lokalne lub narodowe komitety powinny
opracować wskazania do przerwanie
resuscytacji”.
„Noworodki urodzone bez oznak życia,
resuscytowane >10 min. wykazują wysoką
śmiertelność i dużą częstość występowania
upośledzenia neurologicznego”.
Zalecenie: „Po 10 min. prowadzenia zabiegów
resuscytacyjnych może być uzasadnione ich
przerwanie, jeśli u dziecka brak jest oznak
życia.”

Niepodejmowanie
resuscytacji
< 23 hbd,
Masa ciała < 400 g,
Bezmózgowie,
Trisomia chromosomu 13 lub 18.

Komunikacja z rodzicami i
pediatrami
Poinformować o konieczności podjęcia
resuscytacji.
Decyzję z przerwaniu resuscytacji
skonsultować z doświadczonymi pediatrami.
Decyzję po podjęciu resuscytacji skrajnie
wcześnie urodzonego wcześniaka
skonsultować z doświadczonymi pediatrami.
Decyzję o resuscytacji dziecka z ciężkimi
wadami wrodzonymi omówić przed porodem
z rodzicami, położnikami, położnymi i in.
osobami i udokumentować na piśmie.

Indukowana hipotermia po
resuscytacji
(ochładzanie głowy)
Nieistotne statystycznie zmniejszenie
przeżycia u dzieci z ostrą
encefalopatia,
Poprawa u dzieci z umiarkowaną
encefalopatią,
Brak korzyści przy małych zmianach.
Brak zaleceń.

Dziękuję!
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
Wyszukiwarka
Podobne podstrony:
resuscytacja noworodka doc
resuscytacja noworodka
resuscytacja noworodka
resuscytacja noworodka
resuscytacja noworodka, Dokumenty Medyczne, MEDYCZNE
Resuscytacja noworodka
RESUSCYTACJA NOWORODKÓW
resuscytacja noworodka, Ratownictwo Medyczne
RESUSCYTACJA NOWORODKA 1
resuscytacja noworodka, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
Resuscytacja noworodka wytyczne 2005
Zamartwica i resuscytacja noworodka
RESUSCYTACJA NOWORODKA PO PORODZIE
10 Zabiegi Resuscytacyjne u Noworodka Podstawowe Zabiegi Resuscytacyjne (NLS)
6 Resuscytacja noworodków
więcej podobnych podstron