
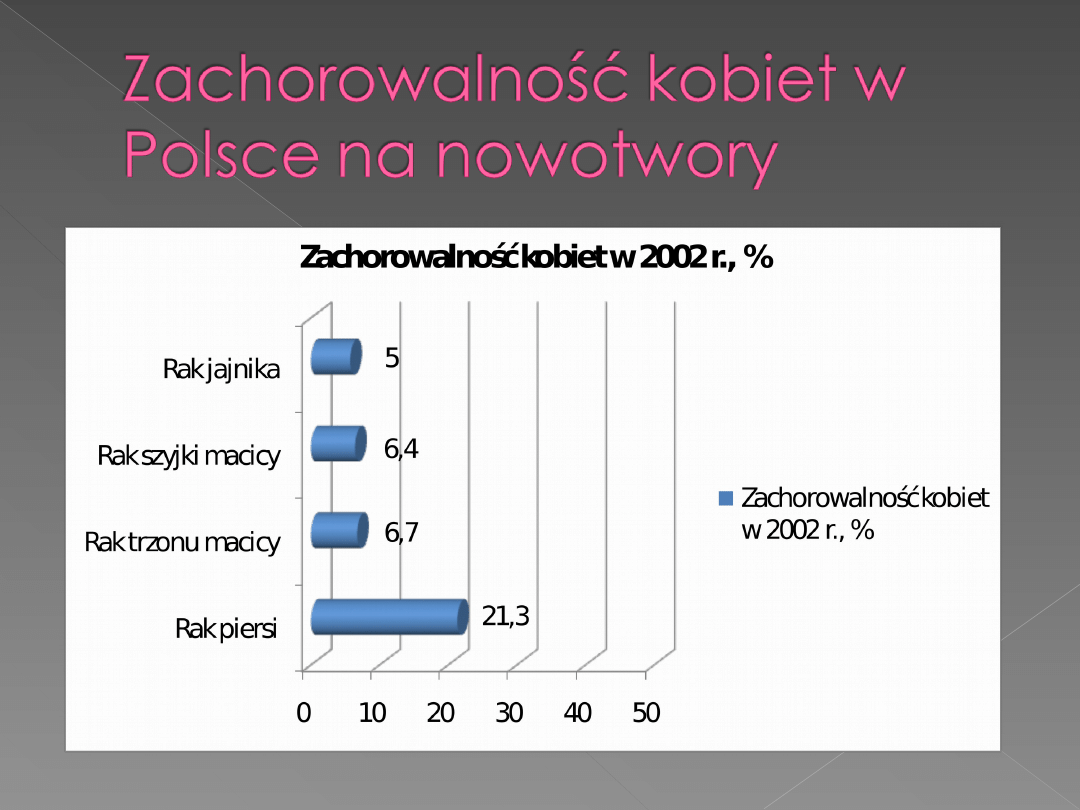
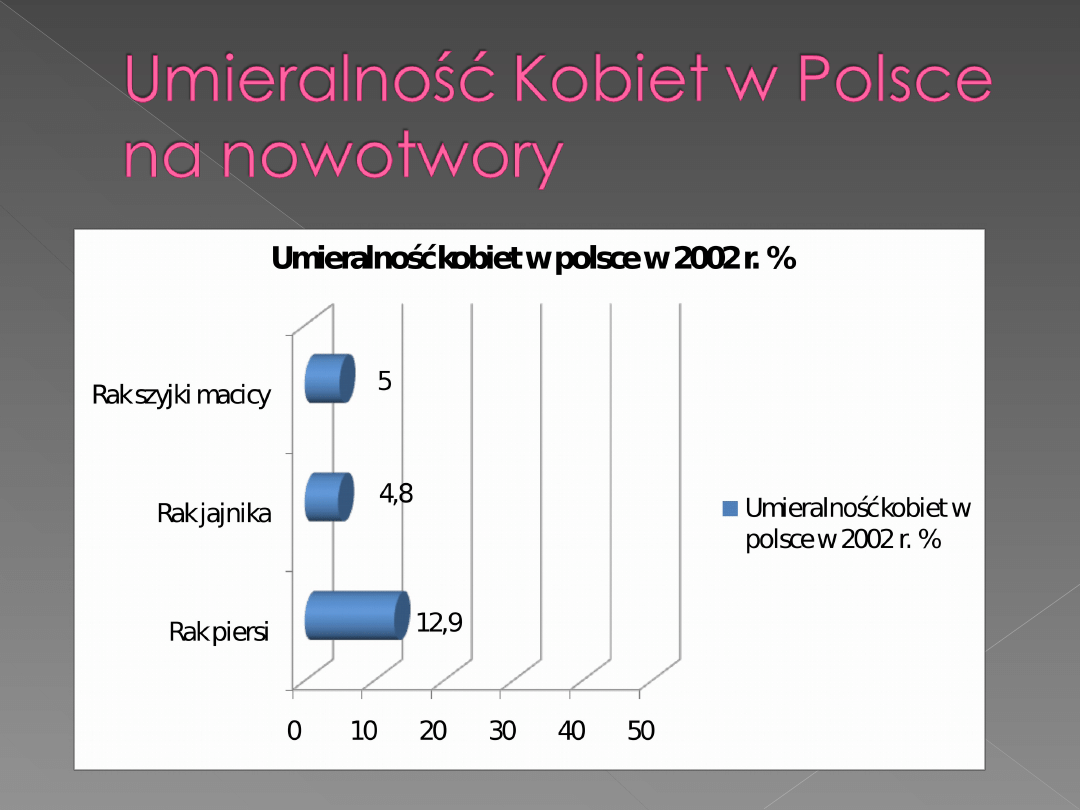

Z nowotworem mamy do czynienia wtedy, gdy
komórki zaczynają dzielić się w sposób
niekontrolowany. Pierwotnie zdrowa komórka
przechodzi przemianę nowotworową, kiedy jej kod
genetyczny zostaje zmieniony, czyli zmutowany i
komórka traci kontrolę nad podziałami.
Nowotwory narządów rodnych stanowią najczęstszy
rodzaj nowotworów u kobiet.
Występować mogą w sromie, szyjce macicy, trzonie
macicy, jajnikach i jajowodach, piersiach, sutkach.
Warunkiem wczesnego rozpoznania wielu
nowotworów są badania kontrolne, na które kobiety
powinny się zgłaszać raz na rok, zwłaszcza kobiety
poza okresem rozrodczym.

Najlepiej rokujący jest nowotwór wykryty
we wczesnym stadium rozwoju.
Niektóre ze zmian chorobowych mogą
być zauważone przez samą kobietę, np.
guzki w sutku/piersi.
Choroba nowotworowa jest schorzeniem
długotrwałym, bolesnym i uciążliwym,
często prowadzącym do śmierci.

Organizacja pogadanek i odczytów na
temat nowotworów i ich profilaktyki.
Zachęcanie do profilaktycznych kontroli
lekarskich.
Nauka pacjentek samobadania piersi.
Współdziałanie z lekarzem w
prowadzeniu kartotek badań, w
zakresie wywiadu i asysty podczas
badania

Rozpoznanie nieuleczalnej choroby,
jaką jest nowotwór wiąże się z
uporczywym lękiem przed cierpieniem i
śmiercią. Wielokrotnie uciążliwa terapia
przyczynowa kończy się
niepowodzeniem – choroba nie poddaje
się leczeniu, pojawiają się i nasilają
dolegliwości somatyczne i psychiczne.

W trakcie choroby nowotworowej u
chorych występuje m.i:
›
Lęk przed bólem i cierpieniem
›
Lęk o przyszłość
›
Lęk o stan swojego zdrowia
›
Lęk przed osieroceniem rodziny
Opieka położnicza wobec kobiety z
nowotworem powinna być:
›
opieką holistyczną
›
obejmować wszystkie sfery życia chorej

Opieka terminalna jest kontynuacją
opieki paliatywnej i oznacza opiekę nad
chorym w okresie bezpośredniego,
bliskiego zagrożenia śmiercią, która
nastąpi w ciągu kilku godzin lub kilku dni.
Opieka paliatywna jest aktywną,
wszechstronną i całościową opieką nad
pacjentami chorującymi na nieuleczalne,
postępujące choroby w końcowym
okresie życia.

Ma na celu poprawę komfortu życia.
Nie przedłuża życia, a jedynie znosi lub
łagodzi niektóre objawy choroby.
Nie wpływa na przebieg procesu
nowotworowego.

Uwolnienie chorego od bólu,
Opiekę psychologiczną i socjalną.
Psychologiczne wsparcie w czasie
choroby i bezpośrednio po śmierci
chorego, dla chorego i jego rodziny.

Postępujące osłabienie
Ból
Wyniszczenie organizmu

Śmierć uważana jest za klęskę, zdarzenie
przynoszące smutek.
Kiedy chory umiera jest to trudny okres nie tylko
dla rodziny, ale także dla personelu medycznego.
Jest to okres trudny ale ważny, okres kiedy
możemy się wiele nauczyć.
Jest to okres w którym wspieramy zarówno chorego
jak i rodzinę. Jeżeli zapewnimy spokój, będziemy
czuwać, mówić szeptem, a obecność sygnalizować
dotykiem, to zapewnimy choremu poczucie
bezpieczeństwa.

Powinna być wyrozumiała, łagodna,
współczująca, delikatna, uprzejma, grzeczna,
taktowna, wnikliwa.
Powinna wszystkie czynności wykonywać
profesjonalnie.
Powinna potrafić nawiązać kontakt werbalny i
niewerbalny.
Powinna wyrażać empatię.
Powinna wysłuchiwać, ale nie zaprzeczać,
czasami przytakiwać, by podtrzymać nadzieję.
Powinna wspierać duchowo.
Powinna pomagać opanować lęk.

Powinna stwarzać taki klimat emocjonalny, z którego
chory będzie czerpał odwagę w ostatnich chwilach życia.
Powinna informować pacjenta o wszystkich zamierzonych
wobec niego czynnościach opiekuńczych.
Powinna dbać o wygląd człowieka umierającego i jego
otoczenie.
Powinna podawać mu płyny do picia i posiłki.
Powinna spełniać jego prośby w miarę możliwości.
Powinna łagodzić dolegliwości agonii, związane z
występującymi objawami chorobowymi, poprzez
podawanie leków.
Powinna umożliwić obecność rodziny przy umierającym

Powinna zawiadomić telefonicznie
rodzinę o przeczuciach chorego
dotyczących zbliżającej się śmierci.
Powinna z chwilą śmierci chorego
uspokajać rodzinę, okazywać współczucie
i rozwiewać wątpliwości co do wszystkich
możliwości ratowania bliskiej im osobie.
Powinna być uważnym słuchaczem i
obserwatorem.

Pomoc w zrozumieniu istoty choroby.
Pomoc w zrozumienie sposobów i
rodzajów leczenia choroby
(chemioterapia, radioterapia)
Właściwa opieka pooperacyjna
›
Pielęgnacja rany pooperacyjnej
›
Zapewnienie warunków sterylności
›
Częsta zmiana opatrunków
›
Podaż leków i antybiotyków

›
Kontrola parametrów życiowych
›
Obserwacja pacjentki
Pobieranie materiału do badań
Pomoc przy dobieraniu dogodnej
pozycji w łóżku
Zmiana bielizny pościelowej
Stosowanie okładów
Dbanie o właściwą dietę chorej
Zapewnienie ciszy i spokoju

Aktywne słuchanie
Udzielanie informacji
Pomoc w rozwiązywaniu problemów
związanych z chorobą oraz leczeniem
Wspieranie psychiczne pacjentki
Pomoc przy codziennych czynnościach
Rozpoznawanie potrzeb chorej.
Prowadzenie działań edukacyjnych

Bilans płynów
Kontrola bólu i terapia przeciwbólowa
Przetaczanie płynów
Umożliwienie kontaktu i rozmowy z lekarzem
Umożliwienie kontaktu z rodziną
Umożliwienie kontaktu z duchownym.
Umożliwienie kontaktu z psychologiem.
Edukacja rodziny pacjentki w zakresie choroby.
Przyjazne nastawienie położnej do chorej i jej
rodziny.
Cierpliwość w kontakcie z pacjentką.

Uważne słuchanie tego, co rodzina ma do powiedzenia.
Zachęcanie członków rodziny do wyrażania trosk i obaw.
Udzielanie wyjaśnień pomocnych w eliminowaniu obaw
opartych na błędnych informacjach i interpretacjach.
Wyjaśnianie przyczyn zmian chorobowych.
Uwzględnienie próśb członków rodziny o radę, jak rozmawiać z
chorym.
Zorientowanie się, jakie są oczekiwania rodziny dotyczące
obrzędów religijnych w okresie przedśmiertnym i po śmierci
chorego.
Włączanie rodziny do wykonywania czynności pielęgnacyjnych
przy pacjencie.
Łagodzić lęk i przygnębienie u członków rodziny, związane z
uświadomieniem zagrażającej śmierci bliskiej osoby.

Zapewnienie rodzinie kontaktu telefonicznego z
osobami sprawującymi opiekę nad pacjentem, co
zapewnia duży komfort i poczucie bezpieczeństwa.
Przygotowanie członków rodziny na ewentualność
wystąpienia różnych nagłych sytuacji i nauczenie
sposobu postępowania w razie ich zaistnienia.
Edukowanie rodziny w zakresie różnicowania
symptomów występujących w terminalnej fazie
choroby, objawów agonii i śmierci.
Przygotowanie członków rodziny w zakresie sposobów
radzenia sobie z różnymi reakcjami po stracie bliskiej
osoby.

Rola Położnej w opiece terminalnej jest
bardzo ważna.
Potrzeby chorych zawierają się w sferze
emocjonalnej jak i fizycznej oraz
zmieniają się wraz z postępem choroby.
Położna musi o tym pamiętać i
odpowiednio modyfikować swoje
postępowanie wobec pacjenta.

Ma prawo do traktowania go jak człowieka aż do śmierci.
Ma prawo do zachowania nadziei bez względu na zmiany,
jakimi może ona podlegać.
Ma prawo do opieki osób, które potrafią zachować nadzieję
bez względu na zmiany, jakim mogą one podlegać.
Ma prawo do wyrażania uczuć i emocji związanych ze
zbliżająca się śmiercią w swój własny sposób.
Ma prawo do uczestnictwa w podejmowaniu decyzji
dotyczących leczenia.
Ma prawo oczekiwać ciągłej opieki lekarskiej i
pielęgniarskiej troski nawet wówczas gdy cele „lecznicze”
będą musiały zostać zastąpione celami „pielęgnacyjnymi”.

Ma prawo do umierania w odosobnieniu.
Ma prawo do uwolnienia od bólu.
Ma prawo do rzetelnych odpowiedzi na zadawane
pytania.
Ma prawo do nie być oszukiwanym.
Ma prawo do umierania w spokoju i godności.
Ma prawo do zachowania własnej tożsamości i swobody
decyzji, które mogą być sprzeczne z przekonaniami
innych.
Ma prawo do poszerzania przeżyć religijnych i
duchowych oraz do dyskusji o nich bez względu na to,
co myślą inni.
Ma prawo do opieki ze strony ludzi wrażliwych, z
przygotowaniem zawodowym, którzy będą starali się
zrozumieć jego potrzeby.

Smutek wynikający z utraty można przezwyciężyć
jedynie poprzez przeżywanie żałoby, która jest naturalną
reakcją na sytuację utraty i obejmuje wiele uczuć:
›
Rozpacz,
›
Żal,
›
Smutek,
›
Ból,
›
Tęsknota za utraconą osobą,
›
Gniew,
›
Agresja,
›
Złość,
›
Poczucie winy

Pomoc w znalezieniu adekwatnych form
wyrażania smutku związanego z utratą
bliskiej osobą.
Poprzez stałą gotowość do rozmowy,
kontaktu, wspólnoty, pomocy.
Unikanie dobrych rad typu: „weź się w
garść” – żałoba potrzebuje czasu.
Bycie dobrym słuchaczem, unikanie
komentowania wypowiedzi.
Nieodwracanie uwagi od zmarłej osoby

Zimny pot
Zimny nos i szczęka
Coraz dłuższe odstępy czasowe między
wdechem i wydechem
„łapanie” powietrza otwartymi ustami
Obfita wydzielina śluzówek jamy ustnej
Coraz słabiej wyczuwalne i bardzo
przyspieszone tętno
Bladość skóry
Sinienie paznokci

Osoba wskazana w regulaminie porządkowym szpitala
niezwłocznie zawiadamia o śmierci pacjenta przebywającego w
szpitalu – lekarza leczącego lub lekarza dyżurnego.
Lekarz po przeprowadzeniu oględzin, stwierdza zgon i jego
przyczynę oraz wystawia kartę zgonu.
Osoba wskazana w regulaminie porządkowym szpitala,
niezwłocznie po stwierdzeniu zgonu pacjenta osobę lub
instytucję wskazaną przez chorego o śmierci pacjenta.
Pielęgniarka/ położna niezwłocznie przekazuje kartę zgonu
wystawioną przez lekarza do kancelarii szpitala.
Po stwierdzeniu zgonu przez lekarza, pielęgniarka / położna
wypełnia kartę skierowania zwłok do chłodni oraz zakłada na
przegub dłoni lub stopy osoby zmarłej identyfikator wykonany z
tasiemki, płótna lub tworzywa sztucznego, po czym zwłoki wraz
z tą kartą oraz identyfikatorem są przewożone do chłodni.

Zwłoki osoby zmarłej przewożone są do chłodni nie
wcześniej niż po upływie 2 godzin od czasu zgonu,
wskazanego w dokumentacji medycznej.
W okresie pomiędzy stwierdzeniem zgonu a
przewiezieniem do chłodni zwłoki osoby zmarłej są
przechowywane w specjalnie przeznaczonym do tego celu
pomieszczeniu, a w razie jego braku – w innym chłodnym
miejscu, z zachowaniem godności należytej zmarłemu.
Zwłoki osoby zmarłej przechowuje się nie dłużej niż 48
godzin.
Osoba wskazana w regulaminie porządkowym szpitala jest
zobowiązana zwłoki umyć, ubrać i wydać osobie
uprawnionej do ich pochowania w stanie zapewniającym
zachowanie godności należnej osobie zmarłej.

Imię i nazwisko osoby zmarłej.
Pesel osoby zmarłej ,a w przypadku
braku nr pesel – serię i nr dokumentu
stwierdzającego tożsamość.
Datę i godzinę zgonu.
Godzinę przyjęcia zwłok osoby zmarłej
do chłodni.
Imię, nazwisko i podpis położnej
wypełniającej kartę.

Imię i nazwisko osoby zmarłej.
PESEL osoby zmarłej, a w przypadku
braku nr PESEL – serię i numer
dokumentu stwierdzającego
tożsamość.
Datę i godzinę zgonu.

N. Pany , R. Dutta , A. Ryan, J.A. Mark, Broadbent, Położnictwo i
ginekologia, wyd. Urban & Partner, Wrocław 2006
Iwanowicz- Palus Grażyna, red. Makara- Studzińska Marta,
Psychologia w położnictwie i ginekologii, wyd. PZWL, Warszawa
2009
M. E. Krasuska, A. Stanisławek, K. Turowski, Standardy w
pielęgniarstwie onkologicznym i opiece paliatywnej,
K. Walden – Gałuszko, U kresu. Opieka psychopaliatywna, czyli
jak pomóc choremu, rodzinie i personelowi medycznemu
środkami psychologicznymi, wyd. Mak
Red. A. Graczyk, M. Wiszniewska, P. Wiszniewski, Poradnik dla
pielęgniarek pracujących w opiece paliatywnej
http://www.abc.com.pl/serwis/du/2006/1503.htm
Red. J. Zieliński, Ginekologia onkologiczna . Wiedza i Humanizm.
Wyd. Borgis, Warszawa 2008

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
zadania pielęgniarki w opiece nad chorymi z guzkami krwawniczymi z odbytu
Opieka w położnictwie i ginekologii, Rozdział 2 Zadania położnej środowiskowej, ROZDZIAŁ 1
Zadania Exam 1 szy termin
Rola i zadania pielęgniarki w opiece nad chorym leczonym elektrowstrząsami, Pielęgniarstwo, III rok
Rola i zadania pielęgniarki w opiece nad pacjentem z niewydolnością oddechową
Tylko ZADANIA Finanse przedsiebiorstw - 1 termin, Tylko ZADANIA - Finanse przedsiębiorstw -
Opieka w położnictwie i ginekologii, Rozdział 1 Rola położnej w opiece przedkoncepcyjnej, 1
Rola położnej w opiece nad kobietą ciężarną oraz w przygotowaniu do porodu
zadania pielęgniarki w opiece nad chorymi z guzkami krwawniczymi z odbytu
Zadania pielęgniarki w opiece nad pacjentem z POCHP, edukacja, stosowanie leków wziewnych
POWYM zadania z terminow
egzamin 2011, UA1 2011 termin1 zadanie2
zadania prog 2 termin
MECAN Pierwszy termin rozkurwione zadania, Semestr 1, mechanika
zadania z terminu II
zadania zaoczne 2 termin
więcej podobnych podstron