
Opieka nad kobietą
w okresie klimakterium
Dr hab. n. med. Piotr Sieroszewski
I Katedra Ginekologii i Położnictwa
U.M. w Łodzi

Menopauza
jest wynikiem niewystarczającej
produkcji hormonalnej jajników
zmniejszanie wydzielania hormonów
jajnikowych jest procesem powolnym
i długotrwałym
zwykle występuje
ok. 51 roku życia (+/- 5 lat)
1/3 życia kobiety przypada
na okres pomenopauzalny
Menopauza
- dolegliwości i schorzenia
- 1 ... +5 lat - objawy wypadowe
- 1.... +5 lat - zaburzenia nastroju, snu
0 ... - zaburzenia urologiczne
+ 5 .... - choroby sercowo-
naczyniowe
+10 ... - osteoporoza
+15 .... - zaburzenia OUN
Działanie biologiczne
Działanie na układ kostny
Zwiększenie syntezy białek w wątrobie
Wpływ na układ sercowo-naczyniowy
Wpływ na ośrodkowy układ nerwowy
Wpływ na biosyntezę tłuszczów i
białek
Wpływ na stężenie glukozy i insuliny
Działanie biologiczne
Wpływ na psychikę, emocje i libido
Wpływ na integralność tkanki łącznej
Wpływ na układ immunologiczny
Wpływ na czynność gałek ocznych
Hamowanie wolnych rodników
Działanie na układ kostny
Estrogeny
Hamowanie ekspresji genu interleukiny 6. (IL-6)
Redukcja produkcji interleukiny 6.
Hamowanie rozwoju osteoklastów
Przyrost masy kostnej
Działanie na układ kostny
Estrogeny
Wzrost wydzielania kalcytoniny
Hamowanie rozwoju osteoklastów
Działanie na układ kostny
Estrogeny
Parathormon, kalcytonina, wit. D
3
,
receptor wapniowy w ścianie jelita
Regulacja wchłaniania i wydalania
wapnia
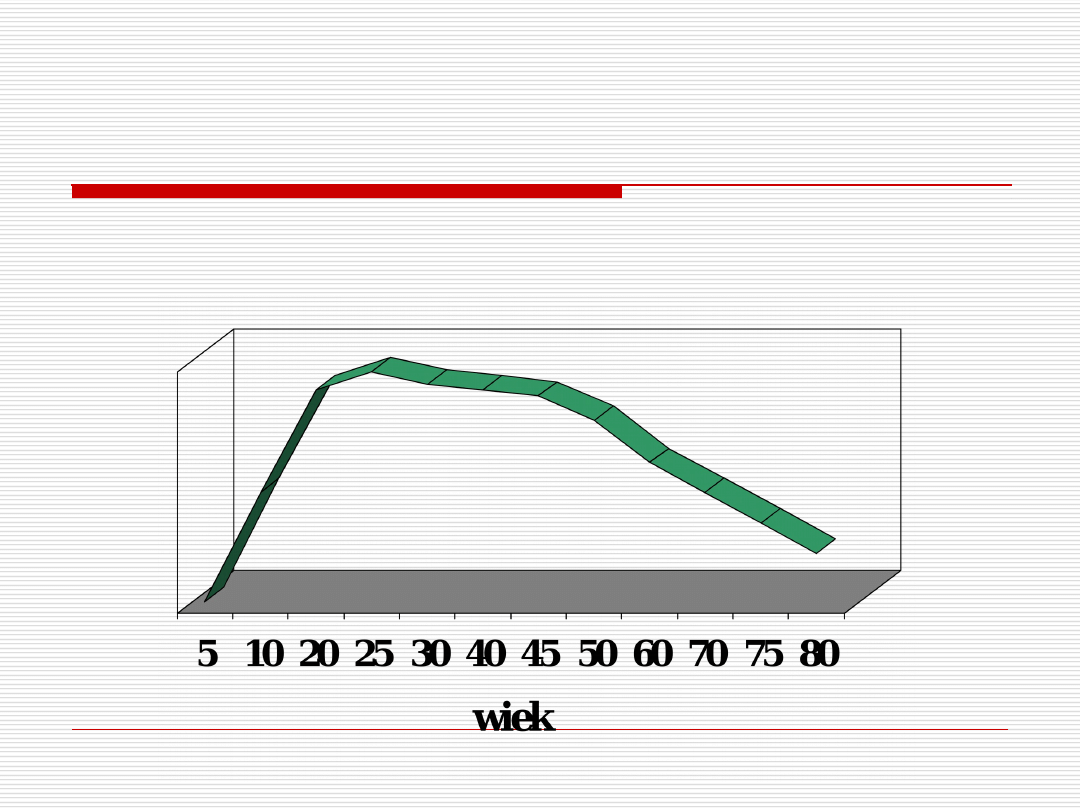
Zmiana masy kostnej
w trakcie życia człowieka
Wpływ na układ
sercowo-naczyniowy
Zmiany hemodynamiczne
Estrogeny
zwiększają rzut minutowy serca
rozszerzają naczynia
zwiększają przepływ przez naczynia
włosowate wielu narządów
Działanie estrogenów na układ
sercowo-naczyniowy
Zmiany w lipidach i lipoproteinach krwi
HDL, LDL, TG
Działanie wazodylatacyjne
działanie na śródbłonek i na komórki
mięśni gładkich naczyń
Obniżenie ciśnienia tętniczego
Działanie estrogenów na układ
sercowo-naczyniowy
Regulacja gospodarki
węglowodanowej
Zmniejszenie aktywności procesu
zapalnego w naczyniach
Działanie antyoksydacyjne
Działanie na ośrodkowy układ
nerwowy
W obrębie mózgowia receptory
estrogenowe, progestagenowe
i androgenowe
Po menopauzie
•
Trudności w zapamiętywaniu
•
Ubytki koordynacji przestrzennej
•
Wydłużenie czasu reakcji
•
Zaburzenia emocjonalne
Wpływ na tkankę łączną
Niedobór estrogenów powoduje:
Degradację kolagenu w skórze
i kościach
Zmniejszenie zawartości wody
i kolagenu w skórze
Wpływ na czynność gałek
ocznych
Suchość
Zmiany ciśnienia
wewnątrzgałkowego
Okres premenopauzalny
Regularnie miesiączkujące, bez
dolegliwości
Regularnie miesiączkujące, z
dolegliwościami wypadowymi
Nieregularnie miesiączkujące,
z dolegliwościami somatycznymi
lub psychicznymi lub bez
Okres okołomenopauzalny i wczesny
pomenopauzalny
Późny okres pomenopauzalny
Przyczyny zgłaszania się pacjentek
do Poradni Menopauzy
Okres premenopauzalny
Regularnie miesiączkujące, bez dolegliwości
lęk przed menopauzą
PMS
antykoncepcja
Wywiad
Badanie ogólne (tętno, RR, BMI)
Badanie ginekologiczne (rozmaz cytologiczny)
Badanie piersi
Do rozważenia:
•
badania konsultacyjne (kardiologiczne, ortopedyczne,
urologiczne, psychologiczne, psychiatryczne itp.)
•
badanie densytometryczne,
•
badanie ultrasonograficzne narządu płciowego i sutków
•
badanie mammograficzne,
•
badania laboratoryjne (morfologia, glukoza,
cholesterol, FSH, LH)
Wdrożenie leczenia
Zespół Napięcia
Przedmiesiączkowego (PMS)
Etiologia nieznana
Objawy
Depresja
Napady płaczu
Drażliwość
Obrzęki
Bóle głowy
Wzdęcia
Leczenie
E2, progestagen w
II fazie cyklu
Diuretyki
Dieta
Ćwiczenia fizyczne
Antykoncepcja
IUD ( Cu lub LNG)
Hormonalna
Jednofazowa dwuskładnikowa
Trójfazowa
Metody naturalne
Wskaźnik Pearla dla kobiet po 45 roku
życia wynosi 10-20 (wg J. Guillebaud)
Przyczyny zgłaszania się
pacjentek
Okres premenopauzalny
Regularnie miesiączkujące, z
dolegliwościami wypadowymi
objawy wypadowe
PMS
antykoncepcja
Wywiad
Badanie ogólne (tętno, RR, BMI)
Badanie ginekologiczne (rozmaz cytologiczny)
Badanie piersi
Badania laboratoryjne (FSH, LH, glukoza, CRP,
leukocytoza)
Do rozważenia:
•
badania konsultacyjne (reumatologiczne, kardiologiczne,
ortopedyczne, urologiczne, psychiatryczne itp.)
•
badanie densytometryczne,
•
badanie ultrasonograficzne narządu płciowego i sutków
•
badanie mammograficzne,
Wdrożenie leczenia
Przyczyny zgłaszania się
pacjentek
Okres premenopauzalny
Nieregularnie miesiączkujące, z
dolegliwościami somatycznymi lub
psychicznymi lub bez
objawy wypadowe
zaburzenia miesiączkowania
PMS
antykoncepcja
Wywiad
Badanie ogólne (tętno, RR, BMI)
Badanie ginekologiczne (rozmaz cytologiczny)
Badanie piersi
Badanie ultrasonograficzne narządu płciowego
Do rozważenia:
•
diagnostyka inwazyjna (EAB, SIS, HSC, )
•
badania konsultacyjne (kardiologiczne, ortopedyczne,
urologiczne, psychologiczne, psychiatryczne itp.)
•
badanie densytometryczne,
•
badanie mammograficzne,
•
badania laboratoryjne (morfologia, Fe,)
Wdrożenie leczenia
Grubość endometrium
w okresie rozrodczym do 12 mm
po menopauzie bez leczenia do 5 mm
po menopauzie podczas terapii
sekwencyjnej estrogenowo-progestagenowej
6 - 8,5 mm
ciągłej estrogenowo-progestagenowej
3,5 - 5 mm
Patologia endometrium
polip endometrialny
mięśniak podśluzówkowy
zmiany proliferacyjne
zmiany indukowane Tamoxifenem
hiperplasia
rak endometrium
Metody diagnostyki
endometrium
badanie ultrasonograficze
(głowicą pochwową)
histerosonografia
biopsja endometrium
endorette (pipelle)
wyłyżeczkowanie
histeroskopia
histerektomia

Histerosonografia
założenie cewnika
do jamy macicy
uszczelnienie jamy
macicy przez
wypełnienie
balonika
podanie soli
fizjologicznej
Przyczyny zgłaszania się
pacjentek
Okres okołomenopauzalny i wczesny
pomenopauzalny
objawy wypadowe
brak miesiączki
prośba o profilaktyczne HLZ
antykoncepcja
Antykoncepcja
Wskaźnik Pearla dla kobiet
po 50 roku życia wynosi 0-5
(wg J.
Guillebaud)
Wywiad
Badanie ogólne (tętno, RR, BMI)
Badanie ginekologiczne (rozmaz cytologiczny)
Badanie piersi
Badanie ultrasonograficzne narządu płciowego
Badanie densytometryczne
Badanie mammograficzne
Do rozważenia:
•
diagnostyka inwazyjna (EAB, SIS, HSC, )
•
badania konsultacyjne (kardiologiczne, ortopedyczne,
urologiczne, psychologiczne, psychiatryczne itp.)
•
Bad. lab.(FSH, LH, E2, PRL, T3,T4, AspAT, AlAT, chol.)
Wdrożenie leczenia
Hormony a rak piersi
Zarówno estradiol jak i progesteron mają
istotne znaczenie we wzroście ryzyka
zachorowania na raka piersi
Rak sutka powstaje w wyniku onkogennych
mutacji w komórkach gruczołu sutkowego
Estrogeny zwiększają aktywność mitotyczną
komórek
Dołączenie progesteronu potęguje ten efekt
Zwiększenie ilości mitoz powoduje zwiększenie
ryzyka powstania spontanicznych mutacji
onkogennych.
Hormony a rak piersi
Kluczową rolę w powstawaniu i rozwoju
raka sutka pełnią wahania stężeń
hormonów
Najmniejsza proliferacja komórek
przewodów śródzrazikowych, występuje w
czasie fazy folikularnej
W czasie fazy lutealnej, proliferacja
wzrasta około dwukrotnie.
Im dłuższy czas ekspozycji na hormony
tym wyższe ryzyko zachorowania na
raka sutka
POKWITANIE
wczesne ryzyka
późne ryzyka
MENOPAUZA
wczesna ryzyka
późna ryzyka
Otyłość a rak sutka
Otyłość w
premenopauzie
ryzyka raka sutka
Otyłość w
postmenopauzie
ryzyka raka sutka
Rola progestagenów
(teoria Musgrove)
cykliczne użycie progestagenów
prowadzi do cyklicznego pojawiania
się fal mitoz
ciągłe podawanie progestagenów
powoduje supresję mitoz
Przyczyny zgłaszania się
pacjentek
Późny okres pomenopauzalny
rozpoznanie chorób takich jak
osteoporoza, depresja, nietrzymanie
moczu
prośba o profilaktyczne HLZ
objawy wypadowe
Wywiad
Badanie ogólne (tętno, RR, BMI)
Badanie ginekologiczne (rozmaz cytologiczny)
Badanie piersi
Badanie densytometryczne
Badanie mammograficzne
Do rozważenia:
•
diagnostyka inwazyjna (EAB, SIS, HSC, )
•
badania konsultacyjne (kardiologiczne, ortopedyczne,
urologiczne, psychiatryczne itp.)
•
badanie ultrasonograficzne narządu płciowego
•
badania laboratoryjne (mocz, AspAT, AlAT, chol.)
•
badanie urodynamiczne
Wdrożenie leczenia
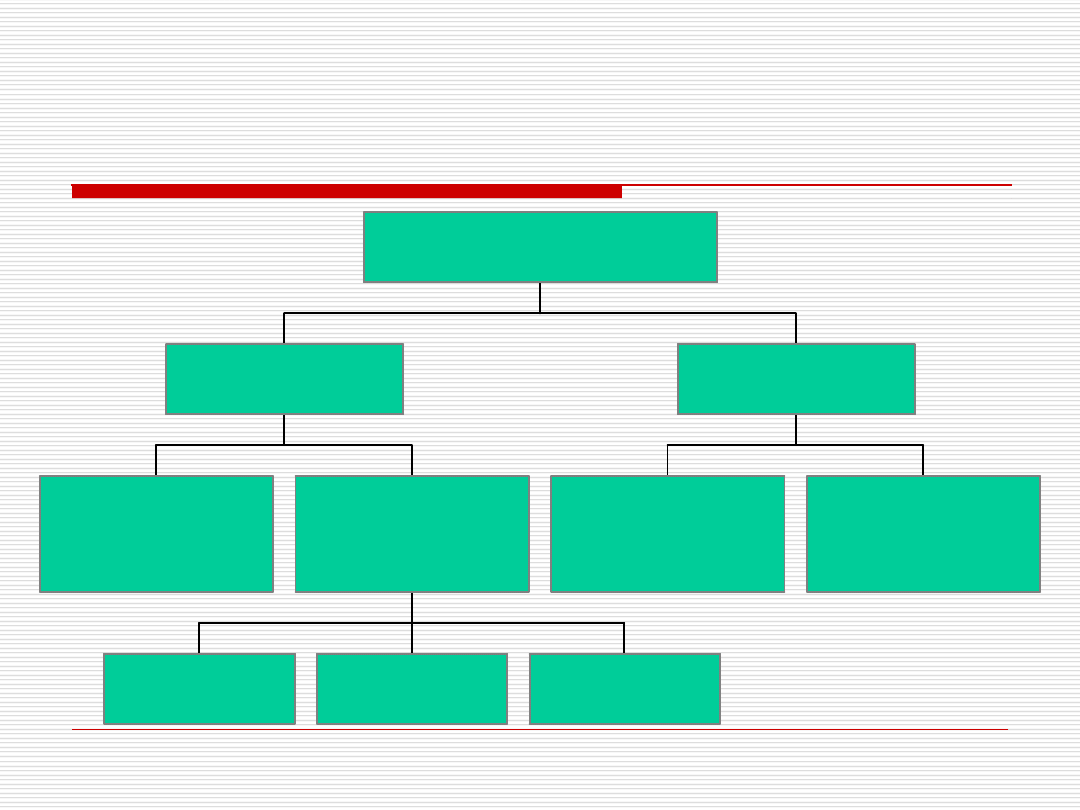
Mechanizm złamań
S z c z y to w a
m a s a k o s tn a
w ie k
m e n o p a u z a
c z y n n ik i ry z y k a
U tra ta
m a s y k o s tn e j
N is k a m a s a k o s tn a
P o d a tn o ś ć
n a u p a d k i
O b n iż o n a
o d p o rn o ś ć n a u ra z
U ra z
Z ła m a n ie
Zapobieganie osteoporozie
podwyższenie poziomu aktywności
fizycznej
rezygnacja z palenia tytoniu
zwiększenie spożycia wapnia w diecie
zmniejszenie spożycia alkoholu
suplementacja hormonalna
The Women’s Health Initiative
(WHI)
Nie rozpoczynać leczenia hormonalnego
u kobiet z czynną chorobą wieńcową
Pierwotna profilaktyka choroby
wieńcowej
•
zalecane 17-beta-estradiol + NETA
W grupach zwiększonego ryzyka chorób
serca
•
Zalecana terapia przezskórna
Uzasadnione leczenie osteoporozy
Promowanie zdrowia
Kształtowanie stylu życia
•
Dieta
•
Gimnastyka
•
Aktywność intelektualna
Działania profilaktyczne
•
Opieka lekarska
•
Badania laboratoryjne
•
Badanie ultrasonograficzne
•
Badanie mammograficzne
•
Badania densytometryczne
•
inne
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
Wyszukiwarka
Podobne podstrony:
Menopauza, Opieka i pielęgnacja nad kobietą w okresie klimakterium
Poloznictwo 2, Opieka i pielęgnacja nad kobietą w okresie klimakterium
opieka nad kobietą
POZ opieka nad kobieta
Opieka nad kobietą i dzieckiem realizowana przez położną
Opieka nad kobietą ciężarną
Opieka nad kobietą w ciąży i połogu
1 sem Opieka nad kobiet ciężarn w wybranych patologiach położniczych RAPid 9742 ppt
OPIEKA NAD KOBIETˇ CIĘŻARNˇ I PROWADZENIE PORODU
opieka nad kobieta ciezarna dr e polczynska, Ginekologia, Ginekologia (pajro)
opieka nad kobietą
POZ opieka nad kobieta
opieka nad kobietą
Opieka stomatologiczna nad kobietą w ciąży w aspekcie profilaktyki próchnicy
opieka nad pacjentem po operacji we wczesnym okresie pooperacyjnym, pięlęgniarstwo, mgr
Opieka ambulatoryjna nad kobiet Nieznany
Opieka w położnictwie i ginekologii, Rozdział 3 Opieka położnicza nad kobietą w ciąży fizjologic, RO
więcej podobnych podstron