
-laktamy

PENICYLINY
CEFALOSPORYNY
KARBAPENEMY
MONOBAKTAMY
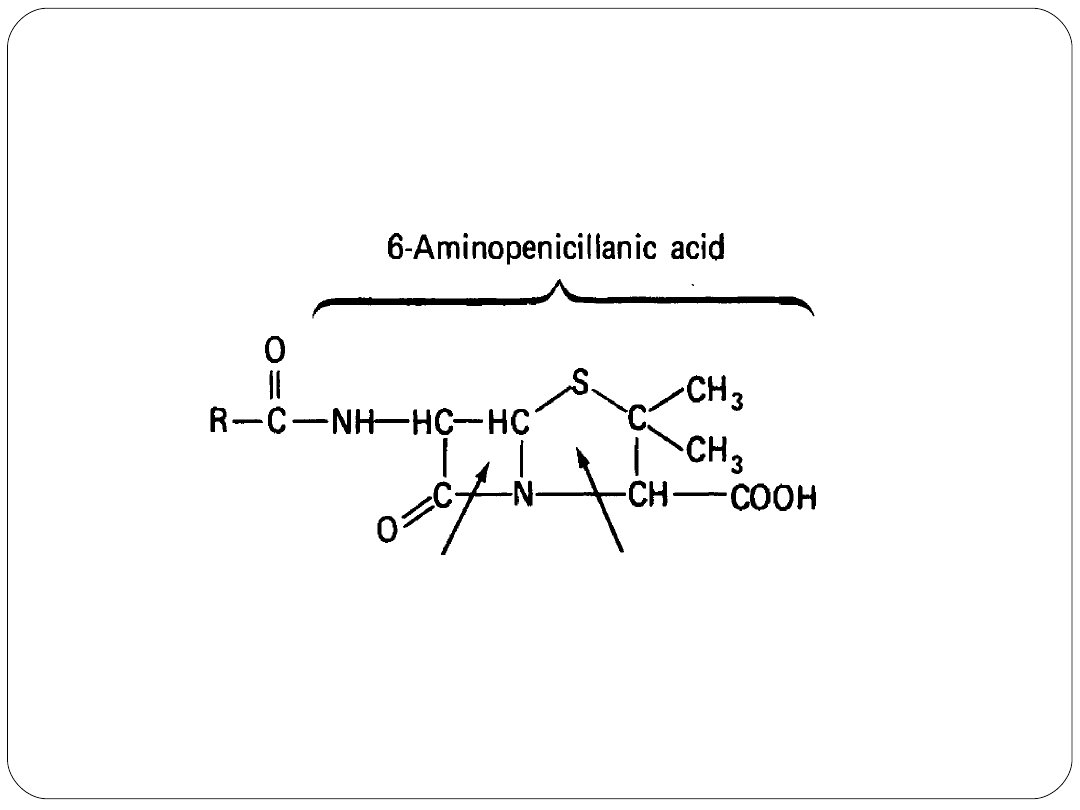
Budowa chemiczna

Mechanizm działania
hamowanie syntezy ściany komórkowej
(nie działają na Mycoplasma, Chlamydia,
Legionella)
przyłączenie leku do białek wiążących
penicyliny (PBP),
zablokowanie transpeptydazy -
zahamowanie syntezy peptydoglikanów,
aktywacja enzymów autolitycznych i liza
bakterii.

PENICYLINY
mała toksyczność ogólna i narządowa,
szybko wydalane - konieczność częstego
podawania,
nieliczne przeciwwskazania:
nadwrażliwość na penicyliny,
ostrożność u chorych na astmę oskrzelową, z
nadwrażliwością na inne leki, chorobami
alergicznymi w wywiadzie,
podając duże dawki penicyliny G należy zachować
ostrożność w niewydolności nerek,
prawokomorowej niewydolności serca lub
jednocześnie stosując leki zawierające potas lub
moczopędne (lek występuje w postaci soli potasu
lub sodu).
oporność na -laktamy:
najczęstszy mechanizm - produkcja -laktamaz,
geny -laktamaz posiadają zarówno bakterie
Gram (+), jak i Gram (-),
innym mechanizm oporności - modyfikacja
białek wiążących penicyliny (PBP) - modyfikacja
istniejącego lub nabycie nowego genu PBP,
kolejny mechanizm, u bakterii Gram (-), to
modyfikacja genów kodujących białka ściany
komórkowej (poryny) - zmniejszenie
przepuszczalności dla penicylin,
wszystkie powyższe mechanizmy mogą
dotyczyć jednego mikroorganizmu.
Penicyliny podział
1. Penicyliny naturalne
Benzylopenicylina (penicylina G, penicylina krystaliczna)
Penicylina prokainowa
Benzylopenicylina benzatynowa (debecylina)
Fenoksymetylopenicylina (V-cylina)
2.
Penicyliny półsyntetyczne oporne na działanie penicylinazy
penicyliny izoksazolilowe (oksacylina, kloksacylina,
dikloksacylina, fluksoklacylina);
3. Penicyliny półsyntetyczne o szerokim zakresie działania
Aminopenicyliny (Ampicylina, Amoksycylina)
Karboksypenicyliny
Karbenicylina
Tikarcylina
Ureidopenicyliny
azlocylina, mezlocylina, piperacylina, apalcylina;
Amidynopenicyliny

Penicyliny naturalne
otrzymywane biosyntetycznie z pleśni
Penicillium notatum i Penicillium
chrrysogenum;
wąskie spektrum - Gram (+), niektóre
Gram (-): gonokoki, meningokoki, krętki i
promieniowce.
Benzylopenicylina
(penicylina G, penicylina
krystaliczna)
działa na paciorkowce, laseczki Gram (+)
(Bacillus anthracis, Clostridium), Gram (-)
ziarenkowce (N. gonorrhoeae,N.
meningitidis);
podawana wyłącznie pozajelitowo (ulega
hydrolizie w żołądku);
dawkowanie - co 6 h;
Benzylopenicylina
(penicylina G, penicylina
krystaliczna)
wskazania: zapalenia płuc, angina,
meningokokowe zapalenie opon
mózgowych, kiła, rzeżączka
działania niepożądane: skórne odczyny
alergiczne, wstrząs anafilaktyczny,
drgawki, po dużych dawkach -możliwość
uszkodzenia nerek, upośledzenie agregacji
płytek krwi, hiperpotasemia,
hipernatremia.

Penicylina prokainowa
połączenie benzylopenicyliny z prokainą -
wolniejsze wchłanianie i wydalanie z
organizmu;
dawkowanie - co 12-24 h;
jeden z najbardziej drgawkotwórczych -
laktamów;
zakaz stosowania penicyliny prokainowej u
dzieci w warunkach ambulatoryjnych.
Benzylopenicylina
benzatynowa (debecylina)
połączenie 2 cząsteczek benzylopenicyliny
z dibenzyloetylenodiaminą - bardzo długo
się wchłania i wydala z organizmu;
dawkowanie - co 7-14 dni;
zastosowanie: przewlekłe zakażenia
bakteriami wrażliwymi (choroba
reumatyczna, kiła, rzeżączka, zakażenia
układu oddechowego).
Fenoksymetylopenicylina (V-
cylina)
może być podawana doustnie (odporna na
HCl),
łatwo wchłania się z przewodu
pokarmowego,
zastosowanie - angina,
dawkowanie: co 4 h; 1 h przed posiłkiem
lub 2 h po nim.

2. Penicyliny półsyntetyczne
oporne na działanie
penicylinazy
penicyliny izoksazolilowe (oksacylina, kloksacylina,
dikloksacylina, fluksoklacylina);
wąski zakres działania - zakażenia gronkowcowe;
trwałe w środowisku kwaśnym (żołądek) - można
podawać doustnie i pozajelitowo;
w bardzo dużym procencie wiążą się z białkami krwi;
dawkowanie - co 6 h, 1 h przed posiłkiem lub 2 h po
nim;
działania niepożądane występują rzadko: skórne
odczyny alergiczne, objawy dyspeptyczne, działanie
drażniące przy podaniu i.m..
metycylina, nafcylina - znaczenie historyczne.
Penicyliny półsyntetyczne o
szerokim zakresie działania
Aminopenicyliny
ampicylina
szerokie spektrum przeciwbakteryjne (nie
działa na Pseudomonas, Enterobacter,
indolo-dodatnie szczepy Proteus);
rozkładana przez penicylinazy;
powinna być podawana pozajelitowo; po
podaniu p.o. wchłania się niecałkowicie;
stosowana co 6-8 h;
Ampicylina cd.
treść pokarmowa upośledza wchłanianie;
wydalana głównie przez nerki;
zastosowanie: zakażenia florą mieszaną
(układ moczowy,
oddechowy, przewód pokarmowy, dury,
paradury); o połączenie z sulbaktamem
(inhibitor -laktamaz) o estry ampicyliny
(piwampicylina, bakampicyna,
talampicyna) - lepsze wchłanianie z
przewodu pokarmowego
Amoksycylina
szybko i prawie całkowicie wchłania się po
podaniu p.o.;
obecność pokarmu nie wpływa na jej
wchłanianie;
zastosowanie: zakażenia układu
oddechowego, dróg moczowych,
eradykacja H. pylori;
połączenie z kwasem klawulanowym
(inhibitor beta-laktamaz);
dawkowanie co 8 h.
Karboksypenicyliny
Są szczególnie skuteczne w zakażeniach P.
aeruginosa, i ndolo-dodatnimi szczepami
Proteus. Mało skuteczne w infekcjach
bakteriami Gram (+). Są rozkładane przez
penicylinazy gronkowcowe.
Karbenicylina
tikarcylina
karbenicylina
nietrwała w środowisku kwaśnym -
podawana wyłącznie pozajelitowo; o
wydalana głównie przez nerki;
zastosowanie: zakażenia P. aeruginosa i
innymi bakteriami Gram (-) układu
moczowego, oddechowego, dróg
żółciowych, zapaleniu opon mózgowych, w
zakażeniach pooperacyjnych;
nie należy jej podawać w ciąży;

działania niepożądane: ból w miejscu
wstrzyknięcia, trombocytopenia i
zaburzenia krzepnięcia (duże dawki);
dawkowanie - co 6 h;
karindacylina i karfecylina - estry trwalsze
w środowisku kwaśnym - stosowane w
zakażeniach układu moczowego.
tikarcylina
stosowana w leczeniu ciężkich zakażeń
wywołanych przez P. aeruginosa (działa
silniej od karbenicyliny) i indolo-dodatnie
szczepy Proteus.
Timentin
połączenie tikarcyliny i kwasu
klawulanowego.

Ureidopenicyliny
azlocylina,
mezlocylina,
piperacylina,
apalcylina;
Ureidopenicyliny
bardzo szerokie spektrum działania
przeciwbakteryjnego;
szczególnie skuteczne w zakażeniach
Enterobacteriaceae, beztlenowcami, P.
aeruginosa;
są rozkładane przez penicylinazy
gronkowcowe, bardziej oporne na ft-
laktamazy bakterii Gram (-);
Ureidopenicyliny
zastosowanie: ciężkie zakażenia układu
oddechowego, moczowego, zapalenie opon
mózgowych, zakażenia mieszane;
mogą być kojarzone z penicylinami
izoksazolilowymi oraz z niektórymi
aminoglikozydami;
połączenie piperacyliny z tazobaktamem
(Tazocin).

CEFALOSPORYNY
I
gen.
–
cefalotyna, cefazolina, cefradyna, cefadroksyl,
cefaleksyna (paciorkowce, gronkowce penicylinazo(+),
E.coli,Klebsiella,Proteus)
II
gen. –
cefaklor, cefuroksym, cefamandol, cefprozil
j.w. + Haemophilus, Moraxella laktamazo(+)
cefoksytyna, cefotetan - beztlenowce
III
gen.
– bardziej oporne na laktamazy, penetrują do
CUN –
cefotaksym, ceftriakson
ceftazydym, cefoperazon (+
Pseudomonas,
Acinetobacter)
doustne: cefiksym, ceftibuten, cefetamet,
cefpodoksym, lorakarbef
nie działają na Pseudomonas, słabiej na gronkowce
IV
gen. –
cefepim, cefpirom
lepiej na gronkowce, bardziej oporne na laktamazy,
Cefalosporyny
antybiotyki -laktamowe;
pochodne kwasu 7-
aminocefalosporanowego;
działają bakteriobójczo - hamowanie
syntezy ścian komórkowych bakterii;
do OUN najlepiej wnikają cefalosporyny III
generacji;
najbardziej oporne na działanie p-laktamaz
- cefalosporyny III generacji;
oporność na nie narasta powoli;
często wrażliwe na -laktamazy wytwarzane
przez bakterie Gram (-), tzw.
chromosomalne cefalosporynazy; ich
powstanie jest indukowane przez
stosowanie cefalosporyn II i III generacji;
postaci doustne nie powinny być stosowane
w poważnych zakażeniach;
interakcje: nie podaje się ich z
tetracyklinami, chloramfenikolem,
makrolidami, sulfonamidami;
toksyczność ogólna i narządowa jest mała.

Cefalosporyny - działania
niepożądane
odczyny alergiczne ( wysypka skórna, gorączka,
eozynofilia, choroba posurowicza);
bolesność i stwardnienie w miejscu podania
domięśniowego;
stan zapalny żył i tworzenie przyściennego
zakrzepu - po podaniu i.v.;
objawy ze strony przewodu pokarmowego;
reakcje disulfiramopodobne (cefoperazon,
cefamandol);
skazy krwotoczne (hipoprotrombinemia) -
zapobiegawczo podawać witaminę K;
alergia krzyżowa z penicylinami.

Cefalosporyny I generacji
cefalotyna, cefazolina, cefradyna,
cefadroksyl, cefaleksyna
zakres działania jak aminopenicyliny +
penicyliny izoksazolilowe (silne działanie
na bakterie Gram (+));
wydalane przez nerki;
zastosowanie: infekcje układu
oddechowego, ZUM, cellulitis, zapalenia
tkanek miękkich.

Cefalosporyny II generacji
cefaklor, cefuroksym, cefamandol, cefprozil,
cefoksytyna, cefotetan
w porównaniu do I generacji działają silniej na
bakterie Gram(-), a słabiej na Gram (+);
skuteczne w leczeniu zakażeń H. influenzae;
stosunkowo skuteczne wobec beztlenowców;
cefuroksym (jako jedyny z tej grupy)
przechodzi przez barierę krew-mózg;
zastosowanie: zakażenia bakteryjne oporne na
aminopenicyliny, ZUM, infekcje układu
oddechowego, rzeżączka, IZW, zakażenia dróg
rodnych, zakażenia pooperacyjne.

Cefalosporyny III
generacji
cefotaksym, ceftriakson, ceftazydym,
cefoperazon, cefiksym, ceftibuten, cefetamet,
cefpodoksym, lorakarbef
szerokie spektrum przeciwbakteryjne - głównie na
bakterie Gram (-), na Gram (+) działają słabiej niż I
generacja;
skuteczne w leczeniu wielu zakażeń opornych na inne
antybiotyki;
Cefotaksym, ceftriakson, ceftazydym i
cefoperazon przechodzi przez barierę krew-mózg i
jest skuteczna w leczeniu zapalenia opon
mózgowych;
znaczna oporność na działanie beta-laktamaz;
bardzo szerokie zastosowanie;

Cefalosporyny IV
generacji
cefepim, cefpirom
skuteczne w ciężkich zakażeniach
wywołanych przez Enterobacteriaceae
oporne na ft-laktamazy rozkładające
cefalosporyny III generacji;
podawane wyłącznie pozajelitowo;
zastosowanie: ciężkie zakażenia układu
moczowego i oddechowego.

KARBAPENEMY
Imipenem
Meropenem

Mechanizm działania
hamowanie syntezy ściany komórkowej.
Cechy: najszersze spektrum działania
przeciwbakteryjnego (bakterie Gram (+) i
Gram (-), tlenowe i beztlenowe);
imipenem jest wyjątkowo oporny na
działanie -laktamaz;
rozkłada go nerkowa dwuhydropeptydaza I
(imituje działanie -laktamaz), której
inhibitorem jest cilastatyna - połączenie jej z
imipenemem (preparat Tienam) chroni
antybiotyk przed unieczynnieniem; dodatkowo
cilastatyna działa ochronnie na nerki;

Mechanizm działania
nefrotoksyczność - metabolizm w nerkach z
tworzeniem toksycznych produktów;
słabo przenika do OUN;
wydalane z moczem (głównie w postaci nie
zmienionej i częściowo w postaci
metabolitów);
wiązanie imipenemu z białkami wynosi 20%;
cilastatyny - 40%
działają po zakończeniu podawania - efekt
poantybiotykowy.

Karbapenemy - działania
niepożądane:
nudności, wymioty, biegunka
eozynofilia i neutropenia
drgawki (wysokie dawki)
odczyny miejscowe
rzekomobłoniaste zapalenie jelit - lek należy odstawić
nadwrażliwość
ciąża, okres karmienia piersią,
niemowlęta do 3 m.ż. i dzieci z niewydolnością nerek
ostrożnie stosuje się u pacjentów z padaczką,
zapaleniem okrężnicy i niewydolnością nerek
nie należy go łączyć z innymi antybiotykami -
laktamowymi (możliwość indukcji -laktamaz)
nie zaleca się stosowania w zapaleniu opon mózgowo-
rdzeniowych
Karbapenemy - zastosowanie
Posocznica
zakażenia układu moczowego,
zakażenia układu oddechowego,
zakażenia wewnątrz jamy brzusznej,
zakażenia narządów rodnych,
zakażenia skóry, tkanek miękkich, kości i
stawów,
leczenie zakażeń wewnątrzszpitalnych.
Monobaktamy
Aztreonam
Mechanizm działania: hamowanie syntezy
ściany komórkowej.
Działanie: działa silnie bakteriobójczo na
tlenowe bakterie Gram (-)
(Enterobacteriaceae, Haemophiilus
influenzae, Neisseria spp., Pseudomonas
aeruginosa);
nie działa na bakterie beztlenowe oraz Gram
(+);
wyjątkowo oporny na działanie -laktamaz;

Aztreonam
nie daje krzyżowych reakcji uczuleniowych
z penicylinami i cefalosporynami;
może zastępować aminoglikozydy;
wiązanie z białkami osocza wynosi 56%;
przenika m.in. do kości, płynu maziowego,
otrzewnowego, opłucnowego, mózgowo-
rdzeniowego;
wydala się głównie z moczem. w postaci
niezmienionej

Aztreonam
Wskazania:
posocznica
zakażenia o ciężkim przebiegu:
dróg moczowych,
oddechowych,
zapalenie opon mózgowo-rdzeniowych,
zakażenia kości, stawów, skóry (także oparzenia) i tkanek
miękkich,
zakażenia w obrębie jamy brzusznej i miednicy małej,
rzeżączka, zapalenie gruczołu sterczowego
szczególnie zalecany u pacjentów uczulonych na inne antybiotyki -
laktamowe;
w zakażeniach mieszanych łączony z metronidazolem,
klindamycyną, wankomycyną, amikacyną, penicylinami w celu
rozszerzenia spektrum przeciwbakteryjnego.
nadwrażliwość na lek,
okres karmienia piersią, laktacja,
noworodki poniżej 7 dni życia,
ostrożnie stosować u pacjentów z niewydolnością wątroby.

Inhibitory -laktamaz
KWAS KLAWULANOWY - naturalny,
TAZOBAKTAM - syntetyczny,
SULBAKTAM - syntetyczny.
Inhibitory -laktamaz
Cechy:
mają w swej budowie pierścień p-laktamowy;
posiadają niewielką aktywność
przeciwbakteryjną;
umożliwiają antybiotykom p-laktamowym
wnikanie do komórek bakteryjnych i
wiązanie z PBP;
blokowanie p-laktamaz jest nieodwracalne;
najbardziej aktywnym inhibitorem p-
laktamaz jest tazobaktam.

Przykłady połączeń
antybiotyków z inhibitorami
-laktamaz:
kwas klawulanowy + amoksycylina
(Augmentin, Amoksiklav, Curam),
kwas klawulanowy + tikarcylina
(Timentin),
sulbaktam + ampicylina (Unasyn),
tazobaktam + piperacylina (Tazocin).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
Wyszukiwarka
Podobne podstrony:
plik (71) ppt
plik (80) ppt
plik (86) ppt
plik (22) ppt
plik (26) ppt
plik (48) ppt
plik (29) ppt
Wyklad 12 ppt
Automatyka (wyk 11 12) ppt [try Nieznany
plik (40) ppt
plik (74) ppt
plik (78) ppt
plik (36) ppt
plik (67) ppt
więcej podobnych podstron