
Niedokrwistości
Niedokrwistości
niedoborowe
niedoborowe

Niedokrwistości
niedoborowe
Definicja
Choroby, w
których liczba krwinek czerwonych i
stężenie hemoglobiny jest mniejsze od normy
odpowiedniej dla wieku i płci i spowodowane jest
niedoborem składników niezbędnych dla
prawidłowej erytropoezy.
Wg. WHO normalizacja w/w parametrów po
substytuscji brakującego czynnika jest
potwierdzenie trafności rozpoznania niedokrwistości
niedoborowej

Niedokrwistości
niedoborowe
Przyczyny:
1. Niedostateczne zapasy z okresu życia płodowego
-Wcześniactwo
- Niedobór u matki
2. Niedostateczna podaż w pokarmach
3. Upośledzone wchłanianie
4. Niedobór białek transportujących
5. Niemożność wbudowania mikroelementów do
komórki
6. Wzmożone zapotrzebowanie

Niedokrwistości
niedoborowe
Objawy kliniczne:
1. Bladość powłok
2. Wynikające z niedoborów w innych tkankach:
- Nerwowej
-
Nabłonkowej
3. Wynikające z niedotlenienia tkanek

Niedokrwistości
niedoborowe
Żelazo
Zapotrzebowanie dzienne:
1-15 mg/kg przy 10% wchłanianiu
Zawartość w mleku
0,5-1,5 mg/l mleka ( kobiecego i ludzkiego )
Przyswajanie
49% z mleka kobiecego
10% z mleka krowiego

Niedokrwistości
niedoborowe
Żelazo- rozmieszczenie w tkankach:
Krew – hemoglobina, ferrytyna, transferyna,
hemosyderyna,
Mięśnie – mioglobina
Tkanka nabłonkowa
Cytochromy i enzymy bez szczególnej lokalizacji
tkankowej

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza:
Przyczyna:
I. Niedostateczne przyjmowanie z pokarmem- dieta
z dużą zawartością mleka, zespoły złego wchłaniania
II. Zwiększone zapotrzebowanie-mała masa
urodzeniowa, wcześniactwo, mnogie ciąże, okres
pokwitania

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Przyczyna c.d.:
III.Utrata krwi:
A / okołoporodowa
1.Łożyskowa
-krwawienie przezłożyskowe do krwioobiegu matki
-pozałożyskowa
-wewnątrzłożyskowa
-podczas porodu
-płodowo-płodowa
-pęknięcie pępowiny

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Przyczyna c.d.
B/ pourodzeniowa
1.Jelitowa
-pierwotny niedobór żelaza pogłębiający
uszkodzenie nabłonka jelitowego
-zespół przeciekającego jelita -enteropatia
wysiękowa w przebiegu nadwrażliwości na pełne
mleko krowie

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Przyczyna c.d.
-anatomiczne uszkodzenie śluzówki jelita-uchyłek
Meckela, wady anatomiczne, alergia, uszkodzenia
polekowe np.. po stosowaniu salicylanów
-nieprawidłowe, przedłużone krwawienia
miesięczne, krwawienia z błon śluzowych
-hemoliza wewnątrznaczyniowa

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Przyczyna c.d.
IV. Niedokrwistość śródzakaźna, w tym również w
przebiegu zakażenia Helicobacter pylori

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Objawy kliniczne:
1. Bladość powłok
2. Niedotlenienie tkanek- bóle głowy, tachykardia,
słaba tolerancja wysiłku fizycznego, zaburzenia
koncentracji i zachowania ( spaczony apetyt )
3. Zmiany troficzne skóry i śluzówek- sucha skóra,
łamliwość paznokci oraz wypadanie włosów,
pękanie kącików ust, zapalenie błony śluzowej
języka, przewodu pokarmowego

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Wyniki badań dodatkowych:
-morfologia krwi obwodowej- niski MCV ( < 80 fl. ),
mikrocytoza krwinek, obniżone stężenie HGB przy
prawidłowej lub podwyższonej liczbie krwinek
czerwonych, obniżony odsetek retikulocytów.
-obniżone wysycenie ferrytyny

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Leczenie:
1. Przyczynowe: zespołów złego wchłaniania,
zapaleń jelit i innych przyczyn np. eradykacja
zakażenia Helicobacter pylori
2. Suplementacja żelazem w dawce 6 mg/kg/ mc.
dziecka na dobę w 3 dawkach między posiłkami

Niedokrwistości
niedoborowe
Niedokrwistość z niedoboru żelaza
Leczenie - odpowiedź
12-24 godz.-wymiana żelaza wewnątrzkomórkowego
w enzymach, subiektywna poprawa.
36-48 godz.- początkowa odpowiedź ze szpiku
kostnego.
48-72 godz.-retikulocytoza z maks. wzrostem w 5-7
dniu.
4-30 dni-wzrost poziomu hemoglobiny
1-30 miesięcy-odbudowywanie zapasów Fe

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
:
Zaburzenie dojrzewania jąder komórkowych
erytroblastów spowodowane upośledzoną
syntezą DNA na skutek niedoboru kwasu
foliowego i / lub witaminy B12.
Charakteryzuje się megaloblastozą w szpiku
i makrocytozą we krwi obwodowej.

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
Zapotrzebowanie dobowe:
2-5 mcg witaminy B 12
50-100 mcg kwasu foliowego

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
Przyczyny:
1. Niedobory pokarmowe
-Kwas foliowy-dieta bez surowych owoców i warzyw
-Witamina B 12-dieta wyłącznie mleczna,
wegetarianizm
-Zespoły złego wchłaniania
-Stany zapalne przewodu pokarmowego
-Niedobór czynnika wewnętrznego IF
2. Zwiększone zapotrzebowanie-nadczynność
tarczycy, zespoły mielo- i limfoproliferacyjne,

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
Objawy kliniczne:
1. Związane z niedotlenieniem tkanek- osłabienie,
męczliwość, osłabienie, duszność, zapalenie
błony śluzowej języka
2. Zaburzenia neurologiczne w izolowanym
niedoborze wit.B12
-opóźnienie rozwoju ruchowego przy prawidłowym
psychicznym
-obraz kliniczny zwyrodnienia sznurów tylnych i
bocznych rdzenia- zab. czucia głębokiego,
ataksja, paraplegia spastyczna

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
Badania laboratoryjne:
1. Krew obwodowa-makrocytoza ( MCV > 100 fl ),
obniżona liczba erytrocytów i stężenie
hemoglobiny, obniżone stężenie kwasu
foliowego i wit. B 12, oraz zdolność wiązania
wit. B12
2. Szpik-megaloblastoza
3. W moczu wzmożone wydalanie kwasu
metylomalonowego (wit B12 ) i kwasu
formiminoglutaminowego( kwas foliowy )

Niedokrwistości
niedoborowe
Niedokrwistości megaloblastyczne
Leczenie:
Substytucja kwasu foliowego i / lub wit. B 12 w
dawkach zależnych od wieku i postaci
( niedokrwistość złośliwa, niedobory w układzie
nerwowym )

Anemia aplastyczna
Anemia aplastyczna

PODZIAŁ ANEMII APLASTYCZNEJ
PODZIAŁ ANEMII APLASTYCZNEJ
1. Nabyta niedokrwistość
1. Nabyta niedokrwistość
aplastyczna:
aplastyczna:
-
postać wtórna,
postać wtórna,
-
postać idiopatyczna,
postać idiopatyczna,
2. Postać wrodzona:
2. Postać wrodzona:
-
niedokrwistość Fanconiego,
niedokrwistość Fanconiego,
-
zespół Diamonda-Blackfana.
zespół Diamonda-Blackfana.

NABYTA NIEDOKRWISTOŚĆ
NABYTA NIEDOKRWISTOŚĆ
APLASTYCZNA
APLASTYCZNA
Nabyta niedokrwistość
Nabyta niedokrwistość
aplastyczna (SAA) jest
aplastyczna (SAA) jest
schorzeniem które objawia się
schorzeniem które objawia się
hipokomórkowością szpiku oraz
hipokomórkowością szpiku oraz
pan-cytopenią krwi obwodowej.
pan-cytopenią krwi obwodowej.
W Europie i USA występuje z
W Europie i USA występuje z
częstością 2.2 zachorowań/1 mln
częstością 2.2 zachorowań/1 mln
mieszkańców /rok.
mieszkańców /rok.

ETIOPATOGENEZA ANEMII
ETIOPATOGENEZA ANEMII
APLASTYCZNEJ (postać nabyta)
APLASTYCZNEJ (postać nabyta)
1. Uszkodzenie komórek macierzystych
1. Uszkodzenie komórek macierzystych
szpiku.
szpiku.
2. Uszkodzenie mikrośrodowiska
2. Uszkodzenie mikrośrodowiska
hemopoetycznego.
hemopoetycznego.
3. Zaburzenia kontroli hematopoezy:
3. Zaburzenia kontroli hematopoezy:
(blokada receptorów dla czynników
(blokada receptorów dla czynników
wzrostu, zahamowanie syntezy receptora,
wzrostu, zahamowanie syntezy receptora,
nadmiar inhibitorów).
nadmiar inhibitorów).
4. Zaburzenie metabolizmu (uszkodzenie
4. Zaburzenie metabolizmu (uszkodzenie
toksyczne).
toksyczne).
5. Uszkodzenie szpiku o podłożu
5. Uszkodzenie szpiku o podłożu
immunologicznym.
immunologicznym.

KRYTERIA ROZPOZNAWANIA ANEMII
KRYTERIA ROZPOZNAWANIA ANEMII
APLASTYCZNEJ ( POSTAĆ CIĘŻKA - SAA):
APLASTYCZNEJ ( POSTAĆ CIĘŻKA - SAA):
1. Ubogokomórkowy szpik kostny < 25%, oraz
1. Ubogokomórkowy szpik kostny < 25%, oraz
dwa z trzech poniższych kryteriów:
dwa z trzech poniższych kryteriów:
2. Liczba neutrofili < 500 / mm
2. Liczba neutrofili < 500 / mm
3
3
,
,
3. Liczba płytek krwi < 20 000 / mm
3. Liczba płytek krwi < 20 000 / mm
3
3
,
,
4. Odsetek retikulocytów ( z poprawką na
4. Odsetek retikulocytów ( z poprawką na
hematokryt ) < 1 %,
hematokryt ) < 1 %,
Postać bardzo ciężką ( VSAA ) rozpoznawano w
Postać bardzo ciężką ( VSAA ) rozpoznawano w
przypadku spełnienia dodatkowego kryterium:
przypadku spełnienia dodatkowego kryterium:
1. Liczba neutrofili < 200 / mm
1. Liczba neutrofili < 200 / mm
3
3
,
,
2. Obecna infekcja.
2. Obecna infekcja.

OBJAWY KLINICZNE CIĘŻKIEJ ANEMII
OBJAWY KLINICZNE CIĘŻKIEJ ANEMII
APLASTYCZNEJ, ZGŁASZANE PRZEZ
APLASTYCZNEJ, ZGŁASZANE PRZEZ
CHOREGO W MOMENCIE ROZPOZNANIA:
CHOREGO W MOMENCIE ROZPOZNANIA:
1.
1.
Krwawienie- 41%,
Krwawienie- 41%,
2.
2.
Niedokrwistość- 27%,
Niedokrwistość- 27%,
3.
3.
Krwawienie + niedokrwistość- 14%,
Krwawienie + niedokrwistość- 14%,
4.
4.
Krwawienie + infekcja- 6%,
Krwawienie + infekcja- 6%,
5.
5.
Infekcja- 5%,
Infekcja- 5%,
6.
6.
Rutynowe badanie morfologii-wykrycie
Rutynowe badanie morfologii-wykrycie
przypadkowe-8%.
przypadkowe-8%.

Diagnostyka różnicowa pancytopenii
Pancytopenie z ubogim szpikiem kostnym:
-Anemia aplastyczna (nabyta,
wrodzona),
-Zespół mielodysplastyczny- MDS,
-Ostra białaczka limfoblastyczna- ALL
(b.rzadko)
-Chłoniaki złośliwe.
Pancytopenia z bogatym szpikiem kostnym:
* Pierwotne
-Zespół mielodysplastyczny,
-Napadowa nocna hemoglobinuria,
-Białaczka włochatokomórkowa,
-Inne postacie białaczek.

Diagnostyka różnicowa pancytopenii-
c.d.
Pancytopenia z bogatym szpikiem
kostnym:
* Wtórne:
-SLE,
-Hipersplenizm,
-Ciężkie niedobory B12,
-Alkoholizm,
-Brucelloza
-Sarkoidoza,
-Gruźlica.

PRZYCZYNY NABYTYCH NIEDOKRWISTOŚCI
PRZYCZYNY NABYTYCH NIEDOKRWISTOŚCI
APLASTYCZNYCH
APLASTYCZNYCH
1. Czynniki fizyczne ( promieniowanie
1. Czynniki fizyczne ( promieniowanie
jonizujące).
jonizujące).
2. Czynniki chemiczne ( leki, trucizny).
2. Czynniki chemiczne ( leki, trucizny).
3. Wirusy ( parwowirusy, wirusy WZW, EBV,
3. Wirusy ( parwowirusy, wirusy WZW, EBV,
HIV).
HIV).
4. Bakterie ( prątki gruźlicy).
4. Bakterie ( prątki gruźlicy).
5.Choroby autoimmunologiczne.
5.Choroby autoimmunologiczne.
6. Niedokrwistości hemolityczne.
6. Niedokrwistości hemolityczne.
7. Nocna napadowa hemoglobinuria.
7. Nocna napadowa hemoglobinuria.
8. Choroby nowotworowe (Thymoma, ALL,
8. Choroby nowotworowe (Thymoma, ALL,
AML).
AML).
9.Ciąża.
9.Ciąża.

PRZYCZYNY NABYTYCH NIEDOKRWISTOŚCI APLASTYCZNYCH
PRZYCZYNY NABYTYCH NIEDOKRWISTOŚCI APLASTYCZNYCH
(Leki)
(Leki)
1.
1.
Leki powodujące uszkodzenie szpiku:
Leki powodujące uszkodzenie szpiku:
cytostatyki.
cytostatyki.
2. Leki prawdopodobnie związane z aplazją szpiku:
2. Leki prawdopodobnie związane z aplazją szpiku:
chloramfenikol,
chloramfenikol,
NLPZ:fenylbutazon, indometacyna, ibuprofen,
NLPZ:fenylbutazon, indometacyna, ibuprofen,
diclofenac, naproxen, piroxicam, aspiryna
diclofenac, naproxen, piroxicam, aspiryna
leki p/padaczowe: hydantoina,
leki p/padaczowe: hydantoina,
karbamazepina,
karbamazepina,
preparaty złota,
preparaty złota,
sulfonamidy,
sulfonamidy,
leki p/tarczycowe,
leki p/tarczycowe,
leki p/cukrzycowe i inne.
leki p/cukrzycowe i inne.

METODY LECZENIA ANEMII
METODY LECZENIA ANEMII
APLASTYCZNEJ:
APLASTYCZNEJ:
1. Allogeniczne przeszczepienie szpiku
1. Allogeniczne przeszczepienie szpiku
kostnego,
kostnego,
2. Leczenie immunosupresyjne z
2. Leczenie immunosupresyjne z
równoczesnym wykorzystaniem
równoczesnym wykorzystaniem
czynników wzrostowych
czynników wzrostowych
( protokół wg Bacigalupo),
( protokół wg Bacigalupo),

PROTOKÓŁ LECZENIA NIEDOKRWIS-
PROTOKÓŁ LECZENIA NIEDOKRWIS-
TOŚCI APLASTYCZNEJ WG
TOŚCI APLASTYCZNEJ WG
BACIGALUPO
BACIGALUPO
1. ALG 15
1. ALG 15
g/kg/dobę dni 1-5
g/kg/dobę dni 1-5
2. Metyloprednizolon 2 mg/kg/dobę
2. Metyloprednizolon 2 mg/kg/dobę
dni 1-5
dni 1-5
3. G-CSF 5
3. G-CSF 5
g/kg/dobę dni 1-90
g/kg/dobę dni 1-90
4. Cyklosporyna A 5 mg/kg/dobę-
4. Cyklosporyna A 5 mg/kg/dobę-
pod kontrola stężenia leku- 2 lata
pod kontrola stężenia leku- 2 lata
PRZYCZYNY (PRAWDOPODOBNE) WYSTAPIENIA
PRZYCZYNY (PRAWDOPODOBNE) WYSTAPIENIA
ANEMII APLASTYCZNEJ WŚRÓD PACJENTÓW KLINIKI
ANEMII APLASTYCZNEJ WŚRÓD PACJENTÓW KLINIKI
1. Przyczyna nieznana
1. Przyczyna nieznana
-
-
62%,
62%,
2. Wirusowe zapalenie wątroby typu B -
2. Wirusowe zapalenie wątroby typu B -
15%,
15%,
3. Zapalenie wątroby o nieznanej przyczynie
3. Zapalenie wątroby o nieznanej przyczynie
(non A,
(non A,
non B, non C) -
non B, non C) -
12 %,
12 %,
4. Zapalenie wątroby autoimmunol. -
4. Zapalenie wątroby autoimmunol. -
4 %,
4 %,
5. Ziarnica złośliwa
5. Ziarnica złośliwa
-
-
4%,
4%,
6. Zespół mnogich wad, długotrwałe leczenie
6. Zespół mnogich wad, długotrwałe leczenie
antybiotykami
antybiotykami
-
-
4 %.
4 %.
0
20
40
60
80
100
0
20
40
60
80
100
120
miesiące
p
rz
e
ży
ci
e
Dzieci leczone protokołem Bacigalupo
Grupa historyczna
0
20
40
60
80
100
0
20
40
60
80
100
120
miesiące
p
rz
e
ży
ci
e
Dzieci leczone protokołem Bacigalupo
Grupa historyczna
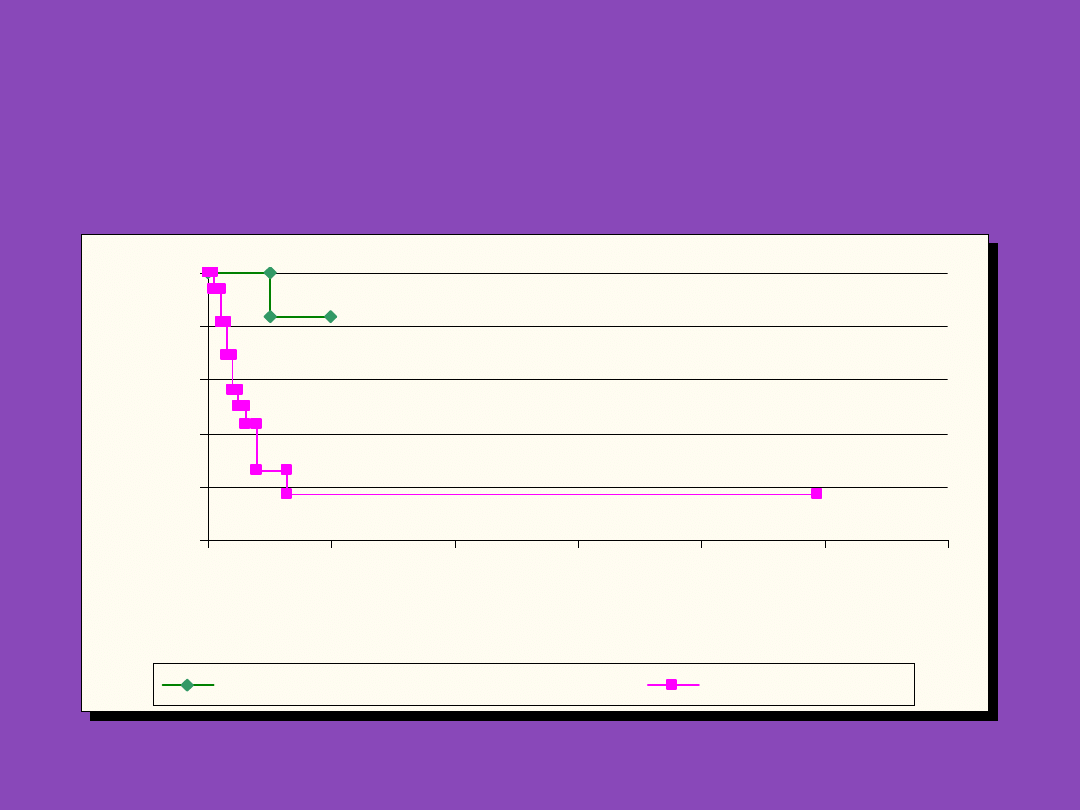
KRZYWA PRZEŻYCIA DZIECI LECZONYCH Z
KRZYWA PRZEŻYCIA DZIECI LECZONYCH Z
POWODU ANEMII APLASTYCZNEJ (GRUPA
POWODU ANEMII APLASTYCZNEJ (GRUPA
LECZONA PROTOKOŁEM BACIGALUPO + GRUPA
LECZONA PROTOKOŁEM BACIGALUPO + GRUPA
HISTORYCZNA)
HISTORYCZNA)

1. Podstawową metodą leczenia
nabytej anemii aplastycznej jest
allogeniczne przeszczepienie szpiku
kostnego.
2. Alternatywą dla pacjentów nie
posiadających zgodnego dawcy
szpiku jest protokół leczenia
immunosupresyjnego z
wykorzystaniem rekombinowanych
czynników wzrostu, wg Bacigalupo.

NIEDOKRWISTOŚĆ FANCONIEGO
NIEDOKRWISTOŚĆ FANCONIEGO
1. Dziedziczenie autosomalne.
1. Dziedziczenie autosomalne.
2. Pierwsze objawy pomiędzy 4 a 12 r.ż.
2. Pierwsze objawy pomiędzy 4 a 12 r.ż.
3. Niedokrwistość+leukopenia lub
3. Niedokrwistość+leukopenia lub
niedokrwistość +trombocytopenia.
niedokrwistość +trombocytopenia.
4. Łamliwość chromosomów, wzrost
4. Łamliwość chromosomów, wzrost
hemoglobiny płodowej, ubogokomórkowy
hemoglobiny płodowej, ubogokomórkowy
szpik kostny.
szpik kostny.
5. Wady: brązowe przebarwienia skóry,wady
5. Wady: brązowe przebarwienia skóry,wady
kośćca, mikrocefalia, małoocze, wady uszu,
kośćca, mikrocefalia, małoocze, wady uszu,
głuchota, upośledzenie umysłowe, wady
głuchota, upośledzenie umysłowe, wady
nerek i serca.
nerek i serca.
6. Leczenie: sterydoterapia/ przeszczep
6. Leczenie: sterydoterapia/ przeszczep
szpiku kostnego
szpiku kostnego

ZESPÓŁ DIAMONDA-BLAKFANA
ZESPÓŁ DIAMONDA-BLAKFANA
1. 80%- występowanie sporadyczne (nowa
1. 80%- występowanie sporadyczne (nowa
mutacja), 20% występowanie rodzinne.
mutacja), 20% występowanie rodzinne.
2. Częstość 5-7 przypadków/1 mln.
2. Częstość 5-7 przypadków/1 mln.
2. Pierwsze objawy przed 12 m.ż.
2. Pierwsze objawy przed 12 m.ż.
3. Niedokrwistość normocytarna+
3. Niedokrwistość normocytarna+
retikulocytopenia+ brak układu
retikulocytopenia+ brak układu
erytroblastycznego w szpiku kostnym.
erytroblastycznego w szpiku kostnym.
4. Objawy dodatkowe: zmiany dysmorficzne
4. Objawy dodatkowe: zmiany dysmorficzne
twarzy, zaburzenia wzrostu, płetwistosta
twarzy, zaburzenia wzrostu, płetwistosta
szyja.
szyja.
6. Leczenie: sterydoterapia/ przeszczep
6. Leczenie: sterydoterapia/ przeszczep
szpiku kostnego
szpiku kostnego
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
Wyszukiwarka
Podobne podstrony:
anemia aplastyczna
anemia niedoborowa
ANEMIA NIEDOBÓR ŻELAZA
(33) Leki stosowane w niedokrwistościach megaloblastycznych oraz aplastycznych
LECZENIE STANÓW NAGLĄCYCH W DIABETOLOGII WYNIKAJĄCYCH Z NIEDOBORU INSULINY
Niedokrwistości niedoborowe 3
Niedokrwistości niedoborowe
Kurs anemia2012
Niedobory odpornosci wersja dluzsza
Sposób dokumentowania niedoborów zawinionych, Gazeta Podatkowa
ANEMIA I ASTMA
Imm Cw 3 Wt rne niedobory odpornosci
00 Niedobory odpornoscioweid 1 Nieznany (2)
niedobor wody u ogorka
anemia 2015
03 0000 014 02 Leczenie pierwotnych niedoborow odpornosci u dzieci immunoglobulinami
27 objawów niedoboru witamin i minerałów
więcej podobnych podstron