
PRZEWLEKŁE
NIEDOKRWIENIE
KOŃCZYN DOLNYCH
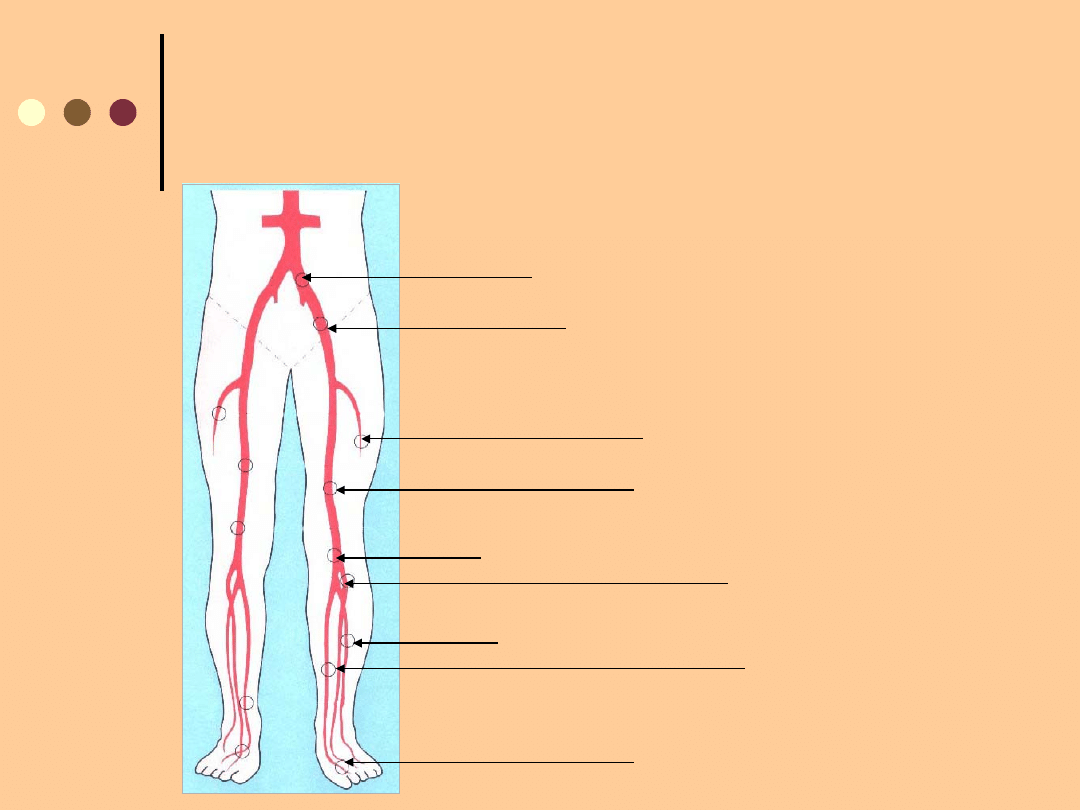
ANATOMIA UKŁADU TĘTNICZEGO
KOŃCZYN DOLNYCH
Arteria iliaca
communis
Arteria iliaca externa
Arteria profunda
Arteria femoralis
Arteria poplitea
Arteria tibialis
anterior
Arteria fibularis
Arteria tibialis
posterior
Arteria dorsalis pedis
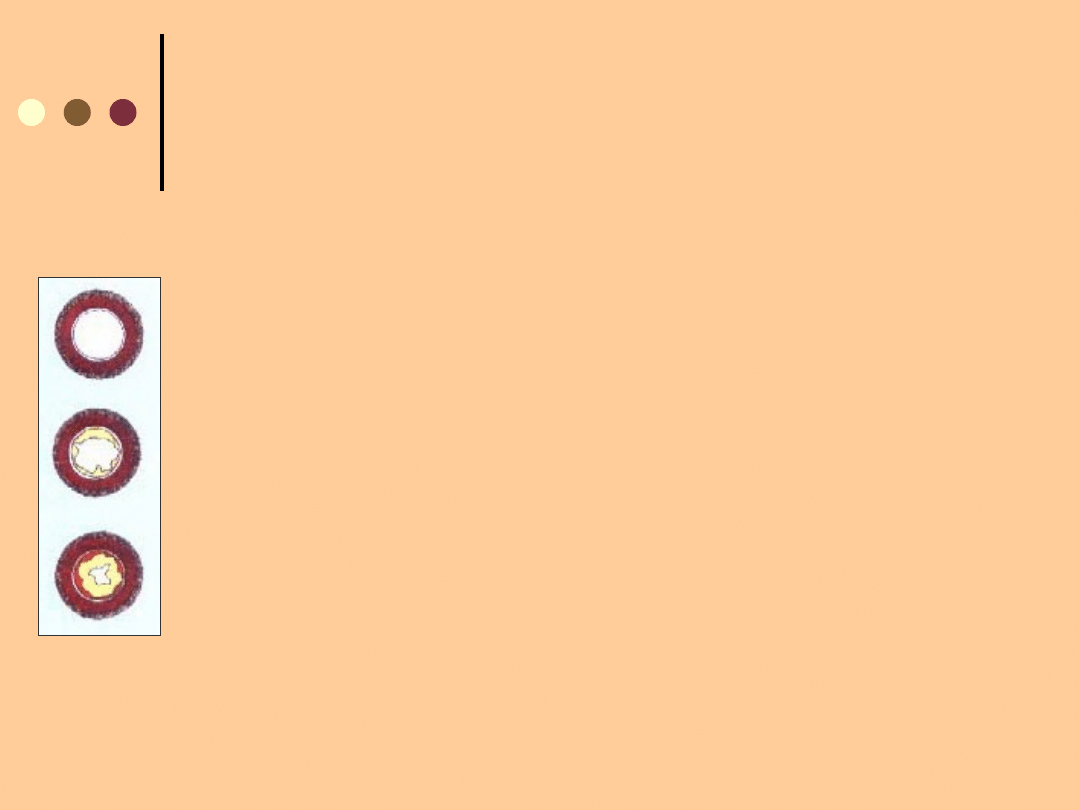
PRZYCZYNY PRZEWLEKŁEJ NIEDROZNOŚCI
TĘTNIC KOŃCZYN DOLNYCH
MIAŻDŻYCA 98%
CHOROBA BURGERA 1,3%
PRZEBYTE OSTR NIEDOKRWIENIE KD 0,6%
PRZEROST WŁOKNISTO-MIĘŚNIOWY
I ZESPOŁY UCISKOWE 0,1%
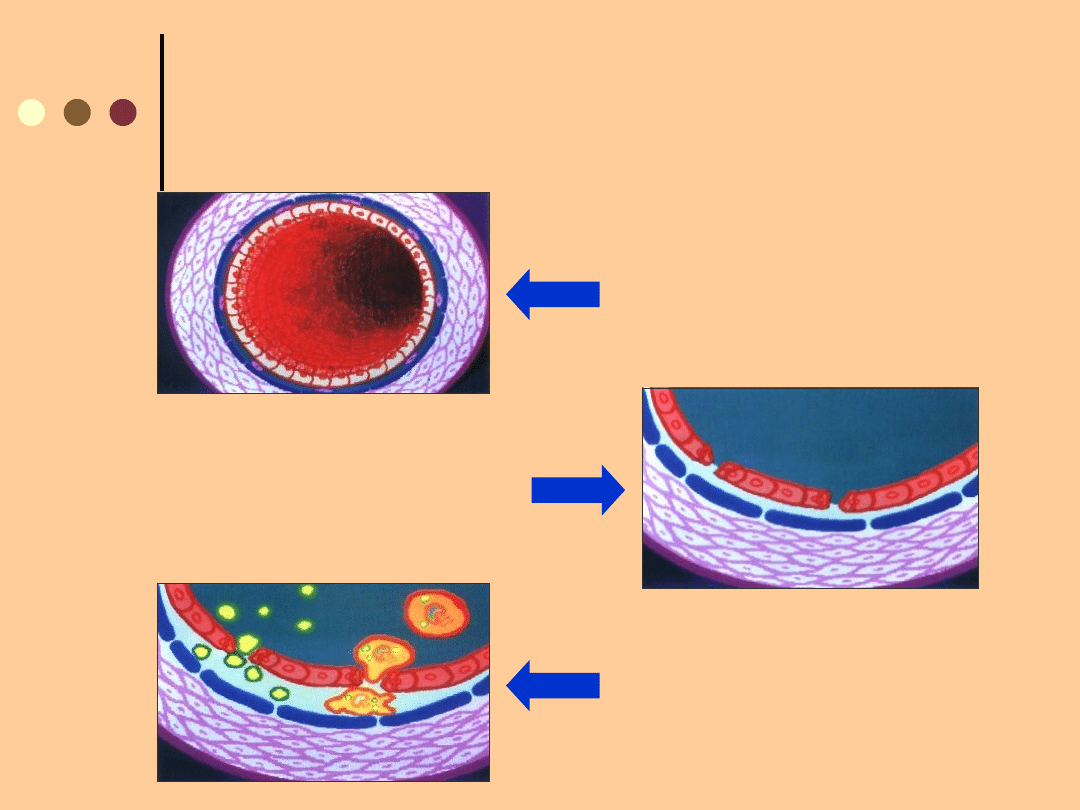
MIAŻDŻYCA JAKO NAJCZĘSTSZA PRZYCZYNA
PRZEWLEKŁEGO NIEDOKRWIENIA KOŃCZYN
DOLNYCH
Naczynie
zdrowe
Gromadzenie się
lipidów w makrofagach,
tworzenie komórek
piankowatych
Uszkodzenie śródbłonka i
przenikanie lipoprotein i
monocytów przez miejsce
uszkodzenia
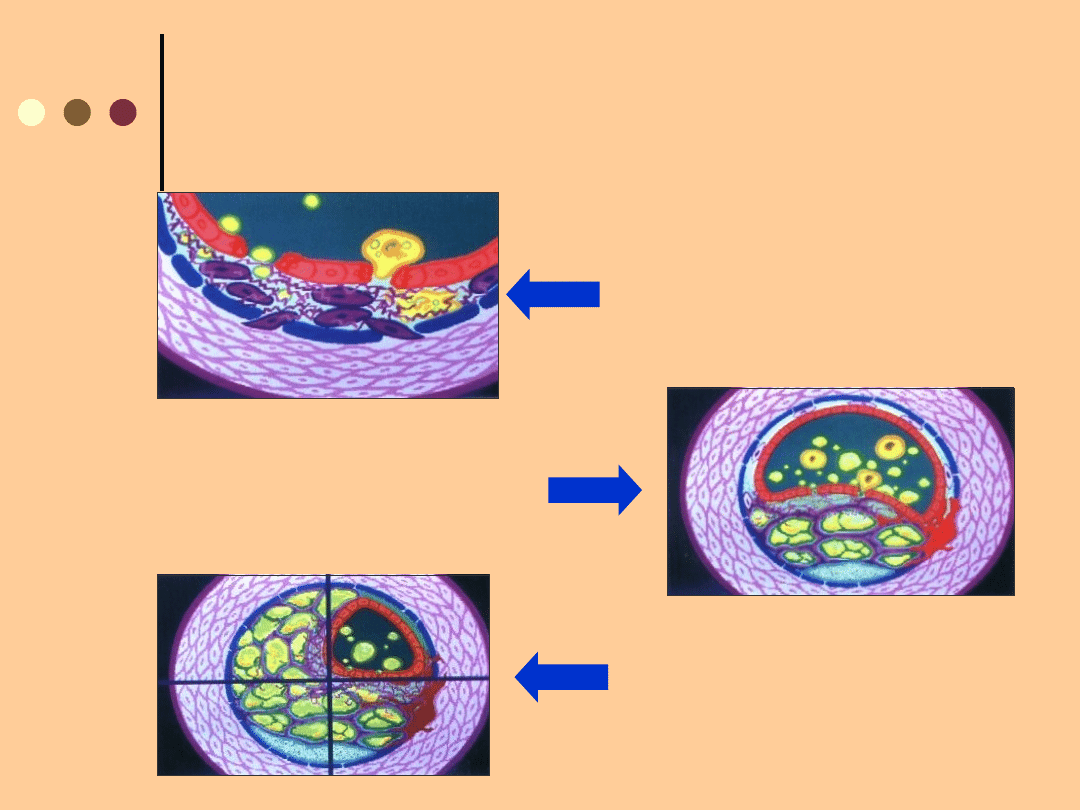
MIAŻDŻYCA JAKO NAJCZĘSTSZA PRZYCZYNA
PRZEWLEKŁEGO NIEDOKRWIENIA KOŃCZYN
DOLNYCH
Dalsze przenikanie
lipoprotein i proliferacja
komórek mięśni gładkich
Tworzenie się
płytki
miażdżycowej
Zmiany prowadzące do
całkowitego zamknięcia
światła naczynia w
procesie trombogenezy

CZYNNIKI RYZYKA ZACHOROWANIA NA
STWARDNIENIE TĘTNIC KOŃCZYN DOLNYCH
Wiek chorych – wzrost zachorowalności
wraz z wiekiem
Płeć męska
Cukrzyca 2-4 razy częściej
Palenie tytoniu
Nadciśnienie tętnicze
Hiperlipidemia - 2 razy częściej u chorych z
poziomem cholesterolu powyżej 270 mg/dl
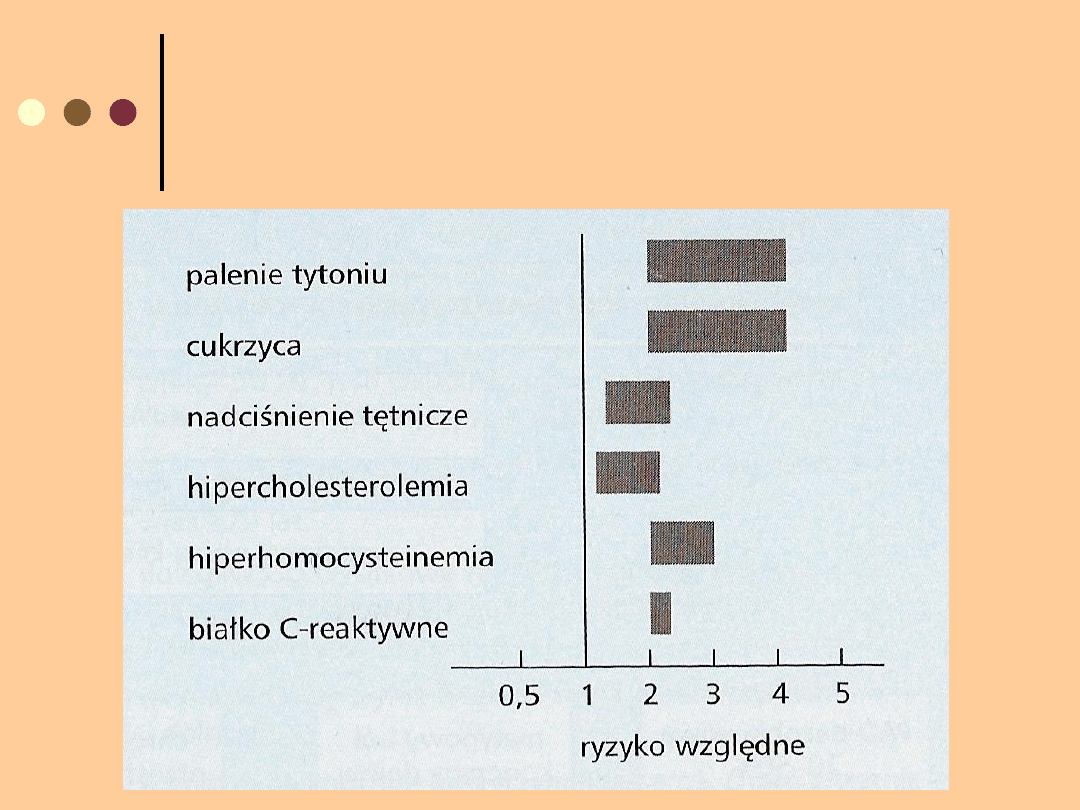
Ryzyko rozwoju PAD
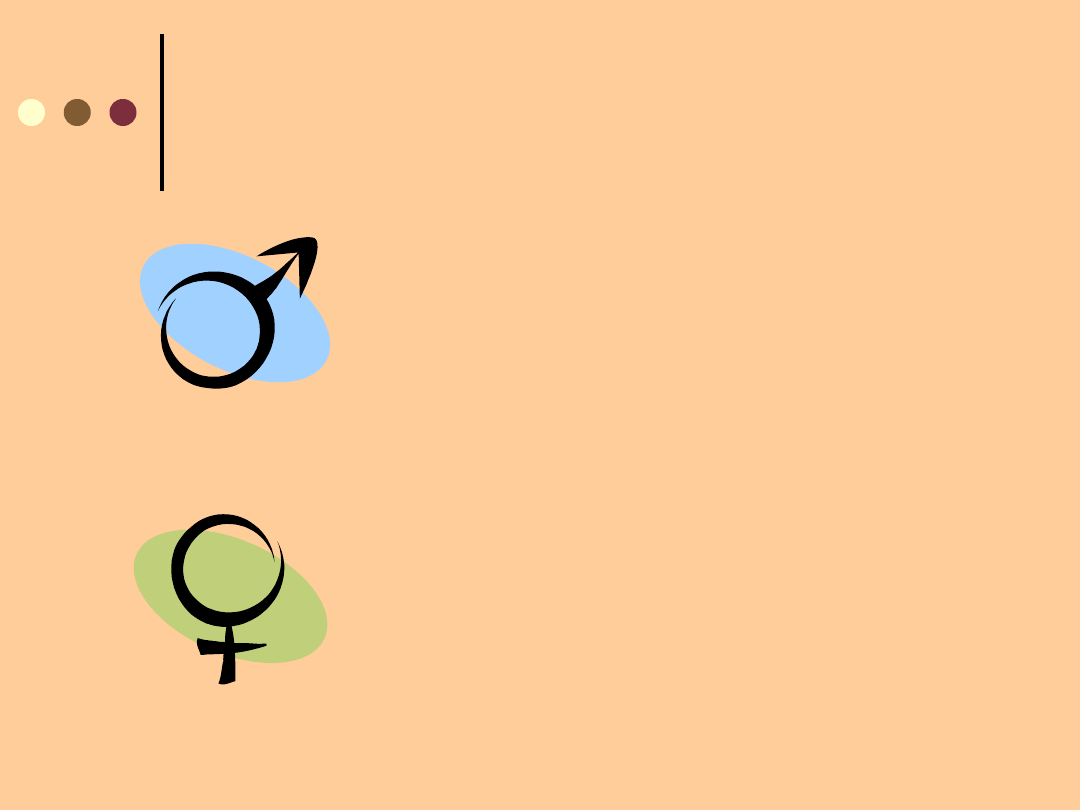
CZĘSTOŚĆ ZACHOROWAŃ
Mężczyźni
chorują
4 razy częściej
niż kobiety

CHOROBY WSPÓŁISTNIEJĄCE
Z NIEDOKRWIENIEM KOŃCZYN
Nadciśnienie tętnicze 40%
Choroba wieńcowa 25%
Miażdżyca tętnic
zaopatrujących mózg 10-15%

PODZIAŁ NIEDOKRWIENIA ZE WZGLĘDU
NA UMIEJSCOWIENIE
1.
Niedrożność końcowego odcinka
aorty brzusznej i/lub tętnic
biodrowych
2.
Niedrożność tętnicy udowej i
podkolanowej
3.
Niedrożność obwodowa
4.
Niedrożność wielopoziomowa

OCENA STOPNIA NIEDOKRWIENIA KOŃCZYN
wg SKALI FONTAINE`A
I.
Przebieg bezobjawowy lub
skąpoobjawowy
•
mrowienie
•
drętwienie
•
ziębnięcie kończyn
II.
Bóle wysiłkowe przejawiające się
chromaniem przestankowym
a.
bóle po przejściu dystansu powyżej 200
metrów
b.
bóle po przejściu dystansu do 200 metrów

OCENA STOPNIA NIEDOKRWIENIA KOŃCZYN
wg SKALI FONTAINE`A
III.
Bóle spoczynkowe (bóle bez wysiłku
często w nocy)
IV.
Zmiany martwicze kończyn (wyraz
krańcowego niedokrwienia)

Skala Rutherforda
0 - bez objawów
1 - chromanie łagodne
2- chromie umiarkowane
3 - chromanie ciężkie
4 - spoczynkowy ból niedokr.
5 - niewielki ubytek tkanki
6- owrzodzenia lub martwica

NIEDROŻNOŚĆ AORTALNO-BIODROWA
ZESPÓŁ LERICHE’A
10-30%
Łatwe męczenie się kończyn podczas
chodzenia tzw. wysokie chromanie
przestankowe (odczuwane w obrębie
pośladków i ud)
Niewyczuwalne tętno na tętnicach udowych
Zblednięcie kończyn dolnych
Zaburzenia sfery seksualnej m.in.
niemożność utrzymania wzwodu prącia
Zaniki mięśni obu kończyn dolnych

NIEDROŻNOŚĆ TĘTNICY UDOWEJ
I PODKOLANOWEJ
60-70%
Zmiany rozpoczynają się w kanale
przywodzicieli
Stopniowo pojawiają się cechy
charakterystyczne dla niedokrwienia
Przebieg często etapowy
Dystans chromania 300-500m
Zamknięcie tętnicy głębokiej uda powoduje
bóle spoczynkowe i zmiany troficzne
Tętno wyczuwalne tylko w okolicy pachwiny

NIEDROŻNOŚĆ OBWODOWA
10%
Występuje najczęściej u ludzi
młodych
Charakteryzuje się uczuciem zimna,
mrowienia i bólem stopy
Tętno jest wyczuwalne na tętnicy
udowej i podkolanowej
Często współistnieje z cukrzycą,
prowadzi do tzw. stopy cukrzycowej

NIEDROŻNOŚĆ WIELOPOZIOMOWA
10-20%
Stwierdza się zmiany w różnych
odcinkach tętnic
Jest wyrazem daleko posuniętych
zmian niedokrwiennych
Prowadzi do zmian martwiczych
kończyny

BADANIE PODMIOTOWE
chromanie przestankowe
ziębniecie
drętwienie
bóle spoczynkowe

BADANIE PRZEDMIOTOWE
Oglądanie
zabarwienie skóry
owrzodzenie
Badanie tętna
na tętnicy udowej
na tętnicy podkolanowej
na tętnicy piszczelowej tylnej
na tętnicy piszczelowej przedniej

Różnicowanie
Uciśnięcie korzeni nerwowych
Zespół ciasnoty kanału kręgowego
Zapalenie stawów
Torbiel Bakera
Choroby żył z chromaniem żylnym
Zespól ciasnoty przedziałów
powięziowych

ZAPOBIEGANIE
Zakaz palenia tytoniu
Leczenie nadciśnienia tętniczego, cukrzycy
Stosowanie diety ubogocholesterolowej
Walka z nadwagą
Codzienne spacery do 5 km
Unikanie otarć i skaleczeń
Walka z grzybicą i stanami zapalnymi

LECZENIE ZACHOWAWCZE
GŁÓWNIE GRUPA I i IIa wg FONTAINE`A
Leki przeciwpłytkowe
(kwas acetylosalicylowy, ticlopidyna,
clopidogrel)
Cilostazol 2 x 100mg
Pentoxyfilny - rekomendacja FAD
Buflomedil - rekomendacja FAD
Prostaglandyny
Dextran
Leki przeciwbólowe okresowo

DZIAŁANIE BUFLOMEDILU
działanie
wazodilatacyj
ne
wzrost przepływu
obocznego
zwiększenie
przepływu w
dużych naczyniach
działanie
α-
adrenolityczne
ROZKURCZA KOMÓRKI MIĘŚNIOWE ZWIERACZY
PRZEDWŁOŚNICZKOWYCH.
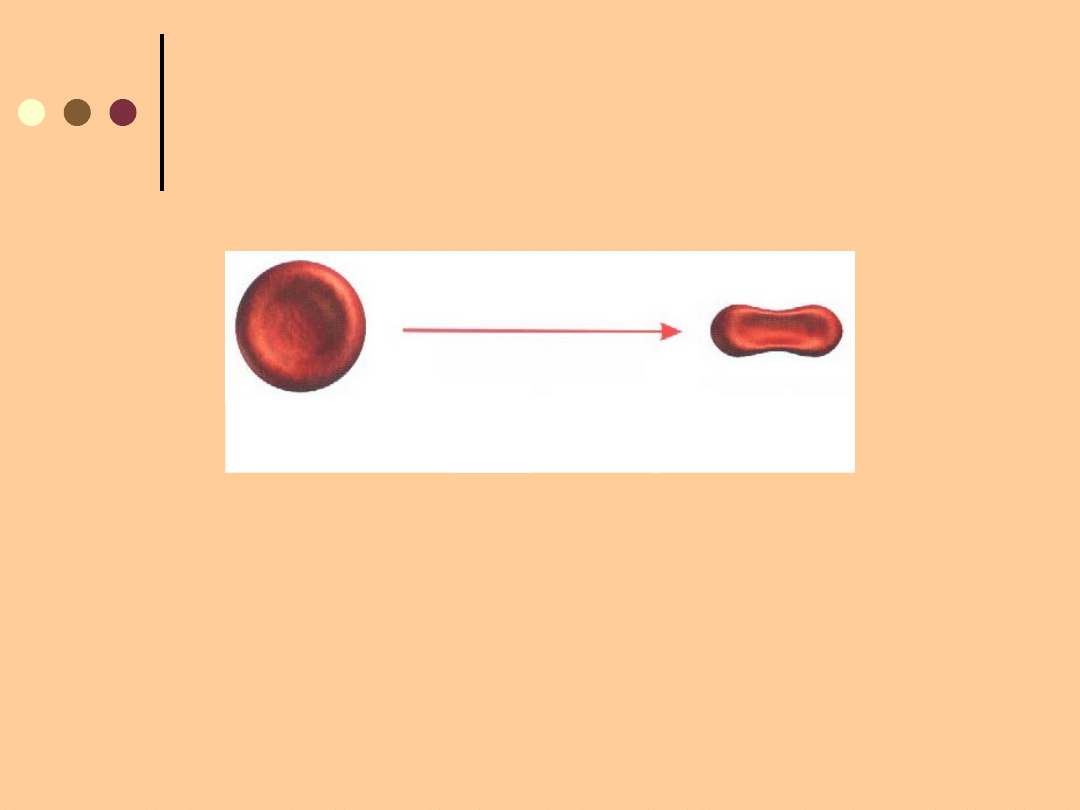
DZIAŁANIE PENTOXYFILINY 3 x 400mg
PENTOXYFILINA
SZTYWNY
ERYTROCYT
ELASTYCZNY
ERYTROCYT
EWRETEEY
KKJKJ
W rezultacie powoduje wzrost utlenowania
tkanek, wzrost plastyczności erytrocytów,
efekt przeciwzakrzepowy, fibrynolityczny,
działa przeciwagregacyjnie oraz obniża
lepkość krwi.

LECZENIE OPERACYJNE
Operacje naprawcze tętnic są wskazane
w stopniu IIb (z dystansem chromania
przestankowego poniżej 200 metrów),
III i IV wg Fontaine`a.
Kwalifikacja powinna uwzględniać wiele
czynników takich jak:
wiek
,
stan ogólny
,
choroby współistniejące
,
tryb życia
oraz
charakter wykonywanej pracy
.
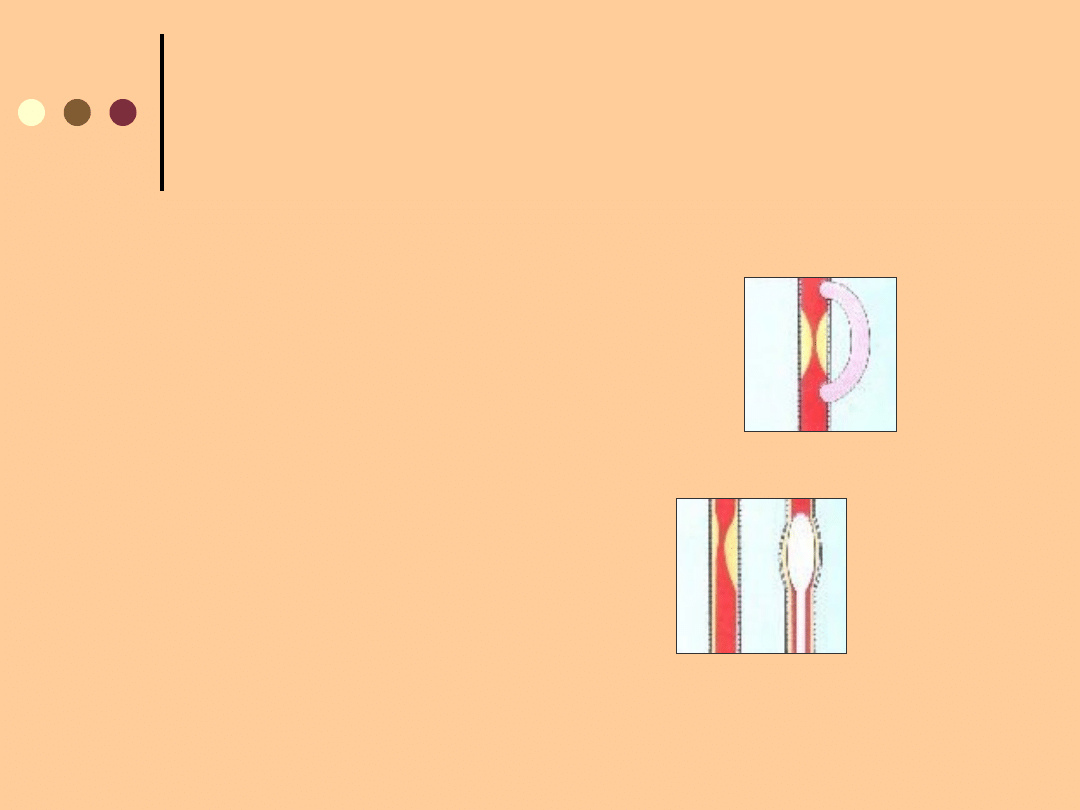
ZABIEGI OPERACYJNE
- pomostowanie lub
przeszczepy
- przezskórna plastyka

LECZENIE OPERACYJNE
NIEDROŻNOŚCI AORTALNO-UDOWEJ
Najczęściej
wszczepianie
poliestrowej protezy w
kształcie litery ”Y”.
Ponad 80% takich
przeszczepów jest
drożnych po upływie 5
lat, a ponad 20% po
upływie 20 lat.

LECZENIE OPERACYJNE
NIEDROŻNOŚCI USYTUOWANYCH PONIŻEJ
WIĘZADŁA PACHWINOWEGO – BLOK UDOWY
Polega na wszczepieniu
pomostów omijających
zwężony odcinek
tętnicy.
Wykorzystuje się do
tego celu protezy z
tworzyw sztucznych,
jak i protezy naturalne
z własnej żyły
odpiszczelowej.

LECZENIE OPERACYJNE
NIEDROŻNOŚCI USYTUOWANYCH PONIŻEJ
WIĘZADŁA PACHWINOWEGO – BLOK UDOWY
70-80% przeszczepów z
wykorzystaniem własnej żyły
odpiszczelowej pozostaje
drożnych po 5 latach.
Przy wykorzystaniu
przeszczepów z materiałów
sztucznych po 5 latach tylko
40% z nich zachowuje
drożność.

LECZENIE OPERACYJNE
NIEDROŻNOŚCI TĘTNIC KOŃCZYN
ANGIOPLASTYKI
łaty
stenty
SYMPATEKTOMIE LĘDŹWIOWE
AMPUTACJE
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
Percepcja bólu u chorych z przewlekłym niedokrwieniem kończyn dolnych
Przewlekłe niedokrwienie kończyn dolnych 4
Chirurgia naczyniowa W2 16 12 2014 Przewlekłe niedokrwienie kończyn dolnych
Przewlekłe niedokrwienie kończyn dolnych
Postępowanie w przewlekłym niedokrwieniu kończyn dolnych
ostre niedokrwienie konczyn dolnych
Chirurgia naczyniowa W2 16 12 2014 Ostre niedokrwienie kończyn dolnych
NIEDOKRWIENIE KOŃCZYN DOLNYCH
NIEDOKRWIENIE KOŃCZYN DOLNYCH
Fizjoterapia w chorobach przebiegających z niedokrwieniem kończyn dolnych
więcej podobnych podstron