
PODSTAWY POŁOŻNICTWA I
GINEKOLOGII
CIĄŻA PRAWIDŁOWA
Klinika Szybkiej Diagnostyki i Terapii
Ginekologicznej
Kierownik Kliniki: Prof.dr hab.n.med. Sławomir Jędrzejczyk
CIĄŻA O PRZEBIEGU
PRAWIDŁOWYM
1. Rozpoznanie ciąży i ustalenie terminu
porodu.
2. Zapłodnienie
3. Płód i łożysko
4. Zmiany ustrojowe w przebiegu ciąży

1.Rozpoznanie ciąży i ustalenie
terminu porodu
Wczesną ciążę rozpoznaje się
po stwierdzeniu tzw. objawów
ciąży. Kobiety zgłaszają się
najczęściej do specjalisty z
powodu wystąpienia
prawdopodobnych objawów
ciąży.

1.Rozpoznanie ciąży i ustalenie
terminu porodu
Kliniczne objawy ciąży:
A. Domyślne objawy ciąży
1. nudności, skłonność do wymiotów
2 .wymioty poranne
3. zmiany łaknienia
4. częste oddawanie moczu ( we wczesnej
ciąży )
5. zawroty głowy, omdlenia, zmęczenie,
senność
6. zaparcia
7. u kobiet palących niechęć do palenia

Nudności i wymioty
Są prawdopodobnie związane z pobudzeniem
układu autonomicznego. Występują z różnym
nasileniem u 50% kobiet we wczesnym okresie ciąży.
Często pojawiają się w godzinach porannych, ale
mogą trwać przez cały dzień. Poranne nudności i
wymioty występują od 6-8 tyg.ciąży i zwykle mijają
po 12-14 tygodniach.
Zmiana łaknienia
Bardzo często występuje brak łaknienia lub
nadmierne łaknienie, niechęć do pewnych potraw lub
zapachów
Częste oddawanie moczu
Częste oddawanie moczu jest spowodowane
przekrwieniem całego układu moczowego,
działaniem estrogenów i progesteronu na pęcherz
moczowy oraz stopniowym powiększaniem się trzonu
macicy i jego uciskiem na pęcherz moczowy.

Zawroty głowy , omdlenia, zmęczenie, senność
Zwykle ustępują w II trymestrze ciąży.
Zaparcia
Zaparcia pojawiają się we wczesnym okresie
ciąży i trwają zazwyczaj przez cały jej okres.
Przyczyną jest działanie progesteronu, który
powoduje zwiotczenie mięśni gładkich.

B. Prawdopodobne objawy ciąży
1. zatrzymanie miesiączki
2. powiększenie macicy
3. rozpulchnienie macicy
4. powiększenie sutków ( wyczuwalne napięcie
i elastyczność sutków )
5. zasinienie pochwy i przedsionka pochwy
6. rozstępy ciążowe
7. pigmentacja linii białej ( linia brązowa ) i
otoczek brodawki sutka.

Zatrzymanie miesiączki
Ciąża jest najczęstszą przyczyną wtórnego braku
miesiączki. Gonadotropina kosmówkowa
wytwarzana przez blastocystę podtrzymuje
czynność ciałka żółtego, zwiększa się wytwarzanie
estrogenów i progesteronu. Drogą ujemnego
sprzężenia zwrotnego zahamowana jest czynność
wydzielnicza podwzgórza i przysadki, co hamuje
krwawienie miesiączkowe.
Inne przyczyny wtórnego braku miesiączki:
- zaburzenia owulacji
- choroby przewlekle
- stosowanie doustnych środków
antykoncepcyjnych
- przedwczesne zahamowanie czynności jajników

Powiększenie i rozpulchnienie macicy
Zmiany w szyjce macicy:
-
zasinienie-jest spowodowane jej
przekrwieniem
-
rozpulchnienie-może pojawić się już około
4.tyg.ciąży
Zmiany w dolnym odcinku macicy:
-
pojawienie się silnie rozpulchnionego
miejsca w linii pośrodkowej około 6 tyg.ciąży
-
rozpulchnienie całej okolicy cieśni-około 6
tyg.ciąży
-
łatwość zgięcia całej macicy na granicy
trzonu i szyjki-około 6-8 tyg.ciąży

Powiększenie i rozpulchnienie macicy
Zmiany w trzonie macicy:
-
nieregularne rozpulchnienie dna macicy
ponad miejscem zagnieżdżenia zarodka –
około 4-5 tyg.ciąży
-
powiększenie i rozpulchnienie jednego z
rogów macicy-jest uzależnione
zagnieżdżeniem zarodka i rozwojem
trofoblastu
-
powiększenie i rozpulchnienie całego trzonu
macicy – około 10 tyg.ciąży macica jest
kulista o ciastowatej konsystencji.
-
Jest 2-krotnie większa od macicy
nieciężarnej.

Powiększenie sutków
Zmiany w gruczołach sutkowych pojawiają się
około 6-8 tyg.ciąży i są spowodowane
podwyższonym stężeniem hormonów
steroidowych i prolaktyny. Zmiany te obejmują:
- powiększenie, wzmożenie napięcia i obrzmienie
gruczołów
- poszerzenie siatki żylnych naczyń podskórnych
- przebarwienie brodawek i obwódek
piersiowych, pojawienie się gruczołów łojowych
- wydzielanie pod wpływem ucisku płynu –
wyraźnie od 12 tyg.ciąży

Zasinienie pochwy
Zasinienie pochwy i przedsionka pochwy jest
wyrazem przekrwienia i działania progesteronu.
Rozstępy ciążowe
Czerwone i czerwonosine rozstępy ciążowe są
najwyraźniejsze na brzuchu, na bocznych
powierzchniach pośladków i na zewnętrznych
powierzchniach ud. Są one jednym z objawów
postępującej rozciągliwości powłok, która jest
uwarunkowana hormonalnie.

C. Pewne objawy ciąży
1. Wysłuchiwanie tętna płodu
2. Wysłuchiwanie, wyczuwanie i
oglądanie
ruchów płodu
3. Wyczuwanie części płodu

Wysłuchanie tętna płodu
Wysłuchanie czynności serca płodu za pomocą
stetoskopu jest możliwe u szczupłej kobiety około
17. – 19. tyg.ciąży.
Ruchy płodu
Wyczucie ruchów płodu przez badającego jest
możliwe w
III trymestrze ciąży.
W badaniu USG zarodek zaczyna być widoczny 5
tygodni po pierwszym dniu ostatniej miesiączki.
Przed uwidocznieniem zarodka w obrazie USG
można dostrzec i zmierzyć pęcherzyk płodowy. Jest
on już widoczny kilka dni po implantacji.
Wyczuwanie części płodu
Wchodzi w zakres badania położniczego
zewnętrznego za pomocą chwytów Leopolda.

Ustalenie terminu porodu
Wiarygodna ocena wieku ciążowego ma
istotne znaczenie dla właściwego
przebiegu opieki nad kobietą w ciąży,
zwłaszcza w ciąży powikłanej i umożliwia
prawidłową ocenę zagrożenia porodem
przedwczesnym, zmniejsza ryzyko
nieuzasadnionej indukcji porodu i ryzyko
błędnego rozpoznania hipotrofii płodu.

Ustalenie terminu porodu
Prawidłowy
czas trwania ciąży wynosi:
280 dni
= 40 tygodni = 10 miesięcy
księżycowych ( miesiące po 28 dni ),
licząc od pierwszego dnia ostatniej
miesiączki
w 28-dniowym cyklu,
lub
266 dni
= 38 tygodni = 9,5 miesiąca
księżycowego licząc od ostatniej
owulacji.

Ustalając termin porodu dla celów
klinicznych można wyjść od:
1. Pierwszego dnia ostatniej miesiączki
2. Dnia poczęcia
3.
Dnia skoku podstawowej
temperatury
ciała
Mniejsze znaczenie mają:
4. Stwierdzenie dodatniego testu
ciążowego
5.
Data wystąpienia pierwszych ruchów
płodu
6. Wysokość dna macicy

Najczęściej używaną metodą wyznaczania
terminu porodu jest
reguła Naegelego,
obowiązująca w przypadku 28-dniowych
cykli.
REGUŁA NAEGELEGO
Prawidłowy termin porodu wylicza się
przez odjęcie 3 miesięcy od terminu
ostatniej miesiączki i dodanie 7 dni i
roku.
Schemat wyliczenia:
1.dzień ostatniej miesiączki – 3 miesiące + 7
dni + 1rok = termin porodu
Przykład:
12.10.2008 – 3 miesiące + 7 dni + rok =
19.07.2009

Jeśli cykl jest dłuższy lub krótszy
niż 28 dni, to różnicę tę uwzględnia
się w schemacie wyliczenia:
1.dzień ostatniej miesiączki – 3
miesiące + 7 dni +/- x dni + rok =
termin porodu
x dni - oznacza różnicę między
cyklami 28-dniowymi

Znając termin poczęcia i wiedząc że ciąża
trwa 266 dni post conceptionem należy od
podanej daty koncepcji odjąć 3 miesiące i 7
dni oraz dodać rok, a uzyska się termin
porodu.
Schemat:
Data poczęcia – 3 miesiące – 7 dni + rok =
termin porodu
Przykład:
12.10.2008 – 3 miesiące – 7 dni + rok =
05.07.2009

W przypadku pacjentek nieregularnie
miesiączkujących, które nie są w stanie określić
terminu ostatniej miesiączki lub terminu
poczęcia pomocne może okazać się badanie
ultrasonograficzne.

Badanie ultrasonograficzne
Najbardziej wiarygodnym pomiarem wieku
ciążowego jest pomiar
CRL
(odległość
ciemieniowo – siedzeniowa) przed 10. tygodniem
ciąży.
Inne parametry stosowane w ocenie wieku to
pomiar
BPD
(odległości dwuciemieniowej)
między 8. a 22. tygodniem ciąży lub w drugiej
połowie ciąży pomiar
FL
(długości kości udowej)
oraz
TCD
(poprzecznego wymiaru móżdżku).

Ustalanie terminu wg. podstawowej
temp. ciała
W przypadku cyklu 28-dniowego skok
temperatury o 0,5 st.C następuje 13.-14. dnia
cyklu, około 1 dnia po owulacji. Krótko przed
miesiączką podstawowa temperatura ciała
ponownie się zmniejsza. Jeśli rozpoczyna się
ciąża, to przedłuża się faza ciałka żółtego,
przy czym podstawowa temperatura ciała jest
co najmniej taka sama, najczęściej jednak
zwiększa się o dalsze 0,1 – 0,2 st. C.
Do wyliczenia terminu porodu przyjmuje się
zatem dzień skoku temperatury jako dzień
poczęcia.

Testy ciążowe
Immunologiczne testy ciążowe w
moczu są dodatnie 7.-14. dnia po
spodziewanej miesiączce, tzn. mniej
więcej w 6. tyg.ciąży. Podczas
zbierania wywiadu można upewnić
się za ich pomocą co do terminu
porodu wyliczonego innymi
sposobami.

Ruchy płodu
Pierwsze ruchy płodu odczuwane są przez:
-
pierwiastki pod koniec 20. tyg.ciąży = koniec
5.miesiąca
-
wieloródki pod koniec 18. tyg.ciąży = między
4. a 5. miesiącem
Ponieważ ciąża trwa około 40 tygodni (licząc
od pierwszego dnia ostatniej miesiączki)
wobec tego:
-pierwiastka ma do terminu porodu jeszcze 20
tygodni
-wieloródka ma jeszcze 22 tygodnie ciąży

Wysokość dna macicy
.
Praktycznie postępuje się w sposób
następujący podczas obliczania terminu
porodu:
-termin porodu wyliczany jest na
podstawie danych o ostatnim krwawieniu
miesiączkowym i przede wszystkim na
podstawie obiektywnego wyniku badania
USG wykonanego w pierwszej połowie
ciąży
- jeśli dane o pierwszych ruchach płodu są
zgodne z danymi z wywiadu i wynikiem
badania USG, to możemy być pewni
wyliczonego wcześniej terminu porodu.
W podawaniu czasu trwania ciąży zaleca się
podawanie ukończonych tygodni ciąży.

2. Zapłodnienie
Zapłodnienie (fertilisatio) jest to
proces łączenia i zespolenia jądra
gamety męskiej (plemnika) z
jądrem gamety żeńskiej (komórki
jajowej), prowadzący do powstania
zygoty.

2. Zapłodnienie
Gotowa do zapłodnienia komórka jajowa
uwalniana jest z pęcherzyka dominującego w
jajniku. Do momentu owulacji znajduje się w
późnej profazie pierwszego podziału
mejotycznego. Szczyt wydzielania LH (około 36
godzin przed owulacją) umożliwia jego
dokończenie.
W części bańkowej jajowodu dokonuje się proces
zapłodnienia komórki jajowej i pierwsze podziały
mitotyczne powstałej zygoty.
Komórka jajowa, która nie została zapłodniona
obumiera w ciągu 12-24 godzin po owulacji,
podczas gdy męskie komórki rozrodcze zachowują
żywotność przez ponad 24 godziny (nawet przez
ponad 70 godzin).

Nasienie męskie przed penetracją plemników do
oocytu
przechodzi zmiany.
Pełną dojrzałość (kapacytacja) plemniki uzyskują
dopiero
w jajowodzie.
W warunkach prawidłowych jedna komórka jajowa jest
zapłodniona jednym plemnikiem.
Zapłodnienie zwykle następuje w bańce jajowodu, po
czym zygota odbywa wędrówkę do jamy macicy, w
trakcie której ulega dalszym podziałom.Sukcesywne
podziały komórek pojawiają się co 12 godzin. Dalsze
podziały powodują formowanie się moruli i
blastocysty.
Zarodek osiąga macicę w stadium blastocysty.
Transport przez jajowód trwa 2-3 dni.

W procesie zagnieżdżenia
(implantatio) aktywną rolę odgrywa
zarówno macica, jak i zarodek.
Pierwszy kontakt blastocysty z
endometrium następuje około 5.-6.
dnia po owulacji. Miejscem
implantacji jest najczęściej tylna
ściana jamy macicy, choć proces
ten może również nastąpić na
ścianie przedniej.
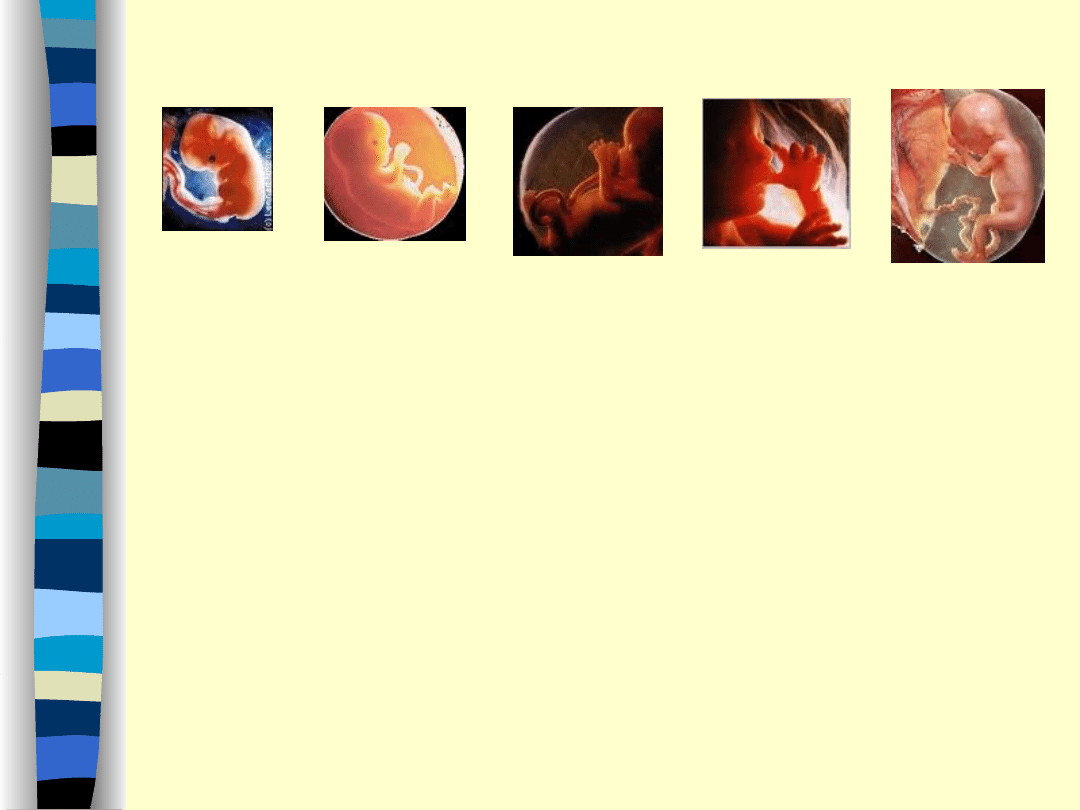
3. Płód i popłód
PŁÓD
Wewnątrzmaciczny rozwój człowieka można podzielić na:
1.
Okres przedzarodkowy
, tj. wczesny okres rozwojowy:
od zapłodnienia do końca 1. tygodnia rozwoju.
2.
Okres zarodkowy
:
od początku 2. tygodnia (8.dnia) do końca 8. tygodnia (56.
dnia) rozwoju.
3.
Okres płodowy
:
od 9. tygodnia (57. dnia) do końca 38. tygodnia rozwoju.

Okres przedzarodkowy
We wczesnym okresie rozwojowym zachodzi bruzdkowanie,
które polega na serii podziałów mitotycznych a w
konsekwencji prowadzi do powstania organizmu
wielokomórkowego. Okres przedzarodkowy kończy się na
stadium blastocysty.
Okres zarodkowy
Okres zarodkowy rozpoczyna się procesem gastrulacji, w
czasie którego formują się 3 listki zarodkowe. Od tej chwili
dominują procesy różnicowania i specjalizacji prowadzące do
powstania narządów pierwotnych, z których tworzą się
narządy ostateczne.
Okres płodowy
Okres płodowy rozpoczyna się w 9. tygodniu rozwoju i
kończy się wraz z porodem. Jednym z kryteriów stanowiących
o przejściu z okresu zarodkowego do płodowego jest
pojawienie się punktów kostnienia w kościach długich i w
czaszce oraz rozpoczęcie hemopoezy w wątrobie.

3. miesiąc rozwoju.
W tym okresie większość narządów i układów jest już
ukształtowana. Głowa stanowi połowę wielkości płodu.Oczy
płodu są szeroko rozstawione, powieki zamknięte, a uszy nisko
osadzone.
W 10.tygodniu zanika przepuklina brzuszna, tj. następuje
cofniecie pętli jelitowych do jamy brzusznej.
W 12. tygodniu rozwoju możliwe jest rozróżnienie płci.
Rozpoczyna się wydalanie moczu i aktywność ruchowa, jednak
na tyle słaba, że matka jej nie wyczuwa.
Pojawia się odruch ssania i mrużenia powiek.
Masa ciała wynosi około 45 g.
4. miesiąc rozwoju
Następuje dośrodkowe przesunięcie oczu. Małżowiny uszne
przesuwają się ku górze. Zaznaczają się rysy twarzy. Pojawiają
się brwi i rzęsy.
Tułów i kończyny rosną znacznie szybciej niż głowa. Postępuje
proces kostnienia.
W 16. tygodniu rozwoju u płodów żeńskich różnicują się jajniki.
Masa ciała wynosi 200 g.

5. miesiąc rozwoju
W 18. tygodniu rozwoju ostatecznie wykształca się u
płodów żeńskich macica.
W 20. tygodniu rozwoju rozpoczyna się u płci męskiej
proces zstępowania jąder.
W 20. tygodniu skóra zostaje pokryta mazią płodową,
pojawia się owłosienie płodowe (lanugo).
Wyczuwane są ruchy płodu.
Masa płodu wynosi 460 g.
6. miesiąc rozwoju
W tym okresie znacznie wzrasta masa płodu. Proporcje
ciała zbliżają się do proporcji noworodka.
W naczyniach pojawia się krew.
Płód zaczyna słyszeć.
Masa ciała wynosi 821 – 1000 g.

7. miesiąc rozwoju
W 28. tygodniu rozwoju szpik kostny przejmuje hemopoezę i tym
samym kończy się okres hemopoezy wątrobowo – śledzionowej.
Następuje intensywny rozwój mózgu.
W 26. tygodniu rozpoczyna się wydzielanie surfaktantu.
Układ oddechowy oraz ośrodkowa kontrola oddychania są już
na tyle dobrze rozwinięte, że płody urodzone w tym czasie mogą
przeżyć.
Następuje otwarcie oczy, płód zaczyna odróżniać światło i
ciemność.
Masa ciała wynosi 1300 – 1700 g.
8. miesiąc rozwoju
Skóra w tym okresie jest gładka, różowa, a tkanka podskórna
stanowi 8% masy ciała.
Kończyny są dobrze rozwinięte.
W 30. tygodniu rozwoju pojawia się odruch źreniczny.
Masa płodu wynosi 2250 – 2500g.

9. miesiąc rozwoju.
Następuje spowolnienie wzrostu płodu.
Zanika owłosienie płodowe. Paznokcie pokrywają opuszki
palców.
Silnie zaznaczony jest odruch chwytania i odruch
źreniczny.
Obwód głowy jest zbliżony do obwodu brzucha.
Masa płodu wynosi 3350 – 3400 g.

POPŁÓD
Mianem popłodu określa się struktury
morfologiczne funkcjonujące podczas ciąży i
umożliwiające prawidłowy jej rozwój. Jego rola
kończy się w chwili porodu, wydalenie poza
jamę macicy następuje w III okresie porodu.
Do popłodu zalicza się: łożysko, pępowinę
oraz błony płodowe pozałożyskowe.

Łożysko
- dojrzałe łożysko ma barwę sinoczerwoną, owalny kształt,
jest płaskie (gr. ~ 3 cm),
- średnica łożyska wynosi około 15-20 cm,
- łożysko waży około 400-600g,
- z powierzchni płodowej łożyska wychodzi sznur
pępowinowy,a od brzegu biorą swój początek pozostałe
błony płodowe,
- łożysko jest zbudowane z tkanek matczynych (doczesna
podstawna) i tkanek płodowych (kosmówka
kosmata),
- spełnia dwie podstawowe funkcje: jest narządem wymiany
produktów metabolicznych oraz miejscem wytwarzania
hormonów i enzymów, niezbędnych dla rozwijającej się
ciąży,
- prawidłowo łożysko usadawia się wysoko w dnie macicy i
na przedniej lub tylnej ścianie macicy.
- narząd w pełni wykształcony, o sprawnej czynności
powstaje około 24 – 28 tygodnia ciąży.

Pępowina
- sznur pępowinowy to przewód łączący płód i łożysko,
- w ciąży donoszonej pępowina przypomina sprężysty sznur o
widocznym przebiegu naczyń krwionośnych,
- jej długość wynosi 30 – 70 cm, grubość 1 – 1,5 cm,
- w skład sznura pępowinowego wchodzą: tkanka łączna
galaretowata (Whartona), naczynia krwionośne, nabłonek
pokrywający,
- w pępowinie znajdują się 3 naczynia:
2 tętnice i 1 żyła.
W
tętnicach pępowinowych płynie krew żylna, a w żyle krew
tętnicza,
- naczynia pępowinowe otoczone są tkanką galaretowatą
Whartona, której funkcja polega na utrzymaniu pełnej drożności
naczyń krwionośnych, nawet podczas ucisku pępowiny przez
powiększający się płód,

Błony płodowe pozałożyskowe
-
składają się z 3 warstw, w kolejności od strony zbiornika płynu
owodniowego: owodnia, kosmówka, doczesna,
-
o występowaniu błon płodowych pozałożyskowych można
mówić dopiero w połowie trwania ciąży, po uformowaniu się
łożyska,
Doczesna
- jest to częściowo zmieniona błona śluzowa jamy
macicy, która powstaje z chwila zapłodnienia i zanika
bezpośrednio po zakończeniu ciąży. Cała doczesna w jamie
macicy podzielona jest na 3 obszary: doczesna ścienna,
doczesna torebkowa i doczesna podstawna
Owodnia
- stanowi wewnętrzną warstwę błon pęcherza
płodowego. Jest jednym z miejsc produkcji i resorpcji płynu
owodniowego.
Kosmówka
– we wczesnym okresie ciąży kosmki pokrywają całą
powierzchnię jaja płodowego. Wraz z rozwojem kosmki
rozmieszczone na części jaja płodowego zwróconej do jamy
macicy zanikają i tworzy się kosmówka gładka, pozostała
część to kosmówka kosmata, która przekształca się w łożysko.

Hormonalna czynność łożyska
Gonadotropina kosmówkowa (hCG) -
jest jednym z
najwcześniej wykrywanych hormonów występujących
podczas ciąży. Jej obecność można wykryć we krwi już na
początku 2. tygodnia po owulacji i zapłodnieniu ,
największe stężenie występuje między 60. a 80. dniem
ciąży. Zasadnicza rola tego hormonu polega na
stymulacji ciałka żółtego do syntezy steroidów do czasu,
w którym progesteron będzie produkowany w
dostatecznej ilości przez odpowiednio wykształcone
łożysko.
Laktogen łożyskowy (HPL)-
główna rola tego hormonu
polega na przygotowaniu gruczołów sutkowych do
laktacji ( działanie wraz z prolaktyną ). Pomiary HPL
mogą być przydatne do oceny wydolności łożyska.
Kortykotropina łożyskowa
-
ma działanie podobne do ACTH

Tyreotropina łożyskowa
Łożyskowe białka PAPP-A, PAPP-B, SP-1
– stężenie białka
PAPP-B ma związek z masą płodu i łożyska w czasie ciąży.
W czasie ciąży łożysko syntetyzuje duże ilości hormonów
steroidowych, wydzielając je zarówno do krążenia
matczynego (przede wszystkim) jak i płodowego.
Największe znaczenie kliniczne mają:
progesteron,
estron, 17 beta-estradiol, estriol i estetrol.

Transfer warunkujący rozwój płodu
Prawidłowa wymiana miedzy matką a płodem nie może
odbywać się bez efektywnego, sprawnego funkcjonowania
płodu. Na jej efekt ma wpływ powierzchnia wymiany zależna
od stanu matki, płodu oraz zdolności metabolicznych
popłodu.
Rodzaje transportu w łożysku:
1.Dyfuzja bierna
– na tej zasadzie odbywa się wymiana tlenu, dwutlenku węgla,
wody,
mocznika, jonów jednowartościowych,
2.Dyfuzja ułatwiona
– na tej zasadzie odbywa się transport glukozy
3.Aktywny transport
– na zasadzie transportu aktywnego przenoszone są aminokwasy,
witaminy rozpuszczalne w wodzie, sód, potas

Płyn owodniowy
Funkcje:
-
stanowi środowisko w którym porusza się i rozwija się płód
-
chroni płód przed potencjalnymi urazami
-
jest barierą chroniącą przed infekcja
-
pomaga zachować prawidłową temperaturę
-
dostarcza informacji o rozwoju i dojrzałości płodu
Objętość płynu owodniowego zwiększa się do 33. Tygodnia
ciąży, po czym zaczyna się zmniejszać o około 140 ml na
tydzień.
Miejsca produkujące i resorbujące płyn owodniowy:
-
owodnia
-
pępowina
-
skóra
-
nerki
-
płuca
-
przewód pokarmowy

4. Zmiany ustrojowe w przebiegu ciąży
Zmiany anatomiczne, fizjologiczne i
biochemiczne zachodzące podczas ciąży mają
charakter miejscowy i układowy. Zmiany
układowe są wyrazem adaptacji organizmu
matki do ciąży w celu zapewnienia
prawidłowego rozwoju płodu. Zmiany te
powracają do stanu sprzed ciąży w ciągu 6
tygodni po porodzie.
-
.
Zmiany w układzie krążenia
-
następuje wzrost objętości krwi krążącej.
Całkowita objętość krwi zwiększa się średnio o 30 –
50 %.
-
osocze krwi zwiększa swoja objętość w okresie ciąży
o 45 % (początek w 6.tyg.ciąży), natomiast masa
erytrocytarna tylko o 20% (wzrost objętości zaczyna
się w 20 tyg.ciąży).
Ten nierównomierny wzrost objętości osocza i
erytrocytów powoduje
fizjologiczna niedokrwistość
ciężarnych w 34.tygodniu ciąży.
- zwiększa się liczba krwinek białych oraz płytek
krwi.
-
.

Zmiany w układzie krążenia c.d.
- występuje zwiększenie aktywności
układu krzepnięcia: wzrasta aktywność i
zużycie płytek krwi, wzrasta stężenie
fibrynogenu (czynnik I) oraz czynnika
VII, VIII, IX, X, XII. Natomiast stężenie
czynnika stabilizującego fibrynę obniża
się aż o 50% w terminie porodu.
- wzrost objętości krwi oraz przerost
mięśnia sercowego zwiększa jego
pojemność o 70 – 80 ml.
Zmiany w układzie krążenia c.d.
- częstość pracy serca ulega zwiększeniu
o 10 – 15 uderzeń na minutę.
- pojemność minutowa serca zwiększa się
do 6 l/min. I jest największa około 32.
tyg.ciąży.
- następuje niewielki spadek ciśnienia
tętniczego skurczowego i nieco większy
spadek ciśnienia rozkurczowego.
Zmiany w układzie krążenia c.d.
- ciśnienie żylne w obrębie kończyn
dolnych zwiększa się 3-krotnie, zwłaszcza
w pozycji leżącej na plecach, stojącej i
siedzącej, ponieważ dochodzi do ucisku
ciężarnej macicy na żyłę główną dolną i
żyły biodrowe wspólne. Powoduje to
obrzęki kończyn dolnych.
- przepływ krwi w większości narządów
kobiety ciężarnej zwiększa się i stabilizuje
już we wczesnej ciąży.Przepływ krwi przez
nerki zwiększa się o 400 ml/min., a przez
skórę, zwłaszcza rąk i stóp o 600 ml/min.
- pod koniec ciąży przepływ krwi przez
macicę wynosi 700 ml/min.
Zmiany w układzie oddechowym
-
następuje znaczny wzrost częstości
oddechów , 50% wzrost wentylacji
minutowej płuc oraz stały wzrost zużycia
tlenu (o 15-20% ).
- dochodzi do obrzęku i przekrwienia dróg
oddechowych, następuje poszerzenie
tchawicy i oskrzeli, co wpływa na
zwiększenie wentylacji pęcherzykowej.
- ciężarna macica unosi przeponę ku górze o
4 cm, powodując zwiększenie wymiaru
poprzecznego klatki piersiowej ; następuje
zmiana toru oddechowego z żebrowego na
przeponowy.
Zmiany w układzie oddechowym
c.d.
- wzrasta objętość oddechowa o 35-50% i
zwiększa się pojemność wdechowa płuc o
5-10% (max.wzrost w 22.-24.tygodniu
ciąży)
- całkowita pojemność płuc zmniejsza się
o 4-5% z powodu uniesienia przepony
- zwiększa się wentylacja pęcherzykowa
płuc o 65% na skutek większej objętości
oddechowej i mniejszej objętości
zalegającej

Zmiany w układzie
pokarmowym
- na skutek relaksacyjnego działania
progesteronu na mięsnie gładkie
przewodu pokarmowego dochodzi do
zaparć i refluksu żołądkowego.
- w obrębie jamy ustnej obserwuje się
wzmożone wydzielanie śliny, zmianę
pH śliny z zasadowego na kwaśny,
przekrwienie i rozpulchnienie dziąseł.
Zmiany w układzie pokarmowym
c.d.
- następuje wzrost kwaśności soku
żołądkowego oraz zwiększenia objętości
żołądka (pod wpływem gastryny),
wydłużenie czasu opróżniania żołądka i
wzrost ciśnienia wewnątrzżołądkowego.
- zastój żółci i wzrost stężenia cholesterolu
sprzyjają tworzeniu się kamieni żółciowych u
ciężarnych. zmiany czynnościowe w
wątrobie w czasie ciąży są niewielkie:
wzrasta stężenie ALP, spada stężenie
albumin i globulin. Wyjątkowo stwierdza się
podwyższone stężenie bilirubiny
bezpośredniej i urobilinogenu.

Zmiany w układzie kostnym
-
chrząstkozrost krzyżowo – biodrowy
oraz spojenie łonowe ulegają poszerzeniu
i ograniczają ruchomość miednicy
( wynik działania relaksyny
).
Zmiany w układzie
moczowym
- objętość miedniczek nerkowych
zwiększa się w czasie ciąży z 10 do
60 ml.
- występuje znaczne poszerzenie
moczowodów. Sprzyja to zaleganiu
moczu w poszerzonych drogach
moczowych (aż do 200 ml moczu).
Zmiany w układzie moczowym
c.d.
- na skutek zalegania moczu następuje
poszerzenie pęcherza moczowego.
Objawia się to częstym parciem na mocz
i sprzyja zakażeniom dróg moczowych.
- od 2. miesiąca ciąży aż o 50% wzrasta
filtracja kłębuszkowa.
- przepływ krwi przez nerki zwiększa się
o 20-25%.
Zmiany w układzie moczowym
c.d.
- u ponad połowy kobiet w ciąży
występuje glukoza w moczu jako efekt
zmniejszonej tolerancji glukozy i
zwiększenia progu nerkowego.
- białkomocz rzędu 200 – 300 mg na
dobę uznawany jest za fizjologiczny.
- w moczu kobiet ciężarnych pojawiają
się także aminokwasy, witaminy
rozpuszczalne w wodzie, hormony
steroidowe i hCG.
Zmiany w gruczołach wydzielania
wewnętrznego
- metabolizm tarczycy zwiększa się
o 10% około 16.tyg.ciąży i aż o 30%
w III trymestrze.
- w czasie ciąży występuje przerost
kory nadnerczy i nieznaczny wzrost
rdzenia nadnerczy. Zwiększa się
stężenie kortykosteroidów, prawie o
100%, nieznacznie zwiększa się
stężenie mineralokortykoidów oraz
katecholamin.
Zmiany w metabolizmie
- podczas ciąży następuje przyrost masy
ciała, średnio o 20% związany ze zmianami
zachodzącymi w różnych narządach
- dobowe zużycie energii wzrasta średnio o
300kcal
- dobowe zużycie energii przeznaczonej na
potrzeby płodu zwiększa się:
w I trymestrze o 9 kcal
w II trymestrze o 84 kcal
w III trymestrze o 220 kcal
Zmiany w metabolizmie c.d.
- całkowita ilość krążących we krwi białek
jest wyższa w ciąży o około 20%
- w ciąży występuje dodatni bilans
azotowy,azot zużywany jest przede
wszystkim w procesach wzrostowych
tkanek płodu,łożyska, macicy i gruczołów
sutkowych
- w ciąży odnotowuje się oszczędzanie
glukozy przez organizm matki w celu
sprostaniu zapotrzebowania płodu na
glukozę
Zmiany w metabolizmie c.d.
-
podczas ciąży zwiększa się ilość wody, zarówno
w płynach ustrojowych jak i w całym
organizmie. Ilość wody gromadzonej w
ostatnich miesiącach ciąży przez ustrój kobiety
wynosi około 6 l.
- w organizmie kobiety ciężarnej następuje
retencja sodu

Piśmiennictwo
1.
„Położnictwo i ginekologia”-redaktor naukowy
Grzegorz Bręborowicz, Wydawnictwo Lekarskie PZWL,
Warszawa 2006
2.
„Położnictwo i ginekologia”-podręcznik dla studentów
pod redakcją Tadeusza Pisarskiego, Wydawnictwo
Lekarskie PZWL, Warszawa 2002
3.
„Praktyczne położnictwo”- Willibald Pschyrembel,
Joachim W. Dudenhausen, Wydawnictwo Lekarskie
PZWL, Warszawa 1990
4.
„Ćwiczenia położnicze” –podręcznik dla studentów,
Michał Troszyński, Wydawnictwo Lekarskie PZWL,
Warszawa 1976
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
Wyszukiwarka
Podobne podstrony:
2 opieka ciąża prawidłowaid 20597 ppt
prawidłowa dieta podczas ciąży, ciąża i dziecko
Ginekologia i położnictwo, Ciąża o przebiegu prawidłowym
Ciąża o przebiegu prawidłowym
GINEKOLOGIA-Poród prawidłowy, ZDROWIE 2.0 - Ciąża i macierzyństwo
Prawidłowy rozwój dziecka w okresie ciąży(1), Ciąża
prawidłowa dieta podczas ciąży, ciąża i dziecko
Cukrzyca a ciąża
DOKUMENTACJA OBROTU MAGAZYNOWEGO prawidł
Ciąża fizjologiczna
ciaza blizniacza
Ciąża obumarła 2
jak prawidlowo dobrac meble[1]
Najbardziej charakterystyczne odchylenia od stanu prawidłowego w badaniu
Przedwczesne odklejanie się łożyska prawidłowo usadowionego
Etapy cyklu zycia rodzinnego, ciaza
więcej podobnych podstron