
Krystaloidy i roztwory
koloidalne
G.Andryskowski
Zakład Farmakologii
Terapii Monitorowanej z
Oddziałem Chorób
Wewnętrznych

Płyny infuzyjne podawane są
między innymi w celu:
• uzupełnienia płynów organizmu, np.
krwi utraconej w wyniku krwotoku,
• leczenia zaburzeń gospodarki wodno
– elektrolitowej lub kwasowo –
zasadowej,
• żywienia pozajelitowego.

Drogi podania
• Najczęściej płyny infuzyjne podaje się
(łac.
infusio intravenosa), zwykle do żyły łokciowej. W
ten sposób można podać do 4
płynu na dobę.
Szybkość podawania płynu musi być dostosowana
do możliwości kompensacyjnych organizmu. Jeśli
płyn jest
można podawać 120 kropli
na
. Roztwory hiperosmotyczne (o ciśnieniu
osmotycznym wyższym od fizjologicznego) podaje
się wolniej, z szybkością odwrotnie proporcjonalną
do ich ciśnienia osmotycznego. Emulsje,
zawierające fazę olejową podaje się bardzo
ostrożnie i powoli, z szybkością 3–5 kropli/min.

Drogi podania – (dotętnicze)
• Inna drogą jest podanie dotętnicze
(łac. infusio interartelialis). Tą drogą
podaje się krew i leki krwiozastępcze.
Dotętniczo podaje się płyny pod
ciśnieniem, pacjentom w ciężkich
stanach, np. bez wyczuwalnego
tętna.

Drogi podania - podskórnie
• Najrzadziej wykorzystywaną drogą
podania płynów infuzyjnych jest
podanie podskórne (łac. infusio
subcutanea). Używa się go, gdy
dostęp do żył jest utrudniony, np. u
osób starszych i dzieci.

Płyny infuzyjne muszą spełniać
następujące kryteria:
• jałowość
• apirogenność,
• brak zanieczyszczeń
nierozpuszczalnych,
• według FP VI nie mogą także
zawierać konserwantów

Wymagania względne to:
• izohydria – pH powinno być możliwe
zbliżone do fizjologicznego pH krwi
(7,35-7,45). Czasem ze względu na
trwałość lub rozpuszczalność
substancji zawartych w płynie
infuzyjnym konieczne jest obniżenie
lub podwyższenie pH. Dopuszczalne
jest podawanie płynów o pH od 6,5
do 7,8.

Izojonia
• izojonia – skład elektrolitowy płynu
powinien być zgodny z
fizjologicznym, lub (u pacjentów z
zabużoną gospodarką elektrolitową)
doprowadzać do stanu prawidłowego.

Izoosmotyczność
• izoosmotyczność – ciśnienie osmotyczne
płynów powinno być zbliżone do
fizjologicznego (ok. 300 mOsm/l).
Niekiedy, w celach leczniczych,
konieczne jest użycie płynów o innym
ciśnieniu osmotycznym. Roztwory
hipoosmotyczne (do 150 mOsm/l) można
stosować w celu nawadniania pacjenta, a
hiperosmotyczne ( do 2000 mOsm/l) w
przypadku przewodnienia.

Czym są środki
krwiozastępcze?
• Środki zastępcze krwi są to płyny, które
przetoczone dożylnie uzupełniają utraconą
objętość krwi i utrzymują przez kilka godzin
skuteczne warunki hemodynamiczne. Przez
rozcieńczenie krwi i zmniejszenie jej lepkości
zwiększa się ponadto przepływ tkankowy”
(Współczesna Transfuzjologia, pod red.
prof. dr hab. med. Witold Rudowski, prof. dr
hab. med. Sławomir Pawelski, Warszawa
1985, str. 147).

Płyny infuzyjne:
• Roztwory elektrolitowe: (0,9% i 10% NaCl,
Płyn Ringera, Płyn wieloelektrolitowy.)
Sterofundin, Jonosterin.
• Roztwory weglowodanów (5% ,10%,
20%,40% Glukoza)
• Roztwory koloidowe:(5% i 25%
albuminy,6% HAES, Hydroksyetyloskrobia
[10% Pentastarch], Dekstran 40 - 10%,
Dekstran 70 - 6%, Żelatyny –Gelofusine
4%, Haemaccel 3,5%.)
• Mannitol - osmoterapia

Chlorek sodu
Działanie:
• Fizjologiczny roztwór NaCl odgrywa
podstawową rolę w utrzymaniu
homeostazy organizmu.
• Sód jest najważniejszym elektrolitem płynu
pozakomórkowego.
• W przypadku prawidłowej glikemii i
sprawnej czynności wydalniczej nerek jony
sodowe wraz z jonami chlorkowymi
determinują efektywną molalność osocza.
• Zmiany stężenia jonów sodu pociągają za
sobą ruch wody pomiędzy przestrzenią
śródkomórkową a pozakomórkową.

Chlorek sodu
Działanie:
• Chlor jest najważniejszym anionem płynu
pozakomórkowego, ok. 87,6% chloru
ustrojowego mieści się w przestrzeni
pozakomórkowej, a jedynie 12,4% znajduje
się w przestrzeni śródkomórkowej.
• Prawidłowe stężenie sodu w surowicy krwi
wynosi 135–145 mmol/l, a stężenie chloru
waha się w granicach 95–105 mmol/l.
• Pozajelitowe podawanie 0,9% roztworu NaCl
uzupełnia niedobory płynów ustrojowych,
działa nawadniająco i słabo diuretycznie.

Chlorek sodu
Wskazania:
• W trakcie zabiegów i po zabiegach
chirurgicznych, w celu uzupełnienia niedoborów
jonów sodu lub chloru powstających na skutek
zaburzeń gospodarki elektrolitowej
• W stanach odwodnienia będących wynikiem:
• oparzenia,
• urazów,
• obfitych biegunek,
• wymiotów, we wstrząsie,
• odwodnieniu izotonicznym i hipotonicznym.
• Roztwory fizjologiczne NaCl stosowane są
miejscowo do przemywania i przepłukiwania
oczu, nosa, gardła.

Chlorek sodu
Przeciwwskazania
:
• Głębokie zaburzenia gospodarki
elektrolitowej przebiegające z hipokaliemią,
hipernatremią, hiperchloremią,
• przewodnienie organizmu,
• niewydolność nerek z bezmoczem,
• obrzęk płuc.
• należy zachować szczególną ostrożność w
przypadkach niewydolności serca, w
obrzękach, chorobach serca, niewydolności
nerek, stanach przedrzucawkowych.

Chlorek sodu
• Interakcje: W czasie podawania preparatu
nie należy stosować innych leków
zawierających jony chlorkowe i sodowe.
• Działania niepożądane:
- jatrogenne przewodnienie hipertoniczne
(przyrost masy ciała, obrzęki, wzmożone
napięcie skóry, zastój w krążeniu płucnym,
tachykardia, zmęczenie, napięte żyły
szyjne),
- hipernatremia,
- gorączka,
- bóle i zawroty głowy,
- nudności, wymioty, niepokój,
- kurcze,
- splątanie, śpiączka
.

Chlorek sodu
• Ciąża i laktacja: Roztwory chlorku sodu mogą
być stosowane w okresie ciąży i karmienia
piersią.
• Dawkowanie: Indywidualne i.v. w zależności od
wieku, stanu klinicznego chorego, masy ciała,
stężenia elektrolitów, molalności osocza. Dorośli:
i.v. z reguły 1–4 l/d z prędkością do 500 ml/h
wyjątkowo do 1000 ml/h. Miejscowo: krople do
oczu i nosa.
• Uwagi: Przed podaniem większych ilości
fizjologicznego roztworu NaCl należy ogrzać go
do temperatury ciała.

Potas- działanie
• Potas jest najważniejszym kationem wewnątrzkomórkowym
• Powoduje zwiększenie przepuszczalności błon komórkowych
(działa antagonistycznie w stosunku do wapnia),
przeciwdziała pęcznieniu komórek.
• Jego obecność jest niezbędna do syntezy białek w
rybosomach.
• Jest również niezbędnym elementem wielu procesów
enzymatycznych. Warunkuje prawidłowe funkcjonowanie
układu nerwowego i mięśni.
• Ma wpływ na gospodarkę wodną, kwasowo-zasadową
organizmu, bierze udział w utrzymaniu ciśnienia
osmotycznego.
• W płynie wewnątrzkomórkowym znajduje się ok. 95%
całkowitej ilości potasu w organizmie,

Potas
Wskazania:
• leczniczo w stanach niedoboru potasu,
• w przedawkowaniu glikozydów
naparstnicy.
• profilaktycznie w przypadkach leczenia
glikozydami naparstnicy,
kortykosteroidami oraz lekami
moczopędnymi, zwłaszcza tiazydowymi.

Potas
Przeciwwskazania:
• hiperkaliemia,
• ostra i przewlekła niewydolność nerek,
• niewydolność kory nadnerczy,
• hipowolemia z hiponatremią,
• stosowanie leków moczopędnych
oszczędzających potas.
• należy zachować ostrożność w chorobach
serca, po oparzeniach, w stanach ostrego
odwodnienia.

Potas
Interakcje:
• Może prowadzić do hiperkaliemii :
– jednoczesne podawanie preparatów potasu
– leków moczopędnych oszczędzających potas,
– indometacyny i niektórych innych
niesteroidowych leków przeciwzapalnych
– inhibitorów enzymu przekształcającego
angiotensynę.
– dieta zawierająca duże ilości soli kuchennej
prowadzi do zwiększenia wydalania potasu z
moczem.

Potas
Działania niepożądane:
•
W przypadkach hiperkaliemii pojawiają się objawy
• osłabienia mięśni,
• parestezje,
• niedowład,
• obniżenie ciśnienia krwi,
• zaburzenia rytmu serca, aż do bloku i zatrzymania
czynności serca.
• W przypadkach pojawienia się objawów
kardiotoksyczności pod kontrolą EKG stosuje się 2–3
mmol wapnia (10 ml 10% glukonianu wapnia) we
wlewie kroplowym w ciągu 1–5 min. W celu
zmniejszenia stężenia potasu podaje się i.v. 5–15 j.
insuliny w 500 ml roztworu glukozy w ciągu 5–15 min.
W razie potrzeby oba wlewy można powtórzyć.

Potas
Dawkowanie:
• We wlewie kroplowym nie należy podawać
potasu szybciej niż 20 mmol/h. Dzieci: do 2
mmol/kg mc./d i.v. w rozcieńczeniu 2 mmol/100
ml rozpuszczalnika. W przypadku obecności
znacznego niedoboru potasu w organizmie
można zwiększyć dawkę dobową.
• Uwagi: 1 mmol (1 mEq) potasu odpowiada
39,1 mg. W 10 ml 15% KCl jest zawarte 20
mmol (20 mEq) potasu. W trakcie leczenia
konieczna jest kontrola stężenia potasu we krwi
i EKG. Przygotowując roztwór chlorku potasu do
wlewu i.v. jako rozpuszczalnika należy użyć
0,9% roztwór NaCl lub 5% roztwór glukozy.

Wapń
Działanie:
•
współtworzy tkankę kostną;
•
odgrywa ogromną rolę w utrzymaniu prawidłowej
czynności wielu mechanizmów regulacyjnych,
•
wpływa na działanie licznych enzymów,
•
jest przekaźnikiem informacji wewnątrzkomórkowej
•
niezbędnym elementem procesu krzepnięcia krwi;
•
wpływa na przewodnictwo nerwowe
•
wpływa na kurczliwość mięśni poprzecznie
prążkowanych.
•
Zmniejsza przepuszczalność ścian naczyń
krwionośnych, dzięki czemu wykazuje działanie
przeciwwysiękowe, przeciwobrzękowe,
przeciwalergiczne i przeciwzapalne.

Wapń- wskazania
• Niedobory wapnia będące wynikiem zaburzeń
wchłaniania, długotrwałego odżywiania pozajelitowego,
nieprawidłowej diety, nadmiernego odkładania się soli
wapnia w tkance kostnej, przetaczania krwi;
• okresy zwiększonego zapotrzebowania na wapń – okres
intensywnego wzrostu dzieci i młodzieży, ciąża, okres
karmienia piersią, rekonwalescencja;
• leczenie tężyczki,
• krzywicy, złamań kości, demineralizacji kości;
• profilaktyka i leczenie osteoporozy;
• leczenie hiperfosfatemii w celu zmniejszenia stężenia
fosforanów we krwi;
• w leczeniu wspomagającym chorób alergicznych i
stanów zapalnych,
• w zatruciach solami metali ciężkich, czterochlorkiem
węgla, solami magnezu i fluoru.

Wapń
Przeciwwskazania:
• Nadwrażliwość na którykolwiek składnik preparatu,
• hiperkalcemia (spowodowane np. nadczynnością
przytarczyc, hiperwitaminozą wit. D, przerzutami
nowotworowymi do kości, szpiczakiem mnogim),
• hiperkalciuria,
• niewydolność nerek.
• Osobom otrzymującym glikozydy nasercowe lub
epinefrynę soli wapnia nie należy podawać
pozajelitowo, a jedynie p.o.
• Należy zachować ostrożność u chorych na kamicę
nerkową, sarkoidozę, choroby serca.
• Stosowanie chlorku wapnia jest przeciwwskazane u
chorych z niewydolnością oddechową i kwasicą.
• Nie należy podawać go i.m.

Wapń
Interakcje:
• Leku nie należy stosować jednocześnie z
tetracyklinami i związkami fluoru, ponieważ
sole wapnia zmniejszają ich wchłanianie
(zaleca się 3 godziny przerwy pomiędzy ich
podaniem).
• Należy zachować dużą ostrożność w
przypadku jednoczesnego podawania
glikozydów naparstnicy,
• Sole wapnia mogą osłabiać działanie
werapamilu i innych antagonistów wapnia.
• Tiazydy, nasilając zwrotne wchłanianie
wapnia, mogą prowadzić do hiperkalcemii.

Wapń
Działania niepożądane
:
•
Pozajelitowe podawanie dużych dawek soli wapnia
łączy się z ryzykiem hiperkalcemii (brak łaknienia,
zaburzenia żołądkowo-jelitowe, wielomocz, osłabienie
mięśniowe, kamica nerkowa, zaburzenia rytmu serca,
śpiączka).
•
Podawanie i.m. może być przyczyną martwicy i
zwapnienia tkanek miękkich.
•
Zbyt szybkie podawanie i.v. preparatów soli wapnia
może powodować zaburzenia rytmu serca,
rozszerzenie naczyń obwodowych i zaczerwienienie
twarzy, poty, kredowy smak w ustach i objawy
hiperkalcemii.
•
W przypadku przedawkowania stosuje się nawodnienie
i forsowną diurezę (furosemid) oraz kalcytoninę.

Wapń
• Ciąża i laktacja: Można stosować w ciąży i okresie
karmienia piersią.
• Dawkowanie: I.v. jednorazowo 2,25–4,5 mmol (patrz
też preparaty). P.o. zazwyczaj do 50 mmol/d. W
leczeniu osteoporozy dorosłym p.o. 500–2000 mg
wapnia na dobę.
• Uwagi: W trakcie leczenia konieczne jest
kontrolowanie stężenia wapnia we krwi. 1 g
laktoglukonianu wapniowego zawiera 129 mg (3,2
mmol) zjonizowanego wapnia. Przepisując preparaty
wapniowe, należy zawsze sprawdzić ilość wapnia
elementarnego. Tabletki rozpuszczalne (musujące) są z
reguły lepiej wchłaniane.

Płyn wieloelektrolitowy
• Skład:
• NaCL
• KCl
• CaCl
2
x 6 H
2
O
• MgCl
2
x 6 H
2
O
• CH
3
COONa x 3 H
2
O
• Na
3
C
6
H
5
O
7
x 2 H
2
O


Płyn Ringera
• Skład:
• NaCL
• KCl
• CaCl
2
x 6 H
2
O

Roztwory koloidowe
Różnice
•efekt obojętnościowy
•własności reologiczne
•okres półtrwania w
surowicy
•objawy niepożądane
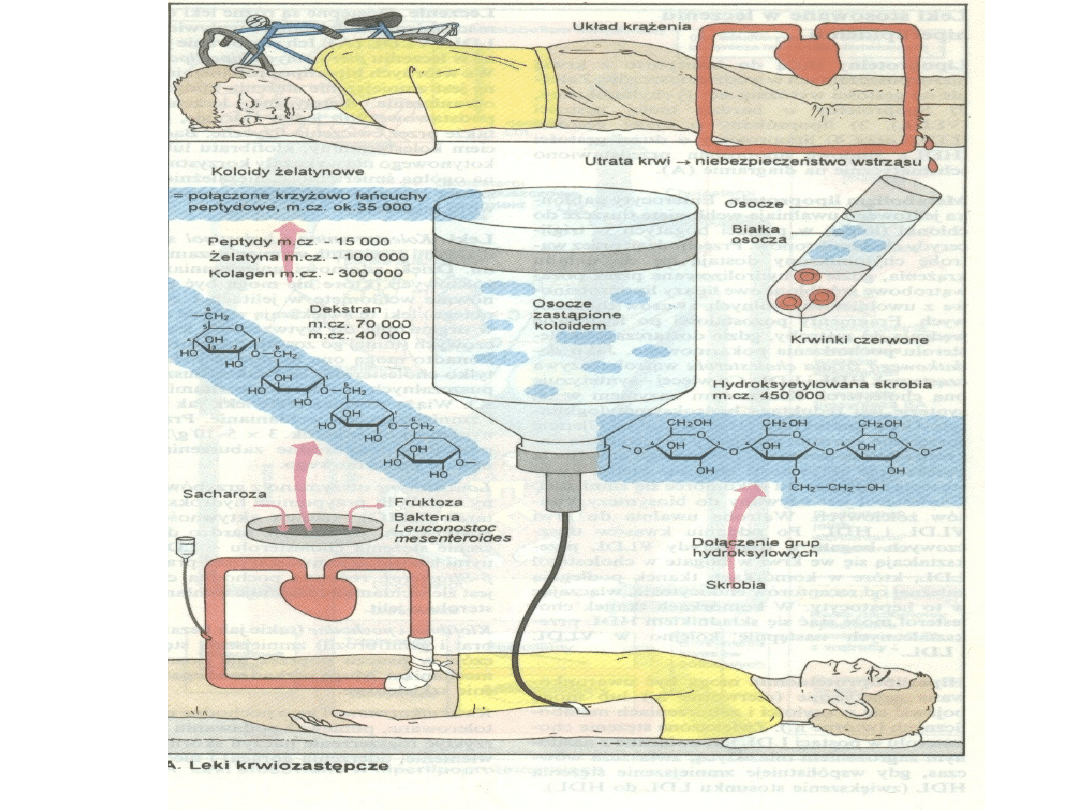

Albuminy
• Podaje się w celu:zwiększenia objętości
śródnaczyniowej i hipoalbuminemii.
• Efekt przetoczenia: 25% roztwór albumin
powoduje 3-4 krotne zwiększenie objętości
osocza w stosunku do podanej objętości.
• Funkcja transportowa albumin dla leków i
substancji endogennych jest znacząca w
wielu aspektach np.toksyczności leków.
• Albuminy są korzystne w leczeniu
septycznych chorych.

Dextran
• Dekstran jako substancja jest znany od
przeszło 100 lat (...). Okazał się
skutecznym środkiem krwiozastępczym
osocza oraz wykazał wiele właściwości,
których nie podejrzewano w okresie
wprowadzenia środka do użytku
klinicznego, jak działanie
przeciwzakrzepowe czy polepszające
przepływ krwi” (Współczesna
transfuzjologia, str. 154).

Dekstran
Działanie:
• Wielkocząsteczkowy polimer glukozy stosowany w
roztworach jako środek zwiększający objętość krwi
krążącej. Po podaniu dożylnym krótkotrwale podnosi
ciśnienie koloidoosmotyczne krwi, wiąże wodę i
zwiększa objętość osocza (1g dekstranu wiąże 20
ml wody).
• Zmniejsza lepkość krwi, przeciwdziała agregacji
krwinek, we wstrząsie ma korzystny wpływ na
przepływ włośniczkowy krwi.
• Po podaniu we wlewie i.v. t
1/2
wynosi 3–8 h.
Wydalanie następuje przez nerki, w mniejszym
stopniu przez płuca. Niewydalony dekstran jest
metabolizowany w wątrobie do CO
2
i wody.
• Dekstran nie ma właściwości wiązania i
przenoszenia tlenu i nie może być stosowany jako
substytut pełnej krwi.

Dekstran
• Dekstran 40 000 - 10% roztwór; czas
półtrwania wynosi 3-4 godzin. Posiada lepszy
wpływ na mikrokrążenie niż Dekstran 70 000.
• Dekstran 70 000 - 6% roztwór, czas
półtrwania wynosi 6-8 godzin . Posiadając
masę cząsteczkową zbliżoną do albuminy
wywiera najbardziej aktywne działanie
koloidoosmotyczne. Jest ono podstawą
działania hemodynamicznego, czyli
zwiększanie objętości osocza które wynika
ze zdolności wiązania wody.

Dekstran
Wskazania:
• Zwiększanie objętości osocza, pomocniczo w
leczeniu niektórych postaci wstrząsu
hipowolemicznego (m.in. pourazowego,
krwotocznego, po oparzeniu i zabiegu
chirurgicznym).
• Profilaktyka żylnej choroby zakrzepowo–zatorowej u
pacjentów poddawanych zabiegom operacyjnym
związanych z dużym ryzykiem powikłań zakrzepowo–
zatorowych.
• W zabiegach chirurgicznych z zastosowaniem
krążenia pozaustrojowego jako główny płyn lub
składnik płynu do wypełnienia aparatu płuco–serce.
• Pomocniczo w poprawianiu właściwości
reologicznych krwi w stanach jej nadmiernego
zagęszczenia, w zaburzeniach mikrokrążenia.

Dekstran
Przeciwwskazania:
• nadwrażliwość na dekstran,
• zagrażający lub rozwinięty obrzęk płuc,
• ciężka niewydolność krążenia,
• skazy krwotoczne, małopłytkowość,
hipofibrynogenemia,
• krwotoczny udar mózgu,
• ciężkie nadciśnienie tętnicze, niewydolność
nerek ( stężenie kreatyniny w osoczu powyżej
177 mmol/l) z oligurią lub anurią.
• stany wymagające ograniczenia podaży sodu.

Dekstran
• Przeciwwskazania do przetoczenia 6%
roztworu dekstranu 70 stanowi
niewydolność krążenia z zastojem, jawna
skaza krwotoczna – zwłaszcza małopłytkowa
niewydolność nerek z anurią lub oligurią. (...)
Przeciwwskazania do stosowania
dekstranu 40: niewydolność krążenia z
zastojem nerek, skaza krwotoczna – gdy
przetaczany jest jako środek osoczozastępczy
konieczne jest dodatkowe dostarczenie wody
w postaci płynów elektrolitycznych lub
izotonicznego roztworu glukozy”.

Dekstran
• Działania niepożądane:
• odczyny alergiczne do wstrząsu anafilaktycznego
włącznie,
• nudności, wymioty,
• gorączka, bóle stawowe, skurcz oskrzeli,
• obniżenie ciśnienia tętniczego krwi,
• przeciążenie układu krążenia.
• W przypadku upośledzenia czynności nerek
dekstran może spowodować bezmocz. W
przypadku zbyt szybkiego wlewu może dojść do
obrzęku płuc.

Dekstran
• Ciąża i laktacja: Kategoria C.
Nie zaleca się
stosowania w ciąży i okresie karmienia piersią.
• Dawkowanie:
W zwiększaniu objętości
osocza, pomocniczo we wstrząsie: dorośli zwykle
500–1000 ml/d z szybkością 60-70 kropli/min.

Dekstran
• Podobnie jak i inne płyny koloidalne infuzyjne
dekstran [więc również i jego związki, które
też są płynami koloidalnymi] może
wywoływać odczyny poprzetoczeniowe.
• Klinicznie może to być lekki odczyn, jedynie z
objawami skórnymi, lub też ciężki wstrząs,
niekiedy śmiertelny. Częstość objawów
anafilaktoidalnych jest niska i wynosi 0,025%
dla dekstranu 70 (...), 0,013% dla dekstranu 40,
(...), a 0,017% i 0,019% odpowiednio w polskim
materiale. Częstość śmiertelnych odczynów
uczuleniowych wynosi 0,003% (D40) i 0,004%
(D70).

Dekstran
• Patomechanizm tych odczynów został wyjaśniony w
ostatnich latach przez badaczy szwedzkich, którzy
stwierdzili, że ciężkie odczyny wywoływane
przez przetoczenie dekstranu są
spowodowane przez immunologiczne czynne
kompleksy, wytworzone przez przeciwciała
reagujące z dekstranem, głównie IgG
• Chorzy uczuleni na przetoczenie dekstranu mają w
większości wysokie miano przeciwciał, wytworzone
po przebyciu zakażeń bakteriami mającymi
wielocukry z determinantami antygenowymi,
indukowane przez surowy dekstran, pochodzący z
przewodu pokarmowego lub z pokarmów
zawierających zanieczyszczony dekstranem cukier.

Dekstran
• U chorych takich po przetoczeniu
wytwarzają się duże kompleksy
immunologicznie czynne z następowym
uczynnieniem układów enzymatycznych
osocza i płytek krwi, prowadzącym do
wystąpienia objawów klinicznych. Łagodne
odczyny I i II stopnia (...) nie są niebezpieczne i
zazwyczaj ustępują po przerwaniu przetaczania,
ewentualnie po leczeniu objawowym”
• Odczyny III i IV stopnia są więc już
niebezpieczne dla życia.

Dekstran
• I lekki
• Zmiany skórne i (lub) niewielki wzrost temperatury, zmiana
ogólnego samopoczucia
• II średni
• Nudności, ból głowy, zaczerwienienie twarzy, parestezje,
duszność, ból w klatce piersiowej, dreszcze, wzrost
temperatury, przyspieszenie czynności serca, obniżenie
ciśnienia krwi o ok. 2,67 kPa (20 mm Hg)
• III ciężki
• Wymioty, duszność, ból w klatce piersiowej, ból w okolicy
lędźwiowej, przyspieszenie czynność serca powyżej 140/min,
obniżenie ciśnienia krwi poniżej 9,33 kPa (70 mm Hg), skurcz
oskrzeli
• IV wstrząs
• Zaburzenia świadomości, zaburzenia krążenia i oddychania
zagrażające życiu i/lub zatrzymanie krążenia i
oddechu (podkreślenie nasze).

Hydroksyetyloskrobia -
HAES
• Działanie:
– Syntetyczny niebiałkowy koloid zwiększający
objętość osocza. Powstaje w wyniku hydrolizy
skrobi. Lek nie ma zdolności transportowania tlenu.
• Wskazania:
-hipowolemia (zabiegi chirurgiczne, odwodnienie,
urazy),
- wstrząs hipowolemiczny,
- przed zabiegami operacyjnymi w celu uzyskania
autologicznej krwi

Hydroksyetyloskrobia - HAES
Przeciwwskazania
:
Nadwrażliwość na którykolwiek składnik
preparatu lub skrobię,
ciężkie zaburzenia krzepnięcia,
hipofibrynogenemia,
krwawienie wewnątrzczaszkowe,
zastoinowa niewydolność serca,
niewydolność nerek przebiegająca ze
skąpomoczem lub bezmoczem,
hiperwolemia.
Ostrożnie u pacjentów z chorobami wątroby w
wywiadzie.
Interakcje: Nie należy mieszać z innymi
roztworami w tym samym pojemniku.

Hydroksyetyloskrobia - HAES
Działania niepożądane:
• reakcje nadwrażliwości, w tym bardzo rzadko
wstrząs anafilaktyczny,
• obrzęk płuc,
• krwawienia, przedłużenie czasu
protrombinowego, czasu krwawienia
• obrzęk kończyn dolnych,
• powiększenie węzłów chłonnych,
• gorączka,
• ból w klatce piersiowej,
• bradykardia, dreszcze, wymioty, ból głowy
lub mięśni.

Hydroksyetyloskrobia - HAES
• Dawkowanie:
Stosować w powolnym wlewie
i.v. We wstrząsie w leczeniu i zapobieganiu
niedoborowi krwi krążącej do 33 ml/kg mc./d
roztworu o stężeniu 6% lub do 20 ml/kg mc./d
roztworu 10%. U niektórych chorych konieczne
może być zastosowanie większej dawki.
• Uwagi
:
Nie zamrażać, nie ogrzewać.
Przechowywać w temperaturze pokojowej.
Krótkotrwała ekspozycja na temperaturę
powyżej 40°C nie wpływa na trwałość preparatu.

Mannitol
Działanie:
• Podstawowy diuretyk osmotyczny.
• Działa przez zwiększenie ciśnienia
osmotycznego w płynie zewnątrzkomórkowym
i przemieszczanie wody z wnętrza komórek
do płynu śródmiąższowego i osocza.
• Zwiększa wydalanie sodu i chlorków.
• (Ten mechanizm jest odpowiedzialny za
zmniejszenie ciśnienia wewnątrzczaszkowego
i wewnątrz gałki ocznej)
• Roztwór 5,07% jest izoosmotyczny z surowicą
krwi.

Mannitol
Wskazania:
• I.v. Leczenie fazy oligurii w ostrej niewydolności
nerek zanim stanie się nieodwracalna.
• Redukcja ciśnienia wewnątrzczaszkowego i leczenie
obrzęku mózgu.
• Redukcja ciśnienia wewnątrzgałkowego, jeśli inne
sposoby jego zmniejszania są nieskuteczne.
• Nasilenie wydalania toksyn przez nerki (w
zatruciach), tzw. diureza wymuszona.
• Jako lek dodatkowy w czasie operacji chirurgicznych
mogących mieć wpływ na stan wydolności nerek.
• W leczeniu zaparć, przygotowaniu do zabiegów
diagnostycznych na jelicie grubym.
• Do przepłukiwania pęcherza podczas przezcewkowej
resekcji gruczołu krokowego stosowany w roztworze
2,5–5%.

Mannitol
Przeciwwskazania:
• bezmocz,
• obrzęk płuc,
• czynne krwawienie wewnątrzczaszkowe,
• ciężkie odwodnienie,
• nasilająca się niewydolność serca lub
zastój płucny po leczeniu mannitolem.
• stosować ostrożnie u pacjentów z
hiperwolemią, niewydolnością nerek,
niedrożnością dróg moczowych,
niewydolnością serca lub zagrożonych jej
wystąpieniem

Mannitol
Interakcje:
• Unikać podawania jednocześnie z krwią
(aglutynacja krwinek).
• Gdy konieczne jest jednoczesne podawanie krwi,
należy dodać co najmniej 20 mEq sodu do 1 litra
mannitolu.
• Dodanie sodu do 20% roztworu mannitolu może
prowadzić do wytrącania się leku, dlatego
ostateczny roztwór należy sprawdzić pod
względem przejrzystości i wytrącania
natychmiast po zmieszaniu.
• Do roztworu mannitolu nie dodawać KCl, innych
elektrolitów ani leków.

Mannitol
Działania niepożądane:
• gorączka,
• zapalenie żyły w
miejscu wstrzyknięcia,
• zakrzepica żylna,
• martwica skóry,
• zastój płucny, kwasica,
• suchość ust,
• zaburzenia oddawania
moczu (od wielomoczu
do bezmoczu),
• obrzęk płuc lub zatrucie
wodne, jeśli wydzielanie
moczu nie jest
adekwatne, obrzęki,
• ból głowy,
• drgawki,
• zaburzenia widzenia,
• nudności, wymioty,
• zawroty głowy,
• osutka,
• odwodnienie,
niedociśnienie,
tachykardia.
• Stosować ostrożnie u
narkomanów – większe
ryzyko wystąpienia
działań niepożądanych.
• nadmierne wydalanie
sodu, potasu, chlorków i
ich następstwa.

Mannitol
Dawkowanie:
• Dawka zależy od stanu chorego, zapotrzebowania na
płyny i czynności nerek.
• Generalnie najpierw podaje się dawkę uderzeniową w
postaci 20% roztworu, a potem wlew ciągły 5%
roztworu leku.
• Należy podawać przez zestaw do przetoczenia z
filtrem, wolno i ostrożnie do dużego naczynia, aby
zapobiec podrażnieniu żyły.
• I.v. podawać w dawce 50–200 g/d, zwykle ok. 100 g/d.
• Testowa dawka (u chorych ze znaczną oligurią) 0,2
g/kg mc. (ok. 75 ml 20% roztworu mannitolu w ciągu
3–5 min, by utrzymać diurezę w wartościach 30–50
ml/h).
• Jeśli diureza nie ulega zwiększeniu, należy powtórnie
podać dawkę testową.

Mannitol
Uwagi:
• Kontrolować równowagę kwasowo-
zasadową.
• Lek może ulegać krystalizacji w niskiej
temperaturze, zwłaszcza duże stężenia
(powyżej 15%). Należy wówczas ogrzać do
56°C, następnie wstrząsnąć, schłodzić do
temperatury ciała i podać. Przed użyciem
skontrolować, czy nie ma zmętnienia lub
kryształów.

Żelatyny
• Środek ten jest krótkotrwały w działaniu.
Znany jest on także pod nazwą
Haemaccel 3,5%
,Gelofusine 4%
Roztwór żelatyny jako środek zastępczy osocza użyto po
raz pierwszy w 1915
roku.
Nie znalazły one jednak szerszego zastosowania ze
względu na żelyfikację w temperaturze pokojowej,
trudności w wyjaławianiu i powodowanie odczynów
poprzetoczeniowych. Po 1950 r., dzięki wprowadzeniu
nowych technologii
i
modyfikacji pozwalających na
obniżenie punktu żelyfikacji roztworów klinicznych nawet
do 0
o
C, preparaty żelatyny uzyskały większą popularność i
w niektórych krajach, np. w Szwajcarii, są najszerzej
stosowanymi środkami zastępczymi osocza

Żelatyny
• Są to białka będące produktem rozpadu
żelatyny.
• Odznaczają się małym efektem
objętościowym.
• Można stosować je u pacjentów
odwodnionych
• Nie upośledzaja funkcji nerek
• Przyczyniaja się do lepszego ukrwienia nerek i
lepszej diurezy

Żelatyny
• Jako białka odznaczają się silnymi
właściwościami alergogennymi- jest to
zasadnicze zastrzezenie co do ich
stosowania w lecznictwie
• Zastosowanie:
w stanach
hipowolemicznych różnego pochodzenia
• Przeciwwskzania
: świeży zawał,
zastoinowa niewydolność krążenia, anuria
lub oliguria, wstrząs neurowolemiczny
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
Wyszukiwarka
Podobne podstrony:
Płyny krwiozastępcze, Farmacja, Farmakologia(1), Hemostaza, Układ krwionośny
Płyny infuzyjne, farmakologia+++
Farmakologia pokazy, Podstawy Farmakologii Ogólnej (W1)
Farmakokinetyka
farmakoterap otylosci
Farmakologia cw2 s
Farmakologia w schorzeniach przyzębia
Narkomania w nutri i farmakogenomice
niewydolność farmakoterapia
więcej podobnych podstron