
Wybrane zagadnienia
Wybrane zagadnienia
z
z
gastroenterologii
gastroenterologii
i reumatologii
i reumatologii
dziecięcej
dziecięcej
Klinika Kardiologii Dziecięcej
II Katedra Pediatrii i
Kardiologii
UM w Łodzi
Kierownik Kliniki Prof. dr hab. n. med. Jerzy
Stańczyk
Dr. n. med. Kalina Pokuszyńska

Objawy kliniczne
Objawy kliniczne
Ból brzucha
-lokalizacja, nasilenie, czas trwania, rodzaj bólu,
rodzaj stolca (obecność krwi , śluzu, zapach)
Zaparcia
Biegunki (ostra, przewlekła)
Nudności, wymioty
Odbijania, zgaga
wzdęcia
Niedożywienie (kacheksja)
-

DIAGNOSTYKA GASTROENTEROLOGICZNA
DIAGNOSTYKA GASTROENTEROLOGICZNA
BADANIA PODSTAWOWE
BADANIA PODSTAWOWE
1. morfologia krwi z płytkami
2. wykładniki ostrego procesu zapalnego
-
OB, CRP, leukocytoza
3. próby wątrobowe
-
ASPAT, ALAT, GGTP
(anty-Hbs, anty HCV)
4. próby trzustkowe
- lipaza i amylaza w surowicy, amylaza w moczu,
chymotrypsyna i elastaza w kale
5. mocz – badanie ogólne, ew. posiew
6. krew utajona w kale (Hem-Check)
7. Posiew kału
7. Badanie kału w kierunku pasożytów
8. USG

BADANIA SPECJALISTYCZNE
BADANIA SPECJALISTYCZNE
1. nietolerancje pokarmowe
- WTO po obciążeniu laktozą, sacharozą,
ew. krzywe obciążeniowe
2. alergia pokarmowa
- IgE + swoiste
- testy skórne
3. patologiczny refluks żołądkowo-
przełykowy, refluks żółciowy
- 24-godzinna pH-metria
- manometria przełykowa

4. zaparcia
manometria anorektalna
wlew doodbytniczy
5. niedobór masy ciała
- IgA-EmA, ARA, AGA,
transglutaminaza tkankowa
- endoskopowa biopsja jelita
cienkiego

Ostra Biegunka
Ostra Biegunka
Znamienne zwiększenie liczby wypróżnień w
ciągu doby w porównaniu do poprzedniego
okresu i/lub zmiany konsystencji stolca na
płynną lub półpłynną
Niemowlęta i dzieci <2 r. ż. karmione
sztuczne lub w sposób mieszany
-3 płynne lub półpłynne stolce
-1 biegunkowy stolec zawierający krew,
ropę, śluz
Czas trwania krótszy niż 14 dni

Biegunka przewlekła
Biegunka przewlekła
Stan chorobowy trwający ponad 14
dni, oddawanie przez dziecko
zwiększonej ilości stolców z
nieprawidłową konsystencją lub
obecnością śluzu czy krwi, doprowadza
do niedożywienia
Mechanizmy: osmotyczny, sekrecyjny,
wydzielniczo-zapalny, zaburzenia
motoryki,

Etiologia
Etiologia
Bakterie (E. Coli, Salmonella eneritidis,
tythimurium, Shigella, Campylobacter,
Klebsiella, Clostridium difficile)
Wirusy (adeno-, rota-)
Pasożyty (lamblia)
Leki (antybiotyki)
Nietolerancje pokarmowe
Celiakia
Niedobory enzymatyczne (niedobór
disacharydaz)

Ocena stopnia odwodnienia
1. Stan ogólny
- spokojne, przytomne, niespokojne,
podsypiające
2. Jama ustna i język
-wilgotne, podsychające, suche
3. Gałki oczne -prawidłowo napięte,
zapadnięte
4. Skóra -fałd rozprostowuje się szybko,
powoli, bardzo wolno
5. Łzy -obecne, nieobecne
6. Ubytek masy ciała -<5%-lekkie
-5-10%-średnie
->10-ciężkie

Leczenie
Leczenie
Nawodnienie
-dożylne
-doustne (Gastrolit)
wyrównanie zaburzeń elektrolitowych i
równowagi kwasowo-zasadowej
Wyrównanie niedoborów energetycznych
Leczenie żywieniowe - dieta
Leki objawowe (Smecta)
Chemioterapeutyki
W wyjątkowych sytuacjach antybiotyki

Antybiotykoterapia
Zakażenie uogólnione
współistniejące zakażenia z innych
układów
noworodki
obecność krwi w stolcu
-Shigella-biseptol, ampicylina
-Campylobacter-erytromycyna
-Closridium difficile-
wankomycyna,
metronidazol

Alergia pokarmowa
Alergia pokarmowa
Nieprawidłowa nadmierna
odpowiedź immunologiczna
organizmu, występująca u
niektórych osób po spożyciu
pewnych pokarmów

Nadwrażliwość
Nadwrażliwość
pokarmowa
pokarmowa
1. Alergia pokarmowa
-IgE zależna
-IgE niezależna
2. Niealergiczna nadwrażliwość
pokarmowa

Przebieg alergii
Przebieg alergii
pokarmowej
pokarmowej
Reakcja typ I- anafilaktyczna, natychmiastowa, z
udziałem IgE (histamina, leukotrieny)- kilka
minut lub godzin
Reakcja typ II cytotoksyczna, z udziałem IgG, IgM
(liza komórki)- rzadko
Reakcja typ III wywołana przez kompleksy
immunologiczne (objaw po 24-72 godz, trwa do
kilku tyg)
Reakcja typ IV- komórkowa, opóźnionej
nadwrażliwości, limfocyty T, bez udziału
immunoglobulin, reakcja późna

Ryzyko
Ryzyko
Większe ryzyko jeśli w rodzinie reakcje alergiczne
Oboje rodziców zdrowych
-12%
Jeden rodzic z alergią -20%
Jedno z rodzeństwa ma alergię
-32%
Oboje rodziców ma alergię -43%
oboje rodzice ten sam typ alergii
-72%
Gdy podwyższone wartości IgE w krwi
pępowinowej
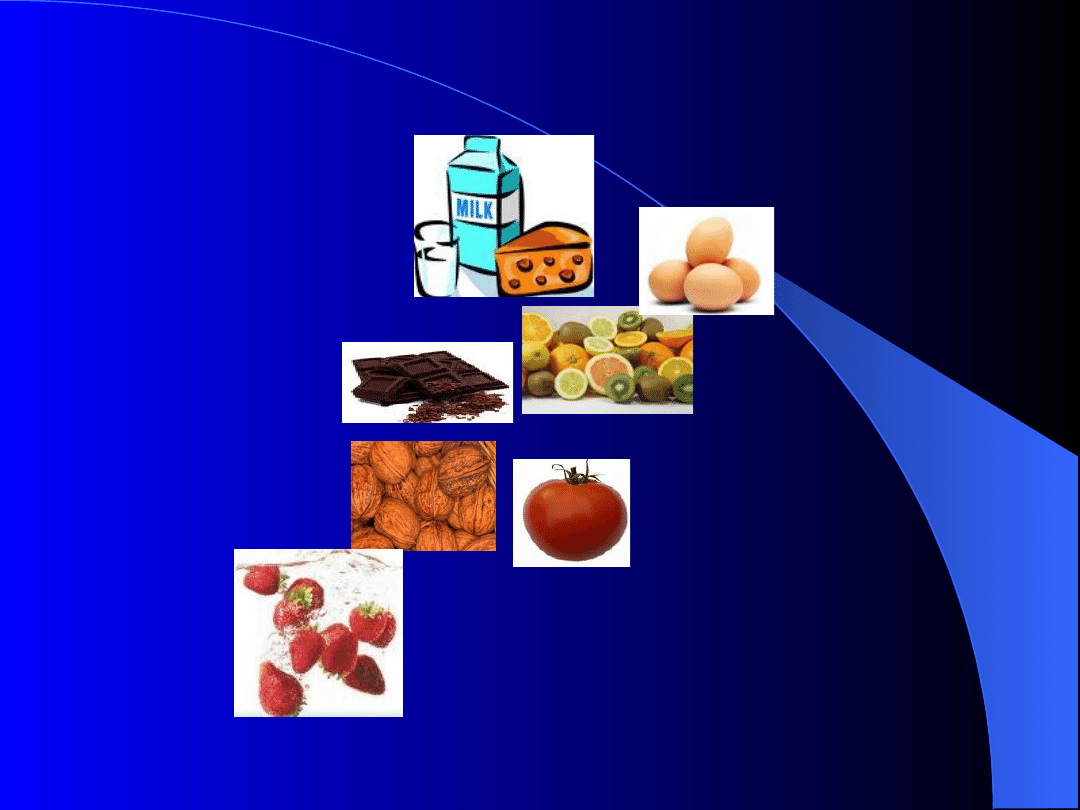
Pokarmy najczęściej uczulające
Pokarmy najczęściej uczulające
Mleko krowie
Jaja kurze
Owoce cytrusowe
Czekolada
Orzechy
Pomidory
truskawki
Alergeny (antygeny) przechodzą z mlekiem matki

Marsz alergiczny
Marsz alergiczny
wiek
Manifestacja kliniczna
0-6 miesiąc
objawy żołądkowo-jelitowe,
czasem zmiany skórne
7-12
miesięcy
dominują objawy skórne,
objawy ż-j
2-3 lata
astma wczesnodziecięca
4-7 lat
alergiczny nieżyt nosa
8-14 lat
astma oskrzelowa,
alergiczny nieżyt nosa

Rozpoznanie
Rozpoznanie
Wywiad
Badanie przedmiotowe (objawy alergiczne,
zapalenie skóry)
Testy skórne (u niemowląt ujemne nie
wykluczają choroby)
IgE, IgE swoiste, eozynofilia
Testy prowokacyjne
Prawidłowe wyniki badań dodatkowych
nie wykluczają alergii

Wsteczny odpływ
Wsteczny odpływ
żołądkowo-przełykowy
żołądkowo-przełykowy
(refluks) GERD
(refluks) GERD
Zjawisko patologiczne, czasowe
lub stałe przemieszczanie treści
żołądkowej do przełyku
(niewydolność dolnego zwieracza
przełyku, zaburzenia motoryki
górnego odcinka przewodu
pokarmowego)

Objawy kliniczne
Objawy kliniczne
Wymioty, ulewania
Niedobór masy ciała i wzrostu
Niechęć do przyjmowania pokarmu
Niedokrwistość niedoborowa, krwawe
wymioty
Niepokój, płacz poposiłkowy
Nieżyt błony śluzowej żołądka
Świszczący oddech, skurcz oskrzeli
Napadowy kaszel, nawracające zap. płuc
bezdechy

Badania dodatkowe
Badania dodatkowe
Monitorowanie pH przełyku (pH-
metria)
Badanie radiologiczne lub
scyntygrafia górnego odcinka
przewodu pokarmowego
Endoskopia z biopsją przełyku
Badanie manometryczne przełyku i
żołądka (ocena stanu napięcia
zwieraczy i motoryki)

Leczenie refluksu ż-p
Leczenie refluksu ż-p
Pozycja ciała na brzuchu i
spionizowana
Zagęszczanie pokarmu
Dieta eliminacyjna
Leczenie farmakologiczne
Leczenie chirurgiczne

Choroba trzewna- celiakia
Choroba trzewna- celiakia
(„nietolerancja glutenu”)
(„nietolerancja glutenu”)
Glutenozależna enteropatia
Całkowity zanik kosmków jelitowych
proksymalnego odcinka jelita cienkiego w
wyniku działania glutenu
Cechy zespołu złego wchłaniania
Dieta bezglutenowa prowadzi do całkowitej
regeneracji kosmków
Udział układu immunologicznego
Predyspozycje genetyczne (HLA 6 chromosom:
DR-3, DRQ2
Gluten - białko(żyto, pszenica, owies, jęczmień)

Działanie glutenu
Działanie glutenu
Spadek aktywności disacharydaz rąbka
szczoteczkowego
Przyśpieszenie podziałów komórkowych
krypt
Skrócenie i spłaszczenie kosmków z
przerostem
Zwiększenie przepuszczalności śluzówki
jelit dla antygenów pokarmowych (białka
mleka krowiego)
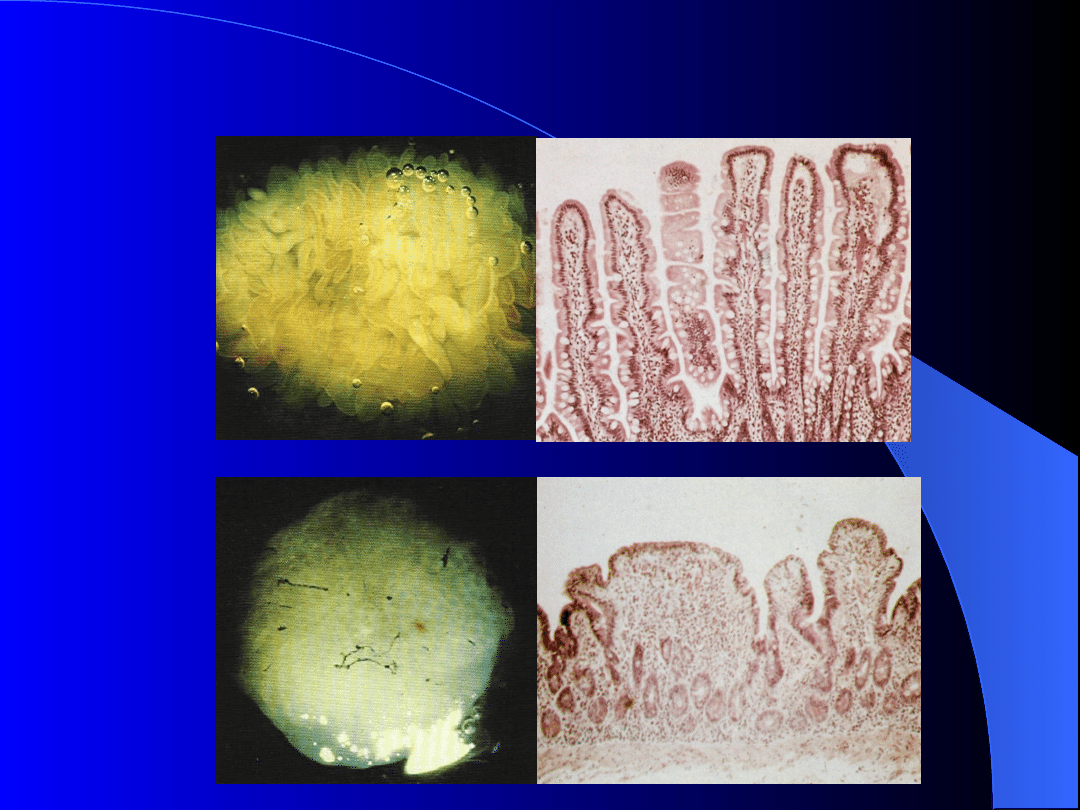

Objawy kliniczne
Objawy kliniczne
Objawy pojawiają się podczas wprowadzania
glutenu (kromka chleba ok. 10 m.ż.)
Obfite, lśniące, pieniste stolce o kwaśnym pH
Powiększenie obwodu brzucha (zalegania i
gazy)
Niedobór masy i wzrostu
Opóźnienie wieku kostnego
Hipoproteinemia, hipokalcemia,
niedokrwistość niedobarwliwa

Postacie
Postacie
Aktywna , klasyczna (duży brzuch, przewlekła
utrata apetytu, niedożywienie, przewlekła biegunka
o charakterze tłuszczowym, zmiany zachowania,
niedokrwistość z niedoboru żelaza, krzywica,
hipoproteinemia, wtórna nietolerancja cukrów
Postać asymptomatyczna (zanik kosmków przy
dyskretnych objawach, niedobór wzrostu,
niedokrwistość,opóźnienie dojrzewania)
Postać ukryta (późno ujawniająca się) – brak
objawów klinicznych, prawidłowa błona śluzowa
jelita
pewne czynniki ujawniają chorobę- ciąża, zabieg
operacyjny, infekcje jelitowe

IMMUNOLOGIA
Przeciwciała:
- przeciw transglutaminazie tkankowej (TGA)
- przeciwendomysialne (EMA)
- przeciwgliadynowe (AGA)
- przeciwretikulinowe (ARA)

ROZPOZNANIE
Stwierdzenie w biopsji jelita cech zaniku kosmków
u pacjenta pozostającego na diecie zawierającej
adekwatną ilość glutenu
pełna remisja kliniczna po wycofaniu glutenu z
diety
obecność krążących przeciwciał TGA
oraz EMA w klasie IgA, ARA, AGA u pacjenta
otrzymującego gluten i ich zniknięcie z krwi po
wyeliminowaniu glutenu z diety

KONSEKWENCJE
KONSEKWENCJE
ZAKAŻENIA H. PYLORI
ZAKAŻENIA H. PYLORI
Zapalenie błony śluzowej
żołądka i dwunastnicy
Choroba wrzodowa
dwunastnicy
Choroba wrzodowa żołądka
Rak żołądka (karcinogen klasy
I)

DIAGNOSTYKA H.
DIAGNOSTYKA H.
PYLORI
PYLORI
I. Testy inwazyjne
1. test ureazowy: aktywność ureazy
w bioptacie błony śluzowej żołądka
2.badanie histologiczne wycinków
3.badania mikrobiologiczne (posiewy)
II. Testy nieinwazyjne:
1.test oddechowy
-
doustne podanie roztworu mocznika znakowanego izotopem węgla
2.badania krwi (badania serologiczne, wykorzystujące krew pełną)
testy ELISA - nie są miarodajne celem oceny czynnego zakażenia
ani skuteczności eradykacji- dynamika zmniejszania stężenia
przeciwciał w surowicy jest zmienna
3.testy molekularne PCR

Choroba Leśniowskiego-
Choroba Leśniowskiego-
Crona (L-C)
Crona (L-C)
Bóle brzucha (różne nasilenie i
lokalizacja, prawy dół biodrowy)
Gorączka
Utrata masy ciała
Nudności, wymioty, wzdęcia brzucha,
uczucie pełności po posiłku
Obły opór w prawym dole biodrowym
Objawy stawowe, skórne
Niedobór masy i wzrostu

L-C Badania dodatkowe
L-C Badania dodatkowe
Wskaźniki ostrej fazy (OB., leukocytoza,
płytki, CRP)
Endoskopia (odcinkowe zmiany,
lokalizacja krętniczo-kątnicza,
owrzodzenia, polipy rzekome,
zniekształcenie jelita, zwężenie, przetoki
Histopatologia (ziarniniaki, nacieki
przekraczające blaszkę graniczną
USG, RTG

Wrzodziejące zapalenie
Wrzodziejące zapalenie
jelita grubego
jelita grubego
Biegunka
Krew i/lub śluz w kale
Parcie na stolec
Bóle brzucha
Gorączka
Utrata masy ciała

Badania dodatkowe
Badania dodatkowe
Ocena wskaźników ostrej fazy
Endoskopia (ciągłość zmian, zajęcie
wyłącznie jelita grubego, przekrwienie,
obrzęk, kruchość błony śluzowej, zatarcie
rysunku naczyniowego, granulacja,
nieregularne owrzodzenia, włóknik, śluz,
krew, ropa
Histopatologia (mikroropnie kryptowe,
zmiany nie przekraczają błony
podśluzówkowej
USG, RTG

Wybrane zagadnienia
Wybrane zagadnienia
z reumatologii
z reumatologii
dziecięcej
dziecięcej

Klasyfikacja chorób reumatycznych u
Klasyfikacja chorób reumatycznych u
dzieci
dzieci
(wg Textbook of Pediatrics Rheumatology -2001)
(wg Textbook of Pediatrics Rheumatology -2001)
1. Zapalne choroby reumatyczne
1. Zapalne choroby reumatyczne
(mizs, spondyloartropatie, infekcyjne zapalenia stawów,
(mizs, spondyloartropatie, infekcyjne zapalenia stawów,
gorączka reumatyczna, toczeń układowy, twardzina,
gorączka reumatyczna, toczeń układowy, twardzina,
zapalenie skórno-mięśniowe, guzkowe zapalenie naczyń)
zapalenie skórno-mięśniowe, guzkowe zapalenie naczyń)
2. Choroby niezapalne
2. Choroby niezapalne
(zespół nadmiernej wiotkości stawów, bóle wzrostowe,
(zespół nadmiernej wiotkości stawów, bóle wzrostowe,
fibromialgia, zespoły przeciążeniowe, bóle psychogenne)
fibromialgia, zespoły przeciążeniowe, bóle psychogenne)
3. Dysplazje szkieletowe
3. Dysplazje szkieletowe
(osteochondrodysplazje, osteochondrozy-jałowe martwice
(osteochondrodysplazje, osteochondrozy-jałowe martwice
kostne)
kostne)
4. Wrodzone zaburzenia tkanki łącznej (np. Zespół
4. Wrodzone zaburzenia tkanki łącznej (np. Zespół
Marfana)
Marfana)
5. Choroby spichrzeniowe
5. Choroby spichrzeniowe
6. Choroby metaboliczne (np. osteoporoza)
6. Choroby metaboliczne (np. osteoporoza)
7. Choroby układowe z objawami ze strony układu
7. Choroby układowe z objawami ze strony układu
mięśniowo-szkieletowego (np. cukrzyca, sarkoidoza)
mięśniowo-szkieletowego (np. cukrzyca, sarkoidoza)

Zapalne choroby tkanki łącznej-
Zapalne choroby tkanki łącznej-
definicja
definicja
Jest to cały wachlarz zespołów o
Jest to cały wachlarz zespołów o
nieznanej lub niedostatecznie
nieznanej lub niedostatecznie
udowodnionej etiologii, których
udowodnionej etiologii, których
podstawową cechą morfologiczną jest
podstawową cechą morfologiczną jest
uogólnione zapalenie naczyń
uogólnione zapalenie naczyń
krwionośnych oraz zwyrodnienie
krwionośnych oraz zwyrodnienie
włóknikowate
włóknikowate

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
*
Jest chorobą rozpoczynającą się przed
Jest chorobą rozpoczynającą się przed
16
16
rokiem
rokiem
życia, gdzie zapalenie stawów trwa co najmniej
życia, gdzie zapalenie stawów trwa co najmniej
6
6
tygodni i wykluczono inne przyczyny
tygodni i wykluczono inne przyczyny
zapalenia z tzw. listy wykluczeń
zapalenia z tzw. listy wykluczeń
(infekcyjne, pourazowe, nowotworowe,
(infekcyjne, pourazowe, nowotworowe,
alergiczne)
alergiczne)
*Charakteryzuje się różnorodnością obrazu
*Charakteryzuje się różnorodnością obrazu
klinicznego i przebiegu oraz odrębnościami
klinicznego i przebiegu oraz odrębnościami
od RZS w wieku dorosłym
od RZS w wieku dorosłym
*Ma przebieg przewlekły z nawracającymi okresami
*Ma przebieg przewlekły z nawracającymi okresami
zaostrzeń i poprawy. U dzieci które zachorowały
zaostrzeń i poprawy. U dzieci które zachorowały
wcześnie spotyka się zaburzenia rozwojowe
wcześnie spotyka się zaburzenia rozwojowe
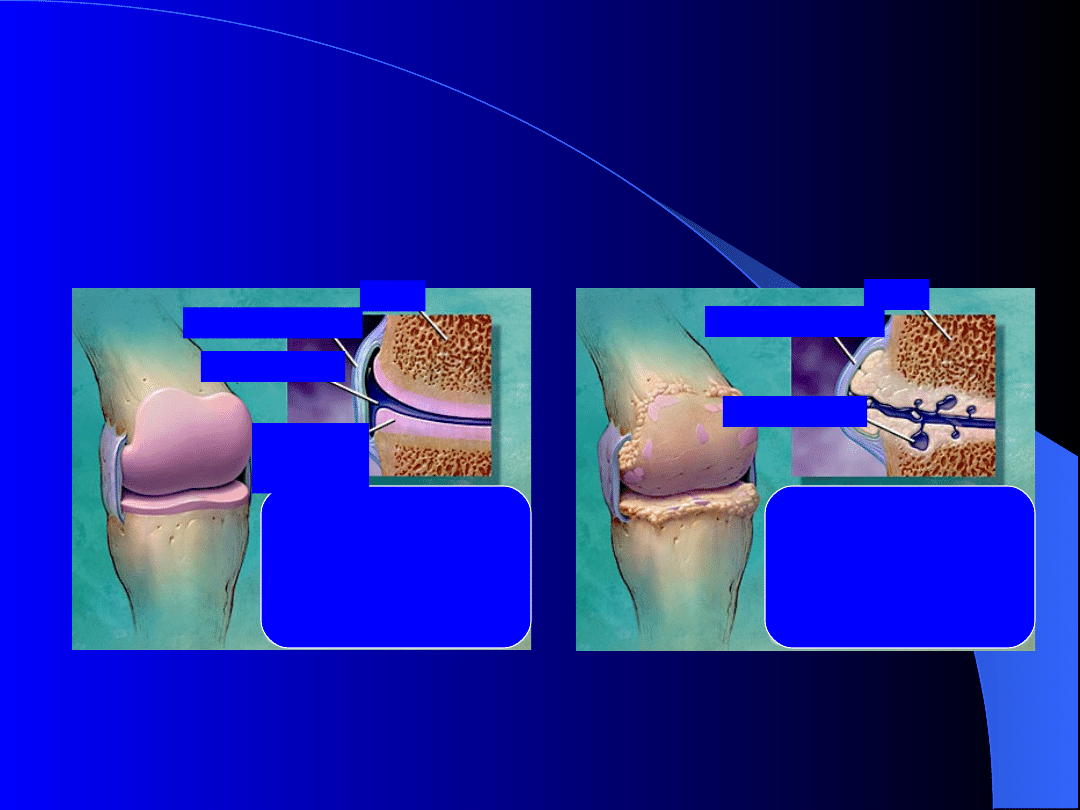
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Staw
Staw
prawidłowy
prawidłowy
Staw
Staw
zmieniony
zmieniony
zapalnie
zapalnie
Torebka stawowa
Torebka stawowa
Kość
Kość
Kość
Kość
Torebka stawowa
Torebka stawowa
Płyn stawowy
Płyn stawowy
Płyn stawowy
Płyn stawowy
Chrząstka
Chrząstka
stawowa
stawowa

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Początek uogólniony (20% chorych)
Początek uogólniony (20% chorych)
-
hektyczna gorączka >39 st.C trwająca co najmniej 2
hektyczna gorączka >39 st.C trwająca co najmniej 2
tygodnie
tygodnie
-
nawracające polimorficzne wysypki skórne
nawracające polimorficzne wysypki skórne
-
uogólnione powiększenie węzłów chłonnych
uogólnione powiększenie węzłów chłonnych
-
powiększenie wątroby i/lub śledziony
powiększenie wątroby i/lub śledziony
-
zapalenie błon surowiczych
zapalenie błon surowiczych
-
objawy zapalenia stawów
objawy zapalenia stawów
-
znacznie zwiększona liczba krwinek białych
znacznie zwiększona liczba krwinek białych
-
nadpłytkowość
nadpłytkowość
-
znacznego stopnia niedokrwistość
znacznego stopnia niedokrwistość
-
podwyższenie innych wskaźników ostrej fazy (OB,CRP i in.)
podwyższenie innych wskaźników ostrej fazy (OB,CRP i in.)
-
rzadko obecny czynnik reumatoidalny klasy IgM
rzadko obecny czynnik reumatoidalny klasy IgM

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Początek wielostawowy (ok.30%
Początek wielostawowy (ok.30%
chorych)
chorych)
-
-
zapalenie co najmniej 5 stawów
zapalenie co najmniej 5 stawów
-stany podgorączkowe
-stany podgorączkowe
-mierne podwyższenie wskaźników ostrej fazy
-mierne podwyższenie wskaźników ostrej fazy
-miernego stopnia niedokrwistość
-miernego stopnia niedokrwistość
-obecny czynnik reumatoidalny kl.IgM w ok..30%
-obecny czynnik reumatoidalny kl.IgM w ok..30%

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Początek z zajęciem niewielu stawów
Początek z zajęciem niewielu stawów
(ok.50% chorych
(ok.50% chorych
)
)
-zapalenie 1-4 stawów
-zapalenie 1-4 stawów
-brak uogólnienia procesu
-brak uogólnienia procesu
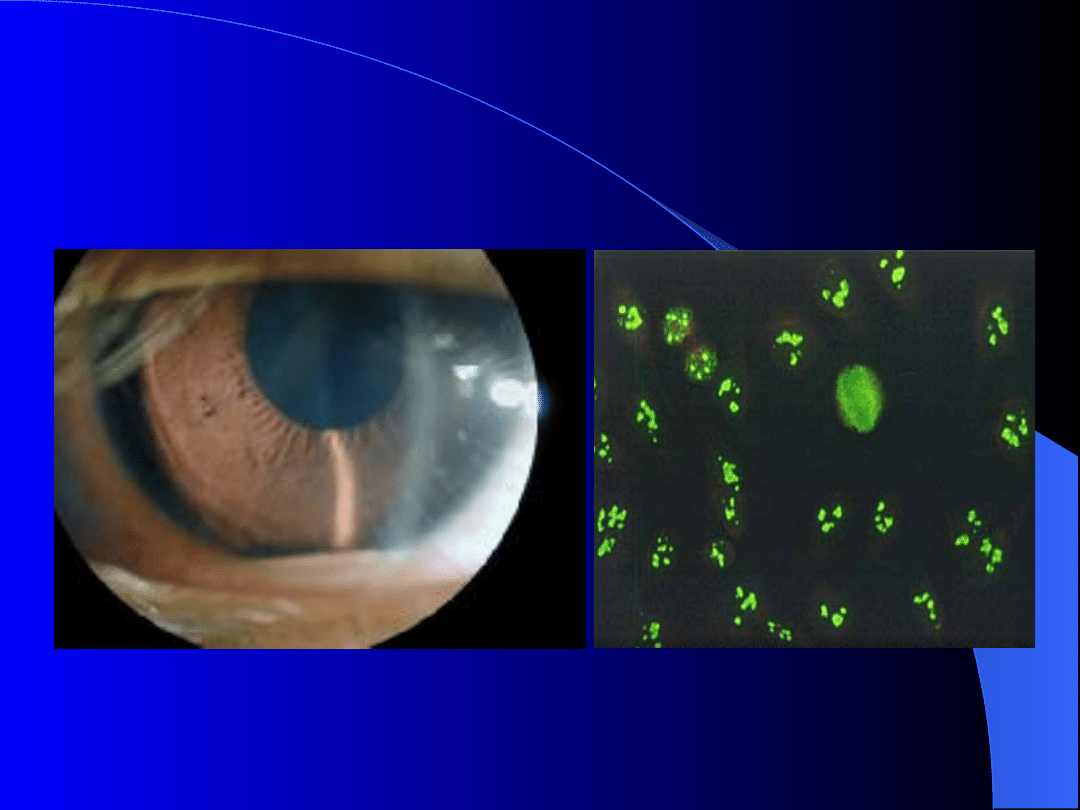
-zapalenie błony naczyniowej przedniego odcinka oka
-zapalenie błony naczyniowej przedniego odcinka oka
-zazwyczaj prawidłowe wskaźniki zapalenia
-zazwyczaj prawidłowe wskaźniki zapalenia
-obecność przeciwciał przeciwjądrowych (ok.40% chorych i
-obecność przeciwciał przeciwjądrowych (ok.40% chorych i
jeszcze częściej u dzieci ze zmianami w oczach)
jeszcze częściej u dzieci ze zmianami w oczach)
-sporadyczna obecność czynnika reumatoidalnego kl.IgM
-sporadyczna obecność czynnika reumatoidalnego kl.IgM
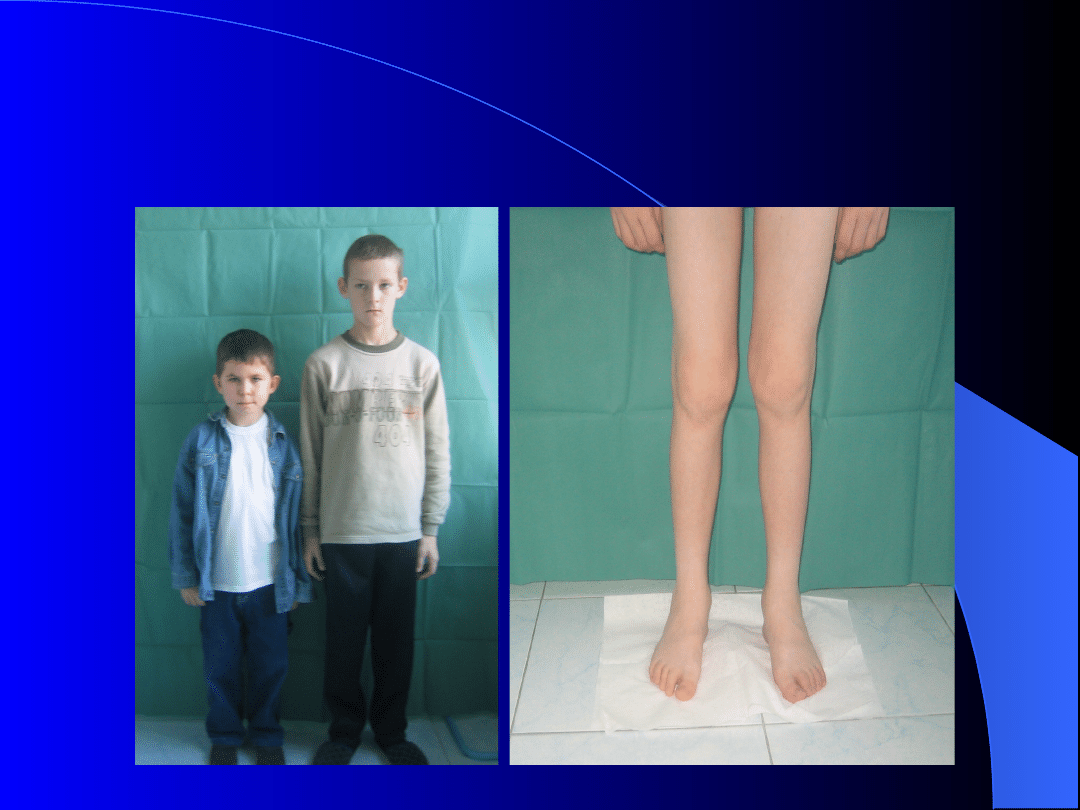
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
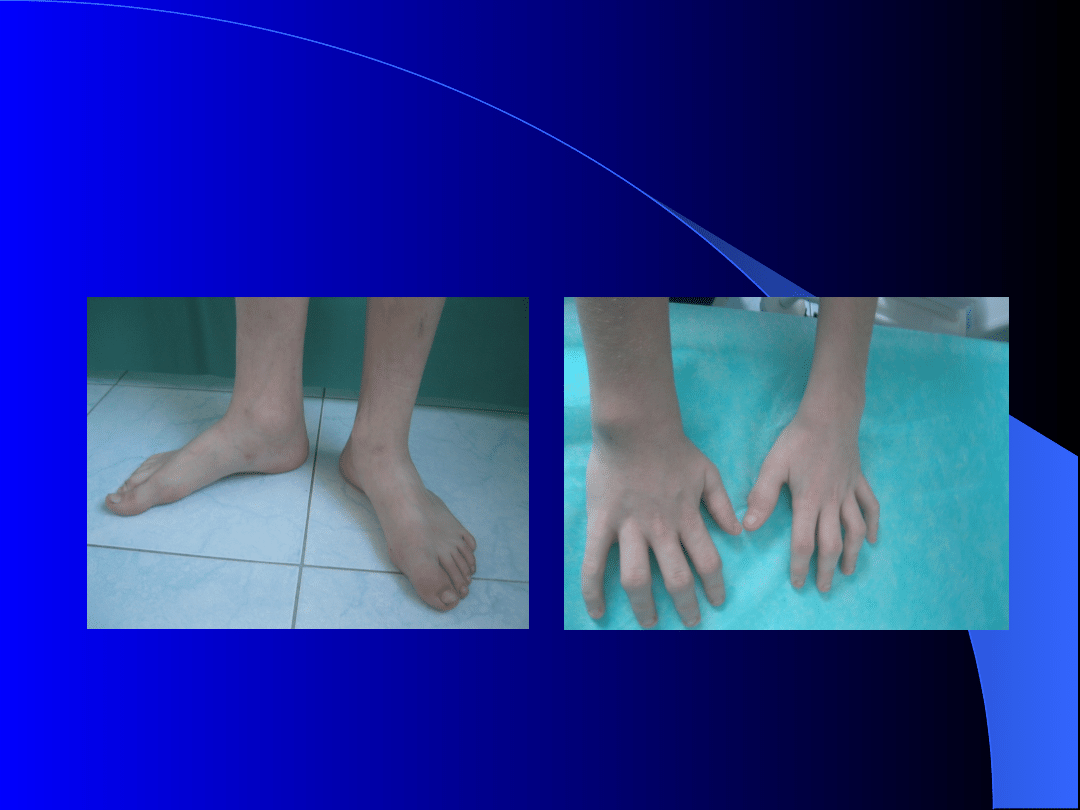
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
ANA

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Badania pomocnicze
Badania pomocnicze
-wskaźniki ostrej fazy (Hb, leukocytoza, poziom płytek krwi,OB,
-wskaźniki ostrej fazy (Hb, leukocytoza, poziom płytek krwi,OB,
CRP)
CRP)
-odczyn Waalera-Rosego
-odczyn Waalera-Rosego
-przeciwciała przeciwjądrowe
-przeciwciała przeciwjądrowe
-rtg zajętych stawów
-rtg zajętych stawów
-usg stawów i narządów wewnętrznych
-usg stawów i narządów wewnętrznych
-MRI
-MRI
-ekg
-ekg
-echo serca
-echo serca
-badanie płynu stawowego
-badanie płynu stawowego
-konsultacja okulistyczna (badanie w lampie szczelinowej)
-konsultacja okulistyczna (badanie w lampie szczelinowej)
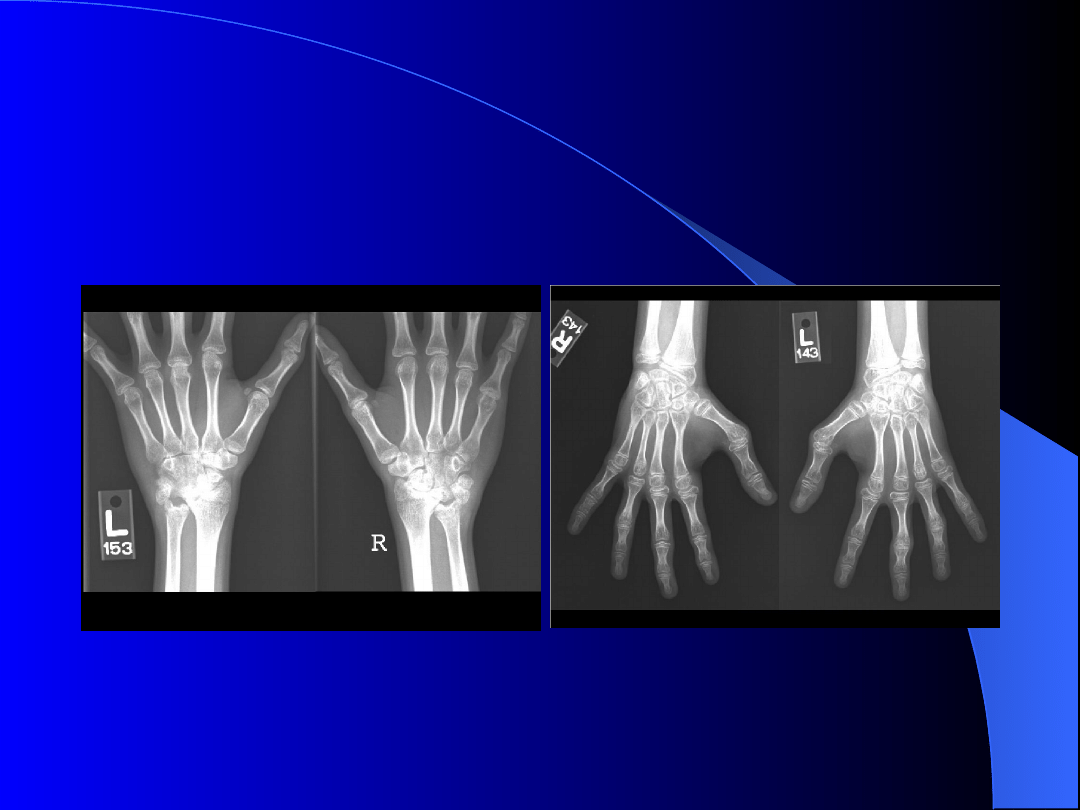
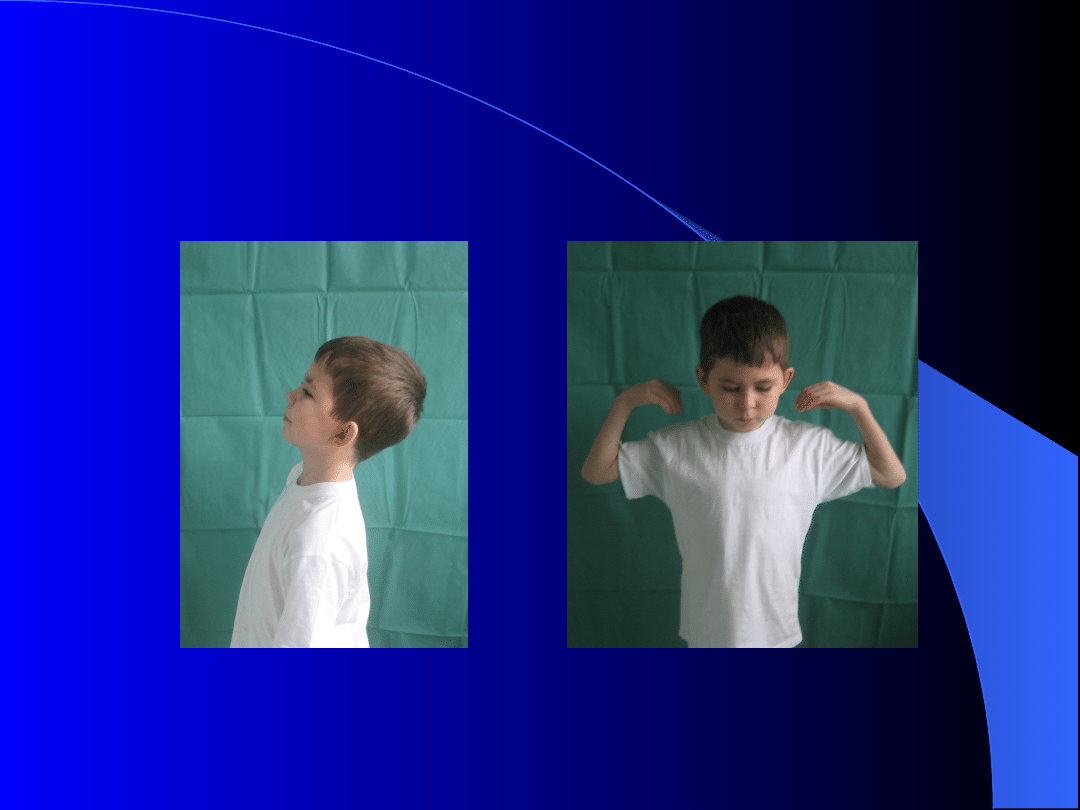
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
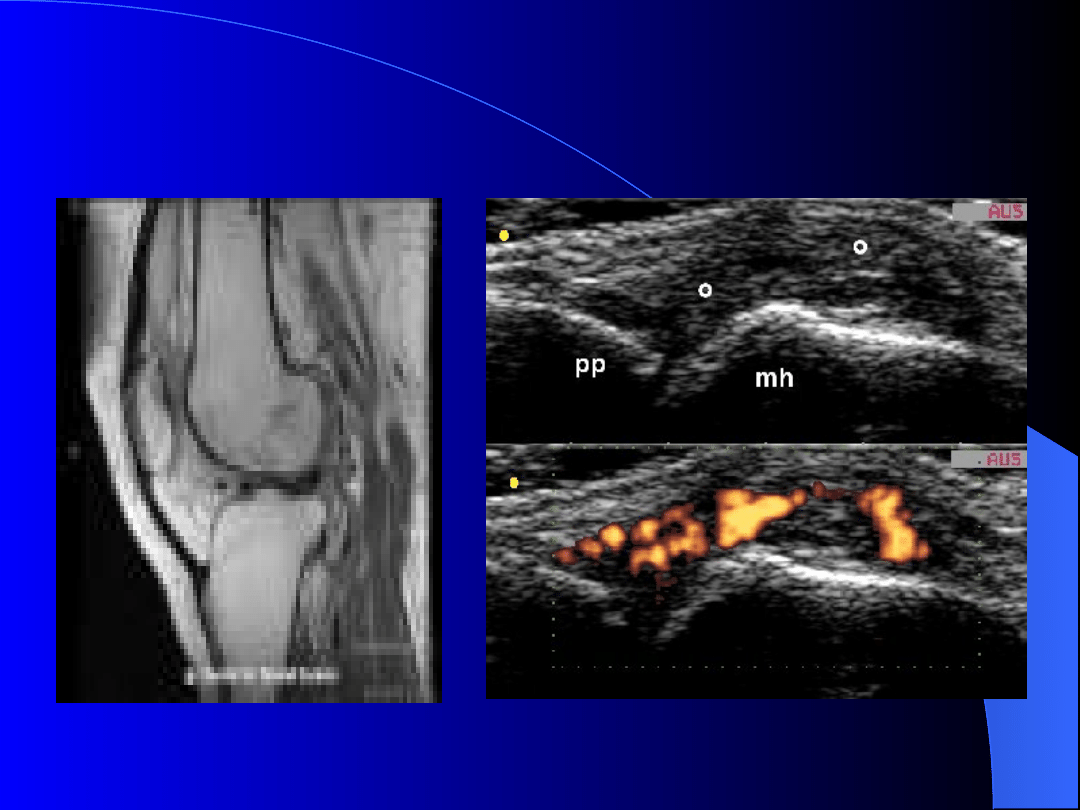
Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Diagnosis: Rheumatoid arthritis
Anatomic site: Metacarpophalangeal joint
Comments: Medium degree joint cavity widening, with evident signs of synovial hypertrophy (°).
pp = proximal phalanx; mh = metacarpal head.

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów

Młodzieńcze idiopatyczne
Młodzieńcze idiopatyczne
zapalenie stawów
zapalenie stawów
Leczenie
Leczenie
1.farmakologiczne
1.farmakologiczne
-glikortykosteroidy ogólnie i dostawowo
-glikortykosteroidy ogólnie i dostawowo
-leki modyfikujące przebieg choroby (Metotrexat,
-leki modyfikujące przebieg choroby (Metotrexat,
Sulfasalazyna, Hydroxychlorochina)
Sulfasalazyna, Hydroxychlorochina)
-immunosupresja (cyklosporyna A, Imuran, Leukeran,
-immunosupresja (cyklosporyna A, Imuran, Leukeran,
Endoxan)
Endoxan)
-doraźnie NLPZ
-doraźnie NLPZ
2.rehabilitacja narządu ruchu
2.rehabilitacja narządu ruchu
3.leczenie chirurgiczne (synowektomia,
3.leczenie chirurgiczne (synowektomia,
endoprotezoplastyka i in.)
endoprotezoplastyka i in.)

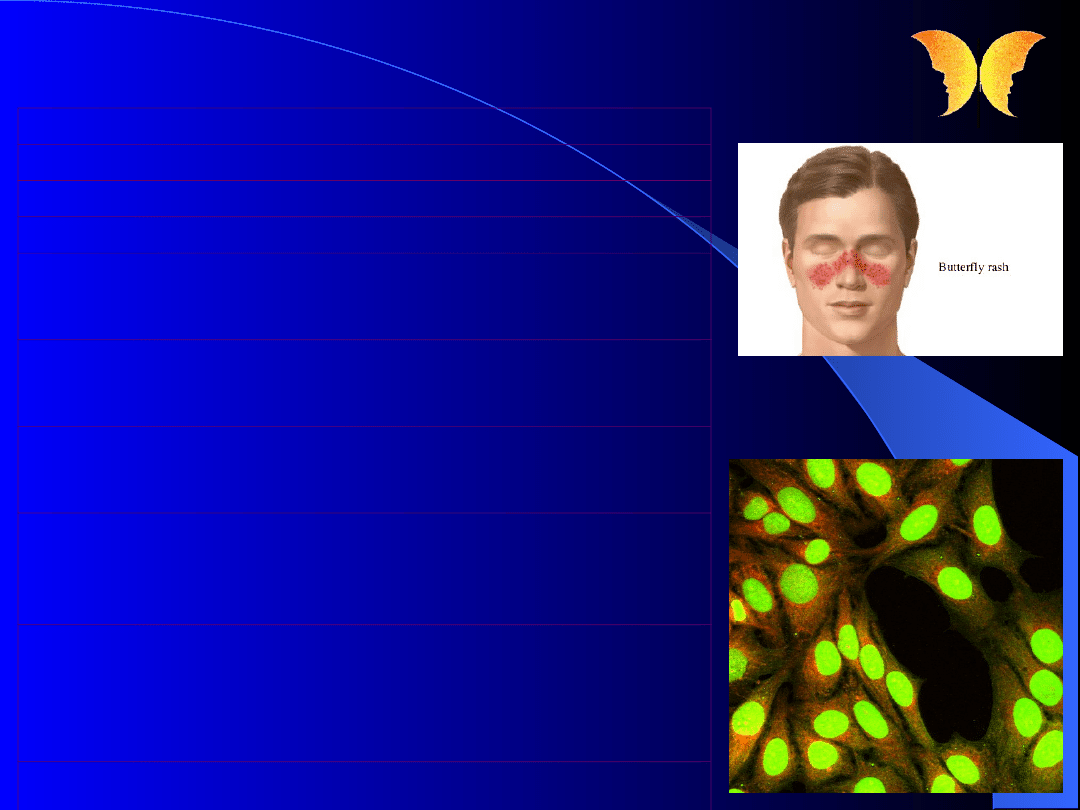
Toczeń układowy
Toczeń układowy
Kryteria klasyfikacyjne ARA dla TRU
Kryteria klasyfikacyjne ARA dla TRU
(modyfikacja z 1982 r.)
(modyfikacja z 1982 r.)
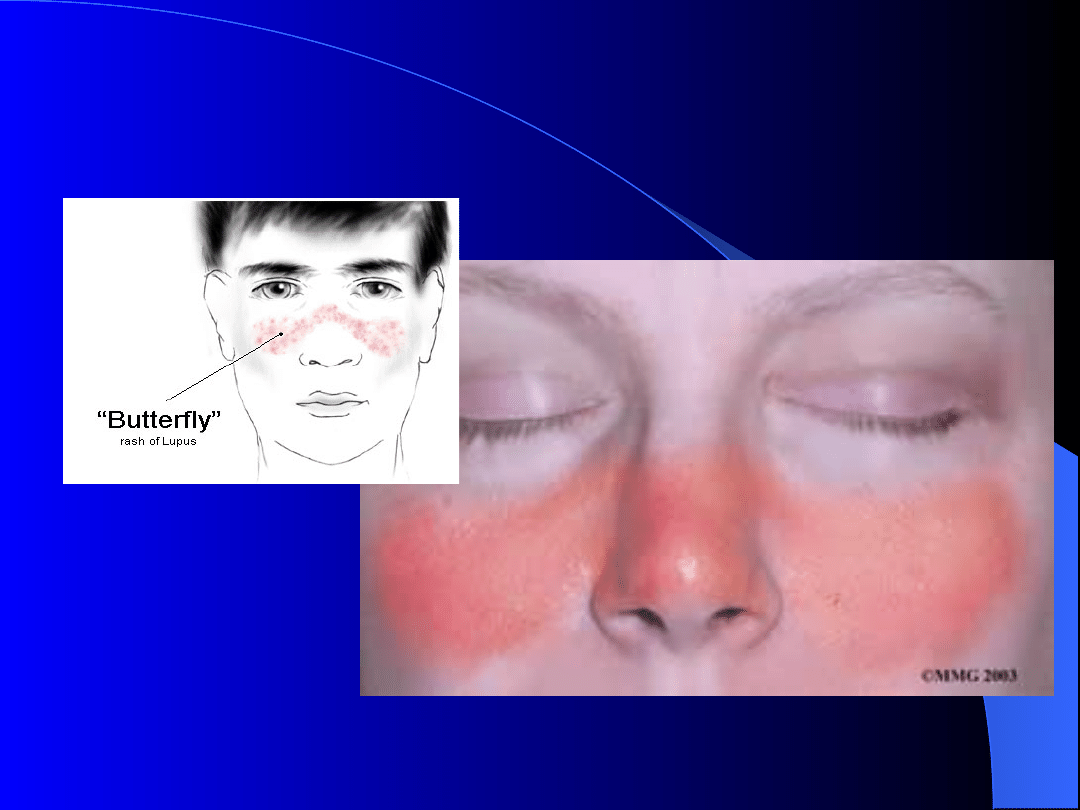
1. Rumień twarzy w kształcie motyla.
1. Rumień twarzy w kształcie motyla.
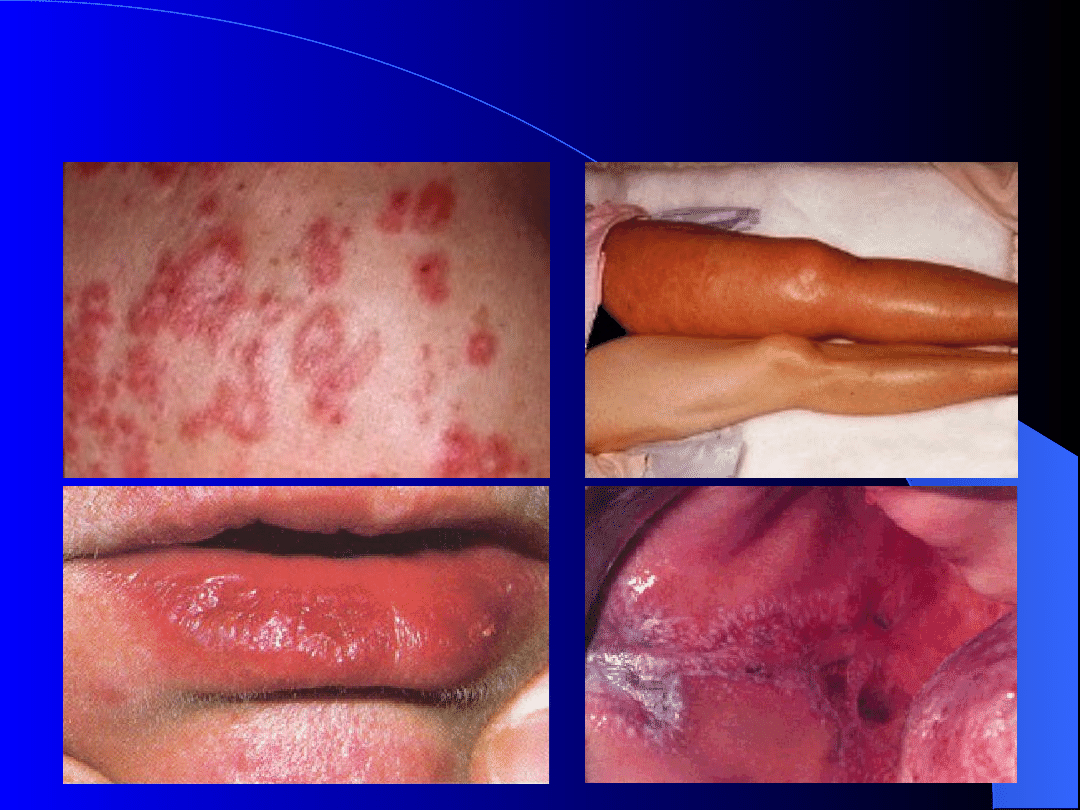
2. Rumień krążkowy.
2. Rumień krążkowy.
3. Nadwrażliwość na światło.
3. Nadwrażliwość na światło.
4. Owrzodzenia jamy ustnej.
4. Owrzodzenia jamy ustnej.
5. Zapalenie lub ból stawów - dotyczące co najmniej dwóch
5. Zapalenie lub ból stawów - dotyczące co najmniej dwóch
stawów,
stawów,
bez nadżerek w obrazie rtg.
bez nadżerek w obrazie rtg.
6. Zapalenie błon surowiczych - opłucnej lub osierdzia,
6. Zapalenie błon surowiczych - opłucnej lub osierdzia,
stwierdzone
stwierdzone
w wywiadzie lub w chwili badania.
w wywiadzie lub w chwili badania.
7. Zmiany w nerkach - utrzymująca się proteinuria powyżej 0,5
7. Zmiany w nerkach - utrzymująca się proteinuria powyżej 0,5
g/dobę
g/dobę
i/lub obecność wałeczków nerkowych w moczu.
i/lub obecność wałeczków nerkowych w moczu.
8. Zaburzenia neuropsychiatryczne - napady drgawek lub
8. Zaburzenia neuropsychiatryczne - napady drgawek lub
psychoza
psychoza
(po wykluczeniu przyczyn polekowych, metabolicznych,
(po wykluczeniu przyczyn polekowych, metabolicznych,
mocznicy).
mocznicy).
9. Zaburzenia hematologiczne - anemia hemolityczna z
9. Zaburzenia hematologiczne - anemia hemolityczna z
retykulocytoza
retykulocytoza
lub limiopenia (poniżej 1500 w 1 mm
lub limiopenia (poniżej 1500 w 1 mm
3
3
), lub leukopenia (poniżej
), lub leukopenia (poniżej
4000 w 1 mm
4000 w 1 mm
3
3
), lub trombocytopenia (poniżej 100 000 w 1
), lub trombocytopenia (poniżej 100 000 w 1
mm
mm
3
3
)
)
10. Zaburzenia immunologiczne - obecność komórek LE lub
10. Zaburzenia immunologiczne - obecność komórek LE lub
przeciwciał
przeciwciał
do nDNA, lub przeciwciał do Sm, lub fałszywie dodatnie
do nDNA, lub przeciwciał do Sm, lub fałszywie dodatnie
serologiczne
testy kiłowe przy ujemnym teście na
serologiczne
testy kiłowe przy ujemnym teście na
immobilizację krętków.
immobilizację krętków.
11. Przeciwciała przeciwjądrowe - w mianie uznanym za
11. Przeciwciała przeciwjądrowe - w mianie uznanym za
nieprawidłowe, badane metoda immunofluorescencji lub inna
nieprawidłowe, badane metoda immunofluorescencji lub inna
odpowiednia.
odpowiednia.
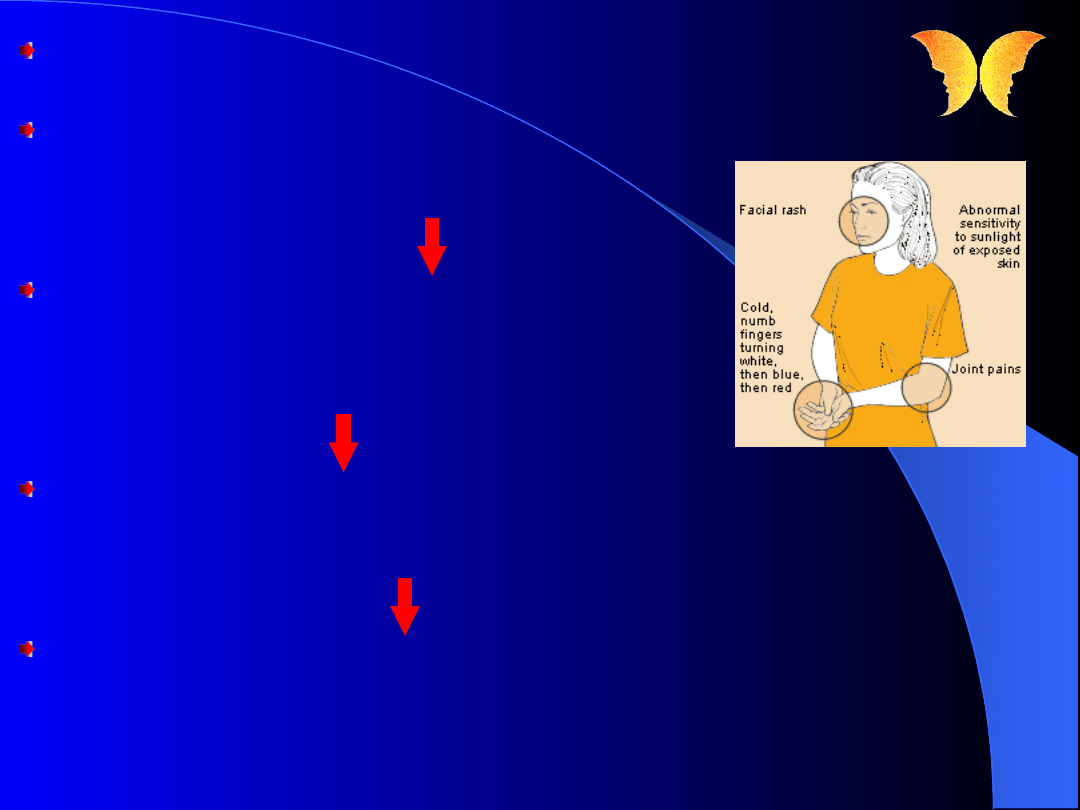
Rozpoznanie
Rozpoznanie
Trudności !!!
Trudności !!!
Spełnienie co najmniej 4 spośród 11 kryteriów
Spełnienie co najmniej 4 spośród 11 kryteriów
pewne rozpoznanie tocznia
pewne rozpoznanie tocznia
Spełnienie 2 lub 3 kryteriów
Spełnienie 2 lub 3 kryteriów
rozpoznanie choroby toczniopodobnej
rozpoznanie choroby toczniopodobnej
(lupus-like disease)
(lupus-like disease)
U ok. 5% chorych brak przeciwciał przeciwjądrowych
U ok. 5% chorych brak przeciwciał przeciwjądrowych
toczeń seronegatywny (ANA-negative SLE)
toczeń seronegatywny (ANA-negative SLE)
! Nie można rozpoznać TRU, jeżeli chory nie spełnia żadnego z
! Nie można rozpoznać TRU, jeżeli chory nie spełnia żadnego z
kryteriów immunologicznych choroby, tzn. kryteriów 10 lub 11!
kryteriów immunologicznych choroby, tzn. kryteriów 10 lub 11!
(w chwili badania i/lub w wywiadzie)
Toczeń układowy
Toczeń układowy
Toczeń układowy
Toczeń układowy

Toczeń układowy
Toczeń układowy
Badania pomocnicze
Badania pomocnicze
konieczne do rozpoznania
konieczne do rozpoznania
-
-
morfologia krwi obwodowej z liczbą płytek krwi
morfologia krwi obwodowej z liczbą płytek krwi
-wskaźniki aktywności choroby
-wskaźniki aktywności choroby
-badania biochemiczne
-badania biochemiczne
-badanie ogólne moczu
-badanie ogólne moczu
-badania immunologiczne: ANA, n-DNA, CH-50,komórki LE
-badania immunologiczne: ANA, n-DNA, CH-50,komórki LE
-badanie wycinka skórnego na obecność złogów immunoglobuin
-badanie wycinka skórnego na obecność złogów immunoglobuin
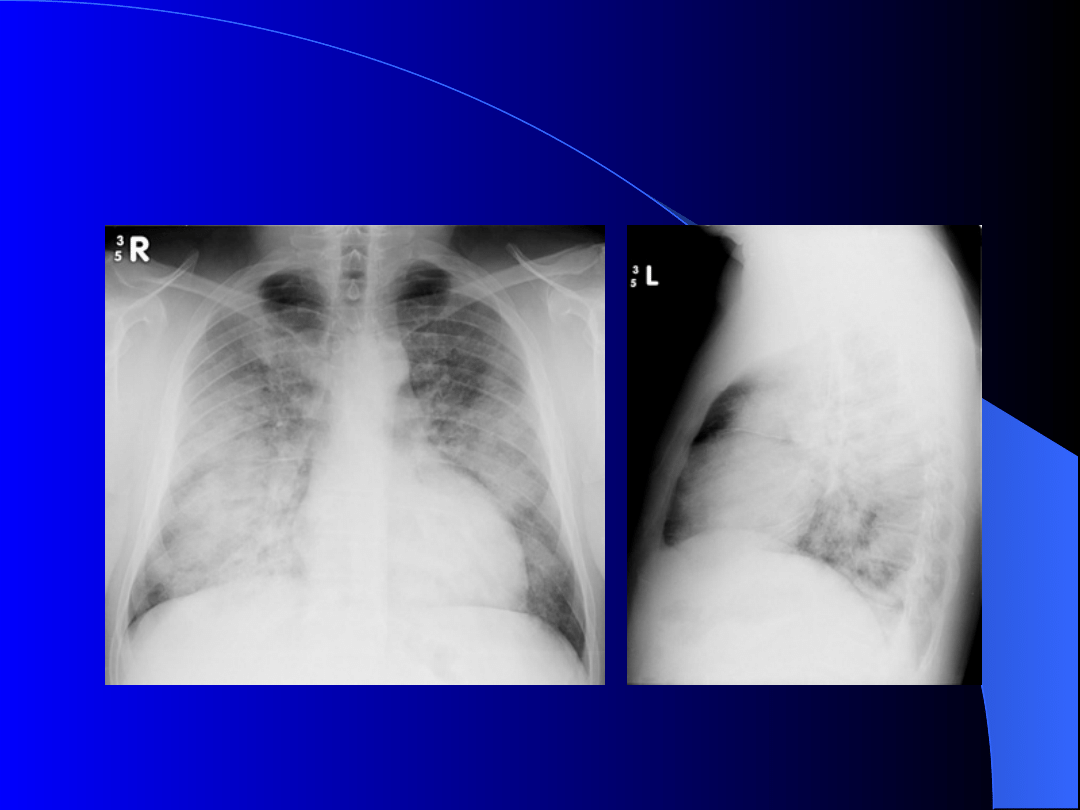
-rtg klatki piersiowej
-rtg klatki piersiowej
-usg jamy brzusznej
-usg jamy brzusznej
-ekg i echo serca
-ekg i echo serca
-ewent. CT głowy
-ewent. CT głowy
-konsultacja neurologiczna
-konsultacja neurologiczna
Toczeń układowy
Toczeń układowy
Toczeń układowy
Toczeń układowy
Toczeń układowy
Toczeń układowy
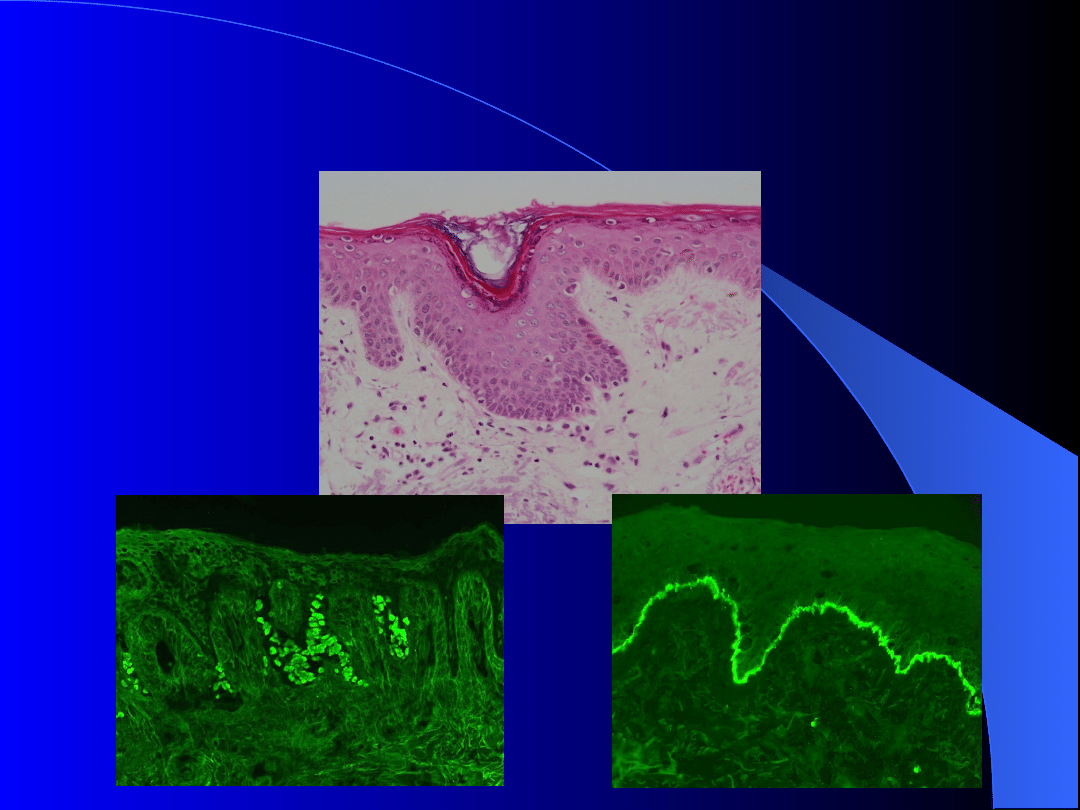
Toczeń układowy – test LBT
Toczeń układowy – test LBT
(wycinek skórny na złogi immunoglobulin)
(wycinek skórny na złogi immunoglobulin)

Toczeń układowy
Toczeń układowy
Leczenie
Leczenie
1.
1.
Aktywny okres choroby: megadawki
Aktywny okres choroby: megadawki
metylprednizolonu iv.
metylprednizolonu iv.
2. Umiarkowana aktywność: Encorton 0.5-1 mg/kg
2. Umiarkowana aktywność: Encorton 0.5-1 mg/kg
m.c., a następnie przewlekle 5-10 mg/dobę
m.c., a następnie przewlekle 5-10 mg/dobę
3. Toczeń z zajęciem nerek: dołączyć Endoxan w
3. Toczeń z zajęciem nerek: dołączyć Endoxan w
pulsach iv.
pulsach iv.
4. Toczeń o miernej aktywności z dominującymi
4. Toczeń o miernej aktywności z dominującymi
zmianami skórnymi: Encorton, Hydroxychlorochina
zmianami skórnymi: Encorton, Hydroxychlorochina
5. Towarzyszące infekcje lub małopłytkowość: wlewy
5. Towarzyszące infekcje lub małopłytkowość: wlewy
iv. z immunoglobulin
iv. z immunoglobulin

Toczeń noworodkowy
Toczeń noworodkowy
Bardzo rzadki zespół kliniczny rozwijający się w następstwie przejścia
Bardzo rzadki zespół kliniczny rozwijający się w następstwie przejścia
przez łożysko przeciwciał anty-Ro i/lub anty-La. Ujawnia się w
przez łożysko przeciwciał anty-Ro i/lub anty-La. Ujawnia się w
okresie życia płodowego, noworodkowego i u niemowląt do 6
okresie życia płodowego, noworodkowego i u niemowląt do 6
miesiąca życia
miesiąca życia
postać skórna
postać skórna
(6-8 tż)-rumień obrączkowaty, plamiste nacieki
(6-8 tż)-rumień obrączkowaty, plamiste nacieki
rumieniowe, w surowicy dziecka obecne w/w przeciwciała. Ustępuje
rumieniowe, w surowicy dziecka obecne w/w przeciwciała. Ustępuje
samoistnie ok.. 6-12 mż.
samoistnie ok.. 6-12 mż.
postać sercowa
postać sercowa
, stanowiąca bezpośrednie zagrożenie życie dziecka.
, stanowiąca bezpośrednie zagrożenie życie dziecka.
Najczęściej objawia się jako całkowity blok serca i inne zaburzenia
Najczęściej objawia się jako całkowity blok serca i inne zaburzenia
przewodnictwa rozwijające się w 18-20 tyg. Ciąży
przewodnictwa rozwijające się w 18-20 tyg. Ciąży
postać hematologiczna
postać hematologiczna
-leukopenia, małopłytkowość, przejściowa
-leukopenia, małopłytkowość, przejściowa
niedokrwistość hemolityczna. Objawia się między 1-2 tż i ustępuje w
niedokrwistość hemolityczna. Objawia się między 1-2 tż i ustępuje w
końcu 2 miesiąca
końcu 2 miesiąca

Przeciwciała
Przeciwciała
anty-Ro
anty-Ro
(
(
SS-A
SS-A
) i
) i
anty-La
anty-La
(
(
SS-B
SS-B
)
)
.
.
Ryzyko bloku serca -
Ryzyko bloku serca -
2%,
2%,
Objawy zanikają zazwyczaj w ciągu pierwszych 6
Objawy zanikają zazwyczaj w ciągu pierwszych 6
miesięcy życia – przeciwciała są eliminowane z
miesięcy życia – przeciwciała są eliminowane z
organizmu dziecka.
organizmu dziecka.
Toczeń noworodkowy
Toczeń noworodkowy
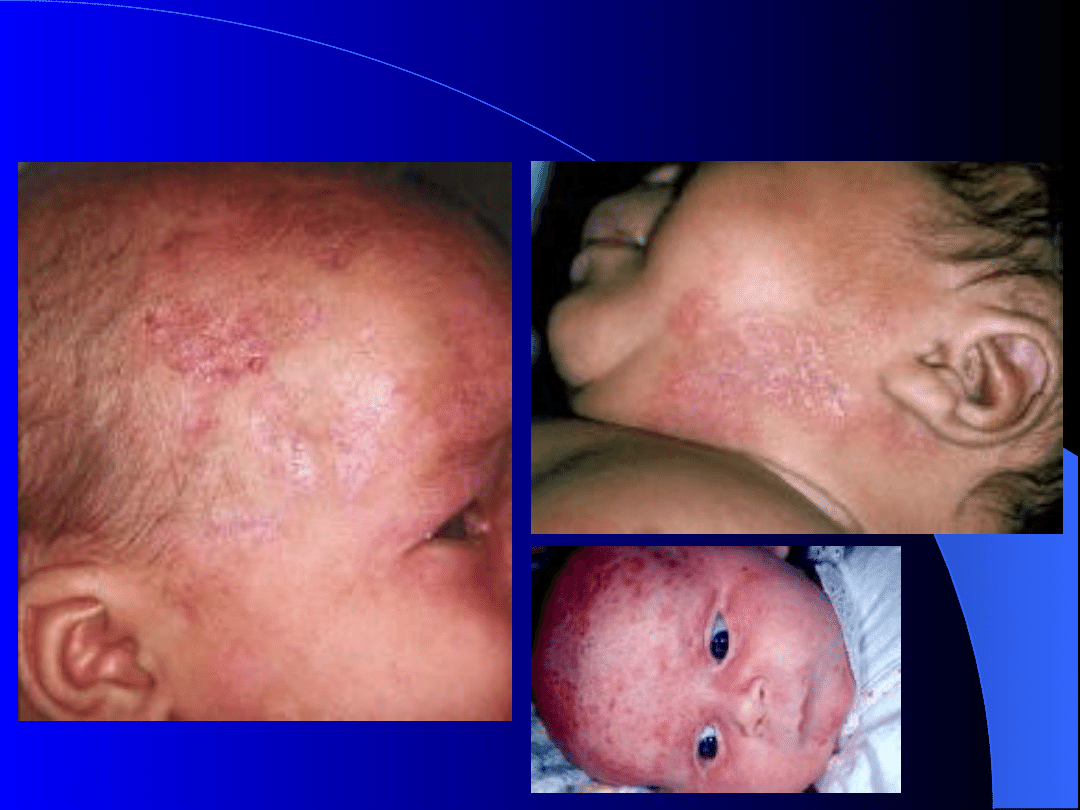
Toczeń noworodkowy
Toczeń noworodkowy
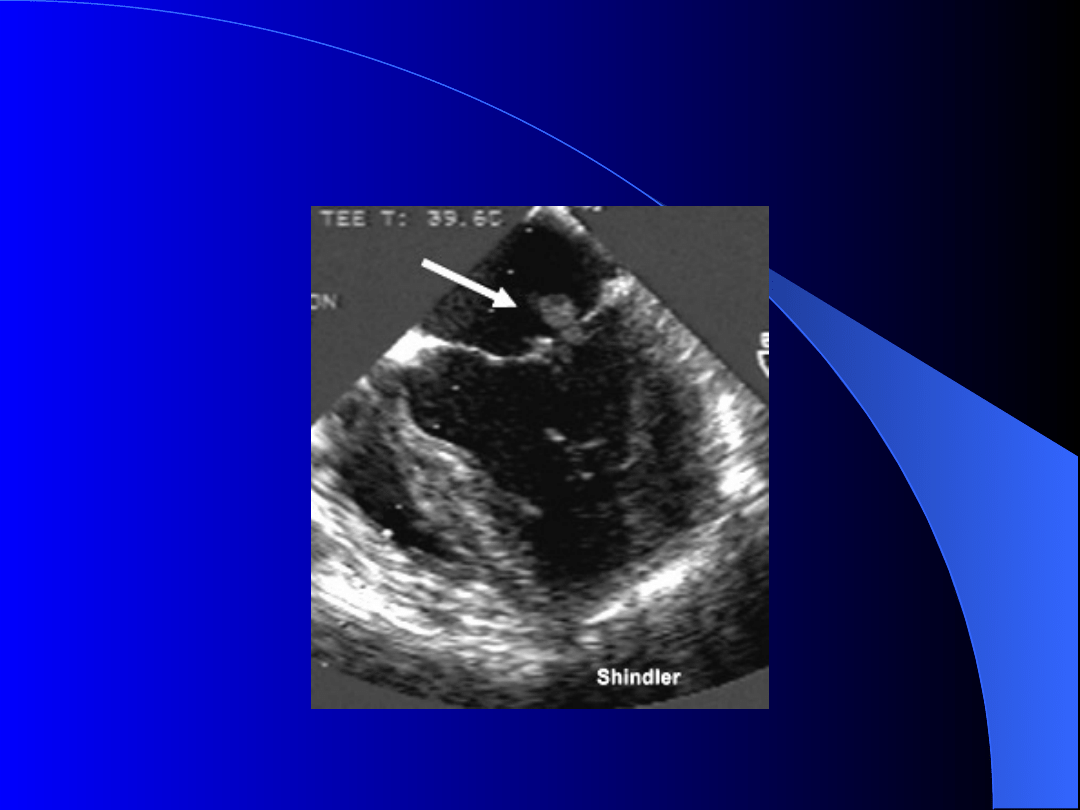
WRODZONY BLOK SERCA
WRODZONY BLOK SERCA

Gorączka reumatyczna
Gorączka reumatyczna

Gorączka reumatyczna-
Gorączka reumatyczna-
definicja
definicja
Jest ostrą wielonarządową chorobą zapalną, która rozwija się na
Jest ostrą wielonarządową chorobą zapalną, która rozwija się na
podłożu autoimmunologicznym w odpowiedzi na zakażenie gardła
podłożu autoimmunologicznym w odpowiedzi na zakażenie gardła
paciorkowcem beta-hemolizującym grupy A u osobników o
paciorkowcem beta-hemolizującym grupy A u osobników o
szczególnej predyspozycji.
szczególnej predyspozycji.
Ujawnia się średnio w 3-cim tygodniu bezobjawowego okresu
Ujawnia się średnio w 3-cim tygodniu bezobjawowego okresu
utajenia po zakażeniu gardła, jako zapalenie serca, stawów,
utajenia po zakażeniu gardła, jako zapalenie serca, stawów,
odczyn ze strony skóry i tkanek miękkich, pozostawiając trwałe
odczyn ze strony skóry i tkanek miękkich, pozostawiając trwałe
następstwa jedynie na terenie serca
następstwa jedynie na terenie serca
Naturalny przebieg
Naturalny przebieg
GR
GR
odznacza się nawrotami, które są
odznacza się nawrotami, które są
klinicznym odwzorowaniem I rzutu
klinicznym odwzorowaniem I rzutu
Najwyższa zachorowalność dotyczy dzieci w wieku 5-15 lat.
Najwyższa zachorowalność dotyczy dzieci w wieku 5-15 lat.

Gorączka reumatyczna
Gorączka reumatyczna
Kryteria Jones’a
(1982r)
Objawy większe
Objawy większe
Objawy mniejsze
Objawy mniejsze
-zapalenie serca
-zapalenie serca
-zapalenie stawów
-zapalenie stawów
-pląsawica
-pląsawica
-rumień brzeżny
-rumień brzeżny
-guzki podskórne
-guzki podskórne
1.kliniczne
1.kliniczne
-gorączka
-gorączka
-bóle stawów
-bóle stawów
2.laboratoryjne
2.laboratoryjne
-podwyższone
-podwyższone
wskaźniki ostrej
wskaźniki ostrej
fazy:OB, CRP,
fazy:OB, CRP,
leukocytoza
leukocytoza
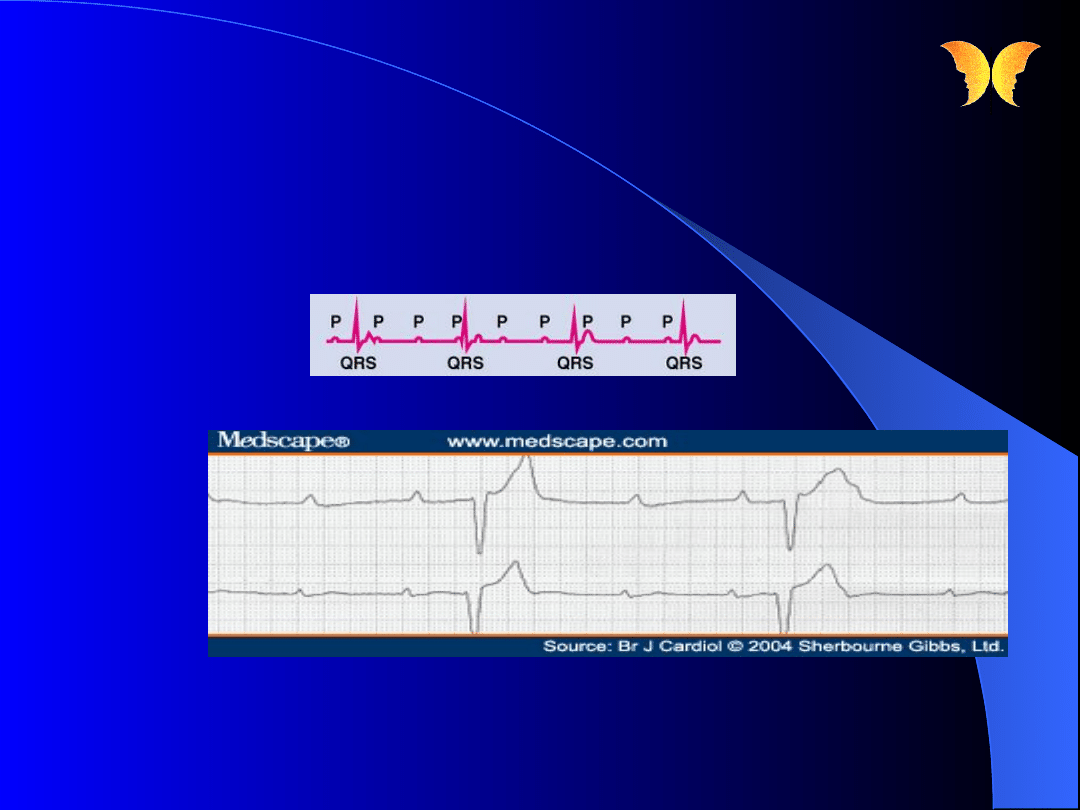
-wydłużony odstęp
-wydłużony odstęp
P-R
P-R

WARTOŚĆ GRANICZNA ASO U DZIECI WYNOSI
WARTOŚĆ GRANICZNA ASO U DZIECI WYNOSI
333j
333j
,
,
U DOROSŁYCH 250j.
U DOROSŁYCH 250j.
Miano ASO osiąga szczyt w 4 tygodniu po zakażeniu i
Miano ASO osiąga szczyt w 4 tygodniu po zakażeniu i
utrzymuje się na tym poziomie przez okres 2-4 m-cy.
utrzymuje się na tym poziomie przez okres 2-4 m-cy.
WYSOKIE MIANO ASO POD NIEOBECNOŚĆ OBJAWÓW
WYSOKIE MIANO ASO POD NIEOBECNOŚĆ OBJAWÓW
KLINICZNYCH NIE UPOWAŻNIA DO ROZPOZNANIA GR I
KLINICZNYCH NIE UPOWAŻNIA DO ROZPOZNANIA GR I
POZOSTAJE JEDYNIE ŚWIADECTWEM PRZEBYTEGO
POZOSTAJE JEDYNIE ŚWIADECTWEM PRZEBYTEGO
ZAKAŻENIA PACIORKOWCEM. MOŻE BYĆ RÓWNIEŻ
ZAKAŻENIA PACIORKOWCEM. MOŻE BYĆ RÓWNIEŻ
WYNIKIEM ODDZIALYWANIA NIESWOISTYCH CZYNNIKÓW
WYNIKIEM ODDZIALYWANIA NIESWOISTYCH CZYNNIKÓW
BIOCHEMICZNYCH JAK ZABURZENIA GOSPODARKI
BIOCHEMICZNYCH JAK ZABURZENIA GOSPODARKI
TLUSZCZOWEJ LUB TEŻ ZAKAŻENIA PACIORKOWCEM Z
TLUSZCZOWEJ LUB TEŻ ZAKAŻENIA PACIORKOWCEM Z
GRUPY C CZY G.
GRUPY C CZY G.
Gorączka reumatyczna
Gorączka reumatyczna

Gorączka reumatyczna
Gorączka reumatyczna
Dowody potwierdzające zakażenie paciorkowcem
Dowody potwierdzające zakażenie paciorkowcem
-podwyższone lub narastające miano przeciwciał
-podwyższone lub narastające miano przeciwciał
przeciwpaciorkowcowych (ASO)
przeciwpaciorkowcowych (ASO)
-dodatnie hodowle z gardła paciorkowca beta-
-dodatnie hodowle z gardła paciorkowca beta-
hemolizującego grupy A
hemolizującego grupy A
-niedawno przebyta płonica
-niedawno przebyta płonica
Obecność 2 większych objawów lub 1 większego i 2
Obecność 2 większych objawów lub 1 większego i 2
mniejszych z wysokim prawdopodobieństwem
mniejszych z wysokim prawdopodobieństwem
wskazuje na
wskazuje na
GR
GR
jeśli potwierdzono poprzedzające
jeśli potwierdzono poprzedzające
zakażenie paciorkowcem grupy A
zakażenie paciorkowcem grupy A

Wzrost miana ASO w surowicy krwi świadczy o
Wzrost miana ASO w surowicy krwi świadczy o
przebytym zakażeniu paciorkowcowym β-
przebytym zakażeniu paciorkowcowym β-
hemolizującym grupy A górnych dróg
hemolizującym grupy A górnych dróg
oddechowych lub płonicy.
oddechowych lub płonicy.
Stwierdzenie wzrostu miana ASO
Stwierdzenie wzrostu miana ASO
nie jest
nie jest
równoznaczne
równoznaczne
z rozpoznaniem rzutu gorączki
z rozpoznaniem rzutu gorączki
reumatycznej
reumatycznej
i nie stanowi
i nie stanowi
wskazania
wskazania
do
do
podejmowania długotrwałego profilaktycznego
podejmowania długotrwałego profilaktycznego
podawania penicyliny benzatynowej lub
podawania penicyliny benzatynowej lub
fenoksymetylowej
fenoksymetylowej
.
.
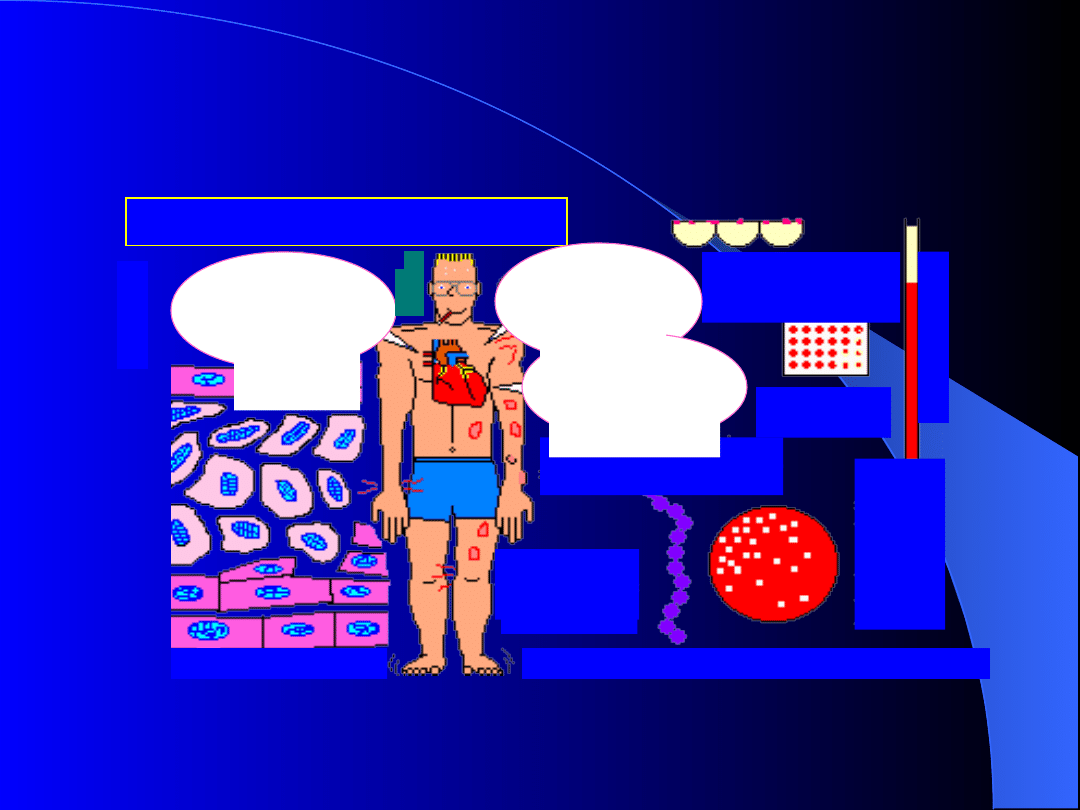
Gorączka reumatyczna
Gorączka reumatyczna
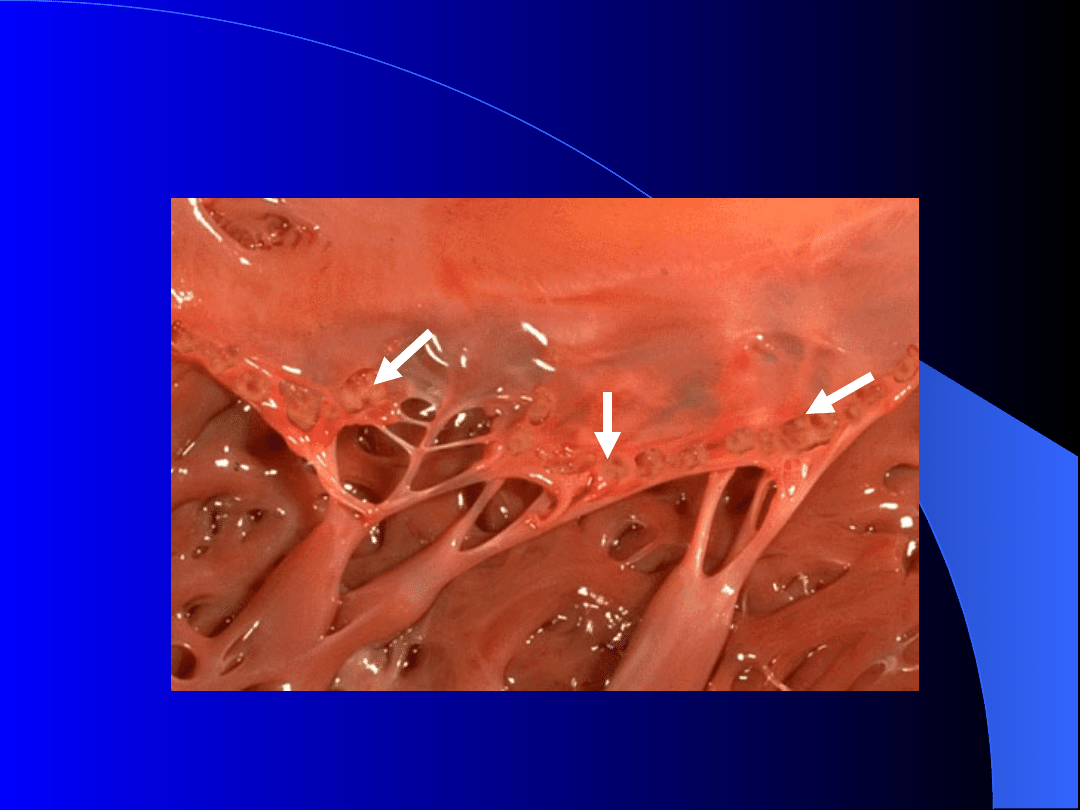
Wegetacje
Wegetacje
na
na
zastawkach
zastawkach
Guzki Aschoffa
Guzki Aschoffa
W
ys
o
k
ie
O
B
W
ys
o
k
ie
O
B
Wysokie
Wysokie
ASO
ASO
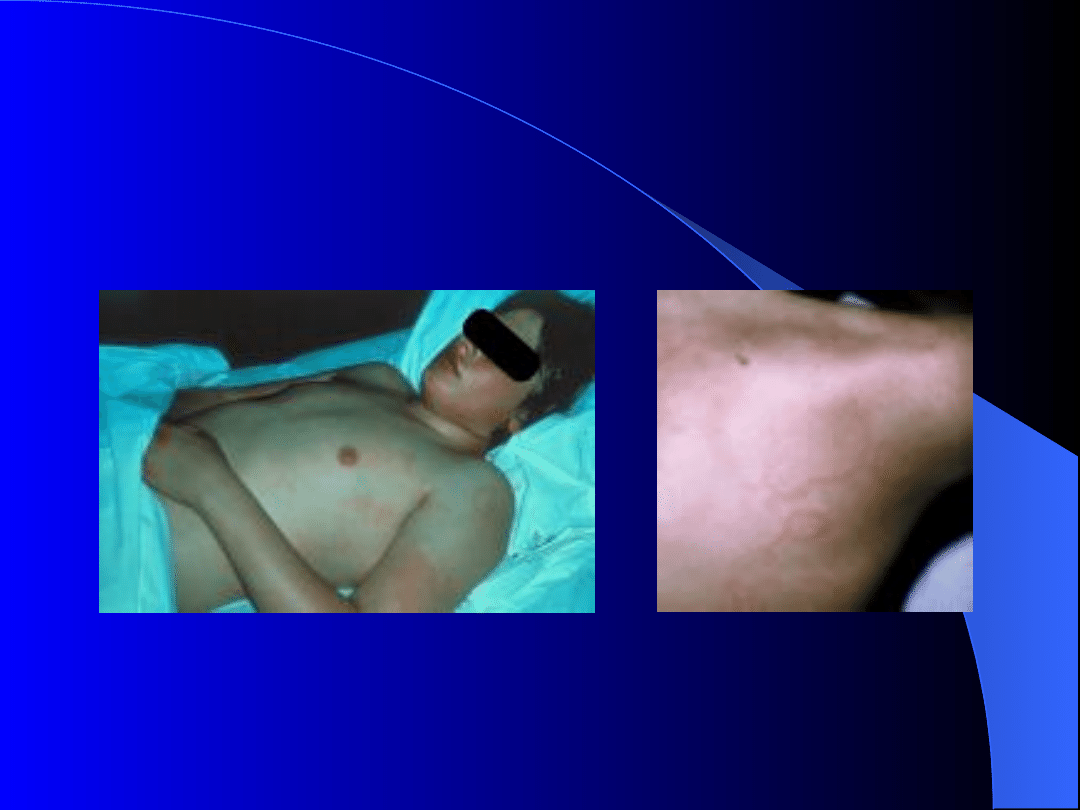
Rumień brzeżny
Rumień brzeżny
Guzki podskórne
Guzki podskórne
Zapalenie
Zapalenie
stawów
stawów
Bóle stawów
Bóle stawów
Pląsawica Sydenhama („taniec św. Wita”)
Pląsawica Sydenhama („taniec św. Wita”)
P
a
c
io
rk
o
w
ie
c
P
a
c
io
rk
o
w
ie
c
b
e
ta
-
b
e
ta
-
h
e
m
o
li
zu
ją
c
y
–
h
e
m
o
li
zu
ją
c
y
–
z
g
a
rd
ła
z
g
a
rd
ła
Ostry rzut choroby
Ostry rzut choroby
G
o
rą
c
zk
a
G
o
rą
c
zk
a
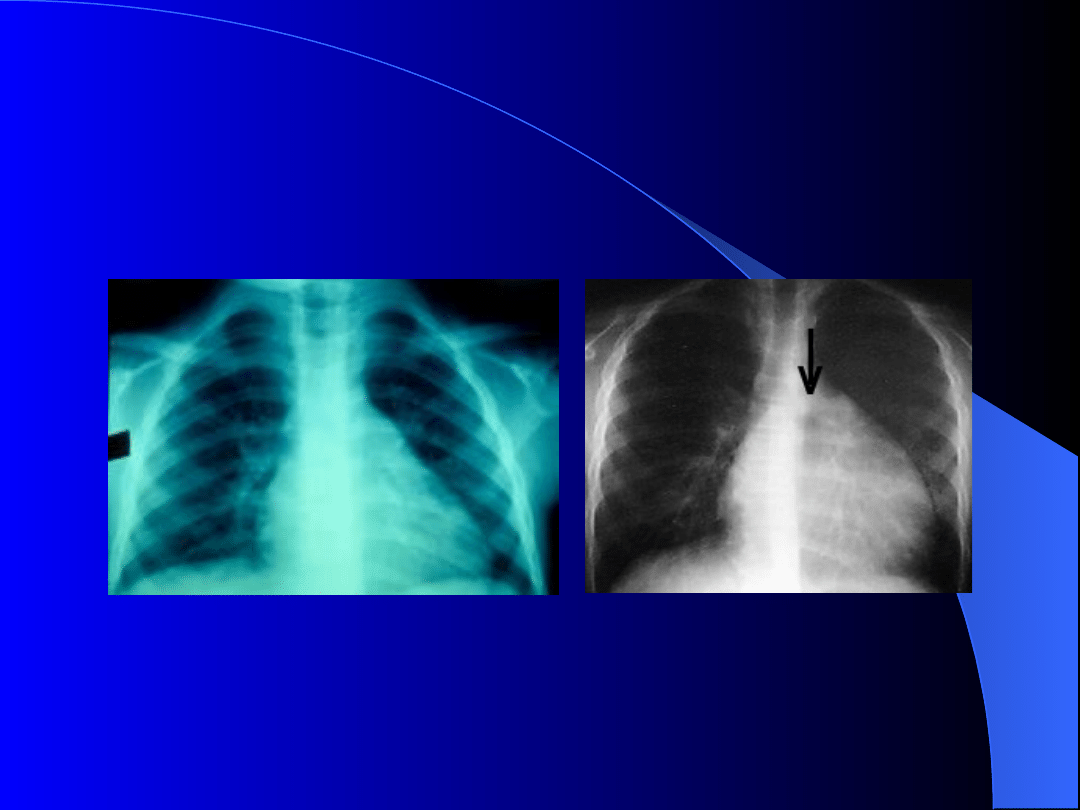
Zapalenie
Zapalenie
wsierdzia
wsierdzia
(szmer)
(szmer)
Zapalenie
Zapalenie
osierdzia
osierdzia
(tarcie)
(tarcie)
Zapalenie
Zapalenie
m.
m.
sercowego
sercowego
Gorączka reumatyczna
Gorączka reumatyczna
Gorączka reumatyczna
Gorączka reumatyczna
Gorączka reumatyczna
Gorączka reumatyczna
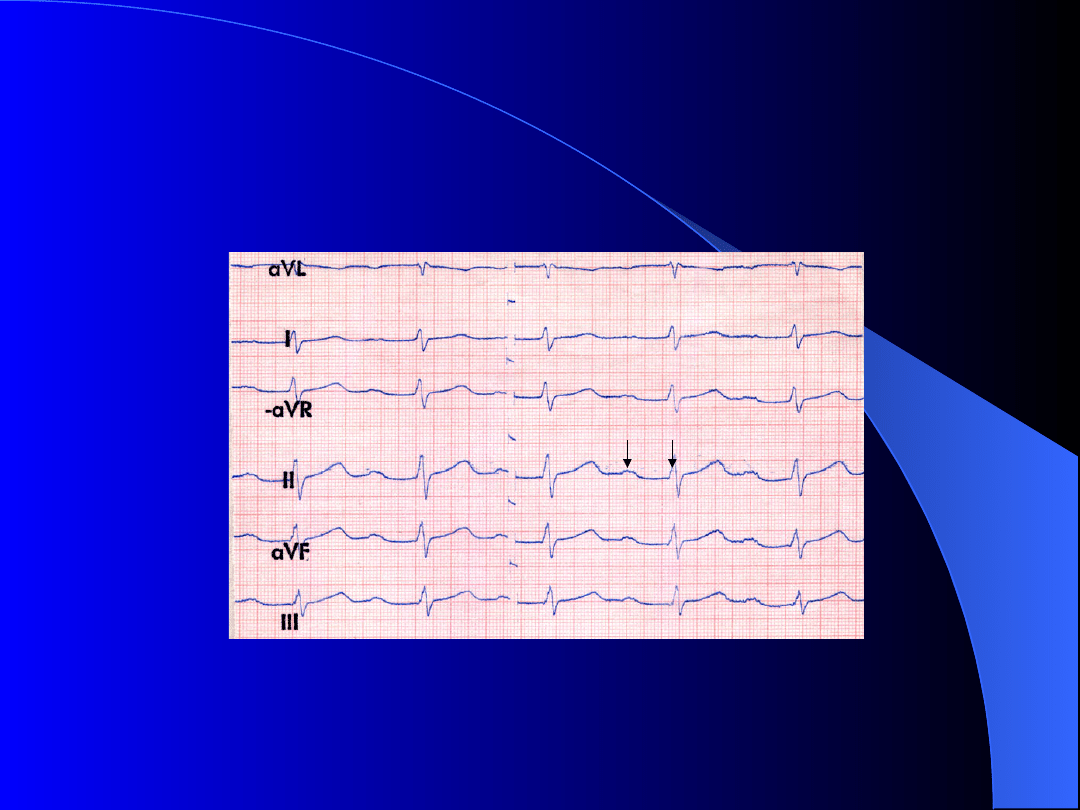
Gorączka reumatyczna
Gorączka reumatyczna
P Q

Gorączka reumatyczna
Gorączka reumatyczna
Leczenie ostrego rzutu
Leczenie ostrego rzutu
I.przeciwpaciorkowcowe:antybiotyk (penicylina lub
I.przeciwpaciorkowcowe:antybiotyk (penicylina lub
jej pochodne) przez 10 dni, a następnie
jej pochodne) przez 10 dni, a następnie
profilaktyka
profilaktyka
kolejnych rzutów choroby za pomocą
kolejnych rzutów choroby za pomocą
penicyliny benzatynowej domięśniowo lub
penicyliny benzatynowej domięśniowo lub
fenoksymetylpenicyliny doustnie przez min 5 lat
fenoksymetylpenicyliny doustnie przez min 5 lat
II.przeciwzapalne: zapalenie serca-Encorton, a
II.przeciwzapalne: zapalenie serca-Encorton, a
następnie aspiryna łącznie do 3 miesięcy;
następnie aspiryna łącznie do 3 miesięcy;
Zapalenie stawów: aspiryna przez 2-3 miesiące
Zapalenie stawów: aspiryna przez 2-3 miesiące

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
Wyszukiwarka
Podobne podstrony:
ok wybrane zagadnienia z reumatologii dziecięcej
Wybrane zagadnienia prawa3
Wakcynologia – wybrane zagadnienia
Wybrane zagadnienia typologii języków, [NAUKA]
Temat 1i2 prewencja, Administracja-notatki WSPol, wybrane zagadnienia prewencji kryminalnej
Wybrane Zagadnienia Części Szczególnej Prawa Karnego1 03 2011
Lasy miejskie – przegląd wybranych zagadnień na podstawie literatury
Budżet państwa i budżety samorządowe, Studia - Finanse i Rachunkowość, Licencjat, Licencjat!, opraco
Wybrane zagadnienia z fizjologii mięśni i fizyczne właściwości mięśni, Biomechanika
Wybrane zagadnienia dotyczace aktu administracyjnego, Nauka, Administracja
Wybrane zagadnienia z części ogólnej prawa cywilnego, studia, semestr V, zobowiazania
Temat 3 prewencja, Administracja-notatki WSPol, wybrane zagadnienia prewencji kryminalnej
Potrzeby człowieka wg Maslowa, Wybrane zagadnienia z socjologii i psychologii
więcej podobnych podstron