
Postępowanie ratunkowe
Postępowanie ratunkowe
w niewydolności
w niewydolności
oddechowej
oddechowej
Postępowanie ratunkowe
Postępowanie ratunkowe
w niewydolności
w niewydolności
oddechowej
oddechowej
Kinga Niewińska
Kinga Niewińska
Katedra Medycyny
Katedra Medycyny
Ratunkowej
Ratunkowej
AM Wrocław
AM Wrocław
Kinga Niewińska
Kinga Niewińska
Katedra Medycyny
Katedra Medycyny
Ratunkowej
Ratunkowej
AM Wrocław
AM Wrocław

Niewydolność oddechowa w
Niewydolność oddechowa w
SOR
SOR
Niewydolność oddechowa w
Niewydolność oddechowa w
SOR
SOR
Zadania lekarza ratunkowego:
Zadania lekarza ratunkowego:
•
Powstrzymanie narastającej
Powstrzymanie narastającej
hipoksemii
hipoksemii
•
Kontrola PaCO
Kontrola PaCO
2
2
i równowagi
i równowagi
kwasowo-zasadowej
kwasowo-zasadowej
•
Leczenie schorzenia
Leczenie schorzenia
podstawowego
podstawowego
Zadania lekarza ratunkowego:
Zadania lekarza ratunkowego:
•
Powstrzymanie narastającej
Powstrzymanie narastającej
hipoksemii
hipoksemii
•
Kontrola PaCO
Kontrola PaCO
2
2
i równowagi
i równowagi
kwasowo-zasadowej
kwasowo-zasadowej
•
Leczenie schorzenia
Leczenie schorzenia
podstawowego
podstawowego

Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- rozpoznanie
- rozpoznanie
Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- rozpoznanie
- rozpoznanie
•
Objawy przedmiotowe
Objawy przedmiotowe
•
Objawy podmiotowe
Objawy podmiotowe
•
Hipoksja
Hipoksja
•
Hiperkapnia
Hiperkapnia
•
Kwasica oddechowa
Kwasica oddechowa
•
Objawy przedmiotowe
Objawy przedmiotowe
•
Objawy podmiotowe
Objawy podmiotowe
•
Hipoksja
Hipoksja
•
Hiperkapnia
Hiperkapnia
•
Kwasica oddechowa
Kwasica oddechowa

Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia

Wstępna ocena kliniczna
Wstępna ocena kliniczna
Wstępna ocena kliniczna
Wstępna ocena kliniczna
1.
stan przytomności - skala Glasgow
2. A - airway - ocena drożności dróg
oddechowych
3. B - breathing - ocena wydolności
oddechu
4. C - circulation - ocena wydolności
krążenia
1.
stan przytomności - skala Glasgow
2.
A - airway - ocena drożności dróg
oddechowych
3.
B - breathing - ocena wydolności
oddechu
4.
C - circulation - ocena wydolności
krążenia

Niewydolność oddechowa –
Niewydolność oddechowa –
ocena wstępna
ocena wstępna
Niewydolność oddechowa –
Niewydolność oddechowa –
ocena wstępna
ocena wstępna
•
Wygląd ogólny, wysiłek
Wygląd ogólny, wysiłek
oddechowy, kolor i temperatura
oddechowy, kolor i temperatura
skóry
skóry
•
Częstość oddechów, częstość akcji
Częstość oddechów, częstość akcji
serca
serca
•
Określenie dynamiki narastania
Określenie dynamiki narastania
objawów
objawów
•
Wygląd ogólny, wysiłek
Wygląd ogólny, wysiłek
oddechowy, kolor i temperatura
oddechowy, kolor i temperatura
skóry
skóry
•
Częstość oddechów, częstość akcji
Częstość oddechów, częstość akcji
serca
serca
•
Określenie dynamiki narastania
Określenie dynamiki narastania
objawów
objawów

Objawy ostrej niewydolności
nie
tak
Niedrożność dróg oddechowych,
Stridor, zaburzenie wentylacji
tak
nie
Usunięcie
ciała obcego
Tlenoterapia,
dalsza
diagnostyka
Płytkie oddechy, jednostronne
ściszenie szmerów oddechowych,
wypuk bębenkowy, przesunięcie
tchawicy, poszerzenie żył szyjnych,
↓RR
Odbarczenie odmy
tak
nie
Stan spastyczny oskrzeli,
COPD, świsty, duszność
wdechowo-wydechowa
β
2
agoniści wziewnie
Kortykosterydy iv
MgSo
4
iv
Wentylacja zastępcza
tak
nie
Pienista wydzielina z
dróg oddechowych,
rzężenia
tak
Nitraty, morfina, furosemid
Wentylacja zastępcza

Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia

Podstawy tlenoterapii
Podstawy tlenoterapii
Podstawy tlenoterapii
Podstawy tlenoterapii
•
Podstawowy lek w hipoksemii
Podstawowy lek w hipoksemii
•
Cel: zmniejszenie hipoksji tkankowej
Cel: zmniejszenie hipoksji tkankowej
•
Dawkowanie zgodne z SaO
Dawkowanie zgodne z SaO
2
2
, PaO
, PaO
2
2
,
,
PaCO
PaCO
2
2
•
Wstępne FiO
Wstępne FiO
2
2
:
:
oddech spontaniczny = 0,6
oddech spontaniczny = 0,6
oddech kontrolowany = 1,0
oddech kontrolowany = 1,0
•
Podstawowy lek w hipoksemii
Podstawowy lek w hipoksemii
•
Cel: zmniejszenie hipoksji tkankowej
Cel: zmniejszenie hipoksji tkankowej
•
Dawkowanie zgodne z SaO
Dawkowanie zgodne z SaO
2
2
, PaO
, PaO
2
2
,
,
PaCO
PaCO
2
2
•
Wstępne FiO
Wstępne FiO
2
2
:
:
oddech spontaniczny = 0,6
oddech spontaniczny = 0,6
oddech kontrolowany = 1,0
oddech kontrolowany = 1,0
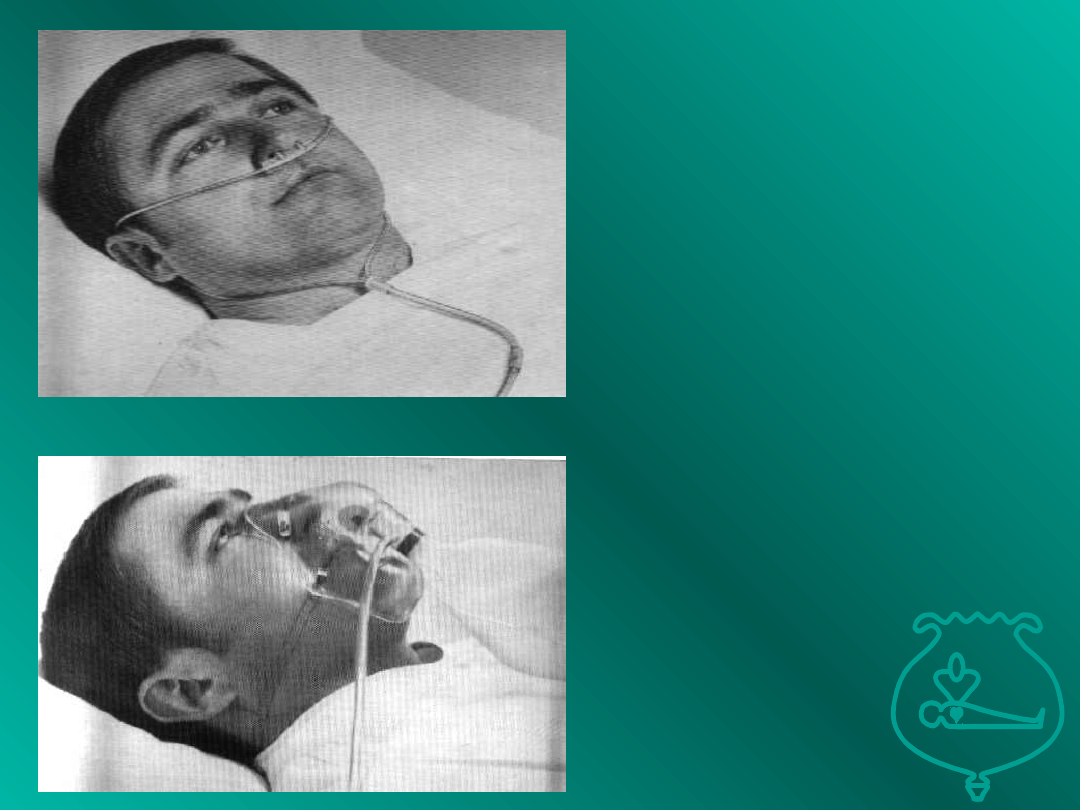
Cewnik donosowy
Maska twarzowa

Cewniki donosowe
Cewniki donosowe
Cewniki donosowe
Cewniki donosowe
•
Zapewniają stały dopływ tlenu do
Zapewniają stały dopływ tlenu do
górnych dróg oddechowych
górnych dróg oddechowych
•
Rezerwuar tlenu: górna część dróg
Rezerwuar tlenu: górna część dróg
oddechowych (ok. 1/3 przestrzeni
oddechowych (ok. 1/3 przestrzeni
martwej =
martwej =
~
~
50 ml)
50 ml)
•
Dostarczanie tlenu:
Dostarczanie tlenu:
1 l/min – FiO
1 l/min – FiO
2
2
= 0,24
= 0,24
6 l/min – FiO
6 l/min – FiO
2
2
= 0,46
= 0,46
•
Zapewniają stały dopływ tlenu do
Zapewniają stały dopływ tlenu do
górnych dróg oddechowych
górnych dróg oddechowych
•
Rezerwuar tlenu: górna część dróg
Rezerwuar tlenu: górna część dróg
oddechowych (ok. 1/3 przestrzeni
oddechowych (ok. 1/3 przestrzeni
martwej =
martwej =
~
~
50 ml)
50 ml)
•
Dostarczanie tlenu:
Dostarczanie tlenu:
1 l/min – FiO
1 l/min – FiO
2
2
= 0,24
= 0,24
6 l/min – FiO
6 l/min – FiO
2
2
= 0,46
= 0,46

Niskoprzepływowe maski
Niskoprzepływowe maski
twarzowe
twarzowe
Niskoprzepływowe maski
Niskoprzepływowe maski
twarzowe
twarzowe
•
Tworzą rezerwuar tlenowy ok. 100
Tworzą rezerwuar tlenowy ok. 100
– 200 ml
– 200 ml
•
Minimalny przepływ, zapewniający
Minimalny przepływ, zapewniający
eliminację gazów wydechowych
eliminację gazów wydechowych
poza maskę - 5 l/min
poza maskę - 5 l/min
•
Przy przepływie 10 l/min – FiO
Przy przepływie 10 l/min – FiO
2
2
=
=
0,6
0,6
•
Tworzą rezerwuar tlenowy ok. 100
Tworzą rezerwuar tlenowy ok. 100
– 200 ml
– 200 ml
•
Minimalny przepływ, zapewniający
Minimalny przepływ, zapewniający
eliminację gazów wydechowych
eliminację gazów wydechowych
poza maskę - 5 l/min
poza maskę - 5 l/min
•
Przy przepływie 10 l/min – FiO
Przy przepływie 10 l/min – FiO
2
2
=
=
0,6
0,6

Maska z workiem
Maska z workiem
rezerwuarowym
rezerwuarowym
Maska z workiem
Maska z workiem
rezerwuarowym
rezerwuarowym
•
Zwiększa rezerwuar tlenu do objętości
Zwiększa rezerwuar tlenu do objętości
równej objętości worka (600 – 1000 ml)
równej objętości worka (600 – 1000 ml)
•
Z częściowym oddechem zwrotnym
Z częściowym oddechem zwrotnym
FiO2 = 0,7 – 0,8
FiO2 = 0,7 – 0,8
Do zbiornika wraca początkowa część
Do zbiornika wraca początkowa część
wydechu – gaz z anatomicznej przestrzeni
wydechu – gaz z anatomicznej przestrzeni
martwej (bogaty w O
martwej (bogaty w O
2
2
, ubogi w CO
, ubogi w CO
2
2
)
)
•
Bez oddechu zwrotnego
Bez oddechu zwrotnego
Fio2 = 1,0
Fio2 = 1,0
•
Zwiększa rezerwuar tlenu do objętości
Zwiększa rezerwuar tlenu do objętości
równej objętości worka (600 – 1000 ml)
równej objętości worka (600 – 1000 ml)
•
Z częściowym oddechem zwrotnym
Z częściowym oddechem zwrotnym
FiO2 = 0,7 – 0,8
FiO2 = 0,7 – 0,8
Do zbiornika wraca początkowa część
Do zbiornika wraca początkowa część
wydechu – gaz z anatomicznej przestrzeni
wydechu – gaz z anatomicznej przestrzeni
martwej (bogaty w O
martwej (bogaty w O
2
2
, ubogi w CO
, ubogi w CO
2
2
)
)
•
Bez oddechu zwrotnego
Bez oddechu zwrotnego
Fio2 = 1,0
Fio2 = 1,0

Zalety i wady metod
Zalety i wady metod
niskoprzepływowych
niskoprzepływowych
Zalety i wady metod
Zalety i wady metod
niskoprzepływowych
niskoprzepływowych
•
Konieczność ścisłego przylegania
Konieczność ścisłego przylegania
urządzenia do twarzy
urządzenia do twarzy
•
Zmienna wartość FiO
Zmienna wartość FiO
2
2
zależna od
zależna od
aktywności oddechowej pacjenta
aktywności oddechowej pacjenta
•
Ograniczenie karmienia
Ograniczenie karmienia
doustnego, podawanie leków, np.
doustnego, podawanie leków, np.
bronchodilatatorów w aerozolu
bronchodilatatorów w aerozolu
•
Konieczność ścisłego przylegania
Konieczność ścisłego przylegania
urządzenia do twarzy
urządzenia do twarzy
•
Zmienna wartość FiO
Zmienna wartość FiO
2
2
zależna od
zależna od
aktywności oddechowej pacjenta
aktywności oddechowej pacjenta
•
Ograniczenie karmienia
Ograniczenie karmienia
doustnego, podawanie leków, np.
doustnego, podawanie leków, np.
bronchodilatatorów w aerozolu
bronchodilatatorów w aerozolu

Wysokoprzepływowe maski
Wysokoprzepływowe maski
twarzowe
twarzowe
Wysokoprzepływowe maski
Wysokoprzepływowe maski
twarzowe
twarzowe
•
Strumień tlenu o dużej prędkości
Strumień tlenu o dużej prędkości
zasysający otaczające powietrze
zasysający otaczające powietrze
do wnętrza maski
do wnętrza maski
•
Max. FiO
Max. FiO
2
2
= 0,5 (zależy od
= 0,5 (zależy od
średnicy otworu wlotowego)
średnicy otworu wlotowego)
•
Strumień tlenu o dużej prędkości
Strumień tlenu o dużej prędkości
zasysający otaczające powietrze
zasysający otaczające powietrze
do wnętrza maski
do wnętrza maski
•
Max. FiO
Max. FiO
2
2
= 0,5 (zależy od
= 0,5 (zależy od
średnicy otworu wlotowego)
średnicy otworu wlotowego)

Wady i zalety metod
Wady i zalety metod
wysokoprzepływowych
wysokoprzepływowych
Wady i zalety metod
Wady i zalety metod
wysokoprzepływowych
wysokoprzepływowych
•
Możliwość zapewnienia stałej
Możliwość zapewnienia stałej
wartości FiO
wartości FiO
2
2
•
Brak możliwości osiągania
Brak możliwości osiągania
wyższych stężeń O
wyższych stężeń O
2
2
, niż 50 %
, niż 50 %
•
Możliwość zapewnienia stałej
Możliwość zapewnienia stałej
wartości FiO
wartości FiO
2
2
•
Brak możliwości osiągania
Brak możliwości osiągania
wyższych stężeń O
wyższych stężeń O
2
2
, niż 50 %
, niż 50 %

Niebezpieczeństwa
Niebezpieczeństwa
tlenoterapii
tlenoterapii
Niebezpieczeństwa
Niebezpieczeństwa
tlenoterapii
tlenoterapii
•
Toksyczność tlenu:
Toksyczność tlenu:
Toksyczność dla OUN przy bardzo
Toksyczność dla OUN przy bardzo
wysokich stężeniach
wysokich stężeniach
Tlenoterapia przy FiO
Tlenoterapia przy FiO
2
2
> 0,6 przez >
> 0,6 przez >
24h: uszkodzenie śródbłonka,
24h: uszkodzenie śródbłonka,
przeciek, zwłóknienie płuc
przeciek, zwłóknienie płuc
•
Bezpieczne FiO
Bezpieczne FiO
2
2
: 0,35 – 0,4
: 0,35 – 0,4
•
Toksyczność tlenu:
Toksyczność tlenu:
Toksyczność dla OUN przy bardzo
Toksyczność dla OUN przy bardzo
wysokich stężeniach
wysokich stężeniach
Tlenoterapia przy FiO
Tlenoterapia przy FiO
2
2
> 0,6 przez >
> 0,6 przez >
24h: uszkodzenie śródbłonka,
24h: uszkodzenie śródbłonka,
przeciek, zwłóknienie płuc
przeciek, zwłóknienie płuc
•
Bezpieczne FiO
Bezpieczne FiO
2
2
: 0,35 – 0,4
: 0,35 – 0,4

Niebezpieczeństwa
Niebezpieczeństwa
tlenoterapii
tlenoterapii
Niebezpieczeństwa
Niebezpieczeństwa
tlenoterapii
tlenoterapii
•
Znaczący wzrost PaCO
Znaczący wzrost PaCO
2
2
: nasilenie
: nasilenie
kwasicy oddechowej, zaburzenia
kwasicy oddechowej, zaburzenia
przytomności, śpiączka (narkoza
przytomności, śpiączka (narkoza
CO
CO
2
2
)
)
•
Zwiększenie przestrzeni martwej
Zwiększenie przestrzeni martwej
•
Osłabienie reakcji układu
Osłabienie reakcji układu
oddechowego na hipoksję
oddechowego na hipoksję
•
Znaczący wzrost PaCO
Znaczący wzrost PaCO
2
2
: nasilenie
: nasilenie
kwasicy oddechowej, zaburzenia
kwasicy oddechowej, zaburzenia
przytomności, śpiączka (narkoza
przytomności, śpiączka (narkoza
CO
CO
2
2
)
)
•
Zwiększenie przestrzeni martwej
Zwiększenie przestrzeni martwej
•
Osłabienie reakcji układu
Osłabienie reakcji układu
oddechowego na hipoksję
oddechowego na hipoksję

Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia

Niewydolność oddechowa –
Niewydolność oddechowa –
ocena wtórna
ocena wtórna
Niewydolność oddechowa –
Niewydolność oddechowa –
ocena wtórna
ocena wtórna
•
Szczegółowe badanie fizykalne
Szczegółowe badanie fizykalne
•
Wywiad dotyczący aktualnego schorzenia i
Wywiad dotyczący aktualnego schorzenia i
poprzednich epizodów
poprzednich epizodów
•
Przyjmowane leki
Przyjmowane leki
•
Badania laboratoryjne: morfologia z
Badania laboratoryjne: morfologia z
rozmazem, badanie ogólne moczu, funkcje
rozmazem, badanie ogólne moczu, funkcje
nerek, elektrolity, glukoza, D-dimery
nerek, elektrolity, glukoza, D-dimery
•
Monitorowanie układu krążenia, saturacji
Monitorowanie układu krążenia, saturacji
•
Gazometria krwi tętniczej
Gazometria krwi tętniczej
•
Diagnostyka obrazowa
Diagnostyka obrazowa
•
Szczegółowe badanie fizykalne
Szczegółowe badanie fizykalne
•
Wywiad dotyczący aktualnego schorzenia i
Wywiad dotyczący aktualnego schorzenia i
poprzednich epizodów
poprzednich epizodów
•
Przyjmowane leki
Przyjmowane leki
•
Badania laboratoryjne: morfologia z
Badania laboratoryjne: morfologia z
rozmazem, badanie ogólne moczu, funkcje
rozmazem, badanie ogólne moczu, funkcje
nerek, elektrolity, glukoza, D-dimery
nerek, elektrolity, glukoza, D-dimery
•
Monitorowanie układu krążenia, saturacji
Monitorowanie układu krążenia, saturacji
•
Gazometria krwi tętniczej
Gazometria krwi tętniczej
•
Diagnostyka obrazowa
Diagnostyka obrazowa

Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
Niewydolność oddechowa w SOR
Niewydolność oddechowa w SOR
- postępowanie
- postępowanie
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia
1.
1.
Ocena wstępna i
Ocena wstępna i
zabezpieczenie
zabezpieczenie
podstawowych funkcji
podstawowych funkcji
życiowych – ABC
życiowych – ABC
2.
2.
Tlenoterapia – 10-15 l/min
Tlenoterapia – 10-15 l/min
3.
3.
Wtórna ocena i diagnostyka
Wtórna ocena i diagnostyka
4.
4.
Kontynuacja leczenia
Kontynuacja leczenia

Stopniowe wspomaganie
Stopniowe wspomaganie
oddechu
oddechu
Stopniowe wspomaganie
Stopniowe wspomaganie
oddechu
oddechu
1.
1.
Terapia oddechowa – fizjoterapia
Terapia oddechowa – fizjoterapia
2.
2.
Wspomaganie bez wentylacji mechanicznej –
Wspomaganie bez wentylacji mechanicznej –
CPAP nieinwazyjny (NIPPV)
CPAP nieinwazyjny (NIPPV)
3.
3.
Wspomaganie z wentylacją – ASB, BIPAP,
Wspomaganie z wentylacją – ASB, BIPAP,
SIMV, MMV
SIMV, MMV
4.
4.
Wentylacja kontrolowana z dodatnim
Wentylacja kontrolowana z dodatnim
ciśnieniem końcowowydechowym – CMV,
ciśnieniem końcowowydechowym – CMV,
BIPAP
BIPAP
5.
5.
Wentylacja ciśnieniowo-zmienna - PCV
Wentylacja ciśnieniowo-zmienna - PCV
6.
6.
Wspomaganie dodatkowe: PEEP, odwrócenie
Wspomaganie dodatkowe: PEEP, odwrócenie
I:E
I:E
1.
1.
Terapia oddechowa – fizjoterapia
Terapia oddechowa – fizjoterapia
2.
2.
Wspomaganie bez wentylacji mechanicznej –
Wspomaganie bez wentylacji mechanicznej –
CPAP nieinwazyjny (NIPPV)
CPAP nieinwazyjny (NIPPV)
3.
3.
Wspomaganie z wentylacją – ASB, BIPAP,
Wspomaganie z wentylacją – ASB, BIPAP,
SIMV, MMV
SIMV, MMV
4.
4.
Wentylacja kontrolowana z dodatnim
Wentylacja kontrolowana z dodatnim
ciśnieniem końcowowydechowym – CMV,
ciśnieniem końcowowydechowym – CMV,
BIPAP
BIPAP
5.
5.
Wentylacja ciśnieniowo-zmienna - PCV
Wentylacja ciśnieniowo-zmienna - PCV
6.
6.
Wspomaganie dodatkowe: PEEP, odwrócenie
Wspomaganie dodatkowe: PEEP, odwrócenie
I:E
I:E

Wspomaganie wentylacji -
Wspomaganie wentylacji -
wskazania
wskazania
Wspomaganie wentylacji -
Wspomaganie wentylacji -
wskazania
wskazania
•
upośledzenie wymiany gazowej w
upośledzenie wymiany gazowej w
płucach z przyczyn potencjalnie
płucach z przyczyn potencjalnie
odwracalnych
odwracalnych
•
upośledzenie wymiany gazowej w
upośledzenie wymiany gazowej w
płucach z przyczyn potencjalnie
płucach z przyczyn potencjalnie
odwracalnych
odwracalnych

Wspomaganie wentylacji -
Wspomaganie wentylacji -
cel
cel
Wspomaganie wentylacji -
Wspomaganie wentylacji -
cel
cel
•
Prawidłowe natlenienie przy jak
Prawidłowe natlenienie przy jak
najniższych wartościach
najniższych wartościach
szczytowych ciśnienia (< 40
szczytowych ciśnienia (< 40
cmH
cmH
2
2
O)
O)
•
Zminimalizowanie uszkodzeń
Zminimalizowanie uszkodzeń
tkanki płucnej
tkanki płucnej
•
Wentylacja z jak najniższym FiO
Wentylacja z jak najniższym FiO
2
2
•
Prawidłowe natlenienie przy jak
Prawidłowe natlenienie przy jak
najniższych wartościach
najniższych wartościach
szczytowych ciśnienia (< 40
szczytowych ciśnienia (< 40
cmH
cmH
2
2
O)
O)
•
Zminimalizowanie uszkodzeń
Zminimalizowanie uszkodzeń
tkanki płucnej
tkanki płucnej
•
Wentylacja z jak najniższym FiO
Wentylacja z jak najniższym FiO
2
2

1.
1.
W odróżnieniu od oddychania
W odróżnieniu od oddychania
spontanicznego, podczas wentylacji
spontanicznego, podczas wentylacji
zastępczej wartość ciśnienia
zastępczej wartość ciśnienia
wewnątrzpłucnego jest podwyższona w
wewnątrzpłucnego jest podwyższona w
trakcie całego cyklu oddechowego
trakcie całego cyklu oddechowego
2.
2.
Nowoczesna aparatura pozwala obecnie na
Nowoczesna aparatura pozwala obecnie na
wentylację w sposób celowo odbiegający od
wentylację w sposób celowo odbiegający od
oddychania spontanicznego
oddychania spontanicznego
3.
3.
Podjęcie wentylacji mechanicznej i jej
Podjęcie wentylacji mechanicznej i jej
prowadzenie musi być dyktowane przez
prowadzenie musi być dyktowane przez
obiektywne wykładniki stanu chorego, ale
obiektywne wykładniki stanu chorego, ale
umiejscowione w kontekście jego stanu
umiejscowione w kontekście jego stanu
ogólnego.
ogólnego.
1.
1.
W odróżnieniu od oddychania
W odróżnieniu od oddychania
spontanicznego, podczas wentylacji
spontanicznego, podczas wentylacji
zastępczej wartość ciśnienia
zastępczej wartość ciśnienia
wewnątrzpłucnego jest podwyższona w
wewnątrzpłucnego jest podwyższona w
trakcie całego cyklu oddechowego
trakcie całego cyklu oddechowego
2.
2.
Nowoczesna aparatura pozwala obecnie na
Nowoczesna aparatura pozwala obecnie na
wentylację w sposób celowo odbiegający od
wentylację w sposób celowo odbiegający od
oddychania spontanicznego
oddychania spontanicznego
3.
3.
Podjęcie wentylacji mechanicznej i jej
Podjęcie wentylacji mechanicznej i jej
prowadzenie musi być dyktowane przez
prowadzenie musi być dyktowane przez
obiektywne wykładniki stanu chorego, ale
obiektywne wykładniki stanu chorego, ale
umiejscowione w kontekście jego stanu
umiejscowione w kontekście jego stanu
ogólnego.
ogólnego.

Wskazania do wentylacji
Wskazania do wentylacji
mechanicznej
mechanicznej
Wskazania do wentylacji
Wskazania do wentylacji
mechanicznej
mechanicznej
•
Depresja ośrodka oddechowego –
Depresja ośrodka oddechowego –
bezdech, PaCO2 > 60 mmHg
bezdech, PaCO2 > 60 mmHg
•
Wzrost ciśnienia śródczaszkowego – uraz
Wzrost ciśnienia śródczaszkowego – uraz
OUN, stany poresuscytacyjne
OUN, stany poresuscytacyjne
•
Zaburzenia przytomności, GCS < 8
Zaburzenia przytomności, GCS < 8
•
Uraz rdzenia kręgowego
Uraz rdzenia kręgowego
•
Upośledzenie ruchomości klatki piersiowej
Upośledzenie ruchomości klatki piersiowej
•
Upośledzenie odksztuszania wydzieliny
Upośledzenie odksztuszania wydzieliny
•
Depresja ośrodka oddechowego –
Depresja ośrodka oddechowego –
bezdech, PaCO2 > 60 mmHg
bezdech, PaCO2 > 60 mmHg
•
Wzrost ciśnienia śródczaszkowego – uraz
Wzrost ciśnienia śródczaszkowego – uraz
OUN, stany poresuscytacyjne
OUN, stany poresuscytacyjne
•
Zaburzenia przytomności, GCS < 8
Zaburzenia przytomności, GCS < 8
•
Uraz rdzenia kręgowego
Uraz rdzenia kręgowego
•
Upośledzenie ruchomości klatki piersiowej
Upośledzenie ruchomości klatki piersiowej
•
Upośledzenie odksztuszania wydzieliny
Upośledzenie odksztuszania wydzieliny

Wskazania do wentylacji
Wskazania do wentylacji
mechanicznej
mechanicznej
Wskazania do wentylacji
Wskazania do wentylacji
mechanicznej
mechanicznej
•
schorzenia płucne: Narastanie duszności,
schorzenia płucne: Narastanie duszności,
PaCO2 > 60 mmHg, PaO2 < 60 mmHg
PaCO2 > 60 mmHg, PaO2 < 60 mmHg
•
Zaostrzenie przewlekłego schorzenia płuc:
Zaostrzenie przewlekłego schorzenia płuc:
narastająca duszność, zaleganie
narastająca duszność, zaleganie
wydzieliny, zaburzenia świadomości,
wydzieliny, zaburzenia świadomości,
narastająca hipoksemia
narastająca hipoksemia
•
Ostry atak astmy
Ostry atak astmy
•
ARDS, obrzęk płuc: narastająca duszność,
ARDS, obrzęk płuc: narastająca duszność,
brak reakcji na farmakoterapię
brak reakcji na farmakoterapię
•
schorzenia płucne: Narastanie duszności,
schorzenia płucne: Narastanie duszności,
PaCO2 > 60 mmHg, PaO2 < 60 mmHg
PaCO2 > 60 mmHg, PaO2 < 60 mmHg
•
Zaostrzenie przewlekłego schorzenia płuc:
Zaostrzenie przewlekłego schorzenia płuc:
narastająca duszność, zaleganie
narastająca duszność, zaleganie
wydzieliny, zaburzenia świadomości,
wydzieliny, zaburzenia świadomości,
narastająca hipoksemia
narastająca hipoksemia
•
Ostry atak astmy
Ostry atak astmy
•
ARDS, obrzęk płuc: narastająca duszność,
ARDS, obrzęk płuc: narastająca duszność,
brak reakcji na farmakoterapię
brak reakcji na farmakoterapię

Zagrożenia dla pacjenta
Zagrożenia dla pacjenta
Zagrożenia dla pacjenta
Zagrożenia dla pacjenta
•
Pogłębiająca się hipoksja i
Pogłębiająca się hipoksja i
hiperkapnia może dać zaburzenia
hiperkapnia może dać zaburzenia
świadomości i osłabienie odruchów
świadomości i osłabienie odruchów
obronnych
obronnych
•
Spłycenie oddechu w śpiączce =
Spłycenie oddechu w śpiączce =
nasilenie hipoksji
nasilenie hipoksji
•
Zniesienie odruchów gardłowych =
Zniesienie odruchów gardłowych =
ryzyko aspiracji
ryzyko aspiracji
•
Pogłębiająca się hipoksja i
Pogłębiająca się hipoksja i
hiperkapnia może dać zaburzenia
hiperkapnia może dać zaburzenia
świadomości i osłabienie odruchów
świadomości i osłabienie odruchów
obronnych
obronnych
•
Spłycenie oddechu w śpiączce =
Spłycenie oddechu w śpiączce =
nasilenie hipoksji
nasilenie hipoksji
•
Zniesienie odruchów gardłowych =
Zniesienie odruchów gardłowych =
ryzyko aspiracji
ryzyko aspiracji

Rodzaje wentylacji
Rodzaje wentylacji
mechanicznej
mechanicznej
Rodzaje wentylacji
Rodzaje wentylacji
mechanicznej
mechanicznej
•
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
dodatnimi ciśnieniami
dodatnimi ciśnieniami
•
Wentylacja inwazyjna
Wentylacja inwazyjna
•
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
dodatnimi ciśnieniami
dodatnimi ciśnieniami
•
Wentylacja inwazyjna
Wentylacja inwazyjna

Metody sztucznej wentylacji
Metody sztucznej wentylacji
Metody sztucznej wentylacji
Metody sztucznej wentylacji
•
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
zapewnia
zapewnia
wspomaganie oddechu przez górne drogi
wspomaganie oddechu przez górne drogi
oddechowe pacjenta przy użyciu maski
oddechowe pacjenta przy użyciu maski
twarzowej, nosowej lub podobnych
twarzowej, nosowej lub podobnych
urządzeń
urządzeń
•
Wentylacja inwazyjna
Wentylacja inwazyjna
oznacza dostarczanie
oznacza dostarczanie
gazów oddechowych poprzez ominięcie
gazów oddechowych poprzez ominięcie
górnych dróg oddechowych pacjenta (rurka
górnych dróg oddechowych pacjenta (rurka
intubacyjna, tracheostomijna)
intubacyjna, tracheostomijna)
•
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
zapewnia
zapewnia
wspomaganie oddechu przez górne drogi
wspomaganie oddechu przez górne drogi
oddechowe pacjenta przy użyciu maski
oddechowe pacjenta przy użyciu maski
twarzowej, nosowej lub podobnych
twarzowej, nosowej lub podobnych
urządzeń
urządzeń
•
Wentylacja inwazyjna
Wentylacja inwazyjna
oznacza dostarczanie
oznacza dostarczanie
gazów oddechowych poprzez ominięcie
gazów oddechowych poprzez ominięcie
górnych dróg oddechowych pacjenta (rurka
górnych dróg oddechowych pacjenta (rurka
intubacyjna, tracheostomijna)
intubacyjna, tracheostomijna)


Wspomaganie czy pełna
Wspomaganie czy pełna
kontrola ?
kontrola ?
Wspomaganie czy pełna
Wspomaganie czy pełna
kontrola ?
kontrola ?
•
Stopień zaawansowania
Stopień zaawansowania
niewydolności
niewydolności
•
Pacjent z zaburzeniami
Pacjent z zaburzeniami
świadomości
świadomości
•
Czy pacjent jest w stanie inicjować
Czy pacjent jest w stanie inicjować
wdech ?
wdech ?
•
Stopień zaawansowania
Stopień zaawansowania
niewydolności
niewydolności
•
Pacjent z zaburzeniami
Pacjent z zaburzeniami
świadomości
świadomości
•
Czy pacjent jest w stanie inicjować
Czy pacjent jest w stanie inicjować
wdech ?
wdech ?
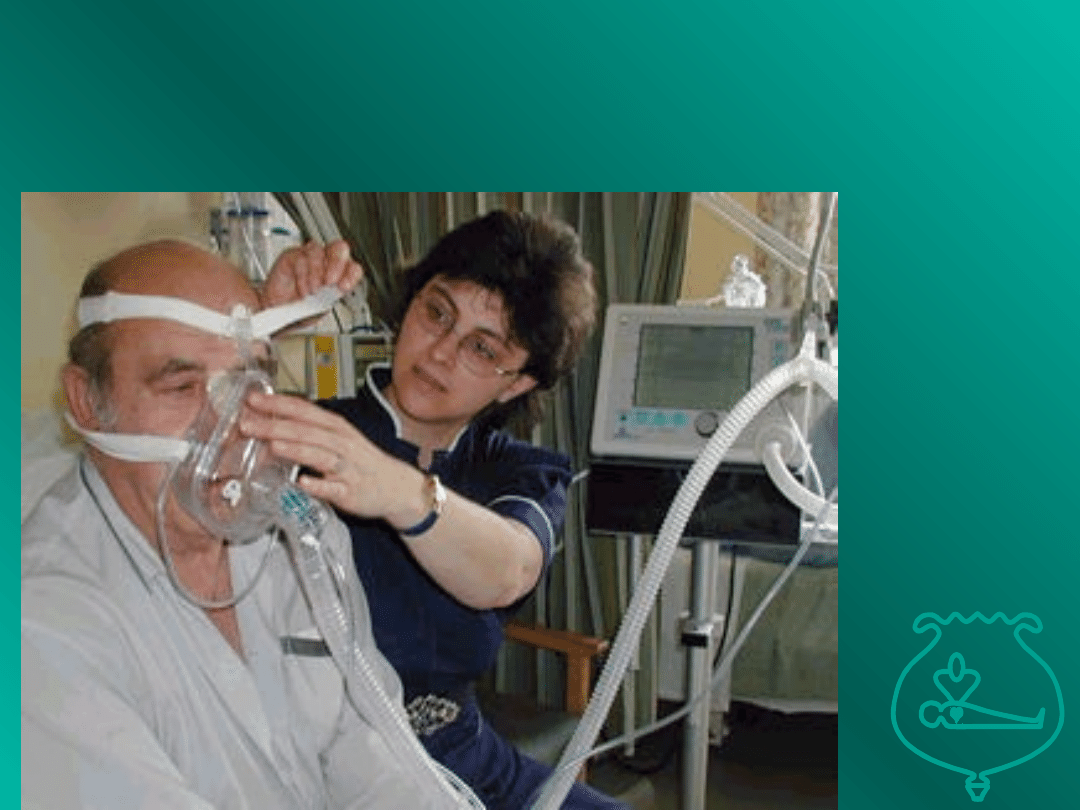
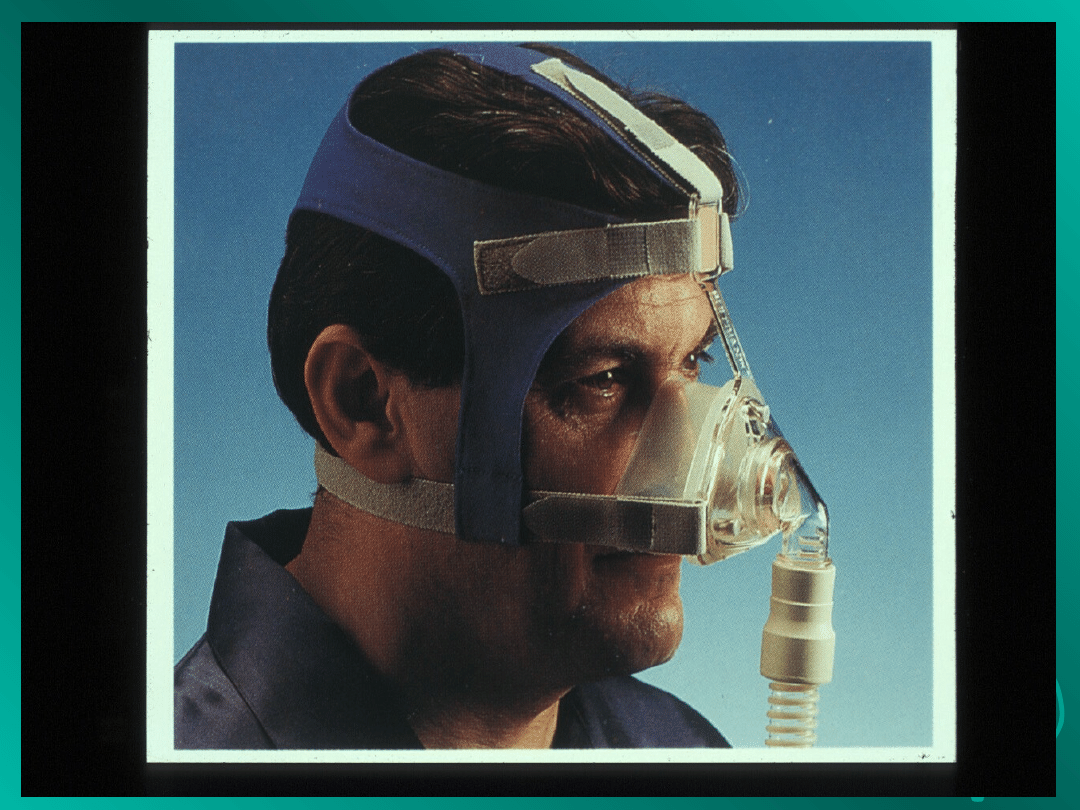
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna
Wentylacja nieinwazyjna

NIPPV (nasal IPPV)
NIPPV (nasal IPPV)
NIPPV (nasal IPPV)
NIPPV (nasal IPPV)
•
zapewnia dodatnie ciśnienie
zapewnia dodatnie ciśnienie
wdechu, ale wydech następuje
wdechu, ale wydech następuje
spontanicznie
spontanicznie
•
zapewnia dodatnie ciśnienie
zapewnia dodatnie ciśnienie
wdechu, ale wydech następuje
wdechu, ale wydech następuje
spontanicznie
spontanicznie

Zalety NIPPV
Zalety NIPPV
Zalety NIPPV
Zalety NIPPV
•
Korzyści: prostota zastosowania,
Korzyści: prostota zastosowania,
utrzymanie kontaktu z chorym,
utrzymanie kontaktu z chorym,
uniknięcie sedacji, intubacji
uniknięcie sedacji, intubacji
•
Problemy: zła tolerancja prze chorego,
Problemy: zła tolerancja prze chorego,
rozstrzeń żołądka, zła eliminacja
rozstrzeń żołądka, zła eliminacja
wydzieliny, konieczność ścisłego
wydzieliny, konieczność ścisłego
dopasowania maski, nieszczelności
dopasowania maski, nieszczelności
zaburzające wentylację
zaburzające wentylację
•
Korzyści: prostota zastosowania,
Korzyści: prostota zastosowania,
utrzymanie kontaktu z chorym,
utrzymanie kontaktu z chorym,
uniknięcie sedacji, intubacji
uniknięcie sedacji, intubacji
•
Problemy: zła tolerancja prze chorego,
Problemy: zła tolerancja prze chorego,
rozstrzeń żołądka, zła eliminacja
rozstrzeń żołądka, zła eliminacja
wydzieliny, konieczność ścisłego
wydzieliny, konieczność ścisłego
dopasowania maski, nieszczelności
dopasowania maski, nieszczelności
zaburzające wentylację
zaburzające wentylację

NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
•
Zwiększona częstość niewydolności krążenia
Zwiększona częstość niewydolności krążenia
•
Badania retrospektywne
Badania retrospektywne
metoda bezpieczna i skuteczna
metoda bezpieczna i skuteczna
intubacja – 4 % pacjentów
intubacja – 4 % pacjentów
brak wpływu na śmiertelność
brak wpływu na śmiertelność
średni czas trwania NIV – ok. 2 godzin
średni czas trwania NIV – ok. 2 godzin
•
Wady:
Wady:
dłuższy czas przebywania pacjenta w SOR
dłuższy czas przebywania pacjenta w SOR
koszty sprzętu ?
koszty sprzętu ?
obciążenie personelu ?
obciążenie personelu ?
•
Zwiększona częstość niewydolności krążenia
Zwiększona częstość niewydolności krążenia
•
Badania retrospektywne
Badania retrospektywne
metoda bezpieczna i skuteczna
metoda bezpieczna i skuteczna
intubacja – 4 % pacjentów
intubacja – 4 % pacjentów
brak wpływu na śmiertelność
brak wpływu na śmiertelność
średni czas trwania NIV – ok. 2 godzin
średni czas trwania NIV – ok. 2 godzin
•
Wady:
Wady:
dłuższy czas przebywania pacjenta w SOR
dłuższy czas przebywania pacjenta w SOR
koszty sprzętu ?
koszty sprzętu ?
obciążenie personelu ?
obciążenie personelu ?

NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
NIV w Oddziale Ratunkowym
•
Badania kliniczne dotyczą raczej
Badania kliniczne dotyczą raczej
oddziałów intensywnej terapii
oddziałów intensywnej terapii
•
Stan pacjentów w SOR poprawia się
Stan pacjentów w SOR poprawia się
dzięki szybkiej interwencji, a dalsze
dzięki szybkiej interwencji, a dalsze
leczenie w oddziałach docelowych nie
leczenie w oddziałach docelowych nie
zawsze jest monitorowane
zawsze jest monitorowane
•
Możliwość zastosowania NIV może
Możliwość zastosowania NIV może
opóźnić decyzję o intubacji i odroczyć
opóźnić decyzję o intubacji i odroczyć
wdrożenie wentylacji inwazyjnej w
wdrożenie wentylacji inwazyjnej w
przypadkach zagrożenia życia
przypadkach zagrożenia życia
•
Badania kliniczne dotyczą raczej
Badania kliniczne dotyczą raczej
oddziałów intensywnej terapii
oddziałów intensywnej terapii
•
Stan pacjentów w SOR poprawia się
Stan pacjentów w SOR poprawia się
dzięki szybkiej interwencji, a dalsze
dzięki szybkiej interwencji, a dalsze
leczenie w oddziałach docelowych nie
leczenie w oddziałach docelowych nie
zawsze jest monitorowane
zawsze jest monitorowane
•
Możliwość zastosowania NIV może
Możliwość zastosowania NIV może
opóźnić decyzję o intubacji i odroczyć
opóźnić decyzję o intubacji i odroczyć
wdrożenie wentylacji inwazyjnej w
wdrożenie wentylacji inwazyjnej w
przypadkach zagrożenia życia
przypadkach zagrożenia życia

Wskazania do NIV
Wskazania do NIV
Wskazania do NIV
Wskazania do NIV
•
Zaostrzenie
Zaostrzenie
CO
CO
P
P
D
D
•
Ostry atak astmy
Ostry atak astmy
•
Infekcyjne zapalenie płuc
Infekcyjne zapalenie płuc
•
Obrzęk płuc
Obrzęk płuc
•
Zaostrzenie
Zaostrzenie
CO
CO
P
P
D
D
•
Ostry atak astmy
Ostry atak astmy
•
Infekcyjne zapalenie płuc
Infekcyjne zapalenie płuc
•
Obrzęk płuc
Obrzęk płuc

Przeciwwskazania do
Przeciwwskazania do
NIV
NIV
Przeciwwskazania do
Przeciwwskazania do
NIV
NIV
•
Splątanie, pobudzenie, brak współpracy ze
Splątanie, pobudzenie, brak współpracy ze
strony pacjenta
strony pacjenta
•
Zaburzenia przytomności (za wyjątkiem
Zaburzenia przytomności (za wyjątkiem
hiperkapni)
hiperkapni)
•
Ośrodkowa depresja oddechowa
Ośrodkowa depresja oddechowa
•
Skrajna hipoksja
Skrajna hipoksja
•
Wzmożenie wydzielania w drogach
Wzmożenie wydzielania w drogach
oddechowych
oddechowych
•
Upośledzenie odruchów obronnych
Upośledzenie odruchów obronnych
•
Niestabilność krążenia
Niestabilność krążenia
•
Znaczna otyłość
Znaczna otyłość
•
Splątanie, pobudzenie, brak współpracy ze
Splątanie, pobudzenie, brak współpracy ze
strony pacjenta
strony pacjenta
•
Zaburzenia przytomności (za wyjątkiem
Zaburzenia przytomności (za wyjątkiem
hiperkapni)
hiperkapni)
•
Ośrodkowa depresja oddechowa
Ośrodkowa depresja oddechowa
•
Skrajna hipoksja
Skrajna hipoksja
•
Wzmożenie wydzielania w drogach
Wzmożenie wydzielania w drogach
oddechowych
oddechowych
•
Upośledzenie odruchów obronnych
Upośledzenie odruchów obronnych
•
Niestabilność krążenia
Niestabilność krążenia
•
Znaczna otyłość
Znaczna otyłość

Monitor
Monitor
owanie w NIV
owanie w NIV
Monitor
Monitor
owanie w NIV
owanie w NIV
•
Ocena kliniczna
Ocena kliniczna
–
stan świadomości, komfort pacjenta,
stan świadomości, komfort pacjenta,
wysiłek oddechowy
wysiłek oddechowy
,
,
tolerancja
tolerancja
wentylacji, akcja serca, ciśnienie
wentylacji, akcja serca, ciśnienie
tętnicze, saturacja
tętnicze, saturacja
•
Gazometria krwi tętniczej
Gazometria krwi tętniczej
–
zależnie od przebiegu klinicznego
zależnie od przebiegu klinicznego
–
po 1 godz. od rozpoczęcia
po 1 godz. od rozpoczęcia
–
4-
4-
6
6
godzin, jeśli poprawa stanu
godzin, jeśli poprawa stanu
•
Ocena kliniczna
Ocena kliniczna
–
stan świadomości, komfort pacjenta,
stan świadomości, komfort pacjenta,
wysiłek oddechowy
wysiłek oddechowy
,
,
tolerancja
tolerancja
wentylacji, akcja serca, ciśnienie
wentylacji, akcja serca, ciśnienie
tętnicze, saturacja
tętnicze, saturacja
•
Gazometria krwi tętniczej
Gazometria krwi tętniczej
–
zależnie od przebiegu klinicznego
zależnie od przebiegu klinicznego
–
po 1 godz. od rozpoczęcia
po 1 godz. od rozpoczęcia
–
4-
4-
6
6
godzin, jeśli poprawa stanu
godzin, jeśli poprawa stanu

Powikłania
Powikłania
NIV
NIV
Powikłania
Powikłania
NIV
NIV
•
Odleżyny grzbietu nosa, skóry
Odleżyny grzbietu nosa, skóry
twarzy
twarzy
•
Insuflacja żołądka
Insuflacja żołądka
•
Aspiracja
Aspiracja
•
Zapalenie spojówek
Zapalenie spojówek
•
Ból zatok, wysuszenie śluzówki
Ból zatok, wysuszenie śluzówki
•
Odleżyny grzbietu nosa, skóry
Odleżyny grzbietu nosa, skóry
twarzy
twarzy
•
Insuflacja żołądka
Insuflacja żołądka
•
Aspiracja
Aspiracja
•
Zapalenie spojówek
Zapalenie spojówek
•
Ból zatok, wysuszenie śluzówki
Ból zatok, wysuszenie śluzówki

Jak długo NIV ?
Jak długo NIV ?
Jak długo NIV ?
Jak długo NIV ?
•
Do czasu poprawy stanu
Do czasu poprawy stanu
klinicznego pacjenta i parametrów
klinicznego pacjenta i parametrów
oddechowych (gazometria)
oddechowych (gazometria)
•
jeśli pomimo optymalnych
jeśli pomimo optymalnych
ustawień, podwyższania FiO
ustawień, podwyższania FiO
2
2
,
,
terapii oddechowej brak poprawy
terapii oddechowej brak poprawy
w zakresie
w zakresie
pH and PaCO
pH and PaCO
2
2
– decyzja
– decyzja
o
o
wentylacji inwazyjnej
wentylacji inwazyjnej
•
Do czasu poprawy stanu
Do czasu poprawy stanu
klinicznego pacjenta i parametrów
klinicznego pacjenta i parametrów
oddechowych (gazometria)
oddechowych (gazometria)
•
jeśli pomimo optymalnych
jeśli pomimo optymalnych
ustawień, podwyższania FiO
ustawień, podwyższania FiO
2
2
,
,
terapii oddechowej brak poprawy
terapii oddechowej brak poprawy
w zakresie
w zakresie
pH and PaCO
pH and PaCO
2
2
– decyzja
– decyzja
o
o
wentylacji inwazyjnej
wentylacji inwazyjnej
Wentylac
ja
inwazyjn
a

Pamiętaj !
Pamiętaj !
Pamiętaj !
Pamiętaj !
1.
1.
Intubacja nie jest wyrazem
Intubacja nie jest wyrazem
bezsilności
bezsilności
2.
2.
Intubacja późna, wykonywana
Intubacja późna, wykonywana
pospiesznie, łączy się z większą
pospiesznie, łączy się z większą
liczba powikłań
liczba powikłań
3.
3.
Intubacja jest odwracalna, a
Intubacja jest odwracalna, a
respirator nie uzależnia
respirator nie uzależnia
1.
1.
Intubacja nie jest wyrazem
Intubacja nie jest wyrazem
bezsilności
bezsilności
2.
2.
Intubacja późna, wykonywana
Intubacja późna, wykonywana
pospiesznie, łączy się z większą
pospiesznie, łączy się z większą
liczba powikłań
liczba powikłań
3.
3.
Intubacja jest odwracalna, a
Intubacja jest odwracalna, a
respirator nie uzależnia
respirator nie uzależnia

Bezwzględne wskazania do
Bezwzględne wskazania do
intubacji
intubacji
Bezwzględne wskazania do
Bezwzględne wskazania do
intubacji
intubacji
•
pH < 7.2
pH < 7.2
•
Śpiączka -
Śpiączka -
Glasgow
Glasgow
Coma Scale
Coma Scale
<
<
8
8
•
Hiperkapnia -
Hiperkapnia -
PaCO
PaCO
2
2
>
>
60 mmHg (
60 mmHg (
8 kPa
8 kPa
)
)
•
Hipoksja -
Hipoksja -
PaO
PaO
2
2
<
<
45 mmHg (
45 mmHg (
6 kPa
6 kPa
) przy
) przy
maskymalnym
maskymalnym
FiO
FiO
2
2
•
Zatrzymanie krążenia i stany
Zatrzymanie krążenia i stany
poresuscytacyjne
poresuscytacyjne
•
pH < 7.2
pH < 7.2
•
Śpiączka -
Śpiączka -
Glasgow
Glasgow
Coma Scale
Coma Scale
<
<
8
8
•
Hiperkapnia -
Hiperkapnia -
PaCO
PaCO
2
2
>
>
60 mmHg (
60 mmHg (
8 kPa
8 kPa
)
)
•
Hipoksja -
Hipoksja -
PaO
PaO
2
2
<
<
45 mmHg (
45 mmHg (
6 kPa
6 kPa
) przy
) przy
maskymalnym
maskymalnym
FiO
FiO
2
2
•
Zatrzymanie krążenia i stany
Zatrzymanie krążenia i stany
poresuscytacyjne
poresuscytacyjne

Względne wskazania do
Względne wskazania do
intubacji
intubacji
Względne wskazania do
Względne wskazania do
intubacji
intubacji
•
Osłabiony odruch kaszlowy,
Osłabiony odruch kaszlowy,
zaleganie wydzieliny
zaleganie wydzieliny
•
Zagrożenie niedrożnością górnych
Zagrożenie niedrożnością górnych
dróg oddechowych
dróg oddechowych
•
Ostra niewydolność oddychania
Ostra niewydolność oddychania
•
Ostra niewydolność krążenia
Ostra niewydolność krążenia
•
Osłabiony odruch kaszlowy,
Osłabiony odruch kaszlowy,
zaleganie wydzieliny
zaleganie wydzieliny
•
Zagrożenie niedrożnością górnych
Zagrożenie niedrożnością górnych
dróg oddechowych
dróg oddechowych
•
Ostra niewydolność oddychania
Ostra niewydolność oddychania
•
Ostra niewydolność krążenia
Ostra niewydolność krążenia

Wentylacja spontaniczna
Wentylacja spontaniczna
Wentylacja spontaniczna
Wentylacja spontaniczna
•
CPAP – continous positive airway
CPAP – continous positive airway
pressure
pressure
•
ASV – assisted spontaneous
ASV – assisted spontaneous
ventilation
ventilation
•
CPAP – continous positive airway
CPAP – continous positive airway
pressure
pressure
•
ASV – assisted spontaneous
ASV – assisted spontaneous
ventilation
ventilation

Wentylacja wymuszona i
Wentylacja wymuszona i
spontaniczna
spontaniczna
Wentylacja wymuszona i
Wentylacja wymuszona i
spontaniczna
spontaniczna
•
SIMV – synchronized intermittent
SIMV – synchronized intermittent
mandatory ventilation
mandatory ventilation
•
MMV – mandatory minute
MMV – mandatory minute
ventilation
ventilation
•
SIMV – synchronized intermittent
SIMV – synchronized intermittent
mandatory ventilation
mandatory ventilation
•
MMV – mandatory minute
MMV – mandatory minute
ventilation
ventilation

Wentylacja wymuszona
Wentylacja wymuszona
Wentylacja wymuszona
Wentylacja wymuszona
•
Bez synchronizacji z pacjentem:
Bez synchronizacji z pacjentem:
IPPV – intermittent positive pressure
IPPV – intermittent positive pressure
ventilation
ventilation
CMV – controlled mandatory
CMV – controlled mandatory
ventilation
ventilation
•
W synchronizacji z pacjentem:
W synchronizacji z pacjentem:
SIPPV – synchronized intermittent
SIPPV – synchronized intermittent
positive – pressure ventilation
positive – pressure ventilation
•
Bez synchronizacji z pacjentem:
Bez synchronizacji z pacjentem:
IPPV – intermittent positive pressure
IPPV – intermittent positive pressure
ventilation
ventilation
CMV – controlled mandatory
CMV – controlled mandatory
ventilation
ventilation
•
W synchronizacji z pacjentem:
W synchronizacji z pacjentem:
SIPPV – synchronized intermittent
SIPPV – synchronized intermittent
positive – pressure ventilation
positive – pressure ventilation

Podstawowe parametry
Podstawowe parametry
wentylacji
wentylacji
Podstawowe parametry
Podstawowe parametry
wentylacji
wentylacji
•
f : 10 – 12/min
f : 10 – 12/min
•
TV : 10 – 15 ml/kg m.c. (astma, COPD,
TV : 10 – 15 ml/kg m.c. (astma, COPD,
ARDS 6-7 ml/kg)
ARDS 6-7 ml/kg)
•
MV: 150 ml/kg
MV: 150 ml/kg
•
I : E – 1 : 2
I : E – 1 : 2
•
PEEP: 4 – 10 cm H
PEEP: 4 – 10 cm H
2
2
0
0
•
Pi (PCV): 20 – 25 cm H
Pi (PCV): 20 – 25 cm H
2
2
0
0
•
Przepływ wdechowy: 30 l/min
Przepływ wdechowy: 30 l/min
•
f : 10 – 12/min
f : 10 – 12/min
•
TV : 10 – 15 ml/kg m.c. (astma, COPD,
TV : 10 – 15 ml/kg m.c. (astma, COPD,
ARDS 6-7 ml/kg)
ARDS 6-7 ml/kg)
•
MV: 150 ml/kg
MV: 150 ml/kg
•
I : E – 1 : 2
I : E – 1 : 2
•
PEEP: 4 – 10 cm H
PEEP: 4 – 10 cm H
2
2
0
0
•
Pi (PCV): 20 – 25 cm H
Pi (PCV): 20 – 25 cm H
2
2
0
0
•
Przepływ wdechowy: 30 l/min
Przepływ wdechowy: 30 l/min

Jakie FiO
Jakie FiO
2
2
?
?
Jakie FiO
Jakie FiO
2
2
?
?
Rozpoczęcie wentylacji
Rozpoczęcie wentylacji
mechanicznej
mechanicznej
– zawsze 100% O
– zawsze 100% O
2
2
Rozpoczęcie wentylacji
Rozpoczęcie wentylacji
mechanicznej
mechanicznej
– zawsze 100% O
– zawsze 100% O
2
2

PEEP - znaczenie
PEEP - znaczenie
PEEP - znaczenie
PEEP - znaczenie
•
Rekrutacja pęcherzyków płucnych
Rekrutacja pęcherzyków płucnych
•
Zwiększenie czynnościowej pojemności
Zwiększenie czynnościowej pojemności
zalegającej
zalegającej
•
Zmniejszenie oporów w płucnym łożysku
Zmniejszenie oporów w płucnym łożysku
naczyniowym
naczyniowym
•
Poprawa podatności
Poprawa podatności
•
Zapobieganie zapadaniu się
Zapobieganie zapadaniu się
pęcherzyków w końcowej fazie wydechu
pęcherzyków w końcowej fazie wydechu
•
Rekrutacja pęcherzyków płucnych
Rekrutacja pęcherzyków płucnych
•
Zwiększenie czynnościowej pojemności
Zwiększenie czynnościowej pojemności
zalegającej
zalegającej
•
Zmniejszenie oporów w płucnym łożysku
Zmniejszenie oporów w płucnym łożysku
naczyniowym
naczyniowym
•
Poprawa podatności
Poprawa podatności
•
Zapobieganie zapadaniu się
Zapobieganie zapadaniu się
pęcherzyków w końcowej fazie wydechu
pęcherzyków w końcowej fazie wydechu

PEEP - wady
PEEP - wady
PEEP - wady
PEEP - wady
•
Spadek powrotu żylnego
Spadek powrotu żylnego
•
Wzrost ciśnienia w klatce
Wzrost ciśnienia w klatce
piersiowej
piersiowej
•
Upośledzenie perfuzji nerek,
Upośledzenie perfuzji nerek,
wątroby i trzewi
wątroby i trzewi
•
Wzrost ciśnienia śródczaszkowego
Wzrost ciśnienia śródczaszkowego
•
Spadek powrotu żylnego
Spadek powrotu żylnego
•
Wzrost ciśnienia w klatce
Wzrost ciśnienia w klatce
piersiowej
piersiowej
•
Upośledzenie perfuzji nerek,
Upośledzenie perfuzji nerek,
wątroby i trzewi
wątroby i trzewi
•
Wzrost ciśnienia śródczaszkowego
Wzrost ciśnienia śródczaszkowego

PEEP - zalety
PEEP - zalety
PEEP - zalety
PEEP - zalety
•
Zwiększa FRC
Zwiększa FRC
•
Rekrutuje zapadnięte pęcherzyki
Rekrutuje zapadnięte pęcherzyki
płucne i zapobiega zapadaniu
płucne i zapobiega zapadaniu
kolejnych
kolejnych
•
Zwiększa podatność płuc
Zwiększa podatność płuc
•
Zmniejsza obszary niedodmy
Zmniejsza obszary niedodmy
•
Zwiększa FRC
Zwiększa FRC
•
Rekrutuje zapadnięte pęcherzyki
Rekrutuje zapadnięte pęcherzyki
płucne i zapobiega zapadaniu
płucne i zapobiega zapadaniu
kolejnych
kolejnych
•
Zwiększa podatność płuc
Zwiększa podatność płuc
•
Zmniejsza obszary niedodmy
Zmniejsza obszary niedodmy

Powikłania wentylacji
Powikłania wentylacji
inwazyjnej
inwazyjnej
Powikłania wentylacji
Powikłania wentylacji
inwazyjnej
inwazyjnej
•
Uraz ciśnieniowy płuc z odmą
Uraz ciśnieniowy płuc z odmą
opłucnową wskutek zbyt wysokich
opłucnową wskutek zbyt wysokich
ciśnień w drogach oddechowych
ciśnień w drogach oddechowych
•
Potencjalna toksyczność tlenu w
Potencjalna toksyczność tlenu w
wysokich stężeniach (FiO
wysokich stężeniach (FiO
2
2
> 60 %)
> 60 %)
•
Pogorszenie wentylacji (zła dystrybucja
Pogorszenie wentylacji (zła dystrybucja
wdychanego powietrza)
wdychanego powietrza)
Hiperinflacja zdrowych obszarów
Hiperinflacja zdrowych obszarów
Wentylacja obszarów hipoperfuzji
Wentylacja obszarów hipoperfuzji
•
Uraz ciśnieniowy płuc z odmą
Uraz ciśnieniowy płuc z odmą
opłucnową wskutek zbyt wysokich
opłucnową wskutek zbyt wysokich
ciśnień w drogach oddechowych
ciśnień w drogach oddechowych
•
Potencjalna toksyczność tlenu w
Potencjalna toksyczność tlenu w
wysokich stężeniach (FiO
wysokich stężeniach (FiO
2
2
> 60 %)
> 60 %)
•
Pogorszenie wentylacji (zła dystrybucja
Pogorszenie wentylacji (zła dystrybucja
wdychanego powietrza)
wdychanego powietrza)
Hiperinflacja zdrowych obszarów
Hiperinflacja zdrowych obszarów
Wentylacja obszarów hipoperfuzji
Wentylacja obszarów hipoperfuzji

Ostra niewydolność
Ostra niewydolność
oddechowa – najczęstsze
oddechowa – najczęstsze
przyczyny
przyczyny
i postępowanie
i postępowanie
Ostra niewydolność
Ostra niewydolność
oddechowa – najczęstsze
oddechowa – najczęstsze
przyczyny
przyczyny
i postępowanie
i postępowanie

Cel leczenia niewydolności
Cel leczenia niewydolności
oddechowej w SOR
oddechowej w SOR
Cel leczenia niewydolności
Cel leczenia niewydolności
oddechowej w SOR
oddechowej w SOR
•
Poprawa natlenienia
Poprawa natlenienia
•
Zapewnienie drożności dróg
Zapewnienie drożności dróg
oddechowych
oddechowych
•
Stabilizacja stanu klinicznego
Stabilizacja stanu klinicznego
•
Zmniejszenie prawdopodobieństwa
Zmniejszenie prawdopodobieństwa
nawrotów
nawrotów
•
Poprawa natlenienia
Poprawa natlenienia
•
Zapewnienie drożności dróg
Zapewnienie drożności dróg
oddechowych
oddechowych
•
Stabilizacja stanu klinicznego
Stabilizacja stanu klinicznego
•
Zmniejszenie prawdopodobieństwa
Zmniejszenie prawdopodobieństwa
nawrotów
nawrotów

Ciało obce w drogach
Ciało obce w drogach
oddechowych
oddechowych
Ciało obce w drogach
Ciało obce w drogach
oddechowych
oddechowych
Objawy:
Objawy:
•
Stridor wdechowo-
Stridor wdechowo-
wydechowy
wydechowy
•
Zwiększenie pracy
Zwiększenie pracy
oddychania,
oddychania,
zaciąganie
zaciąganie
przestrzeni
przestrzeni
międzyżebrowych
międzyżebrowych
•
Sinica
Sinica
•
Całkowita obturacja
Całkowita obturacja
= NZK
= NZK
Objawy:
Objawy:
•
Stridor wdechowo-
Stridor wdechowo-
wydechowy
wydechowy
•
Zwiększenie pracy
Zwiększenie pracy
oddychania,
oddychania,
zaciąganie
zaciąganie
przestrzeni
przestrzeni
międzyżebrowych
międzyżebrowych
•
Sinica
Sinica
•
Całkowita obturacja
Całkowita obturacja
= NZK
= NZK
Postępowanie:
Postępowanie:
•
Manewr Heimlicha
Manewr Heimlicha
•
Laryngoskopia,
Laryngoskopia,
bronchofiberoskopia
bronchofiberoskopia
•
Intubacja (jeśli
Intubacja (jeśli
obrzęk)
obrzęk)
Postępowanie:
Postępowanie:
•
Manewr Heimlicha
Manewr Heimlicha
•
Laryngoskopia,
Laryngoskopia,
bronchofiberoskopia
bronchofiberoskopia
•
Intubacja (jeśli
Intubacja (jeśli
obrzęk)
obrzęk)

Odma opłucnowa - objawy
Odma opłucnowa - objawy
Odma opłucnowa - objawy
Odma opłucnowa - objawy
•
Duszność
Duszność
•
Ból w klatce piersiowej
Ból w klatce piersiowej
•
Obniżenie RR, poszerzenie żył
Obniżenie RR, poszerzenie żył
szyjnych
szyjnych
•
Przesunięcie tchawicy
Przesunięcie tchawicy
•
Ściszenie szmerów oddechowych po
Ściszenie szmerów oddechowych po
jednej stronie, wypuk bębenkowy
jednej stronie, wypuk bębenkowy
•
Charakterystyczny obraz rtg
Charakterystyczny obraz rtg
•
Duszność
Duszność
•
Ból w klatce piersiowej
Ból w klatce piersiowej
•
Obniżenie RR, poszerzenie żył
Obniżenie RR, poszerzenie żył
szyjnych
szyjnych
•
Przesunięcie tchawicy
Przesunięcie tchawicy
•
Ściszenie szmerów oddechowych po
Ściszenie szmerów oddechowych po
jednej stronie, wypuk bębenkowy
jednej stronie, wypuk bębenkowy
•
Charakterystyczny obraz rtg
Charakterystyczny obraz rtg
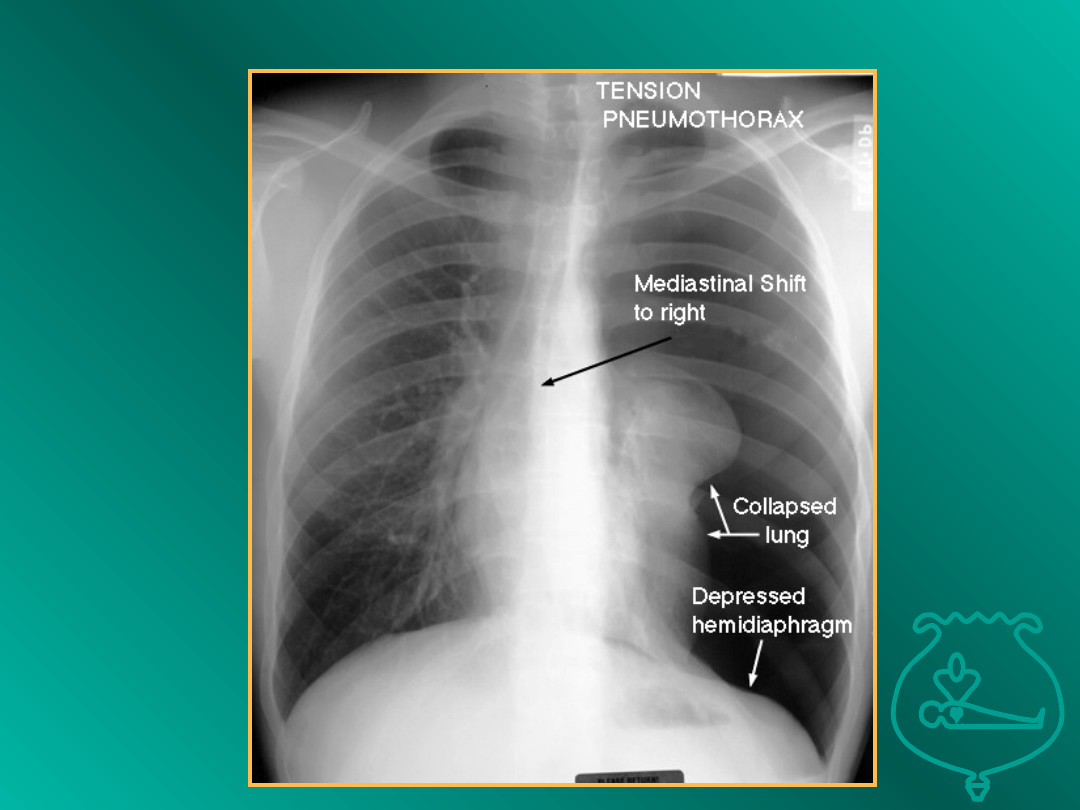

Odma opłucnowa -
Odma opłucnowa -
postępowanie
postępowanie
Odma opłucnowa -
Odma opłucnowa -
postępowanie
postępowanie
•
Tlen 10 – 15 l/min przez maskę z
Tlen 10 – 15 l/min przez maskę z
workiem rezerwuarowym
workiem rezerwuarowym
•
Nakłucie w linii
Nakłucie w linii
środkowoobojczykowej w 2
środkowoobojczykowej w 2
przestrzeni międzyżebrowej igłą
przestrzeni międzyżebrowej igłą
14-16 G, nawet bez potwierdzenia
14-16 G, nawet bez potwierdzenia
rtg
rtg
•
Drenaż opłucnowy
Drenaż opłucnowy
•
Tlen 10 – 15 l/min przez maskę z
Tlen 10 – 15 l/min przez maskę z
workiem rezerwuarowym
workiem rezerwuarowym
•
Nakłucie w linii
Nakłucie w linii
środkowoobojczykowej w 2
środkowoobojczykowej w 2
przestrzeni międzyżebrowej igłą
przestrzeni międzyżebrowej igłą
14-16 G, nawet bez potwierdzenia
14-16 G, nawet bez potwierdzenia
rtg
rtg
•
Drenaż opłucnowy
Drenaż opłucnowy

Obrzęk płuc - objawy
Obrzęk płuc - objawy
Obrzęk płuc - objawy
Obrzęk płuc - objawy
•
Silna duszność, szczególnie w pozycji
Silna duszność, szczególnie w pozycji
leżącej
leżącej
•
Pienista, różowa wydzielina z dróg
Pienista, różowa wydzielina z dróg
oddechowych
oddechowych
•
Rzężenia, świsty
Rzężenia, świsty
•
Tachykardia, poszerzenie żył szyjnych,
Tachykardia, poszerzenie żył szyjnych,
obrzęki obwodowe, kardiomegalia
obrzęki obwodowe, kardiomegalia
•
Rtg – symetryczne nacieki
Rtg – symetryczne nacieki
śródmiąższowe
śródmiąższowe
•
Silna duszność, szczególnie w pozycji
Silna duszność, szczególnie w pozycji
leżącej
leżącej
•
Pienista, różowa wydzielina z dróg
Pienista, różowa wydzielina z dróg
oddechowych
oddechowych
•
Rzężenia, świsty
Rzężenia, świsty
•
Tachykardia, poszerzenie żył szyjnych,
Tachykardia, poszerzenie żył szyjnych,
obrzęki obwodowe, kardiomegalia
obrzęki obwodowe, kardiomegalia
•
Rtg – symetryczne nacieki
Rtg – symetryczne nacieki
śródmiąższowe
śródmiąższowe

Obrzęk płuc - postępowanie
Obrzęk płuc - postępowanie
Obrzęk płuc - postępowanie
Obrzęk płuc - postępowanie
•
Tlen 10 – 15 l/min przez maskę z
Tlen 10 – 15 l/min przez maskę z
workiem rezerwuarowym
workiem rezerwuarowym
•
Wentylacja wspomagana lub
Wentylacja wspomagana lub
zastępcza
zastępcza
•
Nitraty 0,4 mg sl, 5-10
Nitraty 0,4 mg sl, 5-10
μ
μ
g/min iv
g/min iv
•
Furosemid 20 – 80 mg iv
Furosemid 20 – 80 mg iv
•
Morfina 2 – 10 mg iv (uwaga na
Morfina 2 – 10 mg iv (uwaga na
depresję oddechową)
depresję oddechową)
•
Tlen 10 – 15 l/min przez maskę z
Tlen 10 – 15 l/min przez maskę z
workiem rezerwuarowym
workiem rezerwuarowym
•
Wentylacja wspomagana lub
Wentylacja wspomagana lub
zastępcza
zastępcza
•
Nitraty 0,4 mg sl, 5-10
Nitraty 0,4 mg sl, 5-10
μ
μ
g/min iv
g/min iv
•
Furosemid 20 – 80 mg iv
Furosemid 20 – 80 mg iv
•
Morfina 2 – 10 mg iv (uwaga na
Morfina 2 – 10 mg iv (uwaga na
depresję oddechową)
depresję oddechową)

Obrzęk płuc – dalsza
Obrzęk płuc – dalsza
diagnostyka
diagnostyka
Obrzęk płuc – dalsza
Obrzęk płuc – dalsza
diagnostyka
diagnostyka
•
Różnicowanie pomiędzy
Różnicowanie pomiędzy
obrzękiem kardiogennym i
obrzękiem kardiogennym i
niekardiogennym
niekardiogennym
•
Różnicowanie pomiędzy
Różnicowanie pomiędzy
obrzękiem kardiogennym i
obrzękiem kardiogennym i
niekardiogennym
niekardiogennym

Ostry atak astmy - objawy
Ostry atak astmy - objawy
Ostry atak astmy - objawy
Ostry atak astmy - objawy
•
Peak expiratory flow (PEF) 33-50%
Peak expiratory flow (PEF) 33-50%
•
Duszność – utrudniona mowa (pacjent
Duszność – utrudniona mowa (pacjent
nie może skończyć zdania na jednym
nie może skończyć zdania na jednym
oddechu)
oddechu)
•
Częstość oddechów
Częstość oddechów
25/min
25/min
•
Tętno
Tętno
110/min
110/min
•
Sinica
Sinica
•
Peak expiratory flow (PEF) 33-50%
Peak expiratory flow (PEF) 33-50%
•
Duszność – utrudniona mowa (pacjent
Duszność – utrudniona mowa (pacjent
nie może skończyć zdania na jednym
nie może skończyć zdania na jednym
oddechu)
oddechu)
•
Częstość oddechów
Częstość oddechów
25/min
25/min
•
Tętno
Tętno
110/min
110/min
•
Sinica
Sinica

Ostry atak astmy – badanie
Ostry atak astmy – badanie
fizykalne
fizykalne
Ostry atak astmy – badanie
Ostry atak astmy – badanie
fizykalne
fizykalne
•
Osłuchowo – świsty, uogólnione
Osłuchowo – świsty, uogólnione
ściszenie szmerów oddechowych
ściszenie szmerów oddechowych
•
Tętno paradoksalne (zmiana cisnienia
Tętno paradoksalne (zmiana cisnienia
skurczowego o 10 mmHg na szczycie
skurczowego o 10 mmHg na szczycie
wdechu)
wdechu)
•
Użycie dodatkowych mięśni
Użycie dodatkowych mięśni
oddechowych, pozycja wymuszona-
oddechowych, pozycja wymuszona-
półsiedząca
półsiedząca
•
Osłuchowo – świsty, uogólnione
Osłuchowo – świsty, uogólnione
ściszenie szmerów oddechowych
ściszenie szmerów oddechowych
•
Tętno paradoksalne (zmiana cisnienia
Tętno paradoksalne (zmiana cisnienia
skurczowego o 10 mmHg na szczycie
skurczowego o 10 mmHg na szczycie
wdechu)
wdechu)
•
Użycie dodatkowych mięśni
Użycie dodatkowych mięśni
oddechowych, pozycja wymuszona-
oddechowych, pozycja wymuszona-
półsiedząca
półsiedząca

Astma - Objawy zagrożenia
Astma - Objawy zagrożenia
życia
życia
Astma - Objawy zagrożenia
Astma - Objawy zagrożenia
życia
życia
•
PEF <33%
PEF <33%
•
SpO
SpO
2
2
<92%
<92%
•
Brak szmerów oddechowych, sinica, duży
Brak szmerów oddechowych, sinica, duży
wysiłek oddechowy
wysiłek oddechowy
•
Brady
Brady
k
k
ardia,
ardia,
zaburzenia rytmu, hipotensja
zaburzenia rytmu, hipotensja
•
Wyczerpanie, zaburzenia świadomości,
Wyczerpanie, zaburzenia świadomości,
śpiączka
śpiączka
•
PEF <33%
PEF <33%
•
SpO
SpO
2
2
<92%
<92%
•
Brak szmerów oddechowych, sinica, duży
Brak szmerów oddechowych, sinica, duży
wysiłek oddechowy
wysiłek oddechowy
•
Brady
Brady
k
k
ardia,
ardia,
zaburzenia rytmu, hipotensja
zaburzenia rytmu, hipotensja
•
Wyczerpanie, zaburzenia świadomości,
Wyczerpanie, zaburzenia świadomości,
śpiączka
śpiączka

Negatywne czynniki rokownicze
Negatywne czynniki rokownicze
w astmie
w astmie
Negatywne czynniki rokownicze
Negatywne czynniki rokownicze
w astmie
w astmie
•
Epizody zaostrzenia choroby w wywiadzie
Epizody zaostrzenia choroby w wywiadzie
•
Wcześniejsza intubacja lub leczenie w OIT
Wcześniejsza intubacja lub leczenie w OIT
•
Więcej niż 2 pobyty szpitalne z powodu
Więcej niż 2 pobyty szpitalne z powodu
astmy (w ciągu ostatnich 12 miesięcy)
astmy (w ciągu ostatnich 12 miesięcy)
•
Zużycie > 2 opakowań
Zużycie > 2 opakowań
ß
ß
2
2
-agonistów/miesiąc
-agonistów/miesiąc
•
Sterydoterapia
Sterydoterapia
•
Schorzenia towarzyszące
Schorzenia towarzyszące
•
Zaburzenia psychiczne, czynniki socjalne
Zaburzenia psychiczne, czynniki socjalne
•
Epizody zaostrzenia choroby w wywiadzie
Epizody zaostrzenia choroby w wywiadzie
•
Wcześniejsza intubacja lub leczenie w OIT
Wcześniejsza intubacja lub leczenie w OIT
•
Więcej niż 2 pobyty szpitalne z powodu
Więcej niż 2 pobyty szpitalne z powodu
astmy (w ciągu ostatnich 12 miesięcy)
astmy (w ciągu ostatnich 12 miesięcy)
•
Zużycie > 2 opakowań
Zużycie > 2 opakowań
ß
ß
2
2
-agonistów/miesiąc
-agonistów/miesiąc
•
Sterydoterapia
Sterydoterapia
•
Schorzenia towarzyszące
Schorzenia towarzyszące
•
Zaburzenia psychiczne, czynniki socjalne
Zaburzenia psychiczne, czynniki socjalne

Astma – postępowanie
Astma – postępowanie
Astma – postępowanie
Astma – postępowanie
•
Tlenoterapia:
Tlenoterapia:
1 – 3 l/min, aż do Sat
1 – 3 l/min, aż do Sat
>
>
90%
90%
•
Bronchodilatatory:
Bronchodilatatory:
β
β
2
2
-agoni
-agoni
ści
ści
w inhalatorze (do 3 dawek w 1 h)
w inhalatorze (do 3 dawek w 1 h)
•
Sympatomimetyki:
Sympatomimetyki:
adrenalina 0,2 – 0,3 mg sc. co 20 – 30 min
adrenalina 0,2 – 0,3 mg sc. co 20 – 30 min
•
Kortykosterydy (po 1 h przy braku odpowiedzi
Kortykosterydy (po 1 h przy braku odpowiedzi
na dotychczasowe leczenie)
na dotychczasowe leczenie)
metyloprednisolon 125 mg iv
metyloprednisolon 125 mg iv
prednisolon 60 mg po
prednisolon 60 mg po
•
Siarczan magnezu MgSO
Siarczan magnezu MgSO
4
4
1 – 2 g iv przez 15 - 30 minut
1 – 2 g iv przez 15 - 30 minut
•
Tlenoterapia:
Tlenoterapia:
1 – 3 l/min, aż do Sat
1 – 3 l/min, aż do Sat
>
>
90%
90%
•
Bronchodilatatory:
Bronchodilatatory:
β
β
2
2
-agoni
-agoni
ści
ści
w inhalatorze (do 3 dawek w 1 h)
w inhalatorze (do 3 dawek w 1 h)
•
Sympatomimetyki:
Sympatomimetyki:
adrenalina 0,2 – 0,3 mg sc. co 20 – 30 min
adrenalina 0,2 – 0,3 mg sc. co 20 – 30 min
•
Kortykosterydy (po 1 h przy braku odpowiedzi
Kortykosterydy (po 1 h przy braku odpowiedzi
na dotychczasowe leczenie)
na dotychczasowe leczenie)
metyloprednisolon 125 mg iv
metyloprednisolon 125 mg iv
prednisolon 60 mg po
prednisolon 60 mg po
•
Siarczan magnezu MgSO
Siarczan magnezu MgSO
4
4
1 – 2 g iv przez 15 - 30 minut
1 – 2 g iv przez 15 - 30 minut

Zagrażające zatrzymanie
Zagrażające zatrzymanie
oddechu
oddechu
Zagrażające zatrzymanie
Zagrażające zatrzymanie
oddechu
oddechu
•
Intubacja i wentylacja
Intubacja i wentylacja
mechaniczna
mechaniczna
100% O
100% O
2
2
•
B
B
eta
eta
2
2
-agoni
-agoni
ści
ści
i sympatomimetyki
i sympatomimetyki
•
Kortykosterydy dożylne
Kortykosterydy dożylne
•
Przyjęcie do OIT
Przyjęcie do OIT
•
Intubacja i wentylacja
Intubacja i wentylacja
mechaniczna
mechaniczna
100% O
100% O
2
2
•
B
B
eta
eta
2
2
-agoni
-agoni
ści
ści
i sympatomimetyki
i sympatomimetyki
•
Kortykosterydy dożylne
Kortykosterydy dożylne
•
Przyjęcie do OIT
Przyjęcie do OIT

Leczenie nie zalecane
Leczenie nie zalecane
Leczenie nie zalecane
Leczenie nie zalecane
•
Metyloksantyny
Metyloksantyny
•
Antybiotyki (z wyjątkiem pacjentów z
Antybiotyki (z wyjątkiem pacjentów z
zapaleniem płuc, ropnym zapaleniem
zapaleniem płuc, ropnym zapaleniem
zatok)
zatok)
•
Mukolityki
Mukolityki
•
Leki sedatywne
Leki sedatywne
•
Intensywne nawadnianie
Intensywne nawadnianie
•
Fizjoterapia oddechowa
Fizjoterapia oddechowa
•
Metyloksantyny
Metyloksantyny
•
Antybiotyki (z wyjątkiem pacjentów z
Antybiotyki (z wyjątkiem pacjentów z
zapaleniem płuc, ropnym zapaleniem
zapaleniem płuc, ropnym zapaleniem
zatok)
zatok)
•
Mukolityki
Mukolityki
•
Leki sedatywne
Leki sedatywne
•
Intensywne nawadnianie
Intensywne nawadnianie
•
Fizjoterapia oddechowa
Fizjoterapia oddechowa

Zaostrzenie COPD - objawy
Zaostrzenie COPD - objawy
Zaostrzenie COPD - objawy
Zaostrzenie COPD - objawy
•
Nasilenie
Nasilenie
duszności
duszności
•
Wzmożenie
Wzmożenie
wydzielania
wydzielania
•
Wzmożenie
Wzmożenie
gęstości plwociny
gęstości plwociny
•
Nasilenie
Nasilenie
duszności
duszności
•
Wzmożenie
Wzmożenie
wydzielania
wydzielania
•
Wzmożenie
Wzmożenie
gęstości plwociny
gęstości plwociny
•
Poważne
Poważne
- 3
- 3
czynniki
czynniki
•
Umiarkowane
Umiarkowane
- 2
- 2
czynniki
czynniki
•
Łagodne
Łagodne
- 1
- 1
czynnik
czynnik
plus:
plus:
Infekcja górnych dróg
Infekcja górnych dróg
oddechowych
oddechowych
Podwyższenie
Podwyższenie
temperatury
temperatury
Świsty lub kaszel
Świsty lub kaszel
Wzrost częstości
Wzrost częstości
oddechów
oddechów
lub akcji serca
lub akcji serca
o
o
20%
20%
•
Poważne
Poważne
- 3
- 3
czynniki
czynniki
•
Umiarkowane
Umiarkowane
- 2
- 2
czynniki
czynniki
•
Łagodne
Łagodne
- 1
- 1
czynnik
czynnik
plus:
plus:
Infekcja górnych dróg
Infekcja górnych dróg
oddechowych
oddechowych
Podwyższenie
Podwyższenie
temperatury
temperatury
Świsty lub kaszel
Świsty lub kaszel
Wzrost częstości
Wzrost częstości
oddechów
oddechów
lub akcji serca
lub akcji serca
o
o
20%
20%
COPD
COPD
COPD
COPD

Zaostrzenie COPD - leczenie
Zaostrzenie COPD - leczenie
Zaostrzenie COPD - leczenie
Zaostrzenie COPD - leczenie
•
Tlenoterapia (ostrożnie)
Tlenoterapia (ostrożnie)
•
Bronchodilatatory wziewne
Bronchodilatatory wziewne
•
Bromek ipratropium wziewnie (0,5
Bromek ipratropium wziewnie (0,5
mg)
mg)
•
Kortykosterydy doustnie
Kortykosterydy doustnie
•
Wentylacja wspomagana - NIV
Wentylacja wspomagana - NIV
•
Tlenoterapia (ostrożnie)
Tlenoterapia (ostrożnie)
•
Bronchodilatatory wziewne
Bronchodilatatory wziewne
•
Bromek ipratropium wziewnie (0,5
Bromek ipratropium wziewnie (0,5
mg)
mg)
•
Kortykosterydy doustnie
Kortykosterydy doustnie
•
Wentylacja wspomagana - NIV
Wentylacja wspomagana - NIV

Dokumentacja zdarzenia
Dokumentacja zdarzenia
Dokumentacja zdarzenia
Dokumentacja zdarzenia
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
Wyszukiwarka
Podobne podstrony:
Postępowanie w ostrej niewydolność oddechowej
skrypt3, POSTĘPOWANIE W OSTREJ NIEWYDOLNOŚCI SERCA
Postępowanie ratownicze w niewydolności krążenia ppt
9 Leki stosowane w ostrej niewydolności serca, Ratownictwo medyczne, Farmakologia, Farmakologia
Aktualne wytyczne postepowania w ostrej zatorowosci pluc nej(2005), Prezentacje dla ratownika
Leczenie ostrej niewydolności nerek, medycyna zabrze SUM lekarski, FARMAKOLOGIA - PRZYDATNE MATERIA
Podanie nitrogliceryny w leczeniu ostrej niewydolności serca jest przeciwwskazane przy, Farmakologia
Rozpoznanie i leczenie ostrej niewydolności serca wytyczne 2005, Niewydolność krążenia i oddechowa
Rozpoznawanie ostrej niewydolności oddechowej
Postepowanie w ostrej hiperkali Nieznany
Aktualne wytyczne postępowania w ostrej zatorowości płucnej
postępowanie w niewydolności odd echowej
Postepowanie w przypadku podejrzenia ostrej zatorowosci plucnej, Zabiegi medyczne - prezentacje i al
więcej podobnych podstron