
Znaczenie terapii skojarzonej
we współpracy pacjenta z
lekarzem
Łukasz Strynowicz i Piotr Neyman gr. 7

Według WHO
• Nadciśnienie odpowiedzialne za 7
mln zgonów rocznie
• Choruje 1 mld na całym świecie
• 1/3 udarów mózgu
• 1/2 choroby niedokrwiennej serca

• 15% chorych z prawidłowo
kontrolowanym nadciśnieniem (Polska)
• Wyniki badania populacji kanadyjskiej
prowincji (kontrola nadciśnienia – 66%)
• Główna przyczyna niepowodzenia terapii
– brak współpracy pacjenta z lekarzem
• Badania wykazały, że ok. 50%
pacjentów przestaje przyjmować leki po
3 latach

Przyczyny niedostatecznej kontroli
ciśnienia tętniczego
Ze strony lekarza
Ze strony pacjenta
Ze strony leku
Suboptymalna terapia
Nieprzyjmowanie
leków (brak
compliance)
Słabe działanie
przeciwnadciśnieniow
e
Nierozpoznane
nadciśnienie wtórne
Brak zmian stylu
życia, otyłość
Działania uboczne
Efekt „białego
fartucha”
Obecność innych
chorób
Częstość
dawkowania,
schematy
dawkowania
Nadciśnienie oporne
Przyjmowanie
środków o działaniu
presyjnym (NLPZ, sól,
alkohol)
Dostępność i koszt

Ocena współpracy lekarz –
pacjent
• Nieprzestrzeganie zaleceń (non-
compliance)
• Wytrwałość terapeutyczna (persistence)
• Brak wytrwałości terapeutycznej (non-
persistence)
• Urlop terapeutyczny (drug holiday)
• Efekt wizyty u lekarza (white-coat effect)


Ocena ilościowa compliance
Odsetek dawek przyjętych w stosunku do przepisanych
= dawki przyjęte/dawki przepisane x 100%
Odsetek dni, w których przyjęto właściwą ilość dawek =
lb. dni z właściwą ilością dawek/lb. dni obserwacji x
100%
Co najmniej 80%
Nie więcej niż 120%

Metody kontroli
• Pomiar zawartości metabolitów w
moczu lub krwi (farmakologiczne)
• Regularne wizyty kontrolne, pomiar
ciśnienia krwi (kliniczne)
• Liczenie zużytych tabletek (fizyczne)

Grupy pacjentów w zależności
od współpracy z lekarzem
• Niewspółpracujący – 10 – 15% chorych
• Częściowo współpracujący – 30 – 40%
chorych (odsetek przyjmowanych
dawek 50 – 80%)
• Całkowicie współpracujący – 50 – 60%
chorych (odsetek przyjmowanych
dawek > 80%)

Ocena wytrwałości terapeutycznej
- Pomiar liczby dni do przerwania leczenia
(od przepisania pierwszego opakowania
do wydania ostatniego)
- Szacowany poziom wytrwałości
terapeutycznej (% pacjentów
kontynuujących leczenie w danym czasie)
- Wytrwałość wyższa u osób np. z
cukrzycą, osteoporozą, ch. ukł.
pokarmowego

Przyczyny słabego
przestrzegania zaleceń
• Brak subiektywnego poczucia choroby
• Brak wiedzy o naturze nadciśnienia
tętniczego
• Brak zrozumienia skomplikowanych
schematów terapeutycznych
• Przyjmowanie wielu leków na różne
schorzenia
• Skłonność do samokontroli i
samoleczenia
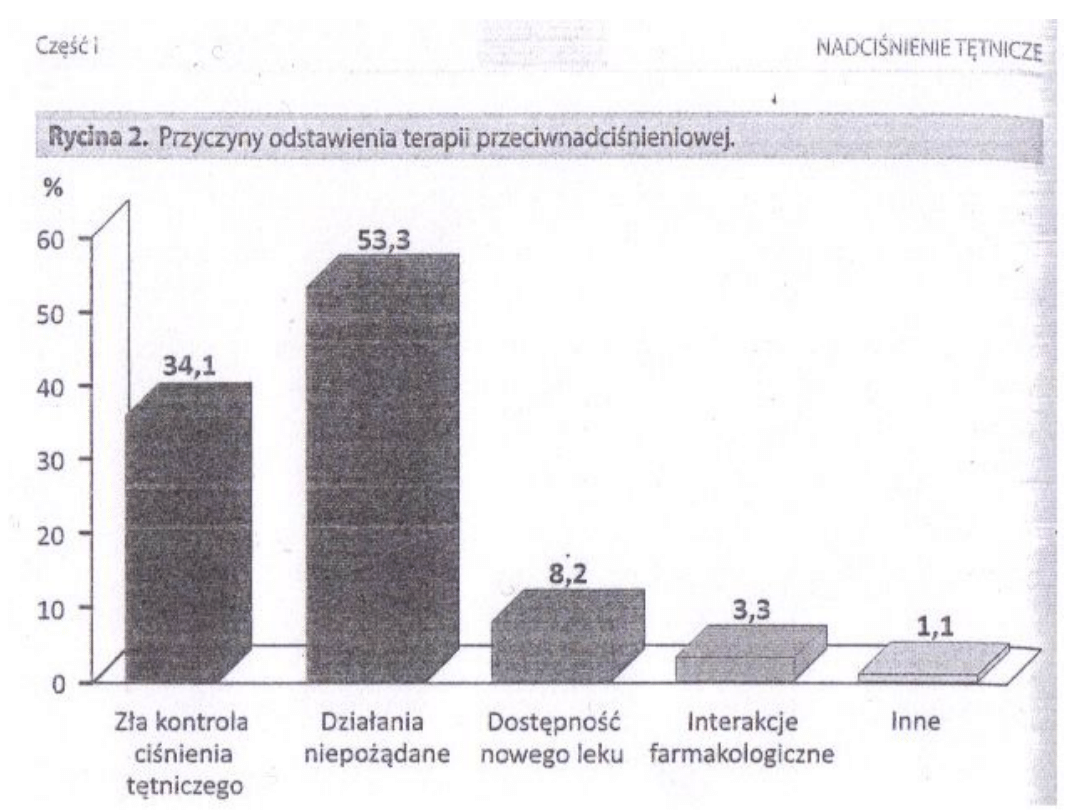
Ryc 2

Uproszczenie schematu –
preparat złożony
• Stosowane raz na dobę (zwykle)
• Długi okres działania
• Nieznaczne skutki pominięcia dawki
• Działanie w godzinach nocnych i nad
ranem
• Dawki mniejsze niż w monoterapii
• Ograniczenie działań nieporządanych
• Rzadsze wizyty kontrolne
• Rzadsza modyfikacja dawek i preparatów

Analiza danych z
amerykańskich aptek
• Lizynopryl lub enalapryl
+
hydrochlorotiazyd
• Rok leczenia
• Preparat złożony przyjmowało 70%
osób
• Preparaty osobno przyjmowało 50%
osób

Analiza 42 badań
porównujących monoterapię z
lekiem skojarzonym
• 11000 chorych
• 2 leki w dawce równej ½ dawki
standardowej
• Mniej działań ubocznych
• Mniejsza toksyczność
• Większa skuteczność niż pełna dawka
pojedynczego leku

Badanie STRATHE
• Preparat skojarzony (peryndopryl +
indapamid)
• Większa redukcja nadciśnienia niż
monoterapia sekwencyjna lub monoterapia
walsartanem (dawki wzrastające +
ewentualnie diuretyk)
• Rzadko występujące objawy nieporządane
• Grupa otrzymująca preparat złożony
(kontrola ciśnienia tętniczego > 60%)

• Badania REASON i PICXEL (przewaga
preparatu złożonego w leczeniu
nadciśnienia)
• Badanie ACCOMPLISH
– 11000 chorych
– Wysokie ryzyko
– Kontrola ciśnienia u ponad 70%
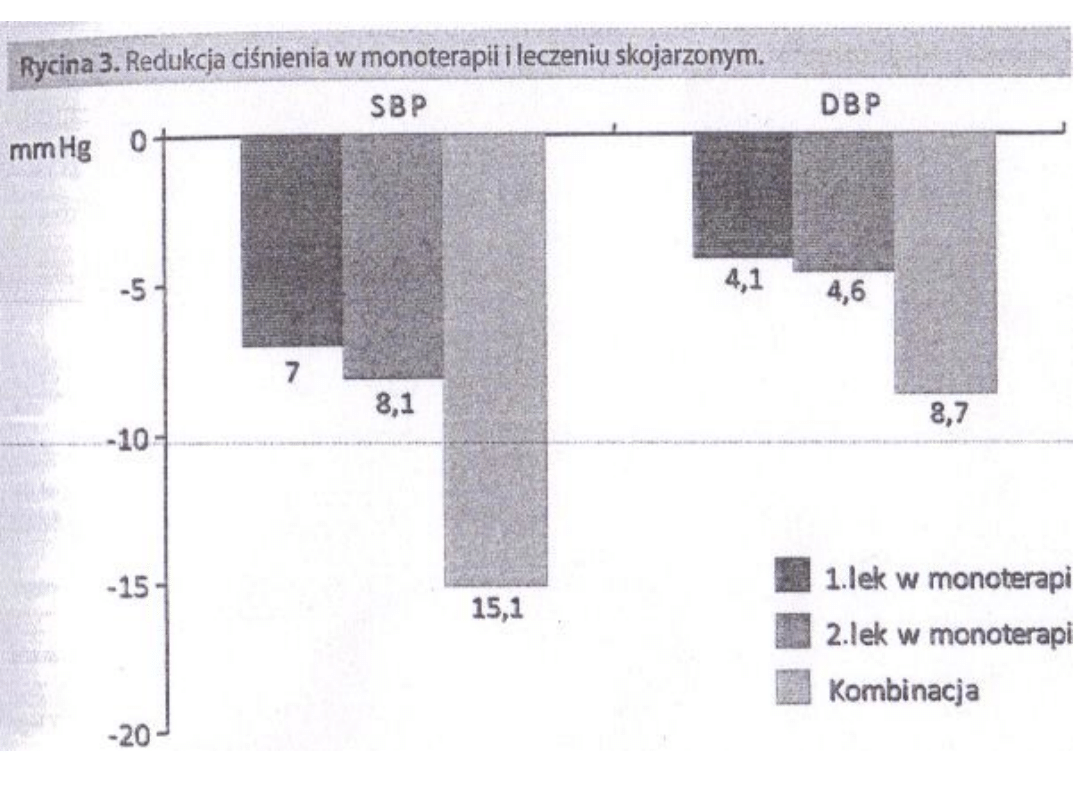
Ryc 3
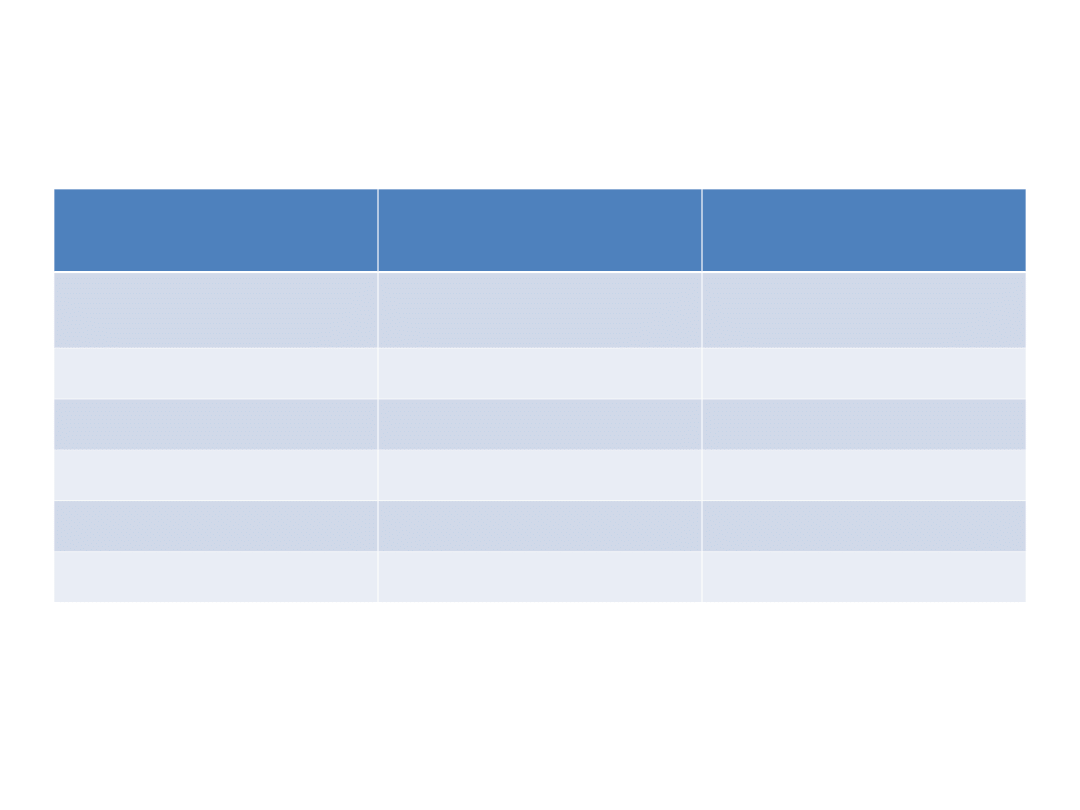
Zalety terapii skojarzonej z
zastosowaniem preparatu
złożonego
Preparat złożony
Terapia
wielolekowa
Uproszczenie
dawkowania
+
-
Współpraca
+
-
Skuteczność
+
+
Tolerancja
+
+/-
Cena
+
-
Elastyczność
+/-
+

Wytyczne ESH/ESC w
odniesieniu do współpracy
lekarz - pacjent
• Wyjaśnić istotę choroby
• Informacja o ryzyku i możliwych
powikłaniach
• Motywacja do zmiany stylu życia
• Motywacja do kontynuacji rozpoczętej
terapii
• Informacja o działaniach niepożądanych
• Wspólne uzgodnienie strategii terapii
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
Wyszukiwarka
Podobne podstrony:
Akcent skoczności ze strzałem po dośrodkowaniu we współpracy dwójkowej – cz 1
Znieczulenie do procedur diagnostycznych Procedury nieinwazyjne wymagające współpracy pacjenta
Relacja pacjent lekarz prezentacja
Akcent skoczności ze strzałem po dośrodkowaniu we współpracy dwójkowej – cz. 1
terapia skojarzona
Znaczenie prognostyczne zaburzeń czynności nerek u pacjentów z
UCZENIE SIĘ WE WSPÓŁPRACY
Przeszkody we współpracy nauczyciela z rodzicami
Terapia skojarzona
Relacja pacjent lekarz
Problemy we współpracy transgranicznej z Ukrainą i Białorusią
1 Miejsce psychiatrii wsrod nauk medycznych i zasady relacji pacjent lekarz
UCZENIE SIĘ WE WSPÓŁPRACY referat
Jakie znaczenie ma komputer we współczesnym świecie
Niesterydowe leki przeciwzapalne w terapii psów i kotów – wyzwanie dla lekarza weterynarii
Leczenie w terapii skojarzonej Pegylowanym Interferonem z Ry, V rok, Choroby zakaźne
więcej podobnych podstron