
Nefropatia cukrzycowa
Nefropatia cukrzycowa
Prof. dr hab. n. med. Kazimierz Ciechanowski
Prof. dr hab. n. med. Kazimierz Ciechanowski
Klinika Nefrologii, Transplantologii
Klinika Nefrologii, Transplantologii
i Chorób Wewnętrznych PAM
i Chorób Wewnętrznych PAM
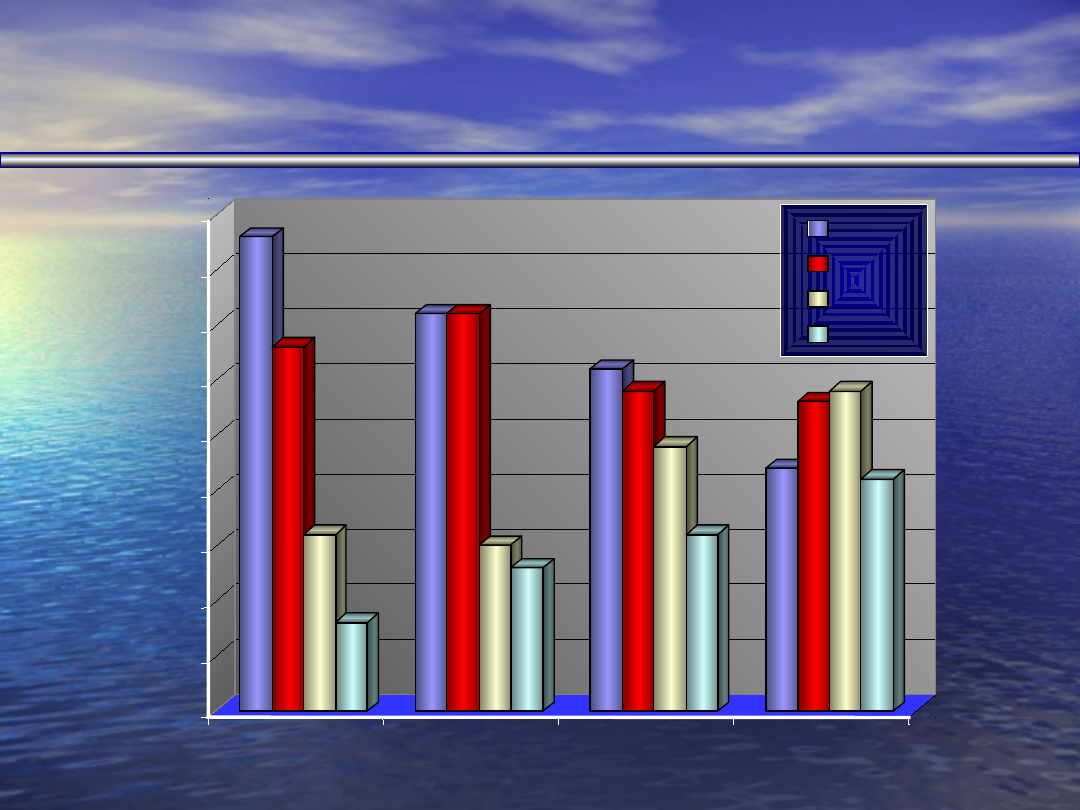
STRUKTURA WIEKOWA POLAKÓW
ROK [%POPULACJI]
0
0
5
5
10
10
15
15
20
20
25
25
30
30
35
35
40
40
45
45
1935
1935
1980
1980
1995
1995
2005
2005
0-20
0-20
>20-40
>20-40
>40-60
>40-60
>60
>60
CHOROBOWOŚĆ Z POWODU
CHOROBOWOŚĆ Z POWODU
CUKRZYCY
CUKRZYCY
(ADA)
(ADA)
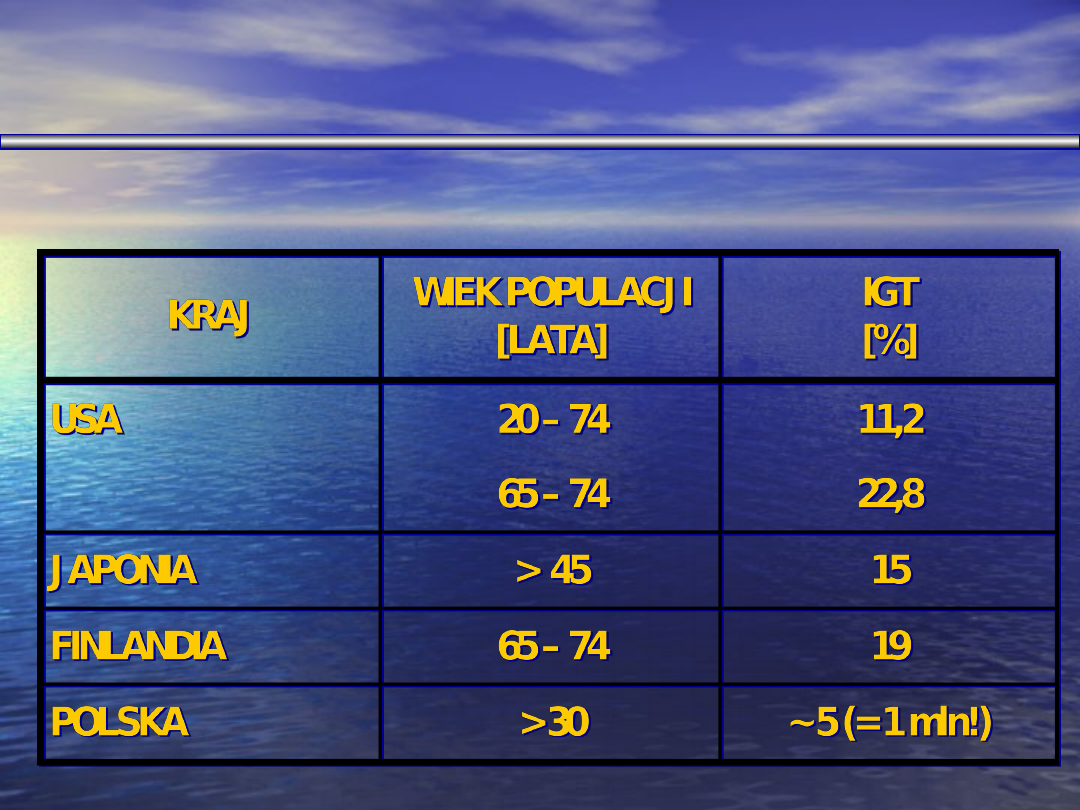
NIEPRAWIDŁOWA TOLERANCJA
NIEPRAWIDŁOWA TOLERANCJA
GLUKOZY
GLUKOZY

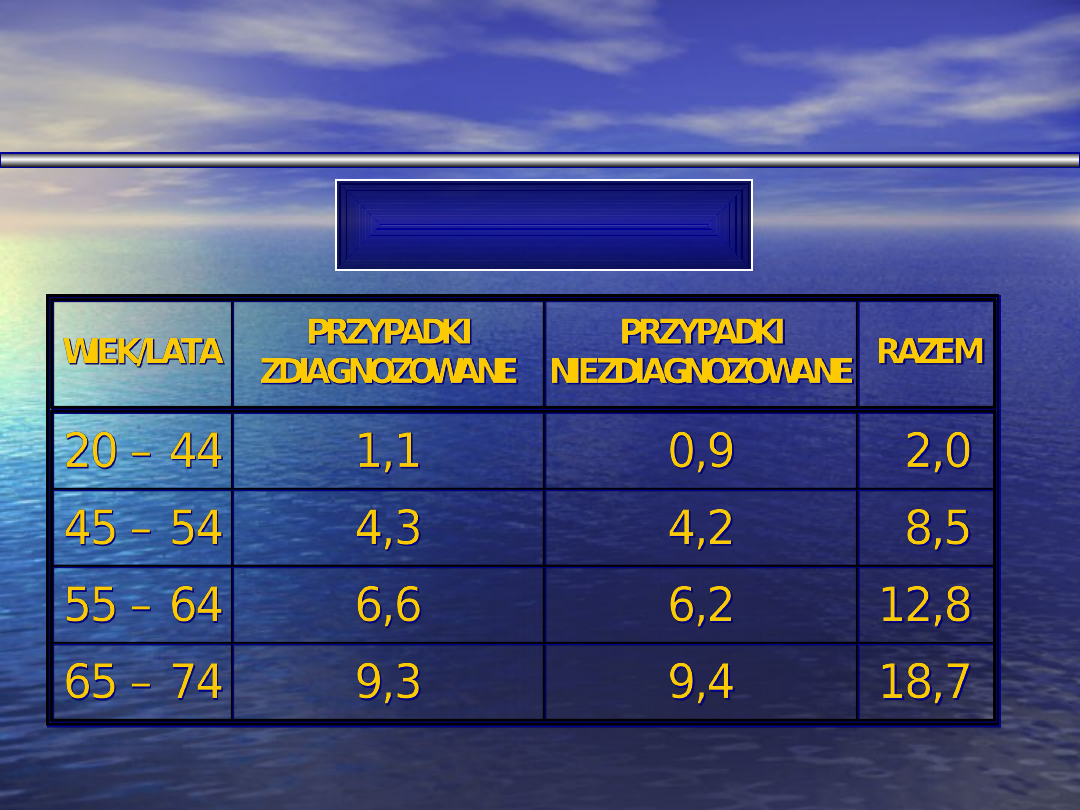
Chorzy z nefropatią cukrzycową
Chorzy z nefropatią cukrzycową
przyjęci do dializ
przyjęci do dializ
Kraj
Kraj
rok
rok
% z DM
% z DM
DM
DM
2/DM
2/DM
USA
USA
1991-95
1991-95
37,4
37,4
59
59
RFN
RFN
1993
1993
42,2
42,2
90
90
Włochy
Włochy
1992
1992
11
11
48
48
Hiszpani
Hiszpani
a
a
1994
1994
16
16
66
66
Dania
Dania
1996
1996
22,4
22,4
36
36
Australi
Australi
a
a
1994
1994
17,4
17,4
69
69
Japonia
Japonia
1991
1991
23
23
99
99

Nefropatia cukrzycowa
Nefropatia cukrzycowa
Definicja: Przewlekłe powikłanie cukrzycy o
Definicja: Przewlekłe powikłanie cukrzycy o
typie mikroangiopatii, charakteryzujące
typie mikroangiopatii, charakteryzujące
się:
się:
1.
1.
Białkomoczem
Białkomoczem
2.
2.
Nadciśnieniem tętniczym
Nadciśnieniem tętniczym
3.
3.
Postępującym ubytkiem przesączania
Postępującym ubytkiem przesączania
kłębuszkowego, prowadzącym do
kłębuszkowego, prowadzącym do
schyłkowej niewydolności nerek
schyłkowej niewydolności nerek

Mikroalbuminuria
Mikroalbuminuria
1.
1.
Wydalanie albumin z moczem w ilości
Wydalanie albumin z moczem w ilości
30 – 300 mg/d lub 20 – 200 ug/min
30 – 300 mg/d lub 20 – 200 ug/min
2. Jeżeli okresowa, ale >80 mg/d to 95%
2. Jeżeli okresowa, ale >80 mg/d to 95%
prawdopodobieństwo stałej
prawdopodobieństwo stałej
3. Jeżeli stała – to już nefropatia zagrażająca;
3. Jeżeli stała – to już nefropatia zagrażająca;
nieleczona wzrasta w tempie 20 – 40%
nieleczona wzrasta w tempie 20 – 40%
rocznie, więc po 5 latach
rocznie, więc po 5 latach
makroalbuminuria, czyli jawna nefropatia
makroalbuminuria, czyli jawna nefropatia
cukrzycowa
cukrzycowa

Makroalbuminuria
Makroalbuminuria
1.
1.
Wydalanie albumin z moczem w ilości
Wydalanie albumin z moczem w ilości
>300 mg/d
>300 mg/d
2. Może prowadzić do rozwoju zespołu
2. Może prowadzić do rozwoju zespołu
nerczycowego (białkomocz,
nerczycowego (białkomocz,
hipoalbuminemia, hiperlipidemia,
hipoalbuminemia, hiperlipidemia,
obrzęki)
obrzęki)
3. Z reguły po 5 latach dochodzi do
3. Z reguły po 5 latach dochodzi do
niewydolności nerek
niewydolności nerek

Przebieg nefropatii w zależności
Przebieg nefropatii w zależności
od typu cukrzycy
od typu cukrzycy
IDDM
IDDM
NIDDM
NIDDM
I stadium (0-2) hiperfunkcja nerek (100%)
I stadium (0-2) hiperfunkcja nerek (100%)
(niezauważalne)
(niezauważalne)
II stadium (2-5) zacisza
II stadium (2-5) zacisza
(100%)
(100%)
(100%)
(100%)
III stadium (>5) nefropatia
III stadium (>5) nefropatia
zagrażająca
zagrażająca
(30%)
(30%)
(30%)
(30%)
IV
IV
stadium (>15) jawna nefropatia (25%)
stadium (>15) jawna nefropatia (25%)
(25%)
(25%)
V stadium (>15) schyłkowa
V stadium (>15) schyłkowa
niewydolność nerek (20%) (20%)
niewydolność nerek (20%) (20%)

Mikro- i makroalbuminuria u chorych
Mikro- i makroalbuminuria u chorych
z cukrzycą
z cukrzycą
IDDM
IDDM
NIDDM
NIDDM
Mikroalbuminuri
Mikroalbuminuri
a [% badanych]
a [% badanych]
13 (9-20)
13 (9-20)
25 (13-27)
25 (13-27)
Makroalbuminur
Makroalbuminur
ia [% badanych]
ia [% badanych]
15 (8-22)
15 (8-22)
14 (5-48)
14 (5-48)
Makroalbuminur
Makroalbuminur
ia [%/25 lat]
ia [%/25 lat]
31 (28-34)
31 (28-34)
28 (25-31)
28 (25-31)

Najistotniejsze czynniki prowadzące
Najistotniejsze czynniki prowadzące
do rozwoju nefropatii cukrzycowej
do rozwoju nefropatii cukrzycowej
1.
1.
Długotrwała hiperglikemia
Długotrwała hiperglikemia
2.
2.
Predyspozycja rodzinna
Predyspozycja rodzinna
3.
3.
Nadciśnienie tętnicze
Nadciśnienie tętnicze
4.
4.
Dieta bogatobiałkowa
Dieta bogatobiałkowa
5.
5.
Palenie tytoniu
Palenie tytoniu
6.
6.
Zaburzenia lipidowe
Zaburzenia lipidowe
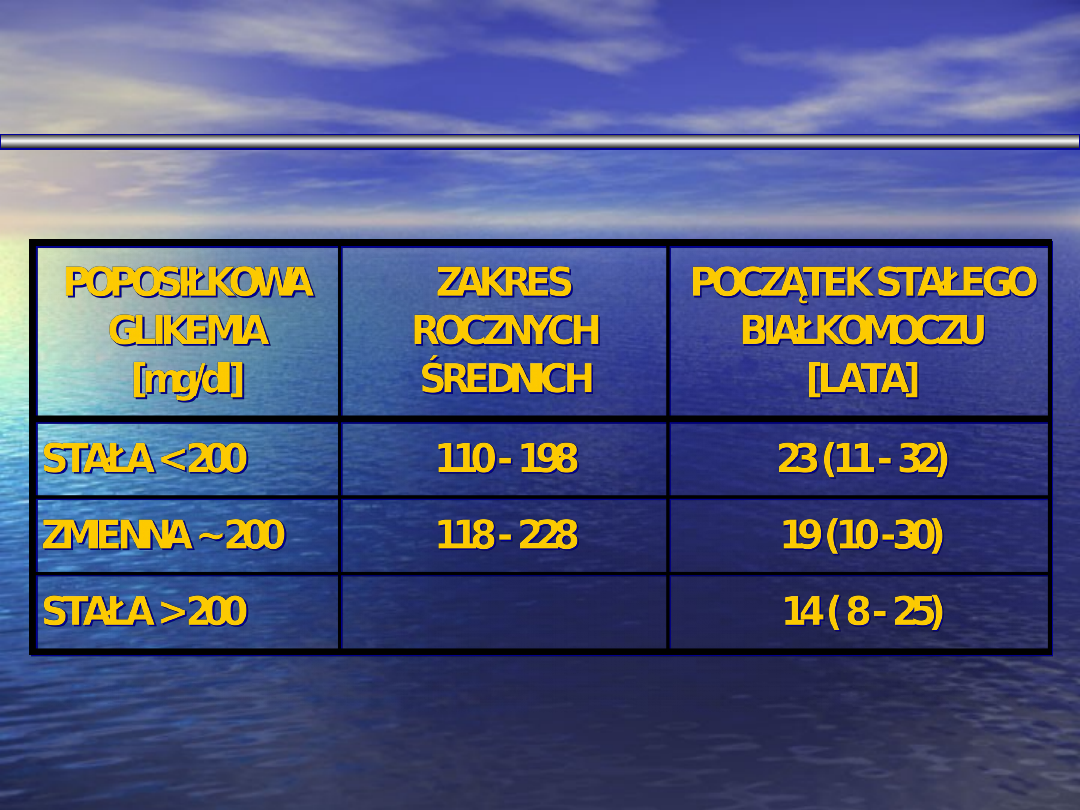
GLIKEMIA A NEFROPATIA
GLIKEMIA A NEFROPATIA
Hasslacher i wsp. 1985
Hasslacher i wsp. 1985

Ciśnienie tętnicze u dzieci
Ciśnienie tętnicze u dzieci
rodziców z cukrzycą
rodziców z cukrzycą
bez nefropatii
bez nefropatii
z nefropatią
z nefropatią
RR skurczowe
RR skurczowe
117
117
+
+
13
13
mmHg
mmHg
125
125
+
+
17
17
mmHg
mmHg
Strojek i wsp.
Strojek i wsp.
Wzajemna zależność między nadciśnieniem
Wzajemna zależność między nadciśnieniem
a nefropatią!
a nefropatią!

Mikroalbuminuria po 5 latach NIDDM
Mikroalbuminuria po 5 latach NIDDM
Częstość mikroalbuminurii
Częstość mikroalbuminurii
HbA1c <8%
HbA1c <8%
0
0
HbA1c >8%
HbA1c >8%
2% (CVD ujemny)
2% (CVD ujemny)
HbA1c >8%
HbA1c >8%
48% (CVD dodatni)
48% (CVD dodatni)
Keller i wsp.
Keller i wsp.
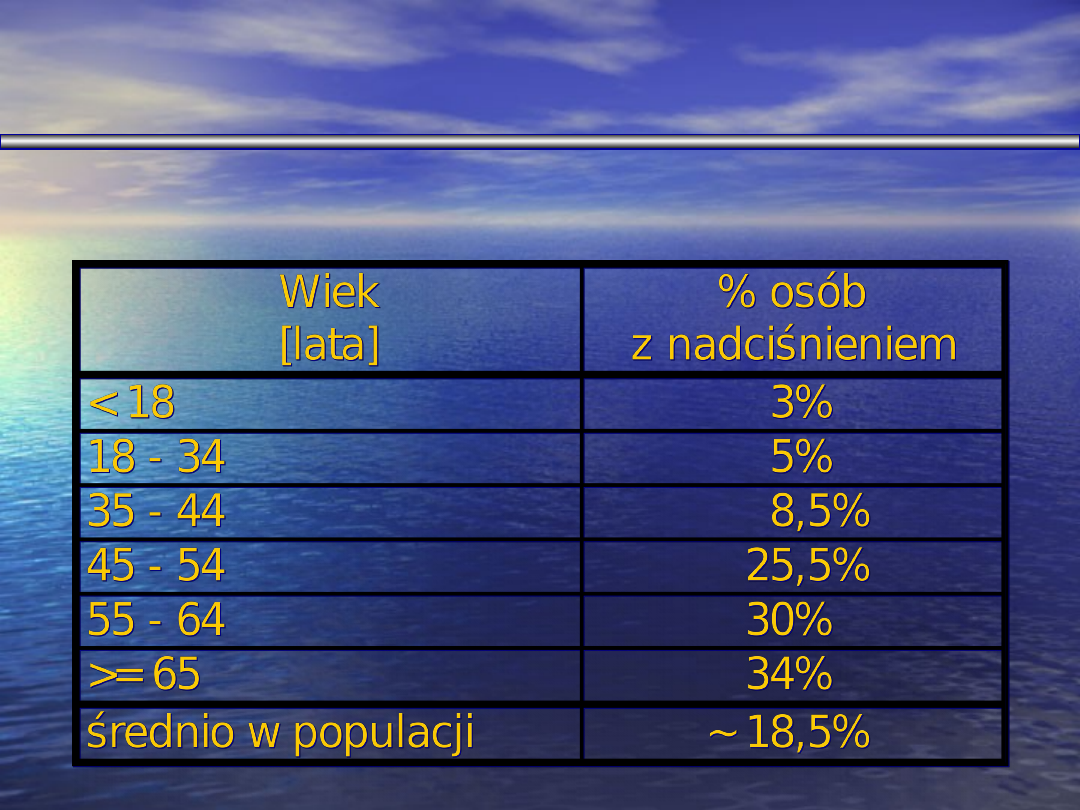
Nadciśnienie tętnicze (Pomorze
Nadciśnienie tętnicze (Pomorze
Zachodnie)
Zachodnie)
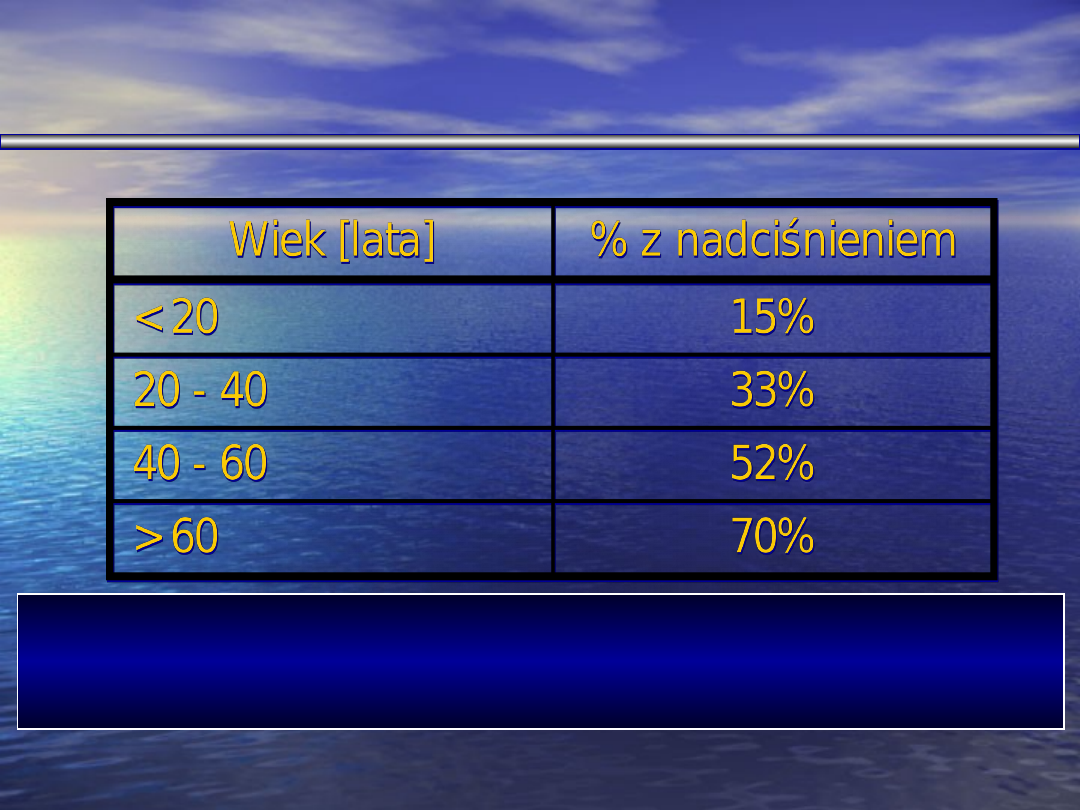
CHORZY Z CUKRZYCĄ MAJĄCY
CHORZY Z CUKRZYCĄ MAJĄCY
NADCIŚNIENIE
NADCIŚNIENIE
Wiek chorych z cukrzycą = % chorych z
Wiek chorych z cukrzycą = % chorych z
nadciśnieniem
nadciśnieniem

RYZYKO ZAPADALNOŚCI
ChNS
Udar
mózgu
Niewyd.
nerek
Utrata
wzroku
Cukrzyca
Zdrowi
2,5
3
8
10
Cukrzyca RR
Cukrzyca
1,5
3
4
3
Cukrzyca z RR
Zdrowi
3 - 4
9
30
30
ChNS
Udar
mózgu
Niewyd.
nerek
Utrata
wzroku
Cukrzyca
Zdrowi
2,5
3
8
10
Cukrzyca RR
Cukrzyca
1,5
3
4
3
Cukrzyca z RR
Zdrowi
3 - 4
9
30
30
Janeczko
WHO MSVDD
Janeczko
WHO MSVDD

Nadciśnienie tętnicze u chorych na
Nadciśnienie tętnicze u chorych na
cukrzycę w zależności od funkcji nerek
cukrzycę w zależności od funkcji nerek
(30 -39 lat)
(30 -39 lat)
kobiety
kobiety
mężczyźni
mężczyźni
Populacja ogólna
Populacja ogólna
1,7%
1,7%
3,1%
3,1%
Normoalbuminuria
Normoalbuminuria
2,2%
2,2%
3,1%
3,1%
Mikroalbuminuria
Mikroalbuminuria
26,7%
26,7%
15,4%
15,4%
Makroalbuminuria
Makroalbuminuria
86,5%
86,5%
77,8%
77,8%
Norgaard et al. 1990
Norgaard et al. 1990

Ciśnienie tętnicze i wyrównanie
Ciśnienie tętnicze i wyrównanie
cukrzycy a ubytek GFR [ml/min/r]
cukrzycy a ubytek GFR [ml/min/r]
MABP
MABP
[mm
[mm
Hg]
Hg]
91
91
98
98
102
102
105
105
112
112
HbA1c
HbA1c
<9%
<9%
1,4
1,4
1,5
1,5
3,6
3,6
4,4
4,4
6,0
6,0
HbA1c
HbA1c
>9%
>9%
3,3
3,3
3,5
3,5
4,6
4,6
6,1
6,1
7,5
7,5

Postępowanie w nefropatii cukrzycowej
Postępowanie w nefropatii cukrzycowej
1.
1.
Właściwe leczenie cukrzycy
Właściwe leczenie cukrzycy
2.
2.
Właściwe leczenie nadciśnienia
Właściwe leczenie nadciśnienia
tętniczego
tętniczego
3.
3.
Rzucenie palenia
Rzucenie palenia
4.
4.
Kontrola spożycia białka
Kontrola spożycia białka
5.
5.
Wczesne leczenie niedokrwistości
Wczesne leczenie niedokrwistości
6.
6.
Możliwie wczesne leczenie
Możliwie wczesne leczenie
nerkozastępcze
nerkozastępcze

Właściwe leczenie cukrzycy
Właściwe leczenie cukrzycy
1.
1.
Dążenie do prawie normoglikemii:
Dążenie do prawie normoglikemii:
na czczo
na czczo
60 – 140 mg/dl
60 – 140 mg/dl
2 godz. po posiłku
2 godz. po posiłku
<200
<200
mg/dl
mg/dl
2.
2.
Utrzymanie prawidłowej masy ciała
Utrzymanie prawidłowej masy ciała
3.
3.
Możliwie najmniejsze zaburzenia lipidowe
Możliwie najmniejsze zaburzenia lipidowe

Właściwe leczenie nadciśnienia
Właściwe leczenie nadciśnienia
tętniczego
tętniczego
1.
1.
Dążenie do utrzymania najniższego
Dążenie do utrzymania najniższego
tolerowanego ciśnienia
tolerowanego ciśnienia
2.
2.
Stosowanie leków nefroprotekcyjnych:
Stosowanie leków nefroprotekcyjnych:
inhibitory konwertazy
inhibitory konwertazy
blokery kanałów wapniowych
blokery kanałów wapniowych
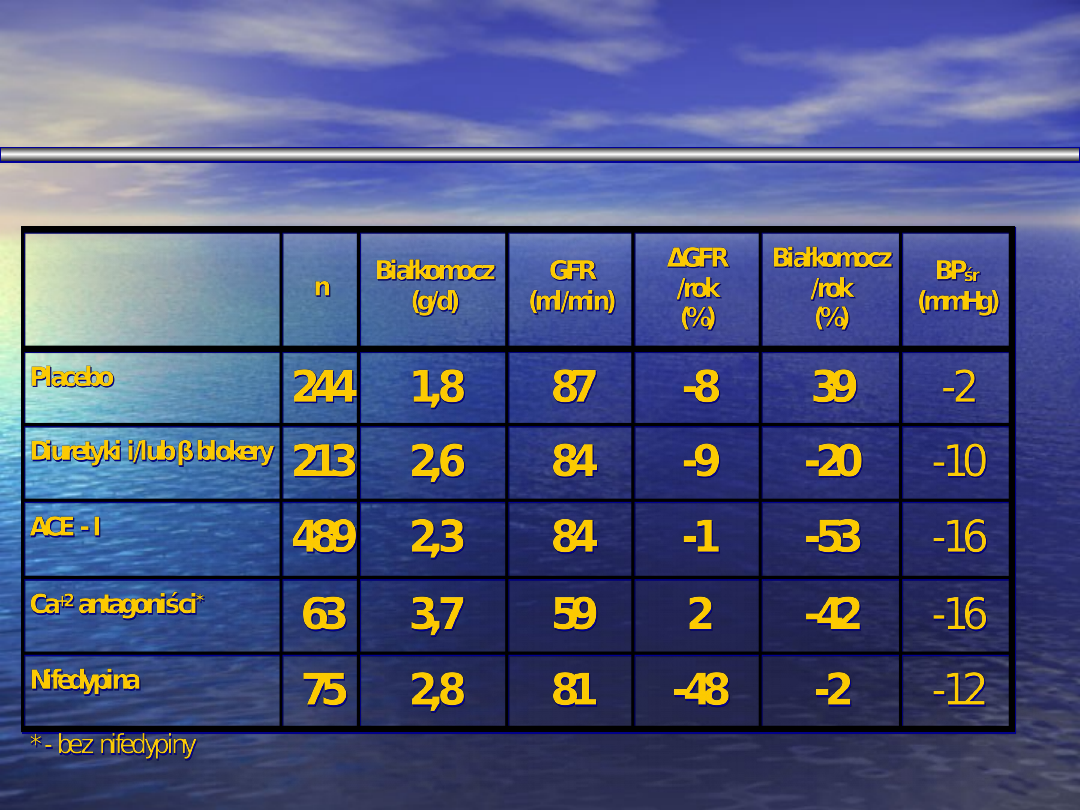
Leki p-nadciśnieniowe
Leki p-nadciśnieniowe
a funkcja nerek w nefropatii cukrzycowej
a funkcja nerek w nefropatii cukrzycowej
Weidmann i wsp. 1995
Weidmann i wsp. 1995

Rzucenie palenia
Rzucenie palenia
1.
1.
Nie wymaga komentarza!
Nie wymaga komentarza!

Kontrola spożycia białka
Kontrola spożycia białka
1.
1.
1,13 g/kg/d -
1,13 g/kg/d -
obniżenie GFR 0,61 ml/min/mies.
obniżenie GFR 0,61 ml/min/mies.
0,67 g/kg/d
0,67 g/kg/d
0,14 ml/min/mies
0,14 ml/min/mies
2.
2.
Białka <15% dobowego zapotrzebowania
Białka <15% dobowego zapotrzebowania
kalorycznego (drobiowe, rybne, roślinne)
kalorycznego (drobiowe, rybne, roślinne)
stadia
stadia
I – II
I – II
0,8 – 1,0 g/kg/d
0,8 – 1,0 g/kg/d
stadium III
stadium III
0,8 g/kg/d
0,8 g/kg/d
stadium IV
stadium IV
0,6 g/kg/d +1g/1g
0,6 g/kg/d +1g/1g
białkomoczu
białkomoczu
3.
3.
Nie dopuszczać do hipoalbuminemii
Nie dopuszczać do hipoalbuminemii

Stan odżywienia (albuminemia)
a względne ryzyko zgonu
Albuminemia [g/dl]
względne ryzyko
> 4,0
0,81
3,6 – 4,0
1,00
3,1 – 3,5
1,18
2,6 – 3,0
1,23
<2,5
1,82
Albuminemia [g/dl]
względne ryzyko
> 4,0
0,81
3,6 – 4,0
1,00
3,1 – 3,5
1,18
2,6 – 3,0
1,23
<2,5
1,82
Hakim
Hakim
1994
1994

Wczesne leczenie niedokrwistości
Wczesne leczenie niedokrwistości
Kiedy niedokrwistość?
Kiedy niedokrwistość?
kzn
kzn
nefropatia cukrzycowa
nefropatia cukrzycowa
GFR
GFR
<25-30 ml/min
<25-30 ml/min
<35-40 ml/min
<35-40 ml/min
kreatynina
kreatynina
>3-4 mg/dl
>3-4 mg/dl
>2-3 mg/dl
>2-3 mg/dl
Uwaga:
Uwaga:
Inhibitory konwertazy mogą nasilać niedokrwistość!
Inhibitory konwertazy mogą nasilać niedokrwistość!

Możliwie wczesne leczenie
Możliwie wczesne leczenie
nerkozastępcze
nerkozastępcze
1.
1.
Kreatynina >3,5 – 4 mg/dl – przetoka!
Kreatynina >3,5 – 4 mg/dl – przetoka!
2.
2.
Kreatynina >4,5 – 5 mg/dl (GFR <20
Kreatynina >4,5 – 5 mg/dl (GFR <20
ml/min):
ml/min):
- zgłosić do przeszczepu nerki
- zgłosić do przeszczepu nerki
(>45 lat lub NIDDM)
(>45 lat lub NIDDM)
- zgłosić do przeszczepu nerki i trzustki
- zgłosić do przeszczepu nerki i trzustki
(<45 lat i IDDM)
(<45 lat i IDDM)
- włączyć leczenie nerkozastępcze
- włączyć leczenie nerkozastępcze

Zastosowanie dializoterapii u
Zastosowanie dializoterapii u
chorych na cukrzycę (HD)
chorych na cukrzycę (HD)
Zalety
Zalety
Wady
Wady
Duża skuteczność
Duża skuteczność
„Brutalna”
„Brutalna”
krążeniowo
krążeniowo
Częste kontrole
Częste kontrole
Trudności z
Trudności z
przetoką
przetoką
Nie ma strat białka
Nie ma strat białka
Częsta hipotonia
Częsta hipotonia
Częsta hipoglikemia
Częsta hipoglikemia
Częsta hiperkalemia
Częsta hiperkalemia
(Heparynizacja)
(Heparynizacja)

Zastosowanie dializoterapii u
Zastosowanie dializoterapii u
chorych na cukrzycę (CADO)
chorych na cukrzycę (CADO)
Zalety
Zalety
Wady
Wady
Obojętna krążeniowo
Obojętna krążeniowo
Ryzyko
Ryzyko
zakażeń
zakażeń
Nie potrzeba przetoki
Nie potrzeba przetoki
Utraty białka
Utraty białka
Dobra kontrola kalemii
Dobra kontrola kalemii
Częste
Częste
przepukliny
przepukliny
Dobra kontrola glikemii
Dobra kontrola glikemii
Pomocnik -
Pomocnik -
niekiedy
niekiedy

Zastosowanie dializoterapii u
Zastosowanie dializoterapii u
chorych na cukrzycę (CCDO)
chorych na cukrzycę (CCDO)
Zalety
Zalety
Wady
Wady
Obojętna hemodynamicznie Utraty
Obojętna hemodynamicznie Utraty
białka
białka
Nie potrzeba przetoki
Nie potrzeba przetoki
Ryzyko
Ryzyko
zakażeń
zakażeń
Dobra kontrola kalemii
Dobra kontrola kalemii
Dobra kontrola glikemii
Dobra kontrola glikemii
Korzystna dla niewidomych
Korzystna dla niewidomych

Normalizacja glikemii u chorych
Normalizacja glikemii u chorych
dializowanych – podstawy
dializowanych – podstawy
patofizjologiczne
patofizjologiczne
W pnn:
W pnn:
1.
1.
Glukoneogeneza zmniejsza się o 30 – 40%
Glukoneogeneza zmniejsza się o 30 – 40%
2.
2.
Zapotrzebowanie na insulinę zmniejsza się
Zapotrzebowanie na insulinę zmniejsza się
2 – 3-krotnie
2 – 3-krotnie
3.
3.
Wydłuża się czas działania niektórych doustnych
Wydłuża się czas działania niektórych doustnych
leków p/cukrzycowych
leków p/cukrzycowych
4.
4.
W czasie HD glukoza ulega „oddializowaniu”
W czasie HD glukoza ulega „oddializowaniu”
Tendencja do hipoglikemii!
Tendencja do hipoglikemii!

Chory dializowany – jakie leki
Chory dializowany – jakie leki
p/cukrzycowe?
p/cukrzycowe?
1.
1.
Insulina
Insulina
– pamiętać o korekcji dawek!
– pamiętać o korekcji dawek!
2.
2.
Jeżeli doustne
Jeżeli doustne
– to działające krótko,
– to działające krótko,
metabolizowane w wątrobie i wydalane
metabolizowane w wątrobie i wydalane
z żółcią (lub nieaktywne metabolity):
z żółcią (lub nieaktywne metabolity):
- glipizyd (Glipizyd, Minidiab, Glibenese GITS)
- glipizyd (Glipizyd, Minidiab, Glibenese GITS)
- gliclazyd (Diaprel, Diabezyd)
- gliclazyd (Diaprel, Diabezyd)
- tolbutamid (Diabetol)
- tolbutamid (Diabetol)
- glikwidon (Glurenorm)
- glikwidon (Glurenorm)
- glibenklamid (Euclamin)
- glibenklamid (Euclamin)
- tolazamid (Tolanase)
- tolazamid (Tolanase)

Chory dializowany – dawkowanie
Chory dializowany – dawkowanie
leków p/cukrzycowych
leków p/cukrzycowych
1.
1.
Wymienione leki doustne nie wymagają
Wymienione leki doustne nie wymagają
zmiany dawkowania w porównaniu z ludźmi
zmiany dawkowania w porównaniu z ludźmi
zdrowymi – innych nie należy stosować
zdrowymi – innych nie należy stosować
!
!
2.
2.
Insulina – u chorych na HD – dawki z reguły
Insulina – u chorych na HD – dawki z reguły
2 – 3-krotnie mniejsze niż u chorych
2 – 3-krotnie mniejsze niż u chorych
z wydolnymi nerkami.
z wydolnymi nerkami.
3. Insulina – u chorych na PD – dawki zwiększa
3. Insulina – u chorych na PD – dawki zwiększa
się w zależności od stosowanych płynów o:
się w zależności od stosowanych płynów o:
2j/2l „1,5%”, 4j/2l ”2,5%”, 6j/2l „4%”
2j/2l „1,5%”, 4j/2l ”2,5%”, 6j/2l „4%”

Cele leczenia p/cukrzycowego
Cele leczenia p/cukrzycowego
u dializowanych
u dializowanych
1.
1.
Nie dopuszczać do hipoglikemii!
Nie dopuszczać do hipoglikemii!
2.
2.
Glikemia:
Glikemia:
na czczo
na czczo
<140 mg/dl
<140 mg/dl
1 h po posiłku
1 h po posiłku
<200 mg/dl
<200 mg/dl
3.
3.
Zatrzymanie postępu przewlekłych
Zatrzymanie postępu przewlekłych
powikłań cukrzycy!
powikłań cukrzycy!
Uwaga:
Uwaga:
Chory na CADO nigdy nie jest na czczo!
Chory na CADO nigdy nie jest na czczo!

Przeszczep nerki u chorych z
Przeszczep nerki u chorych z
cukrzycą
cukrzycą
1.
1.
Najlepiej w okresie predializacyjnym
Najlepiej w okresie predializacyjnym
(pre-emptive)
(pre-emptive)
2. Jeżeli cukrzyca typu 1 – to najlepiej
2. Jeżeli cukrzyca typu 1 – to najlepiej
jednoczasowy przeszczep nerki i trzustki
jednoczasowy przeszczep nerki i trzustki
3. Nefropatia cukrzycowa zawsze wraca, ale
3. Nefropatia cukrzycowa zawsze wraca, ale
w przeszczepionej nerce rozwija się tak samo
w przeszczepionej nerce rozwija się tak samo
jak we własnej, więc wcześniej traci się
jak we własnej, więc wcześniej traci się
przeszczep
przeszczep
z innej przyczyny (zatem można przeszczepiać
z innej przyczyny (zatem można przeszczepiać
od żywego dawcy!)
od żywego dawcy!)

Cukrzyca po przeszczepieniu nerki
Cukrzyca po przeszczepieniu nerki
1.
1.
Jeżeli tylko nerka – cukrzyca w pierwszych
Jeżeli tylko nerka – cukrzyca w pierwszych
tygodniach „trudniejsza”.
tygodniach „trudniejsza”.
2.
2.
Jeżeli przeszczep nerki z trzustką, to 70 – 80%
Jeżeli przeszczep nerki z trzustką, to 70 – 80%
nie wymaga insuliny.
nie wymaga insuliny.
3.
3.
Jeżeli przeszczep nerki u chorego bez cukrzycy,
Jeżeli przeszczep nerki u chorego bez cukrzycy,
to cukrzyca u ok. 6% leczonych cyklosporyną
to cukrzyca u ok. 6% leczonych cyklosporyną
i u ok. 15% leczonych takrolimusem.
i u ok. 15% leczonych takrolimusem.
I znów się zaczyna – ale trzeba 20 lat!
I znów się zaczyna – ale trzeba 20 lat!

Dializowani z kzn i nefropatią
Dializowani z kzn i nefropatią
cukrzycową w Polsce - 1993 - 2003
cukrzycową w Polsce - 1993 - 2003
Rok
Rok
% kzn
% kzn
% nefropatii
% nefropatii
cukrzycowej
cukrzycowej
1993
1993
49,6
49,6
6,1 (224)
6,1 (224)
1994
1994
47,0
47,0
7,9 (333)
7,9 (333)
1998
1998
37,4
37,4
11,6 (800)
11,6 (800)
1999
1999
35,6
35,6
14,1 (1088)
14,1 (1088)
2000
2000
34,4
34,4
15,8 (1304)
15,8 (1304)
2001
2001
30,9
30,9
17,6 (1645)
17,6 (1645)
2003
2003
<30
<30
>20 (>2000)
>20 (>2000)

Czego należy oczekiwać – na
Czego należy oczekiwać – na
podstawie woj.
podstawie woj.
zachodniopomorskiego
zachodniopomorskiego
Liczba mieszkańców
Liczba mieszkańców
1.750.000
1.750.000
Chorych z cukrzycą 4% 70.000
Chorych z cukrzycą 4% 70.000
Chorzy z nefropatią 20% 14.000
Chorzy z nefropatią 20% 14.000
Lata do ESRD
Lata do ESRD
20,
20,
więc ESRD
więc ESRD
700/rok
700/rok
Document Outline
- Nefropatia cukrzycowa
- Slide 2
- Slide 3
- Slide 4
- Chorzy z nefropatią cukrzycową przyjęci do dializ
- Slide 6
- Mikroalbuminuria
- Makroalbuminuria
- Przebieg nefropatii w zależności od typu cukrzycy
- Mikro- i makroalbuminuria u chorych z cukrzycą
- Najistotniejsze czynniki prowadzące do rozwoju nefropatii cukrzycowej
- Slide 12
- Ciśnienie tętnicze u dzieci rodziców z cukrzycą
- Mikroalbuminuria po 5 latach NIDDM
- Slide 15
- Slide 16
- Slide 17
- Nadciśnienie tętnicze u chorych na cukrzycę w zależności od funkcji nerek (30 -39 lat)
- Ciśnienie tętnicze i wyrównanie cukrzycy a ubytek GFR [ml/min/r]
- Postępowanie w nefropatii cukrzycowej
- Właściwe leczenie cukrzycy
- Właściwe leczenie nadciśnienia tętniczego
- Slide 23
- Rzucenie palenia
- Kontrola spożycia białka
- Slide 26
- Wczesne leczenie niedokrwistości
- Możliwie wczesne leczenie nerkozastępcze
- Zastosowanie dializoterapii u chorych na cukrzycę (HD)
- Zastosowanie dializoterapii u chorych na cukrzycę (CADO)
- Zastosowanie dializoterapii u chorych na cukrzycę (CCDO)
- Normalizacja glikemii u chorych dializowanych – podstawy patofizjologiczne
- Chory dializowany – jakie leki p/cukrzycowe?
- Chory dializowany – dawkowanie leków p/cukrzycowych
- Cele leczenia p/cukrzycowego u dializowanych
- Przeszczep nerki u chorych z cukrzycą
- Cukrzyca po przeszczepieniu nerki
- Dializowani z kzn i nefropatią cukrzycową w Polsce - 1993 - 2003
- Czego należy oczekiwać – na podstawie woj. zachodniopomorskiego
Wyszukiwarka
Podobne podstrony:
Patofizjologia patogeneza nefropatii cukrzycowej
13 Nefropatia cukrzycowa
Nefropatia cukrzycowa 2 11 2008
Nefropatia cukrzycowa 2005
Patofizjologia, patogeneza nefropatii cukrzycowej
nefropatia cukrzycowa
Nefropatia cukrzycowa
13 Nefropatia cukrzycowa
Cukrzyca a ciąża
Cukrzyca typu 1
PowikT ania oczne w cukrzycy
3 Cukrzyca typu LADA i MODY
Cukrzyca ciężarnych 2012 spec anestetyczki
cukrzyca u pacjentów geriatrycznych
otyłość i cukrzyca dla pielęgniarek na piątek
więcej podobnych podstron