
KARDIOMIOPATIE
ZABURZENIA RYTMU SERCA
ZAPALENIA SERCA
Bartłomiej Mroziński
Klinika Kardiologii i Nefrologii
Dziecięcej Uniwersytetu Medycznego
w Poznaniu

kardiomiopatia rozstrzeniowa (DCM)
kardiomiopatia przerostowa (HCM)
kardiomiopatia restrykcyjna (RCM)
arytmogenna kardiomiopatia prawej
komory (ARVC)
Kardiomiopatie

Kardiomiopatie
ETIOLOGIA (DCM)
pierwotna
–
wrodzone zaburzenia metabolizmu komórki
mięśniowej (m.in.: zaburzenia B-oksydacji
kwasów tłuszczowych)
wtórna
–
zapalenie mięśnia sercowego
–
krytyczne AS i / lub CoA u noworodków
–
zespół Bland-White-Garlanda - odejście
lewej tętnicy wieńcowej od pnia płucnego
–
inne wtórne przyczyny niedotlenienia /
niedokrwienia mięśnia sercowego

Kardiomiopatie
ETIOLOGIA (HCM, RCM)
pierwotne zaburzenia struktury komórki
mieśniowej (m.in.: mutacja łańcuchów
ciężkich B-miozyny)
choroby spichrzeniowe
ETIOLOGIA (ARVC)
zastępowanie tkanki mięśniowej przez tkanką
tłuszczową i włóknistą

OBJAWY KLINICZNE
niewydolność serca (DCM)
omdlenia (HCM)
bóle w klatce piersiowej (HCM)
zaburzenia rytmu serca (HCM, ARVC, DCM)
zaburzenia przewodzenia (DCM)
zatorowość (DCM)
nagły zgon (HCM, ARVC)
Kardiomiopatie

RTG
powiększenie sylwetki serca
zastój w krążeniu płucnym (DCM, RCM)
EKG
przerost lewej komory, prawej komory lub obu
komór
zaburzenia rytmu, zaburzenia przewodzenia
niedokrwienie mięśnia sercowego, zawał
mięśnia sercowego
Kardiomiopatie

ECHO (DCM)
powiększenie lewej komory
powiększenie lewego przedsionka
niedomykalność mitralna
upośledzona kurczliwość mięśnia sercowego
ECHO (HCM)
przerost mięśnia sercowego, najczęściej
asymetryczny dotyczący przegrody
międzykomorowej
gradient śródkomorowy
zaburzenia funkcji rozkurczowej
Kardiomiopatie

ECHO (RCM)
powiększenie obu przedsionków
prawidłowa wielkość komór
upośledzona kurczliwość mięśnia sercowego
zaburzenia funkcji rozkurczowej
ECHO (ARVC)
powiększenie prawej komory
upośledzona kurczliwość prawej komory
Kardiomiopatie

LECZENIE
leczenie niewydolności serca
leczenie przeciwkrzepliwe (DCM)
leczenie zaburzeń rytmu, zaburzeń
przewodzenia
ablacja alkoholowa (HCM)
myektomia (HCM)
transplantacja serca
Kardiomiopatie

nadkomorowe
komorowe
ekstrasystolia
tachyarytmie - częstoskurcze
bradyarytmie - dysfunkcja węzła
zatokowego, bloki przewodzenia
Zaburzenia rytmu serca

ETIOLOGIA
idiopatyczne
zapalenie mięśnia sercowego
zaburzenia jonowe
zaburzenia metaboliczne
współistniejące z wrodzoną wadą serca
po zabiegach kardiochirurgicznych
Zaburzenia rytmu serca

OBJAWY KLINICZNE
bezobjawowe
kołatanie serca
bóle w klatce piersiowej
omdlenia (napady MAS)
niewydolność serca
nagły zgon
Zaburzenia rytmu serca

EKG
12 odprowadzeniowe EKG
24 (48) godzinne badanie EKG metodą Holtera
EKG na żądanie
uśrednione EKG
próba wysiłkowa
test pochyleniowy (pionizacyjny)
przezprzełykowe badanie elektrofizjologiczne
inwazyjne badanie elektrofizjologiczne
Zaburzenia rytmu serca

częstoskurcz przedsionkowo-komorowy
nawrotny - 90%
–
zespół preeksytacji Wolffa-Parkinsona-White’a
(AVRT)
–
inne dodatkowe drogi przewodzenia np. w obrębie
węzła przedsionkowo-komorowego (szybka i
wolna) – częstoskurcz węzłowy nawrotny - AVNRT
częstoskurcz przedsionkowy ektopowy (AET)
- 10%
częstoskurcz ektopowy hisowy (JET),
trzepotanie przedsionków (AF) - bardzo
rzadko
Częstoskurcz nadkomorowy
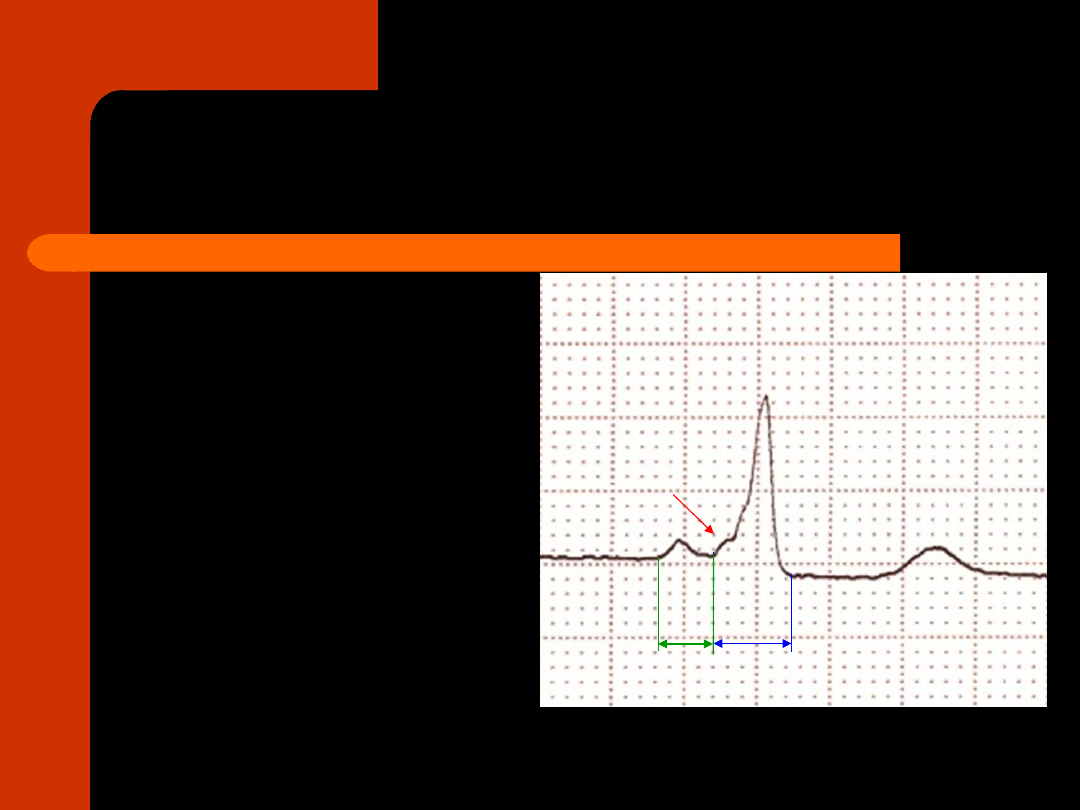
fala Delta
poszerzenie zespołu
QRS
skrócenie odstępu
PR
wtórne zmiany
odcinka ST-T
Zespół preekscytacji
Wolffa-Parkinsona-White’a
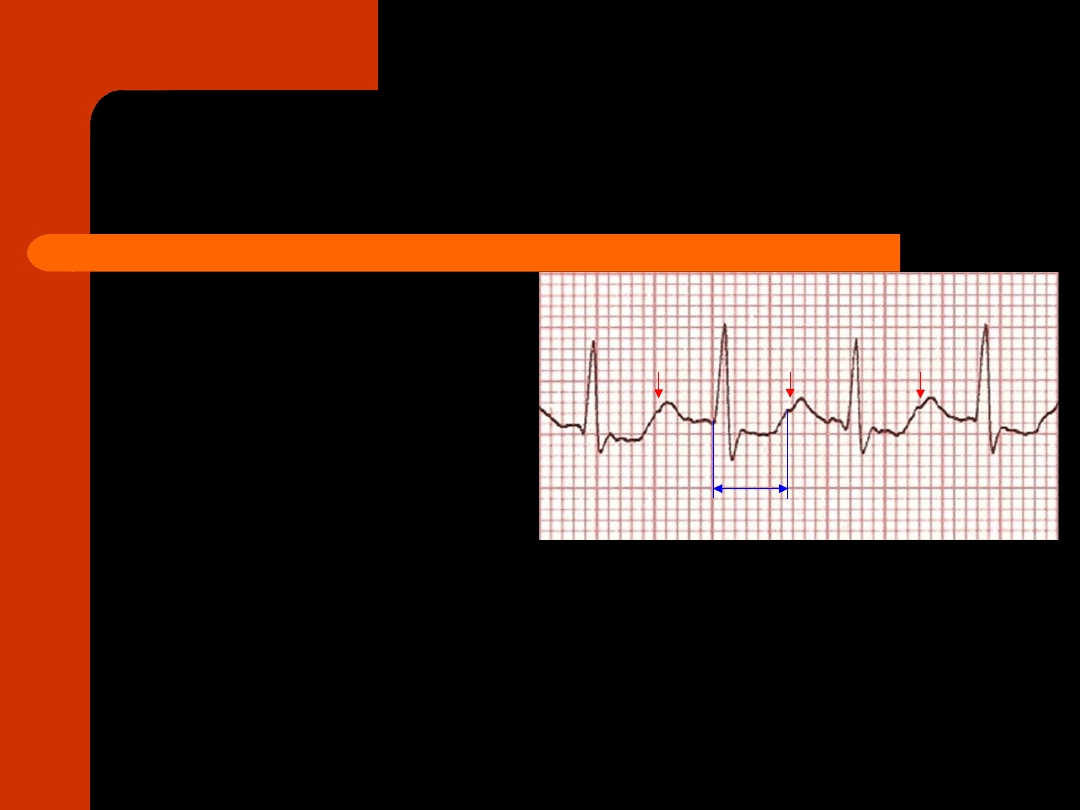
AVRT
prawidłowe zespoły
QRS (bardzo rzadko
szerokie)
ujemne załamki P’ w
II, III i AVF,
występujące za
zespołem QRS
odstęp R-P' zależny
od typu częstoskurczu

LECZENIE
pobudzenie nerwu błędnego
adenozyna, inne leki: amiodaron, sotalol,
propafenon, flekainid, digoksyna przeciwwskazana
w WPW)
stymulacja przezprzełykowa, przezżylna
kardiowersja elektryczna
PROFILAKTYKA
beta-blokery, amiodaron, sotalol, propafenon,
flekainid, digoksyna (przeciwwskazana w WPW)
ablacja RF
Częstoskurcz nadkomorowy

częstoskurcz jednokształtny
częstoskurcz wielokształtny (m.in.: torsade de
pointes w przebiegu zespołu wydłużonego QT)
częstoskurcz nieutrwalony (< 30s)
częstoskurcz utrwalony (> 30s)
częstoskurcz ustawiczny (> 70-80% rytmu)
Częstoskurcz komorowy

charakterystyczne cechy w zapisie EKG
–
wydłużenie QTc ≥ 440 ms (480 ms)
–
nieprawidłowa morfologia załamków T
(dwufazowe, dwugarbne)
–
zmienność załamków T (rzadko)
–
bradykardia (u niektórych dzieci)
Zespół wydłużonego QT
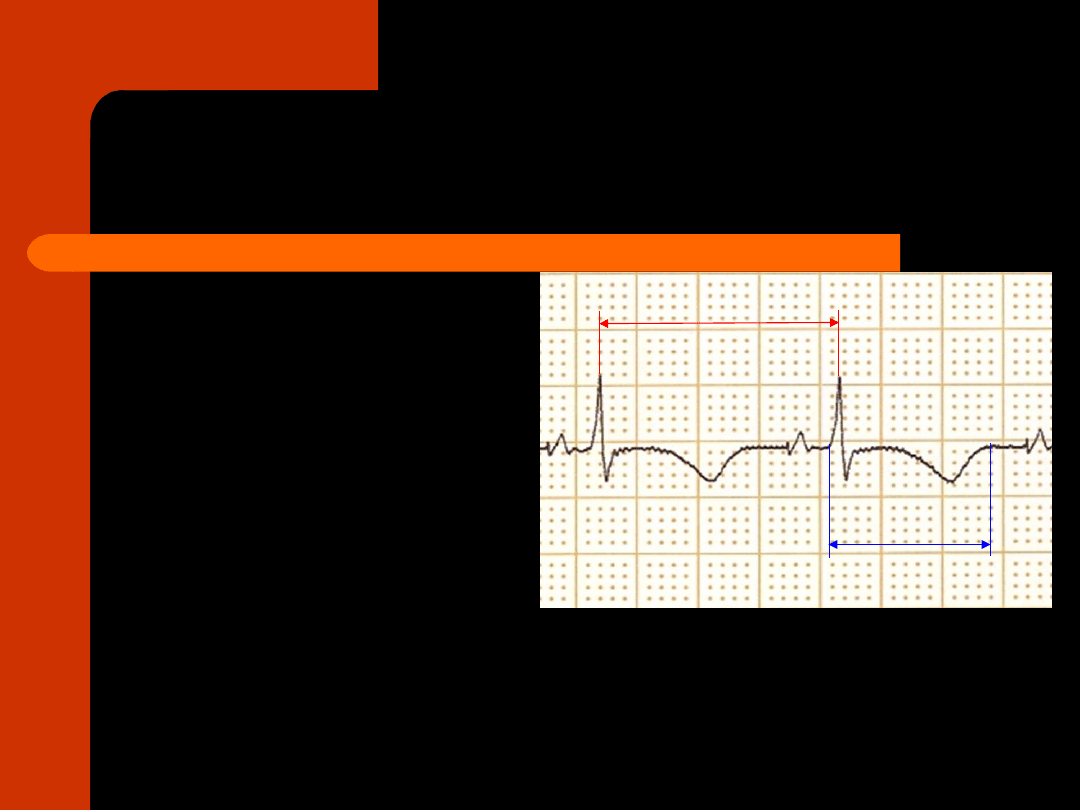
korekcja odstępu QT
do częstości rytmu
serca
obliczanie QTc:
QTc(s) = QT / √R-R
(wzór Bazetta)
QTc(ms) = QT + 1,75
x x (HR - 60)
(wzór Hodgesa)
Ocena odstępu QT

ETIOLOGIA
wrodzony
–
idiopatyczny
–
zespół Romano-Warda, zespół Jerwella-Lange-Nielsena
nabyty
–
leki (www.torsades.org)
–
zaburzenia elektrolitowe (hipomagnezemia,
hipokaliemia)
–
choroby serca (niedokrwienie, całkowity blok serca)
–
zaburzenia endokrynologiczne (hipotyreoza)
–
zaburzenia neurologiczne (krwawienie do OUN)
–
zaburzenia żywieniowe (anoreksja)
Zespół wydłużonego QT

LECZENIE
amiodaron, lignokaina, meksyletyna, propafenon,
flekainid, sotalol, siarczan magnezu
kardiowersja elektryczna
PROFILAKTYKA
beta-blokery (+ stymulator serca), amiodaron,
sotalol, propafenon, flekainid
ablacja RF
ICD
Częstoskurcz komorowy

bloki zatokowo-przedsionkowe (rzadko)
bloki przedsionkowo-komorowe
–
I stopnia
–
II stopnia
Mobitz I (periodyka Wenckebacha)
Mobitz II
2 : 1
–
III stopnia
bloki przewodzenia śródkomorowego
Zaburzenia przewodzenia

OBSERWACJA
LECZENIE
leki o działaniu chronotropowym dodatnim:
atropina, izoproterenol
przezskórna stymulacja serca
przezżylna czasowa stymulacja serca
stała elektrostymulacja serca
Zaburzenia przewodzenia

Zapalenie mięśnia sercowego
ETIOLOGIA
czynniki infekcyjne
–
wirusy (najczęściej Coxsackie grupy B i Adenowirusy)
–
bakterie
–
grzyby
–
pasożyty
choroby tkanki łącznej
choroba Kawasaki
antybiotyki (m.in.: adriamycyna)

Zapalenie mięśnia sercowego
OBJAWY KLINICZNE
tachykardia
niewydolność serca
niecharakterystyczny szmer w sercu
infekcja dróg oddechowych w
wywiadzie

Zapalenie mięśnia sercowego
RTG
powiększenie lewej komory lub obu komór
zastój w krążeniu płucnym
EKG
tachykardia zatokowa
przerost lewej komory lub obu komór
niska amplituda zespołów QRS, poszerzenie QRS
płaskie lub odwrócone załamki T, zmiany odcinka
ST
wydłużenie odstępu QT
zaburzenia rytmu, zaburzenia przewodzenia

Zapalenie mięśnia sercowego
ECHO
powiększenie lewej komory lub obu komór
powiększenie lewego przedsionka i / lub obu
przedsionków
niedomykalność mitralna i / lub trójdzielna
upośledzona kurczliwość mięśnia sercowego

Zapalenie mięśnia sercowego
BADANIA LABORATORYJNE
odczyny zapalne
aktywność enzymów mięśniowych
posiewy krwi
badania serologiczne
biopsja mięśnia sercowego !

Zapalenie mięśnia sercowego
LECZENIE
leżenie
leczenie objawowe
–
leczenie niewydolności serca
–
leczenie zaburzeń rytmu, zaburzeń przewodzenia
–
leczenie przeciwkrzepliwe
leczenie przyczynowe
–
leki przeciwwirusowe
–
antybiotyki
–
gammaglobuliny
–
sterydy (kontrowersyjne)

Infekcyjne zapalenie
wsierdzia
ETIOLOGIA
bakteria
–
Streptococcus grupy Viridans, Staphylococcus,
Entercoccus, bakterie grupy HACEK
grzyby
–
Candida, Aspergillus

OBJAWY KLINICZNE
gorączka, stany podgorączkowe
złe samopoczucie, osłabienie
bóle głowy, stawów, mięśni
nudności, wymioty, dreszcze
szmer w sercu
wybroczyny
powiększenie śledziony
ropnie wewnątrznarządowe
objaw Janewaya, guzki Oslera
Infekcyjne zapalenie
wsierdzia

ECHO
wegetacje bakteryjne
zwężenia / niedomykalności zastawek serca
Infekcyjne zapalenie
wsierdzia

BADANIA LABORATORYJNE
posiewy krwi
odczyny zapalne
Infekcyjne zapalenie
wsierdzia

LECZENIE
antybiotyki
–
przedłużona antybiotykoterapia 4-8 tygodni
leczenie niewydolności serca
chirurgiczne usunięcie wegetacji +
wszczepienie protezy zastawki
PROFILAKTYKA !
Infekcyjne zapalenie
wsierdzia

Zapalenie osierdzia
ETIOLOGIA
czynniki infekcyjne
–
wirusy, bakterie, grzyby, pierwotniaki
choroby autoimmunologiczne
choroby nowotworowe
mocznica
leki (m.in.: hydralazyna)
promienie X
uraz
zespół po perikardiotomii

OBJAWY KLINICZNE
charakterystyczny ból w klatce piersiowej
szmer tarcia osierdzia
głuche tony serca
gorączka
osłabienie
tamponada serca
Zapalenie osierdzia

RTG
powiększenie sylwetki serca
EKG
niska amplituda zespołów QRS
uogólnione uniesienie odcinka ST
uogólnione odwrócone załamki T
ECHO
płyn w worku osierdziowym
Zapalenie osierdzia

LECZENIE
leczenie przyczynowe
–
antybiotyki
–
leki przeciwwirusowe
–
NSAID
–
sterydy
leczenie objawowe
–
leczenie niewydolności serca
–
pericardiocenteza
–
perikardieckomia
Zapalenie osierdzia

Choroba Kawasaki
OBJAWY KLINICZNE
gorączka
zaczerwienie i obrzęk dłoni i stóp łuszczenie
na dłoniach i stopach
polimorficzna wysypka
obustronne suche zapalenie spojówek
zaczerwienienie warg i błony śluzowej jamy
ustnej, malinowy język
ostre, nieropne powiększenie szyjnych
węzłów chłonnych

Choroba Kawasaki
ZMIANY W UKŁADZIE KRĄŻENIA
poszerzenie, tętniaki naczyń wieńcowych !
zawał mięśnia sercowego
zapalenie mięśnia sercowego
zapaleni osierdzia
zapalenie wsierdzia
zaburzenia przewodzenia, zaburzenia rytmu

Choroba Kawasaki
LECZENIE
gammaglobuliny
kwas acetylosalicylowy
leczenie powikłań
–
interwencyjne
–
kardiochirurgiczne
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
Wyszukiwarka
Podobne podstrony:
Kardiologia dziecięca cz 1
KARDIOLOGIA DZIECIĘCA testy
Ciało i zdrowie łamigłówki dla dzieci cz 3
Piosenki dla dzieci cz 2, PEDAGOGIKA i PSYCHOLOGIA, Teksty piosenek dla dzieci
Ciało i zdrowie łamigłówki dla dzieci cz 1
Ciało i zdrowie łamigłówki dla dzieci cz 2
Dziś wesoła nowina przedszkole się zaczyna - M. Kownacka, ✿ Dla Dzieci cz.2 ▄▄, ccc
stany naglace w kardiologii dzieciecej-misio, pediatria
Wybrane zagadnienia z kardiologii dziecięcej
WINIARY (przepisy przyjazne dzieciom) CZ. II DANIA OBIADOWE, KUCHNIA
kardiologia dziecięca, Kardiologia
Skazy krwotoczne wieku dziecięcego cz 1
WINIARY (przepisy przyjazne dzieciom) CZ.I. SŁODKOŚCI, kuchnia, ciasta
Kardiochirurgia dziecięca
więcej podobnych podstron