
ZAKAŻENIA DRÓG
ŻÓŁCIOWYCH
IRENEUSZ KOZICKI

ZAKAŻENIE DRÓG
ŻÓŁCIOWYCH
Obecność bakterii w żółci jest rejestrowana w:
Przewlekłym zapaleniu pęcherzyka żółciowego
(PZP) -
<30%;
Ostrym zapaleniu pęcherzyka żółciowego
(OZP) - ~50%;
Kamicy przewodowej
(KP) – 90%;
KP
pierwotnej
(złogi barwnikowe brunatne) – >90% !
Zapaleniu dróg żółciowych
(cholangitis) – 100%.
Bakterie: E. COLI, KLEBSIELLA SP.,ENTEROCOCCUS,
PSEUDOMONAS SP., PROTEUS SP., STREPTOCOCCUS
FECALIS i inne,
W ciężkim i nieskutecznie leczonym CHOLANGITIS także:
BEZTLENOWCE i CANDIDA SP.
W CHOLANGITIS kolonizacja
jedno-bakteryjna ~40%, dwu-bakteryjna ~40%, wielo
~20%.
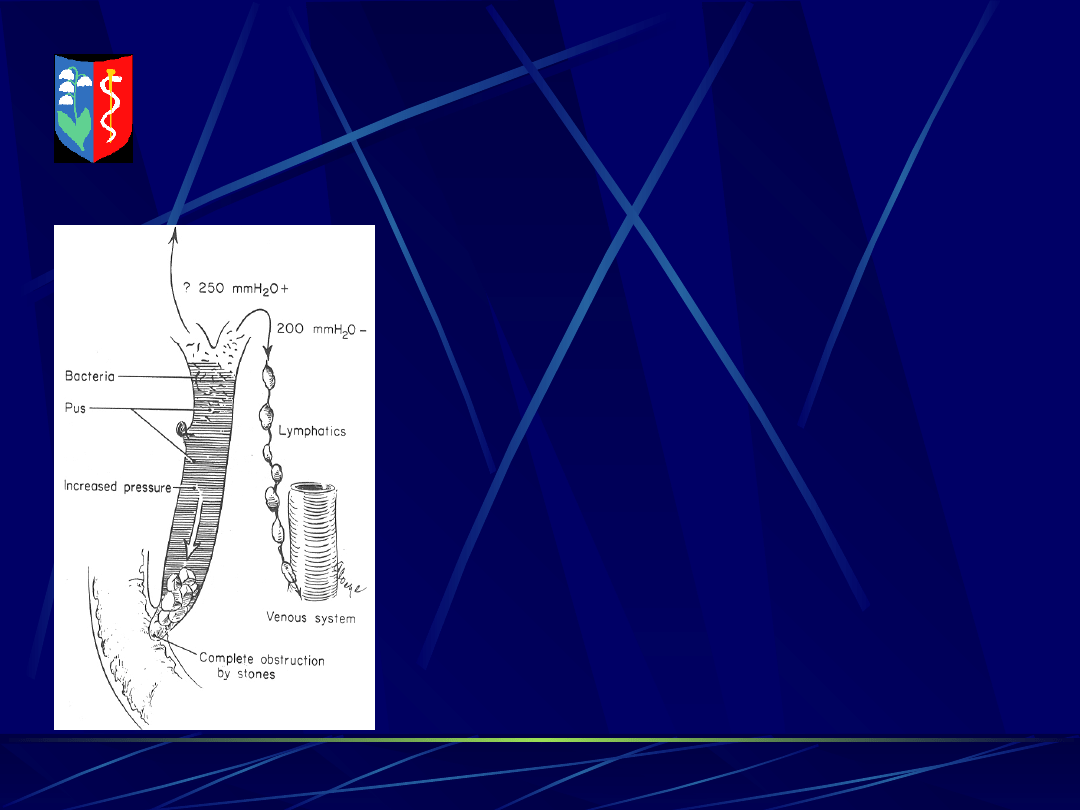
ZAPALENIE DRÓG ŻÓŁCIOWYCH =
CHOLANGITIS
Chorobę wyzwala:
a. upośledzenie (zamknięcie)
przepływu żółci w głównej
drodze żółciowej (GDŻ);
b. zasiedlenie żółci bakteriami
Bakterie przedostają się do chłonki i
krwi gdy w
GDŻ - RR > 20mmH
2
O

CHOLANGITIS
W warunkach
zakażenia
i zamknięcia
przepływu żółci
nie ma penetracji
antybiotyków do żółci –
YAMAMOTO S. -
HEPATOGASTROENTEROL 2002; 49: 330.
W warunkach fizjologicznych - 60-75%
żółciowej treści w GDŻ pochodzi z wątroby, a z
komórek GDŻ
– 25-40%.
Zakażenie
stymuluje
wydzielanie z GDŻ,
a przeszkadza
wątrobowemu (
m in. bilirubiny, kwasów żółciowych
)-
NISHIDA T. AM J SURG1999;177:38.
Gdy RR w
GDŻ >20 cmH
2
O
do krwi i chłonki
przedostają się
BAKTERIE i CYTOKINY:
TNF, IL- 6,
IL– 8........
–
KIMMINGS AN.- 2000; PADILLO FJ.- 2002.

CHOLANGITIS
Dlaczego CHOLANGITIS rozwija się – gdy
istnieje tylko zwężenie GDŻ, a ciśnienie w
drogach tylko nieznacznie przewyższa
normy (7-14cm H
2
O)?
W pewnych krótko trwających
okolicznościach (np. kaszel, pobudzona
perystaltyka) przy współistnieniu kurczu
brodawki V. powstają
ciśnienia w GDŻ
przekraczające
20 cmH
2
O.

CHOLANGITIS –
przyczyny
zablokowania przepływu żółci w GDŻ:
KP - zwłaszcza barwnikowa, brązowa – pierwotna dla
GDŻ – jest powodem >60% CHOLANGITIS;
Guzy złośliwe
(powodują ciężki CHOLANGITIS z powodu
nakładania się czynników ryzyka);
Zwężenia łagodne
GDŻ (najczęściej
jatrogenne
);
Zwężenia
spowodowane
uciskiem z zewnątrz
(PZT,
Zespół MIRIZZI, torbiele trzustki i GDŻ, uchyłek
dwunastnicy......);
Niedrożność rekonstrukcji
GDŻ;
Niedrożność drenu, protezy lub stentu;
Pasożyty
– Azja – RECURRENT PYOGENIC CHOLANGITIS.

CHOLANGITIS
Cholangitis może prezentować bardzo zróżnicowany
obraz kliniczny – od bezobjawowego, po stan
ciężkiego wstrząsu septycznego.
Klasyczną
TRIADĘ
opisał
CHARCOT – 1877:
Żółtaczka ~ 90%
Ból prawego nadbrzusza ~ 80%
Gorączka i dreszcze ~ 80%
PENTADĘ
objawów opisał
REYNOLDS – 1957:
+: wstrząs septyczny i zaburzenia
świadomości
Wszystkie
objawy u ~50%
<10%

CHOLANGITIS
BADANIA DODATKOWE POMOCNE W ROZPOZNANIU:
LABORATORYJNE:
FOSFATAZA ZASADOWA I GGTP (wzrost co
najmniej 2-3x),
TRANSAMINAZY zwykle wzrost niewielki,
BILIRUBINA – związana (nie zawsze >3mg%), LEUKOCYTOZA
- zwykle > 15 000, także wzrost CRP, AMYLAZY................
Posiewy krwi pobrane w czasie/ przed dreszczami w ~ 50%
(+)
USG
– wykrywa przynajmniej poszerzenie GDŻ
Cholangiografia z PTC, ECPW
US śród-przewodowa
,
podczas ECPW - sonda średnicy 2mm, 20MHz
CT i
MRC

CHOLANGITIS
LECZENIE:
Korekta zaburzeń elektrolitowych
Witamina K (brak żółci w pp. zaburza jej
wchłanianie)
LAKTULOZA (duże dawki); sole kwasów żółciowych
ANTYBIOTYK
– o szerokim spektrum,
skuteczny wobec
bakterii często zasiedlających się w surowicy i płynie poza-
komórkowym; penetracja do żółci ma znaczenie
drugorzędne
WYRÓŻNIONE: PENICILLINA + INHIBITOR BETA-LAKTAMAZY,
IMIPENEM, MEZLOCILLIN, CIPROFOXACIN (gdy dren i stent).

CHOLANGITIS, a PROTEZY (STENTY)
LEUNG JW.–
GASTROINTEST ENDOSC 2000; 51:296; 2000;
52:175 -
CIPROFLOXACYNA ogranicza 100x zasiedlanie
STENTU przez E. COLI
i chroni go przed tworzeniem
błota żółciowego, a tym samym usprawnia i
przedłuża
jego drożność dla żółci.
Dowiedziono tego na razie na
zwierzętach (STENT PATENCY ~116 dni vs ~16 dni).
RERKNIMITR R.–
GASTROINTEST ENDOSC 2002;56:885.
STENTY zakażone w blisko 100%, w 90% posiewy wielo-
bakteryjne, najczęściej ENTEROCOCCUS, E.COLI –
propozycja użycia wstępnie CIPROFLOXACYNY (także
doustne) – jeśli brak skutku – WANKOMYCYNA.
VAN LENT AU.–
GASTROINTEST ENDOSC 2002;55:518.
Czas
stosowania antybiotyku od chwili skutecznego
odblokowania GDŻ – wystarczy kontynuowanie tylko
przez 3dni !

CHOLANGITIS ACUTA PURULENTA
LECZENIE PRZYCZYNOWE
ES, STENT
- podczas ECPW;
NASO-BILIARY
dren – nieco gorsze wyniki od STENTU
z powodu częstszych błędów technicznych
(LEE – 2002)
Drenaż przez-skórny, przez wątrobę;
Leczenie operacyjne – jest ostatecznością -
obarczone ryzykiem zgonów do 40-50%;
decyzja gdy
wyczerpano możliwości postępowania nie-
operacyjnego.

CHOLANGITIS ACUTA PURULENTA
HISTORYCZNA PRACA - LAI ECS.- N ENGL J
MED 1992;326:1582.
Z grupy blisko 500 chorych z cholangitis na tle
KP wybrano
82 z CHOLANGITIS ACUTA
PURULENTA
z randomizacją po 41osób do
leczenia operacyjnego lub endoskopowego:
Śmiertelność – 32% vs 10%;
Chorobowość – 66% vs 34%.
Zgony gdy mało płytek (~90 000), wysoki mocznik
(~90mg%) i kreatynina (~2,5mg%), niskie albuminy
(~3,3g%).

CHOLANGITIS ACUTA PURULENTA
W JAKICH OKOLICZNOŚCIACH ODBARCZENIE GDŻ JEST
PILNE, A LECZENIE OPERACYJNE STANOWI DUŻE RYZYKO ?
LITTLE 87
– podał wzór uwzględniający: – kreatyninę,
bilirubinę i albuminy.
GIGOT 89
– czynniki ryzyka: zwężenie nowotworowe i we
wnęce, obecność: niewydolności nerek, marskości, ropnia
w wątrobie, podeszły wiek, płeć K.
Gdy czynników >3
ryzyko znaczne.
LAI 90
– czynniki ryzyka: choroby towarzyszące, pH<7,4,
płytki < 150 000, albuminy <3,0g, bilirubina >5,3mg%.
ISOGAI 2002
– czynniki ryzyka:
c.ciała > 38,0, GDŻ >11mm,
bilirubina >2,2mg%, obecność KP w badaniu USG.
Jeśli
3
lub 4
czynniki – cholangitis wymaga pilnego leczenia.

CHOLANGITIS
UWAGA
– PODCZAS CHOLANGIOGRAFII:
PRZEZ DREN T, PREZ DREN
PRZEZWĄTROBOWY, DREN TYPU U, PODCZAS
ECPW –
KONTRAST NALEŻY PODAWAĆ WOLNO,
BEZ FORSOWANIA CIŚNIENIA W GDŻ !
PO BADANIU ZALECANE OTWARCIE DRENU NA
24 GODZINY,
czasem wskazane podanie antybiotyku;
Dren T, stent, proteza – wkrótce po
wprowadzeniu do GDŻ ulegają kolonizacji
bakteryjnej (po 7 dniach w 90%!).

POSTĘPOWANIE W OZP
Aktualnie
w
OZP
zaleca się
CHOLECYSTECTOMIĘ LAPAROSKOPOWĄ (LC)
Dawniej konwersje dotyczyły 27-60%
operowanych, obecnie 5-20% (w PZP - ~5%).
Chorobowość, śmiertelność leczenia
porównywalna z CHOLECYSTEKTOMIĄ OTWARTĄ
(OC).
Antybiotyk profilaktycznie - tak.
Ważne by LC była wykonana najpóźniej do
48-
72h
trwania choroby.

ZAKAŻENIE DRÓG ŻÓŁCIOWYCH
ZŁOGI BARWNIKOWE – WSZYSTKIE BRĄZOWE
I
WIĘKSZOŚĆ
CZARNYCH
– ZAWIERAJĄ BAKTERIE, PRODUKUJĄCE BETA-
GLUKURONIDAZĘ i BŁOTO ŻÓŁCIOWE z GLIKOPROTEINY
(ang. „SLIME”), POWODUJĄCE STRĄCANIE BILIRUBINIANU
WAPNIA – SPRZYJAJĄ CHOLANGITIS. Najbardziej
chorobotwórcze: E.COLI i KLEBSIELLA SP. (patrz badania
STEWARD L. - 2000- 02
)
LEUNG JW. (GASTROINTEST ENDOSC 2001;54:340)
– 99%
ZŁOGÓW BARWNIKOWYCH – BRĄZOWYCH JEST ZAKAŻONYCH
– POSIEWY z ŻÓŁCI i POWIERZCHNI ZŁOGÓW TYLKO w ~40%
IDENTYCZNE (z CZEGO ~40% o IDENTYCZNEJ OPORNOŚCI);
POSIEWY z KOLEJNYCH WARSTW ZŁOGU PREZENTUJĄ INNE
FLORY BAKTERYJNE.
CHOLANGITIS JEST WIĘC PROCESEM DYNAMICZNYM W
CHARAKTERZE ZAKAŻENIA I OPORNOŚCI NA ANTYBIOTYKI.

Profilaktyka antybiotykowa dla LC z
powodu PZP - POTRZEBNA?
AL.-GHNANIEM R. - BR J SURG 2003; 90: 365.
META-ANALIZA –
zestawiono: ILLING KA. – 1997;
*
DOBAY KJ.
- 1999;
*
HIGGINS A. – 1999;
*
TOCCHI A. –
2000; MAHATHARADOL V. – 2001.
*
prace z randomizacją i kontrolą placebo
W sumie 528 osób operowano w osłonie antybiotyku,
371 - bez antybiotyku. Aby wyleczyć 1 osobę z
powierzchownym zakażeniem podano antybiotyk 156
operowanym –
antybiotyk ekonomicznie nieuzasadniony
.
RATY S. – J GASTROINEST SURG 2001;5:339 –
Osłona antybiotyku podczas ECPW zapobiega powikłaniu
w postaci cholangitis? –
TAK.
(próba po 160 osób –
cholangitis zdarzał się tylko gdy nie stosowano
antybiotyku: - 7x vs 0
)

Profilaktyka antybiotykowa LC i
OC
Dla operacji OZP, powikłanej KPŻ, KP, u osób z
obciążeniami, o zwiększonym ryzyku
PODANIE
PROFILAKTYCZNE ANTYBIOTYKU JEST WSKAZANA.
Wystarczy jedna dawka
CEFALOSPORYNY
podanej dożylnie tuż przed LC lub OC np.:
CEFOTAXIM, CEFTAZIMID - 2,0g; CEFUROXIM – 1,5g.
Czynniki zwiększonego ryzyka: wiek >70 roku
życia, cukrzyca, otyłość, przyjmowanie
sterydów lub inne przyczyny obniżające
oporność, kolka wątrobowa przed operacją
<30 dni?
(wg. TOCCHI 2000).

OZP bez kamicy
Choroba o innej patogenezie i przebiegu niż OZP na tle kamicy
Rejestrowana u
~5%
wszystkich OZP;
Na chorobę bardziej podatna płeć
męska
;
Spotykana u ciężko chorych z innych przyczyn (poważne
operacje, stany septyczne, u leczonych
w OJOM
);
Czynnikiem
patogenetycznym jest niedokrwienie w ścianie
–
kurcz naczyń z prowokowany wstrząsem lub toksynami
bakterii. Proces pogłębia zastój żółci;
Przebieg kliniczny
podstępny, rokowanie niepewne
;
Choroba jest często wskazaniem do
CHOLECYSTOSTOMII
.
KALLIAFAS 98 – zgony po CHOLECYSTEKTOMII aż 40%.

CHOLECYSTOSTOMIA –
przez-skórna,
w znieczuleniu miejscowym, pod
kontrolą USG; płukanie drenu przez 7-14
dni.
Z metody korzystali:
HAMY 1997;
SUGIYAMA 1998;
DAVIS 1999;
KIM 2000;
ANDREN-SANDBERG 2001;
SPIRA 2002;
Ogółem ~250 pacjentów; notowano
wiele zgonów z powodu choroby
podstawowej; częstym
niepowodzeniem zgubienie drenu
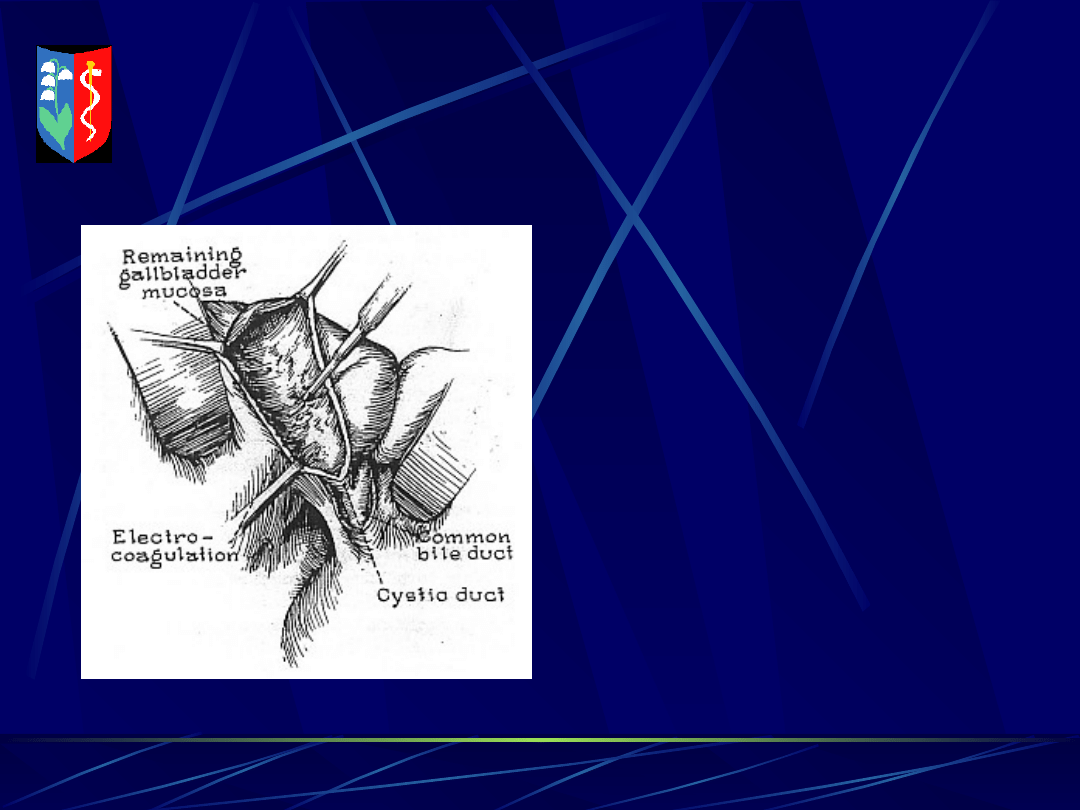
CHOLECYSTECTOMIA
PARTIALIS
MICHALOWSKI 98 –
metoda
wykorzystywana
podczas OC i LC !
Nie ma obowiązku
usuwania błony
śluzowej
pęcherzyka

EMPHYSEMATOUS
CHOLECYSTITIS
TELLEZ LGS. – HEPATOGASTROENTEROL 1999;46:2144.
Zgorzelinowe OZP spowodowane bakteriami produkującymi
gaz
(Clostridium sp, ale także E. coli i B. fragilis !!).
Przebieg kliniczny w porównaniu ze zwykłym OZP –
szybszy,
objawy miejscowe i ogólne (septyczne) b. manifestowane.
Choroba wymaga
pilnej operacji
(proces niedokrwienia w
ścianie stwarza duże ryzyko przedziurawienia pęcherzyka).
Częściej dotyczy
płci męskiej, w starszym wieku, cukrzyków,
nie zawsze towarzyszy kamica (w 70% bez złogów!).
W rtg widoczny gaz w ścianie i/lub świetle pęcherzyka.
Na 20 przypadków zebranych przez TELLEZA -
25% zgonów.
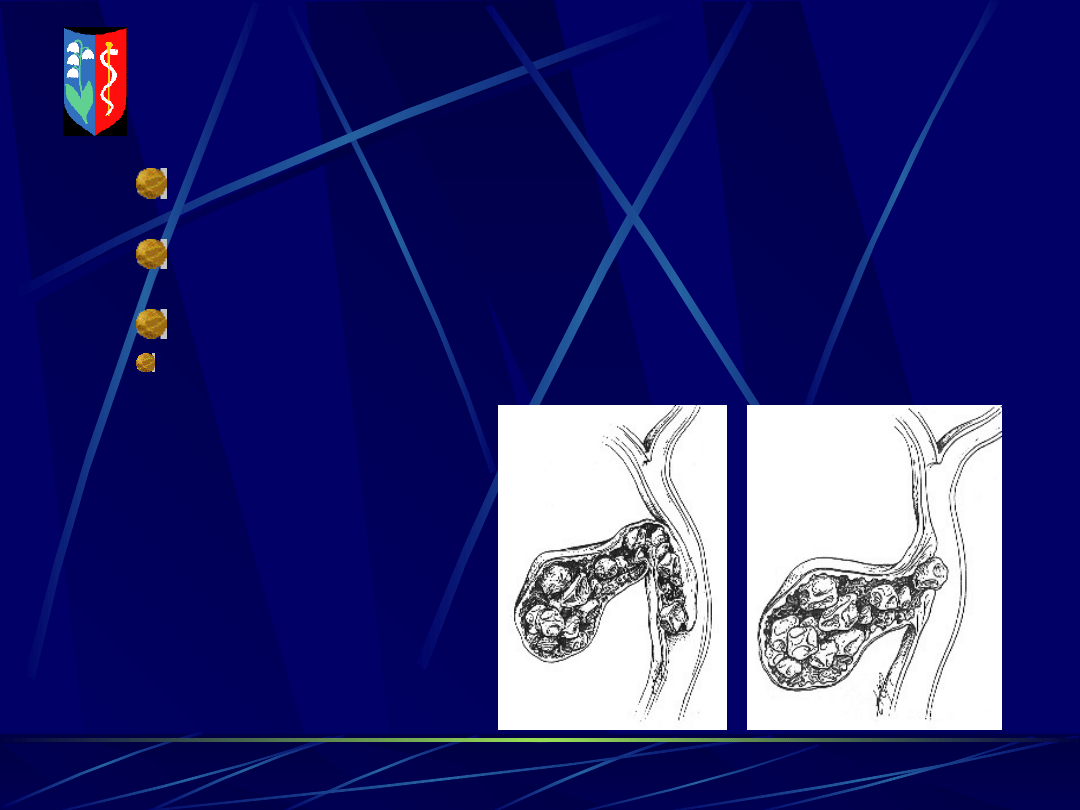
ZESPÓŁ MIRIZZIEGO
Jednostka chorobowa często przytaczana w
publikacjach 1999-2002;
Należy do tzw.
niebezpiecznej patologii
podczas
LC;
Dotyczy
1-2%
operowanych z powodu kamicy;
Może powodować CHOLANGITIS.
klasyfikacje:
MC
SHERRY,
CSENDES,
CURET, NAGAKAWA –
stopniują
zaawansowanie
zamykania GDŻ przez
złóg z p.
pęcherzykowego

Żółciowe zapalenie otrzewnej po LC
–
–
czyli problem
czyli problem jatrogennych urazów
dróg żółciowych (UDŻ) po LC
Problemem UDŻ po LC to zbyt duży % opóźnionych
rozpoznań ( >70%!), przy tym zwykle
wielodniowych!
Zdradliwy „symptoms free period”
Mało charakterystyczne, powoli narastające objawy
(wzdęcie,
nudności, bóle brzucha, nudności, wymioty, umiarkowana
początkowo gorączka - zamiast oczekiwanego zdrowienia)
Istotna obserwacja pacjenta po wypisie ! - Podejrzenie powikłania
zobowiązuje do ponownego przyjęcia i pilnej diagnostyki (ECPW,
MRC).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
Wyszukiwarka
Podobne podstrony:
Choroby watroby i drog zolciowych
Choroby dróg żółciowych (2)
CHOROBY WĄTROBY I DRÓG ŻÓŁCIOWYCH
choroby trzustki watroby i drog zolciowych
Chor pechez i drog zolciowych
Dieta w chorobach trzustki i dróg żółciowych, Medycyna Naturalna
14 Chemioterapeutyki stosowane w zakażeniach dróg moczowychid 15389 ppt
Choroby dróg żółciowych1
Kamica dróg żółciowych i moczowych
więcej podobnych podstron