
Klinika Kardiologii, I Katedra Kardiologii i Kardiochir
urgii Uniwersytet Medyczny w Łodzi
1
Badania diagnostyczne
badanie podmiotowe
badanie przedmiotowe
badania laboratoryjne

Klinika Kardiologii, I Katedra Kardiologii i Kardiochir
urgii Uniwersytet Medyczny w Łodzi
2
Badanie podmiotowe
Oprócz przedstawionych poniżej „typowych”
objawów podmiotowych ze strony układu
krążenia zwracamy uwagę także na inne
dolegliwości chorego, gdyż mogą okazać się
ważne dla diagnostyki i leczenia

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
Objawy podmiotowe – ból w klace
piersiowej
może pochodzić z
serca lub innych narządów
:
wewnątrz klatki - aorty, tętnicy płucnej,
śródpiersia, przełyku, przepony, tchawicy lub
oskrzeli oraz opłucnej
w obrębie szyi i ściany klatki piersiowej - nerwów
czuciowych, rdzenia kręgowego, kręgosłupa,
połączeń chrzęstnokostnych, mięśni, gruczołów
piersiowych i skóry
w jamie brzusznej - żołądka, dwunastnicy, trzustki,
pęcherzyka żółciowego.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
Objawy podmiotowe – ból dławicowy
związany z niedokrwieniem mięśnia sercowego-
wynika z dysproporcji między zapotrzebowaniem a
podażą tlenu do mięśnia sercowego
Mechanizm powstawania
zwężenie światła tętnic wieńcowych najczęściej
spowodowane obecnością blaszek miażdżycowych
zmniejszona podaż tlenu (np. w hipoksemii)
zwiększone zapotrzebowanie mięśnia sercowego
na tlen (np. kardiomiopatia przerostowa)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
Objawy podmiotowe – ból dławicowy
Charakter
bólu: odczuwany jako uczucie ściskania,
gniecenia, dławienia lub pieczenia w klatce
piersiowej, czasem opisywany nie jako ból, lecz jako
niestrawność lub dyskomfort w klatce piersiowej
Umiejscowienie
: rozlany, trudny do zlokalizowania,
najczęściej zamostkowy; typowo promieniujący
jednostronnie (częściej na stronę lewą) do szyi,
żuchwy, barku, ramienia, rzadziej do nadbrzusza lub
pleców. Możliwe jest jego wystąpienie tylko w
miejscach
promieniowania
, np. izolowany ból stawu
łokciowego. Typowo chory wskazuje jednak miejsce
bólu ręką zaciśniętą w pięść (objaw Levine'a).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
Objawy podmiotowe – ból zawałowy
Ból dławicowy trwający >30 min, zwykle o
większym natężeniu niż w dławicy stabilnej,
nieustępujący po zaprzestaniu wysiłku lub
przyjęciu nitrogliceryny s.l.
Często objawy towarzyszące: duszność, poty,
osłabienie, nudności, wymioty, lęk przed
nadchodzącą śmiercią

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
Objawy podmiotowe – ból w zapaleniu
osierdzia
Mechanizm powstawania: blaszka ścienna i trzewna
osierdzia są niewrażliwe na ból, z wyjątkiem części dolnej
unerwianej przez nerw przeponowy- proces zapalny zajmujący
tę część wywołuje ból, niekiedy nasilony przez zapalenie
przylegającej opłucnej ściennej
Charakter bólu: ostry, kłujący, o charakterze opłucnowym.
Umiejscowienie: początkowo w okolicy przedsercowej po
lewej stronie klatki piersiowej, rzadziej zlokalizowany za
mostkiem; może promieniować do szyi, lewego ramienia,
barku i miejsca przyczepu mięśnia czworobocznego do
grzebienia łopatki.
Ból trwa zwykle wiele godzin lub dni i ma zmienne natężenie.
Wysiłek nie zmienia natężenia bólu.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
Objawy podmiotowe – ból w
rozwarstwieniu aorty
Mechanizm powstawania: pęknięcie błony
wewnętrznej aorty i rozciąganie ściany aorty przez
krew wypełniającą powstałą przestrzeń
Charakter bólu: rozdzierający, przeszywający,
niezwykle silny
Umiejscowienie:
przednia
ściana
klatki
piersiowej, zamostkowo, może promieniować do
pleców, między łopatki
Ból pojawia się nagle od początku w maksymalnym
natężeniu i trwa nieprzerwanie przez wiele godzin
Wysiłek nie zmienia natężenia bólu.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
Objawy podmiotowe – ból opłucnowy
Charakter: ostry, kłujący, rzadko piekący
najbardziej typowa cecha- nasilanie się przy
głębokim oddychaniu
Umiejscowienie: prawie zawsze występuje po
jednej stronie klatki piersiowej i jest dobrze
zlokalizowany

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
Objawy podmiotowe – inne przyczyny
bólu w klatce piersiowej
Zespół Tietze'a-
to zapalenie stawów mostkowo-
żebrowych, mostkowo-obojczykowych lub połączeń
części chrzęstnej i kostnej żeber (najczęściej dotyczy
żebra II i III) pod postacią bolesnego obrzęku.
Występuje rzadko, głównie u osób młodych.
należy go różnicować z innymi przyczynami bólu w
klatce piersiowej związanymi z układem kostnym i
mięśniowym, np. z zespołem mostkowym (tkliwość
mostka; ucisk powoduje ból promieniujący
obustronnie) i z zespołem żebrowo-mostkowym (ból
przy ucisku chrząstek i ich połączeń z częścią kostną
górnych żeber bez ich obrzęku).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
Objawy podmiotowe – inne przyczyny
bólu w klatce piersiowej
Zespół Da Costy (dystonia neurowegetatywna)
to zespół
objawów obejmujący psychogenny, tępy i długo trwający ból w
klatce piersiowej, niezwiązany z wysiłkiem fizycznym (często
przerywany krótkimi epizodami ostrego, przeszywającego bólu),
zwykle umiejscowiony w okolicy koniuszka serca.
Towarzyszą mu: uczucie niepokoju i zmęczenia, kołatania serca,
duszność, zawroty głowy, hiperwentylacja i parestezje kończyn.
Ból często ustępuje po podaniu placebo lub leków
uspokajających.
Zespół ten zwykle występuje u kobiet przed 40. rż. cierpiących
na. depresję lub nerwicę.
Należy go różnicować z innymi przyczynami bólu w klatce
piersiowej związanymi z układem kostnym i mięśniowym, np. z
zespołem mostkowym (tkliwość mostka; ucisk powoduje ból
promieniujący obustronnie) i z zespołem żebrowo-mostkowym
(ból przy ucisku chrząstek i ich połączeń z częścią kostną
górnych żeber bez ich obrzęku).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
Objawy podmiotowe – kołatanie serca
Nieprzyjemne
uczucie
bicia
serca
będące
wynikiem zmian w częstotliwości, rytmie lub sile
skurczu serca.
Często kołatanie przybiera postać wzmożonego,
przyśpieszonego lub niemiarowego bicia serca.
Może wystąpić u osób zdrowych (czynniki
wywołujące - wysiłek fizyczny, emocje, stres,
przyjmowanie leków) lub jest objawem choroby.
Towarzyszą mu: uczucie niepokoju i zmęczenia,
kołatania serca, duszność, zawroty głowy,
hiperwentylacja i parestezje kończyn.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
Objawy podmiotowe – najczęstsza
etiologia kołatania serca
wady serca, zapalenie osierdzia, niewydolność
serca, kardiomiopatie
nerwica, napady paniki, depresja, zaburzenia
hipochondryczne
alkohol (także odstawienie), kofeina, nikotyna,
amfetamina, kokaina, leki przeciwcholinergiczne,
β2-mimetyki, odstawienie β-blokerów, glikozydy
naparstnicy, teofilina, azotany, adrenalina
nadczynność tarczycy, hipoglikemia, hipokaliemia,
hipo- i hiperkalcemia, hipo- i hipermagnezemia,
guz chromochłonny, okres menopauzy
niedokrwistość, gorączka, ciąża. stres
emocjonalny, hiperwentylacja, migrena

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
4
Objawy podmiotowe – mechanizm
powstawania kołatania serca
różny w zależności od przyczyny wywołującej
kołatanie.
zazwyczaj dochodzi do zaburzenia powstawania
bodźca lub nieprawidłowości w jego przewodzeniu
Najczęściej
zaburzenia w mechanizmie automatyzmu
aktywność wyzwalana
mechanizm nawrotny (reentry).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
5
Objawy podmiotowe – przyczyny
szybkiego niemiarowego kołatania
migotanie przedsionków z szybką czynnością
komór
wieloogniskowy częstoskurcz przedsionkowy (MAT)
trzepotanie przedsionków ze zmiennym stopniem
przewodzenia przedsionkowo-komorowego
częste
pobudzenia
dodatkowe
pochodzenia
nadkomorowego lub komorowego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
6
Objawy podmiotowe – przyczyny
szybkiego miarowego kołatania
częstoskurcz nadkomorowy o miarowym rytmie
częstoskurcz komorowy, odczuwany czasami jako
wolne i niemiarowe kołatanie w obrębie szyi i
miarowe kołatanie serca.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
7
Objawy podmiotowe – kołatanie
napadowe i nienapadowe
Kołatanie napadowe- cechuje się nagłym
początkiem i nagłym ustąpieniem; nawraca (np. w
migotaniu przedsionków).
Kołatanie nienapadowe- przyśpiesza i ustępuje
stopniowo (np. w tachykardii zatokowej).
Kołataniu serca mogą towarzyszyć takie objawy, jak:
zmęczenie, zawroty głowy, uczucie dyskomfortu w
klatce
piersiowej,
duszność,
wielomocz,
zasłabnięcie bez utraty przytomności, omdlenie

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
8
Objawy podmiotowe – omdlenie
Omdlenie kardiogenne- rozpoczyna się nagle i nie
poprzedza go typowa dla padaczki aura. Chory nie
oddaje bezwiednie moczu i stolca ani nie
występują u niego drgawki.
Powrót świadomości jest szybki.
Gdy omdlenie poprzedza odczucie kołatania serca,
przyczyną zazwyczaj jest arytmia.
Po napadzie MAS często chory ma zaczerwienioną
twarz, a czynność serca ulega przyśpieszeniu.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
9
Objawy podmiotowe – omdlenie
W kardiomiopatii przerostowej- omdlenie zwykle
występuje w wyniku nagłego przyjęcia pozycji stojącej
lub długiego stania, w czasie wysiłku fizycznego lub
bezpośrednio po nim.
Powtarzające się od dzieciństwa omdlenia mogą
wskazywać na zwężenie drogi odpływu lewej komory.
W przypadku występowania częstych omdleń w rodzinie
oraz obecności nagłych zgonów sercowych można
podejrzewać zespół długiego QT lub zespół Brugadów.
Zawsze należy zebrać dokładny wywiad dotyczący
leków
nasercowych,
zwłaszcza
o
działaniu
hipotensyjnym.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
0
Objawy podmiotowe – obrzęki
Obrzęk to gromadzenie się płynu w przestrzeni
pozakomórkowej
i
pozanaczyniowej
tkanek
i
narządów
Jest zwykle skutkiem jednego z 4 mechanizmów (często
współistniejące):
wzrostu ciśnienia hydrostatycznego w odcinku
żylnym włośniczek
spadku ciśnienia onkotycznego osocza (np. z powodu
hipoalbuminemii
w
przebiegu
niedożywienia,
uszkodzenia wątroby, zespołu nerczycowego)
utrudnionego odpływu chłonki
zwiększonej przepuszczalności ścian włośniczek (np.
obrzęk zapalny).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
1
Objawy podmiotowe – obrzęki
- obrzęki można podzielić na
miejscowe i uogólnione
- duże uogólnione obrzęki (anasarca) stwierdza się u
chorych z zaawansowaną niewydolnością serca,
zespołem nerczycowym lub marskością wątroby
Obrzęki
pochodzenia
sercowego-
są
w
większości przypadków objawem niewydolności
serca, najczęściej przewlekłej z upośledzeniem
czynności
prawej
komory
spadku
ciśnienia
onkotycznego
osocza
(np.
z
powodu
hipoalbuminemii
w
przebiegu
niedożywienia,
uszkodzenia wątroby, zespołu nerczycowego)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
2
Objawy podmiotowe – mechanizm
powstawania obrzęków obwodowych
pochodzenia sercowego
polega na zmniejszeniu objętości wyrzutowej serca
wskutek niewydolności skurczowej lub rzadziej
rozkurczowej serca, co prowadzi do zastoju w
układzie żylnym i w rezultacie do wzrostu ciśnienia
hydrostatycznego w odcinku żylnym włośniczek i w
naczyniach chłonnych.
Uruchomienie
mechanizmów
kompensacyjnych
nasila obrzęk.
Inne sercowe przyczyny obrzęków, którym nie
towarzyszy orthopnoe- to wady zastawki trójdzielnej
i zaciskające zapalenie osierdzia, wywołujące
upośledzenie napełniania prawej części serca

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
3
Objawy podmiotowe – obrzęki
obwodowe pochodzenia sercowego
Są umiejscowione w najniżej położonych częściach
ciała (u pacjentów chodzących - symetrycznie na
kończynach dolnych, u leżących - w okolicy kości
krzyżowej).
Widoczny
obrzęk
na
kończynach
dolnych
poprzedza przyrost masy ciała zwykle o 3-5 kg.
Niewydolność żylna lub hipoalbuminemia nasilają
obrzęki związane z niewydolnością serca.
Typowe obrzęki pochodzenia sercowego są
ciastowate, uciśnięcie palcem powoduje powstanie
wolno znikającego dołka

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
4
Objawy podmiotowe – duszność
Najczęstszą kardiologiczną przyczyną duszności
jest zastój w krążeniu płucnym; rzadziej wynika ze
zmniejszonego rzutu serca bez zastoju płucnego,
np. w tetralogii Fallota.
Duszność napadowa, której towarzyszą świsty nad
płucami, może być wywołana niewydolnością lewej
komory serca. Duszność występująca w pozycji
leżącej, która ustępuje w pozycji siedzącej lub
stojącej, jest również charakterystyczna dla zastoju
płucnego (orthopnoe).
Duszność,
zwykle
po
wysiłku,
jest
"równoważnikiem" dławicy piersiowej

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
5
Objawy podmiotowe – kaszel
Kaszel wywołany zwiększeniem ciśnienia żylnego w
krążeniu płucnym z powodu niewydolności serca lub
zwężenia zastawki mitralnej- suchy, męczący,
napadowy i częściej występuje w nocy.
Kaszel, któremu towarzyszy duszność wysiłkowa,
jest najczęściej wywołany niewydolnością serca lub
przewlekłą obturacyjną chorobą płuc (POChP).
Kaszel
z
odkrztuszaniem
pienistej,
różowo
podbarwionej plwociny jest typowy dla obrzęku płuc.
Kaszel może być również wywołany uciskiem
tchawicy lub oskrzela przez tętniaka aorty lub gdy
towarzyszy mu chrypka - przez ucisk znacznie
powiększonego lewego przedsionka lub poszerzonej
tętnicy płucnej na nerw krtaniowy wsteczny

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
6
Objawy podmiotowe – zmęczenie
Najczęstszy i najmniej swoisty objaw upośledzonej
czynności serca.
Może być skutkiem nadmiernego obniżenia
ciśnienia tętniczego u osób leczonych z powodu
nadciśnienia lub niewydolności serca.
Dodatkowo może je nasilać leczenie diuretykami i
związana z nim hipokaliemia.
Zmęczenie niewspółmierne do upośledzenia
czynności
serca
może
być
działaniem
niepożądanym β-blokera.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
7
Objawy podmiotowe – inne
Nykturia- Oddawanie moczu w nocy (>1 raz) jest
częstym objawem niewydolności serca
Nudności i wymioty - mogą wystąpić w zawale
serca lub w zaawansowanej niewydolności serca- a
wtedy towarzyszą im często: zmniejszenie
łaknienia, uczucie pełności w jamie brzusznej, a
nawet wyniszczenie.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochir
urgii Uniwersytet Medyczny w Łodzi
28
Badanie przedmiotowe
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
28
Badanie „całego pacjenta”- oprócz poniżej podanych objawów
łączących się typowo z układem krążenia należy uwzględnić
objawy ze strony innych narządów i układów (w tym ze strony
układu oddechowego)
•
całościowa ocena
chorego
• badanie okolicy
przedsercowej
• osłuchiwanie serca
• badanie tętnic i tętna
tętniczego
• badanie żył i tętna
żylnego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
2
9
Wady budowy ciała, zmiany kształtu
klatki piersiowej (pozycja, budowa i
powłoki ciała)
kifoskolioza, klatka piersiowa lejkowata czy kurza (np.
zespół Marfana)
beczkowata klatka piersiowa (np. POChP)
uwypuklenie górnej części mostka (duży tętniak aorty
piersiowej)
płetwiasta szyja – np. Turnera
tzw. twarz elfa - zwężenie nadzastawkowe aorty
przewaga górnej połowy ciała nad dolną - koarktacja
aorty
zespół Marfana (długie i smukłe kończyny,
zwiększona ruchomość stawów dłoni, deformacje
klatki piersiowej i inne)
29

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
0
Sinica
Niebieskoczerwone lub niebieskoszare zabarwienie
skóry
i błon śluzowych, wynik nadmiernego
odtlenowania hemo-globiny, rzadko zmiany
strukturalnej samego barwnika.
–
Sinica uwarunkowana zmianą postaci lub
struktury hemoglobiny.
–
Sinica prawdziwa (cyanosis vera).
–
Sinica rzekoma (cyanosis spuria,
pseudocyjanosis), pochodzenia
niehemoglobinowego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
1
Podział etiologiczny sinicy
Sinica rzekoma (srebrzyca,hemochromatoza i inne)
Sinica prawdziwa:
A. Sinica centralna
– zmiejszenie wysycenia
hemoglobiny (Hb) tlenem lub obecność Hb
patologicznej
1. Przyczyny płucne:
a) zaburzony stosunek wentylacji do perfuzji
b) zmniejszona powierzchnia wymiany gazowej
c) zaburzenia wentylacji
d) zaburzenia dyfuzji
e) przecieki tętniczo-żylne w krążeniu małym

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
2
Podział etiologiczny sinicy (cd.)
2
. Przyczyny sercowe lub naczyniowe
a) niewydolność mięśnia sercowego
b) przeciek krwi z serca prawego do lewego
(wrodzone wady przeciekowe
sinicze,z.Eisenmengera - skóra i błony śluzowe)
c) przetrwały przewód tętniczy (Botalla), ubytek
przegrody m.komorowej (VSD) lub
międzyprzedsionkowej (ASD) – dzieciństwo lub
wiek dojrzały
32

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
3
Podział etiologiczny sinicy (cd.)
3.
Obniżone ciśnienie cząsteczkowe tlenu w powietrzu
oddechowym.
4. Zmieniona struktura hemoglobiny powodująca
zmniejszone powinowactwo do tlenu
a) methemoglobinemia
b) sulfmethemoglobinemia

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
4
Podział etiologiczny sinicy (cd.)
B.
Sinica obwodowa
– odtlenowanie Hb w tkankach
obwodowych np. niewydolność serca, miażdżyca tętnic
kończyn dolnych:
1.
Zmniejszenie objętości minutowej serca
2.
Zwolnienie przepływu krwi przez naczynia włoskowate
uwarunkowane
a. zmniejszony napływ krwi tętniczej (zmiany zapalne
naczyń, skurcz naczyń)
b. utrudniony odpływie krwi żylnej (zmiany zapalne
i zakrzepowe żył)
c. zaburzona regulacja nerwowa (akrocyanosis) lub
hormonalna (carcinoid)
d. zmiany reologiczne krwi (poliglobulia, obecność
aglutynin zimnych krioglobulinemia)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
5
Palce pałeczkowate
występujące obustronnie są charakterystyczną
cechą sinicy centralnej wywołanej siniczymi
wadami wrodzonymi serca; czasami występują w
zaawansowanym infekcyjnym zapaleniu wsierdzia.
jednostronne pojawienie może być objawem
tętniaka aorty upośledzającego krążenie tętnicze
w jednej kończynie górnej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
6
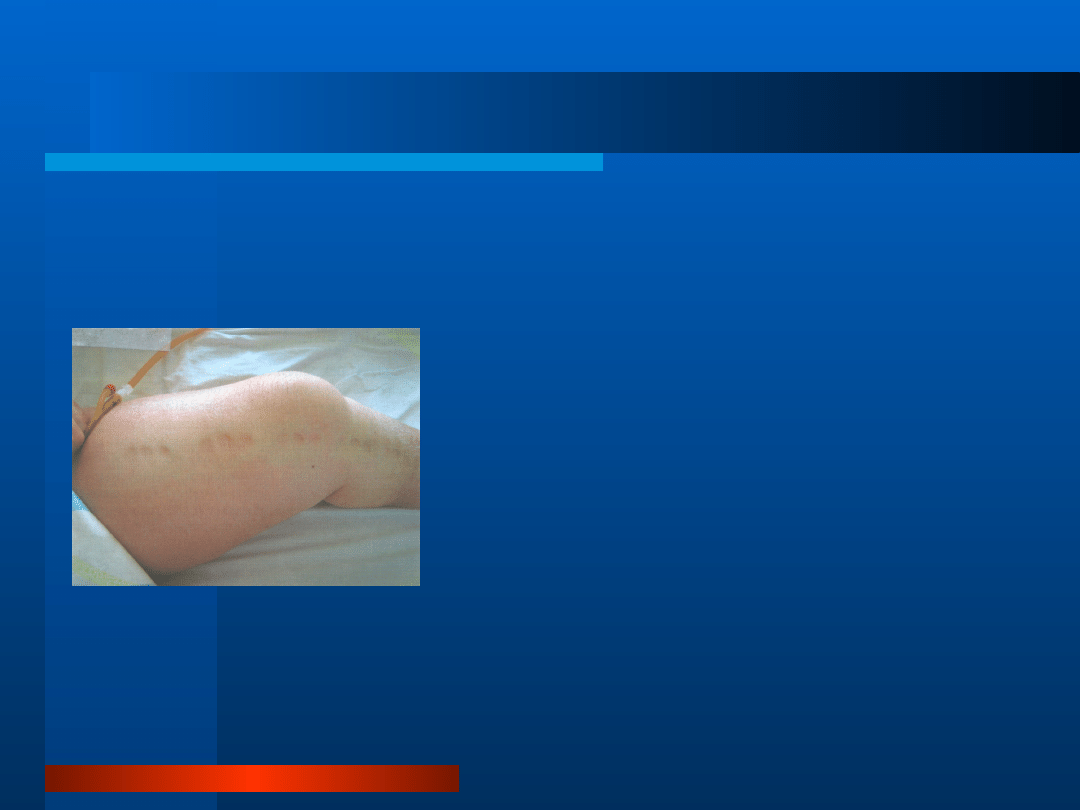
Poszerzenie żył szyjnych
jest objawem
wzrostu ciśnienia w prawym
przedsionku i żyle głównej górnej
.
wypełnienie poziomu kątów żuchwy u osoby
w pozycji siedzącej oznacza zwykle ciśnienie żylne
-25 cm H2O.
poszerzenie żył szyjnych tylko po lewej stronie często
jest objawem ucisku żyły ramienno- głowowej lewej
przez poszerzony łuk aorty lub jego tętniak.
przyczyny: zawansowana niewydolność serca,
tamponada serca, zaciskające zapalenie osierdzia,
zespół żyły głównej górnej, nadciśnienie płucne i
zator tętnicy płucnej
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
7
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
37
ciastowaty, obejmuje
najniżej położone części
ciała
- symetrycznie na
podudziach u chorych
chodzących
- okolica kości krzyżowej u
leżących)
obrzęk pochodzenia
sercowego
Szczeklik A. Choroby wewnętrzne tom 1.
Medycyna Praktyczna, Kraków 2005,
wyd. 1

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
8
Uderzenie koniuszkowe oraz tętnienie
lewej komory (LK)
pulsowanie małego obszaru najniżej i najbardziej
bocznie, wyczuwalne przy badaniu palpacyjnym
serca.
fizjologicznie w V lub VI przestrzeni międzyżebrowej w
linii środkowo-obojczykowej lewej
u większości dorosłych jest niewidoczne, ale
wyczuwalne (udaje się je przykryć opuszką 1 palca)
Powstaje w czasie skurczu LK – uderzenie części LK o
ścianę klatki piersiowej

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
3
9
Uderzenie koniuszkowe- przesunięcie
w lewo
nieprawidłowa budowa klatki piersiowej (np.
skolioza, klatka piersiowa lejkowata)
przerost i powiększenie LK (zwykle przesunięte też
ku dołowi)
powiększenie prawej komory
odma opłucnowa prawostronna lub niedodma
lewego płuca

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
0
Uderzenie koniuszkowe- przesunięcie
w prawo, w dół, do góry
przesunięte w prawo:
–
przesunięcie całego serca w prawo, np. w odmie
opłucnowej lewostronnej
–
u osób z dekstrokardią uderzenie koniuszkowe -
w prawej linii środkowo-obojczykowej
przesunięte w dół:
–
w dużej rozedmie płuc.
przesunięte w górę:
–
Przy uniesieniu przepony – np. ciąża,
wodobrzusze, bębnica jelit

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
1
Uderzenie koniuszkowe- cd.
unoszące uderzenie koniuszkowe:
–
w przeroście i powiększeniu lewej komory -
może się przemieścić na lewo i ku dołowi
–
niekiedy w zawale serca
–
w niedomykalności zastawki aortalnej.
hiperkinetyczne uderzenie koniuszkowe (wyższa
amplituda i prawidłowy czas trwania):
–
wysiłek fizyczny,
–
nadczynność tarczycy,
–
gorączka
–
inne st. krążenia hiperkinetycznego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
2
Uderzenie koniuszkowe- cd.
osłabione uderzenie koniuszkowe (często występuje w
warunkach prawidłowych)
wynika :
–
z utrudnienia przenoszenia uderzenia na powierzchnię
klatki piersiowej, np. u osób otyłych, z rozedmą płuc, z
płynem w worku osierdziowym lub w lewej jamie opłucnej
–
z utrudnienia ruchu serca w czasie skurczu, np. w
zaciskającym zapaleniu osierdzia.
rozlane uderzenie koniuszkowe:
–
przy tętniakowato poszerzonym koniuszku serca
(podwójne)- u chorych z tętniakiem LK lub jej rozstrzenią
–
kardiomiopatią przerostową z zawężaniem drogi odpływu;
–
z blokiem lewej odnogi pęczka Hisa.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
3
Uderzenie koniuszkowe- cd.
Tętnienie rozkurczowe
ujemne uderzenie koniuszkowe:
–
zapadanie się części klatki piersiowej na dużej przestrzeni w
czasie skurczu
–
wynika z zablokowania ruchu koniuszka serca np. zaciskające
zapalenie osierdzia
odwrócone uderzenie koniuszkowe:
–
odmiana ujemnego uderzenia koniuszkowego, w którym
współistnieje wyraźne pulsowanie rozkurczowe, wynikające z
nagłego zahamowania szybkiego biernego napełniania komór
(np. zaciskające zapalenie osierdzia)
tętnienie rozkurczowe:
–
powstaje we wczesnym okresie rozkurczu i jest najlepiej
wyczuwalne, w pozycji na lewym boku, w czasie pełnego
wydechu
–
Występuje np. w niedomykalności zastawki mitralnej wskutek
pulsowania lewego przedsionka

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
4
Tętnienie prawej komory (uderzenie
skurczowe prawej komory)
to wyczuwalne tętnienie okolicy przymostkowej lewej
najczęściej występuje w przeroście prawej komory
niewyczuwalne u zdrowych dorosłych, z wyjątkiem
bardzo szczupłych
najczęściej w chorobach prowadzących do przerostu
i przeciążenia prawej komory, np. w nadciśnieniu
płucnym

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
5
Tętnienie prawej komory - cd.
hiperkinetyczne tętnienie PK-
jako objaw wzrostu
objętości krwi przepływającej przez prawą komorę:
–
w niedomykalności zastawki trójdzielnej;
–
ubytku w przegrodzie międzyprzedsionkowej czy
międzykomorowej.
retrakcja skurczowa prawej komory:
–
po utworzeniu
zrostów osierdziowo– opłucnowych,
najczęściej u chorych z większą siłą skurczu lewej
komory (np. w zwężeniu zastawki aortalnej)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
6
Tętnienie w dołku podsercowym
Może być spowodowane
tętnieniem
prawej komory
(w przypadku jej przerostu
i przeciążenia)
tętnieniem
aorty brzusznej
(np. u osób z tętniakiem,
niedomykalnością zastawki aortalnej lub w stanach
krążenia hiperkinetycznego)
tętnieniem
wątroby-
u chorych z niedomykalnością
zastawki trójdzielnej krew w czasie skurczu cofa się
do prawego przedsionka oraz do żył głównych (nasila
się w czasie wdechu, wyczuwalne zarówno pod
prawym łukiem żebrowym, w dołku podsercowym)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
7
Tętnienie pnia płucnego, tętnienie
aorty wstępującej
Tętnienie pnia płucnego:
–
uwidacznia się w II przestrzeni międzyżebrowej w linii przymostkowej
lewej
–
Może wystąpić- w nadciśnieniu płucnym i przy wzmożonym
przepływie krwi przez łożysko płucne, np. przy przecieku
międzyprzedsionkowym, stanach krążenia hiperkinetycznego
–
często towarzyszy mu tętnienie prawej komory
Tetnienie aorty wstępującej:
–
wyczuwalne w okolicy stawów mostkowo-obojczykowych w I lub II
przestrzeni międzyżebrowej i we wcięciu nadmostkowym
–
Występuje w wadach serca z dużą amplitudą tętna, np. w
niedomykalności zastawki aortalnej oraz tętniakach aorty
wstępującej i łuku aorty.
–
prawostronny łuk aorty- może być przyczyna tętnienia w okolicy
prawego stawu mostkowo- obojczykowego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
8
Tętnienie innych tętnic
Tętnienie tętnic szyjnych
–
w wadach z dużą amplitudą tętna, np w
niedomykalności zastawki aortalnej
–
w stanach krążenia hiperkinetycznego
–
niekiedy w nadciśnieniu tętniczym.
Tętnienie tętnic międzyżebrowych
–
Tętnienie tętnic międzyżebrowych poszerzonych
wskutek krążenia obocznego można niekiedy
stwierdzić w koarktacji aorty.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
4
9
Drżenia klatki piersiowej (mruki)
Wyczuwalne palpacyjnie drgania wywołane głośnymi
szmerami o małej i średniej częstotliwości
Mruk skurczowy
–
nad podstawą serca - najlepiej w czasie wydechu, przy pochyleniu
tułowia do przodu; wywołany najczęściej zwężeniem ujścia aorty
–
mruk nad tętnicą płucną- mogą wywołać: zwężenie pnia
płucnego, tetralogia Fallota, ubytek w przegrodzie
międzyprzedsionkowej
–
nad koniuszkiem lub w IV przestrzeni międzyżebrowej - mruk
związany z niedomykalnością zastawki mitralnej, rzadziej
trójdzielnej
–
przy lewym brzegu mostka - mruk w ubytku części mięśniowej
przegrody międzykomorowej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
0
Drżenia klatki piersiowej (mruki)- cd.
Mruk rozkurczowy
–
Najczęściej stwierdzany nad koniuszkiem serca w
zwężeniu zastawki mitralnej.
–
W niedomykalności zastawki aortalnej występuje
rzadko - wyczuwalny przy lewym brzegu mostka
lub nad aortą.
Mruk skurczowo-rozkurczowy
–
Wiąże się z nieprawidłowym przeciekiem w czasie
skurczu i rozkurczu serca- najczęściej występuje
w przetrwałym przewodzie Botalla, zwykle w II
przestrzeni międzyżebrowej przy mostku
.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
1
Przesunięcie granic wypuku serca
może ujawnić poszerzenie prawego przedsionka,
obecność płynu w worku osierdziowym; dekstrokardii.
sylwetka aortalna - powiększenie stłumienia serca w
lewo
i w dół, przy zachowanej talii (spowodowana
powiększeniem lewej komory).
sylwetka mitralna serca z zatartą talią serca
występuje w wadach zastawki mitralnej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
2
Objawy osłuchowe- pierwszy ton serca
(I ton)
Mechanizm powstawania:
powstaje wskutek zamknięcia zastawki mitralnej
(M1) i trójdzielnej (T1) we wczesnej fazie skurczu
komór. Za głośność I tonu odpowiedzialna jest
głównie pierwsza składowa I tonu - M1
Prawidłowo I ton jest najlepiej słyszalny w okolicy
koniuszka serca i jego rozdwojenie jest
nieuchwytne dla ucha.
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
3
Zmiany głośności I tonu
Zmiany głośności I tonu serca - mechanizmy i najczęstsze przyczyny
Mechanizm
Głośny I ton
Cichy I ton
anatomia klatki
piersiowej
szczupła sylwetka
otyła sylwetka, klatka
piersiowa beczkowata,
rozedma,
płyn w worku
osierdziowym
szybkość narastania
ciśnienia
w komorze w czasie
skurczu
tachykardia wywołana np.
przez wysiłek, stres
emocjonalny, gorączkę,
nadczynność tarczycy,
niedokrwistość
niewydolność serca,
zawał serca
stopień rozwarcia
płatków zastawek AV na
początku skurczu komór
krótki odstęp PQ
(w fazie skurczu płatki
zastawek szeroko
otwarte), przedwczesne
pobudzenie komorowe
wydłużenie odstępu PQ
(np. blok AV P)
patologiczne zmiany
struktury
i ruchomości ptaków
zastawek AV
zwężenie zastawki
mitralnej
(kłapiący I ton), jeśli nie
ma dużych zwapnień na
zastawce
niedomykalność zastawki
mitralnej
Szczeklik A. Choroby wewnętrzne tom 1.
Medycyna Praktyczna, Kraków 2005, wyd. 1

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
4
Objawy osłuchowe- inne zmiany
w zakresie I tonu
Zmienna głośność I tonu-
najczęstsze przyczyny
–
- blok AV II° (Mobitz I, gdy głośność zmniejsza się
wraz
z wydłużeniem odstępu PQ)
–
migotanie przedsionków
–
rozkojarzenie przedsionkowo-komorowe
–
u osób zdrowych z dużą niemiarowością
oddechową
Rozdwojenie I tonu
(pierwsza składowa zwykle
głośniejsza)
–
występuje w zupełnym bloku prawej odnogi pęczka
Hisa.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
5
Objawy osłuchowe- II ton serca (II
ton)
Mechanizm powstawania:
powstaje wskutek zamknięcia zastawek
półksiężycowatych - aortalnej (składowa A2) i
płucnej (składowa P2)
najlepiej słyszalny nad podstawą serca, w miejscu
osłuchiwania zastawki aortalnej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
6
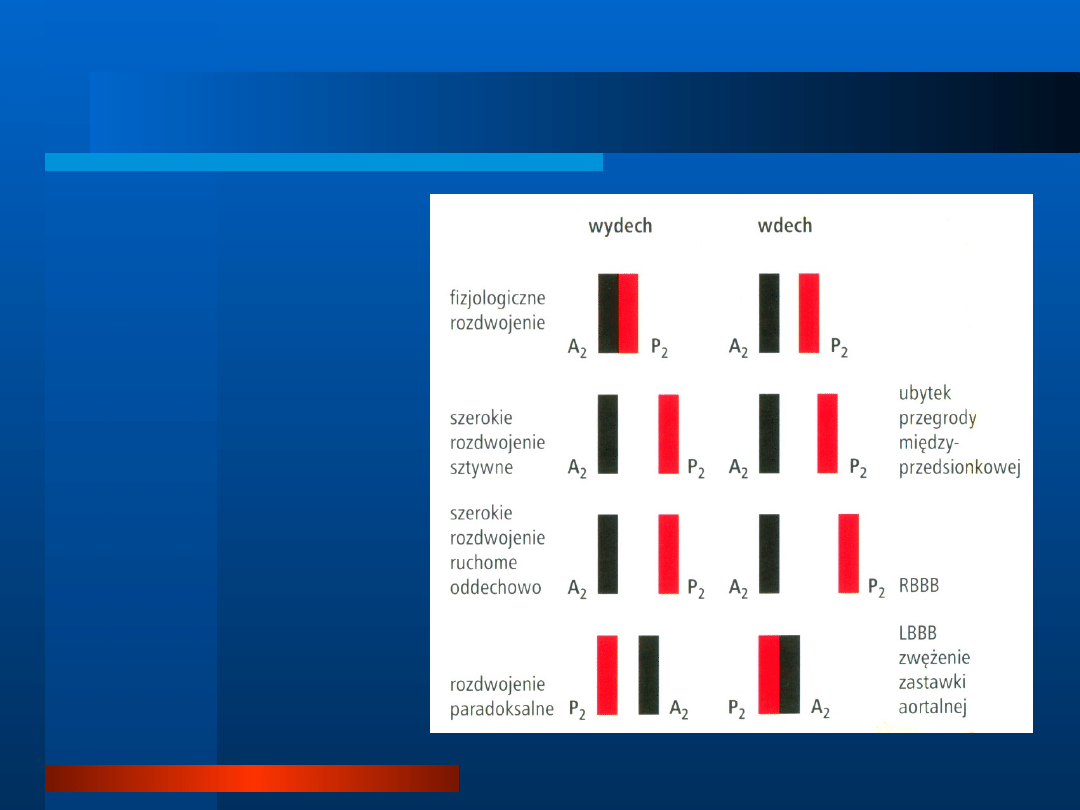
Objawy osłuchowe- nieprawidłowości
II tonu
rozdwojenie fizjologiczne
–
fizjologicznie- jeden dźwięk podczas wydechu, a przy
wdechu dochodzi do rozdwojenia składowych A2 i P2
wskutek wzrostu ujemnego ciśnienia w klatce piersiowej- i
w konsekwencji do zwiększonego napływu krwi i wzrostu
objętości wyrzutowej prawej komory- co opóźnia
zamknięcie zastawki płucnej.
szerokie rozdwojenie II tonu
–
sztywne oddechowo
- brak wpływu fazy oddechowej na
rozdwojenie II tonu, jest cechą charakterystyczną ubytku
przegrody międzyprzedsionkowej typu ostium secundum;
rzadko stwierdzane w zaawansowanej niewydolności serca
–
ruchome oddechowo
- pogłębia się w czasie wdechu, np.
zupełny blok prawej odnogi pęczka Hisa.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
7
Objawy osłuchowe- nieprawidłowości
II tonu
paradoksalne rozdwojenie II tonu
–
P
2
poprzedza A
2
; słyszalne podczas wydechu i niesłyszalne
podczas wdechu
–
spowodowane opóźnieniem zamknięcia zastawki
aortalnej (lub rzadko wcześniejszym zastawki płucnej).
–
przyczyny : blok lewej odnogi pęczka Hisa, zwężenie
zastawki aortalnej, zawężanie drogi odpływu lewej
komory, stymulacja prawej komory.
pojedynczy II ton
(niezależnie od fazy cyklu oddechowego)
–
w przypadku braku jednej ze składowych tonu
–
stwierdzany w podeszłym wieku, rozedmie płuc, w
zwężeniu zastawki aortalnej z jej zwapnieniem, w
zwężeniu zastawki płucnej.
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
8
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
58
Objawy osłuchowe- nieprawidłowości
II tonu
Rozdwojenie II tonu
serca
A
2
– składowa
aortalna P
2
–
składowa płucna
RBBB- blok prawej
odnogi pęczka Hisa
LBBB- blok lewej
odnogi pęczka Hisa
Szczeklik A. Choroby wewnętrzne
tom 1. Medycyna Praktyczna,
Kraków 2005, wyd. 1

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
5
9
Objawy osłuchowe- III ton serca
(wczesnorozkurczowy)
powstaje w fazie szybkiego napełniania komór w
rozkurczu wskutek wibracji komór; spowodowany
jest upośledzoną podatnością lub zwiększoną
objętością napływającej krwi do komór
ton o niskiej częstotliwości, najlepiej słyszalny za
pomocą lejka stetoskopu.
częściej pochodzi z lewej komory, najlepiej
słyszalny w czasie wydechu, na koniuszku serca.
gdy pochodzi z prawej komory, jest najlepiej
słyszalny w IV przestrzeni międzyżebrowej,
przymostkowo po stronie lewej, na wdechu.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
0
Objawy osłuchowe- III ton serca
(wczesnorozkurczowy)- cd.
Przypomina cwał konia, rytm cwałowy komorowy
(wczesnorozkurczowy),
składową cwału jest III ton.
III ton ulega wzmocnieniu w czasie wysiłku, po kaszlu i
po uniesieniu kończyn dolnych, a ściszeniu po
pionizacji.
przyczyny:
–
może występować u zdrowych dzieci i u młodzieży.
–
u dorosłych obecność III tonu świadczy o
niewydolności lewokomorowej (zwiększona objętość
końcoworozkurczowa w skurczowej niewydolności
serca).
–
może wyprzedzać inne objawy, np. obrzęk płuc.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
1
Objawy osłuchowe- IV ton serca
(przedsionkowy, przedskurczowy)
powstaje w późnej fazie rozkurczu w czasie skurczu
przedsionków; spowodowany jest głównie
upośledzoną podatnością komór
ton o niskiej częstotliwości; najlepiej słyszalny za
pomocą lejka stetoskopu; Jego obecność powoduje
rytm cwałowy przedskurczowy
(przedsionkowy).
IV ton trudniej wysłuchać niż III ton. Ulega ściszeniu
po pionizacji, w odróżnieniu od rozdwojenia I tonu,
który może ulec wzmocnieniu.
gdy III i IV ton występują jednocześnie-
cwał poczwórny;
gdy dodatkowo występuje przyśpieszenie czynności serca,
oba tony zlewają się w jeden rytm zwany
cwałem
zsumowanym.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
2
Objawy osłuchowe- IV ton serca
(przedsionkowy, przedskurczowy)- cd.
Przyczyny:
–
IV ton może wystąpić u zdrowych dzieci i u
młodzieży, szczególnie u młodych sportowców; u
dorosłych świadczy o chorobie serca, jak III ton.
–
najczęściej IV ton jest spotykany w ciężkim
nadciśnieniu tętniczym, zwężeniu zastawki
aortalnej, chorobie niedokrwiennej serca,
kardiomiopatii przerostowej (lewokomorowy IV
ton) oraz w przeroście prawej komory,
nadciśnieniu płucnym i zwężeniu zastawki.
IV ton nigdy nie występuje w migotaniu przedsionków.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
3
Objawy osłuchowe- kliki
krótkie dźwięki o dużej częstotliwości, mogące powstawać
w czasie skurczu komór
Kliki wczesnoskurczowe (tony wyrzutu)
–
Występują po I tonie serca, w czasie otwarcia zastawki
aortalnej i zastawki pnia płucnego, u podstawy serca.
–
Mogą być spowodowane wyrzutem krwi z komór poprzez
zwężone ujście (ich obecność odróżnia zwężenie
zastawkowe od podzastawkowego) lub poszerzenie aorty
czy tętnicy płucnej.
Kliki śródskurczowe i późnoskurczowe
–
Spowodowane wypadaniem płatka zastawki mitralnej,
słyszalne nad koniuszkiem serca w pozycji leżącej na
lewym boku, głośniejsze w czasie wysiłku.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
4
Objawy osłuchowe- inne tony
Stuk osierdziowy (klik przedsionkowy)
dźwięk o wysokiej częstotliwości, we wczesnej
fazie rozkurczu komór, krótko po II tonie; objaw
patognomoniczy zaciskającego zapalenia
osierdzia. Powstaje na skutek nagłego
zahamowania szybkiego napływu krwi do komór
przez nierozciągliwe osierdzie

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
5
Objawy osłuchowe- inne tony
Trzask otwarcia zastawki mitralnej
–
Głośny, krótki, wysokiej częstotliwości, we wczesnej fazie
rozkurczu, w wyniku nagłego napięcia nici lub zmienionych
chorobowo, płatków zastawki mitralnej w czasie jej
otwierania.
–
najlepiej słyszalny między koniuszkiem serca i lewym
brzegiem mostka, słyszalny nad całym sercem.
–
razem z kłapiącym I tonem jest charakterystyczny dla
zwężenia zastawki mitralnej; między II tonem a trzaskiem
otwarcia jest odwrotnie proporcjonalny do zaawansowania
wady – tym mniejsza, im większe jest zwężenie ujścia
zastawki.
–
Zanika przy dużym zwapnieniu zastawki; występuje
w migotaniu przedsionków; może wystąpić w czynnościowym
zwężeniu zastawki mitralnej, np. przewodzie Botalla.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
6
Objawy osłuchowe- szmery serca
wiążą się z przejściem przepływu krwi warstwowego
w turbulentny- mechanizmy powstawania:
zwiększony przepływ krwi przez niezmienione naczynie (np.
w ciąży)
przepływ krwi przez zwężone ujście (np. w zwężeniu zastawki
aortalnej) lub napływ do poszerzonego naczynia (np. w
tętniaku aorty)
cofanie się krwi wskutek niedomykalności zastawkowej (np.
w niedomykalności zastawki mitralnej)
przeciek przez nieprawidłowe połączenia (np. w ubytku w
przegrodzie międzykomorowej).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
7
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
67
Ocena głośności szmerów
Ocena głośności szmeru sercowego - skala Levine'a
1/6 najcichszy szmer możliwy do wysłuchania, niesłyszalny w ciągu
kilku pierwszych sekund
2/6 cichy szmer słyszalny od razu po przyłożeniu słuchawki
3/6 średnio głośny szmer, łatwy do wysłuchania, o głośności podobnej
do szmerów oddechowych
4/6 głośny szmer z drżeniem wyczuwanym palpacyjnie
5/6 tak jak 4/6, ale możliwy do wysłuchania stetoskopem lekko
przyłożonym
do klatki piersiowej
6/6 szmer słyszalny stetoskopem odsuniętym od klatki piersiowej
Zwykle w skali Levine'a; najgłośniejsze szmery- w zwężeniu
zastawki aortalnej lub zastawki tętnicy płucnej, przy przetrwałym
przewodzie Botalla oraz w niewielkim ubytku w części
mięśniowej przegrody międzykomorowej
Szczeklik A. Choroby wewnętrzne tom
1. Medycyna Praktyczna, Kraków
2005, wyd. 1
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
8
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
68
Charakterystyka szmerów w wadach
zastawkowych
Charakterystyka szmerów sercowych w najczęstszych wadach zastawkowych
Punctum
Maximum
Promieniowanie
Czynniki zwiększające
głośność szmeru
Czynniki
zmniejszające
głośność szmeru
Przyczyna
szmery skurczowe
w punkcie
osłuchiwania
zastawki
aortalnej
do tętnic
szyjnych
nagłe kucanie bierne
unoszenie nóg po
dodatkowym skurczu komór
lub gdy przedłużony odstęp
RR
azotan amylu
próba Valsalvy (II
faza) ćwiczenie
izometryczne (uścisk
ręki)
pozycja stojąca
zwężenie
zastawki
aortalnej
nad koniuszkiem
serca
do pachy
nagłe kucanie ćwiczenie
izometryczne (uścisk ręki)
fenylefryna
pozycja stojąca
azotan amylu
niedomykalnoś
ć zastawki
mitralnej
między IV a VI
międzyżebrzem
po lewej stronie
mostka
wzdłuż przepony
w prawo
ćwiczenie izometryczne
(uścisk ręki)
fenylefryna
nagłe kucanie
azotan amylu
ubytek
przegrody
międzykomoro
wej
między
koniuszkiem
serca a lewym
brzegiem mostka
szerokie do
podstawy serca,
pachy i w dół
mostka (nie do
tętnic szyjnych)
pozycja stojąca
próba Valsalvy (II faza)
po wysiłku fizycznym
po dodatkowym skurczu
komór azotan amylu
ćwiczenia
izometryczne
nagłe kucanie
fenylefryna
kardiomiopatia
przerostowa
z zawężaniem
drogi odpływu
lewej komory
Szczeklik A. Choroby wewnętrzne tom 1.
Medycyna Praktyczna, Kraków 2005, wyd. 1
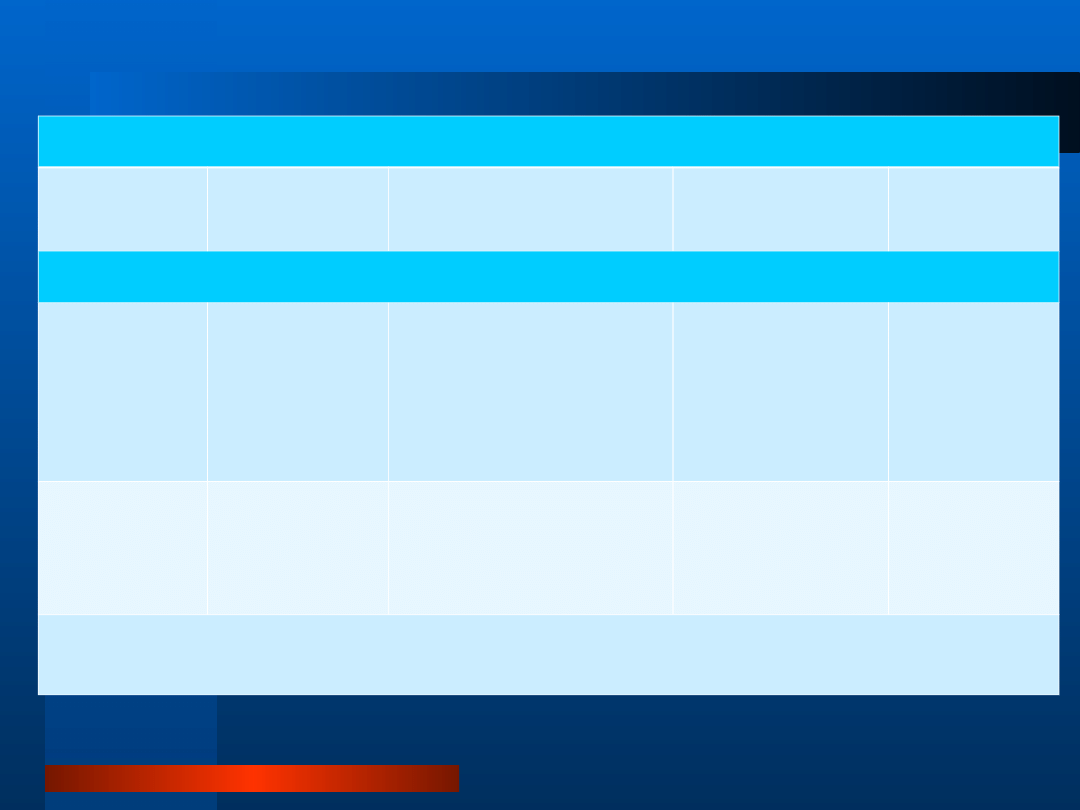
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
6
9
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
69
Charakterystyka szmerów w wadach
zastawkowych c.d.
Charakterystyka szmerów sercowych w najczęstszych wadach zastawkowych c.d.
Punctum
Maximum
Promieniowa
nie
Czynniki zwiększające
głośność szmeru
Czynniki
zmniejszające
głośność szmeru
Przyczyna
Szmery rozkurczowe
nad koniuszkiem
serca
nie występuje
pozycja lewoboczna po
wysiłku fizycznym
kaszel
ćwiczenie izometryczne
(uścisk ręki)
po dodatkowym skurczu
komór lub
gdy przedłużony odstęp RR
niekiedy w czasie
wdechu
próba Valsalvy (II
faza)
zwężenie
zastawki
mitralnej
w punkcie
osłuchiwania
zastawki
aortalnej
do punktu Erba
pozycja siedząca z
pochyleniem do przodu
nagle kucanie
ćwiczenie izometryczne
(uścisk ręki)
fenylefryna
azotan amylu
próba Valsalvy (II
faza)
niedomykalność
zastawki aortalnej
Próba Valsalvy polega na próbie wykonania wydechu przy zamkniętej głośni. Faza II to okres maksymalnie
nasilonego wydechu. Większość szmerów sercowych staje się wtedy cichsza, z wyjątkiem kardiomiopatii
przerostowej z zawężaniem drogi odpływu oraz wypadania płatka zastawki mitralnej.
Szczeklik A. Choroby wewnętrzne tom 1.
Medycyna Praktyczna, Kraków 2005, wyd.
1

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
0
Objawy osłuchowe- szmery skurczowe
Szmery wczesnoskurczowe (protosystoliczne)
–
Występują rzadko; rozpoczynają się wraz z I tonem serca i kończą w
środkowej fazie skurczu
–
najczęstszą przyczyną jest niedomykalność zastawki trójdzielnej (bez
nadciśnienia płucnego) czy niedomykalność zastawki mitralnej;
–
może być szmerem niewinnym u młodych ludzi
Szmery śródkurczowe (mezosystoliczne, skurczowe szmery
wyrzutu
–
rozpoczynają się
po I tonie (po zakończeniu fazy skurczu
izowolumetrycznego), a kończą z II tonem lub przed nim
–
głośność: crescendo-decrescendo
–
powstają, gdy krew przepływa przez zwężone ujścia tętnicze lub gdy
rzut serca jest zwiększony przy prawidłowej powierzchni ujścia
–
Rzadko w przypadku poszerzenia aorty wstępującej lub pnia
płucnego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
1
Objawy osłuchowe- przyczyny
szmerów sródskurczowych
zwężenie zastawki aorty lub zastawki tętnicy płucnej
stany krążenia hiperkinetycznego, np. w ciąży, w
czasie gorączki, w tyreotoksykozie, niedokrwistości
ubytek w przegrodzie międzyprzedsionkowej
tętniak aorty wstępującej
niewielki ubytek w przegrodzie międzykomorowej
w niektórych postaciach niedomykalności zastawki
mitralnej
jako wariant normy (tzw. szmer niewinny) nad
zastawką płucną (rzadziej aortalną) u młodych ludzi
o astenicznej budowie ciała.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
2
Objawy osłuchowe- szmery
skurczowe- cd.
–
szmer w zwężeniu zastawki aortalnej
-
najlepiej słyszalny w II przestrzeni międzyżebrowej po prawej
stronie mostka, promieniuje do tętnic szyjnych; może
promieniować do koniuszka serca (zjawisko Gallavardina).
Szmery późnoskurczowe (telesystoliczne)
–
zwykle mają dużą częstotliwość i są zlokalizowane nad
koniuszkiem serca; zwykle typu crescendo
–
rozpoczynają się w późnej fazie skurczu i kończą tuż przed II
tonem serca lub wraz z nim
–
spowodowane przez niedokrwienie lub zawał mięśnia
brodawkowatego zastawki mitralnej, dysfunkcję na skutek
poszerzenia lewej komory;
–
jeśli szmerowi towarzyszy klik, to najczęściej przyczyną tych
zjawisk jest niedomykalność zastawki mitralnej wskutek
wypadania płatka tej zastawki.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
3
Objawy osłuchowe- szmery
holosystoliczne
wywołuje je krew przepływająca między jamami o
dużej różnicy ciśnień
utrzymującej się przez cały okres skurczu
brak przerwy między I tonem a szmerem
przyczyny:
niedomykalność zastawki mitralnej
bądź trójdzielnej (wskutek cofania krwi z komory
do przedsionka), ubytek przegrody
międzykomorowej (wskutek przepływu krwi
między lewą a prawą komorą)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
4
Objawy osłuchowe- szmery
rozkurczowe
Nigdy nie występują fizjologicznie, zazwyczaj są związane z
wrodzonymi lub nabytymi wadami serca
Szmery wczesnorozkurczowe (protodiastoliczne)
–
rozpoczynają się wraz z II tonem serca lub tuż po nim
–
powstają na skutek cofania się krwi przez zastawkę aortalną lub
pnia płucnego, gdy ciśnienie w komorze spada poniżej ciśnienia
tętnicy płucnej.
–
Przyczyny:
•
niedomykalność zastawki aortalnej (wtedy szmer o wysokiej
częstotliwości, chuchający, o charakterze decrescendo;
najlepiej słyszalny w punkcie osłuchiwania zastawki aortalnej
oraz w punkcie Erba; nasila się w pozycji siedzącej z
pochyleniem do przodu oraz na wydechu)
•
niedomykalność zastawki tętnicy płucnej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
5
Objawy osłuchowe- szmery
rozkurczowe- cd.
Szmery śródrozkurczowe (mezodiastoliczne, „szmery
przepływu")
–
o małej częstotliwości, powstają w fazie szybkiego
napełniania komór, czyli zastawek przedsionkowo-
komorowych, na skutek dysproporcji między polem
powierzchni przepływającej przez nie krwi.
–
Przyczyny:
•
zwężenie zastawki mitralnej
- szmer o małej częstotliwości,
cichy, o turkoczącym brzmieniu (turkot rozkurczowy),
na
koniuszku serca, w pozycji na lewym boku lub po wysiłku i na
wydechu; towarzyszy mu „kłapiący" I ton oraz trzask otwarcia
zastawki mitralnej (nieobecne przy masywnych zwapnieniach
zastawki); wielkość zwężenia jest wprost proporcjonalna do
długości trwania szmeru.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
6
Objawy osłuchowe- szmery
rozkurczowe- cd.
Szmery śródrozkurczowe-
przyczyny- cd.
•
zwężenie zastawki trójdzielnej
- najlepiej słyszalne przy
lewym brzegu mostka w IV i V przestrzeni między-
żebrowej; w różnicowaniu ma znaczenie
objaw Rivera-
Carvalla,
polegający na zwiększeniu głośności tego
szmeru na szczycie wdechu (szmer zwężenia zastawki
mitralnej nie ulega zmianie lub nawet staje się cichszy)
•
przy zwiększonym przepływie przez zastawkę mitralną
lub trójdzielną-
w zaawansowanej niedomykalności, w
ubytku w przegrodzie międzykomorowej lub z drożnym
przewodem tętniczym

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
7
Objawy osłuchowe- szmery
rozkurczowe- cd.
Szmery śródrozkurczowe-
przyczyny- cd.
•
niedomykalność zastawki tętnicy płucnej
bez nadciśnienia
płucnego (szmer Grahama Steella)
– szmer cichy, o małej
lub średniej częstotliwości, powstający z opóźnieniem
(mała różnica ciśnień)
•
względne zwężenie zastawki mitralnej
(szmer Austina
Flinta) w długotrwałej niedomykalności zastawki aortalnej
•
śluzak
lewego lub prawego przedsionka.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
8
Objawy osłuchowe- szmery
rozkurczowe- cd.
Szmery przedskurczowe (presystoliczne)
–
rozpoczynają się po skurczu przedsionków, w
końcowym okresie napełniania komór, tuż przed I
tonem.
–
przyczyny:
zwężenie zastawki trójdzielnej (cichy szmer
crescendo-decrescendo, najlepiej słyszalny na
wdechu); zwężenie zastawki mitralnej (szmer
crescendo zanika w czasie migotania przedsionków).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
7
9
Objawy osłuchowe- szmery ciągłe
(maszynowe)
powstają wskutek przecieków wysoko- lub
niskociśnieniowych, spowodowanych nieprawidłowymi
połączeniami tętniczo-tętniczymi lub przetokami tętniczo-
żylnymi;
słyszalne przez cały cykl pracy serca, bez uchwytnej
przerwy między skurczem a rozkurczem;
maksimum głośności w pobliżu II tonu serca.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
0
Objawy osłuchowe- przyczyny
szmerów ciągłych
przetrwały przewód Botalla
okienko aortalno-płucne
pęknięcie tętniaka zatoki Valsalvy do prawej komory
przetoki tętnic płucnych
odejście tętnicy wieńcowej od tętnicy płucnej
malformacje tętniczo-żylne (najczęściej w płucach)
szmer ciągły - niewinny
szmer buczenia żylnego:
u dzieci i
młodych dorosłych (najczęściej u ciężarnych lub w stanach
krążenia hiperkinetycznego)- prawdopodobnie dochodzi do
ucisku żyły szyjnej wewnętrznej przez wyrostek poprzeczny
kręgu szczytowego, przy ruchach głową.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
1
Objawy osłuchowe- tarcie osierdziowe
powstaje w zapaleniu osierdzia, wskutek pocierania o
siebie jego blaszek pokrytych włóknikiem.
składa się z 3 faz: 1 dźwięk w czasie skurczu serca
i 2 dźwięki w czasie rozkurczu.
słyszalne na małym obszarze, przy lewym brzegu
mostka, na II - III przestrzeni międzyżebrowej.
ulega wzmocnieniu po mocnym przyłożeniu
stetoskopu do skóry, w pozycji kolanowo-łokciowej i
zatrzymanego wydechu.
przyczyna- zapalenie osierdzia.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
2
Tętno tętnicze
Tętno - falisty ruch tętnic powstający zależnie
od skurczów serca i elastyczności ścian naczynia
Badane jest palpacyjnie na tętnicach
obwodowych
Słabe tętno na tętnicach lub jego brak (przy
zachowanej czynności skurczowej serca)
sygnalizuje znaczne zwężenie naczynia.
Tętna na tętnicy piszczelowej lub grzbietowej
stopy nie można zbadać z powodu nietypowego
przebiegu tych tętnic u kilku procent osób

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
3
Szmery nad tętnicami
pojawiają się zwykle, gdy średnica światła
zmniejszy się o 50%.
Gdy zwężenie się zwiększa, szmer staje się
głośniejszy, ale zanika w przypadku bardzo
dużego zwężenia lub zamknięcia naczynia.
Szmery stają się głośniejsze wówczas, gdy
zwiększa się pojemność minutowa (np. w
niedokrwistości) lub przy wzroście miejscowego
przepływu (np. podczas wysiłku).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
4
Klasyczna kwalifikacja
nieprawidłowego tętna- według
1)
częstotliwości:
a. tętno szybkie (pulsus frequens)
b. tętno wolne (pulsus rarus)
2) miarowości:
a. tętno miarowe (pulsus regularis)
b. tętno niemiarowe (pulsus irregularis)
3) amplitudy:
a. duże (pulsus magnus vel altus), występujące m.in. w
nadciśnieniu tętniczym
b. małe (pulsus parvus), typowe dla niewydolności
skurczowej serca
4) czasu trwania fali skurczowej tętna
a. chybkie (pulsus celer)
b. leniwe (pulsus tardus).

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
5
Nieprawidłowe tętno tętnicze
Tętno małe i leniwe -
zwężenie zastawki aortalnej (najlepiej
oceniać je na tętnicach szyjnych).
Tętno chybkie i duże -
niedomykalność zastawki aortalnej,
przetrwały przewód Botalla, krążenie hiperkinetyczne (najlepiej
oceniać je na tętnicach promieniowych).
Tętno hipokinetyczne -
(związane ze zmniejszoną objętością
wyrzutową lewej komory lub z upośledzeniem odpływu z lewej
komory bądź ze wzrostem oporu naczyniowego obwodowego)
ma małą amplitudę, występuje np. w niewydolności serca.
Tętno hiperkinetyczne
(związane zwykle ze zwiększonym rzutem
serca przy zmniejszonym oporze naczyń obwodowych) - w
niedomykalności zastawki aortalnej, przetrwałym przewodzie
Botalla, stanach krążenia hyperkinetycznego, kardiomiopatii
przerostowej z zawężaniem drogi odpływu, niedomykalności
zastawki mitralnej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
6
Nieprawidłowe tętno tętnicze
Tętno dwubitne
(pulsus bisferiens), z 2 falami dodatnimi
w czasie skurczu - w kardiomiopatii przerostowej z
zawężaniem drogi odpływu, złożonej niedomykalności i
zwężeniu zastawki aortalnej.
Tętno dykrotyczne
(pulsus dicroticus), - jedna fala
przypada na okres skurczu, a druga na początek
rozkurczu; występuje w tamponadzie serca, w ciężkiej
niewydolności serca i we wstrząsie hipowolemicznym.
Tętno nitkowate
(pulsus filiformis) jest szybkie, słabo
wypełnione; występuje we wstrząsie, tamponadzie serca.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
7
Nieprawidłowe tętno tętnicze
Tętno dziwaczne
(pulsus paradoxus), tętno przy nadmiernym
(>10 mm Hg) spadku skurczowego ciśnienia tętniczego i
amplitudy ciśnienia w czasie wdechu. W czasie wdechu
wypełnienie tętna znacznie się zmniejsza lub tętno zanika.
Klinicznie istotne tętno dziwaczne stwierdza się w czasie
spokojnego oddychania.
–
występuje w
większości przypadków
tamponady serca
(nieobecne
przy współistnieniu ubytku w przegrodzie międzyprzedsionkowej i
niedomykalności zastawki aortalnej, np. w rozwarstwieniu aorty
wstępującej powikłanym tamponadą serca)
–
zaciskającym zapaleniu osierdzia
(u 30% chorych, głównie ze
współistniejącym wysiękiem w worku osierdziowym)
–
masywnej zatorowości płucnej
–
wstrząsie
–
w astmie i ciężkiej POChP
, gdy dochodzi do dużych wahań ciśnienia
wewnątrz klatki piersiowej.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
8
Tętno i ciśnienie żylne
Tętno żylne na żyłach szyjnych powinno się
oceniać
u pacjenta w pozycji pod kątem 45°.
Wyczuwa się je dotykiem jedynie w dużej
niedomykalności zastawki trójdzielnej.
Zwykle lepiej wyczuwalne w pozycji leżącej i w
czasie wydechu.
Wiarygodna ocena ciśnienia żylnego możliwa
jest poprzez pomiar w żyle głównej górnej lub w
prawym przedsionku.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
8
9
Tętno i ciśnienie żylne- cd.
w czasie wdechu ciśnienie żylne prawidłowo się
obniża.
w czasie wdechu ciśnienie żylne wzrasta
(dodatni
objaw Kussmaula)
w przypadku chorób
:
–
zaciskające zapalenie osierdzia
–
niewydolność serca
–
zwężenie zastawki trójdzielnej.
Objaw Kussmaula jest w tamponadzie serca nieobecny,
ponieważ zachowany jest wzrost napełniania prawej
komory w czasie wdechu przy przemieszczeniu przegrody
międzykomorowej na lewo.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
0
Tętno i ciśnienie żylne- cd.
Prawidłowo ucisk nadbrzusza przez 30- 60 sek
powoduje niewielki wzrost ciśnienia żylnego w czasie
spokojnego oddychania
refluks wątrobowo- szyjny
jest zwiększony (objaw
dodatni, gdy wzrost ciśnienia jest większy i trwa
dłużej)
–
w niewydolności prawej komory
–
niedomykalności zastawki trójdzielnej
–
zaciskającym zapaleniu osierdzia

Klinika Kardiologii, I Katedra Kardiologii i Kardiochir
urgii Uniwersytet Medyczny w Łodzi
91
Badania laboratoryjne
Poniżej podane badania są typowo wykorzystywane w
diagnostyce kardiologicznej; dla oceny stanu
klinicznego chorego czy prowadzenia leczenia możemy
potrzebować także innych badań (jak morfologia krwi,
poziom elektrolitów, mocznika, kreatyniny, glukozy, itp.)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
2
Cholesterol
Chemicznie: alkohol steroidowy
Źródła:
–
Głównie (2/3) syntetyzowany w wątrobie
–
Pozostała część (1/3) przyswajana z pokarmu
Funkcja:
–
Składnik budulcowy błon komórkowych
–
Prekursor hormonów sterydowych
–
Prekursor kwasów żółciowych

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
3
Cholesterol
Cholesterol jest transportowany we krwi w połączeniu z
białkami
(apolipoproteinami)
tworząc lipoproteiny
Zależnie od budowy
(głównie zawartości kwasów tłuszczowych,
estrów cholesterolu i fosfolipidów)
lipoprotein wyróżnia się
następujące ich frakcje:
–
LDL (low-density lipoprotein) – lipoproteiny o małej gęstości
–
HDL (high-density lipoprotein) – lipoproteiny o dużej gęstości
–
VLDL (very low-density lipoprotein) – lipoproteiny o bardzo małej
gęstości
cholesterol jest transportowany w:
–
70% w postaci LDL
–
25% w postaci HDL
–
5% w postaci VLDL

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
4
Cholesterol
Poziom cholesterolu określa się oznaczając w osoczu
–
Całkowity poziom cholesterolu (TC – total cholesterol)
•
Metodą Liebermanna i Burcharta w modyfikacji Abbela
–
Cholesterol HDL (HDL-C)
•
Metodą bezpośrednią
–
Cholesterol LDL (LDL-C)
•
Metodą bezpośrednią (czasochłonna i wymagajaca dużej ilości
osocza)
•
Wyliczając z wzoru Friedewalda
LDL-C= TC – HDL-C – TG/5 [mg/dl] lub LDL-C = TC – HDL-C – TG/2,2 [mmol/l];
Uwaga ! Wyliczenie nie jest miarodajne jeżeli TG>400mg/dl (>4,6mmol/l);
Wyliczenie jest obarczone skumulowanymi błędami oznaczeń: TC, HDL-C i
TG;

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
5
Przyczyny obniżonego
poziomu TC i LDL-C:
1.
Nadczynność tarczycy
2.
Hepatopatie,
szczególnie
zaawansowana marskość wątroby
3.
Posocznica
4.
Kacheksja
Przyczyny obniżonego
poziomu HDL-C
1.
Dyslipidemia aterogenna
2.
Defekty genetyczne
Rodzinna hipoalfalipoproteinemia
(niedobór Apolipoproteiny AI)
Choroba Tangierska (niedobór
wewnątrzkomórkowego białka
transportującego cholesterol ABC1)
Rodzinny niedobór LCAT –
acylotransferaza
lecytyna:cholesterol
Choroba rybich oczu (częściowy
niedobór LCAT)
Cholesterol

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
6
Triglicerydy
Chemicznie: estry glicerolu i kwasów tłuszczowych
Źródła
–
Głównie endogennie syntetyzowane w enterocytach
i hepatocytach
Funkcja:
–
Główny substrat energetyczny organizmu
–
Budulec tkanki tłuszczowej
–
Donor wolnych kwasów tłuszczowych

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
7
Triglicerydy (TG)
Poziom TG określa się oznaczając w surowicy lub osoczu:
–
pośrednio – oznaczając fotometrycznie stężenie wolnego
glicerolu, wynik podaje się po przeliczeniu na TG
TG zwyczajowo oznacza się jednocześnie ze stężeniem
poszczególnych frakcji cholesterolu uzyskując pełen obraz
gospodarki lipidowej (lipidogram)
Lipidogram oznacza się na czczo (po 12-14h od ostatniego
posiłku)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
8
Przyczyny obniżonego ich
poziomu
1.
Nadczynność tarczycy
2.
Niedożywienie
3.
Wyniszczenie
Przyczyny podwyższonego ich
poziomu
1.
Dyslipidemia aterogenna
2.
Cukrzyca t.1 i t.2
3.
Zapalenie trzustki
4.
Niedoczynność tarczycy
5.
Niewydolność nerek
6.
Zespół nerczycowy
7.
Zespół chylomikronemii
Triglicerydy

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
9
9
Cholesterol i triglicerydy
Prawidłowe stężenia cholesterolu i triglicerydów są
zdefiniowane odmiennie przez różne organizacje
medyczne.
W Polsce obowiązują normy ustalone przez
Europejskie Towarzystwo Kardiologiczne
(wg ESC -
European Society of Cardiology)
–
TC<190mg/dl (5mmol/l)
–
LDL-C<115mg/dl (3mmol/l)
–
TG<150mg/dl (1,7mmol/dl);
–
HDL-C >40mg/dl(1,0mmol/l) u mężczyzn
>46,g/dl (1,2mmol/l) u kobiet;

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
0
Stan zwiększonego stężenia lipidów i lipoprotein we
krwi nazywa się dyslipidemią
Postacie dyslipidemii:
1.
Hipercholesterolemia
Podwyższone stężenie LDL-C we krwi;
2.
Dyslipidemia aterogenna
Podwyższone stężenie TG współistniejące z obniżonym
stężeniem HDL-C
3.
Zespół chylomikronemii
Zaburzenia lipidowe

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
1
Troponiny sercowe
Białka enzymatyczne będące wraz z tropomiozyną
(tzw. kompleks troponino-tropomiozynowy)
składnikiem cienkich filamentów mięśni
szkieletowych i kardiomiocytów.
Kompleks troponinowo-tropomiozynowy wchodzi w
interakcje strukturalne z aktyną uczestnicząc w
pracy mechanicznej myofibrylli.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
2
Troponiny sercowe
Do grupy troponin (Tn) zaliczane są
troponina I (TnI)
troponina T (TnT)
troponina C (TnC)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
3
Troponiny sercowe
Troponiny sercowe (cardiac troponin, cTn) to izoformy
troponiny T (cTnT) i troponiny I (cTnI) o
charakterystycznej sekwencji aminokwasowej
odmiennej od troponin miocytów mięśni
szkieletowych
Troponina C ma podobną budowę w komórkach
mięśni szkieletowych i w myocardium.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
4
Troponiny sercowe
W warunkach prawidłowych poziom cTn we krwi jest
nieoznaczalny. Ze względu na technologiczną
specyfikę metod oznaczania cTn, wartości
prawidłowe określono jako wyższe od 99-go
dolnego percentyla dla populacji zdrowej, czyli:
cTnT <0,03 μg/l
cTnI <0,012-0,4 μg/l
(zależnie od sposobu oznaczania)
cTn oznacza się w osoczu, surowicy lub krwi pełnej
metodami immunologicznymi

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
5
Troponiny sercowe
Podwyższony poziom cTn wskazywać może
patologie związaną z uszkadzaniem komórek
mięśnia sercowego- dlatego podstawowym
zastosowaniem klinicznym oznaczania tych
enzymów jest diagnostyka różnicowa oraz
stratyfikacja ryzyka
ostrych stanów niedokrwienia
mięśnia sercowego
(ostrych zespołów wieńcowych)
cTn stosowane są również w ocenie skuteczności
udrożnienia tętnicy dozawałowej
–
w przypadku skutecznej reperfuzji, poziom cTn wzrasta istotnie w
porównaniu z wartością sprzed wdrożenia leczenia reperfuzyjnego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
6
Troponiny sercowe
Kinetyka cTn w przebiegu zawału mięśnia sercowego
czas od zamknięcia tętnicy dozawałowej do
–
wzrostu stężenia powyżej normy
cTnI i cTnT – 1- 3 godzin
–
osiągnięcia maksymalnego stężenia
cTnI – 24 godziny
cTnT – 12- 48 godzin
–
powrotu do wartości wyjściowych
cTnI – 5- 10 dni
cTnT – 5-1 4 dni

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
7
Troponiny sercowe
Inne stany kliniczne, w których
obserwuje się podwyższone stężenia cTn
to:
1.
Zatorowość płucna
2.
Zapalenie mięśnia sercowego
3.
Niewydolność nerek
! Uwaga! Wyniki mogą być zafałszowane przez obecność
przeciwciał heterofilnych i czynnika reumatoidalnego.

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
8
Kinaza kreatynowa (Creatin Kinase,
CK)
– białko, enzym katalizujący fosforylację kreatyny,
znajdujący się w komórkach mięśni szkieletowych,
kardiomiocytach oraz w mózgu
– występuje w trzech izoformach zbudowanych z
dwóch podjednostek: podjednostki mięśniowej (M) i
mózgowej (B)
– izoformy: CK-MM, CK-MB, CK-BB

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
0
9
Kinaza kreatynowa: CK- MB
Izoforma CK-MB
występuje w istotnie większym stężeniu w
kardiomiocytach (stanowi 15-20% całkowitej
zawartości CK);
niż w komórkach mięśni szkieletowych (stanowi
tylko
3% całkowitej zawartości CK);
dlatego uważana jest za względnie
swoistą dla mięśnia sercowego

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
0
Kinaza kreatynowa: CK- MB
Izoforma CK-MB
oznaczona bezpośrednio jako stężenie we krwi
tzw. CK-MB mass
uważane jest za najbardziej swoiste ze
wszystkich
oznaczeń kinazy kreatynowej

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
1
Kinaza kreatynowa- oznaczanie
Oznaczanie (w osoczu lub surowicy):
CK – metodą fotometryczną, wykorzystując katalityczne
działanie enzymu [wartość wyrażona w jednostkach,
j.m.]
CK-MB – pośrednio, metodą immunoinhibicji blokuje się
podjednostki M, następnie mierzona jest aktywność
tylko jednostek B i przeliczana na całościowy udział CK-
MB [j.m.]
możliwe jest również oznaczenie ilościowe (nie
aktywnościowe) białka CK-MB, czyli CK-MB mass [µg/l]

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
2
Kinaza kreatynowa- normy
Wartości prawidłowe:
CK
kobiety – 24-170 j.m./l
mężczyźni – 24-195 j.m./l
CK-MB
< 12j.m./l
CK-MB mass
mężczyźni <5µg/l
kobiety <4µg/l

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
3
Kinaza kreatynowa- wzrost stężenia
Zwiększoną aktywność CK obserwuje się w:
1.
chorobach mięśni szkieletowych:
uraz, zapalenie mięśni
dystrofie mięśniowe
miotonie
uszkodzenia spowodowane miotosycznym działaniem leków
(statyn, fibratów, neuroleptyków, narkotyków) i trucizn
(alkohole, CO)
2.
chorobach mięśnia sercowego:
zawał serca
zapalenie mięśnia sercowego
3.
zatorowości płucnej
4.
stanach dużego wysiłku mięśniowego: wytężony wysiłek
fizyczny, drgawki

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
4
Kinaza kreatynowa w zawale serca
Kryteria rozpoznania zawału serca w oparciu o CK i CK-MB:
1. Wzrost aktywności całkowitej CK z udziałem CK-MB>6%;
lub
2. Wzrost aktywności całkowitej CK, a CK-MB>12j.m.;
lub
3. Typowe zmiany aktywności CK i CK-MB oceniane w seryjnych
pomiarach.
Uwaga- w dobie bardziej swoistych markerów zawału mięśnia
sercowego (cTnT i CKMB mass) powyższe kryteria mają
drugorzędowe znaczenie w diagnostyce OZW

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
5
Kinaza kreatynowa- zastosowanie
kliniczne
Kliniczna użyteczność oznaczeń CK i CK-MB:
1. Diagnostyka zawału mięśnia sercowego
2. Ocena skuteczności leczenia reperfuzyjnego
3. Diagnostyka i monitorowanie chorób mięśni
szkieletowych

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
6
Kinaza kreatynowa- wzrost stężenia
Pozamięśniowe stany związane ze wzrostem aktywności
CK:
1.
uwalnianie cyklazy adenylowej do krwi:
hemoliliza
hepatopatie
2.
Wystepowanie wielkocząsteczkowych kompleksów CK-MM i IgG
(tzw. makro-CK)
choroby autoimmunologiczne
hepatopatie
nowotwory (<10%)
3.
Obecność CK-BB
hepatopatie, pancreatopatie
choroby OUN
nowotwory

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
7
Kinaza kreatynowa- wzrost stężenia –
cd.
Podwyższony poziom CK-MB mass notuje się w:
1.
świeżym zawale mięśnia sercowego
2.
częstoskurczach komorowych
3.
zapaleniu mięśnia sercowego
4.
w wyniku działania leków kardiotoksycznych
5.
urazach serca
6.
zatorowości płucnej
7.
przewlekłej niewydolności nerek
8.
niedoczynności tarczycy

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
8
CK- MB w ostrych zespołach
wieńcowych
Kliniczna użyteczność oznaczania CK-MB mass
1. Diagnostyka zawału mięśnia sercowego
wartość decyzyjna dla rozpoznania zawału mięśnia
sercowego >5-10 µg/l (zależna od metody oznaczania)
2. Ocena skuteczności leczenia reperfuzyjnego
(wzrost >4x po 90min oznacza skuteczną reperfuzję)
3. Ocena ryzyka w ostrych zespołach wieńcowych

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
1
9
Mioglobina
Białko, cytoplazmatyczna hemoproteina, występująca w
miocytach mięśni szkieletowych i kardiomiocytach
Uczestniczy w wewnątrzkomórkowej regulacji zasobami tlenu
Uwalniana do krwi w przypadku uszkodzenia miocytów
Ze względu a niska masę cząsteczkową (ok.18kD) łatwo
przedostaje się z krwi do moczu

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
0
Mioglobina
Wartości prawidłowe:
We krwi <70-110µg/l (zależnie od stosowanej metody);
W moczu – wydalanie <17µg/g kreatyniny;
Uwaga- Mb pojawia się we krwi bardzo wcześnie (po 1- 4 godzin
od uszkodzenia miocytów)

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
1
Kliniczna użyteczność oznaczania Mb
1. Diagnostyka zawału mięśnia sercowego;
•
podwyższone poziomy Mb wymagają potwierdzenia
markerami o wyższej swoistości (TnT, CKMB mass)
•
negatywny wynik oznaczenia Mb pozwala z dużym
prawdopodobieństwem (90-100%) wykluczyć zawał
serca
2. Ocena skuteczności leczenia reperfuzyjnego;
(wzrost >4x po 90min oznacza skuteczną reperfuzję)
Mioglobina w ostrych zespołach
wieńcowych
Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
2
Kinetyka markerów martwicy
myocardium
Marker
Czas od chwili zamknięcia tętnicy dozawałowej
do:
początku
wzrostu
stężenia
maksymalneg
o stężenia
Powrotu do
wartości
wyjściowych
Mb
1-4 godz.
6-7 godz.
24 godz.
CK-MB
3-12 godz.
24 godz.
48-72 godz.
TnI
3-12 godz.
24 godz.
5-10 dni
TnT
3-12 godz.
12-48 godz.
5-10 dni

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
3
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
123
Czas częściowej tromboplastyny po
aktywacji (APTT)
Miara aktywności osoczowych czynników krzepnięcia
XII, XI, IX i VII (wewnątrzpochodna droga aktywacji)
Zależy także od czynników biorących udział w
powstawaniu trombiny (protrombina, czynnik X i V) i
konwersji fibrynogenu do fibryny
Oznaczany najczęściej metodą koagulometryczną (N:26-
40s)
Przedłużenie APTT w przypadku:
1.
niedobór czynników krzepnięcia (VIII, IX, X, XI oraz
protrombiny)
2.
a-, hipo-, dysfibrynogenemia
3.
choroba

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
4
Czas częściowej tromboplastyny po
aktywacji (APTT)
Przedłużenie APTT w przypadku:
1.
niedoboru czynników krzepnięcia (VIII,IX,X,XI oraz
protrombiny
2.
a-, hipo-, dysfibrynogenemii
3.
choroby von Wiilebranda
4.
obecności antykoagulantu toczniowego
5.
leczenia heparyną niefrakcjonowaną
6.
DIC
7.
niedoboru kininogenu wielkocząsteczkowego,
prekalikreniny oraz czynnika XII
8.
niedoboru czynnnika V
9.
leczenie antagonistami witaminy K, niedobór witaminy K
lub uszkodzenie wątroby
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
124

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
5
Czas częściowej tromboplastyny po
aktywacji (APTT)
Skrócenie APTT: (bez znaczenia klinicznego)
–
stany nadkrzepliwości
Podstawowe zastosowanie:
–
monitorowanie leczenia heparyną
niefrakcjonowaną (wydłużenie 1,5 - 2,5-
krotne w porównaniu do wartości
referencyjnych)
–
diagnostyka wrodzonych i nabytych skaz
krwotocznych
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
125

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
6
Czas protrombinowy (PT)
Miara aktywności zależnych od witaminy K osoczowych
czynników II, VII, IX, X (kompleks protrombiny)
Służy do oceny zewnątrzpochodnych czynników
krzepnięcia
Najczęściej oznaczany metodą koagulometryczną
(wg Quicka)
Wynik można wyrażać:
1.
w sekundach (12 - 16sek)
2.
jako odsetek wartości prawidłowych (70 - 130%)
3.
jako międzynarodowy współczynnik
znormalizowany (INR: 0,85 - 1,15)
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
126

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
7
Czas protrombinowy (PT)
Wydłużenie PT (↑ INR):
1.
leczenie antagonistami witaminy K
2.
niedobór witaminy K
3.
ciężkie uszkodzenie wątroby
4.
DIC
5.
a-, hipo-, dysfobrynogenemia
6.
niedobór czynnika V lub inhibitor czynnika V
7.
zatrucie pochodnymi kumaryny
Skrócenie PT(↓ INR) bez znaczenia klinicznego:
1.
stany nadkrzepliwości
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
127

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
8
Czas protrombinowy (PT)
Podstawowe zastosowanie:
1.
monitorowanie leczenia przeciwkrzepliwego
(docelowe wartości INR: 2,0-3,5)
2.
diagnostyka chorób wątroby
3.
diagnostyka skaz krwotocznych
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
128

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
2
9
Dimer D
Produkt degradacji usieciowanej fibryny przez plazminę.
Oznaczany w pełnej krwi włośniczkowej, żylnej lub
tętniczej oraz w osoczu metodami immunologicznymi
We krwi występuje w stężeniu od kilku do kilkuset ug/l-
zakres referencyjny zależy od metody oznaczania.
Wartość decyzja (poniżej której zakrzepica jest mało
prawdopodobna) wynosi 500ug/l
Podstawowe znaczenie:
1.
wykluczenie ŻChZZ (zalecane oznaczenie u osób z
małym lub pośrednim ryzykiem zatorowości płucnej)
2.
rozpoznawanie DIC
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
129

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
0
Dimer D
Niewielki wzrost stężenia obserwuje się także w:
1.
ostrych zespołach wieńcowych
2.
reakcji zapalnej
3.
niektórych nowotworach złośliwych
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
130

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
1
Peptydy natriuretyczne
Neurohormony uczestniczące w regulacji gospodarki
wodno-sodowej i utrzymaniu homeostazy układu
sercowo-naczyniowego
Powodują wzrost filtracji kłębuszkowej i zmniejszenie
resorpcji zwrotnej sodu oraz hamują wydzielanie reniny i
aldosteronu
Hamują aktywność układu współczulnego
Bezpośrednio działają rozszerzająco na naczynia
Przedsionkowy peptyd natriuretyczny (ANP) jest
uwalniany z ziarnistości mięśni przedsionków w
odpowiedzi na ich zwiększone napięcie. T ½ - ok. 2 minut
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
131

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
2
Peptydy natriuretyczne
Mózgowy peptyd natriuretyczny (BNP) jest uwalniany
przez kardiomiocyty (głównie LK). T ½ : około 20 minut
W praktyce oznaczane są zwykle BNP i NT- proBNP
Oznaczane w osoczu metodami immunologicznymi
(N: 0,5-30pg/ml dla BNP lub 68-112pg/ml dla NT- proBNP)
Wartości odcięcia dla rozpoznawania niewydolności serca
wg ESC:
1.
BNP 100pg/ml
2.
NT-prpBNP
a)
< 55 lat: 64pg/ml dla mężczyzn i 155 pg/ml dla kobiet
b)
55-65 lat: 184pg/ml dla mężczyzn i 222 pg/ml dla kobiet
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
132

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
3
Peptydy natriuretyczne
Zwiększone stężenie BNP/ NT- proBNP:
1.
niewydolność serca
2.
zawał serca
3.
nadciśnienie tętnicze
4.
nadciśnienie płucne
5.
zator płucny
6.
zespół Cuhinga
7.
nadczynność tarczycy
8.
hiperaldosteronizm pierwotny
9.
marskość wątroby z wodobrzuszem
10.
niewydolność nerek
11.
krwotok podpajęczynówkowy
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
133

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
4
Peptydy natriuretyczne
Zastosowanie:
1.
rozpoznanie niewydolności serca
2.
ocena rokowania i monitorowania leczenia
niewydolności serca
3.
ocena ryzyka w ostrych zespołach
wieńcowych
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
134

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
5
Białko C-reaktywne (CRP)
Białko ostrej fazy wytwarzane w wątrobie oraz w
ścianie tętnic (zwłaszcza w błonie wewnętrznej
miażdżycowo zmienionej).
Oznaczane w surowicy lub osoczu metodami
immunochemicznymi.
Próg detekcji 5- 10 mg/l dla konwencjonalnych
metod oznaczania lub ok. 0,01mg/l dla metod o
dużej czułości (hs-CRP)
Za punkt odcięcia przyjmuje się zwykle 1mg/l
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
135

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
6
Białko C-reaktywne (CRP)
Przyczyny
znacznego
zwiększenia stężenia CRP:
1.
zakażenia bakteryjne, wirusowe, grzybice lub
zakażenia pasożytnicze
2.
choroby układowe tkanki łącznej
3.
zapalenia jelit
4.
ostre zapalenie trzustki
5.
zawał serca
6.
okres pooperacyjny
7.
nowotwory złośliwe
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
136

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
7
Białko C-reaktywne (CRP)
Niewielkie
zwiększenie stężenia CRP wiąże się
z:
1.
wiekiem
2.
nikotynizmem
3.
BMI
4.
dyslipidemią aterogenną
5.
cukrzycą typu 2
6.
nadciśnieniem tętniczym
7.
stosowaniem HZT
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
137

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
8
Białko C-reaktywne (CRP)
Podstawowe zastosowanie:
1.
diagnostyka i monitorowanie zapaleń i zakażeń
a)
CRP > 500mg/l w zakażeniach bakteriami Gram-
ujemnymi, po rozległych urazach lub operacjach
b)
CRP ok. 100mg/dl w zakażeniach bakteriami Gram-
dodatnimi lub pasożytami
c)
CRP do 50mg/dl w zakażeniach wirusowych
2.
stratyfikacja ryzyka incydentów sercowo-naczyniowych
a)
hs-CRP < 1mg/dl odpowiada małemu ryzyku
b)
hs-CRP 1-3 mg/dl odpowiada pośredniemu ryzyku
c)
hs-CRP > 3mg/dl odpowiada dużemu ryzyku.
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
138

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
3
9
Homocysteina
Aminokwas powstający w procesie demetylacji metioniny
Działa aterogennie (powoduje dysfunkcję śródbłonka,
nasilenie stresu oksydacyjnego, nieenzymatyczną
modyfikację białek i aktywację procesów prozakrzepowych)
Oznaczana w osoczu pobranym na czczo metodą
chromatografii cieczowej lub metodami immunologicznymi
( N: 5- 15 µmol/l)
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
139

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
4
0
Homocysteina
hiperhomocysteinemia w przypadku:
–
niewydolności nerek
–
niedoczynność tarczycy
–
leczenia antagonistami folianów (metotreksat,
karbamnazepina)
hipohomocysteinemia w przypadku
–
diety bogatej w kwas foliowy i witaminy B
–
suplementacji powyższych witamin
Obecnie nie zaleca się rutynowego oznaczania w ramach oceny
ryzyka sercowo-naczyniowego
Klinika Kardiologii, I Katedra Kardiologii i
Kardiochirurgii Uniwersytet Medyczny w Łodzi
140

Klinika Kardiologii, I Katedra Kardiologii i Kardiochi
rurgii Uniwersytet Medyczny w Łodzi
1
4
1
Dziękujemy za
uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- Slide 116
- Slide 117
- Slide 118
- Slide 119
- Slide 120
- Slide 121
- Slide 122
- Slide 123
- Slide 124
- Slide 125
- Slide 126
- Slide 127
- Slide 128
- Slide 129
- Slide 130
- Slide 131
- Slide 132
- Slide 133
- Slide 134
- Slide 135
- Slide 136
- Slide 137
- Slide 138
- Slide 139
- Slide 140
- Slide 141
Wyszukiwarka
Podobne podstrony:
05 Badanie diagnostyczneid 5649 ppt
badania diagnost
Badanie diagnostyczne
diagnoza2, obserwacja,badania, diagnozy
Badanie i diagnozowanie pacjent Nieznany
Objawy chorobowe, INTERNA, badanie i Diagnostyka
Wilgotny zapchany nos, INTERNA, badanie i Diagnostyka
Badanie diagnostyczne łożysk tocznych, Transport UTP, semestr 5, PET, Migawa (Vendettacosik), Eksplo
o leczenie lub badania diagnostyczne poza granicami kraju oraz pokrycie kosztów transportu
DIAGNOZA DZIECKA SZEŚCIOLETNIEGO, obserwacja,badania, diagnozy
Badanie plynu mozgowo rdzeniowego, INTERNA, badanie i Diagnostyka
Badania diagnostyczne w gastroenterologii
Watroba, drogi zolciowe i trzustka badania diagnostyczne kolory
Badania diagnostyczne podstawowe pojęcia
Badanie diagnozujące kl
test odtwarzania struktur rytmicznych, obserwacja,badania, diagnozy
skala repty, Badanie i diagnostyka
więcej podobnych podstron