Zasady prawidłowej
antybiotykoterapii.
Dr hab. n. med. Ewa Majda-
Stanisławska,
Klinika Chorób Zakaźnych i Hepatologii
Uniwersytetu Medycznego w Łodzi

Podział antybiotyków ze
względu na sposób
działania
Bakteriobójcze (β-laktamy,
aminoglikozydy, chinolony,
kotrimoksazol, glikopeptydy)
Bakteriostatyczne (makrolidy,
linkozamidy, tetracykliny,
chloramfenikol, trimetoprim)

Miary aktywności
antybiotyku
Najmniejsze stężenie bakteriobójcze –
MBC (minimal bactericidial activity) –
najmniejsza ilość antybiotyku potrzebna
do zabicia komórki bakteryjnej
Najmniejsze stężenie hamujące – MIC
(minimal inhibitory concentration) –
najmniejsza ilość antybiotyku hamująca
wzrost kolonii bakteryjnych
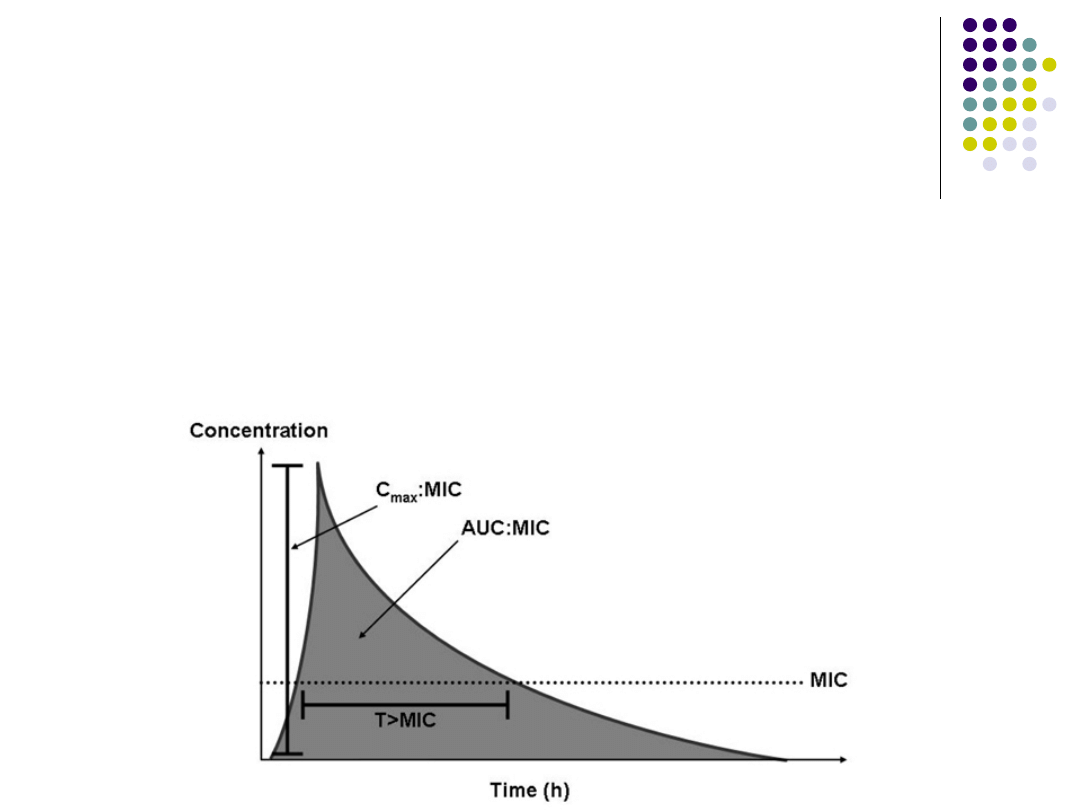
Skuteczność
terapeutyczna
antybiotyku
Czas, w którym stężenie leku we krwi
przekracza wartość MIC dla drobnoustroju
powodującego zakażenie
Czas powyżej MIC powinien przekraczać 40%

Zasady podstawowe
Czy antybiotyk jest niezbędny?
Jaki jest najbardziej odpowiedni?
Droga podania? Dawka? Czas
leczenia?
Monitorowanie skuteczności leczenia

Farmakokinetyka
antybiotyków
Obejmuje
zdolność do absorbcji
dostępność biologiczną
stężenie w surowicy
krwi
dystrybucję w ustroju
metabolizm
kumulację
sposób wydalania

Okres biologicznego
półtrwania
Czas, w którym połowa podanej dawki leku
ulega eliminacji (wydaleniu lub rozkładowi)
Zwykle ulega wydłużeniu w niewydolności
nerek, rzadziej w niewydolności wątroby

Penetracja do tkanek i
narządów
CUN (chloramfenikol, metronidazol,
amikacyna, penicylina G, cefalosporyny
III generacji)
Kości (linkomycyna, klindamycyna)
Miąższ płuc (Imipenem, Meropenem)

Stosowanie antybiotyków w
ciąży
Grupa A – nie wpływają na powstawanie wad
rozwojowych, nie wpływają toksycznie na płód
(cefaleksyna, erytromycyna, penicylina G, kloksacylina,
ampicylina, amoksycylina)
Grupa B
B1 badania na zwierzętach nie wykazały, by zwiększał
częstość wad rozwojowych płodu (roksytromycyna,
cefalosporyny, piperacylina, aztreonam, nitrofurantoina)
B2 brak badań na zwierzętach, ale dostępne dane nie
wykazują, by zwiększał częstość wad rozwojowych płodu
(amfoterycyna B, pyrazynamid, acyklowir)
B3 badania na zwierzętach wykazały, że lek zwiększa
częstość wad rozwojowych płodu (ketokonazol,
flukonazol, azytromycyna, ciprofloksacyna, trimetoprim)

Stosowanie antybiotyków w
ciąży
Grupa C – lek poprzez działanie
farmakokinetyczne powoduje szkodliwe dla płodu
skutki, za wyjątkiem wad rozwojowych
(rifampicyna, klarytromycyna, sulfonamidy, chloramfenikol)
Grupa D – lek powoduje lub podejrzewa się, że
powoduje wady rozwojowe płodu ludzkiego
(aminoglikozydy, chlorochina, doksycyklina, metronidazol)

Diagnostyka
bakteriologiczn
a
Hodowla bakterii na
podłożach stałych i
płynnych

Diagnostyka
bakteriologiczna
Antybiogram

Terapia
empiryczna
Dobór antybiotyku bez informacji
pochodzących z badań mikrobiologicznych
ZASADY POSTĘPOWANIA
Znajomość aktywności przeciwbakteryjnej leku
Jego właściwości farmakokinetyczne i
farmakodynamiczne
Aktualna sytuacja epidemiologiczna

Leczenie skojarzone
Stosowane w terapii empirycznej
ciężkich zakażeń, najczęściej
mieszanych, u chorych z
upośledzeniem odporności
Cele terapii skojarzonej:
Spotęgowane efektu bójczego
Poszerzenie spektrum działania
Zmniejszenie ryzyka selekcji szczepów
opornych

Gram
-ujemne bakterie
potencjalnie oporne na
antybiotyki
Pseudomonas aeruginosa
Acinetobacter spp.
Klebsiella pneumoniae
Burkholderia cepacia

Najczęstsze powody
przepisywania dzieciom
antybiotyków
Zapalenie ucha środkowego
Zapalenie zatok
Zapalenie oskrzeli (kaszel)
Zapalenie gardła
Niespecyficzne zakażenie górnych
dróg oddechowych
Biegunka

Dlaczego się mylimy?
Mylnie sądzimy, że jesteśmy w stanie wyleczyć
wszystkie infekcje (tzn. gorączkę) stosując
antybiotyki
Tymczasem:
Wielokrotnie gorączka nie jest spowodowana
zakażeniem
Większość zakażeń jest spowodowana przez wirusy
Antybiotyki są często przepisywane jako
„profilaktyka wtórnych nadkażeń bakteryjnych”
Nie ma na to dowodów, za wyjątkiem sytuacji, w
których zalecana jest profilaktyka

Najczęstsze błędy
Zastosowanie najsilniejszego
antybiotyku, o najszerszym spektrum
działania, najnowszej generacji
Brak kontroli czasu trwania leczenia
Zmiana antybiotyku u pacjenta, który
nadal ma gorączkę
Przyczyny niepowodzenia: niewłaściwe
rozpoznanie, niewłaściwa droga podania,
dawka.

Dzieci leczone
antybiotykami
Wykazują zwiększone ryzyko
nosicielstwa szczepów opornych na
antybiotyki, szczególnie H.influenzae
oraz S.pneumoniae

Zapalenie ucha
środkowego
Pierwszy epizod, bez schorzeń
dodatkowych u dzieci powyżej 8 roku
życia – obserwacja 24 godziny
Następnie antybiotyk wąskowidmowy:
amoksycyllina lub amoksycyllina +
kwas klawulanowy
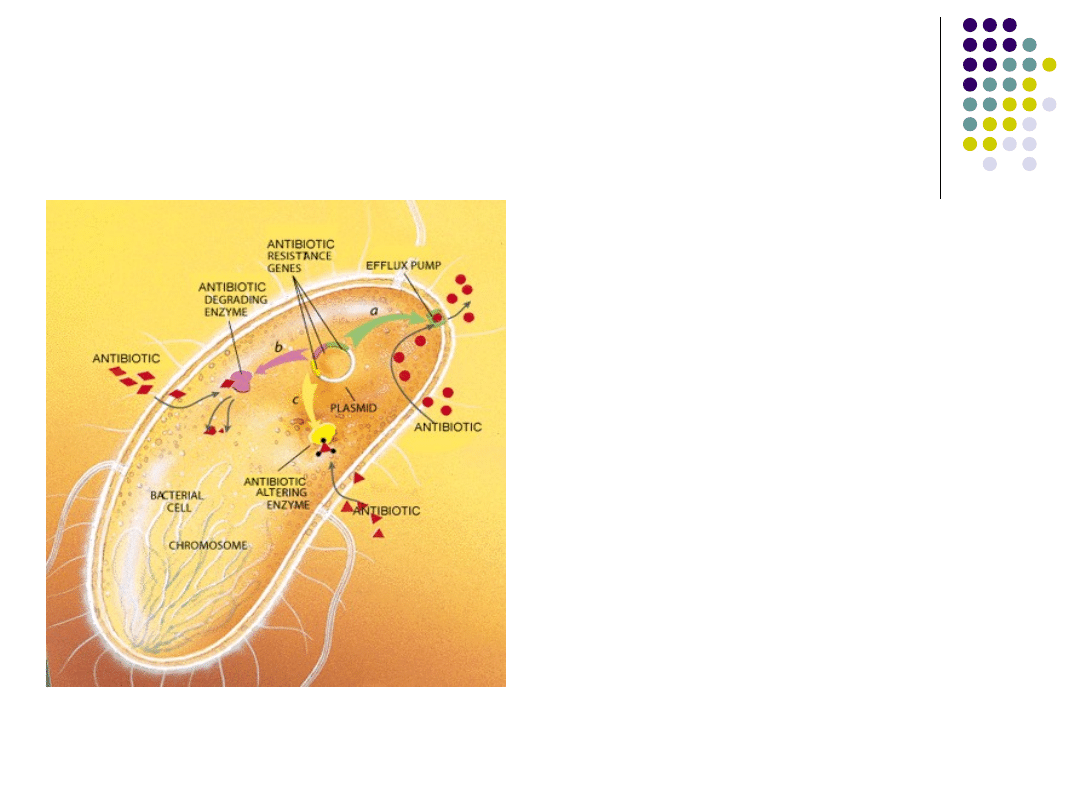
Oporność bakterii na
antybiotyki
Oporność na antybiotyki jest
wynikiem ekspozycji bakterii na
antybiotyk. Może mieć tło
genetyczne.
Mechanizmy oporności:
- Zmniejszenie wniknięcia
antybiotyku do komórki bakteryjnej
- Utrudnienie uwalniania
antybiotyku z komórki bakteryjnej
- Inaktywacja antybiotyku
- Zmiana punktu uchwytu
Nadużywanie
antybiotyków
Niepowodzenia
terapii
Oporność na
antybiotyki

Wybór antybiotyku
zależny od:
Źródła zakażenia
Wieku i stanu odporności pacjenta
Czy infekcja jest bakteryjna czy
wirusowa?
Czy pochodzi ze środowiska czy jest
to zakażenie szpitalne?

Oleńka, 18 miesięcy
Gorączka do 38
o
C, kaszel, katar od
dwóch dni
Zaczerwienione spojówki
Biegunka
Kaszel
Podobne zachorowania u starszego
rodzeństwa
Zaczerwienione gardło, pęcherzyki
surowicze na tylnej ścianie
Leczenie?????

Rozpoznanie: wirusowa
infekcja górnych dróg
oddechowych
Postępowanie: leczenie objawowe –
przewciwgorączkowe, izolacja
Antybiotyk: nie jest potrzebny
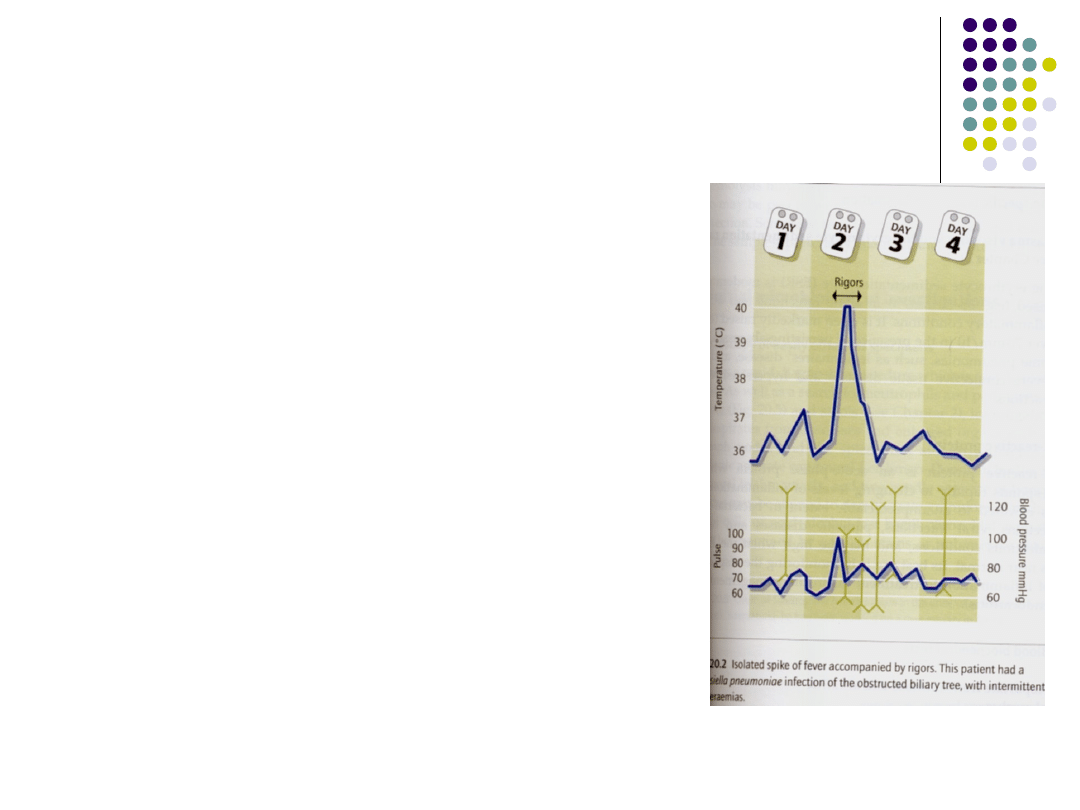
Kubuś, 4 lata
Gorączka o charakterze
hektycznym od 2 dni
Bez kataru, wysypki,
zapalenia spojówek
Powłoki skórne
woskowoblade
Brak apetytu, apatia,
pokłada się
Wygląda na chorego nawet
wtedy, gdy spada gorączka
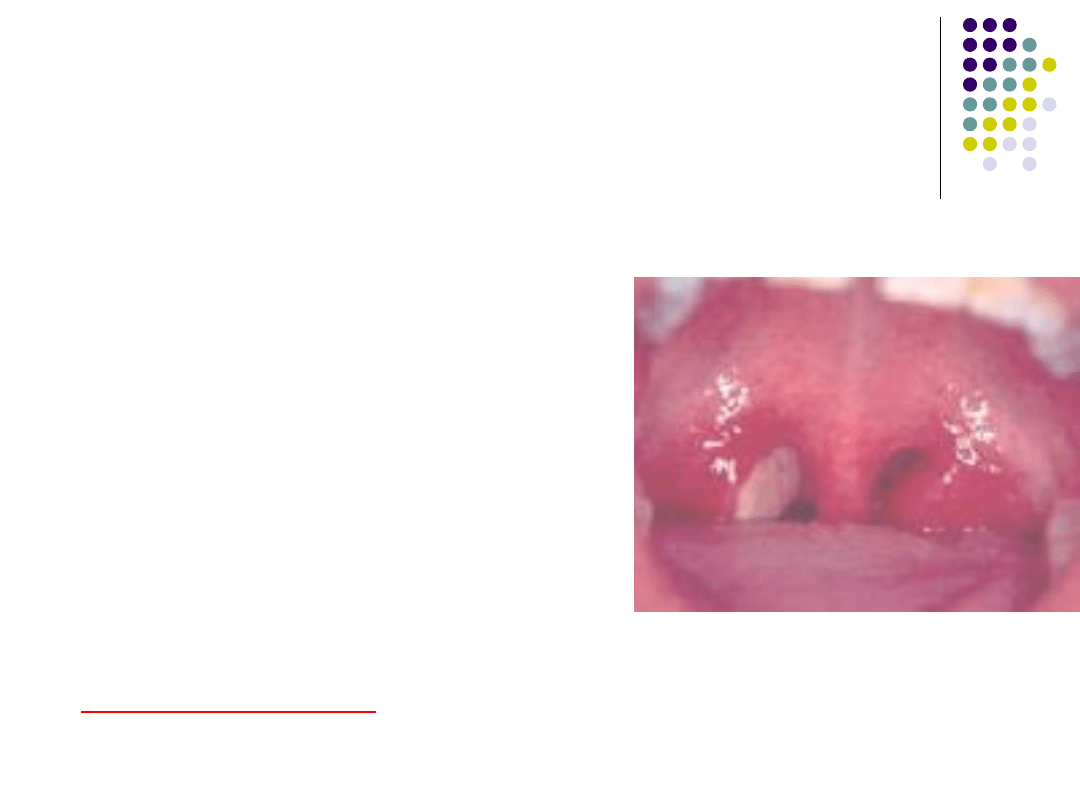
Kubuś w badaniu
przedmiotowym
•
Stan zapalny obu
migdałków, na prawym
widoczna ropna wydzielina
•
Obustronnie powiększone
oraz bolesne podżuchwowe
węzły chłonne
•
Nos, uszy – bez zmian
•
Pozostałe narządy i układy –
bez zmian
Leczenie????

Oleńka i Kubuś – jak
różnica??
Oleńka
Nagły początek, zapalenie
spojówek, katar, silny
kaszel, biegunka
Gardło zaczerwienione,
pęcherzyki wypełnione
treścią surowiczą,
Dobry stan ogólny przy
obniżeniu się gorączki
Przyczyna prawdopodobnie
wirusowa
Kubuś
Nagły początek, szybkie
pogorszenie stanu ogólnego,
hektyczna gorączka
Obłożone gardło, ropne
naloty na migdałkach,
powiększenie węzłów
chłonnych szyi
Objawy toksemii, zły stan
ogólny pomimo obniżenia
gorączki
Przyczyna prawdopodobnie
bakteryjna

Wirusy czy
bakterie??
Czynniki wskazujące na wirusowe zapalenie gardła:
Wodnista wydzielina z nosa
Brak ropnych nalotów na migdałkach
podniebiennych
Niepowiększone węzły chłonne podżuchwowe
Objawy ze strony różnych narzadów (np. biegunka)
Wysypki na skórze
Podobne zachorowania w otoczeniu
Zadowalający stan ogólny przy obniżeniu się
gorączki

Antybiotyki beta-
laktamowe
Naturalne penicyliny (penicylina G)
Penicyliny oporne na penicylinazę
(kloksacylina)
Aminopenicyliny (ampicylino -
podobne)
Penicyliny o poszerzonym spektrum
Karbapenemy
Monobaktamy
Inhibitory beta-laktamaz

Zakres działania przeciwbakteryjnego
Penicylina G
Gram-dodatnie ziarenkowce, Neisseria meningitidis, pałeczki beztlenowe
Penicilinazo-oporne penicyliny (kloksacylina)
Penicylino-oporne gronkowce złociste
Aminopenicyliny (ampicylino podobne)
Podawane doustnie, ziarniaki Gram+, H.influenzae, E.coli. Salmonella,
Shigella
Penicyliny o poszerzonym spektrum
(azlocylina,piperacylina)
Podawane pozajelitowo, jak powyżej + Klebsiella oraz Pseudomonas
Karbapenemy (imipenem, meropenem)
Szerokie spektrum aktywności
Monobaktamy (aztreonam)
Słabe dziełanie wobec ziarenkowców G+, bardzo silne wobec pałeczek
Gram-

Cefalosporyny
Pierwsza generacja (Cefaklor)
Doustne, aktywne wobec ziarenkowców G +
Druga generacja (Cefuroksym,
Cafamandol)
Doustne lub parenteralne aktywne wobec ziarniaków G +
,
E.coli
Trzecia generacja (Cefotaksym,
Ceftriakson)
Parenteralne, mniej aktywne wobec ziarenkowców G+, bardziej
wobec pałeczek G-
Czwarta generacja (Cefiksym)
Szerokowidmowe, nieskuteczne wobec S.aureus

Aminoglikozydy
Streptomycyna, Amikacyna, Netilmycyna
Wyłącznie w postaci parenteralnej
Bardzo aktywne względem pałeczek G-
Dobra penetracja do tkanek
Efekt poantybiotykowy
Krótkotrwałe leczenie (oto- i
nefrotoksyczność)

Tetracykliny
Działają poprzez zahamowanie transportu
cząstek RNA wewnątrz komórki bakteryjnej
Są aktywne wobec bakterii
zewnątrzkomórkowych i
wewnątrzkomórkowych (atypowych)
S.aureus, Streptococci, Enterobacteriacae,
beztlenowce
Mogą powodować nietolerancję ze strony
przewodu pokarnowego

Chloramfenikol – szerokie spektrum
doskonała penetracja do tkanek
Działania uboczne
Noworodki – zapaść naczyniowa (zespół szarego
dziecka)
Dorośli – supresja szpiku kostnego
Glikopeptydy (wankomycyna, teikoplanina)
Bardzo aktywne wobec ziarniaków G+, także
opornych szczepów MRSA i MRSE
Zdarzająsię oporne szczepy enterokoków
Metronidazol – aktywny wobec bakterii
bezwzględnie beztlenowych,
pierwotniaków, niektórych pasożytów

Makrolidy
Erytromycyna, klarytromycin,
azytromycyna, spiramycyna
Przeciwko bakteriom Gram dodatnim:
Bordetella, Neisseria, Haemophilus,
Mykoplazma, Riketsia

Leczenie
Leczyć chorobę czy tylko jej objawy
(przeciwgorączkowe, przeciwbólowe?
Czy jest konieczne podanie
antybiotyku?
Jeżeli tak – jaki antybiotyk wybrać
(szeroko czy wąskowidmowy)?
Antybiotyk pierwszego lub drugiego
wyboru w zależności od rozpoznania
Droga podania antybiotyku

Wybór antybiotyku
Jakie czynniki wziąć pod uwagę?
Spektrum działania
Nasilenie objawów klinicznych
Dystrybucja w tkankach i
narządach
Wiek pacjenta
Niepożądane działania uboczne
Przyjęcie pełnej dawki
Cena
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
Wyszukiwarka
Podobne podstrony:
zasady prawidłowej rachunkowości, Materiały rachunkowocść
ZASADY PRAWIDŁOWEJ KOMUNIKACJI, Język polski i szkoła podstawowa
Zasady prawidłowego odżywiania2
Piramida żywienia przedstawia zasady prawidłowego odżywiania
ZASADY PRAWIDLOWEGO ZYWIENIA – CZYLI JAKDBAC
zasady prawidłowej rachunkowości, uczelnia WZION, uczelnia 3 sem, rachunkowosc podstawy, to co sciag
S2W1 Zasady stosowania antybiotykow
Zasady prawidlowego zywienia, BIOMEDYKA Studia
Zasady prawidłowej komunikacji, BHP
Zasady prawidlowego zywienia osob w wieku starszym w
zasady prawidlowego zywienia dzieci i młodzieży
biologia, zasady prawidlowego zywienia, Zasady prawidłowego żywienia
zasady prawidłowej budowy ankiety, Marketing
więcej podobnych podstron