
STANY
STANY
NAGŁE
NAGŁE
W
W
PSYCHIATRII
PSYCHIATRII

Zdrowie psychiczne
• Stan dobrego samopoczucia
emocjonalnego, umożliwiający
sprawne funkcjonowanie w kręgu
społecznego otoczenia, uzyskiwanie
satysfakcjonujących osiągnięć i
rozwój osobowości
• to spostrzeganie świata jako :
• zrozumiałego
• sterowalnego
, czyli takiego na który
można mieć wpływ, z którym można
sobie poradzić
• mającego sens
- warto więc
podejmować wysiłki związane z
życiem

Stany wymagające pomocy
psychiatrycznej w trybie doraźnym
(
OSTRE PSYCHOZY
):
• to stany chorobowe o względnie nagłym
początku, charakteryzujące się poważnym
zaburzeniem związków człowieka z
rzeczywistością
• zachowanie chorego jest zaburzone,
niedostosowane społecznie, niezrozumiałe
dla otoczenia
• nie można przewidzieć skutków tego
zachowania
• człowiek w tym stanie może zagrażać
zdrowiu i życiu własnemu lub swego
otoczenia

Do
ostrych stanów
psychiatrycznych
zaliczamy :
schizofrenię ( ostry początek lub nawrót)
paranoję
choroby afektywne (mania lub depresja)
zespoły dysocjacyjne (nerwice)
ostre psychozy o podłożu organicznym
Konieczność pomocy doraźnej wynika z
towarzyszenia powyższym psychozom
stanów takich jak:
•
nasilony lęk
•
stany bezpośredniego zagrożenia dla
otoczenia
•
agresja, gwałtowne zachowania
•
tendencje samobójcze
•
samouszkodzenie

Specyfika psychiatrycznej
pomocy doraźnej:
1. możliwość spotkania się z agresją,
zachowaniami gwałtownymi;
2. możliwość przeoczenia zagrożenia
samobójstwem;
3. trudności w kontakcie z pacjentem,
niezrozumiałość jego wypowiedzi;
4. działanie wbrew woli pacjenta, czasem pod
presją osób trzecich;
5. trudność lub brak współpracy ze strony
rodziny, otoczenia pacjenta;
6. nieprzewidywalność zachowań pacjenta
7. konieczność podejmowania szybkiej decyzji,
przy braku dostatecznych danych
8. czasem konieczność użycia przymusu
bezpośredniego

• Czynności psychiczne
zabezpieczające
sprawność regulacji stosunków
jednostka-otoczenie można podzielić na
trzy grupy:
1.
Procesy poznawcze
- zabezpieczające
orientację w otoczeniu i sprawność
działania. Obejmują one:
• świadomość
• wrażenia i spostrzeżenia
• pamięć
• uwagę
• myślenie
• intelekt
2.
Procesy motywacyjne
- wyznaczające
kierunek i cel działania
3.
Procesy emocjonalne
- zabezpieczające
dynamikę działania
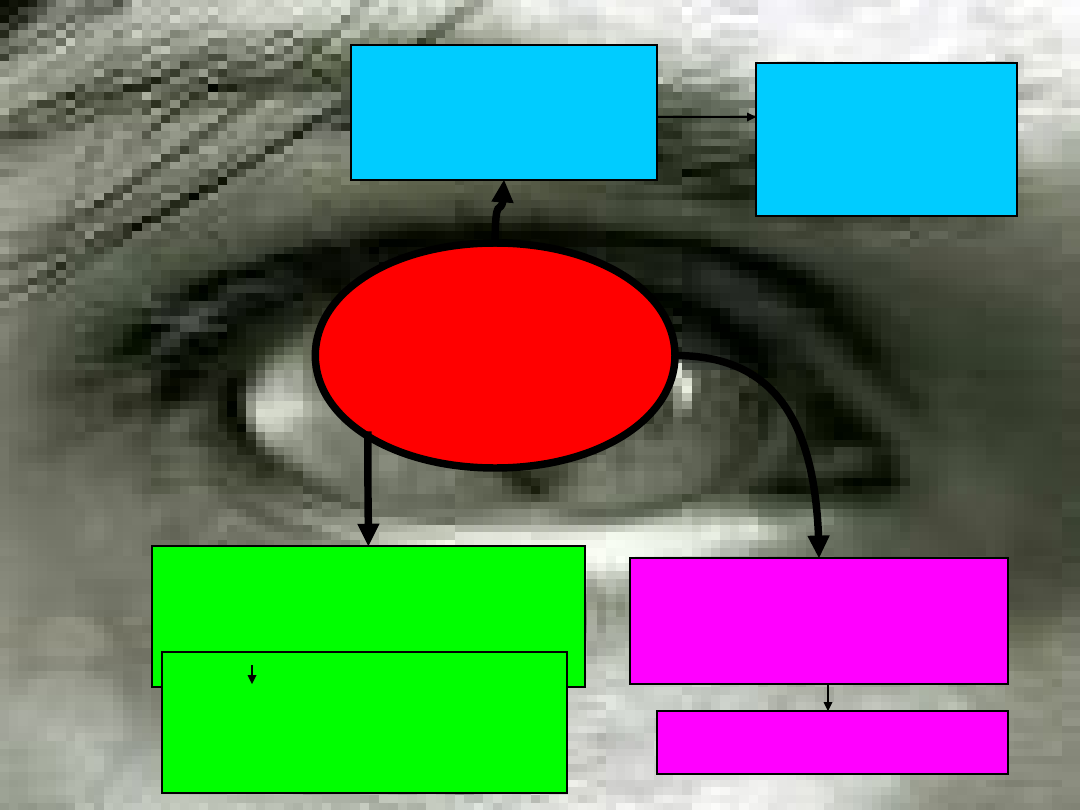
Objawy psycho-
patologiczne
Zab. czynności
emocjonalnych
i motywacyjnych
Zab. scalania
czynności
psychicznych
Zab. czynności
poznawczych
zab. myślenia
zab spostrzegania
zab. pamięci
zab. uwagi
Zab. dotyczące nastroju,
napędu, aktywności
Zab. świadomości,
orientacji,
sprawności
intelektualnej

ZABURZENIA
CZYNNOŚCI
POZNAWCZYCH
ZABURZENIA MYŚLENIA
zab. treści myślenia
zab. treści myślenia
• urojenia
–
fałszywe sądy, które chory wypowiada
z głębokim przekonaniem o ich prawdziwości i
których nie koryguje, mimo oczywistych dowodów
błędności
( np. urojenia prześladowcze)
• natręctwa
-myśli lub wyobrażenia uporczywie
narzucające się lub czynności ruchowe
wielokrotnie wykonywane, pomimo
przeświadczenia o ich niedorzeczności
(np. ciągłe
mycie rąk w obawie przed bakteriami)
• fobie
–
polegają na występowanie lęku w
określonych sytuacjach, unikaniu tych sytuacji
pomimo przeświadczenia iż lęk jest
nieuzasadniony (
np. claustrophobia – lęk przed
przebywaniem w pomieszczeniach zamkniętych)

ZABURZENIA MYŚLENIA
zab. toku myślenia
– spowolnienie / zahamowanie /
zatamowanie
–
w depresji, psychozach
schizofrenicznych
– przyspieszenie – „gonitwa myśli”
–
w stanach maniakalnych
– rozkojarzenie
–
brak logicznego związku
między poszczególnymi fragmentami
wypowiedzi lub między zdaniami

ZABURZENIA SPOSTRZEGANIA
• złudzenia
– zniekształcone
spostrzeżenia, których chory nie
koryguje, mimo dowodów błędności
(np. każdemu z nas niewyraźna sylwetka
może wydać się znajoma, przypominająca
określoną osobę; jeżeli jednak wiemy,że
osoba ta przebywa w innym mieście, bo
rozmawialiśmy z nią niedawno przez tel., to
informacja ta wystarczy do stwierdzenia że
ulegliśmy złudzeniu (jest to złudzenie
fizjologiczne).Natomiast chory, którego
poznanie rzeczywistości jest zaburzone,
pozostaje przy fałszywej interpretacji –”To na
pewno był on”
)

ZABURZENIA SPOSTRZEGANIA
• omamy
–
spostrzeganie przedmiotów,
które nie znajdują się w otoczeniu lub w
ogóle nie istnieją i umiejscowienie ich w
otaczającej rzeczywistości
– ze względu na rodzaj analizatora
rozróżniamy:
• Omamy wzrokowe
• Omamy słuchowe
• Omamy węchowe
• Omamy smakowe
• Omamy dotykowe
• Omamy czucia ustrojowego
– doznania
napływające, w odczuciu chorego, z jego narządów
wewnętrznych lub z różnych części ciała, np. uczucie
ściskania mózgu, przemieszczania serca

ZABURZENIA PAMIĘCI
• Nadczynność pamięci (hypermnesia)-
zdolność szybkiego zapamiętywania
obszernego materiału oraz odtwarzania
zapamiętanych treści w sposób szybki i
dokładny (w stanach maniakalnych)
• Niedoczynność pamięci (hypomnesia)-
trudności w przyswajaniu nowych informacji
oraz przypominanie dawnych ( występuje w
nerwicach i zespole psychoorganicznym)
• Niepamięć (amnesia), tj. luka
pamięciowa-
może obejmować krótki okres
(minuty, godziny) lub dłuższy (miesiące, lata)

ZABURZENIA PAMIĘCI
• ZAFAŁSZOWANIE PAMIĘCI (PARAMNESIA)
– KONFABULACJE
–
wypełnianie luk pamięciowych treścią
nieprawdziwą, przypadkową, przy czym towarzyszy temu
przeświadczenie, że dane sytuacje miały rzeczywiście
miejsce
– ZŁUDZENIA PAMIĘCIOWE
–
treść myśli lub spostrzeżenia
była prawidłowa, ale uległa zniekształceniu w okresie
przechowywania lub odtwarzania „Spostrzegłem trafnie,
ale przypomniałem sobie w sposób zniekształcony”
– OMAMY PAMIĘCIOWE
–
polegają na przeświadczeniu
chorego o realności przeżyć, których nie doznał lub które
wystąpiły jedynie w wyobraźni
(np. chory opowiada ze
szczegółami jak został ranny na polu bitwy, chociaż nigdy
nie brał udziału w działaniach wojennych)
– ZŁUDZENIA PAMIĘCIOWE UTOŻSAMIAJĄCE
– polegają na
poczuciu znajomości sytuacji nowej,a więc nie przeżytej
nigdy poprzednio, np. objaw „już widzianego” (deja vu) ,
czy „już przeżytego” (deja vecu) (zaburzeni tego typu
występują w formie napadowej w przypadkach padaczki
skroniowej)

ZABURZENIA UWAGI
(
UWAGA
-
polega na skierowaniu czynności
poznawczych w określonym kierunku oraz na
gotowości do działania)
• Nadmierna przerzutowość uwagi –
chory
nie może na niczym dłużej skupić uwagi,
przyspieszenie myśli idzie w parze ze
zwracaniem się coraz to ku innej sprawie ( w
stanie maniakalnym)
• Trudności przenoszenia uwagi z
jednego przedmiotu na drugi
– chory nie
może oderwać się od jednego tematu, trwa
przy nim, choć okoliczności się zmieniają,
mowa jest o czymś innym lub pojawiają się
nowe pytania (często w otępieniu)

ZABURZENIA CZYNNOŚCI
EMOCJONALNYCH I
MOTYWACYJNYCH
ZABURZENIA EMOCJONALNE
• OBNIŻONY NASTRÓJ (HYPOTHYMIA)
1.
Nastrój depresyjny
- ton rozpaczy,
smutku,przygnębienia, bezsilności, niemożność do
przeżywania radości i przyjemności, którym
towarzyszą przekonania a) niskiej samooceny; b)
niskiej oceny własnej przeszłości oraz c) niskiej oceny
przyszłości.
2. Nastrój depresyjno - dysforyczny (dysforyczny)
- ton
żalu, nieszczęśliwości, zniechęcenia, rozdrażnienia i
złości. Towarzyszą temu przekonania a)ujemnej oceny
własnej pozycji - względnie zachowana samoocena z
poczuciem poniżenia przez innych; b) ujemnej oceny
poprzedzających wydarzeń - raczej z poczuciem
pokrzywdzenia przez los niż własnej winy; c) ujemnej
oceny własnej sytuacji.
3. Nastrój dystymiczny
- pojęcie używane dla
określenia obniżenia nastroju w nerwicach.

ZABURZENIA EMOCJONALNE
• PODWYŻSZONY NASTRÓJ
1. Nastrój maniakalny
-
równomiernie wzmożony
nastrój, z odczuciami uniesienia, radości, o ekspansywnym
charakterze, czemu towarzyszy a) zawyżenie samooceny,
b) zawyżenie oceny własnej przeszłości oraz c) zawyżenie
oceny własnej przyszłości
2. Nastrój euforyczny
-
płytkie wzmożenie nastroju z
dominowaniem pogody ducha, wesołości, szczęścia,
samozadowolenia wyrażających się skłonnością do
żartowania, bagatelizowania trudności i przeciwieństw.
Charakterystyczny dla zaburzeń organicznych (np. w
stwardnieniu rozsianym, psychozach miażdżycowych)
2. Nastrój moriatyczny
-
odmiana euforii ze
szczególnie nasiloną wesołkowatością, charakterystyczna
dla uszkodzenia płatów czołowych
3. Nastrój ekstatyczny
-
wzmożenie nastroju z
odcieniem ekstazy, uczucia podniosłości sytuacji

ZABURZENIA EMOCJONALNE
•
ZOBOJĘTNIENIE UCZUCIOWE
– polega na
zaniku uczuć wyższych, chory odsuwa się od
bliskich, staje się nieczuły na ich sprawy i los,
reakcje emocjonalne są płytkie , a czasem
niedostosowane do sytuacji;chory np. reaguje
rozweseleniem na tragiczną wiadomość
(parathymia); występuje w schizofrenii
•
LĘK
– często w nerwicach, wielu innych
chorobach psychicznych

• AFEKT PATOLOGICZNY
( afekt fizjol.-silne
wzruszenie)
–
krótkotrwały stan psychotyczny,
którego przyczyną jest najczęściej
uszkodzenie mózgowia, typowe objawy to:
1.
nagły początek; afekt patologiczny występuje jako
reakcja na bodziec sytuacyjny, jakim może być np.
kłótnia, ale gwałtowność i siłą działania są w rażący
sposób niewspółmierne w stosunku do bodźca
2.
agresja, silne pobudzenie ruchowe i często
niszczenie rzeczy znajdujących się w zasięgu ręki
3.
krótki czas trwania
4.
silne znużenie, sen po wygaśnięciu afektu
5.
całkowita niepamięć (lub wyspy pamięciowe)

ZABURZENIA CZYNNOŚCI
MOTYWACYJNYCH
• ZABURZENIA AKTYWNOŚCI
–
OBNIŻENIE AKTYWNOŚCI (HYPOBULIA)
– w
depresji, nerwicach i schizofrenii
–
PODWYŻSZENIE AKTYWNOŚCI (HYPERBULIA)
– uporządkowane i wytrwałe dążenie do
określonego celu,w stanach
hipomaniakalnych
–
AMBITENDENCJA AKTYWNOŚCI
–
występowanie sprzecznych dążeń,
rozszczepienie aktywności, w schizofrenii,
np. chory kogoś dostrzega i już do niego idzie, lecz
nagle zatrzymuje się i szybko oddala

ZABURZENIA CZYNNOŚCI
MOTYWACYJNYCH
• ZABURZENIA RUCHU
– SPOWOLNIENIE I ZAHAMOWANIE RUCHOWE
–
w
zespole depresyjnym
– OSŁUPIENIE KATATONICZNE
–
nagłe zahamowanie
ruchowe (pełne osłupienie może rozwinąć
się w ciągu jednego dnia), w schizofrenii
– KATALEPSJA
- długotrwałe utrzymywanie
nieruchomej pozycji, niekiedy niezwykłej
(np. poduszka powietrzna-
utrzymywanie głowy
nad poduszką w pozycji leżącej)
– SZTYWNOŚĆ KATATONICZNA
- przyjęcie sztywnej
postury ciała, utrzymywanej mimo
zewnętrznych prób jej zmiany
– GIĘTKOŚĆ WOSKOWA
- możliwość kształtowania
postawy ciała chorego, którą chory później
utrzymuje
– POBUDZENIE KATATONICZNE
- nagłe chaotyczne
pobudzenie psychoruchowe (bezładna
ucieczka, czyny agresywne itp.)

ZABURZENIA CZYNNOŚCI
MOTYWACYJNYCH
• ZABURZENIA RUCHU
– STEREOTYPIE RUCHOWE
– polegają na
wielokrotnym monotonnym wykonywaniu
prostych, stale takich samych czynności
ruchowych, jak kołysanie się czy wysuwanie i
chowanie języka (w schizofrenii)
– ZMANIEROWANIE RUCHOWE
– w
schizofrenii,polega na wykonywaniu dziwacznych
czynności ruchowych, np. chory przed podaniem
ręki zatacza nią szeroki łuk
– NATRĘCTWA RUCHOWE
– POBUDZENIE RUCHOWE
– w schizofrenii, stanie
maniakalnym i wielu innych ch.psychicznych;
mimika chorego jest żywa, gestykulacja wyrazista

ZABURZENIA CZYNNOŚCI
MOTYWACYJNYCH
• ZABURZENIA AKTYWNOŚCI POPĘDOWEJ
– POPĘDU POKARMOWEGO
• wzmożenie - żarłoczność , wilczy głód
(bulimia)
• osłabienie (jadłowstręt (anorexia)
• spaczenie - spożywanie rzeczy niejadalnych
(np. koprofagia-
zjadanie odchodów,
trichofagia-
zjadanie włosów
)
– POPĘDU SAMOZACHOWAWCZEGO
• wzmożenie - nadmierna obawa o własne
zdrowie (hipochondria)
• osłabienie - zachowania autoagresywne
(samobójcze, samouszkodzenia)

ZABURZENIA CZYNNOŚCI
MOTYWACYJNYCH
• ZABURZENIA AKTYWNOŚCI
POPĘDOWEJ
– POPĘDU PŁCIOWEGO :
• wzmożenie - nimfomania (u kobiet),
satyriasis ( u mężczyzn)
• osłabienie popędu płciowego, niekiedy
z towarzyszącą impotencją
• spaczenie - zaburzenia czynności
seksualnych dotyczące:
ukierunkowania popędu (np. pedofilia,
nekrofilia) i
sposobu jego zaspokajania (np.
sadomasochizm)

ZABURZENIA CZYNNOŚCI MOTYWACYJNYCH
• ZABURZENIA AKTYWNOŚCI POPĘDOWEJ
– DZIAŁANIA IMPULSYWNE
–
cechują się trudnością
lub niemożnością pohamowania, często są
agresywne wobec otoczenia lub skierowane
przeciwko sobie, a przebiegające z objawami
silnego podniecenia; występują w przebiegu
chorób psychicznych(schizofrenii, chorób
afektywnych) oraz organicznych zmian
mózgowych (m.in.padaczki)
• Dipsomania - okresowy przymus picia alkoholu
• Kleptomania - przymus dokonywania kradzieży
• Piromania - przymus do podpalania
• Poriomania - przymus wędrowny
• Trichotillomania - natrętne wyrywanie włosów z
głowy
• Paragnomen
- nagły niezrozumiały czyn np.
ugodzenie kogoś siekierą,ale w odróżnieniu od
afektu patologicznego,przebiega „bez emocji” ,
najczęściej poprzedzający późniejsze wystąpienie
procesu schizofrenicznego

ZABURZENIA SCALANIA
CZYNNOŚCI PSYCHICZNYCH
Dotyczy nie jednej prostej czynności
psychicznej, lecz czynności scalania -
organizowania poszczególnych czynności
prostych w bardziej złożone całości
•świadomość
•orientacja
•sprawność intelektualna

ZABURZENIA ŚWIADOMOŚCI
• dzielimy je na:
– ilościowe
– jakościowe
• Obydwa rodzaje zawierają następujące
cechy wspólne:
– różnie nasilone cechy dezorientacji
– izolację od realnej rzeczywistości
wyrażoną poprzez fragmentaryczne
spostrzeganie otoczenia oraz
trudności w skupieniu uwagi
– utrudnienie toku myślenia poprzez
różnego stopnia splątanie toku
myślenia
– zaburzenia procesu pamięci

• ZABURZENIA ILOŚCIOWE ŚWIADOMOŚCI
• przymglenie świadomości (obnubilatio)
-
z
achowany kontakt słowny i możliwość uzyskania
prostych odpowiedzi, niepełna orientacja w
czasie,niemożność spostrzegania złożonych
związków
• senność (somnoletio)
-
znacznie utrudniony
kontakt słowny, odpowiedzi po wielokrotnym
pytaniu, chory przejawia skłonność do snu
niezależną od rytmu dobowego, musi się wysilać,
aby nie usnąć
• półśpiączka (sopor)
-
brak reakcji na słowa,
zachowana reakcja na ból,znaczne pogłębienie
senności,kontakt można nawiązać jedynie na
krótko i po zastosowaniu silnych bodźców
• śpiączka (coma)
-
brak reakcji na bodźce słowne
i bólowe ze stopniowym zanikaniem odruchów

• ZABURZENIA JAKOŚCIOWE
ŚWIADOMOŚCI
• ZMĄCENIE ŚWIADOMOŚCI
(PRZYMGLENIE,
STAN KONFUZYJNY)
– charakteryzuje się sennością,
obniżeniem napędu ruchowego, apatią,
utrudnieniem kontaktu,
– upośledzeniem orientacji, głównie co do
czasu;orientacja co do własnej osoby
jest zachowana (autopsychiczna)
– koncentracja uwagi, percepcja i tok
myślenia są częściowo zaburzone

• ZABURZENIA JAKOŚCIOWE
ŚWIADOMOŚCI
• STAN MAJACZENIOWY
(DELIRIUM)
– zaburzona jest orientacja allopsychiczna ( w
czasie i miejscu)
– orientacja autopsychiczna jest zachowana
lub częściowo zaburzona
– mowa może być niezrozumiała, pamięć
upośledzona
– niepokój ruchowy
– zaburzenia spostrzegania w postaci złudzeń
i omamów
– urojenia, może ujawnićsię agresywność,
ucieczka, próba samobójstwa
– typowy jest ostry początek i zmienny
przebieg

• ZABURZENIA JAKOŚCIOWE
ŚWIADOMOŚCI
• STAN POMROCZNY (ZAMROCZENIOWY,
obnubilatio)
– zaburzona jest orientacja auto- i
allopsychiczna
– chory wykonuje w sposób zborny złożone,
pozornie celowe czynności
– narasta szybko i kończy się nagłym
przejaśnieniem świadomości
– pojawiają się omamy, pobudzenie,zachowania
agresywne i rozdwojenie osobowości ( chory
może podawać się za kogoś innego,
zachowywać się inaczej)

• ZABURZENIA JAKOŚCIOWE
ŚWIADOMOŚCI
• STAN SPLĄTANIA (AMENTYWNY, amentia)
– orientacja auto- i allopsychiczna są całkowicie
zniesione
– znaczne pobudzenie ruchowe (jaktacje-bezładne
miotanie się), liczne omamy, gonitwa myśli
– stan ogólny pogarsza się z powodu wyczerpania
– często rozpoczyna się stopniowo i powoli
ustępuje
– chory traci kontakt intelektualny i uczuciowy z
otoczeniem
– objaw inkoherencji (rozerwania wątku
myślowego) –chory wyrzuca z siebie pojedyncze
słowa, nie powiązane ze sobą logicznie, co
sprawia wrażenie „czytania słownika”

• ZABURZENIA JAKOŚCIOWE
ŚWIADOMOŚCI
• STAN ONEJROIDALNY (SNOPODOBNY)
– zaburzenia świadomości z
halucynacjami o typie marzeń
sennych, złożonymi w sposób
powiązany
– chorzy są zaangażowani w swe
halucynacyjne przeżycia i biorą w nich
udział

ZABURZENIA ORIENTACJI
zaburzenia orientacji allopsychicznej
czasu
(chory nie zna aktualnej daty)
miejsca
(chory nie potrafi określić gdzie się
znajduje)
zaburzenia orientacji autopsychicznej
orientacji co do własnej osoby
(chory nie
wie jak się nazywa, w jakiej sytuacji się znajduje)

ZABURZENIA SPRAWNOŚCI
INTELEKTUALNEJ
• upośledzenie
– upośledzenie lekkie
IQ 50-69
– upośledzenie umiarkowane IQ 35-49
– upośledzenie znaczne IQ 20-34
– upośledzenie głębokie IQ <20

• upośledzenie umysłowe lekkie
-
u dorosłych wiek
umysłowy odpowiednio od 9 do mniej niż 12 lat. Może
powodować pewne trudności w nauce szkolnej. Wielu
dorosłych będzie w stanie pracować i utrzymywać dobre
relacje społeczne
• upośledzenie umysłowe umiarkowane
-
u dorosłych
wiek umysłowy odpowiednio od 6 do mniej niż 9 lat. Może
powodować występowanie znacznych opóźnień w rozwoju
w dzieciństwie,ale większość tych osób może osiągnąć
pewien stopień niezależności w zakresie samoobsługi oraz
rozwinąć umiejętności adekwatnego komunikowania oraz
uczenia się. Wiele dorosłych osób będzie potrzebować
wsparcia społecznego po to aby żyć i pracować w
społeczeństwie.
• upośledzenie umysłowe znaczne
-
u dorosłych wiek
umysłowy odpowiednio od 3 do mniej niż 6 lat. Może
doprowadzić do potrzeby stałej opieki.
• upośledzenie umysłowe głębokie
-
u dorosłych wiek
umysłowy odpowiednio poniżej 3 lat. Doprowadza do
poważnych ograniczeń w zakresie samoobsługi,
kontrolowania zwieraczy,komunikowania się i poruszania
się.

• Nabyte zaburzenia intelektu
powstają w wyniku urazów
mózgu, guzów mózgu,zatruć,
padaczki, zmian miażdżycowych
naczyń mózgowych oraz zmian
zwyrodnieniowych tkanki
mózgowej.
• Wyrazem psychopatologicznym
tych zmian jest
zespół otępienny
.

• Zespół otępienny
charakteryzuje się
następującymi objawami o różnym
stopniu nasilenia:
1. Spowolnieniem myślenia, nadmierną
konkretyzacją, zanikiem zdolności
myślenia abstrakcyjnego z
ograniczeniem liczby pojęć i
zawężeniem zainteresowań.
2. Zaburzeniami uwagi polegającymi na
zawężeniu zakresu uwagi i zmniejszeniu
jej trwałości.
3. Zaburzeniami pamięci pod postacią
hipomnezji, ze szczególnym
zaburzeniem zapamiętywania nowych
nabytków pamięciowych.
4. Chwiejnością emocjonalną

OCENA STANU PSYCHICZNEGO
• ZACHOWANIE SIĘ I NAPĘD
PSYCHORUCHOWY
(aktywność,
pobudzenie, bezruch)
• ORIENTACJA AUTOPSYCHICZNA I
ALLOPSYCHICZNA
• NASTRÓJ
(przygnębiony,maniakalny,moriatyczny)
• KONTAKT WERBALNY
• ZABURZENIA SPOSTRZEGANIA
(omamy,
złudzenia)
• ZABURZENIA MYŚLENIA
(urojenia)
• ZABURZENIA PAMIĘCI
• MYŚLI I TENDENCJE SAMOBÓJCZE

OGÓLNE ZASADY
POSTĘPOWANIA
1.
Bezpieczeństwo własne oraz
zapewnienie bezpieczeństwa
pacjentowi i otoczeniu !!!
• czasem konieczne zorganizowanie
pomocy innych służb (np. policji, straży
pożarnej- gdy pacjent przejawia agresję
lub zabarykadował się w mieszkaniu)
• przeszkolony personel (unieruchomienie)
• zachować czujność
• warunki bezpieczeństwa (drzwi,
niebezpieczne przedmioty)
• osoby trzecie w czasie badania
• inne osoby w pobliżu

2. Nawiązanie kontaktu z
pacjentem, ocena stanu
psychicznego
• cierpliwość i spokój
• aktywność i zdecydowanie
• empatia – współodczuwanie
( spotkaj chorego w jego świecie)
• rozpatrywanie objawów pacjenta
jako przejawów jego choroby
(terapia, a nie osąd zachowania)
• wysłuchanie i uwzględnienie
pragnień pacjenta

3. Wybór strategii i interwencji
terapeutycznej
• zastosowanie przymusu
bezpośredniego (jeśli konieczny)
• farmakoterapia
• hospitalizacja

Przymus bezpośredni
Zasady stosowania przymusu bezpośredniego:
Zastosowanie środków przymusu jest
interwencją
terapeutyczną:
Służy leczeniu, nie karaniu
Np.: pomoc w odzyskaniu samokontroli
Cierpliwe
dążenie do dialogu
, informowanie pacjenta
o podejmowanych działaniach i ich podstawach:
Poinformować, że zgodnie z obowiązującym prawem
lekarz przejmuje odpowiedzialność za osobę, jeżeli
stwierdza zagrożenie dla jej życia lub zdrowia innych
osób
Zdecydowana postawa
w realizacji podjętych decyzji
Spokój
Brak wahania
Gotowość do odstąpienia od środków przymusu
Często pacjent, widząc nieuchronność umieszczenia go w
szpitalu, izolatce, podania leku, biernie godzi się z
zaleceniami
Rzeczowe wyjaśnienie sytuacji, połączone z okazaniem
współczucia a zarazem zdecydowanie w realizacji
działania powoduję bierną zgodę
Przygotowanie interwencji
Odpowiednia liczba osób
Jedna osoba kieruje
W pobliżu inne osoby gotowe udzielić pomocy

• Pacjent stwarzający bezpośrednie
zagrożenie – podstawy prawne
•
(Ustawa o ochronie zdrowia
psychicznego)
– Art. 21 - badanie psychiatryczne
– Art. 18 - przymus bezpośredni
– Art. 23 - osoba chora psychicznie
– Art. 24 - podejrzenie zaburzeń
psychicznych
• Przyjęcie do szpitala psychiatrycznego
• Ustawa o Ochronie Zdrowia Psychicznego
(19.08.1994r.)
• Art. 21.
• 1. Osoba, której zachowanie wskazuje na to, że z
powodu zaburzeń psychicznych może zagrażać
bezpośrednio własnemu życiu albo życiu lub zdrowiu
innych osób, bądź nie jest zdolna do zaspokajania
podstawowych potrzeb życiowych, może być poddana
badaniu psychiatrycznemu również bez jej zgody.
• 2. Konieczność przeprowadzenia takiego badania
stwierdza lekarz psychiatra, a w razie niemożności inny
lekarz.
• 3. W razie potrzeby lekarz przeprowadzający badanie
zarządza bezzwłoczne przewiezienie badanego do
szpitala. Przewiezienie takiej osoby z zastosowaniem
przymusu bezpośredniego powinno nastąpić w
obecności lekarza lub ratownika medycznego.
• 4. Lekarz, który przeprowadził badanie, odnotowuje to
w dokumentacji medycznej, wskazując na konieczność
podjęcia postępowania przymusowego.
• Art. 22.
• 1. Przyjęcie osoby z zaburzeniami psychicznymi do
szpitala psychiatrycznego następuje za jej pisemną
zgodą, jeśli lekarz po osobistym zbadaniu stwierdzi
wskazania do przyjęcia.
Art. 23.
1.Osoba chora psychicznie może być przyjęta do
szpitala psychiatrycznego również bez zgody tylko
wtedy, gdy jej dotychczasowe zachowanie wskazuje
na to, że z powodu tej choroby
zagraża
bezpośrednio własnemu życiu albo życiu lub
zdrowiu innych osób.
2.O przyjęciu do szpitala osoby bez zgody postanawia
lekarz psychiatra po osobistym jej zbadaniu i
zasięgnięciu w miarę możliwości opinii drugiego
lekarza psychiatry lub psychologa.
3.Lekarz jest obowiązany wyjaśnić choremu
przyczyny przyjęcia do szpitala bez zgody i
poinformować go o jego prawach.
4.Przyjęcie pacjenta do szpitala bez zgody zatwierdza
ordynator oddziału, na który pacjent został przyjęty
w ciągu 48 godzin od chwili przyjęcia. Kierownik
szpitala zawiadamia o powyższym sąd opiekuńczy w
ciągu 72 godzin od chwili przyjęcia.
5.Powyższe czynności odnotowuje się w dokumentacji
medycznej.
• Art. 24.
• 1. Osoba, której dotychczasowe
zachowanie wskazuje na to, że
z
powodu zaburzeń psychicznych zagraża
bezpośrednio
swojemu życiu albo życiu
lub zdrowiu innych
osób, a zachodzą
wątpliwości, czy jest ona chora
psychicznie
może być przyjęta do
szpitala psychiatrycznego bez zgody
w
celu wyjaśnienia tych wątpliwości
• 2. Pobyt w szpitalu nie może trwać
dłużej niż 7 dni.

• Stosowanie przymusu bezpośredniego
Zastosowanie środków przymusu jest interwencją
Zastosowanie środków przymusu jest interwencją
terapeutyczną
terapeutyczną
Art. 18.
1. Przymus bezpośredni wobec osób z zaburzeniami
psychicznymi można stosować tylko wtedy, gdy osoby te
dopuszczają się zamachu przeciwko życiu lub zdrowiu
własnemu, życiu lub zdrowiu innej osoby, bezpieczeństwu
powszechnemu bądź w sposób gwałtowny niszczą
przedmioty znajdujące się w ich otoczeniu.
2. O zastosowaniu przymusu bezpośredniego decyduje lekarz,
który określa rodzaj zastosowanego środka przymusu oraz
osobiście nadzoruje jego wykonanie. W DPS – pielęgniarka,
która musi niezwłocznie zawiadomić lekarza. Fakt
zastosowania przymusu bezpośredniego odnotowuje się w
dokumentacji medycznej.
3. Zastosowanie przymusu bezpośredniego polega na
przytrzymywaniu, przymusowym zastosowaniu leków,
unieruchomieniu lub izolacji.
4. Przed zastosowaniem przymusu należy o tym uprzedzić
osobę i należy wybierać środek możliwie najmniej uciążliwy
dla tej osoby. Przy stosowaniu przymusu należy zachować
szczególną ostrożność i dbać o dobro tej osoby.
5. W razie potrzeby pogotowie ratunkowe, policja, straż
pożarna obowiązane są do udzielenia pomocy lekarzowi na
jego żądanie.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
Wyszukiwarka
Podobne podstrony:
Stany nagłe w psychiatrii
Stany nagłe w psychiatrii
Stany nagłe w psychiatrii 5
Stany nagle w psychiatrii 2
Stany nagle w psychiatrii ppt
Stany nagłe w psychiatrii 2
Stany nagłe w psychiatrii 4
stany nagle w psychiatrii
stany nagle w psychiatrii
Stany nagłe w psychiatrii
Stany nagłe w psychiatrii Zasady postępowania terapeutycznego Interwencje kryzysowe
więcej podobnych podstron