
Choroby chrząstek
kopytowych
Słupek rogowy
Rak kopyta
Alicja Cześniak
Ariel Bogusz
gr.4b
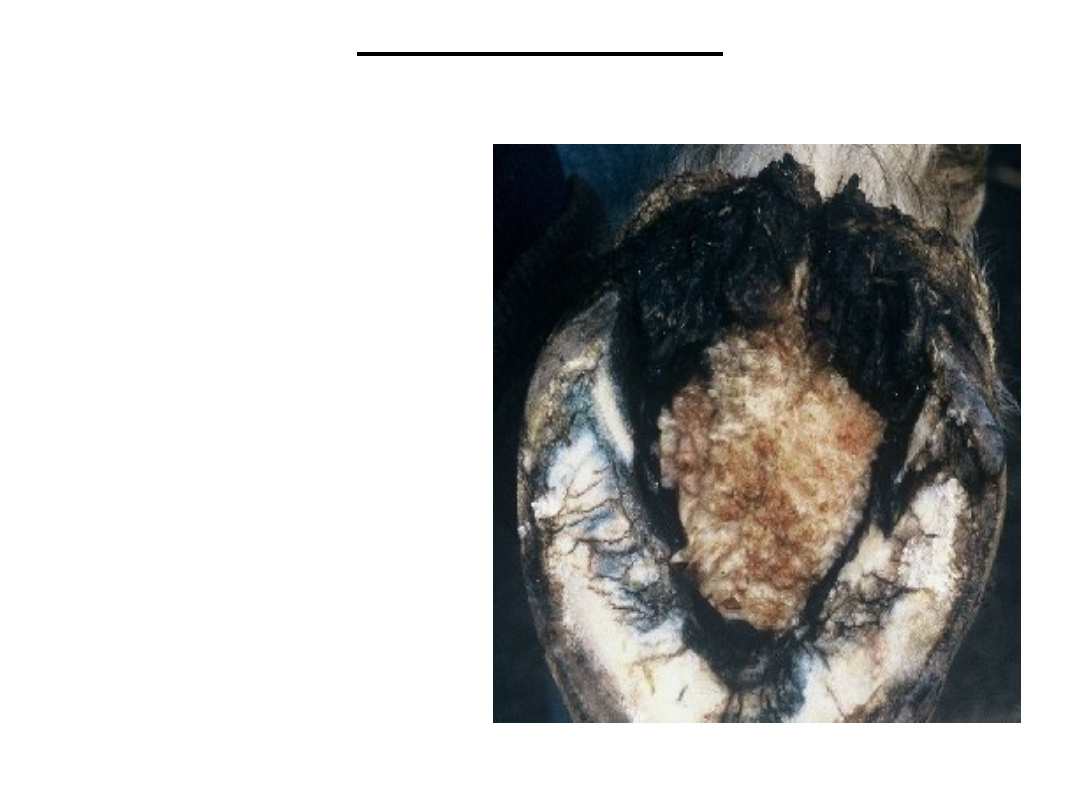
RAK KOPYTA
/
Pododermatosis chronica verrucosa s.
Pododermatosis chronica verrucosa s.
migrans/
migrans/
Przewlekłe przerostowe
zapalenie tworzywa
kopytowego strzałki. Z
czasem
rozprzestrzenia się na
podeszwę lub ścianę.
Występowanie
kalafiorowatych łatwo
krwawiących wyrośli
na podeszwie (wytwór
tworzywa)
Może dotyczyć jednego
kopyta lub wszystkich
kopyt.
ETIOLOGIA
Etiologia niejednoznaczna
-udział czynnika
bakteryjnego, wirusowego
lub pierwotniakowego.
Wtórnie bakterie ropotwórcze,
nitki grzybni, bakterie
beztlenowe niesporulujące
(Fusobacterium,
Bacteroides)
Ważna rola czynników
zewnętrznych.
Choroba przede wszystkim u
koni z terenów wiejskich z
obszarów bagnistych lub
podmokłych pastwisk.
Stajnie z podłogami z
kamienia i drewna oraz z
drewnianymi przegrodami.

OBJAWY:
- Miejscowy wzrost temperatury
- Wzmożone tętnienie tętnic
podeszwowych , palcowych oraz
dłoniowych ,
- Reakcja bólowa na dotyk
- Silny, gnilny zapach
- Ogniska martwicy
- Deformacja opuszek
- Kalafiorowate, białe narośla
- Postrzępiony, kruchy róg
- Posokowaty, cuchnący wysięk
- Zapalenie koronki
- W ciężkich przypadkach kulawizny

ZMIANY
HISTOPATOLOGICZNE
Początkowo brak objawów zapalenia. Wyraźne poszerzenie
warstwy kolczystej z powiększeniem komórek naskórka.
Jądra komórek otoczone cytoplazmą o zróżnicowanej
wielkości z dużą ilością wodniczek.
Później zauważamy gąbczastość i parakeratozę wraz ze
wszystkimi formami wysiękowego zapalenia z wyraźną
proliferacją komórek tkanki łącznej.
W warstwie kolczystej zmiany zwyrodnieniowe i wakuole,
jednocześnie BRAK WARSTWY ROGOWEJ.
Powstające komórki naskórka cechują się BRAKIEM TENDENCJI
DO ROGOWACENIA. Ulegają degeneracji, rozpadają się i
tworzą mazisty nalot na skórze.
Blaszki i kosmki skóry właściwej pęcznieją i całkowicie
wypełniają przestrzeń.
Dochodzi do przekrwienia zastoinowego z przesiękiem.
Klinicznie i histopatologicznie przypomina grzybicę
międzypalcową u ludzi.

KLINICZNY PODZIAŁ
Wyróżniamy raka :
strzałki
ściany (wsporowej lub przedkątnej)
podeszwy.
W końcowym okresie wszystkie części
kopyta.

RAK STRZAŁKI
Przypomina początkowo jej gnicie
W rowku strzałki róg jest postrzępiony i kruchy, a w
głębi pod nim obnażone tworzywo z zalegającą na
nim cuchnącą, brudną cieczą.
W gniciu powierzchnia tworzywa jest gładka, a dookoła
ogniska tworzywo jest mocno złączone z twarda
warstwą rogową. Natomiast w raku tworzywo ma
brodawkowate wyniosłości, a na brzegach obszaru
róg jest białawy, serowaty, miękki lub nawet
zmieniony w cuchnąca maź i odchodzi od tworzywa.
Niekiedy rozpad nie jest tak szybki i obserwuje się
tylko znaczne powiększenie strzałki, która jest
miękka i pokryta cienką warstwą elastycznego,
miękkiego rogu

RAK PODESZWY I ŚCIANY
Pozostaje niewidoczny aż do rozpadu
rogu w okolicy linii białej.
Deformacja kopyta w okolicy opuszek
wskazuje na raka ściany kopyta.
Najczęściej skutek przeniesienia ze
strzałki.

DIAGNOZA I DIAGNOZA
RÓŻNICOWA
•
Charakterystyczne zmiany, w typowym miejscu z
towarzyszącym odorem
•
Biopsja : dla pewnego potwierdzenia, w niejednoznacznych
przypadkach
• Usuwamy powierzchowne zmiany nekrotyczne
• Bioptat powinien zawierać zmienioną i niezmienioną tkankę
•
Bakteriologia
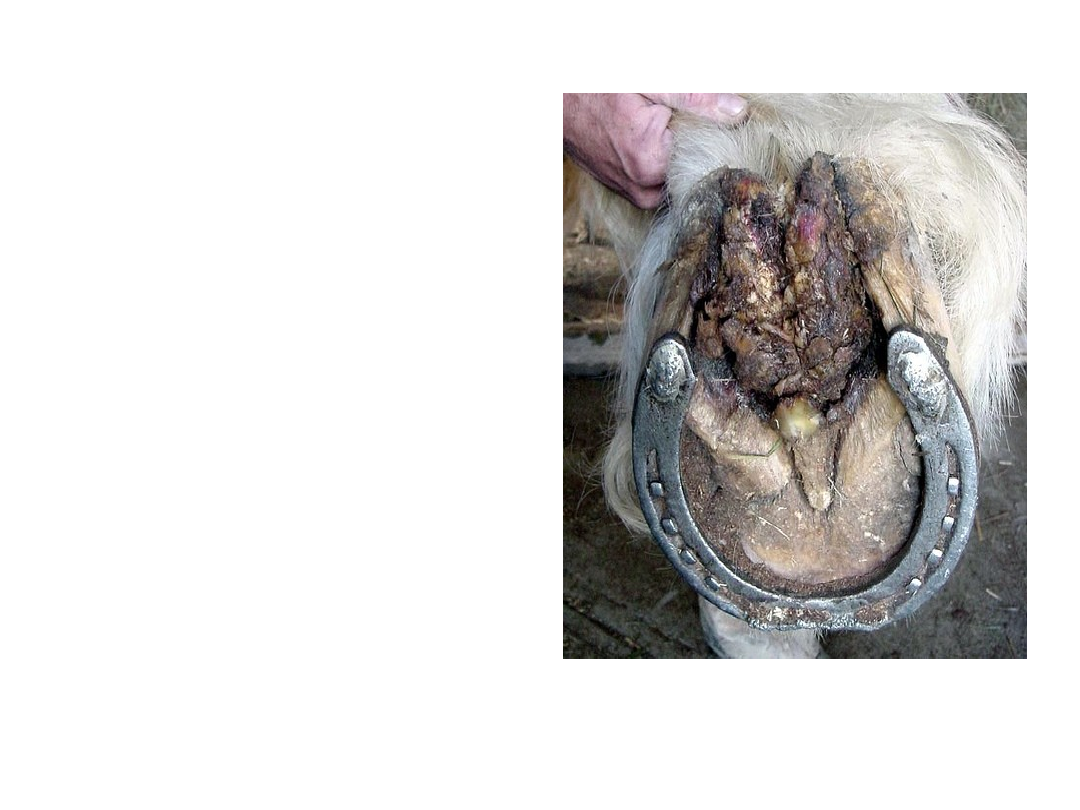
LECZENIE
A) ZACHOWAWCZE
C) OPERACYJNE
B) SAMOWYLECZENIE (ŚREDNIO 6-8 TYG. + CZĘSTE
NAWROTY)

ZACHOWAWCZE
Możliwe jest użytkowanie konia
Odsłaniamy róg, aż do brodawek ( nóż kopytowy)
Po czym traktujemy przerośnięte brodawki :
– Pudrami lub pastami o działaniu ściągającym, lekko
żrącym oraz dezynfekującym
• Puder Mullera
• Tlenek cynku
• Kwas taninowy
• puder jodoformowy
Opatrunek listewkowy
Dobre warunki zoohigieniczne
Miękka ściółka, suche środowisko

OPERACYJNE
1) Oczyszczenie, przystruganie rogu
2) Koń leżący w znieczuleniu ogólnym lub przewodowe
znieczulenie na koniu stojącym.
3) Założenie podwiązki hemostatycznej.
4) Polega na usunięciu całego oddzielonego rogu aż do zdrowej
tkanki (nóż prowadzimy od ogniska na zewnątrz, pojawią się
kropelki krwi), następnie usunięciu brodawek aż do zdrowego
tworzywa (nóż lub nożyczki do uszypułowanych narośli,
strugacz do chrząstki lub kireta do kosmków i listewek
tworzywa).
5) Uwaga na uszkodzenie łącznotkankowej podściółki strzałki!
6) Środki wysuszające, ściągające i pobudzające naskórkowanie
=> puder Műllera, siarczan miedzi, kora dębu, kwas salicylowy
7) Miejscowo metronidazol (prawdopodobieństwo zakażenia)
8) Opatrunek uciskowy z wałeczkami
9) Jeżeli rak dotyczy więcej niż jednego kopyta, to najpierw max 2
kopyta, czekamy 3 tygodnie i kolejne. Jeżeli wszystkie to
operacja w układzie diagonalnym, czyli po przekątnej

OPIEKA POOPERACYJNA
OPATRUNEK:
Zmiana co 8-10 dni (4-7 dni wg „Chirurgii weterynaryjnej
Kulczyckiego” )
Konsekwentne usuwanie nowych ognisk podczas zmian
opatrunku
Jeśli pojawia się zdrowy róg, to pokrywamy go tylko
dziegciem
Kontynuacja aż do pojawienia się cienkiej, suchej, mocno
złączonej z tworzywem warstewki rogu na ubytku,
później dobrze uciskający opatrunek plus metalowe
zatyczki lub blaszane pokrywy przykręcane do
podkowy

ROKOWANIA
Czas leczenia zależy od rozległości zmian na kopycie i
liczby kopyt (średnio 6 – 8 tygodni)
Nawroty
Złe rokowanie w przypadku rozległego raka ściany
kopyta z obecną kulawizną.
W przypadku rozległego procesu obejmującego wszystkie
kopyta, rozważamy eutanazję.
Leczenie wymaga czasu i cierpliwości
Poprawa warunków higienicznych, sucha stajnia i
regularna korekcja kopyt

CHOROBY CHRZĄSTKI KOPYTOWEJ
Skostnienie chrząstki kopytowej
/ossificatio cartilaginis ungularis/
Przetoka chrząstki kopytowej
/fistula cartilaginis ungularis/
- chondritis mortificans chronica
fistulosa cartilaginis ungulae
- ossificationecrosa et fistula
cartilaginis ungulae

SKOSTNIENIE CHRZĄSTKI
KOPYTOWEJ
Najczęściej na kończynach przednich
koni pracujących na twardej
powierzchni i dotyczy jednej
kończyny.
Może być zjawiskiem fizjologicznym u
koni starszych.
PRZYCZYNY
• Skłonności dziedziczne
• Nieprawidłowe postawy
kończyn
• Zniekształcone kopyta
• Wadliwe podkuwanie lub
skracanie puszki rogowej
• Zmiany chorobowe:
nagnioty, kostnienie
więzadeł chrząstkowych,
przewlekłe zapalenie
kaletki nieparzystej
trzeszczki kopyta,
aseptyczne zapalenie
ochrzęstej.

PATOGENEZA
Skostnienie chrząstek kopytowych rozpoczyna się
zapaleniem kości i okostnej ramion kości kopytowej,
przechodzącym na chrząstkę kopytową
Proces kostnienia rozwija się jako wyspowate metaplazje
kostne chrząstki włóknistej w chrząstce kopytowej i
aparacie więzadłowym
W końcowym etapie procesu dochodzi do odkładania się
złogów nowo powstałej tkanki kostnej
W przypadkach nasilonego skostnienia pasma tkanki
kostnej obejmują kość koronową i staw koronowy
powodując zaburzenia ruchomości – kulawizna małego
lub średniego stopnia

OBJAWY
Kulawizna powodowana uciskiem
kostniejącej chrząstki na tworzywo ścienne
lub strzałkowe (w miarę postępu
kostnienia ustępuje lub jest bardziej
wyraźna)
Wrażliwość ściany kopyta po stronie
skostniałej chrząstki
Pierścieniowate zgrubienia rogu na ścianie
przedkątnej (mogą prowadzić do
powstawania szczelin)
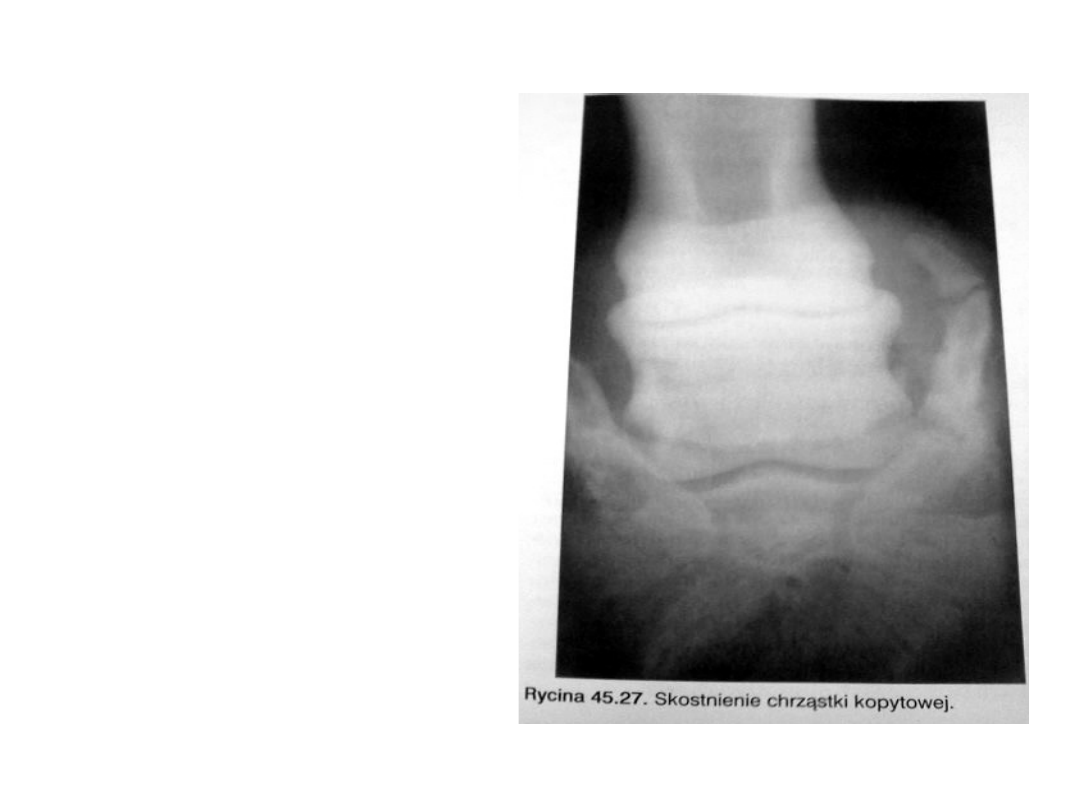
ROZPOZNANIE
Kulawizna (choć nie
zawsze)
Badanie palpacyjne
Zdjęcie RTG z
pozycji Oxsping

W zależności od wyniku badania klinicznego należy
wykonać:
Znieczulenie gałązki opuszkowej (ramus pulvinus)
W przypadku skostnienia obustronnego znieczulenie
wykonujemy z obu stron kończyny w odstępie 15 min.
Jeżeli kulawizna się zmniejszyła należy natychmiast
wykonać znieczulenie n. dłoniowego palca
Pozytywna reakcja świadczy o desmopatii insercyjnej
aparatu więzadłowego
Jeżeli proces kostnienia sięga powyżej stawu koronowego
konieczne jest wykonanie znieczulenia n. dłoniowego (n.
palmaris)
W przypadku gdy skostniała chrząstka utrudnia poruszanie
znieczulenie powyższego nerwu nie da pozytywnego efektu

ROKOWANIE
Wyzdrowienie pod względem anatomicznym
jest NIEMOŻLIWE!
Jeżeli nie obserwuje się kulawizny można
zahamować rozwój choroby dzięki
podkuciu ortopedycznemu

LECZENIE
PODKUCIE ORTOPEDYCZNE
kopyto musi zostać poszerzone w obszarze ścian wsporowych. Wąskie
kąty ścienno-wsporowe często udaje się skorygować już w ciągu 3
do 6 miesięcy
Ściany boczne, względnie wsporowe, należy wypiłować tak, aby mimo
schorzenia możliwe było rozszerzenie puszki kopytowej i nie
dochodziło do miażdżenia tworzywa
Podkowy o szerokich ramionach pozwalają na poszerzenie kątów
wsporowych, wspomagając mechanikę kopyta – szerokie ramię musi
znaleźć się pod skostniałą chrząstką
FARMAKOTERAPIA
Polecana jest terapia homeopatyczna środkiem Calcium fluoratum,
korzystnie wpływającym na metabolizm tkanki kostnej
Cartilago/Echinacea przerywa proces zapalny,
Przy ostrych stanach bólowych można podać Arnikę
NEUROREKTOMIA
Przy silnych kulawiznach spowodowanych jednostronnym skostnieniem
można
rozważyć jednostronną neurektomię gałęzi opuszkowej lub nerwu
dłoniowego

PROFILAKTYKA
Należy unikać silnego obciążenia na
twardym podłożu.
Prawidłowe werkowanie kopyt od
wieku źrebięcego zapobiega wadom
postawy.

PRZETOKA CHRZĄSTKI
KOPYTOWEJ
Ograniczona zakażona martwica tkanki chrzęstnej
Dochodzi przy tym do przebicia się ropy w
obrębie korony i wytworzenia przetoki, której
dno tworzy ognisko martwicze
Częściej występuje na kończynie piersiowej na
chrząstce przyśrodkowej
Odkąd konie nie są wykorzystywane w rolnictwie
do ciężkiej pracy schorzenie niezmiernie
rzadkie

ETIOLOGIA
Sprzyja:
immunosupresja spowodowana niedożywieniem, brakiem witamin,
złymi warunkami zoohigienicznymi.
Z posiewów izoluje się:
klasyczne bakterie ropotwórcze, często bakterie z rodzaju
Bacteroides i Fusobakterium.
Drobnoustroje mogą wtargnąć od góry:
Zatraty (szczególnie zimą, gdy konie są podkute są podkowami z
ostrymi halcetami)
Stłuczenia i otarcia
Małe zranienia skóry
Bramą wejścia od strony puszki rogowej są:
Pęknięcia ściany rogowej
Ucisk podkowiaka
Zagwożdżenie
Ropne procesy kątów podeszwy, tzw. podbitki kątowe
Pęknięcia w obrębie linii białej idące w górę w postaci szpary w rogu
listewkowym
Zakażone nagnioty

PATOGENEZA
Początkowo proces chorobowy toczy się na ochrzęstnej,
bardzo szybko przechodzi na tkankę chrzęstną
Proces martwiczy jest bodźcem dla ochrzęstnej, która
wytwarza tkankę włóknistą na swojej powierzchni –
powstaje zgrubienie
Ropa zgromadzona w ognisku martwiczym drąży kanał
przetoki uchodząc z reguły ponad koronką kopyta, niekiedy
może znajdować się na podeszwie kopyta
Podczas przebijania się ropy objawy ropowicze są zaostrzone i
tylko w tym okresie może podnieść się temperatura ciała
Po pewnym czasie nagromadzona ponownie ropa znowu toruje
sobie drogę na zewnątrz, zwykle w innym miejscu
W przewlekłym przebiegu będziemy zatem obserwować na
zmianę okresy zaostrzenia i cofania objawów zapalnych

OBJAWY
Znajdujemy jamkę wyścieloną ziarniną o sinej
barwie i stwardniałej, a w niej martwy kawałek
chrząstki o kolorze zieleni pistacjowej.
Kulawizna w większości przypadków nie jest silna.
Na tętnicy śródręcznej obserwuje się wzmożenie
tętna.
Badanie czułkami kopytowymi i opukiwanie nie
wywołują bólu.
Z jamki wydobywa się cuchnąca ropa.

DIAGNOZA I DIAGNOZA
RÓŻNICOWA
Różnicujemy z ropowicą koronową i podkoronową,
która przebiega okrężnie i powoduje silną
kulawiznę
Natomiast przy przetoce chrząstki kopytowej po
ujściu ropy kulawizna się osłabia lub zanika
Rozpoznanie opieramy na podstawie widocznym
ujściu przetoki i twardym obrzęku zapalnym nad
koronką
Można wprowadzić sondę aż do chrząstki kopytowej
W obrazie mikroskopowym ropy rzadko można
znaleźć fragmenty chrząstki

SAMOWYLECZENIE
Do wyleczenie spontanicznego
dochodzi dopiero po kilku
miesiącach, gdy cała chrząstka
ulegnie sekwestracji i demarkacji.

LECZENIE
ZACHOWAWCZE
Jest przeciwwskazane ze względu na
rozwijające się w międzyczasie
zniekształcenie kopyta!

LECZENIE OPERACYJNE
USUNIĘCIE CAŁKOWITE
CHRZĄSTKI KOPYTOWEJ
Ze względu na gojenie się
rany pooperacyjnej
dzielimy je na 3 grupy:
Metody cięć płatowych –
rychłozrost
Metody cięcia nad koronką
– ziarninowanie
Metody cięć pod koronką
(dawne) – ziarninowanie i
ropienie
USUWANIE SAMEGO OGNISKA
MARTWICY
(
stosuje się w przypadkach
niepowikłanych)
1.
Ścieńczenie rogu
2.
Rozcięcie kanału
3.
Wyskrobanie martwej
części chrząstki i ścian
kanału przetoki
4.
Energiczne odkażenie
jamy
5.
Założenie opatrunku
6.
Podać antybiotyk
miejscowo lub ogólnie

PRZYGOTOWANIE DO OPERACJI
Nie operujemy w momencie zaostrzenia się
choroby, gdy ropień przebija się nad
koronką.
Przeprowadzenie korekcji kopyta jeśli
zachodzi taka konieczność.
Dokładne mycie kopyta.
Golenie skóry w miejscu zabiegu
Dezynfekcja jodyną
Znieczulenie dożylne z opaską Esmarcha, lub
blokada nerwu dłoniowego i podeszwowego

METODA BAYERA
Gojenie przez rychłozrost
Daje najwyższy procent
wyleczeń
Przy powikłaniach dobrze
odsłania miejsca
dodatkowych ognisk
Metoda nadaje się gdy otwór
przetoki znajduje się bliżej
przodu kopyta
Wskazaniem do operacji tą
metodą może być też
aseptyczne skostnienie
chrząstki
METODA
RIEHLEINA –
MAYERA
Polega na cięciu nad
koronką i
ziarninowaniu rany
Operacja prostsza i
nie wymaga
skomplikowanych
opatrunków
Metoda cięć
płatowych:

METODA BAYERA
1.
Zdjęcie ćwiartki
ściany rogowej
1.
Płatowe cięcie
przez wszystkie
tkanki nad
chrząstką
kopytową
tworzące elipsę
otwartą ku górze
1.
Odpreparowanie tkanek od
podłoża
2.
Rozcięcie chrząstki na 2
połówki i usunięcie
3.
Po dokładnym oczyszczeniu z
chrząstki odpreparowany płat
tkanek przyszywamy szwem
węzełkowym pojedynczym
4.
Na ranę zakładamy jałową gazę
5.
Robimy opatrunek uciskowy
6.
Zmiana opatrunku po 10 – 12
dniach, ściągamy wówczas
szwy

METODA RIEHLEINA –
MAYERA
1.
Robimy cięcie nad
koronką 15 mm
równolegle do niej
2.
Wycinamy
półksiężycowaty pasek
skóry
3.
Po usunięciu paska
natrafiamy na tkankę
włóknistą, bliznowatą
chrząstk
i
1.
Wycinamy chrząstkę kierując nóż
prostopadle do kończyny
2.
Bierzemy strugacz i strugamy
resztkę chrząstki dbając by nie
uszkodzić zgrubiałej ochrzęstnej
3.
Powstałą jamę płuczemy i
wypłukujemy resztki chrząstki
4.
Jamę wypełnimy antyseptyczną
gazą
5.
Całe kopyto owijamy grubą
warstwą waty
6.
Z wierzchu zakładamy opatrunek
ochronny
7.
Opatrunek zmieniamy po 7 – 10
dniach
8.
Będziemy obserwować
wypychanie gazy przez
nowopowstałą ziarninę
9.
W dalszym leczeniu regulujemy
wzrost ziarniny na brzegach rany
przypalaniem i
przyskrobywaniem

METODA CIĘĆ KORONKĄ
Robiono otwór poniżej koronki
Nie przecinano koronki i korony rogotwórczej
Otwór dawał niewygodny dostęp do
chrząstki stąd niemożliwe było dokładne
usunięcie martwych tkanek
Rana długo się goiła, często ropiała

SŁUPEK ROGOWY
Jest to wałeczkowate rozrośnięcie się rogu
wewnętrznej grzbietowej, bocznej lub
przyśrodkowej powierzchni ściany puszki
rogowej kopyta. Zgrubiała warstwa rogu
wypukla się w kierunku kości kopytowej w
postaci równoległobocznego wałeczka lub
stożka bez uwypuklania się na zewnątrz.
Słupek rogowy może występować zarówno
w kończynach przednich jak i tylnych.

PRZYCZYNY
1) Przewlekłe zapalenie tworzywa
ściany lub podeszwy
2) Ropne zapalenia podeszwy
3) Szczeliny przenikające do tworzywa
4) Procesy zapalne kości kopytowej

OBJAWY
Poszerzenie linii białej w stronę podeszwy
Niekiedy w okolicy tej występują otwory, z których wydobywa
się czarnobrunatna ropa lub ropa z krwią
Kulawizna z oparcia średniego stopnia
Tętno na tętnicy śródręcznej wzmożone
Niekiedy ściana kopyta jest uwypuklona w miejscy słupka
rogowego
Po usunięciu podkowy stwierdza się poszerzenie linii białej
w miejscu występowania słupka w kierunku podeszwy.
Czasem otwór wielkości pięciogroszówki z wypływającą z
niego brudnoszarą lub żółtą wydzieliną ropną
Należy wykluczyć zerwanie ścięgna zginacza głębokiego, a w
przypadku kończyny miednicznej – idiopatyczny chód
koguci i włókniejące zapalenie mięśnia półścięgnistego

ROKOWANIE I LECZENIE:
Leczenie łagodnych przypadków:
Często nawroty, jeśli obecne jest uszkodzenie kości
kopytowej
Odbarczenie części ściany ze stwierdzoną zmianą, część
ściany nad zmianą należy spiłować, jeżeli sięga aż do
korony, to kopyto ma przybrać formę półksiężyca
Nie usuwa się słupków z nieropnymi zapaleniami
Powtórka zabiegu po 4 tygodniach
Zastosowanie stosunkowo szerokiej podkowy z odkutym
zawiniętym trzonem podkowy, kapturki podkowy
umieszczamy zawsze obok słupka

Leczenie operacyjne:
Podejmowane w przypadku silnej kulawizny, ropnego
zapalenia tworzywa i gwałtownego wyrzucania
kończyny
Usuwamy słupek rogowy w całości oraz zmienioną
część tworzywa
Najpierw ścieńczamy ścianę rogową na całym
zmienionym obszarze
Nożem kopytowym wgłębiamy się w środkową część
linii słupka, zestrugując ją warstwa po warstwie aż
do tworzywa
Podkucie jak w leczeniu łagodnych przypadków oraz
opatrunek uciskowy z wałeczkami
Opatrunek pozostawiamy jak najdłużej, nawet do 3
tygodni, powoli zaczynamy przyzwyczajać do ruchu
po dwóch tygodniach
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
Wyszukiwarka
Podobne podstrony:
Chirurgia prezentacja bloku
anatomia i unaczynienie narządów jamy brzusznej, IV rok Lekarski CM UMK, Chirurgia, Prezentacje
Chirurgia prezentacja bloku
prezentacja z chirurgii cw 4 kasia comber
Ustawa o ochronie zdrowia psychicznego, Chirurgia, Pielęgniarstwo prezentacje, Psychiatria
Psychiatria, Chirurgia, Pielęgniarstwo prezentacje, Psychiatria
test końcowy, IV rok, IV rok CM UMK, chirurgia, Seminaria, prezentacje aktualne, giełdy
PSYCHIATRIA PROBLEMY PIEL, Chirurgia, Pielęgniarstwo prezentacje, Psychiatria
chirurgia onkologia prezentacja
choroby naczyń żylnych, Fizjoterapia, Notatki i prezentacje, chirurgia
prezent - neurologia, Materiały naukowe z różnych dziedzin, Chirurgia
prezentacja z chirurgii cw 4 kasia comber
Ustawa o ochronie zdrowia psychicznego, Chirurgia, Pielęgniarstwo prezentacje, Psychiatria
prezentacja chirurgia
Prezentacja chirurgia
Prezentacja Podstawy Chirurgii Plastycznej
prezentacja finanse ludnosci
prezentacja mikro Kubska 2
więcej podobnych podstron