Fizjologia układu krążenia
Składowe układu krążenia
serce
naczynia krwionośne
krew

Funkcje układu krążenia
Transport substancji potrzebnych
komórkom
tlen
glukoza
Usuwanie produktów przemiany
materii
dwutlenek węgla
mocznik
Naczynia krwionośne
Tętnice
Żyły
Mikrokrążenie
Naczynia krwionośne
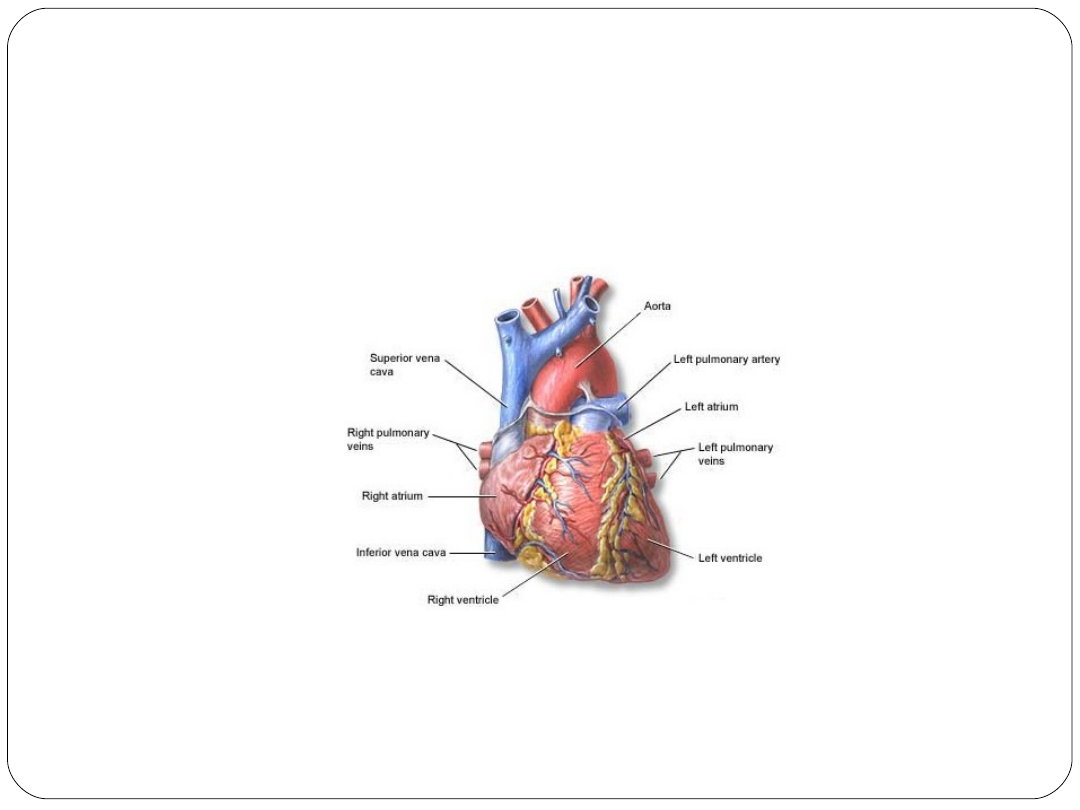
Serce

Serce
Waga – ok. 300 g
4 jamy
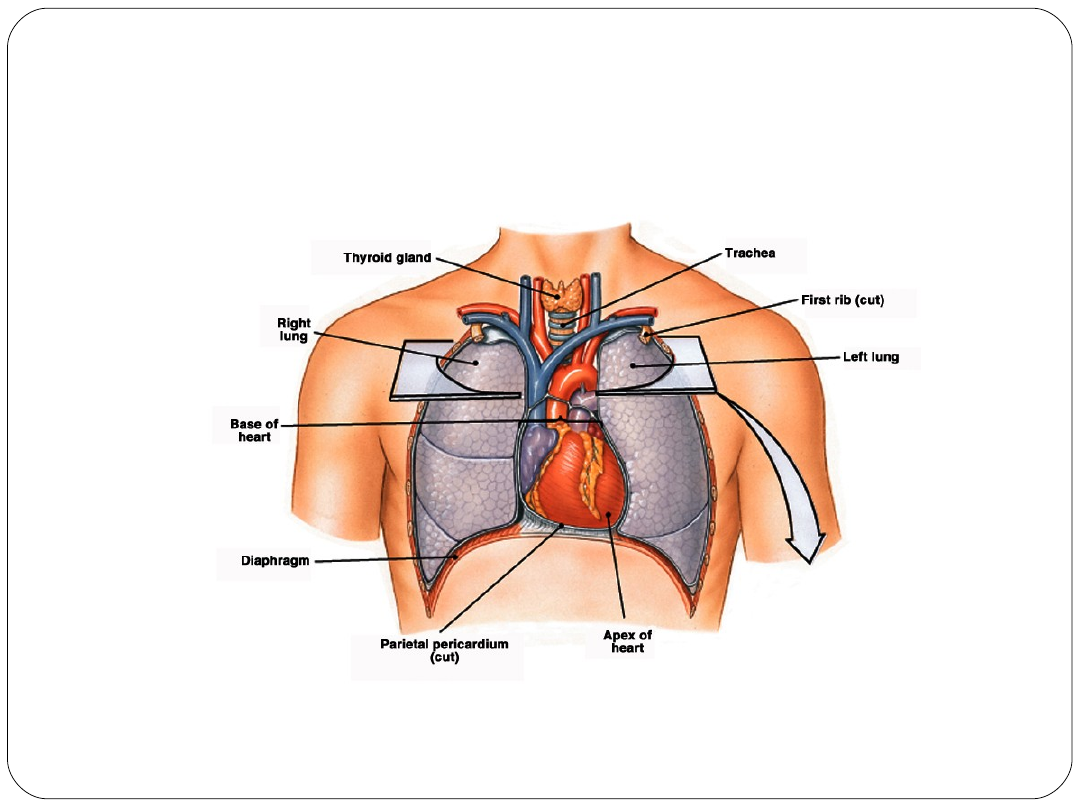
Położone w klatce piersiowej, pomiędzy
płucami
Otoczone workiem osierdziowym
Worek osierdziowy zawiera niewielką ilość
płynu chroniącego serce
Lokalizacja serca
Serce

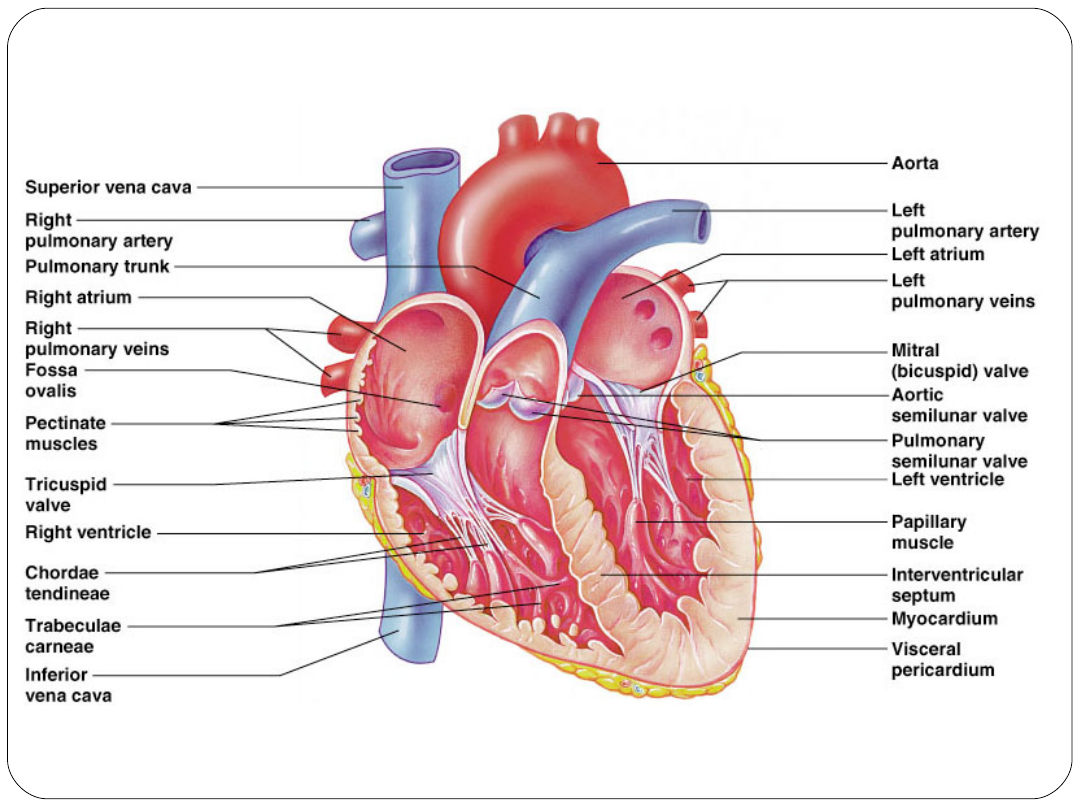
Anatomia serca
Jamy serca
Lewy i prawy przedsionek
Lewa i prawa komora
Zastawki serca
Przedsionkowo-komorowe (mitralna, trójdzielna)
Półksiężycowate (aorty, pnia płucnego)
Przegroda
Międzyprzedsionkowa
Międzykomorowa
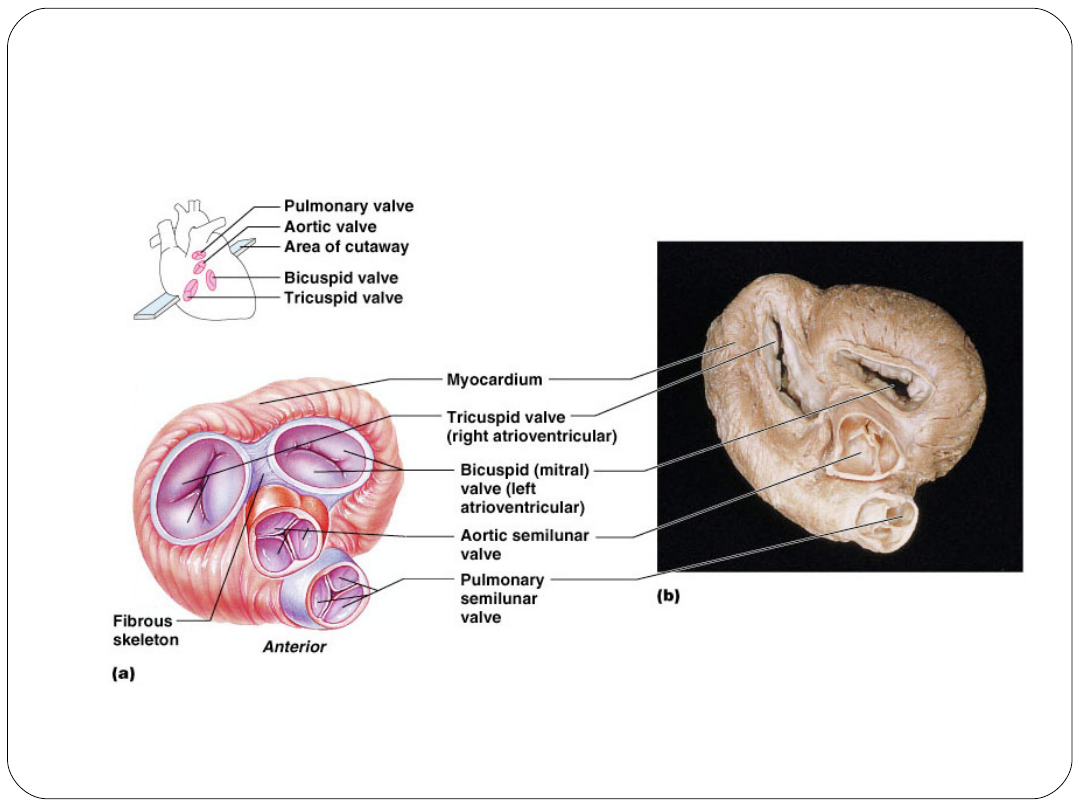
Zastawki serca
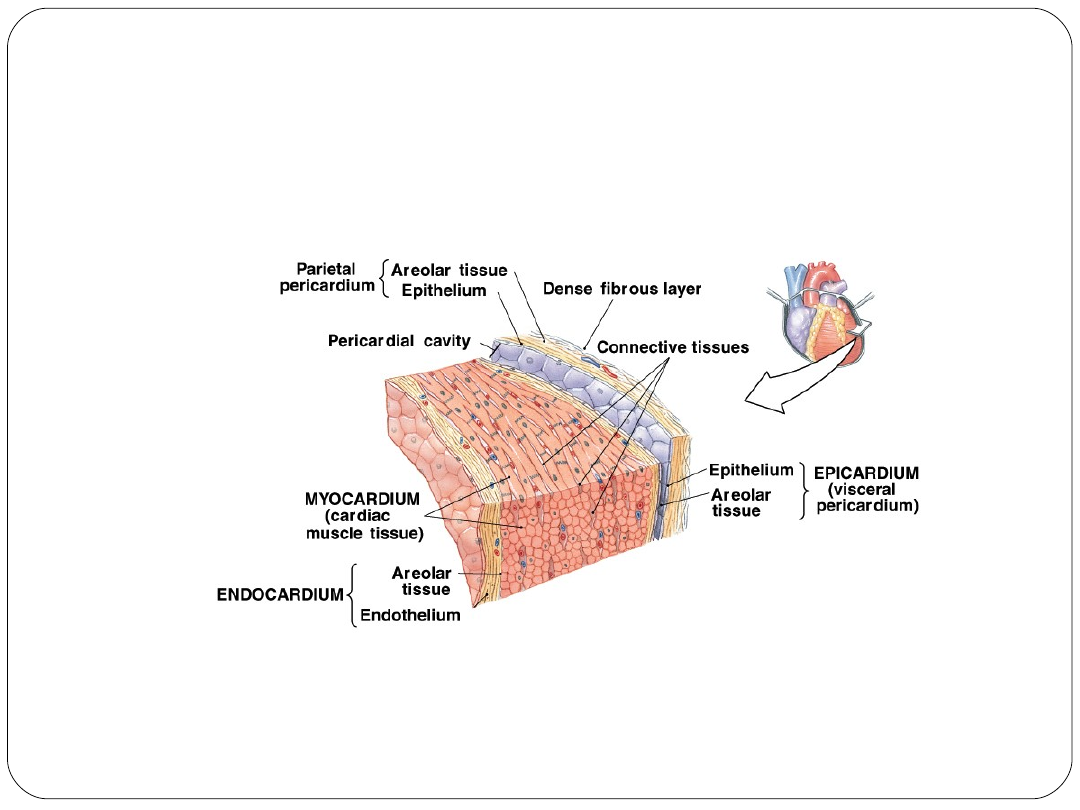
Ściana serca
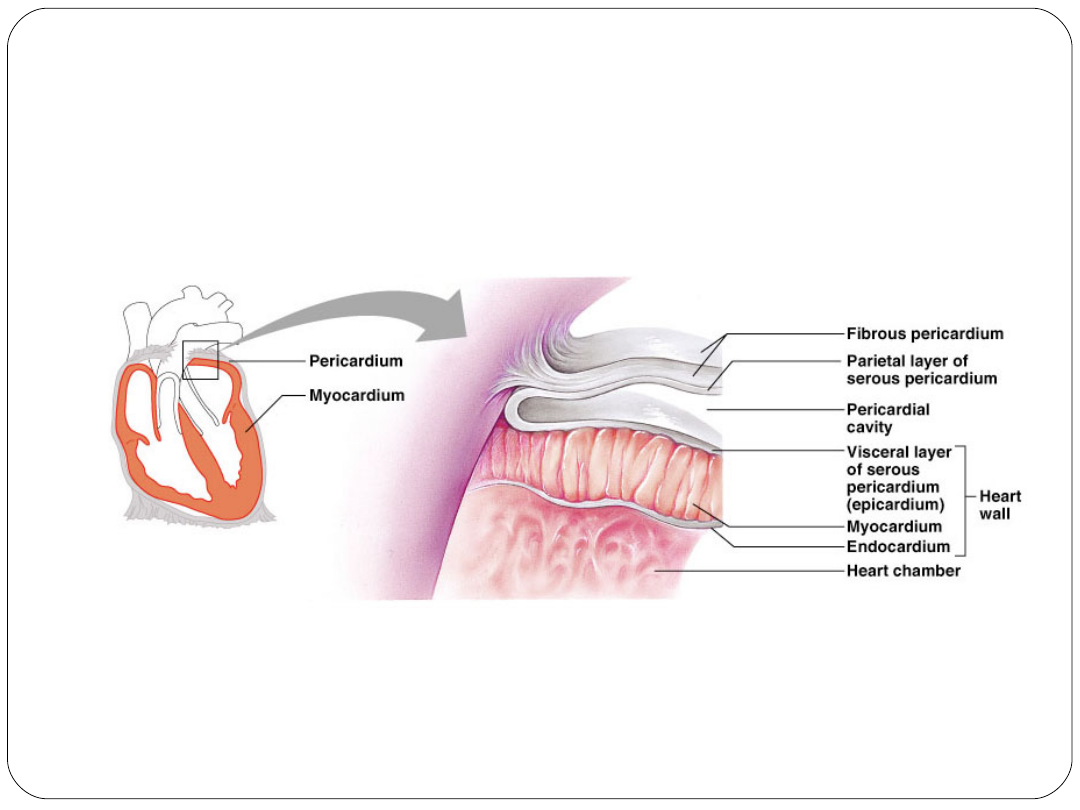
Worek osierdziowy
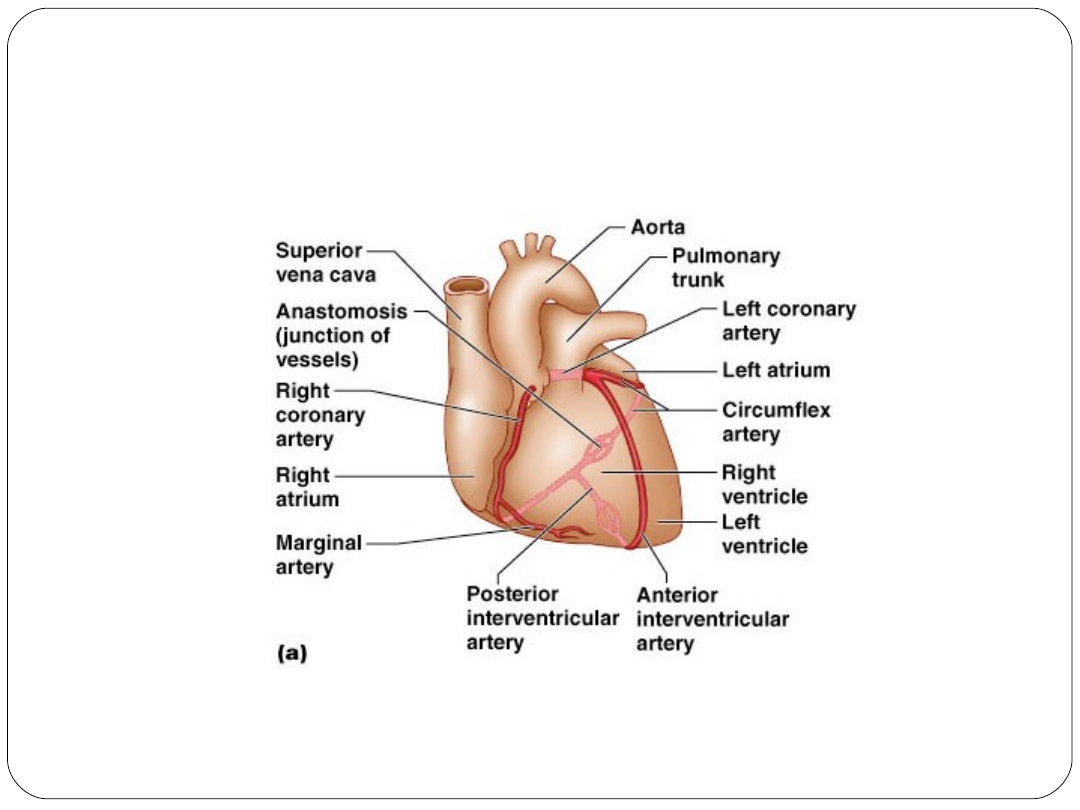
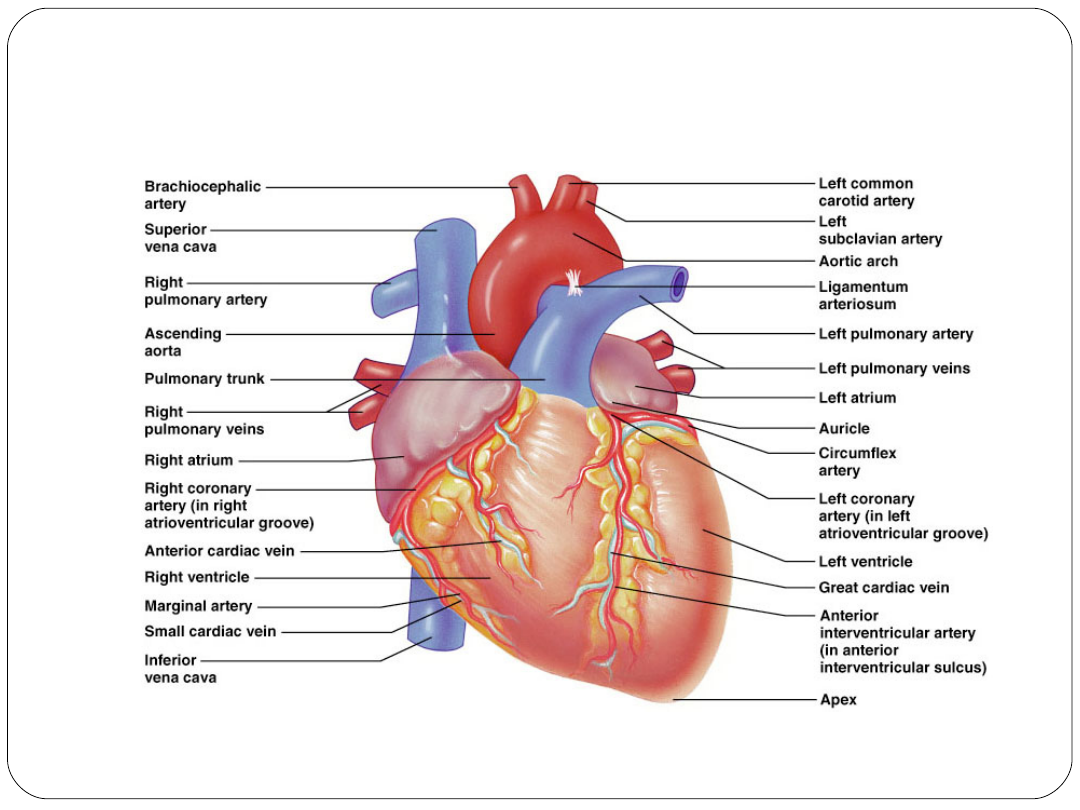
Krążenie wieńcowe
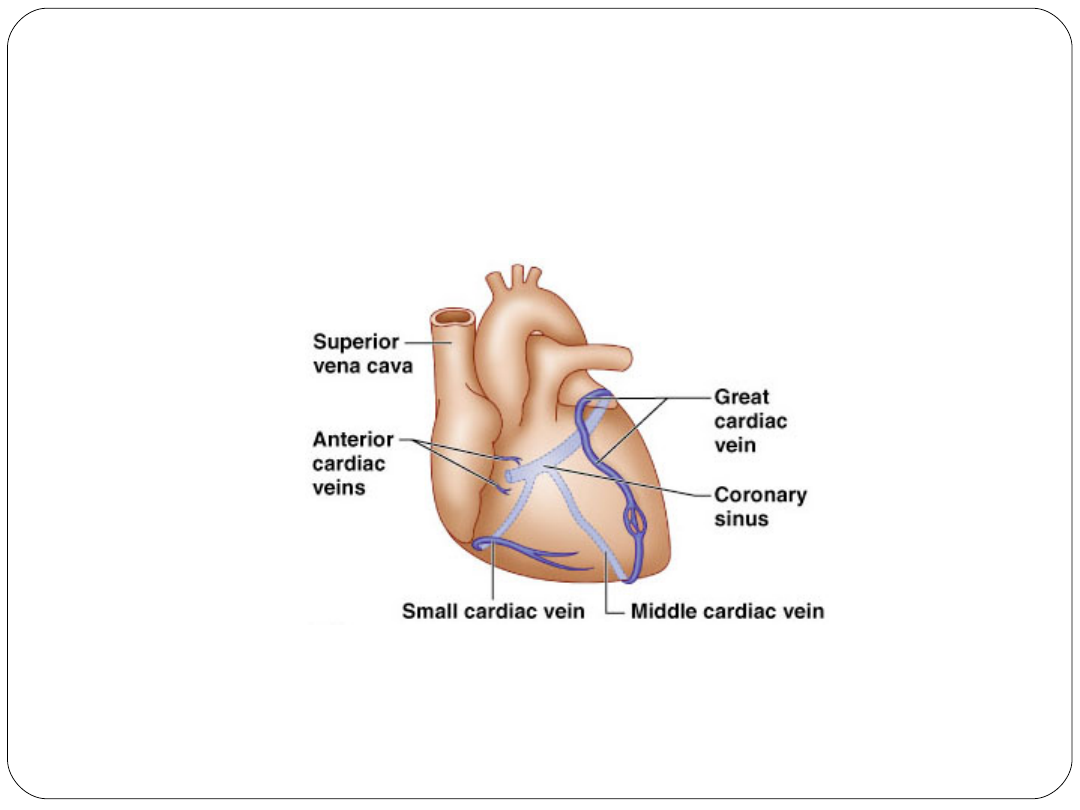
Krążenie wieńcowe
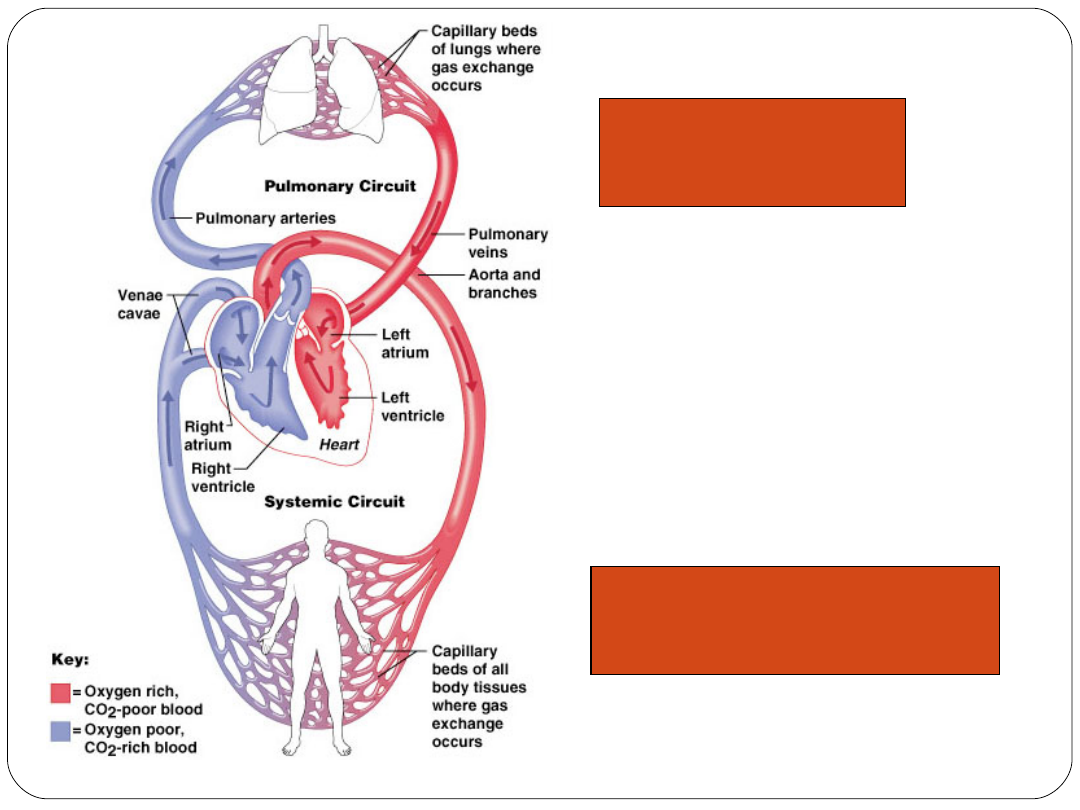
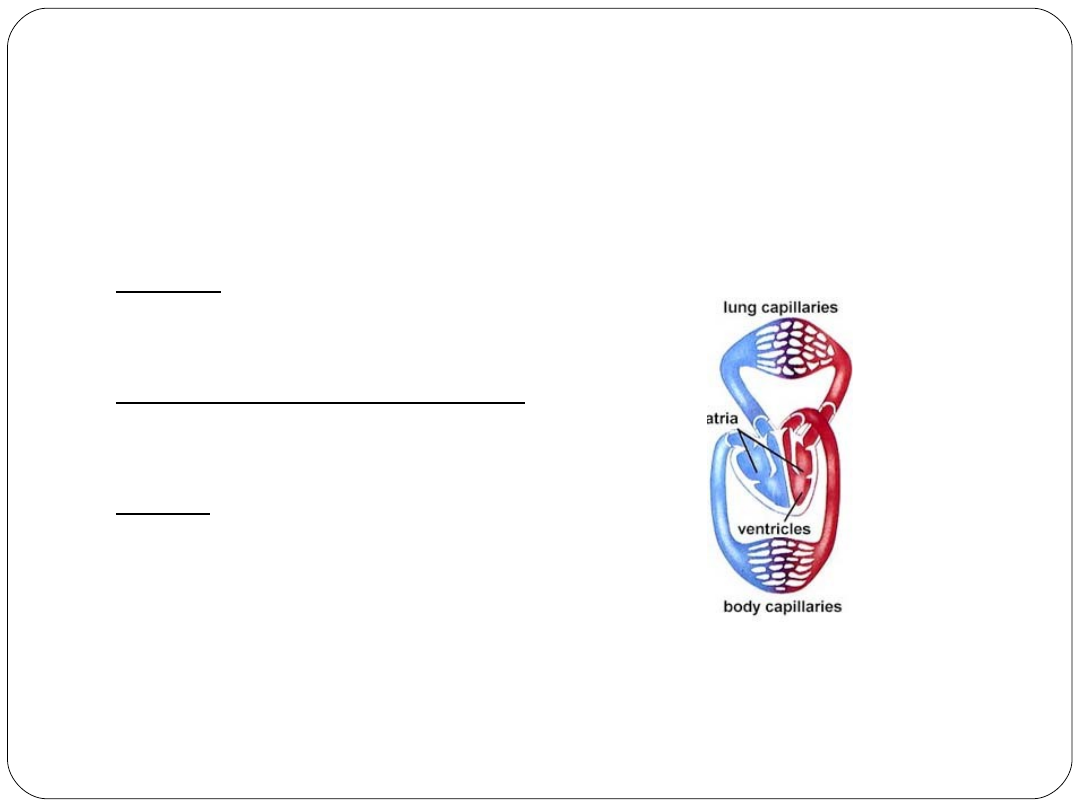
KRĄŻENIE PŁUCNE
KRĄŻENIE SYSTEMOWE

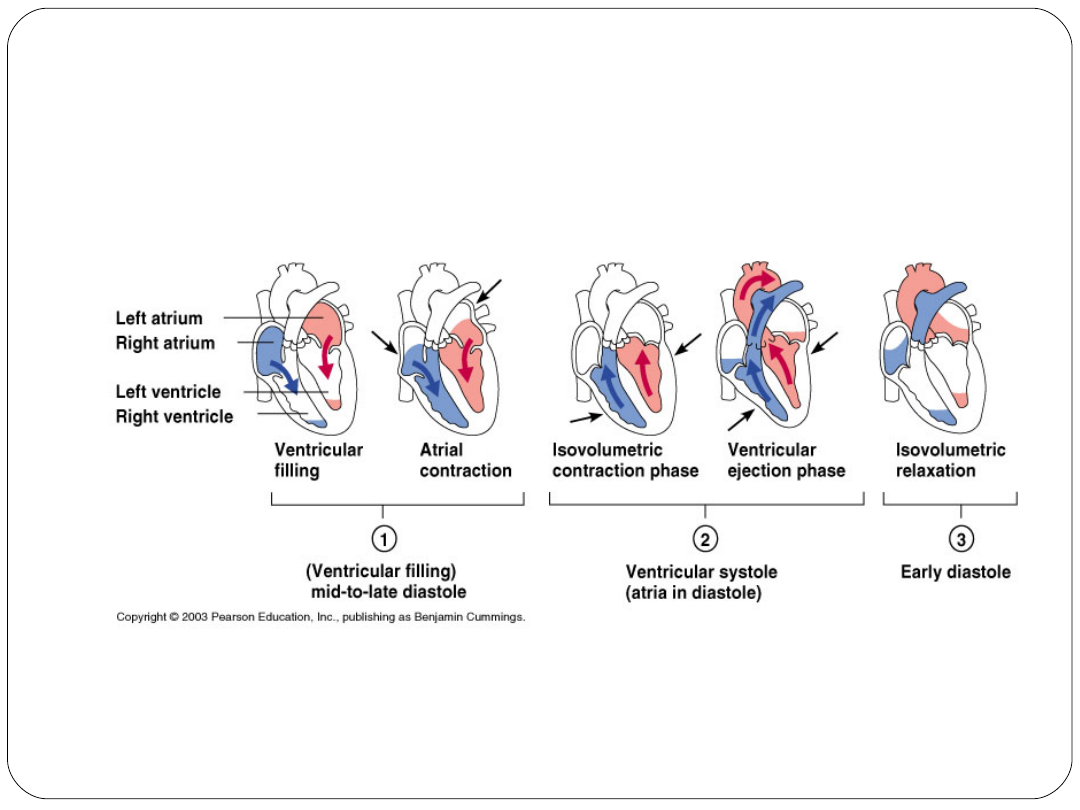
Cykl sercowy
Późna faza rozkurczu: przedsionki i komory
rozluźnione, otwarte zastawki a-v; krew
swobodnie wypełnia jamy serca
Skurcz przedsionków: przedsionki kurcząc
się pompują dodatkowe 20-30% krwi do
komór
Izowolumetryczny skurcz komór: zamknięcie
zastawek a-v; wzrasta ciśnienie w komorach
bez zmiany objętości
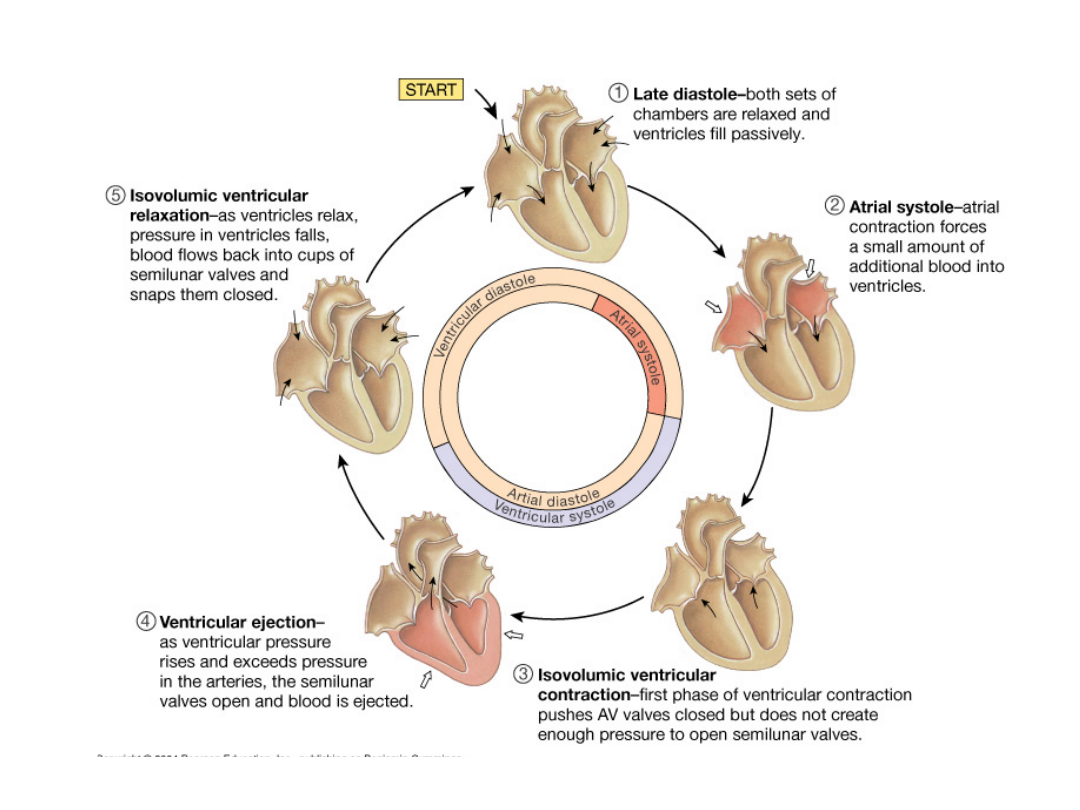
Cykl sercowy
Wyrzut komorowy; otwarcie zastawek
półksiężycowatych, krew wypływa do aorty
i tętnicy płucnej
Rozkurcz komór izowolumetryczny od
momentu zamknięcia zastawek
półksiężycowatych
Otwarcie zastawek a-v; wypełnianie jam
serca
Cykl sercowy
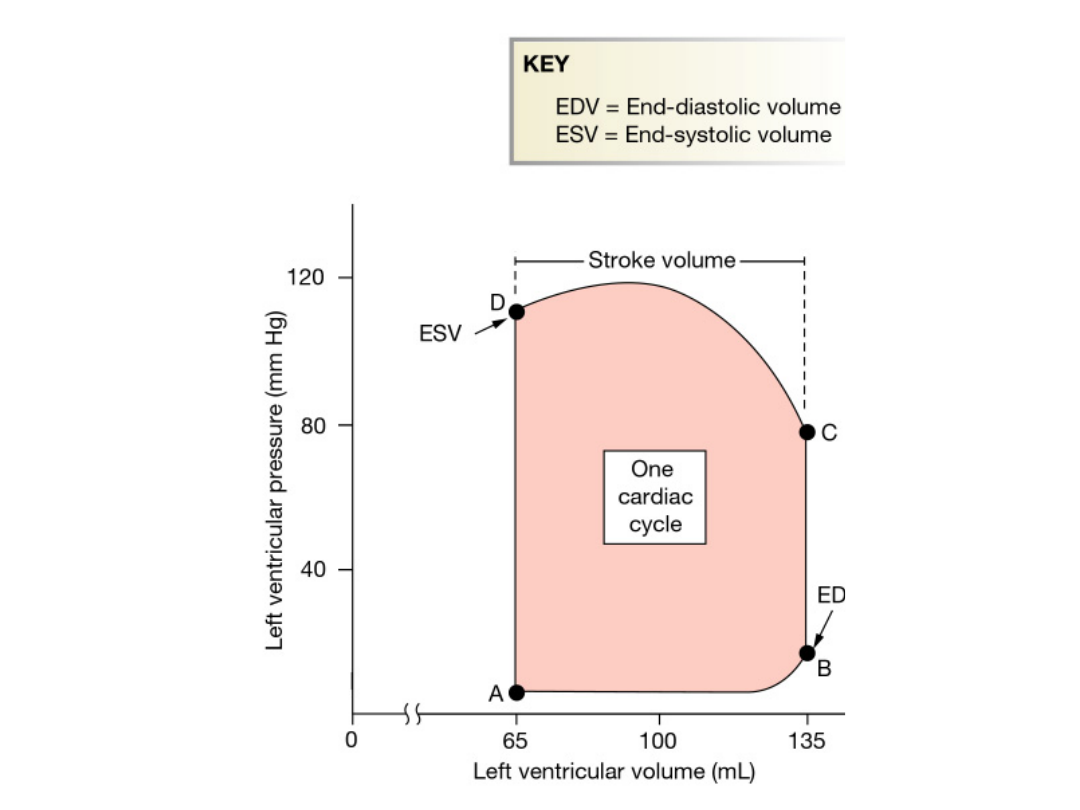

Objętość końcoworozkurczowa (VEDV)-
objętość krwi w komorze tuż przed rozpoczęciem skurczu
komór; 120-140 ml
Objętość końcowoskurczowa (VESV)-
Objętość krwi pozostająca w komorze przy końcu wyrzutu ;
40-70 ml
Objętość wyrzutowa serca (SV)
Objętość krwi wyrzucana podczas każdego skurczu
SV= VEDV – VESV
Frakcja wyrzutowa (EF)
Stosunek objętości wyrzutowej do objętości
końcoworozkurczowej; (SV/VEDV); 60-70%

Pojemność (objętość) minutowa (CO)
Ilość krwi przepompowanej przez serce wciągu 1
minuty; CO= SV x HR; 6 l/min
Wskaźnik sercowy
CO/powierzchnia ciała; 3,5 l/min/m2

Obciążenie
Siła, z jaką krew rozciąga jamy serca
Obciążenie wstępne (preload)
Siła, z jaką krew rozciąga komorę tuż przed jej
skurczem
Obciążenie następcze (afterload)
Siła, z jaką ciśnienie rozciąga jamy komory w
momencie otwarcia zastawek półksiężycowatych;
odzwierciedla ono opor przepływu, który napotyka
krew w fazie wyrzutu
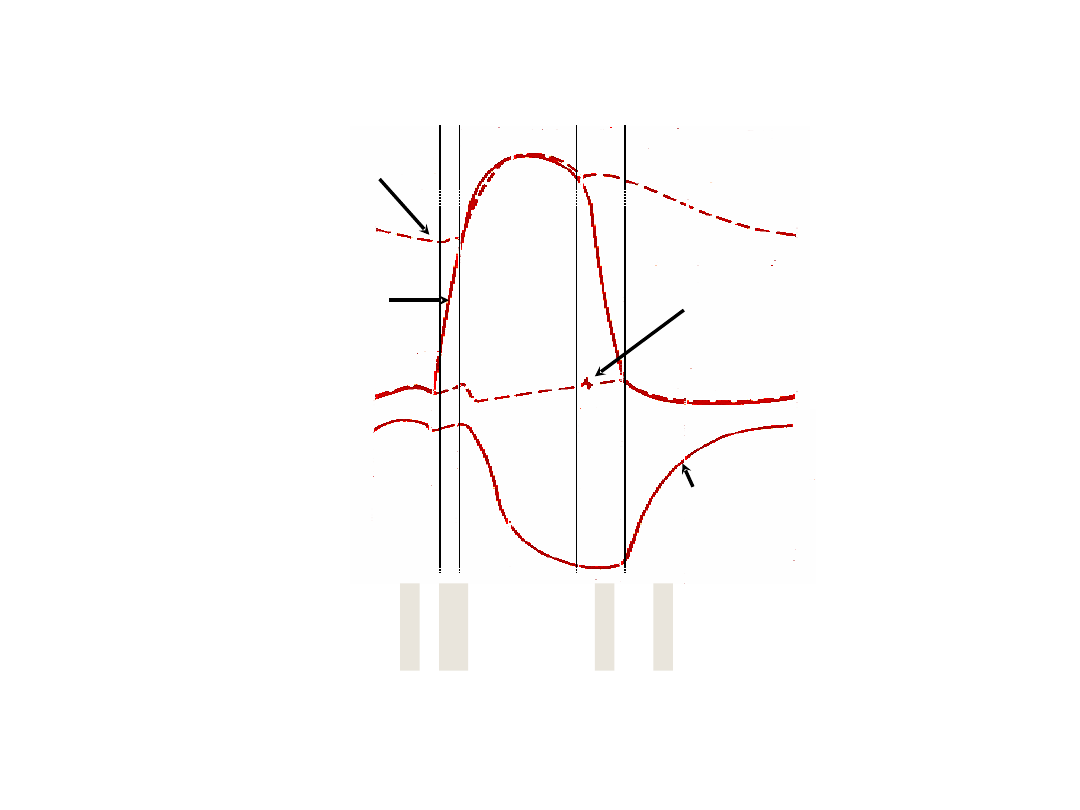
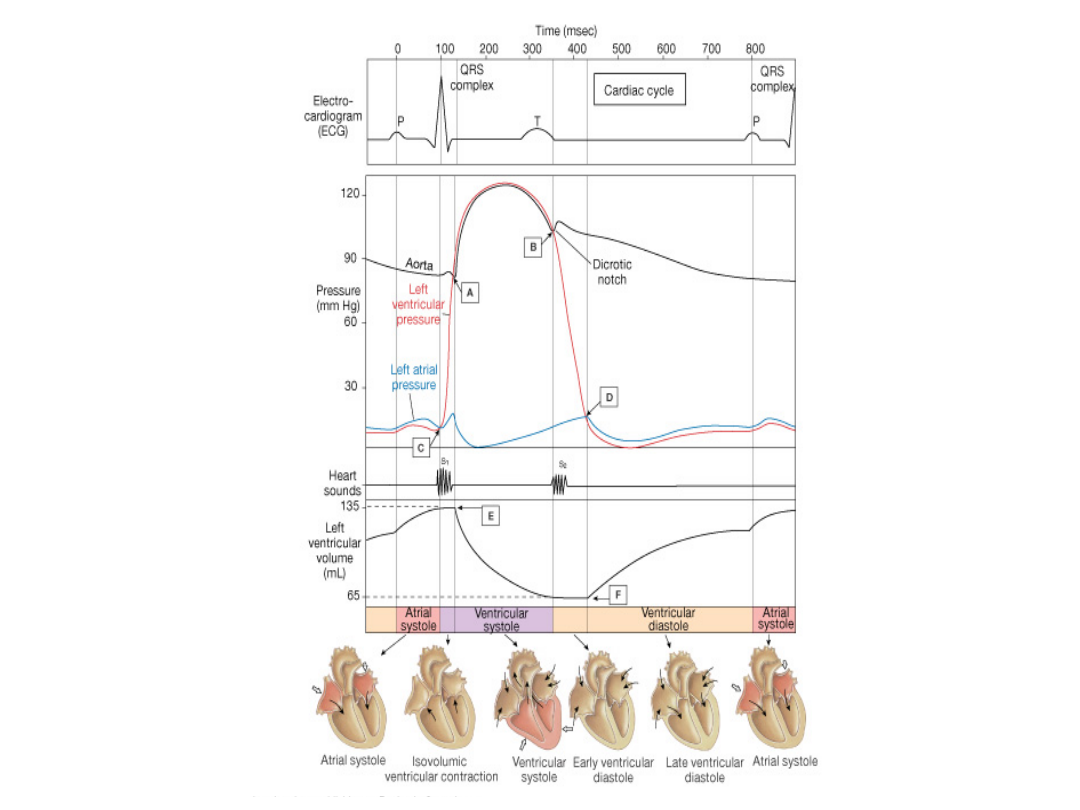
Tony serca
S
4
S
1
S
2
S
3
aortic
pressure
ventricular
pressure
ventricular
volume
atrial
pressure

Tony serca
I ton serca (S1) = ton skurczowy, pojawia się na początku
skurczu komór, niska częstotliwość, nieco wydłużony, czas
trwania ok. 0,15 s; spowodowany zamknięciem zastawek a-v
(główne źródło)
II ton serca (S2) = ton rozkurczowy, sygnalizuje rozpoczęcie
fazy rozkurczu, krótki, wysoka częstotliwość; spowodowany
zamknięciem zastawek półksiężycowatych aorty i tętnicy
płucnej; dwie składowe:
A2 = składowa aortalna, występuje pierwsza
P2 = składowa płucna
Fizjologiczne rozdwojenie S2 jest lepiej słyszalne na wdechu
(zwiększony odstęp między A2 i P2)
Paradoksalne rozdwojenie S2: odstęp między A2 i P2 zmniejsza
się na wdechu

Tony serca
III ton serca (S3) występuje w fazie biernego szybkiego
wypełniania (drgania ścian komór), pojawia się po
upływie ok. 1/3 fazy rozkurczu
IV ton serca (S4) występuje podczas skurczu
przedsionków, tuż przed S1, rzadko słyszalny
S1, S2 zawsze słyszalne
Jeśli słyszalne także S3 i/lub S4 = rytm cwałowy
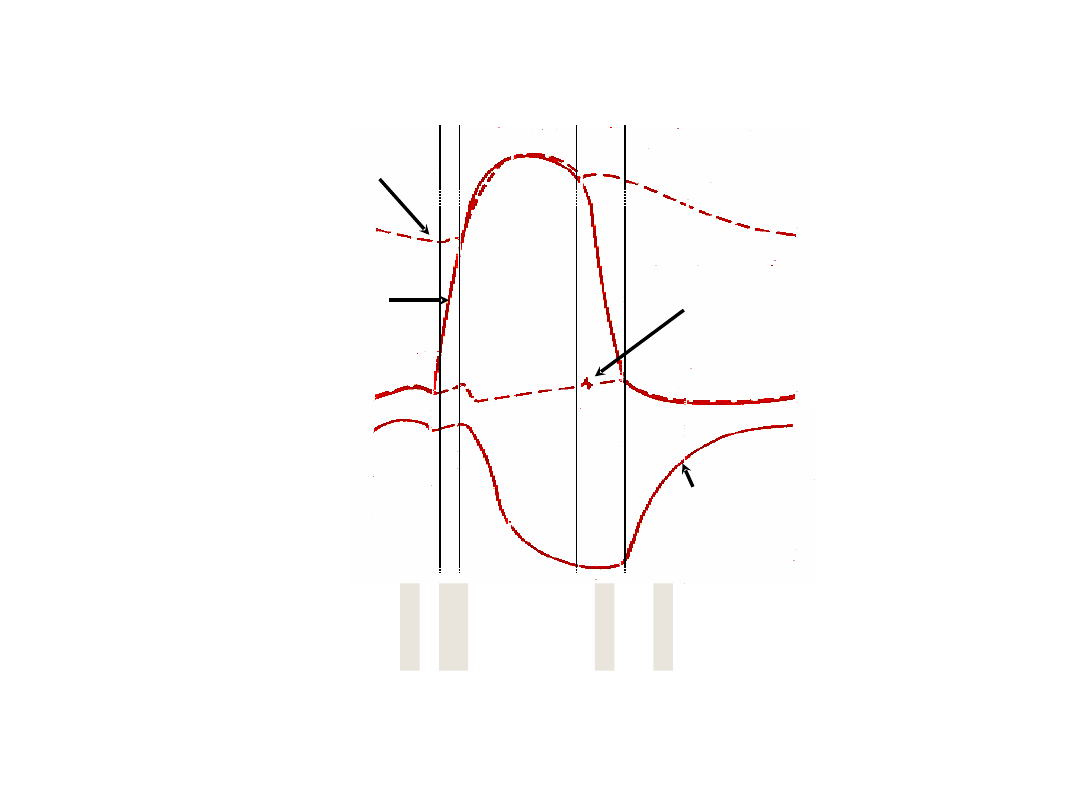
Tony serca
S
4
S
1
S
2
S
3
aortic
pressure
ventricular
pressure
ventricular
volume
atrial
pressure

Szmery serca
Zjawiska osłuchowe zazwyczaj patologiczne;
Najczęściej spowodowane wadami
zastawkowymi serca
Podział:
Skurczowe - między S1 i S2
Rozkurczowe – między S2 i S1
Cykl sercowy
Czas
trwania
cyklu
skurcz
rozkurcz
HR 75/min
0,8 s
0,27 s
0,53 s
HR 200/min
0,3 s
0,16 s
0,14 s

Regulacja siły skurczu
Przez zmianę rozkurczowej długości mięśnia
Przez wpływ na kurczliwość

Regulacja siły skurczu - cd
Prawo Franka – Starlinga
Jakkolwiek mierzona energia skurczu serca
jest w pewnych granicach proporcjonalna do
stopnia wyjściowego rozciągnięcia jego
włókien
Dwa komórkowe mechanizmy zależności siły
skurczu od rozkurczowej długości mięśnia:
1.
Wpływ na geometrię sarkomeru
2.
Wpływ na powinowactwo Tc do Ca
++
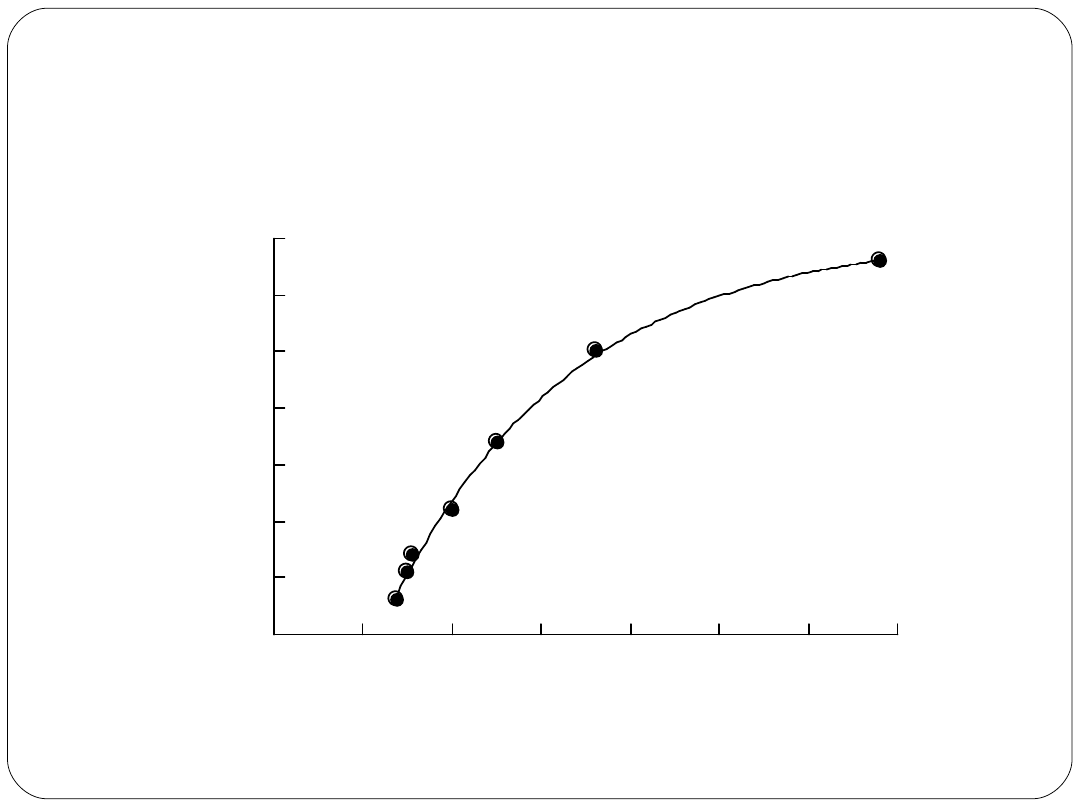
Prawo Franka - Starlinga
0
5
10
15
20
25
30
35
0
5
10
15
20
25
30
35
Stroke work, g.m
End diastolic pressure, mm Hg

Regulacja siły skurczu - cd
Kurczliwość
Właściwość czynnościowa kardiomiocytów,
definiowana jako zdolność do generowania
siły
Wskaźnikami kurczliwości są:
Wielkość frakcji wyrzutowej
Prędkość przepompowania krwi z komory do aorty

Kurczliwość
Czynniki inotropowe dodatnie
Aminy katecholowe
Glikozydy naparstnicy
Glukagon, inozyna, metyloksantyny
Czynniki inotropowe ujemne
Acetylocholina
Adenozyna
Blokery kanału wapniowego
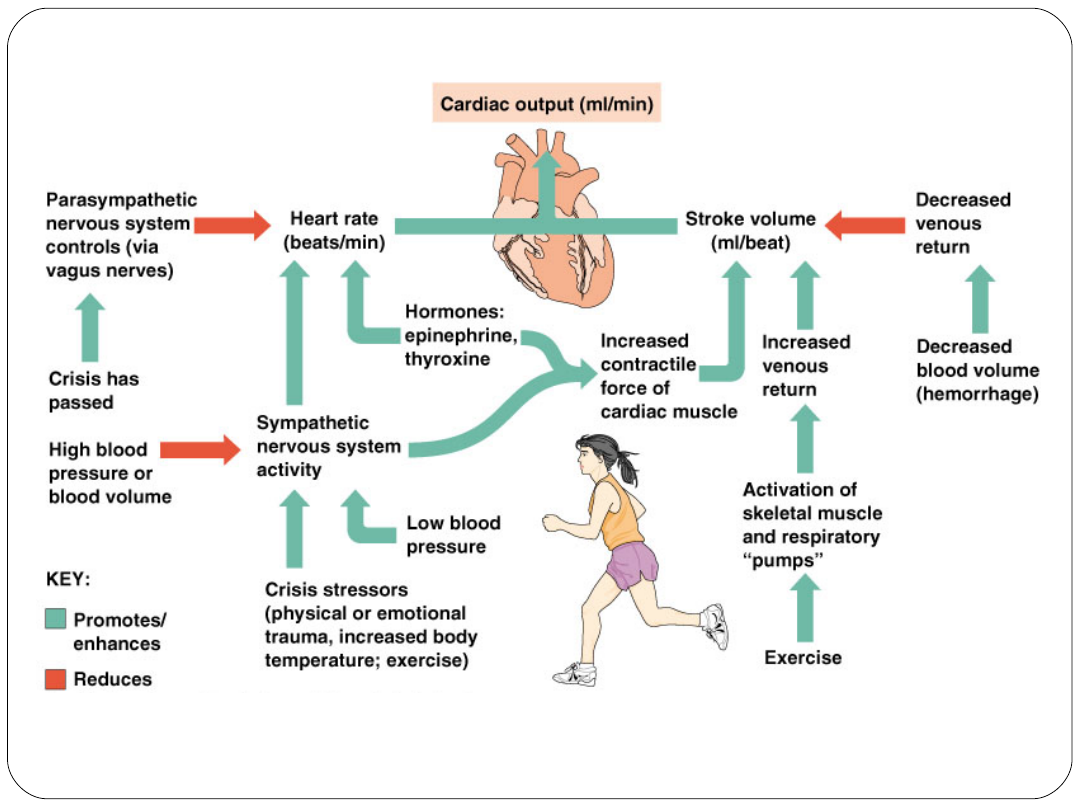
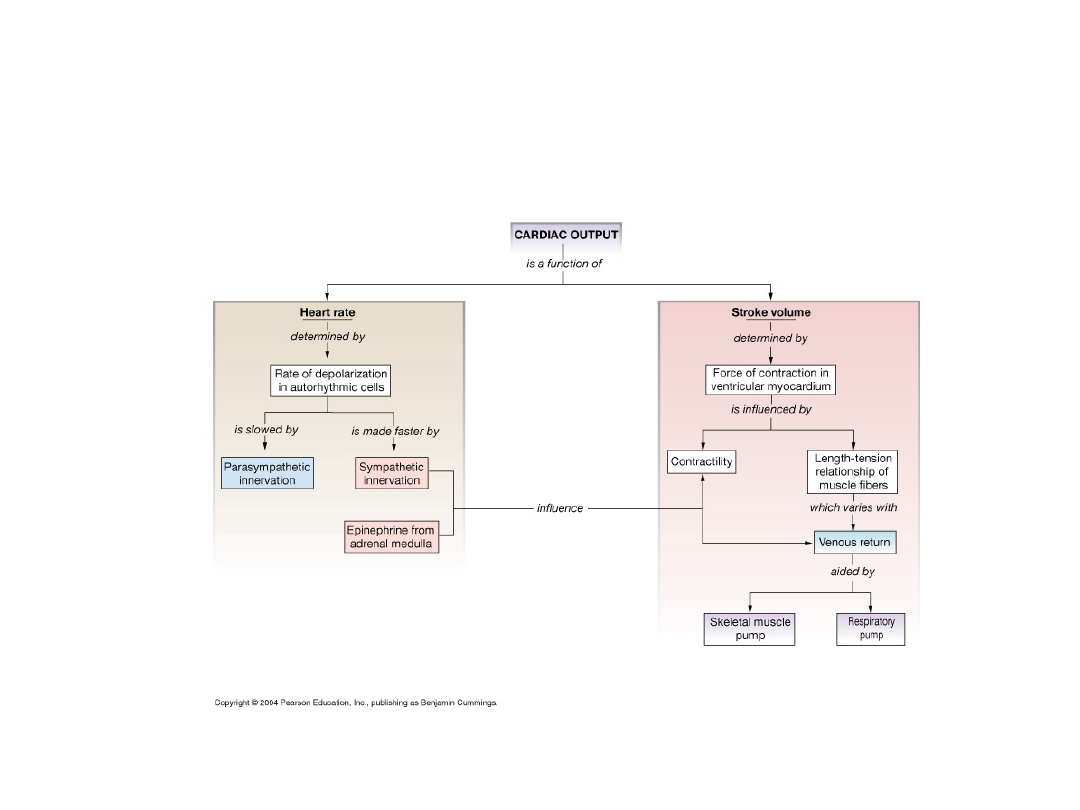
Regulacja pojemności minutowej
CO
Pojemność minutowa
HR
SV
x
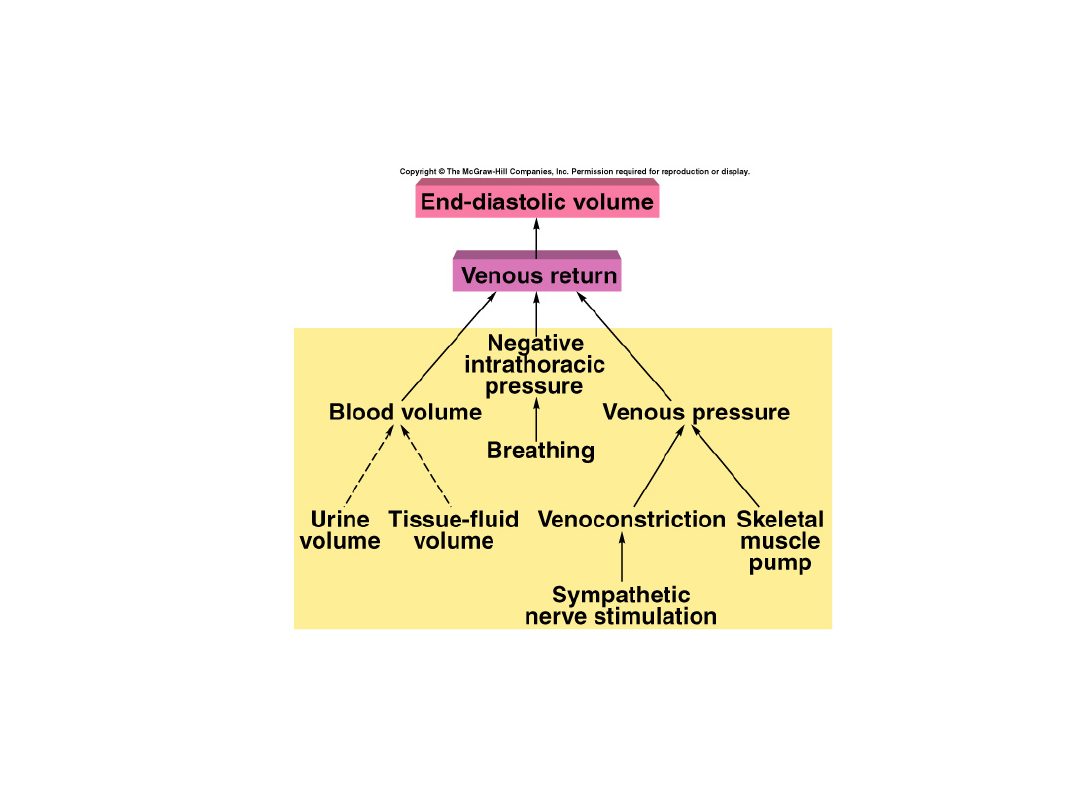
Regulacja pojemności minutowej

Układ naczyniowy
Składowe:
aorta
duże tętnice, małe tętnice, tętniczki (arteriole)
naczynia włosowate
małe żyły, duże żyły, duże żyły próżne
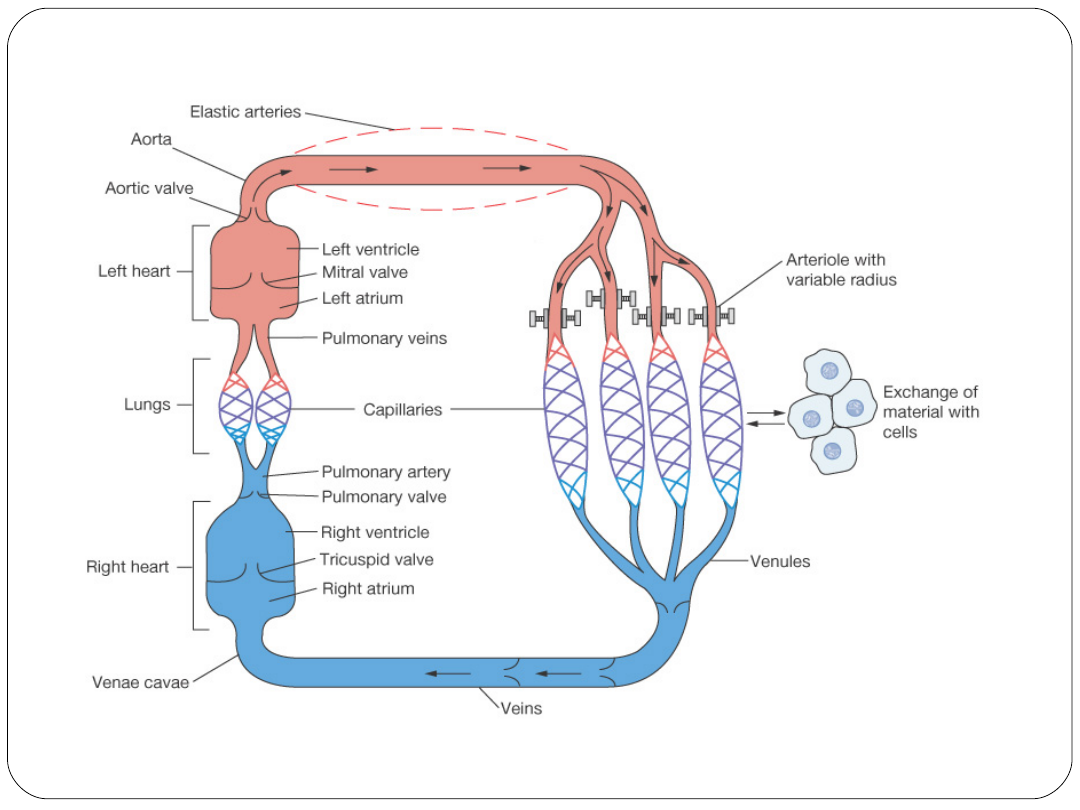

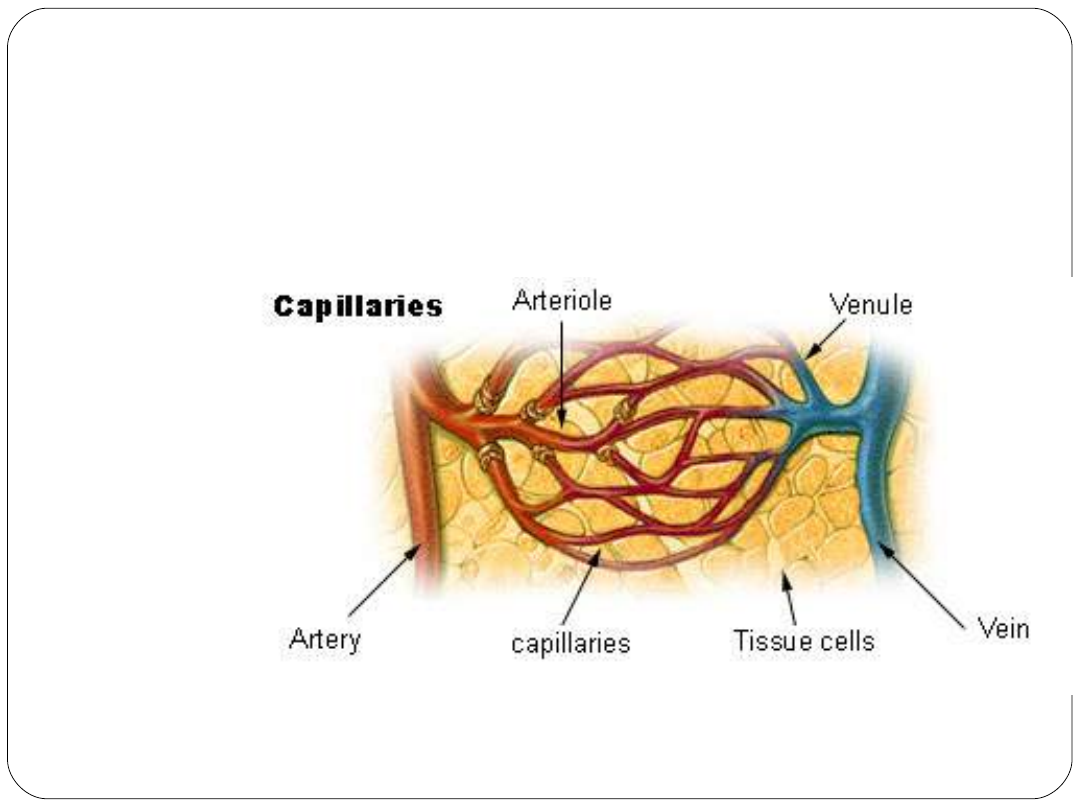
Układ naczyniowy
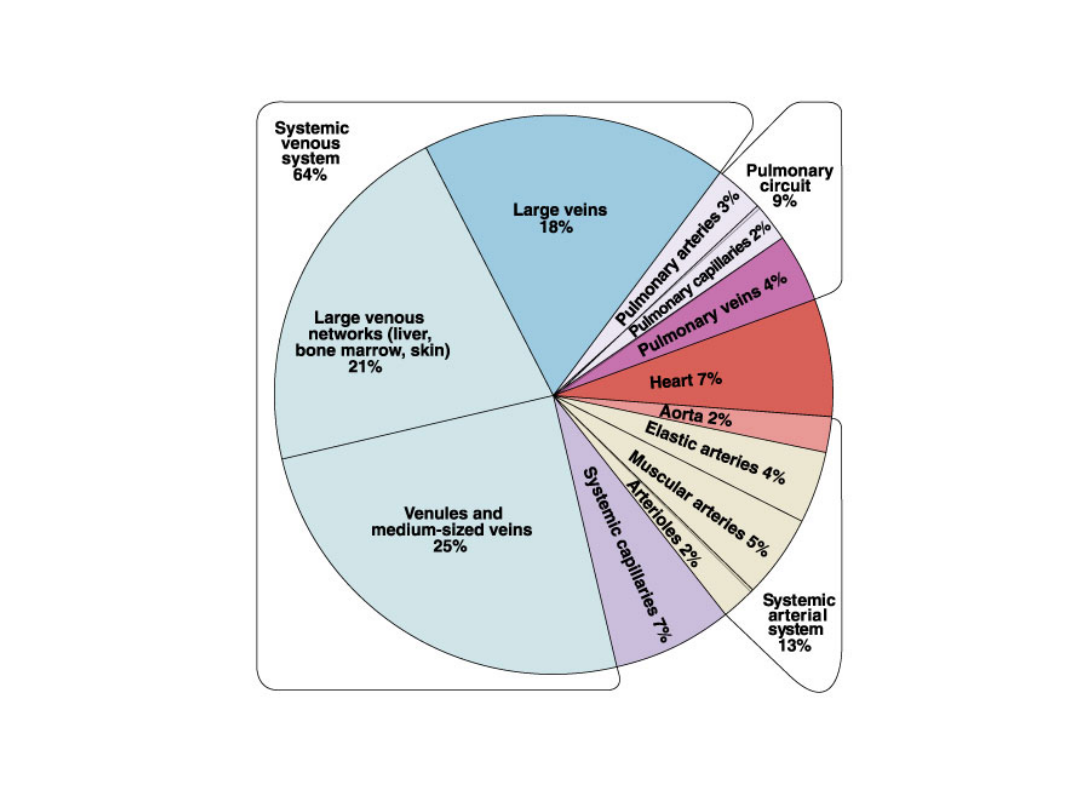
Podział naczyń krwionośnych ze względu na
funkcję:
Naczynia transportujące
Naczynia oporowe
Naczynia wymiany odżywczej
Naczynia pojemnościowe

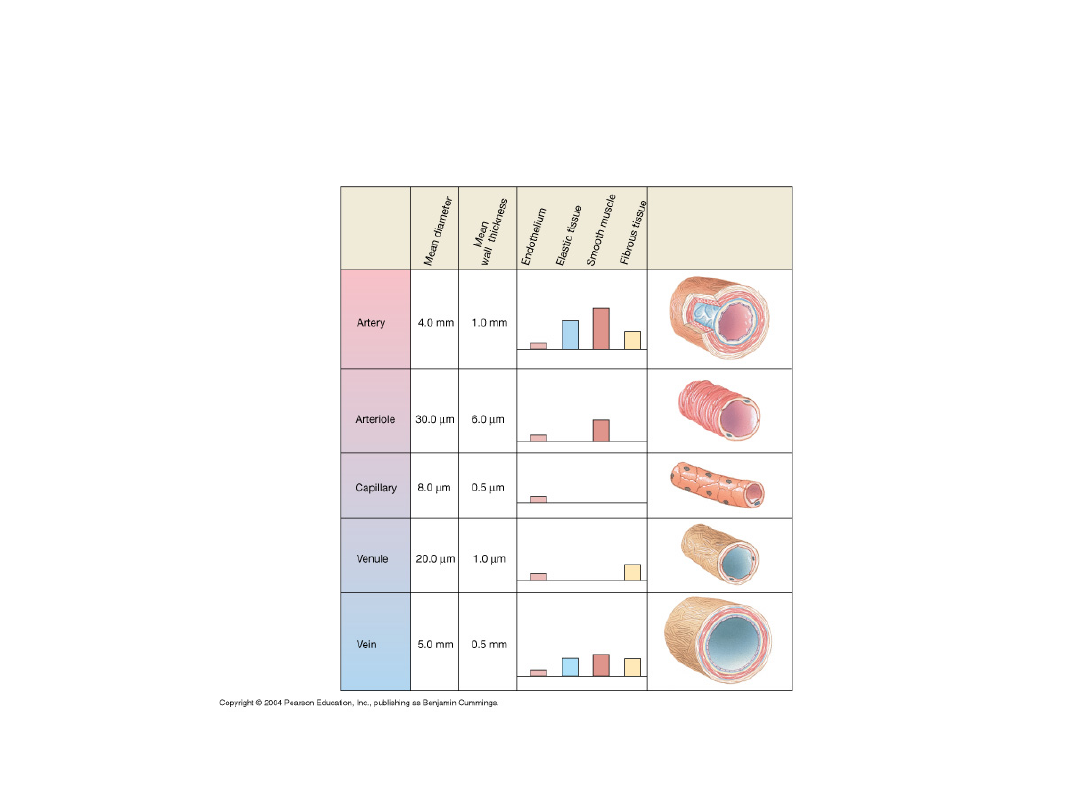
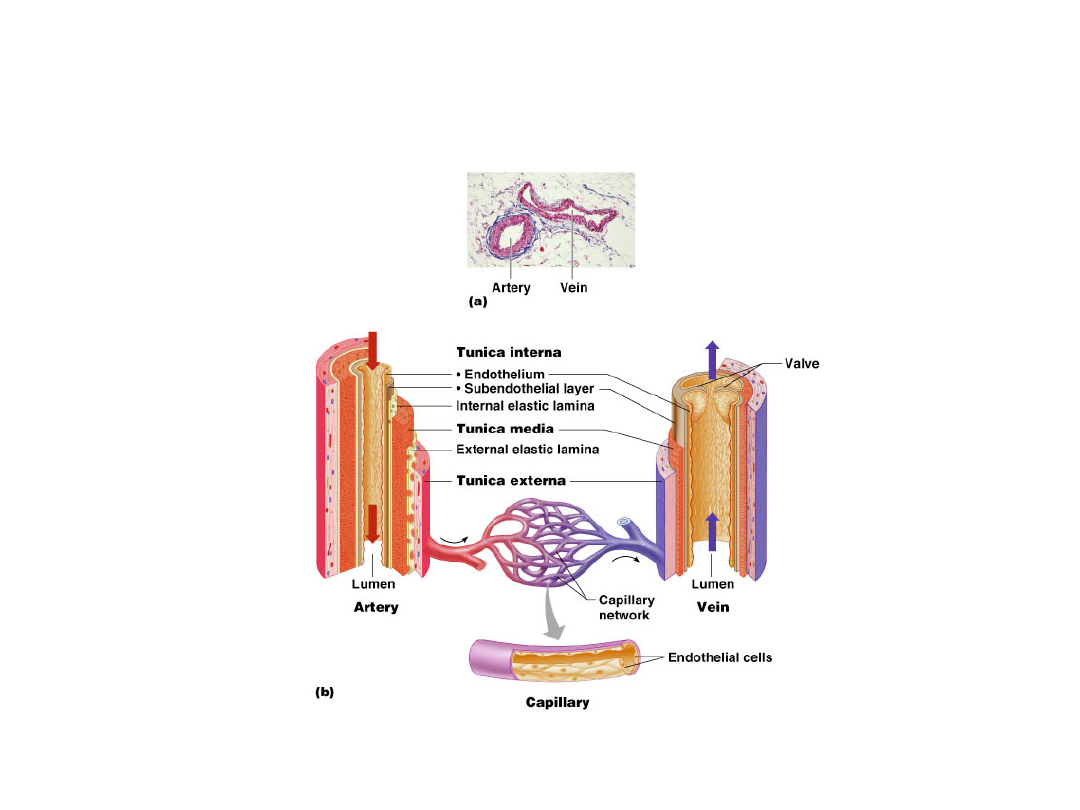
Ściana naczynia
Śródbłonek
Warstwa środkowa
Mięśnie gładkie
Włókna kolagenowe
Włókna sprężyste
przydanka
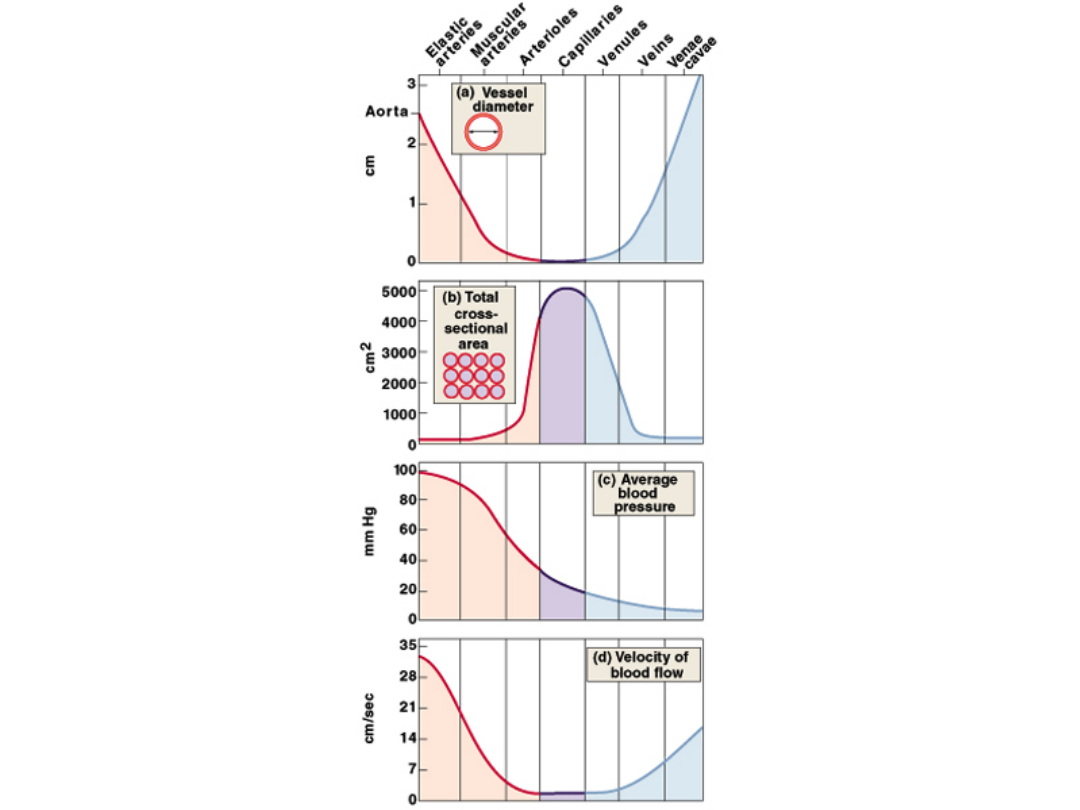
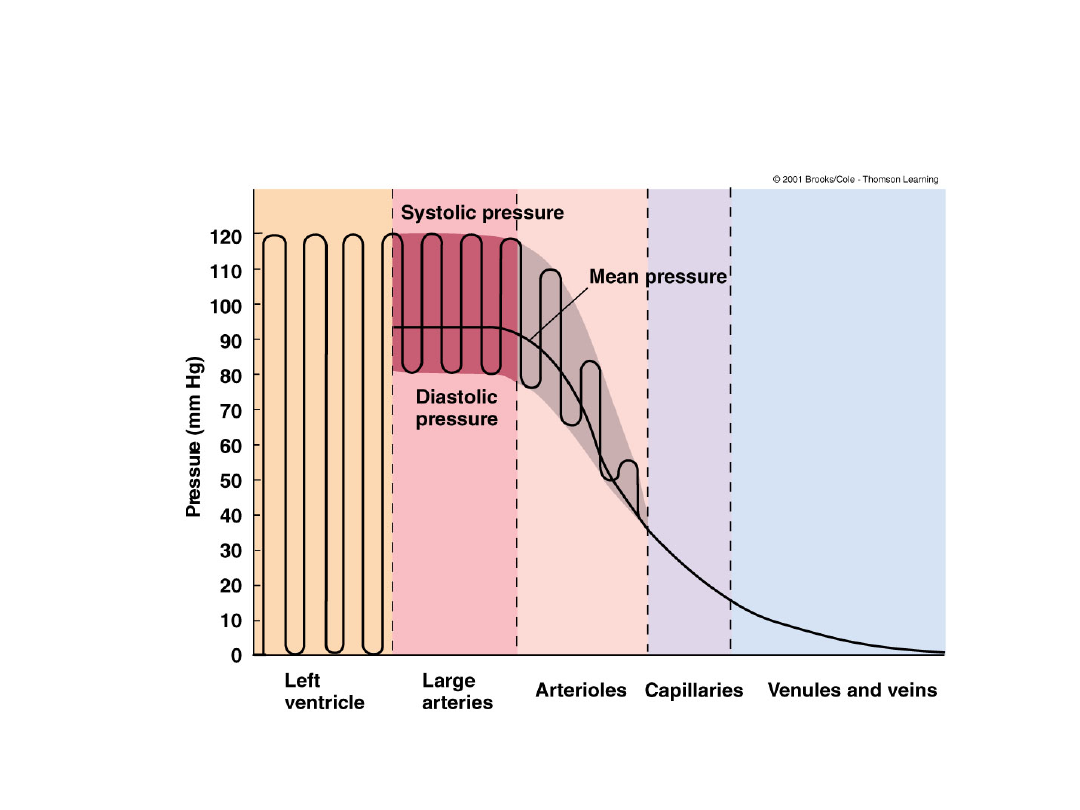
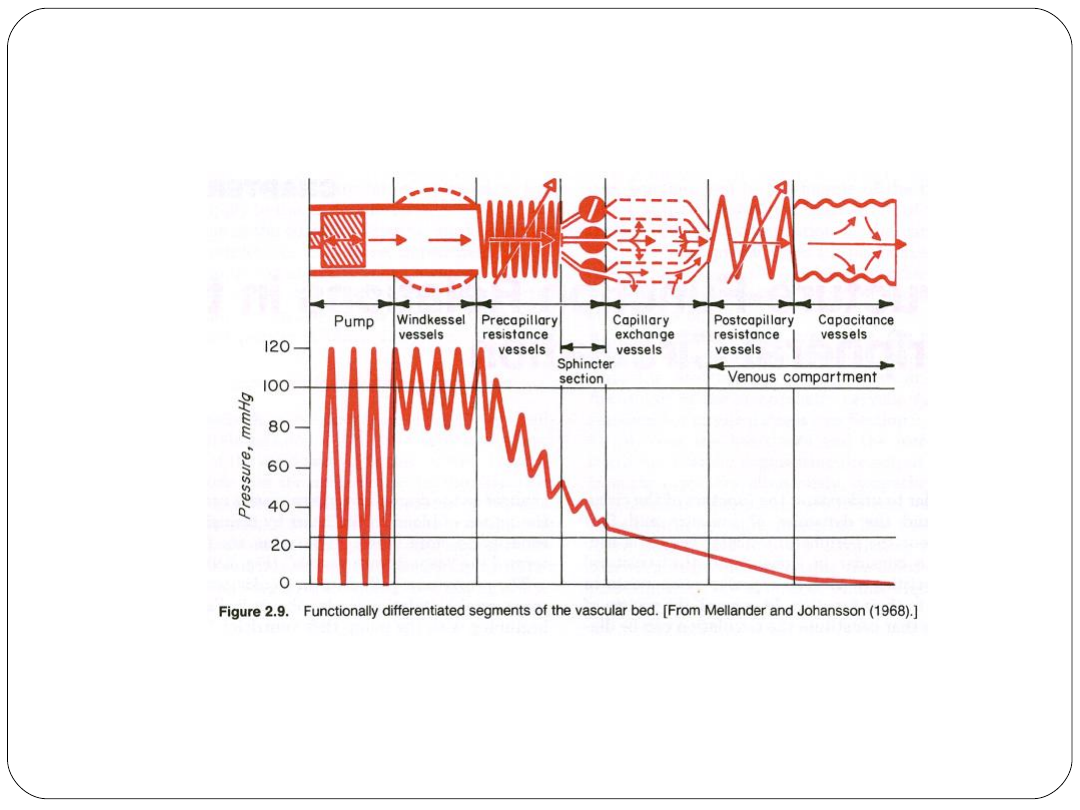
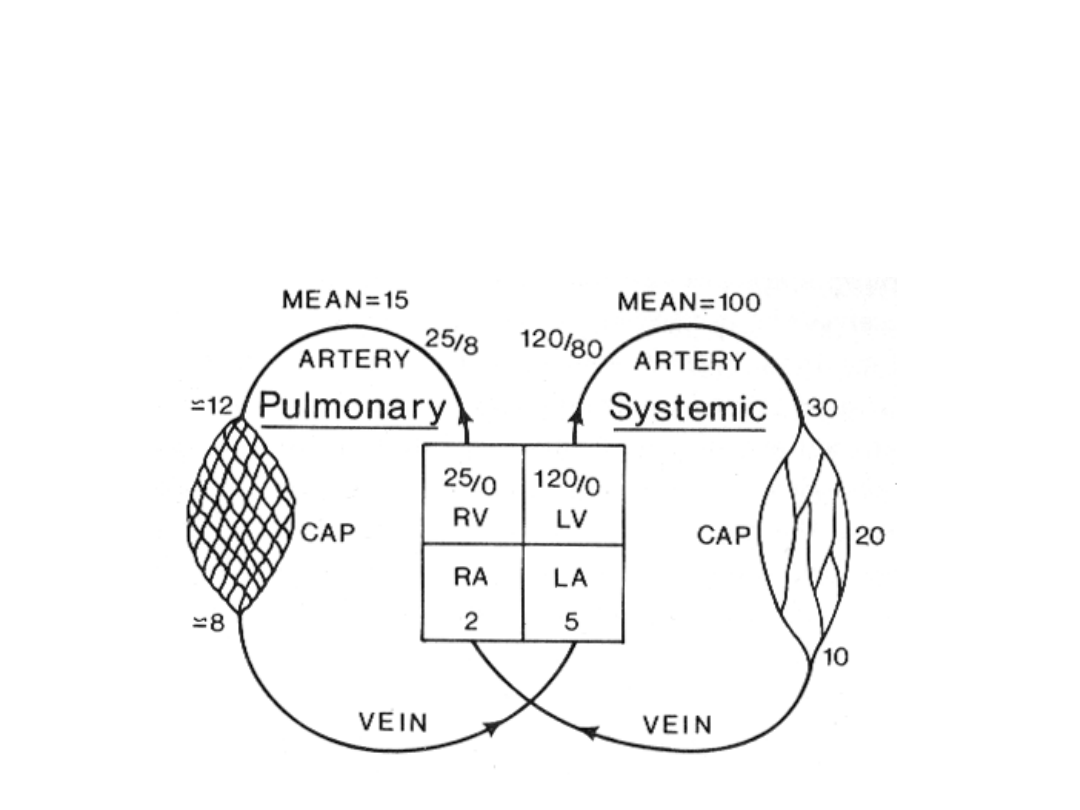
CIŚNIENIE NAPĘDOWE W KRĄŻENIU DUŻYM
100 – 5 = 95
CIŚNIENIE NAPĘDOWE W KRĄŻENIU MAŁYM
15 – 5 = 10
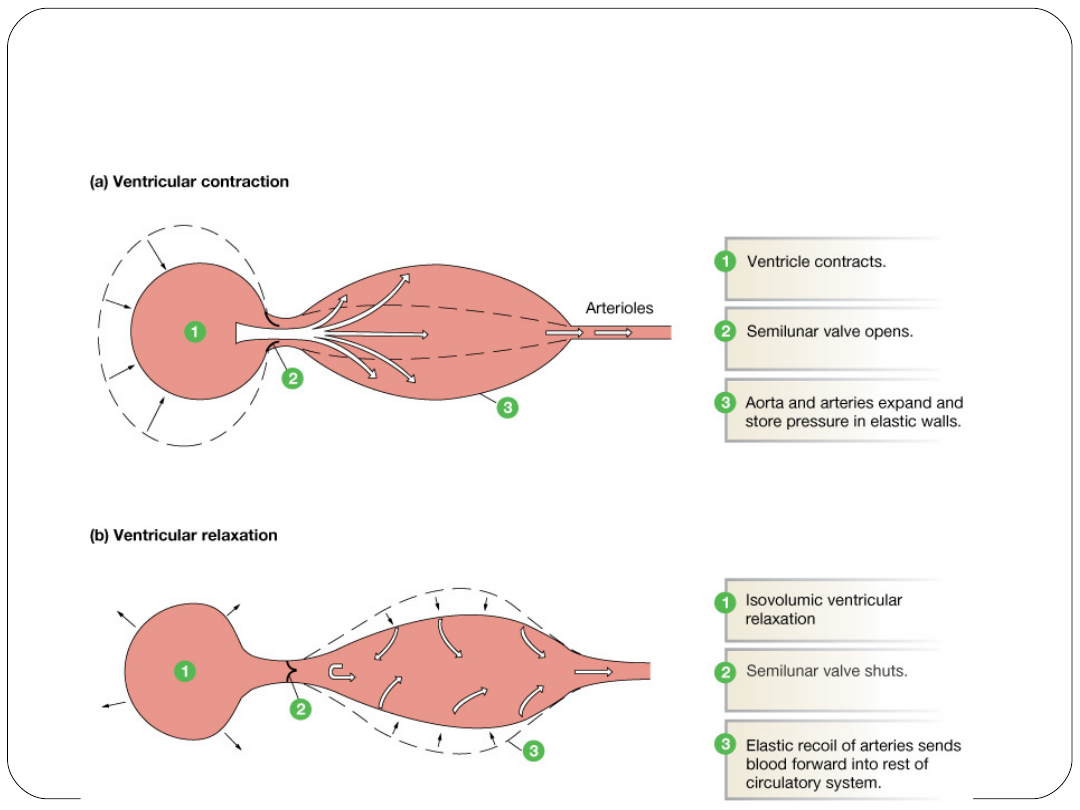
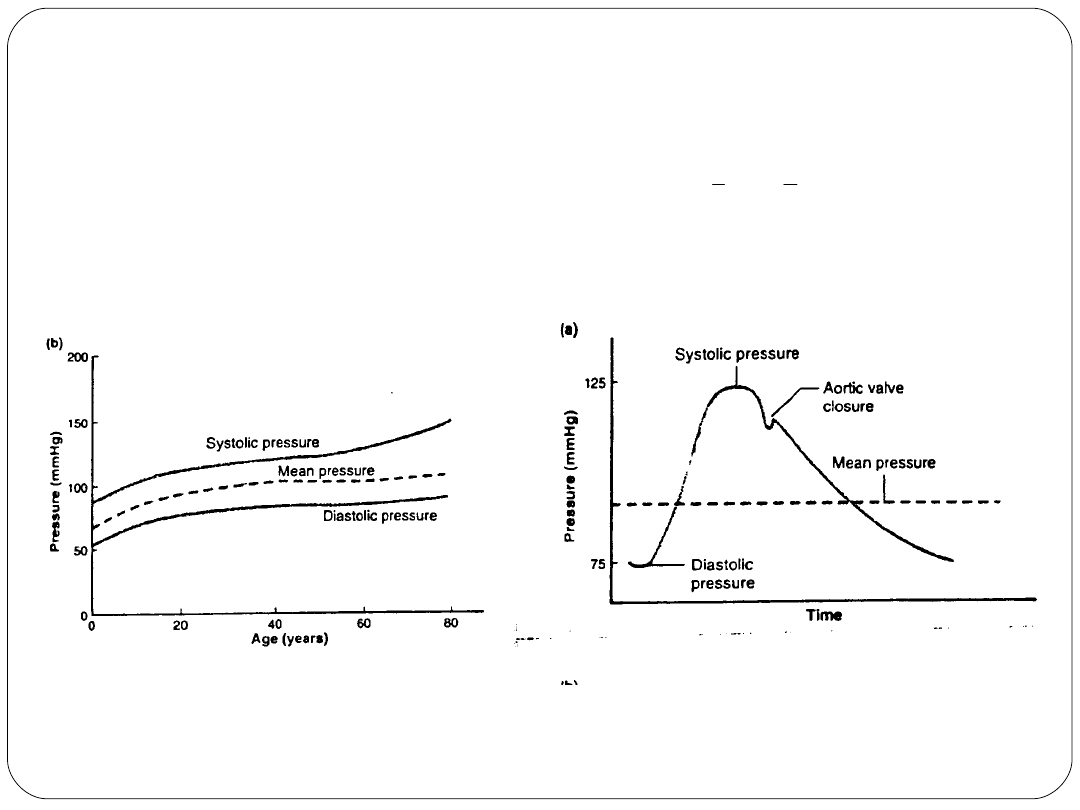
Ciśnienie tętnicze
generowane w czasie skurczu komór

Ciśnienie tętnicze
Skurczowe
Najwyższe ciśnienie w układzie tętniczym osiągane
podczas wyrzutu komorowego
Rozkurczowe
Najniższe ciśnienie w układzie tętniczym w fazie
poprzedzającej początek wyrzutu komorowego
Tętna (=ciśnienie fali tętna)
Amplituda skurczowo- rozkurczowa
Średnie (MAP)
MAP = R + (S-R)/3

Ciśnienie tętnicze
BP = CO x TPR

Pomiar ciśnienia tętniczego metodą
Korotkowa
Metoda
nieinwazyjna
Osłuchiwanie tonów
Korotkowa
Stosowana od
ponad 100 lat
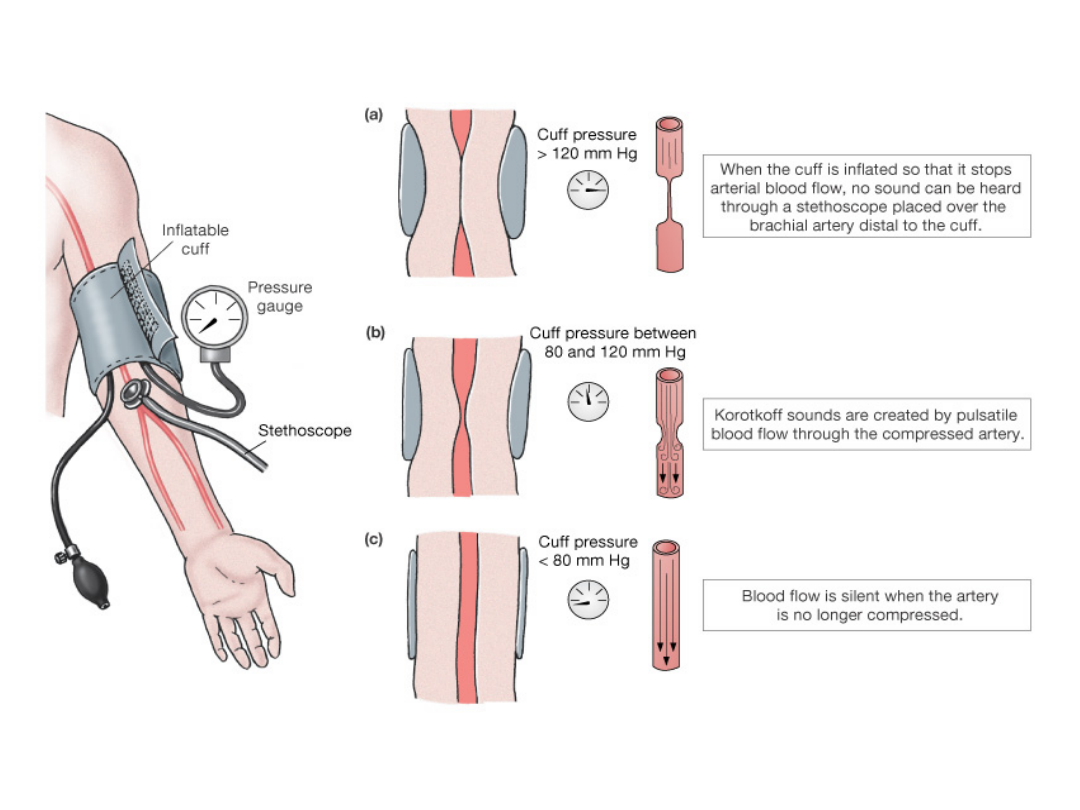
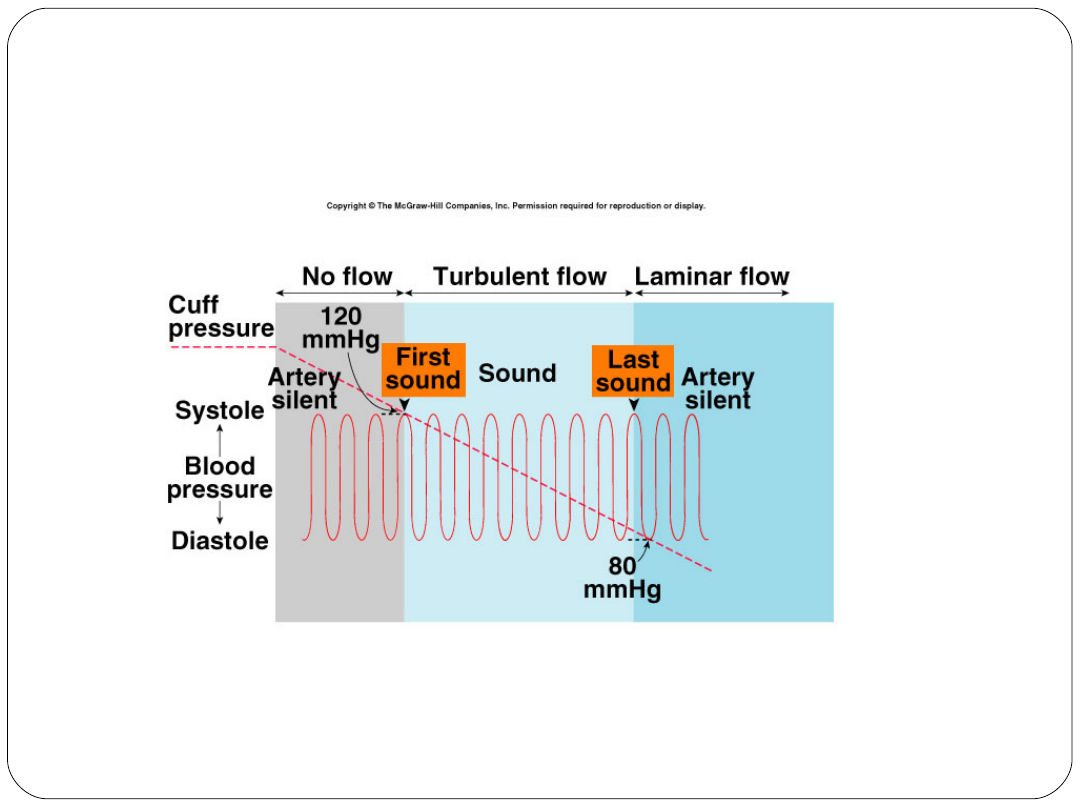
Pomiar ciśnienia tętniczego

Przepływ krwi w naczyniu zależy od:
Gradientu ciśnień między początkowym i
końcowym odcinkiem naczynia
Oporu przepływu
Przepływ= ----------
P
R

Opór naczyniowy
Opór naczyniowy jest wprost proporcjonalny do
długości naczynia i lepkości krwi
Opór naczyniowy jest odwrotnie proporcjonalny
do 4. potęgi promienia naczynia
R =
_L _
r4
Głównymi czynnikami regulującymi przepływ krwi
przez narządy są:
Średnie ciśnienie tętnicze
Opór naczyniowy przepływu

Przepływ krwi
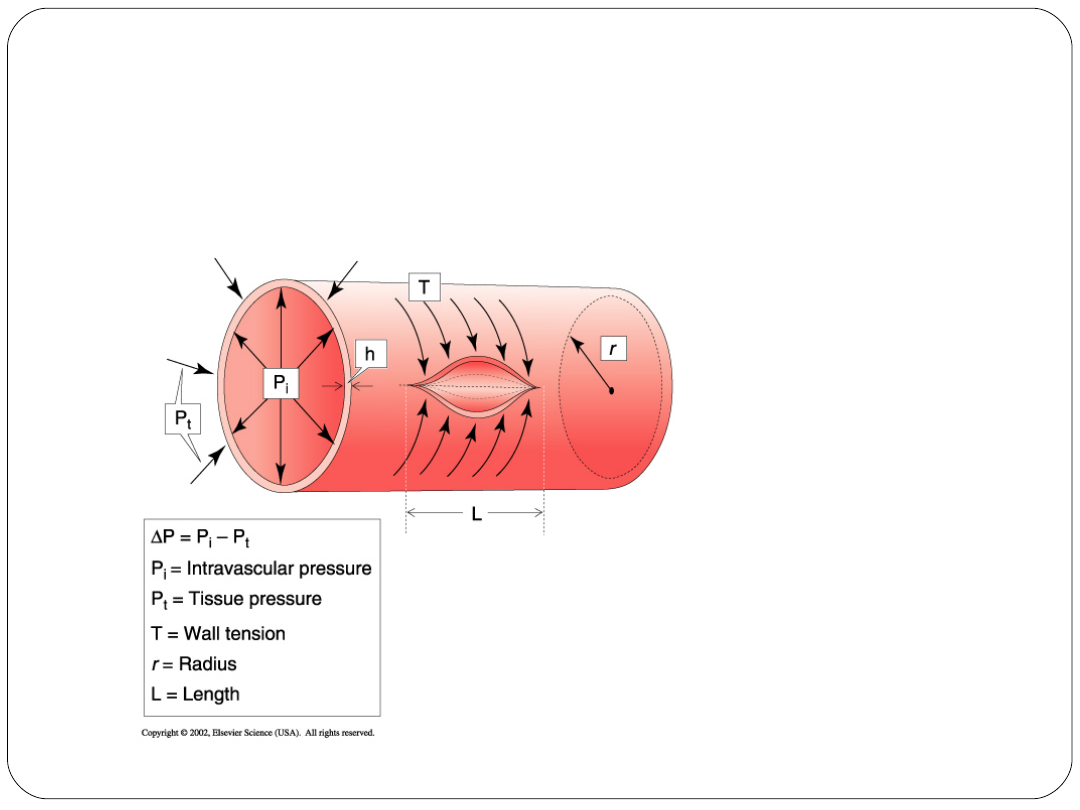
Prawo Laplace´a
Określa stosunek między
napięciem ściany pojemnika a
ciśnieniem wewnątrz pojemnika
w zaokrąglonych przestrzeniach
zamkniętych
T = ΔP · r
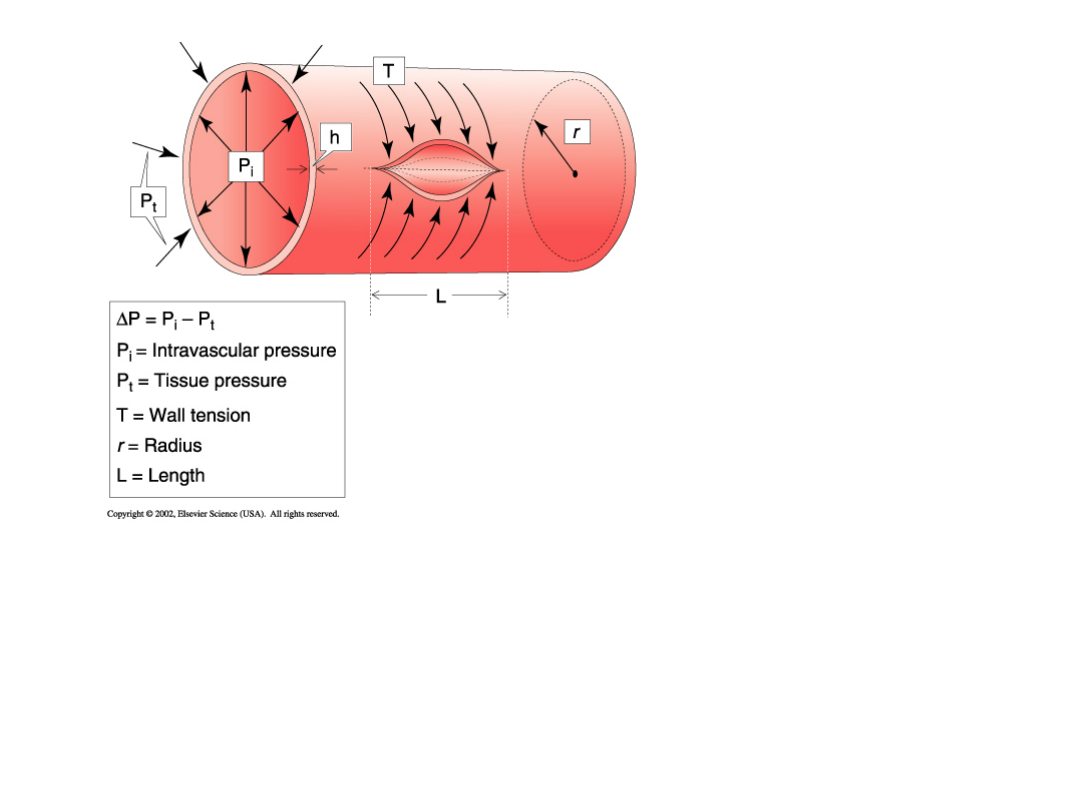
T = ΔP · r
Naczynia włosowate mają małe
napięcie ściany naczynia (mały
promień naczynia)
Ponieważ mają małe napięcie
ściany naczynia nie potrzebują
tkanki łącznej
Ściana naczyń włosowatych jest
zbudowana tylko z jednej
warstwy komórek śródbłonka
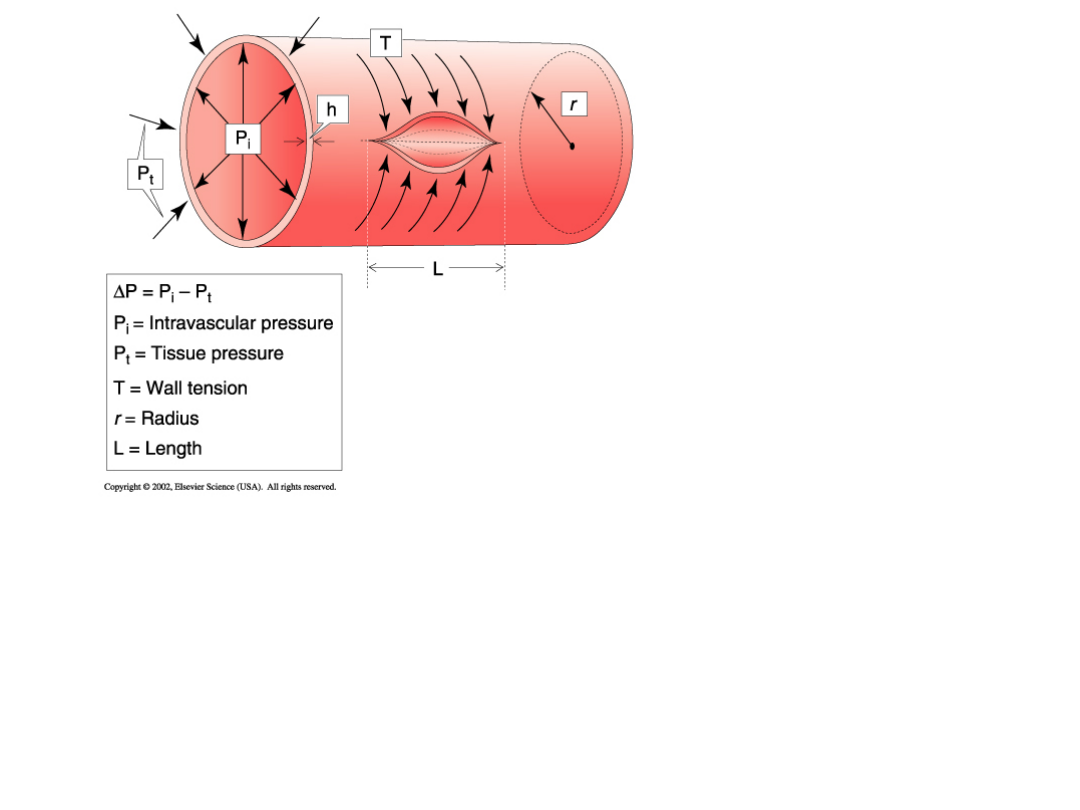
T = ΔP · r
Napięcie ściany naczynia jest
największe w aorcie, gdzie
zarówno ciśnienie i promień
są duże
Ściana aorty zawiera zawiera
dużo włókien kolagenowych
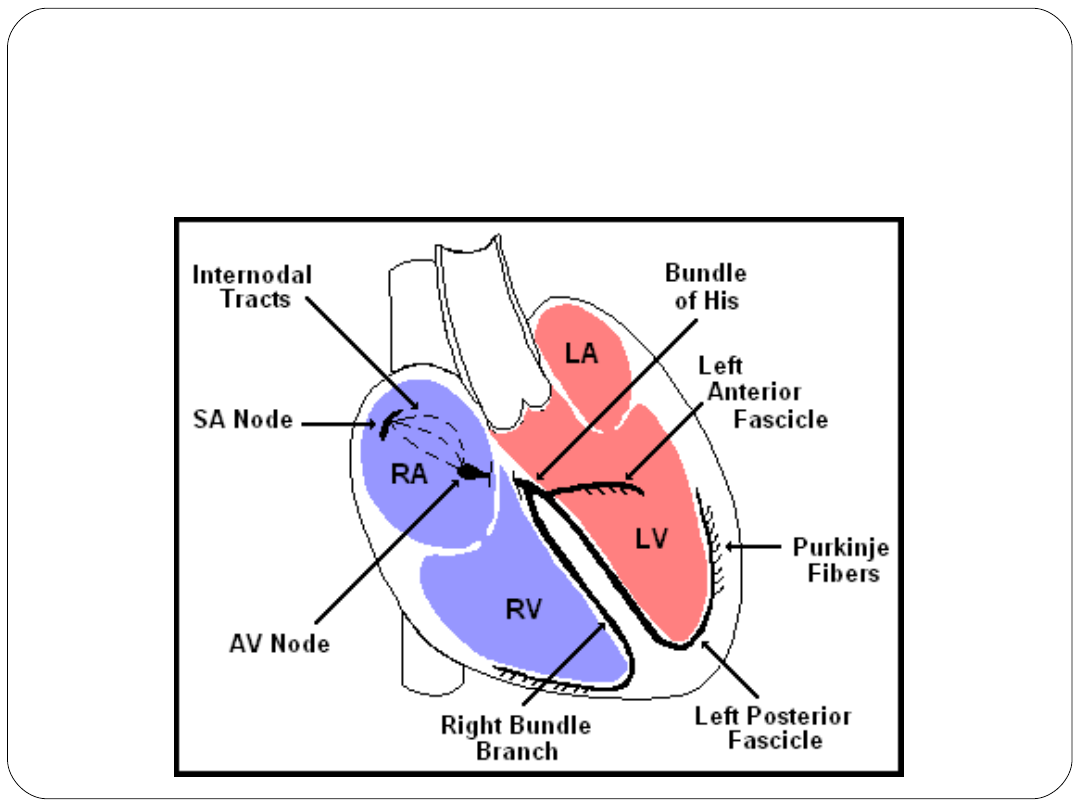
Układ bodźcoprzewodzący
serca

EKG
Elektrokardiogram (EKG) jest graficznym
zapisem zjawisk elektrycznych zachodzących
w cyklu sercowym
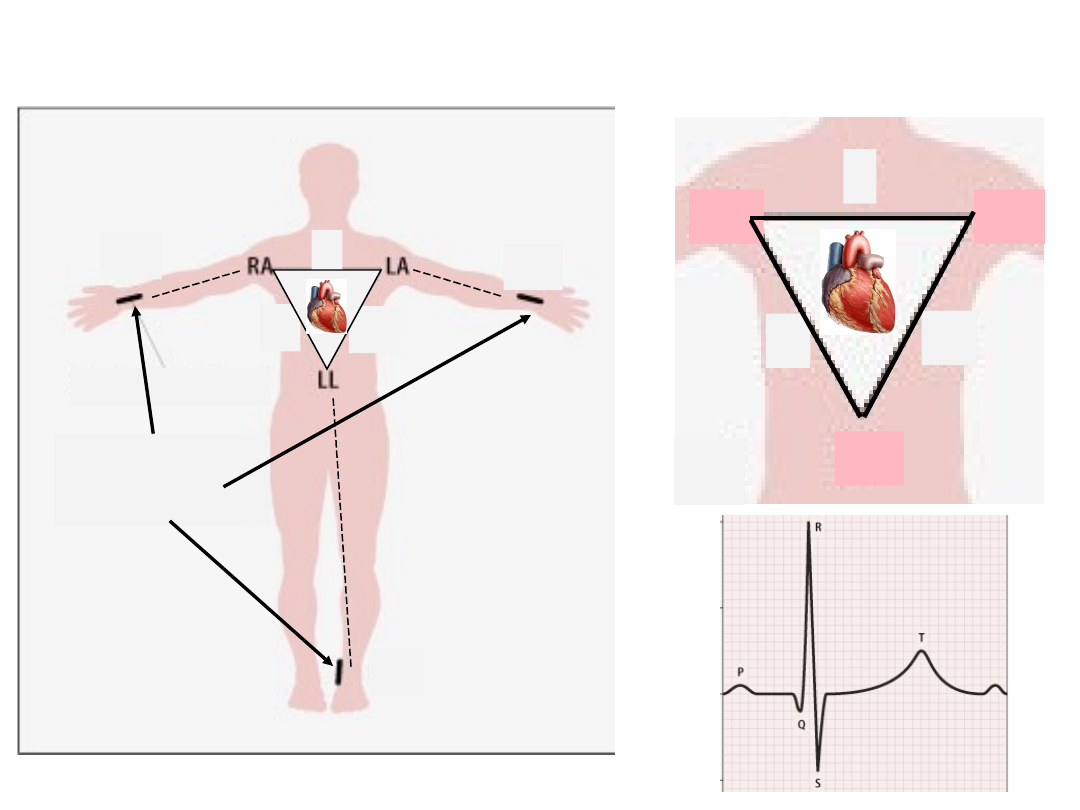
Standard
limb lead
RA
LA
LL
l
ll
lll
ll
lll
l
LL
RA
LA
+
+
+
-
-
-
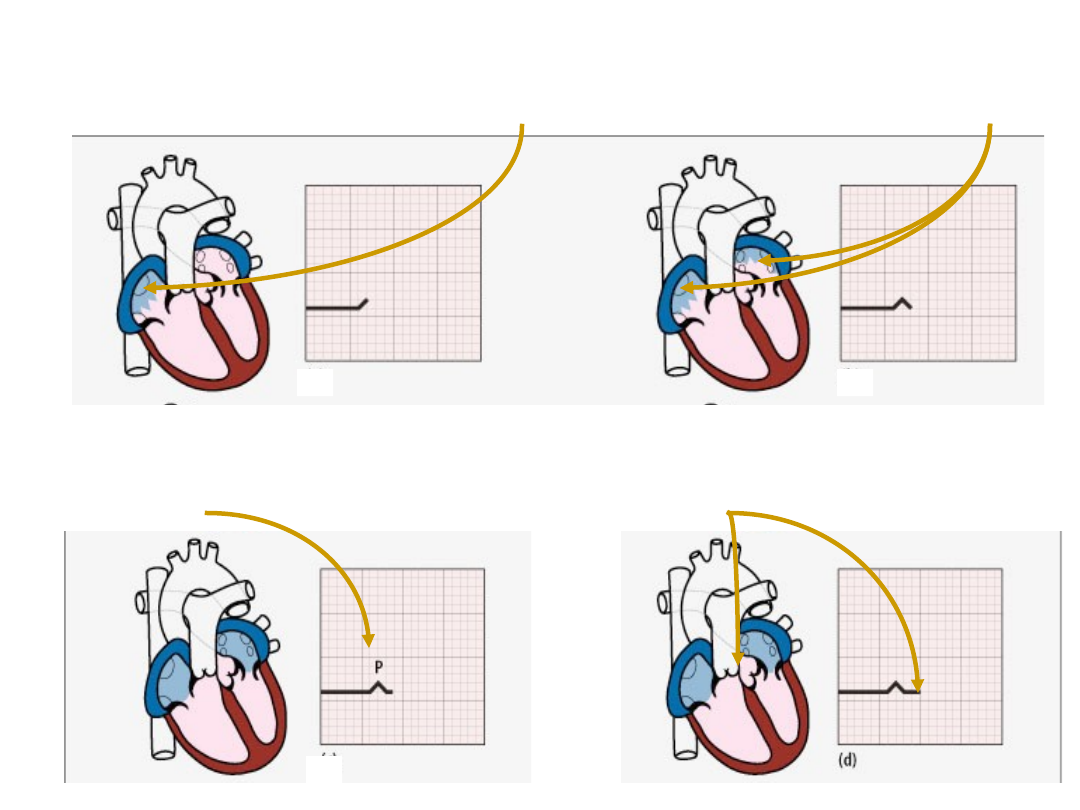
Szerzenie się impulsu w sercu
impuls powstaje w węźle A-P i obejmuje przedsionki
depolaryzacja
przedsionków generuje
załamek P w zapisie ekg
impuls jest przekazywany
do węzła A-V
P
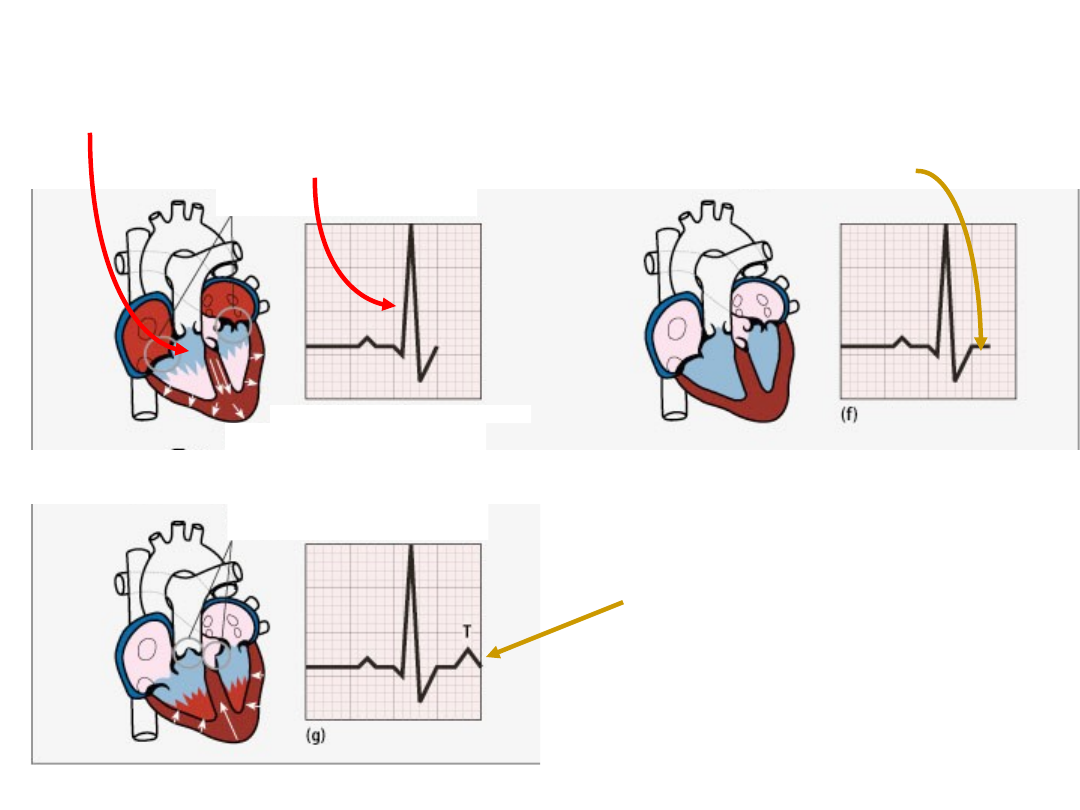
Zespół QRS odzwierciedla
depolaryzację komór
R
S
Q
T
Repolaryzacja komór –
załamek T
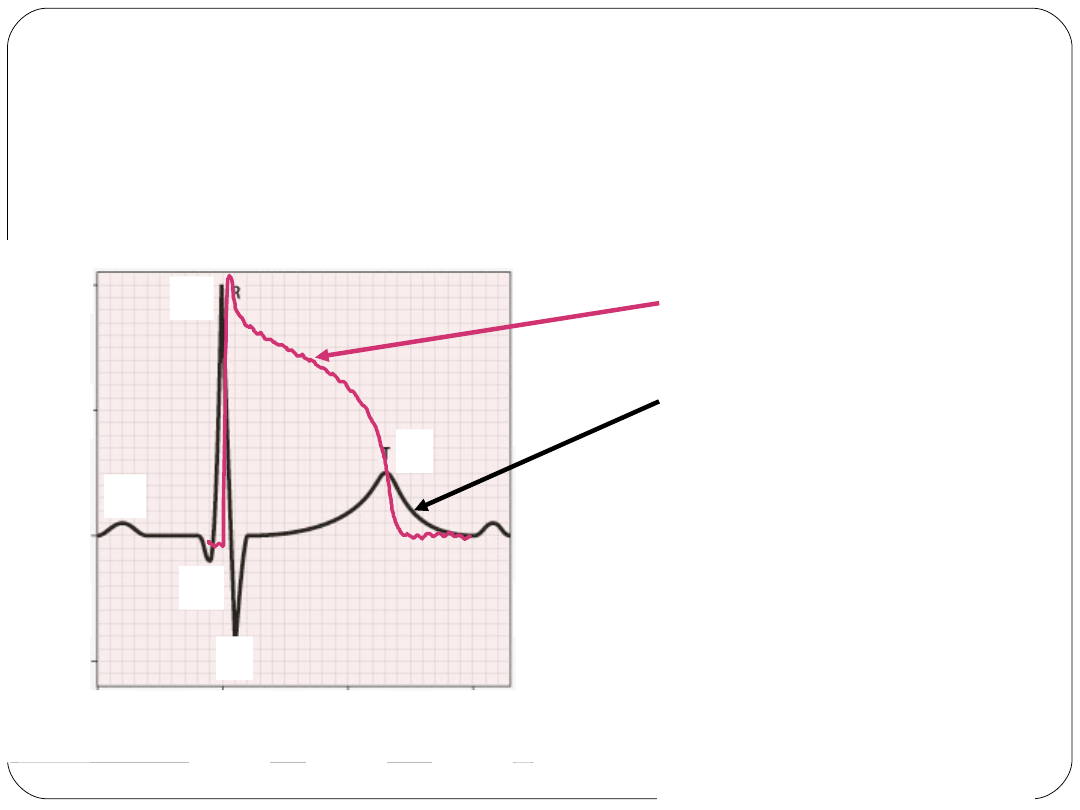
EKG a potencjał czynnościowy miocytu
The time course of
the
intracellular
action potential
has been
superimposed on the
electrocardiogram
Note that the:
upstroke of the
action potential
coincides with the
QRS complex
repolarisation of the
action potential
coincides with the T
wave
0
0.5
1.0
mV
0
20
0
40
0
60
0
ms
P
Q
S
T
R
mV
-
80
+4
0
0
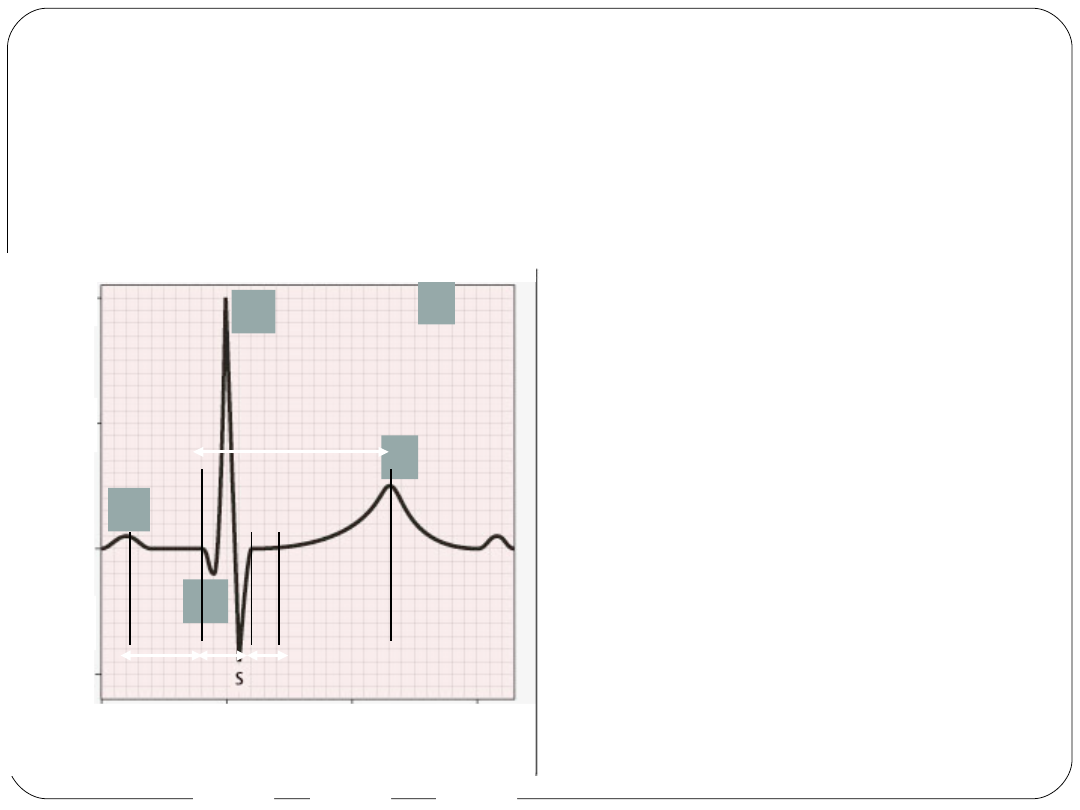
EKG
0
0.5
1.0
mV
0
20
0
40
0
60
0
ms
P
Q
S
T
R
PR QRS ST
QT
PR interval - 0.12 - 0.20 s
determined by delay of the AP
at the a-v node.
QRS complex time - 0.08 s
the time for AP
propagation along the
conduction system
ST segment. Isoelectric
region corresponding to the
ventricular AP plateau
QT interval. The mean
duration of the ventricular AP.
Interval is heart rate
dependent.
QT
c
= QT/√RR is relatively
independent of heart rate.
A. Arterial Pressure (overview)
1. Arterial pressure pulse
2. Mean arterial pressure
MAP = mean arterial pressure,
P
s
= systolic pressure, P
d
=
diastolic pressure
d
s
P
P
MAP
3
2
3
1
For regulation, you only get to change
two things: the cardiac output (heart
rate, stroke volume) and the resistance
of the vasculature
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
Wyszukiwarka
Podobne podstrony:
Układ Krążenia Tętnice
układ krążenia
UKŁAD KRĄŻENIA farmakologia
Ptaszynski slajdy Fizjologia uklad krazenia studenci
Anatomia czlowieka Uklad krazenia id 62632
Układ krążenia1, Szkoła, Biologia
układ krążenia
FIZJOLOGIA - układ krążenia, Wykłady, FIZJOLOGIA
Układ krążenia człowieka (1), anatomia i fizjologia- IB UŚ
Układ krążenia
Biofizyka cwiczenie 6 uklad krazenia
więcej podobnych podstron