
Patofizjologia układu
oddechowego
2
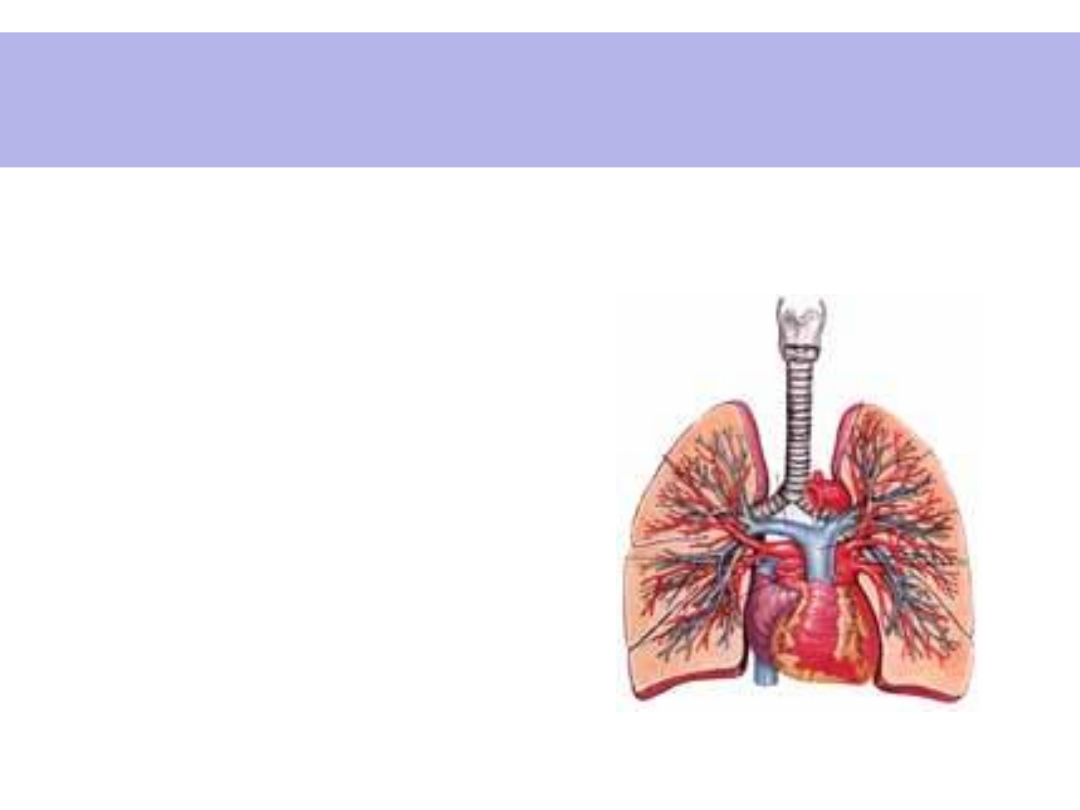
Fizjologia
• Podstawowa czynność – wymiana
gazów (O
2
, CO
2
) pomiędzy krwią
a środowiskiem
• Regulacja równowagi
kwasowo-zasadowej
• Regulacja równowagi wodno-
elektrolitowej
– 5000 m
2
powierzchni
– Obróbka >10,000 L powietrza /
dzień…!
– Filtracja, nawilżanie,
wyjaławianie...
• Regulacja ciśnienia krwi
3
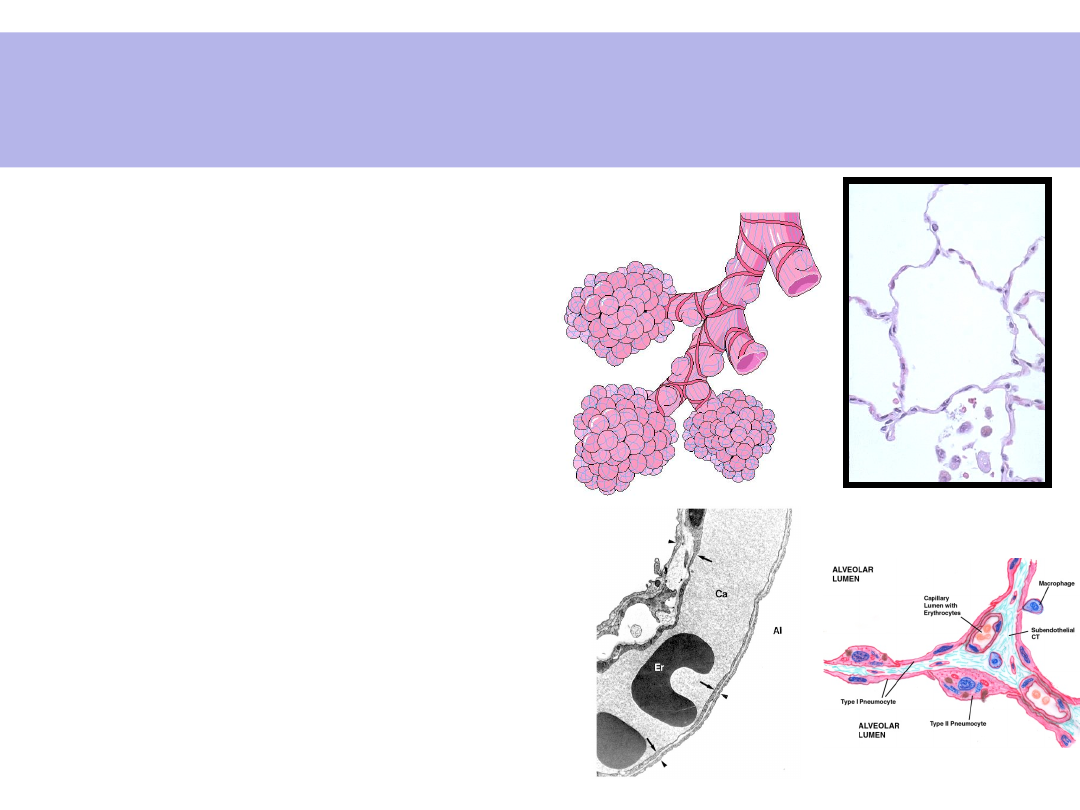
• Struktura płuc jest
ściśle
podporządkowana
ich funkcji:
• Znaczna
powierzchnia
wymiany gazowej
• Bardzo cienka
bariera pomiędzy
krwią a powietrzem
• Elementy mięśniowe
i sprężyste
Fizjologia
4
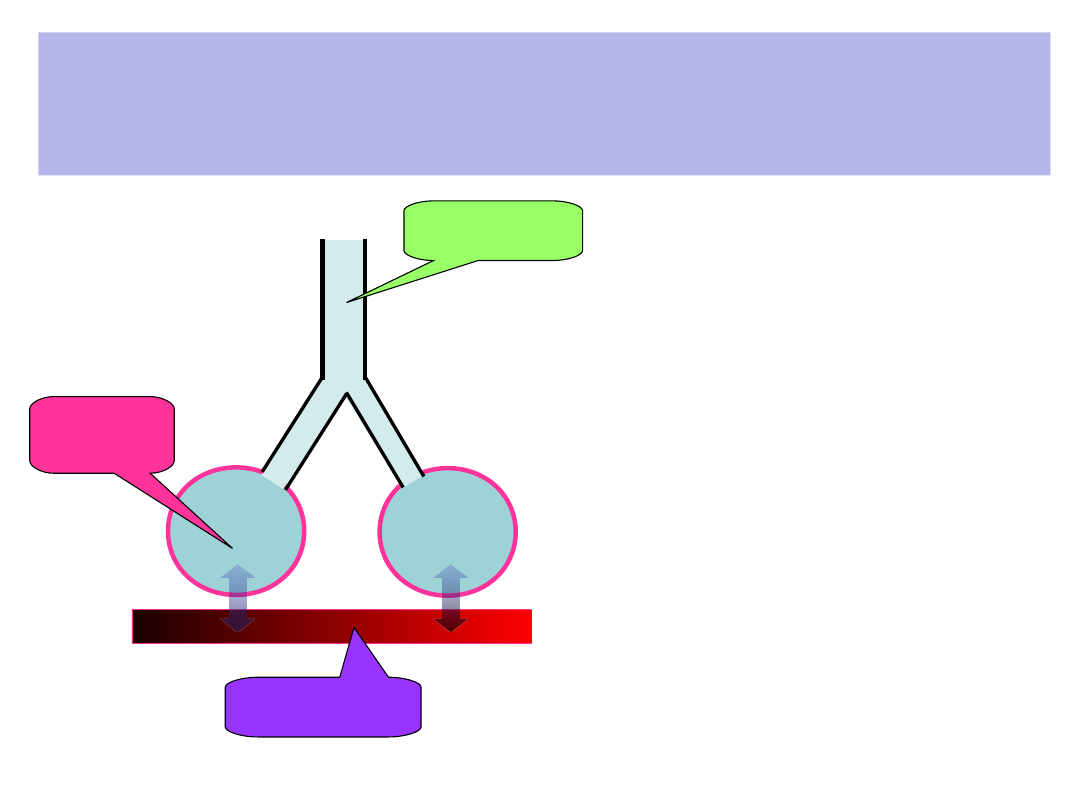
Warunki prawidłowego działania
układu oddechowego
• Prawidłowy dopływ/odpływ
powietrza do/z obszaru wymiany
gazowej (l/min)
• Drożność
• Sprężystość i podatność
• Układ mięśniowy
• Układ nerwowy
• Niezakłócona wymiana gazowa
przez barierę krew/powietrze
• Struktura, surfaktant
• Ciśnienia parcjalne O
2
i CO
2
• Prawidłowy przepływ krwi (perfuzja)
przez obszar wymiany gazowej
• Objętość i szybkość perfuzji
– Stan naczyń i serca
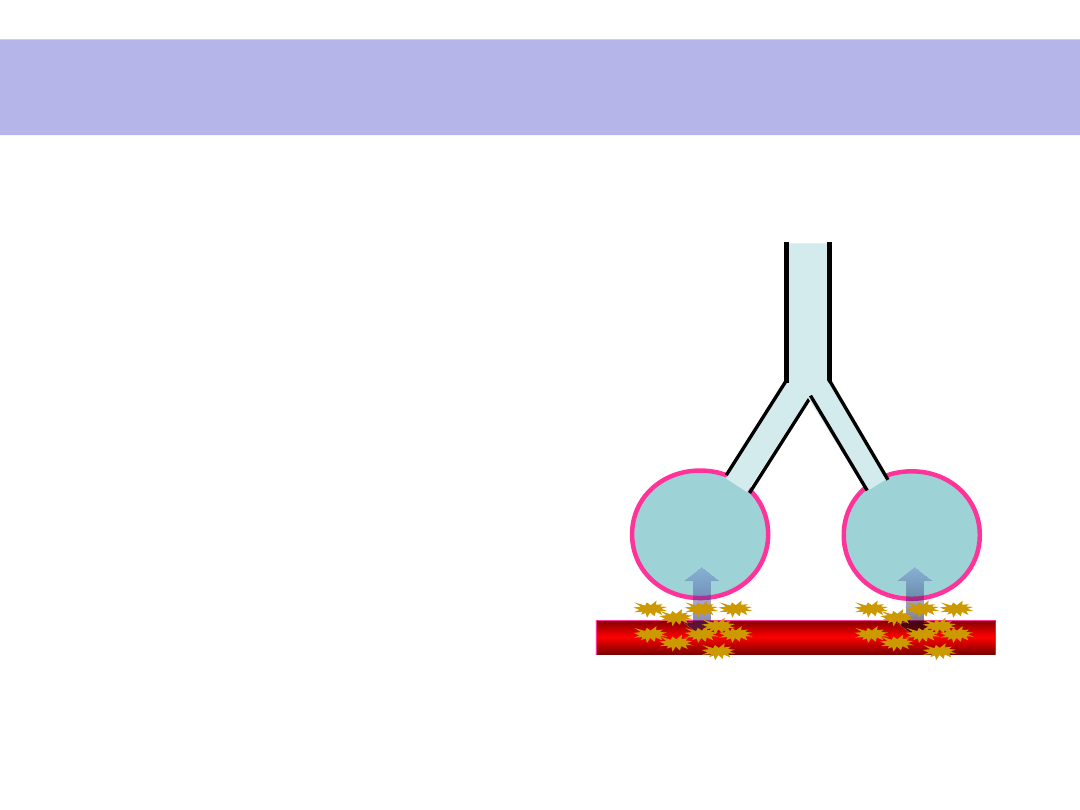
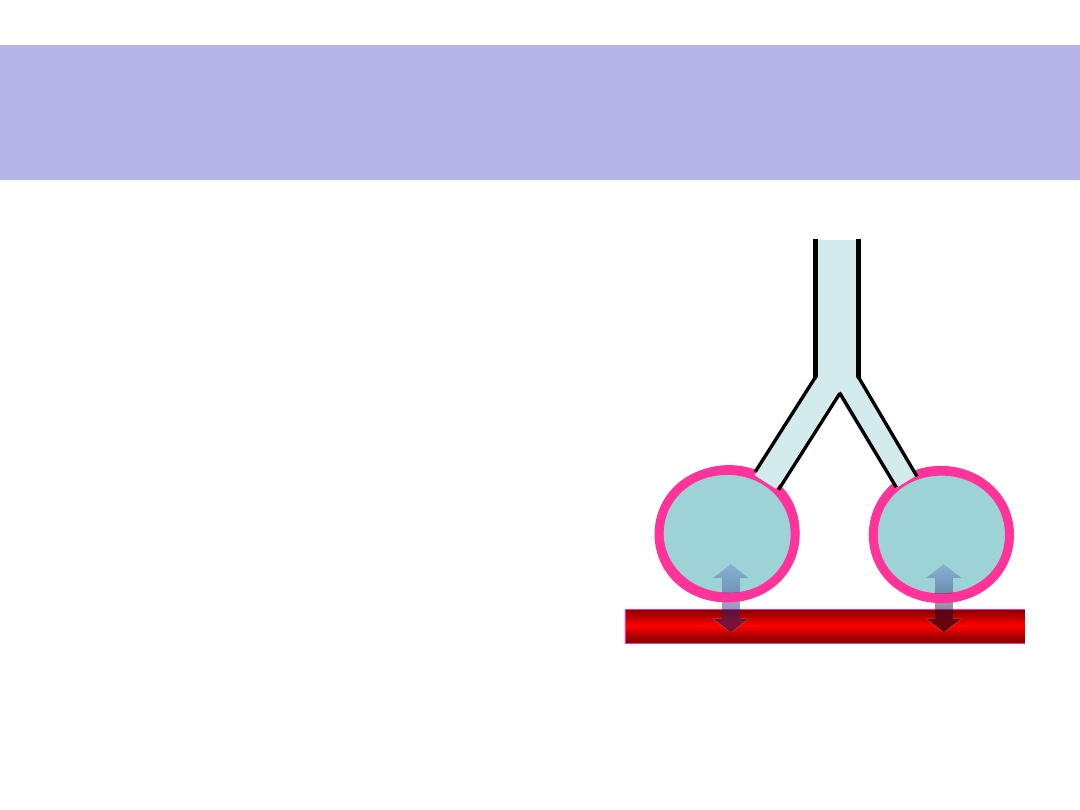
PRZESTRZEŃ
MARTWA
OBSZAR
WYMIANY
GAZOWEJ
PERFUZJA
CZYNNOŚCIOW
A
5
Warunki „pracy” i środowisko
wewnętrzne płuc sprzyjają
patologii
• Zwężenia dróg oddechowych –
utrudnienie przepływu powietrza
• Martwa przestrzeń
• Zmniejszenie powierzchni
oddechowej
• Uszkodzenie bariery krew-
powietrze
• Zaburzenia krążenia płucnego
OSTRA LUB PRZEWLEKŁA
NIEWYDOLNOŚĆ
ODDECHOWA
6
Grupy zaburzeń prowadzących
do niewydolności oddechowej
• Obturacyjne
• Restrykcyjne
• Mieszane
ZE WZGLĘDU NA POWIĄZANIA PATOMECHANIZMÓW,
W WARUNKACH KLINICZNYCH CZYSTE POSTACI
O LUB R WYSTĘPUJĄ BARDZO RZADKO!
7
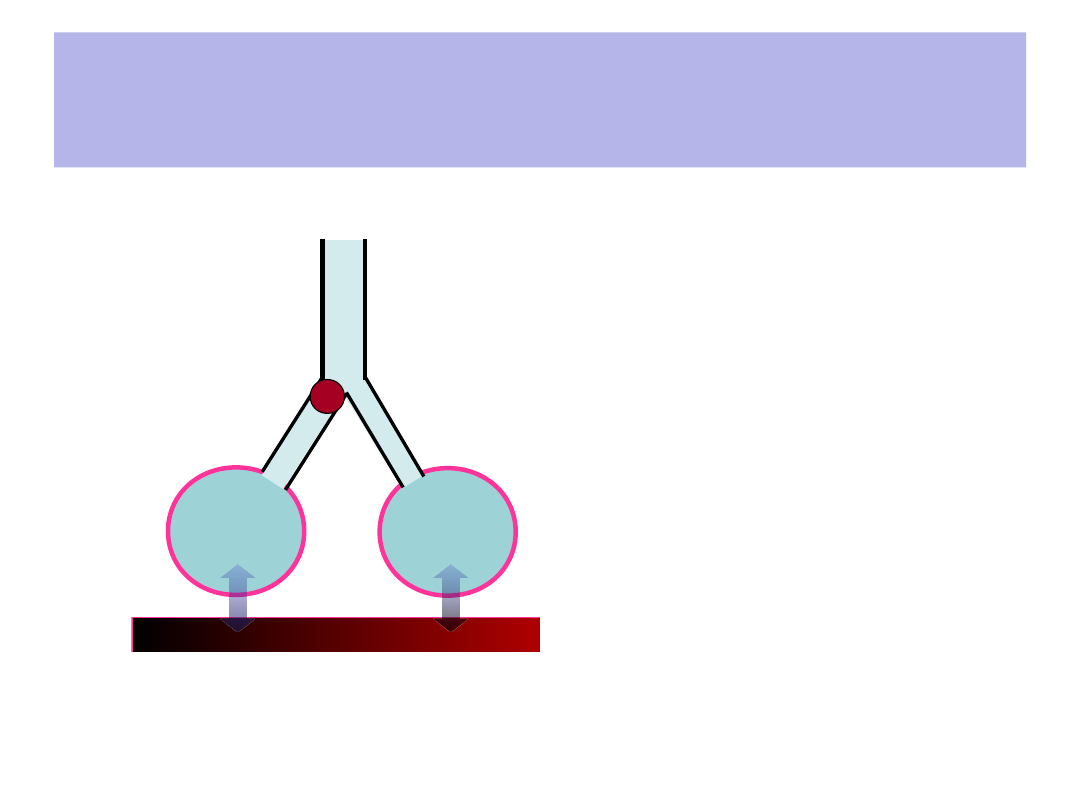
Obturacja
• ZABURZONY
(zredukowany)
dopływ/odpływ
powietrza do/z części
obszaru wymiany
gazowej (↓l/min)
• Niezakłócona wymiana
gazowa przez barierę
krew/powietrze
• Prawidłowy przepływ krwi
(perfuzja) przez obszar
wymiany gazowej
Np. rozrost nowotworowy
wewnątrz- lub okołooskrzelowy,
ciało obce,
skurcz mm. oskrzeli(ków)…
8
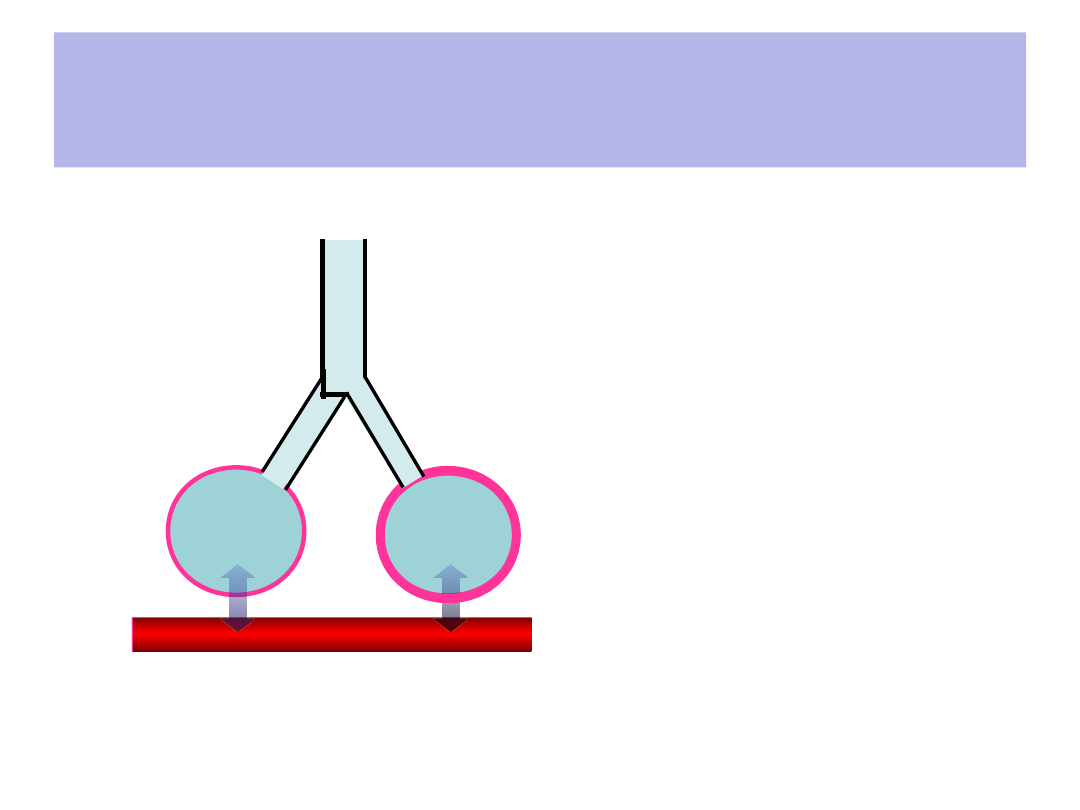
Restrykcja
• Prawidłowy dopływ/odpływ
powietrza do/z obszaru
wymiany gazowej (l/min)
• Zakłócona wymiana
gazowa przez barierę
krew/powietrze
(
zmniejszona dostępność
czynnej powierzchni
wymiany gazowej
) LUB
• Zmniejszony przepływ
krwi (perfuzja) przez
obszar wymiany gazowej
Np. zapalenia płuc, rozedma płuc,
ARDS

9
Stany mieszane
• Dychawica oskrzelowa
• Przewlekła obturacyjna choroba
płuc
• Serce płucne
• Zapalenia płuc
• Obrzęk płuc
• Nowotwory
10
Choroby układu oddechowego
-systematycznie:
• Drogi oddechowe
– Zapalenie oskrzeli, oskrzelików (bronchitis, bronchiolitis)
– Rozstrzenie (bronchiectasis)
– Nowotwory (raki, pochodzenie ‘lokalne’)
• Miąższ płuc
– Zapalenia płuc
– Ropnie, GRUŹLICA
– Choroba błon hialinowych
(HMD & ARDS)
– Pylice
– Nowotwory (pochodzenia lokalnego i przerzutowe)
• Opłucna:
– Zapalenia, zmiany wysiękowe (m.in. gruźlica)
– Nowotwory (np. mesothelioma)
Infekcje

11
Etiologia zapaleń płuc
• Obniżona oporność (nieswoista) i/lub odporność
• Obrona wewnątrzpęcherzykowa - AIDS
• BALT
• Infekcja płatowe (odoskrzelowe) zapalenie płuc
• Zaburzenia oczyszczania lub drożności dróg
oddechowych
– Odruch kaszlowy – śpiączka, porażenie
– Uszkodzenie śluzówki – palenie papierosów,
aspiracja substancji toksycznych, gorącego
powietrza
– Obrzęk płuc – niewydolność serca, zator.
– Ciała obce, guzy

12
Typy zapaleń płuc
Etiologiczne:
• zakaźne
– wirusowe
– bakteryjne
– gruźlicze
– grzybicze
• niezakaźne
– toksyny (chemiczne)
– fizyczne (ofiar
pożarów)
– aspiracyjne
Morfologiczne:
• Płatowe
• Odoskrzelowe
• Śródmiąższowe
Czas trwania
• ostre
• przewlekłe
13
Ostre zapalenia płuc
14
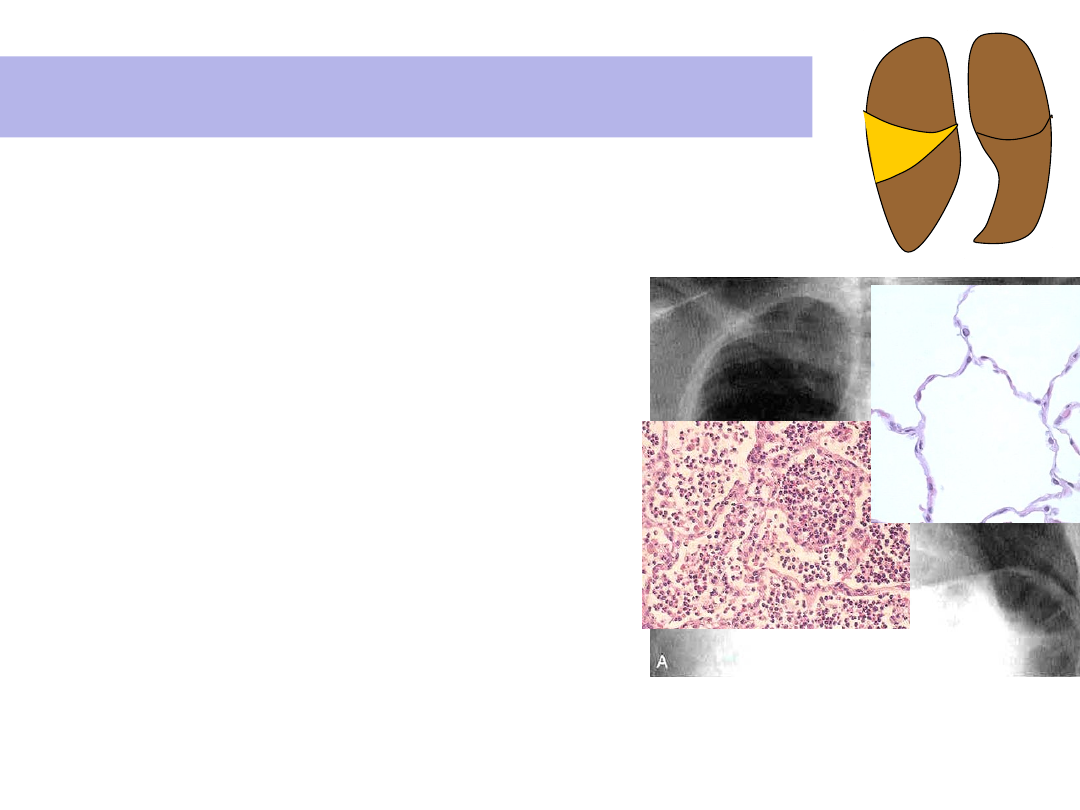
Płatowe zapalenie płuc:
• Dotyczy całego płata (ów),
• Wysięk ORGANIZACJA (konsolidacja )
• Przyczyny: 45-95% - Streptococcus
pneumoniae (u osób w podeszłym
wieku, chorych na cukrzycę typu II i
alkoholików - Klebsiella)
• Objawy: wysoka gorączka, rdzawa
plwocina, ból opłucnowy, niewydolność
oddechowa.
• Okresy choroby:
– 1 dzień: ZAPALENIE
– rozszerzenie
naczyń przekrwienie
– 2 dzień : zwątrobienie czerwone
wysięk, erytrocyty
– 4 dzień: zwątrobienie szare
neutrofile, makrofagi
– 8+ dni: powrót do zdrowia
–
eliminacja wysięku i makrofagów

15
Co się dzieje w pęcherzykach
płucnych w czasie płatowego
zapalenia?
• S. pneumoniae wywołują apoptozę, a
wydzielające pneumolizynę także nekrozę
nabłonka pęcherzyków i oskrzelików
• Apoptoza wywołana przez S. pneumoniae
nie zależy od aktywacji kaspazy 3
• Indukcja apoptozy nabłonka
pęcherzykowego zależy od kaspazy 6, 8,9 i
proteaz cysteinowych (kalpain)
16
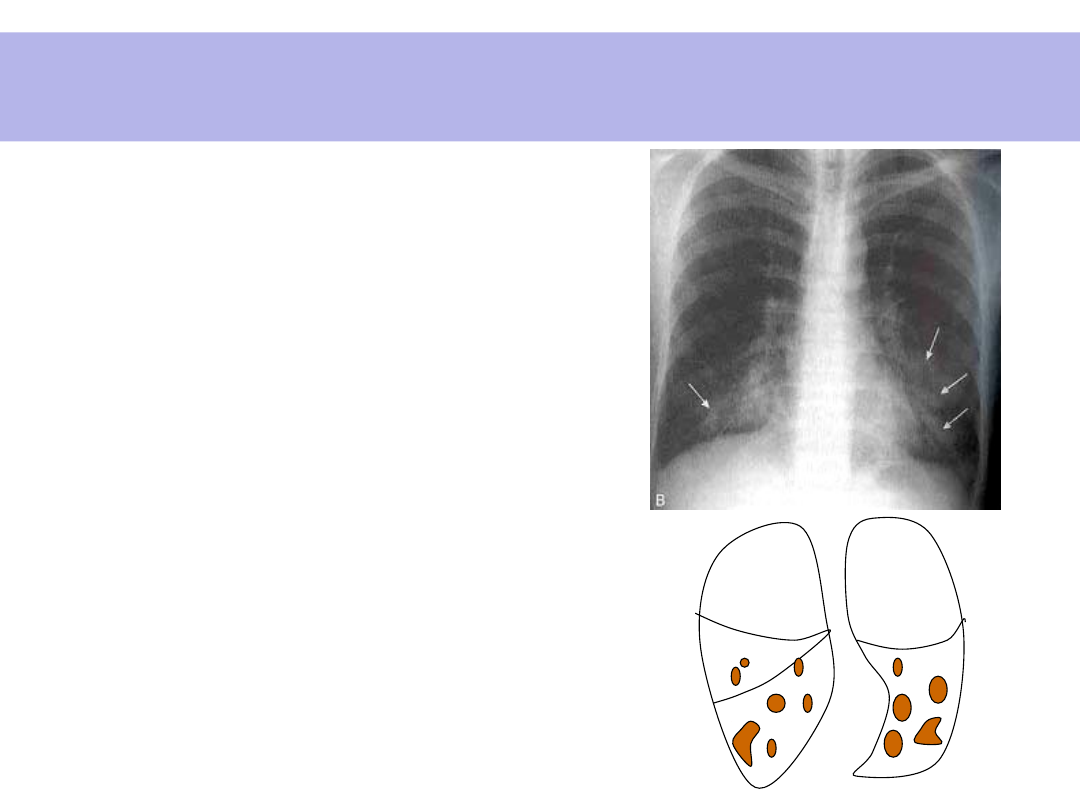
Odoskrzelowe zapalenie płuc
• Wiek: dzieciństwo i
starość
• Czynniki infekcyjne:
gronkowiec, paciorkowiec,
pneumokoki i
Haemophilus influenzae
• Organizacja wysięku -
ogniskowa –
NIE
OGRANICZONA ANATOMIĄ
PŁATÓW
• Możliwe ropne zapalenie
• Zwykle obustronne
• Głównie w dolnych
odcinkach płuc

17
Porównanie
ODOSKRZELOWE:
• Dzieciństwo/starość
• Wtórne
• Obie płcie
• Staph, Strep, H.infl.
• Organizacja ogniskowa
• Wokół oskrzeli(ków)
• Nie ograniczone
barierami
anatomicznymi.
• Zwykle obustronne.
PŁATOWE:
• Średni wiek – 20-50
• Pierwotne
• Głównie płeć męska
• 95% Pneumokoki/Klebs
• Organizacja w całym
płacie
• Rozlane
• Ograniczone barierami
anatomicznymi
• Zwykle jednostronne
18
Śródmiąższowe/atypowe zapalenie
płuc
• Pierwotne atypowe
zapalenie płuc przy
zachowanej
odporności
(Mykoplazma lub
Chlamydia)
• Śródmiąższowe
zapalenie płuc
• Osoba z niedoborem
odporności:
Pneumocystis carinii;
CMV
• Zachowana odporność:
Influenza A
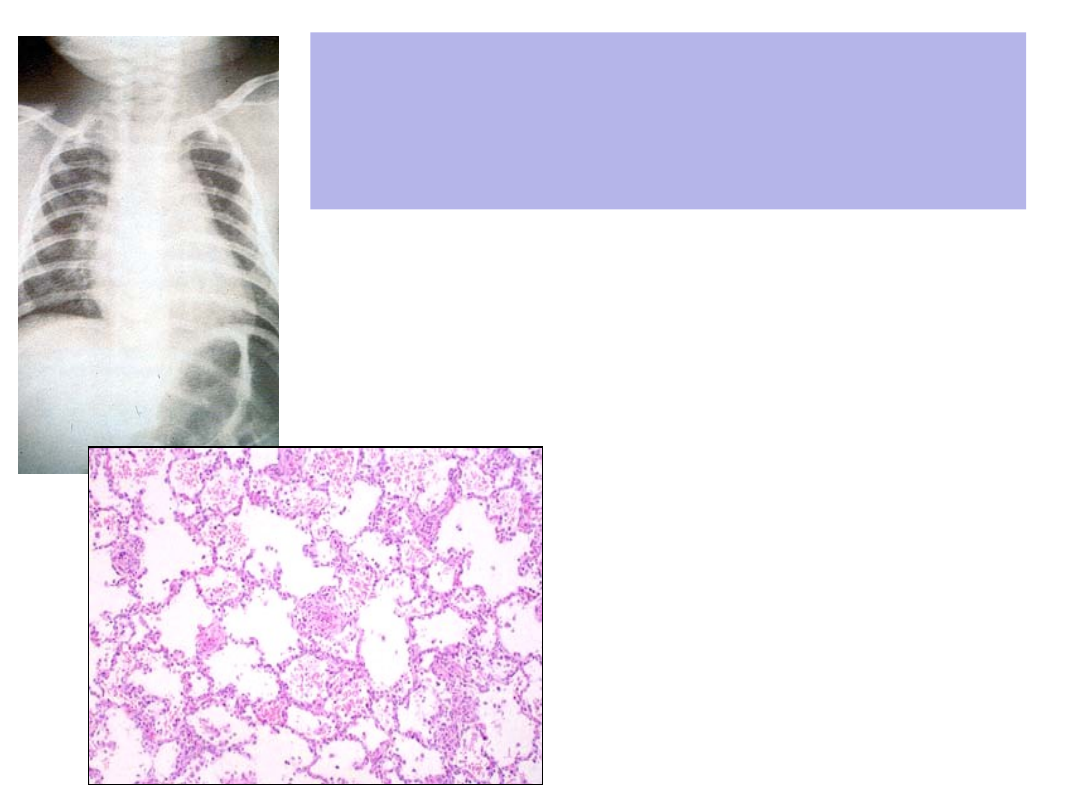
19
– Naciekanie przegród
przez komórki
jednojądrzaste
– Wnętrze pęcherzyków
‘puste’ lub
wypełnione płynem
bogatobiałkowym z
nielicznymi
komórkami zapalnymi
Śródmiąższowe
zapalenie płuc

20
Przewlekłe zapalenie płuc
• Przewlekły naciek z komórek limfoidalnych,
makrofagów
• Brak typowych okresów
• Zniszczenie tkanki płucnej – jamy, ropnie
itd.
• Czynniki infekcyjne:
– Mycobacterium tuberculosis
– Histoplasma capsulatum
– Aspergillosis
– Actinomyces

21
Patogeneza objawów klinicznych
Z.P.
• Tachypnoea, Dyspnoea, Kwasica oddechowa
płuca bezpowietrzne – zmniejszone
utlenowanie krwi.
• Stłumiony odgłos opukowy
– wysięk
organizacja
• Rdzawa plwocina
– erytrocyty i komórki
zapalne
•
• Gorączka
– mediatory zapalenia

22
Powikłania zapaleń płuc
• Ropnie płuc
– Ograniczona ropna martwica
– Prawe płuco - poaspiracyjne
– Powikłanie infekcji Staphylococcus; Klebsiella;
Pneudomonas
• Zapalenie i wysięk opłucnowy
– Zapalenie opłucnej ( Streptococcus pneumoniae)
– Wysięk (zwłaszcza choroby wywoływane przez
riketsje)
• Ropniak opłucnej
– Ropa w przestrzeni opłucnowej
• Posocznica

ZESPÓŁ OSTREJ
NIEDOMOGI ODDECHOWEJ
ACUTE RESPIRATORY
DISTRESS SYNDROME

24
CHARAKTERYSTYKA
• Ostra niedomoga oddechowa
• Sinica nie odpowiadająca na terapię
O
2
• Obniżona podatność płuc
• Rozlane nacieki miąższowe
25
Czynniki sprawcze
• Wstrząs
• Aspiracja zawartości żołądka
• Duży uraz
• Zakażenia
• Inhalacja toksycznych gazów lub
dymu
• Leki i trucizny
• inne
ŚMIERTELNOŚC: 40 – 60 %
26
Okresy choroby - 1
• Faza ostra, wysiękowa
– Nagły początek
niewydolności oddechowej
– Rozlane uszkodzenie
pęcherzyków płucnych z
naciekaniem przez
komórki zapalne
– Tworzenie błon
hialinowych
– Uszkodzenie włośniczek
– Wysokobiałkowy płyn
obrzękowy w
pęcherzykach
– Zniszczenie nabłonka
pęcherzykowego

27
• Faza podostra, proliferacyjna:
– Trwająca hipoksemia
– Rozwój hiperkapnii (↑CO
2
)
– Włóknienie pęcherzyków
płucnych
– Dalsze zmniejszenie podatności
płuc
– Nadciśnienie płucne
Okresy choroby - 2

28
• Faza przewlekła
– Zamknięcie pęcherzyków i
oskrzelików a także włośniczek
płucnych
• Faza powrotu do zdrowia
– Stopniowa normalizacja
hipoksemii
– Poprawa podatności płuc
– Zanik zmian radiologicznych
Okresy choroby - 3

29
PATOGENEZA ARDS - 1
• Czynnik sprawczy
• Mediatory zapalenia
– Uszkodzenie śródbłonka drobnych
naczyń płuc
– Uszkodzenie nabłonka pęcherzykowego
– Wzrost przepuszczalności nabłonka
pęcherzykowego obrzęk
pęcherzyków

30
• Zasadnicza rola neutrofilów i
makrofagów
• Uszkodzenie płuc związane z
nadmierną odpowiedzią zapalną i
niekontrolowanym uwolnieniem
mediatorów zapalenia
• Dopełniacz
• Cytokiny: TNF-, IL-1, IL-6
• Platelet activation factor PAF
• Eikozanoidy: prostacykliny, leukotrieny,
tromboksan
• Wolne rodniki
• NO
PATOGENEZA ARDS - 2

31
Główne mechanizmy ARDS
• Zaburzenia wymiany gazowej
• Dostarczanie i zużycie tlenu
• Interakcje sercowo-płucne
• Wielonarządowość

32
Zaburzenia wymiany gazowej w ARDS
• Hipoksemia: główny wyznacznik
ARDS
– Wzrost przepuszczalności
włośniczek
– Wysięk śródmiąższowy i
pęcherzykowy
– Uszkodzenie surfaktantu
– Obniżenie FRC (functional residual
capacity)

33
Dostarczanie i zużycie tlenu w ARDS
• Patologiczna zależność od przepływu
– Rozprzężenie zależności oksydatywnej
– Zużycie tlenu przez systemy oksydaz nie
produkujące ATP
– Wydłużenie dystansu dyfuzji O
2
pomiędzy włośniczką a pęcherzykiem

34
Interakcje sercowo-płucne w ARDS
• A = nadciśnienie płucne = wzrost obciążenia
następczego prawej komory
• B = Sztuczna wentylacja z użyciem wysokich
wartości PEEP (positive end expiration
pressure) obniża obciążenie wstępne
• A+B = obniżenie pojemności minutowej
serca = zmniejszona perfuzja
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
2 Patofizjologia układu oddechowegoid 19598 ppt
Patofizjologia układu oddechowego, Licencjat Kalisz (fizjo), fizjologia człowieka
Fizjologia i patofizjologia układu oddechowego
Patofizjologia układu oddechowego cz1
9 Patofizjologia układu oddechowego
14 Patofizjologia układu oddechowego Patomechanizmy alergii
Patofizjologia ukladu oddechowego(2)
14 Patofizjologia układu oddechowego
Patofizjologia układu oddechowego (2)
Patofizjologia ukladu oddechowe Nieznany
Patofizjologia ukladu oddechowe Nieznany (2)
2 Patofizjologia układu oddechowegoid 19598 ppt
Rosławski Adam Wybrane zagadnienia z fizjologii i patofizjologii układu oddechowego
więcej podobnych podstron