
CUKRZYCA
i
WYSIŁEK
FIZYCZNY

Cukrzyca
Jest to przewlekłe schorzenie ,
którego nie można wyleczyć.
Leczenie polega na
„wyrównywaniu cukrzycy” to znaczy
na osiągnięciu najlepszej wartości
glikemii, ciśnienia tętniczego krwi,
cholesterolu, wagi ciała i wielu innych
parametrów.

Międzynarodowy symbol
cukrzycy

Cukrzyca (
diabetes mellitus) to,
zgodnie z definicją
, grupa chorób
metabolicznych charakteryzująca się
wynikającą z defektu
wydzielania lub działania
Przewlekła hiperglikemia wiąże się z
uszkodzeniem, zaburzeniem czynności i
niewydolnością różnych narządów,
szczególnie oczu, nerek, nerwów, serca i
naczyń krwionośnych.

OBJAWY
1. Zmniejszenie masy ciała
2. Wielomocz
3. Osłabienie
4. Pojawienie się zmian ropnych na skórze oraz
stanów zapalnych narządów moczowo-płciowych


Typy cukrzycy
• Cukrzyca typu 1
• Cukrzyca typu 2
• Cukrzyca ciężarnych
• Inne rodzaje cukrzyc

Cukrzyca typu 1
• Nazywana jest cukrzycą ludzi
młodych ponieważ najczęściej rozwija
się u osób przed 20 rokiem życia
• wymaga przestrzegania zaleceń
żywieniowych i substytucyjnego
podawania insuliny do końca życia
• Jest insulinozależna

Cukrzyca typu 2
• Nazywana jest cukrzycą dorosłych
• Występuje w 90% przypadków
wszystkich zachorowań na cukrzycę
• Jest insulinoniezależna

Epidemiologia cukrzycy
2,5 miliona chorych w Polsce (połowa ma
objawy i jest leczona, połowa bezobjawowa)
Około 10% chorych na cukrzycę w USA to
pacjenci z cukrzycą typu 1 ( w Polsce ok. 10-
15% )
Około 90% chorych to pacjenci z cukrzycą
typu 2 ( w Polsce ok.85-90% )

Cukrzyca ciężarnych
• Występuje w przebiegu 3% ciąż
• U wielu kobiet po upływie 10 – 20 lat
zamienia się ona w cukrzycę typu 2

Według Światowej Organizacji
Zdrowia cukrzyca to choroba, która
towarzyszy człowiekowi od tysiącleci.
Jednak w ostatnim dziesięcioleciu
naszego stulecia cukrzyca zaczyna
przybierać wymiary epidemii,
zwłaszcza w zakresie cukrzycy typu 2.
Co roku o 11% zwiększa się liczba
cierpiących na nią osób. Światowa
Organizacja Zdrowia przewiduje, że w
roku 2025 na świecie będzie ok. 300
milionów chorych na cukrzycę typu 2.

Badania przesiewowe
• U każdej osoby powyżej 45 rż, co 3 lata
• Co roku w następujących przypadkach:
• U osób z nadwagą,
• Z cukrzycą występującą rodzinnie
• U osób mało aktywnych fizycznie
• U osób z nieprawidłowymi badaniami
( nieprawidłowa glikemia na czczo, nietolerancja
glukozy)
• Z przebytą cukrzycą ciążową
• Z nadciśnieniem tętniczym

Algorytm diagnostyczny
cukrzycy
Algorytm diagnostyczny
cukrzycy
glukoza we krwi żylnej w dowolnym czasie
objawy hiperglikemii, lub glukozuria, lub hiperglikemia
przygodna
glikemia na czczo
cukrzyca
> 5,5 mmol/l
( 100 mg/dl)
> 11,0 mmol/l
( 200 mg/dl)
> 6 mmol/l
( 110 mg/dl)
7,0 mmol/l
(> 125 mg/dl)
> 5,0 mmol/l
(> 90 mg/dl)
cukrzyca
OGTT
coroczne badanie w kierunku
czynników ryzyka miażdżycy
(w tym glikemia)
wg European Diabetes Policy Group, 1998-1999

Rozpoznanie
Oznaczenie
Stężenie glukozy w
osoczu
Interpretacja
Glikemia przygodna
> Lub = 200 mg/dl
Rozpoznanie cukrzycy
jeśli u chorego
występują typowe
objawy choroby
Glikemia na czczo
<100 mg/dl
100-125 mg/dl
> Lub =126 mg/dl
Prawidłowa glikemia
na czczo
Nieprawidłowa
glikemia na czczo
(IGF)
cukrzyca
Glikemia w 120 min
OGTT
<140 mg/dl
140-199 mg/dl
> Lub = 200 mg/dl
Prawidłowa tolerancja
glukozy
Nieprawidłowa
tolerancja glukozy
cukrzyca

Długotrwałe leczenie cukrzycy:
• Jego celem jest normalizacja biochemicznych i
klinicznych wskaźników zaburzeń, uzyskania
dobrej jakości życia oraz jak najpełniejszych
możliwości realizacji indywidualnych i
społecznych aspiracji chorego.
• Długotrwałe leczenie cukrzycy obejmuje 5 grup
działań:
– edukację terapeutyczną,
– lecznicze modyfikacje żywienia,
– stosowanie systematycznego treningu fizycznego,
– leczenia hipoglikemizującego za pomocą insuliny lub
doustnymi lekami hipoglikemizującymi,
– Rehabilitację fizyczną i społeczną.

1. Edukacja terapeutyczna:
• Leczenie cukrzycy trwa całe życie chorego. Jego
dom staje się dodatkową instytucją, która może
ułatwiać leczenie, a sam pacjent i jego rodzina
działają jako partnerzy lekarza wykonując
codziennie odpowiednie zalecenia, prowadząc
prozdrowotny styl życia i dokonując samokontroli.
• Czynności te wymagają wiele dodatkowej wiedzy,
umiejętności i motywacji. Z tego względu każdy
pacjent i jego rodzina powinni uzyskać
odpowiednią edukację terapeutyczną.

2. Żywienie w cukrzycy:
• W celu ułatwienia obliczenia zawartości substratów
energetycznych (węglowodanów w pożywieniu)
wprowadzono pojęcie wymiennika
węglowodanowego (jednostka chlebowa), co
odpowiada ilości produktu zawierającego 12g
węglowodanów (48 kcal).
• Dla przykładu:
1 WW = 1/3 bułki kajzerki (ok. 20g)
= 1 mały ziemniak (ok. 80g)
= 2 średnie marchewki (ok. 270g)
= pół dużej gruszki (ok. 110g)
= 2 płaskie łyżeczki cukru (10g)
= niepełna szklanka mleka, kefiru (200ml)
= pół małego kubka jogurtu owocowego (80g).

DIETA WYMIENNIKOWA
• Przykład racjonalnego rozkładu WW w
całodziennym jadłospisie dla osób
spożywających 5 posiłków dziennie, przy
dziennym zapotrzebowaniu 2000kcal=25 WW:
– I śniadanie – 3-7 WW
– II śniadanie – 2-3 WW
– Obiad – 5-8 WW
– Podwieczorek – 1-3 WW
– Kolacja – 3-6 WW
PRZYKŁAD : DRUGIE
ŚNIADANIE
• 3 WW
1 WW- pieczywo= 1 kromka bułki paryski lub
½ bułki grahamki
1WW – napój mleczny= 4/5 szkl. kefiru lub
2/3 jogurtu naturalnego
1WW- warzywa, owoce= 1 papryka lub ¾
szkl. groszku konserw., lub
4 mandarynki lub 1 jabłko

Indeks Glikemiczny
• Węglowodany grupuje się jeszcze w inny sposób, aby ułatwić ich
prawidłowe spożycie wprowadzono pojęcie Indeksu
Glikemicznego.
(IG) produktów, który określa tempo wzrostu poziomu cukru we
krwi po spożyciu określonych produktów spożywczych. Poziom
IG wyrażany jest w procentach, np. dla jabłka wynosi 39%.
Oznacza to, że szybkość, z jaką przybywać będzie glukozy we
krwi po spożyciu jabłka, to 39% tego, co można by
zaobserwować po spożyciu czystej glukozy.
Produkty o niskim poziomie IG (poniżej 50%) są polecane,
ponieważ zapewniają stabilny poziom cukru we krwi i
zapobiegają wahaniom glikemii
w ciągu doby. Produkty o wysokim IG nie są zalecane, ponieważ
powodują nadmierne podwyższenie poziomu cukru we krwi, a
następnie zmiany samopoczucia, przyrost masy ciała,
zwiększone ryzyko chwiejności cukrzycy i wystąpienia chorób
serca.
Produkty o wysokim IG należy ograniczać.
100%
90–100%
70–90%
50–70%
30–50%
do 30%
glukoza
coca-cola, pepsi, płatki ryżowe i kukurydziane, ziemniaki puree, miód, ryż
preparowany
pieczywo pszenne, pszenno-żytnie, żytnie, chleb chrupki, mąka pszenna,
proszek budyniowy, ryż gotowany, babka piaskowa, herbatniki, biszkopty
płatki owsiane, kukurydza, sacharoza, banany, niesłodzone soki owocowe,
chleb gruboziarnisty
mleko, jogurt naturalny,owoce np: jabłka, brzoskwinie, makaron, lody, rośliny
strączkowe
surowa marchew, warzywa zielone,
fasola, bób
Poposiłkowy
wzrost
glikemii
Artykuły spożywcze

3. Zasady leczenia wysiłkiem
fizycznym w cukrzycy typu 1:
• Zwiększone zużycie glukozy przez pracujące
mięśnie jest z leczniczego punktu widzenia
korzystne dla chorego na cukrzycę typu 1, jednak
cel ten musi być osiągnięty przy zachowaniu
odpowiednich warunków.
– leczniczy trening fizyczny może być zalecony
pacjentowi co najmniej zadowalająco wyrównanemu
metaboliczne:
• należy unikać wysiłku, jeśli glikemia na czczo jest
wyższa od 250 mg/dl oraz obecna jest ketonuria lub
gdy glikemia przewyższa 300 mg/dl nawet bez
obecności ciał ketonowych,
• gdy glikemia jest niższa od 100 mg/dl, należy spożyć
węglowodany,
• należy monitorować stężenie glukozy przed i po
wysiłku
• zwykle konieczne jest spożycie dodatkowych posiłków
węglowodanowych przed lub w czasie i po wysiłku.

4. Cele insulinoterapii
Zależnie od typu cukrzycy
insulinoterapia spełnia
dwa
podstawowe zadania:
1.
W cukrzycy typu 1 substytucja
bezwzględnego niedoboru insuliny.
2.
W cukrzycy typu 2 uzupełnia niedobór
insuliny endogennej i przyczynia się do
przezwyciężania insulinooporności.

Kontrola cukrzycy -
Hemoglobina glikowana
• Glukoza wiązana jest z cząsteczką hemoglobiny (Hb)
podczas cyklu życiowego krwinki czerwonej, tworząc
hemoglobinę glikowaną (HbA1 lub HbA1c).
• Odsetek HbA1c odzwierciedla poz.glukozy we krwi
podczas poprzedzających 6-12 tygodni.
• Wykazano, że monitorowanie HbA1c jest
najbardziej przydatną metodą długoterminowej
kontroli metabolicznej oraz jedynym dostępnym
i wiarygodnym parametrem oceny ryzyka
wystąpienia mikroangiopatii w późniejszym
okresie choroby.
• We wszystkich ośrodkach zajmujących się leczeniem
osób chorych za cukrzycę powinna istnieć możliwość
pomiaru HBA1c.

Kryteria dobrej kontroli
glikemii (American
Diabetes
Association,2002)
norma
cel
Hemoglobina glikowana- Hba1c <6
<7
( norma 4.0-6.0% )
ADA Recommendations, Diabetes Care
25, Supplement 1,Jan.2002

Powikłania cukrzycy:
• Ostre: kwasica i śpiączka ketonowa,
nieketonowa śpiączka hipermolalna, kwasica
i śpiączka mleczanowa,hipoglikemia
• Przewlekłe:
Angiopatia cukrzycowa:
– Mikroangiopatia: retinopatia, nefropatia,
tłuszczakowate obumieranie skóry,
– Makroangiopatia: chns, zwężanie tętnic szyjnych,
niedokrwienna choroba mózgu, tętniak aorty,
miażdżyca,
– Neuropatia: centralna, obwodowa, układu
autonomicznego.

Przewlekłe powikłania
cukrzycy
• Stopa cukrzycowa – powstaje w
wyniku współistnienia neuropatii
ruchowej i czuciowej – zaburzenia
czucia bólu, temperatury, dotyku i
zaniki mięśniowe sprzyjają powstaniu
owrzodzeń.
• Zmiany patologiczne dotyczą naczyń,
nerwów, skóry, mięśni i kości

Stopa cukrzycowa
6-10% chorych z cukrzycą
• Klasyfikacja:
• 0 – stopa dużego ryzyka
• 1 – powierzchowne owrzodzenie
• 2 – owrzodzenie głębokie, drążące do
mięśni i stawów
• 3 – jak w 2 + zapalenie kości
• 4 – miejscowa zgorzel palców
• 5 – zgorzel stopy, posocznica
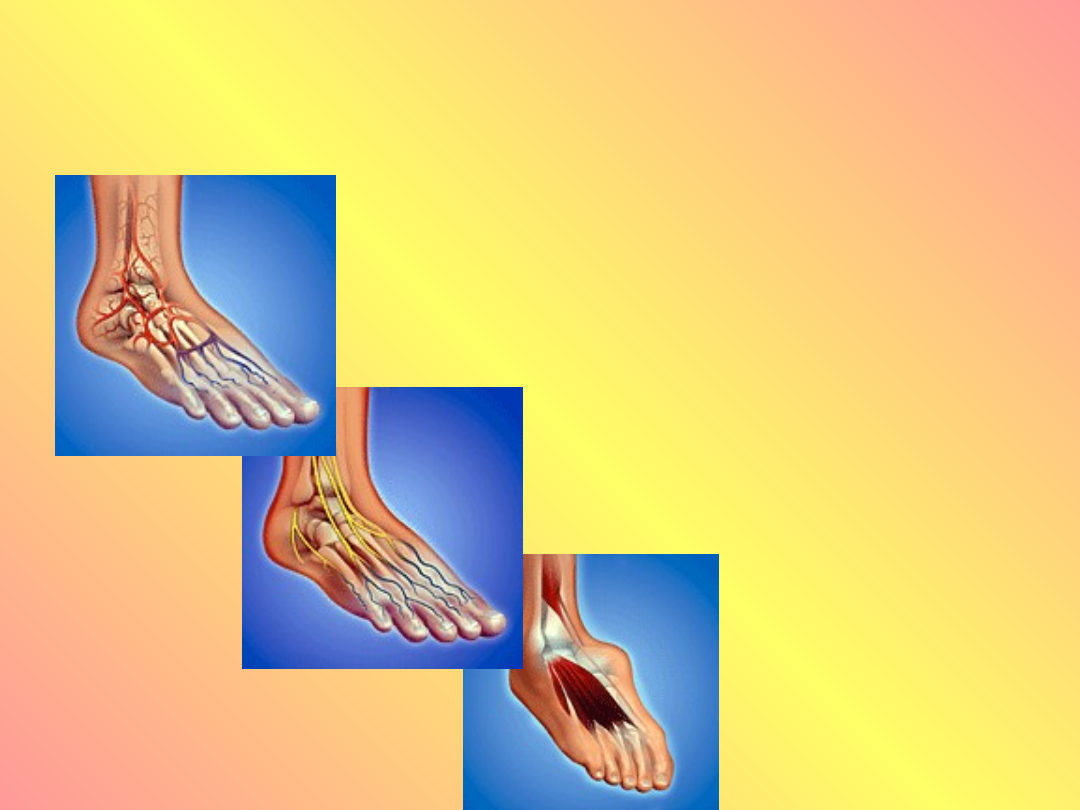
Patogeneza stopy
cukrzycowej
Niedokrwienie
Neuropatia
Uszkodzenie
kości i mięśni

Typowe objawy stopy
cukrzycowej
• zaburzone odczuwanie bólu,
• niedokrwienie stóp,
• gorsze gojenie się ran,
• tworzenie się modzeli (odciski,
stwardnienia naskórka), owrzodzeń,
zaczerwienień (stany zapalne),
uszkodzeń skóry (otarcia, zranienia,
drobne pęknięcia skóry, zrogowacenia),
• deformacje kości.
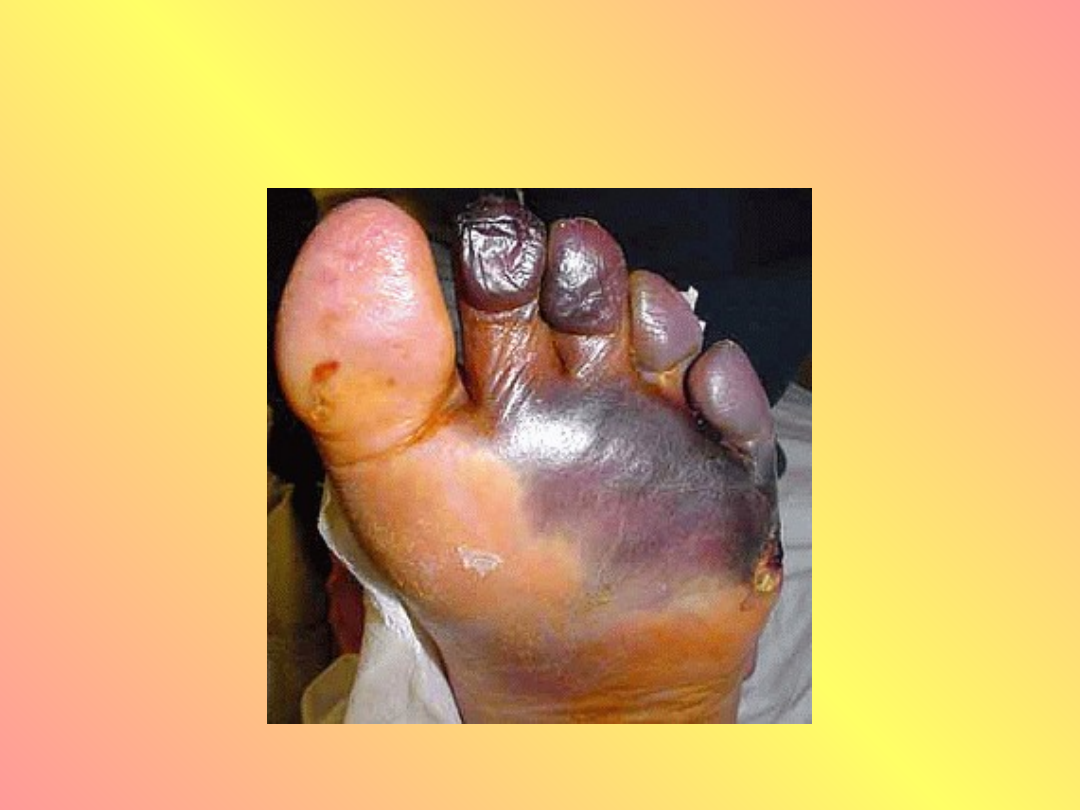
Stopa cukrzycowa
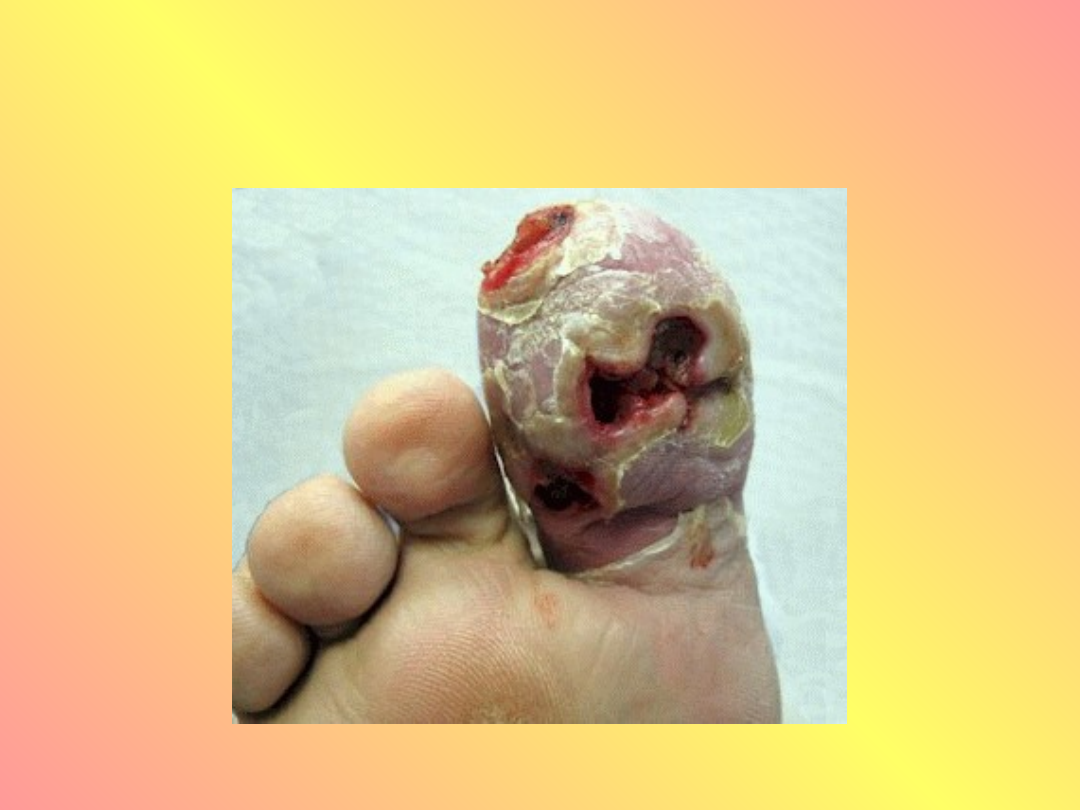
Stopa cukrzycowa
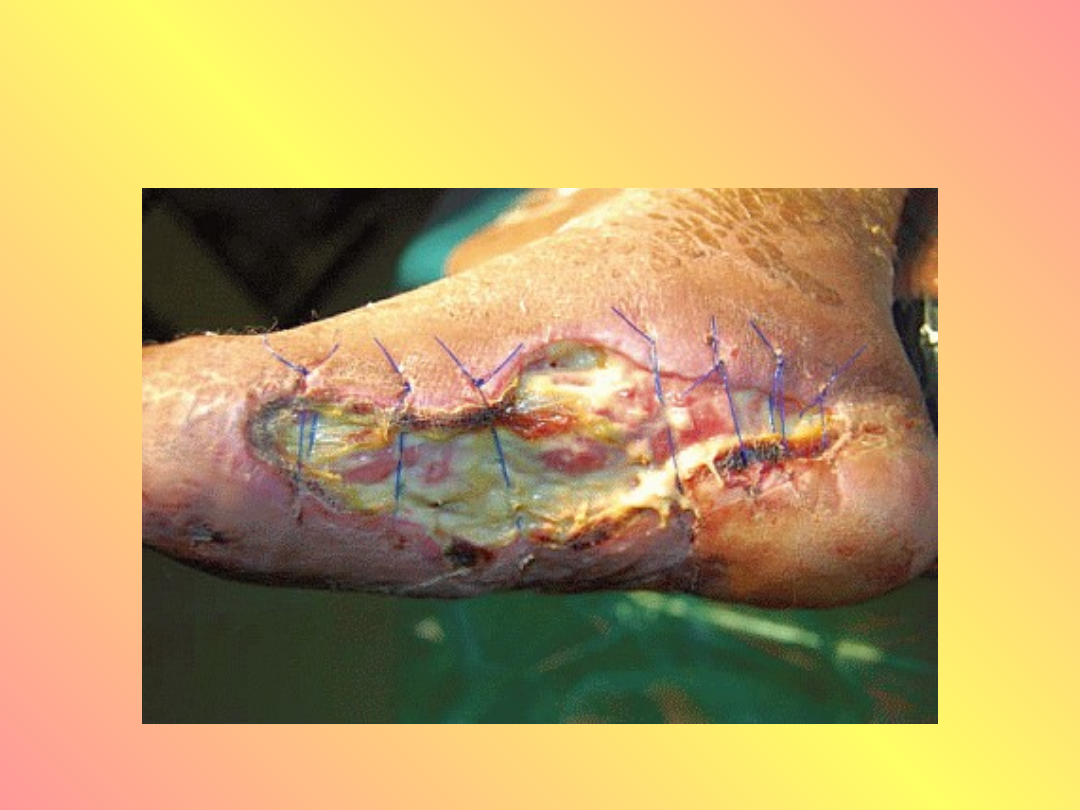
Stopa cukrzycowa
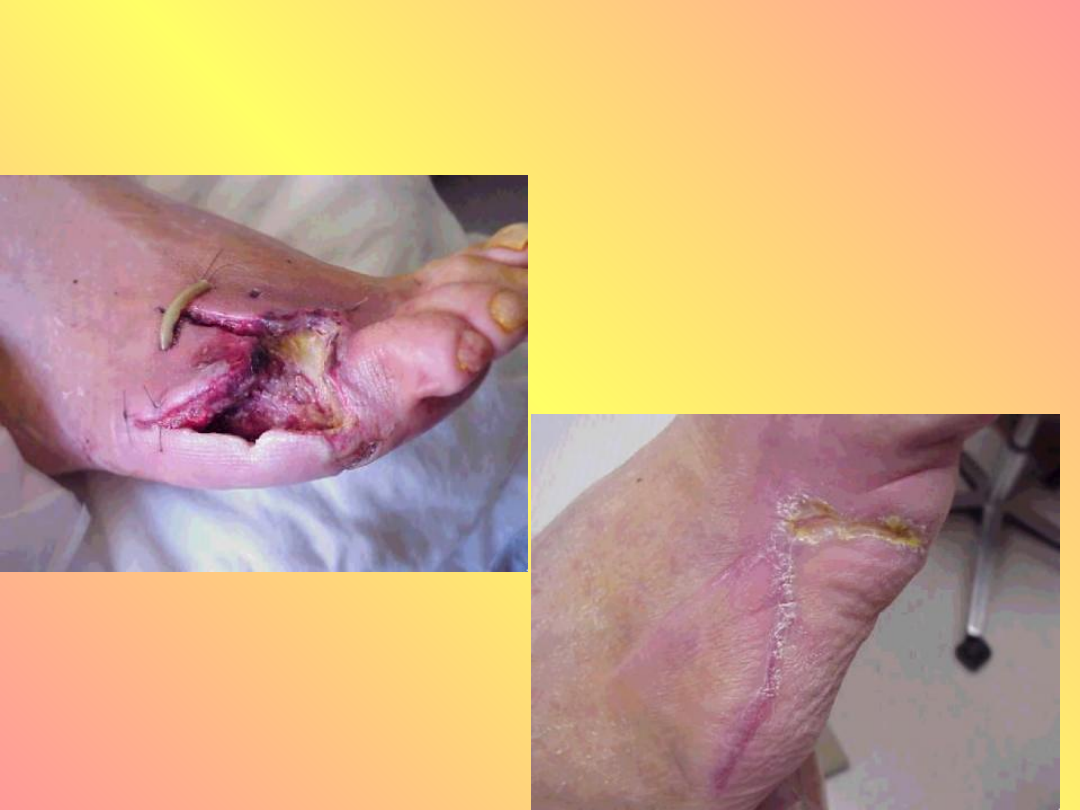
Leczenie stopy cukrzycowej

Zasady pielęgnacji stóp dla
osób z cukrzycą (1):
• codziennie przed kąpielą oglądać stopy
w celu wykrycia uszkodzeń (w razie
trudności posłużyć się lustrem lub
poprosić o pomoc najbliższych),
• myć stopy w letniej, bieżącej wodzie
(37°C) z mydłem,
• przed myciem zmierzyć temperaturę
wody za pomocą termometru.

Zasady pielęgnacji stóp dla
osób z cukrzycą (2):
• dbać o to, aby stopy były zawsze czyste i
suche, szczególnie przestrzenie między
palcami,
• do pielęgnacji stóp nie używać żadnych
ostrych przyborów, urządzeń elektrycznych
ani środków chemicznych,
• do skracania paznokci używać tylko pilnika,
• stwardniałą skórę i nagniotki usuwać tylko
przy użyciu pumeksu,

Zasady pielęgnacji stóp dla
osób z cukrzycą (3):
• jeśli skóra jest zbyt sucha - używać kremu
nawilżającego, a jeśli nadmiernie wilgotna - pudru
do stóp,
• nie używać drażniących kremów, ani środków
usuwających nagniotki,
• codziennie zmieniać skarpetki (powinny być
bawełniane lub wełniane), rajstopy lub pończochy,
• nigdy nie chodzić boso (zwłaszcza na plaży),
• nigdy nie zakładać butów na gołe stopy - zawsze
nosić skarpetki,
• do ogrzania stóp nie używać termoforu ani poduszki
elektrycznej, zamiast tego zakładać ciepłe skarpety,
• za każdym razem przed włożeniem butów na nogi
sprawdzać wewnętrzną wyściółkę butów wkładając
do nich rękę,
• nosić tylko miękkie, wygodne i dobrze dopasowane
do stopy obuwie.

Ostre powikłania cukrzycy
• Kwasica cukrzycowa
• Nieketonowa śpiączka
hiperosmolarna
• Hipoglikemia
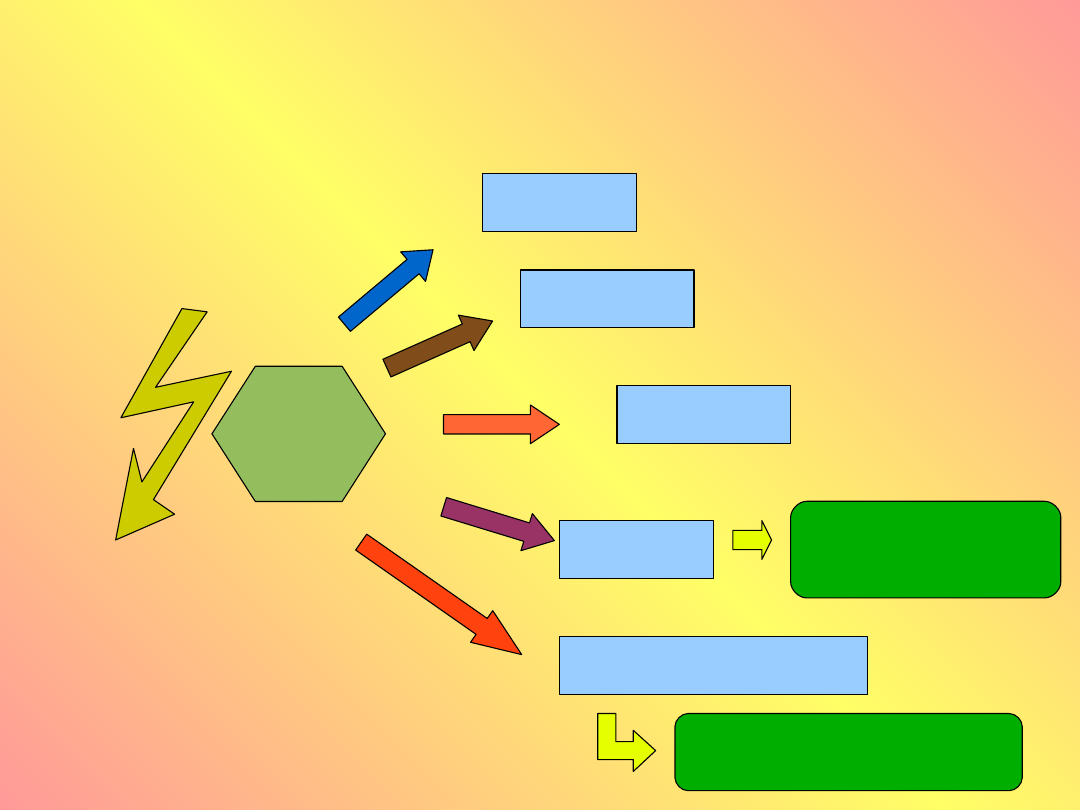
Objawy hipoglikemii
Glukoza w
osoczu
GH
Glukagon
Adrenalina
Głód komórek nerwowych
Działanie wegetatywne
Neurohipoglikemia
Kortyzol

Objawy hipoglikemii.
Objawy hipoglikemii.
•
Osłabienie, senność, ospałość
•
Zawroty głowy,
•
Trudności z koncentracją
uwagi, Niewyraźna mowa
•
Zaburzenia pamięci świeżej,
•
Zaburzenia koordynacji
ruchów (niepewny krok),
•
Zaburzenia wzroku
(niewyraźne, podwójne
widzenie, zaburzenia
odróżniania kolorów),
•
Ogniskowe objawy
neurologiczne,
•
Drgawki,
•
Utrata przytomności.
•
Uczucie głodu,
•
Uczucie zdenerwowania,
•
Drżenie kończyn,
•
Drętwienie warg, palców,
języka,
•
Nudności,
•
Bladość,
•
Wzmożona potliwość,
•
Kołatanie serca,
przyśpieszenie tętna.
Neurohipoglikem
ia
Objawy wegetatywne

Następstwa hipoglikemii.
Następstwa hipoglikemii.
• Trwałe uszkodzenie CUN,
• Rozwój padaczki,
• Urazy,
• Trudności w uczeniu: stwierdzono, że
niewielkie, lecz statystycznie istotne
pogorszenie sprawności intelektualnej
może się wiązać z przebytymi
wieloma epizodami hipoglikemii.

Hipoglikemia w przebiegu cukrzycy
Hipoglikemia w przebiegu cukrzycy
Przyczyny:
Przyczyny:
•
Błędy żywieniowe.
•
Nadmierny i
niezaplanowany
wysiłek fizyczny.
•
Błędy w adaptacji
dawki insuliny.
•
Podanie za dużej
dawki insuliny.
•
Zmiany we
wchłanianiu insuliny.
•
Spożycie alkoholu.
•
I trymestr ciąży.
•
Remisja cukrzycy.

Hipoglikemia w przebiegu cukrzycy
Hipoglikemia w przebiegu cukrzycy
Zwiększone narażenie:
Zwiększone narażenie:
•
Dzieci do 5 r.ż.
•
Chorzy z wieloletnim
przebiegiem cukrzycy,
•
Chorzy z dobrze
kontrolowaną cukrzycą,
•
Chorzy popełniający
błędy żywieniowe,
•
Chorzy z
nieświadomością
hipoglikemii.

Objaw „brzasku”
Objaw „brzasku”
•
Koszmary senne,
•
Ból głowy po przebudzeniu,
•
Zaburzenia zdolności logicznego
myślenia po przebudzeniu,
•
Moczenie nocne,
•
objaw brzasku - wzrost poziomu cukru we krwi we wczesnych
godzinach rannych spowodowany wygasaniem działania
insuliny, podanej podskórnie przez chorego, i nasileniem
wydzielania hormonu wzrostu w czasie snu

Leczenie!
Leczenie!
• Podanie pokarmu/napoju
zawierającego szybko wchłanialne
węglowodany (0,5-10WW)
• 0,2-0,5 g na kg m.c. 20% glukozy i.v.
• 0,5-1 mg glukagonu i.m.


Leczniczy trening fizyczny
• Zmniejsza zapotrzebowanie na
insulinę,
• Zwiększa przyswajanie glukozy w
tkankach,
• Zwiększa insulinowrażliwość
tkanek.

Efekty wysiłku fizycznego
w cukrzycy:
• Utrzymanie prawidłowego RR;
• Obniżenie „złego” cholesterolu;
• Podwyższenie „dobrego” cholesterolu; (jedynie
skutecznie działający czynnik)
• Wzmocnienie serca;
• Zmniejszenie ryzyka zawału serca i udaru mózgu;
• Poprawa sprawności fizycznej;
• Poprawa samopoczucia;
• Ułatwienie uzyskania prawidłowych poziomów cukru
we krwi;
• Ew. zmniejszenie dawek leków doustnych i/lub insuliny
• Opóźnienie bądź zapobieganie rozwojowi niektórych
późnych powikłań cukrzycy

Mechanizm działania wysiłku
fizycznego w cukrzycy
1. Mięśnie zużywają zawarty w nich
glikogen.
2. Wychwytywanie glukozy z krwi.
3. Spadek stężenia glukozy
4. Spadek produkcji insuliny w
trzustce.
5. Uwalnianie z wątroby glikogenu.

Rozpoczęcie aktywności
fizycznej - MARSZ
• bezpieczny i dobry dla każdego.
• NIE MA przeciwwskazań do marszu.
• Na początku 15 minut energicznego
spaceru,
• W kolejnych tygodniach wydłużać
stopniowo o kilka minut,
• Docelowo- co najmniej 30 minut
(optymalnie-60minut) najlepiej
codziennie.
• 10 000kroków / dzień

WYSIŁKI TLENOWE
-WYTRZYMAŁOŚCIOWE
• Najbardziej odpowiednie
• Marsz, marszo-trucht, jazda na
rowerze,
pływanie, gimnastyka, jazda na
nartach biegowych, wioślarstwo,
taniec, gra w piłkę siatkową,
koszykówka

OSTROŻNIE – zajęcia w
siłowni
• Jeśli, to:
Wielokrotne powtórzenia z
minimalnym obciążeniem

PRZECIWSKAZANE!!!
• Duże wysiłki siłowe
= znaczne napięcie mięśni przy
stosunkowo niewielkim ruchu
• Podnoszenie ciężarów (bo znaczny
wzrost RR i obciążenie układu
krążenia)

GRANICA WYSIŁKU- TĘTNO
• Optymalnie: 50-75% wartości tętna
maksymalnego
• Przyśpieszenie bicia serca i oddechu, ale tylko do
momentu, kiedy można swobodnie rozmawiać.
• Tętno maksymalne = 220 – wiek (w latach)
np. dla pacjenta 60lat:
220-60=160 uderzeń/minutę –tętno max.
50%- (50x160):100= 80 uderzeń/min
75% - (75x160):100= 120 uderzeń/min
Prawidłowe tętno podczas ćwiczeń: 80-120u/min

Nie ćwiczyć, gdy:
• Jakakolwiek infekcja, złe
samopoczucie
• Do 2 godzin po ciężkim posiłku
• Podczas ekstremalnej pogody (upał,
mrozy)
• Nigdy po bólu, odczuciu dyskomfortu
• Nigdy po urazie lub nadwyrężeniu
mięśni

Przerwać wysiłek fizyczny
gdy:
• Zawroty, ból głowy
• Objawy hipoglikemii
• Gwałtowny wzrost tętna lub tętno
powyżej wartości pożądanych,
• Duszność, zadyszka,
• Ból za mostkiem promieniujący do
lewej kończyny, szczęki, nadbrzusza
• Ogólne zmęczenie, osłabienie

Młodzi, z wyrównaną cukrzycą,
bez powikłań
• WSKAZANE :
• Gimnastyka, marsze, biegi, tenis ziemny,
stołowy, pływanie, narciarstwo,
łyżwiarstwo, gry w piłkę.
• PRZECIWSKAZANE :
• Szybownictwo, spadochroniarstwo,
alpinizm, bobsleje, skoki, sporty motorowe,
kajakarstwo, nurkowanie, podnoszenie
ciężarów, przeciąganie liny.

ZASADY POSTĘPOWANIA:
• Dobre wyrównanie metaboliczne
• Nie wolno ćwiczyć, gdy stężenie glukozy jest < 80mg/dl lub
bezpośrednio po niedocukrzeniu
• Nie wolno ćwiczyć, gdy stężenie glukozy jest>250mg/dl, lub
gdy w moczu jest aceton,
• Kontrolować poziom glikemii przed i po wysiłku, oraz w
trakcie, jeśli trwa dłużej niż 30 minut,(co 30 minut)
• Kontrolować poziom glikemii 30-60 minut po zakończeniu
treningu
• Ilość dodatkowo podanych węglowodanów zależy od
glikemii wyjściowej, w czasie i po wysiłku. (0,5-3 WW)
• Regulować dawki insuliny ( ↓o 50% gdy normoglikemia przy
śniadaniu)
• Pacjent musi mieć przy sobie „coś słodkiego”,proste szybko
przyswajalne węglowodany oraz glukagon

ZASADY POSTĘPOWANIA
cd.
• W razie wystąpienia pierwszych objawów hipoglikemii
NATYCHMIAST
przerwać trening, spożyć glukozę, ew.
wstrzyknąć glukagon.
• Uważać na późną, poposiłkową hipoglikemię: po długotrwałym
wysiłku poz. glu ok.godz. 23.00 nie może być niższy niż
180mg/dl
wskazana kontrolna nocna, ok. 3.00 godz.
• Unikać ćwiczeń w okresie szczytu działania insuliny. Najlepiej
w pierwszej godz. po posiłku.
• Nie podawać insuliny w grupę mięśni, które będą ćwiczone,
jeśli ćwiczyć będzie całe ciało (pływanie) to podać insulinę w
brzuch,
• Ćwiczyć w towarzystwie partnera lub grupie osób, które są
poinformowane o chorobie, wiedzą co zrobić w razie
hipoglikemii.
• Systematyczny, najlepiej codziennie, ew. 4 x w tygodniu, co
najmniej 20-45 minut.

PRZECIWSKAZANIA
• Niewydolność krążeniowa, obrzęk, duszność,
duże nadciśnienie
• Niewydolnośc metaboliczna z kwasicą,
śpiączką, osłabieniem
• Duże zmiany w siatkówce
• Zaawansowane zmiany naczyniowe
kk.dolnych, bóle spoczynkowe,
• Powikłania nerkowe, z dużym białkomoczem,
• Inne choroby towarzyszące cukrzycy

KINEZYTERAPIA
• Ćw.oddechowe w pozycji leżącej,
siedzącej lub stojącej (10 wdechów 2
x dziennie)
• Ćw. czynne w pozycji
leżącej,siedzącej lub stojącej –kk i
tułowia (1 x 10minut),
• 30 minut marszu szybkiego,

FIZYKOTERAPIA
• Zaburzenia naczyniowe:
• Prądy interferencyjne, terapuls
• Zmiany neurologiczne (mrowienia,
pieczenie, ból)
• Sollux z filtrem niebieskim,
• Galwanizacja p.bólowa
• DD (p.bólowo, poprawa ukrwienia i
trofiki)

Cukrzyca a sport
wyczynowy
• Nie ma przeciwwskazań
• Intensywny wysiłek zmniejsza zaburzenia metaboliczne,
• Jest dobrze tolerowany
• Zawsze (!) po konsultacji z lekarzem diabetologiem – ustalenie
odpowiednich dawek insuliny
• Najwyższe laury zdobywali m.in. chorzy na cukrzycę:
• Arthur Ashe – słynny amerykański tenisista, zwycięzca Wimbledonu
Gary Hall – amerykański pływak, zdobył na Olimpiadach 10 medali,
w tym 5 złotych
Steve Redgrave - brytyjski wioślarz, pięciokrotny złoty medalista
olimpijski
Will Cross – chorował na cukrzycę już 26 lat, gdy zdobył biegun
południowy, a wcześniej północny, najwyższe szczyty obu Ameryk i
przeszedł Saharę.

Michał Jeliński – trzykrotny mistrz świata i mistrz olimpijski,
choruje na cukrzycę typu 1.

SŁAWNI CUKRZYCY
• Thomas Edison,
• Paul Cezanne,
• Michaił Gorbaczow,
• Ernest Hemingway,
• Elvis Presley,
• Giacomo Puccini,
• Elizabeth Taylor,
• Lech Wałęsa,
• Ella Fitzgerald
• Syd Barret, Halle Berry, Johny Cash, Miles Davis,,
B.B. King, George Lucas , Meatloaf, Spencer
Tracy, Marta Wiśniewska „Mandaryna” …
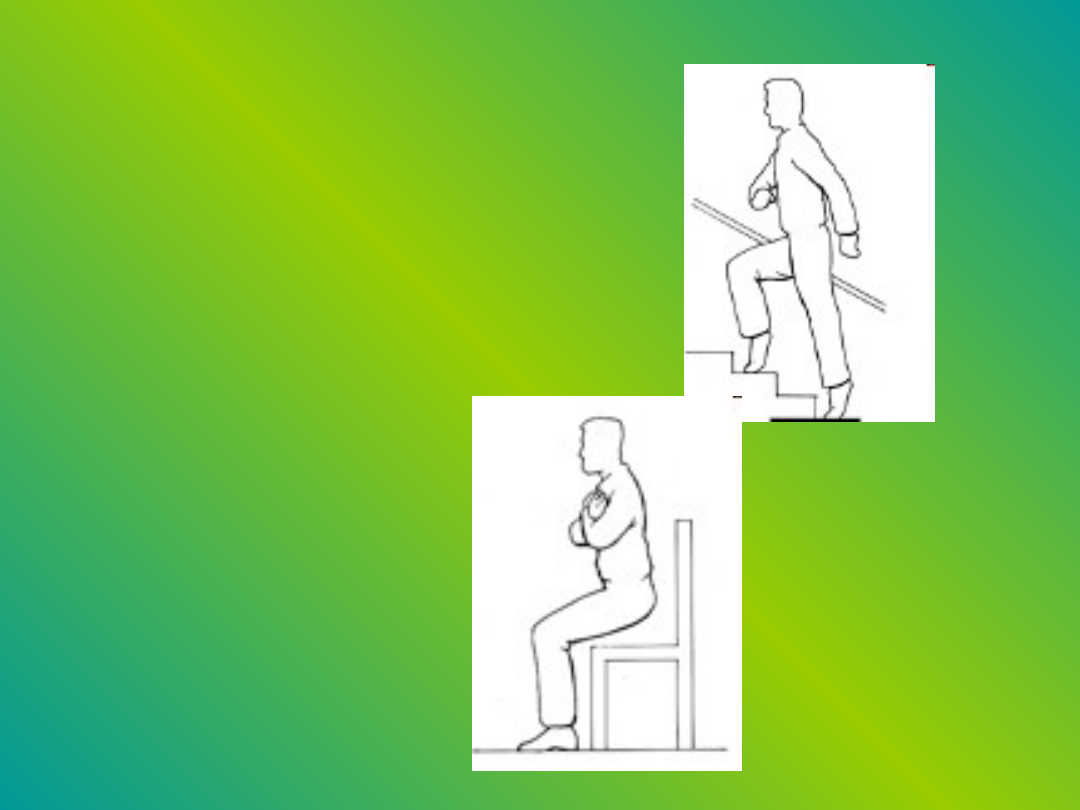
Ćwiczenia –
przykłady
• Ćwiczenie na
schodach. Spróbuj
przejść jedną
kondygnację
schodów idąc
tylko na palcach.
• Ćwiczenie na
krześle: trzymając
ręce złożone na
piersiach, usiądź
na krześle i wstań
20 razy.
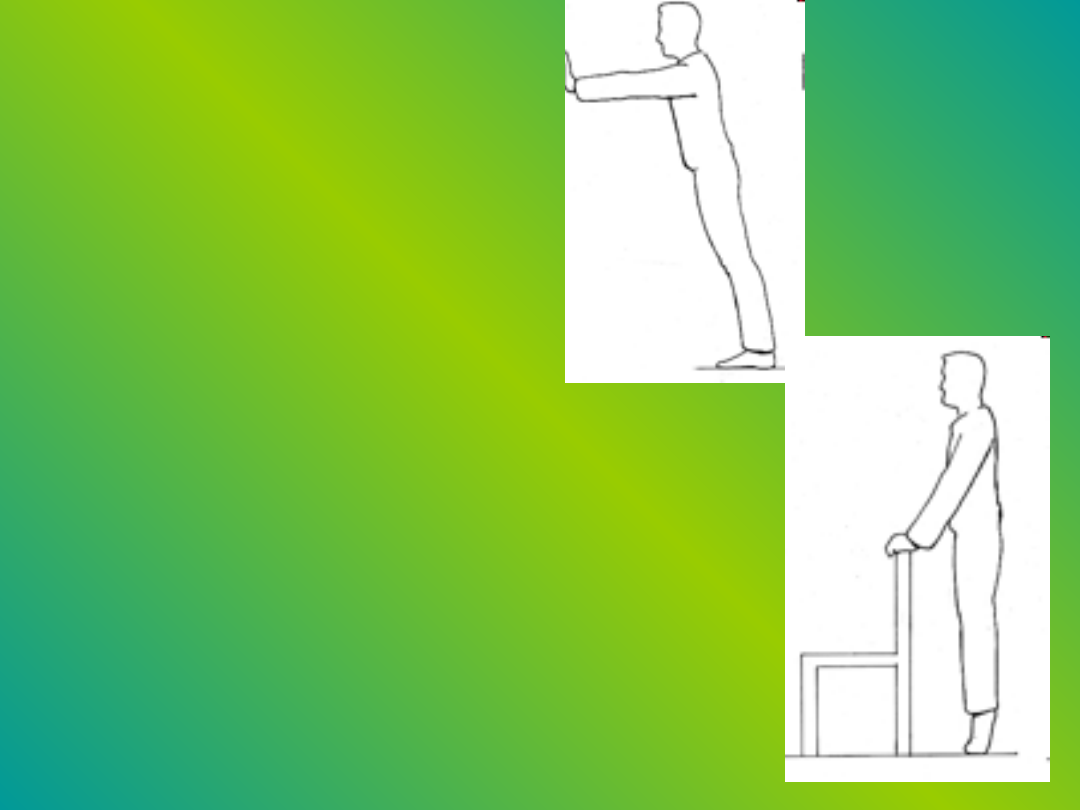
• Napinanie mięśni łydek:
oprzyj się dłońmi o ścianę,
trzymając stopy nieco do
tyłu, pięty przyciśnięte do
podłoża. Zegnij ręce 10
razy utrzymując
wyprostowane plecy i nogi.
Ćwiczenie zapobiega
skurczom nóg.
• Ćwiczenie palców:
trzymając się oparcia
krzesła opuszczaj się i
podnoś na palcach stojąc w
miejscu.
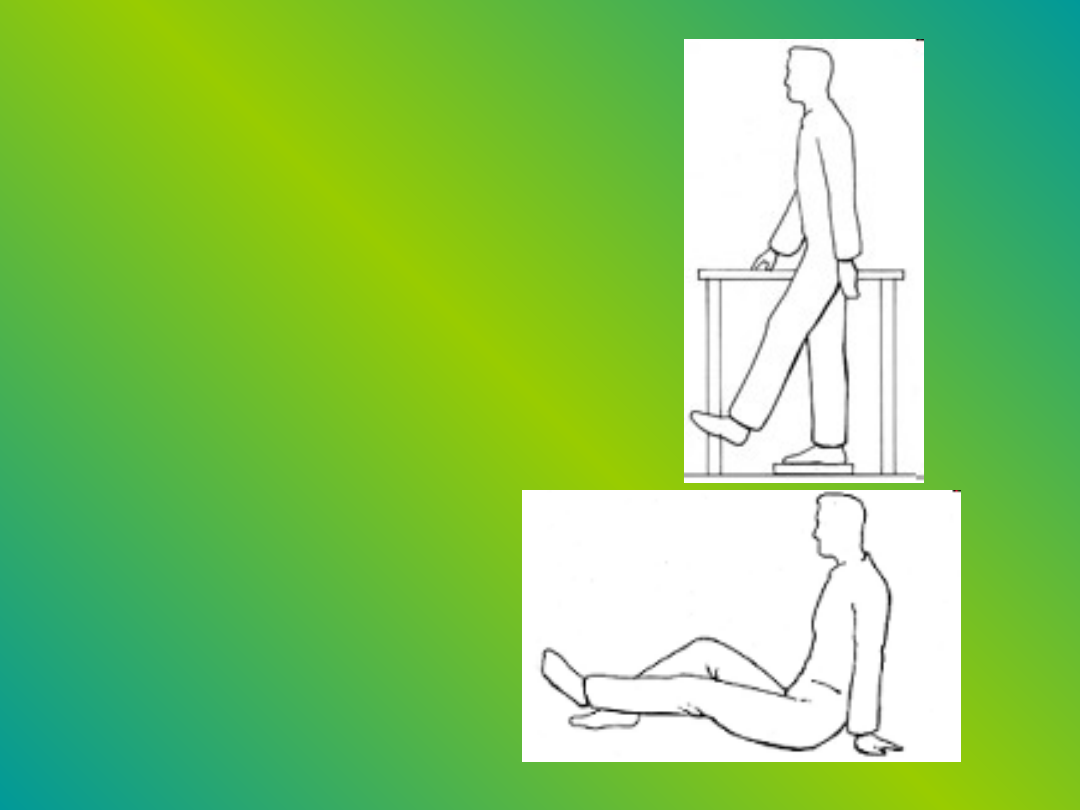
• Wymachy nóg: stań z jedną
nogą nieco uniesioną, na
przykład na książce.
Trzymając się krzesła lub
stołu wymachuj drugą nogą
tam i z powrotem 10 razy.
Potem zmień nogę i
powtórz ćwiczenie.
•
• Wymachy stóp: usiądź na
podłodze i oprzyj
się plecami o twardą
powierzchnię np. ścianę.
Potrząsaj stopami aż do
momentu, gdy poczujesz iż
są rozluźnione i ciepłe.

PODSUMOWANIE
• Wysiłek fizyczny stanowi równoważny element
terapii cukrzycy
• Nie wolno ćwiczyć, gdy poziom glukozy jest zbyt
niski lub wysoki
• Konieczne zabezpieczenie słodkim napojem,
prostym cukrem, glukagonem,
• Przerwać ćwiczenia gdy pojawią się objawy
hipoglikemii
• kontrolować tętno, glikemię
• Wysiłek tlenowy, wytrzymałościowy nie siłowy
• Nie zostawiać ćwiczącego pacjenta samego
• Systematyczność, przynajmniej 3-4 razy w tygodniu

Dziękuję za
uwagę.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
Wyszukiwarka
Podobne podstrony:
09 cukrzycaid 7919 ppt
18 Insulina, glukagon, cukrzycaid 17722 ppt
1p dr B G powiklania cukrzycyid 19107 ppt
09 cukrzycaid 7919 ppt
cukrzyca choroba społeczna ppt
12 Modele cukrzycy NODid 13534 ppt
Przeciwciała przeciw antygenom komórek beta w patogenezie i przebiegu klinicznym cukrzycy ppt
2 Cukrzyca w ciązyid 19480 ppt
Nadwaga i otyĹ oĹ Ä┼, cukrzyca ppt
1a, 1b Nadwaga i otyłość, cukrzyca ppt
więcej podobnych podstron