
ALS
ALS
dorosłych
dorosłych

Kolejność oceny i wykonywanych
Kolejność oceny i wykonywanych
interwencji
interwencji
u każdego poważnie chorego lub
u każdego poważnie chorego lub
rannego
rannego
powinna przebiegać zgodnie z zasadą
powinna przebiegać zgodnie z zasadą
ABC
ABC
.
.
A
A
-
-
drogi oddechowe (Airway),
drogi oddechowe (Airway),
Ac
Ac
-
-
drogi oddechowe z równoczesną
drogi oddechowe z równoczesną
stabilizacją szyjnego odcinka
stabilizacją szyjnego odcinka
kręgosłupa
kręgosłupa
u pacjenta urazowego (cervical spine)
u pacjenta urazowego (cervical spine)
B
B
-
-
oddychanie (Breathing)
oddychanie (Breathing)
C
C
- k
- k
rążenie (Circulation)
rążenie (Circulation)

PACJENT PRZYTOMNY
PACJENT PRZYTOMNY
Potrzebna jest
Potrzebna jest
niezwłoczna
niezwłoczna
ocena medyczna pacjenta
ocena medyczna pacjenta
.
.
Należy:
Należy:
•
podać tlen
podać tlen
•
podłączyć monitor
podłączyć monitor
•
uzyskać dostęp dożylny
uzyskać dostęp dożylny

PACJENT NIEPRZYTOMNY
PACJENT NIEPRZYTOMNY
•
Udrożnij drogi oddechowe i oceń oddech
Udrożnij drogi oddechowe i oceń oddech
•
sprawdź jamę ustną; jeżeli widoczne jest
sprawdź jamę ustną; jeżeli widoczne jest
ciało
ciało
obce czy resztki pokarmu, podejmij próbę
obce czy resztki pokarmu, podejmij próbę
ich usunięcia
ich usunięcia
•
jeżeli podejrzewasz obrażenia szyi, staraj
jeżeli podejrzewasz obrażenia szyi, staraj
się
się
udrożnić drogi oddechowe stosując
udrożnić drogi oddechowe stosując
wysunięcie żuchwy
wysunięcie żuchwy
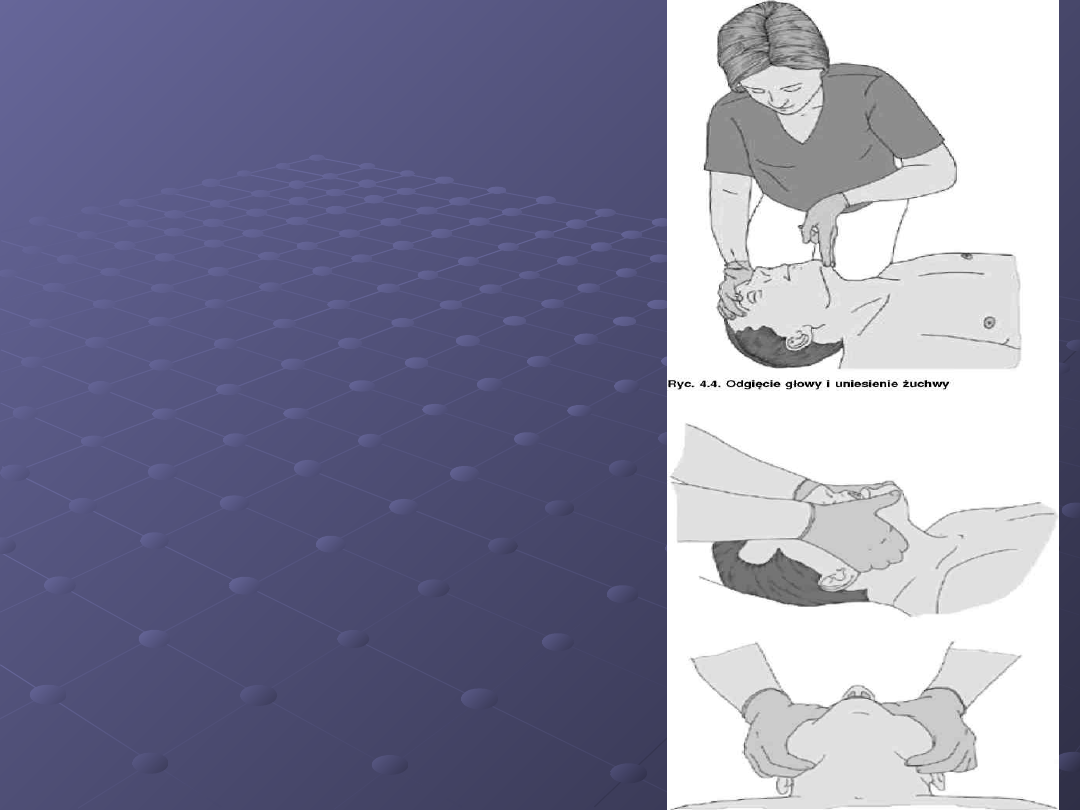
Aby poprawić drożność dróg
oddechowych, stosuje się
3 rękoczyny:
• odgięcie głowy
• uniesienie żuchwy
• wysunięcie żuchwy

PRZYRZĄDY DO
PRZYRZĄDY DO
UDRAŻNIANIA DRÓG
UDRAŻNIANIA DRÓG
ODDECHOWYCH
ODDECHOWYCH
•
rurka ustno - gardłowa
rurka ustno - gardłowa
•
rurka nosowo – gardłowa
rurka nosowo – gardłowa
•
rurka COMBITUBE
rurka COMBITUBE
•
rurka krtaniowa
rurka krtaniowa
•
rurka intubacyjna
rurka intubacyjna
•
maska krtaniowa (LMA)
maska krtaniowa (LMA)

PACJENT NIEPRZYTOMNY
PACJENT NIEPRZYTOMNY
c.d.
c.d.
Utrzymując drożność dróg
Utrzymując drożność dróg
oddechowych oceń:
oddechowych oceń:
•
wzrokiem poruszanie się klatki piersiowej
wzrokiem poruszanie się klatki piersiowej
•
słuchaj szmeru oddechowego przy ustach
słuchaj szmeru oddechowego przy ustach
pacjenta
pacjenta
•
staraj się wyczuć na policzku ruch
staraj się wyczuć na policzku ruch
powietrza
powietrza

PACJENT NIEPRZYTOMNY
PACJENT NIEPRZYTOMNY
c.d.
c.d.
Oceń oznaki krążenia:
Oceń oznaki krążenia:
•
pewna ocena tętna może być trudna; jeżeli nie ma oznak życia
pewna ocena tętna może być trudna; jeżeli nie ma oznak życia
(pacjent nie porusza się, nie oddycha, nie kaszle), rozpocznij i
(pacjent nie porusza się, nie oddycha, nie kaszle), rozpocznij i
prowadź resuscytację krążeniowo-oddechową
prowadź resuscytację krążeniowo-oddechową
•
opóźnienia w rozpoznaniu zatrzymania krążenia i podjęciu
opóźnienia w rozpoznaniu zatrzymania krążenia i podjęciu
resuscytacji wpływają niekorzystnie na przeżycie i należy ich unikać
resuscytacji wpływają niekorzystnie na przeżycie i należy ich unikać
•
jeżeli pacjent nie oddycha, ale ma zachowane tętno (zatrzymanie
jeżeli pacjent nie oddycha, ale ma zachowane tętno (zatrzymanie
oddychania), należy prowadzić wentylację płuc i oceniać krążenie
oddychania), należy prowadzić wentylację płuc i oceniać krążenie
co każde 10 oddechów
co każde 10 oddechów

NZK VF/VT
NZK VF/VT
•
Pojedyncze wy
Pojedyncze wy
ł
ł
adowania
adowania
•
RKO 30:2 bezpośrednio po defibrylacji
RKO 30:2 bezpośrednio po defibrylacji
•
Pętle trwające 2 minuty
Pętle trwające 2 minuty
•
Energia 150-200J dla 1. defibrylacji
Energia 150-200J dla 1. defibrylacji
•
Energia 150-360J dla kolejnych
Energia 150-360J dla kolejnych
•
360J dla defibrylatorów jednofazowych
360J dla defibrylatorów jednofazowych

NZK VF/VT c.d.
NZK VF/VT c.d.
• Adrenalina po 2. defibrylacji
• 1 mg co 3-5min
• Amiodaron po 3. defibrylacji
• 300 mg iv + /ew.150 mg iv/ + wlew 900
mg/24h
• Lek defibrylacja RKO ocena rytmu

Niskonapięciowe VF
Niskonapięciowe VF
•
W przypadku wątpliwego rozpoznania
W przypadku wątpliwego rozpoznania
niskonapięciowego VF defibrylacja NIE
niskonapięciowego VF defibrylacja NIE
zalecana
zalecana
•
Kontynuacja RKO przez 2 minuty.
Kontynuacja RKO przez 2 minuty.

CZĘSTOSKURCZ Z TĘTNEM
CZĘSTOSKURCZ Z TĘTNEM
•
Kardiowersja w przypadku niestabilnego
Kardiowersja w przypadku niestabilnego
pacjenta w przebiegu częstoskurczu -
pacjenta w przebiegu częstoskurczu -
niezależnie od jego pochodzenia
niezależnie od jego pochodzenia
•
Amiodaron po 3. kardiowersji 300 mg
Amiodaron po 3. kardiowersji 300 mg
przez 10-20 min. iv + wlew 900 mg/24h
przez 10-20 min. iv + wlew 900 mg/24h

Asystolia/PEA
Asystolia/PEA
•
1 mg adrenaliny iv natychmiast po
1 mg adrenaliny iv natychmiast po
uzyskaniu dostępu dożylnego
uzyskaniu dostępu dożylnego
•
Kolejna dawka
Kolejna dawka
co 3-5 min, az do powrotu
co 3-5 min, az do powrotu
spontanicznego krążenia
spontanicznego krążenia
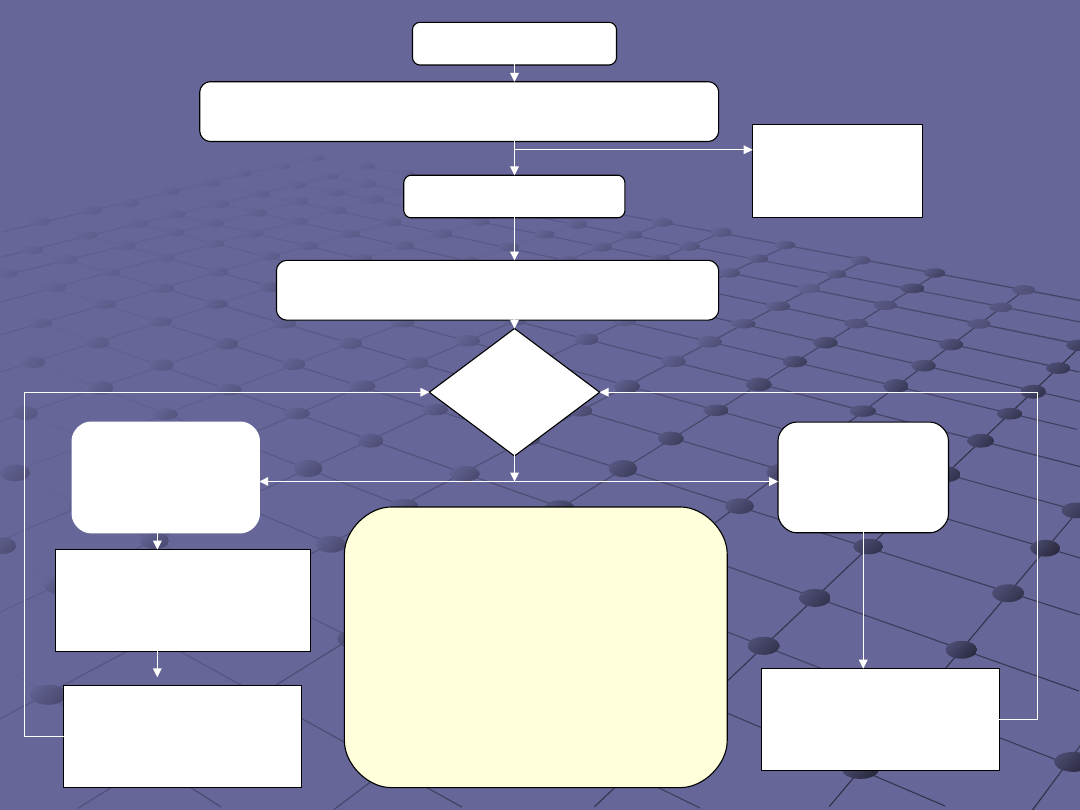
Nie reaguje ?
Udrożnij drogi oddechowe
Wzrokiem, słuchem i dotykiem oceń oddychanie
Wezwij
zespół
resuscytacyjny
Poszukaj oznak życia
RKO 30 : 2
do momentu podłączenie defibrylatora
Oceń
rytm
W trakcie RKO:
• lecz odwracalne przyczyny NZK*
• sprawdź położenie i przyleganie elektrod
• wykonaj/sprawdź: Dostęp i.v.,
drożność dróg oddechowych i tlenoterapia
• nie przerywaj uciśnięć klatki piersiowej
• po zabezpieczeniu dróg oddechowych
• podawaj adrenalinę co 3-5 min
• rozważ amiodaron, atropinę, magnez
Defibrylacja
nie zalecana
(PEA/asystolia
)
Defibrylacja
Zalecana
(VF/VT bez tętna)
Natychmiast podejmij:
RKO 30 : 2
Przez 2 min
1 Defibrylacja
150-360 J (dwufazowa)
lub 360 J (jednofazowa)
Natychmiast podejmij:
RKO 30 : 2
Przez 2 min

ODWRACALNE PRZYCZYNY
ODWRACALNE PRZYCZYNY
ZATRZYMANIA KRĄŻENIA (4 H I 4
ZATRZYMANIA KRĄŻENIA (4 H I 4
T)
T)
4 H
4 H
•
Hipoksja.
Hipoksja.
•
Hipowolemia.
Hipowolemia.
•
Hiper/hipokaliemia
Hiper/hipokaliemia
•
Hipotermia.
Hipotermia.
4 T
• Odma prężna
• Tamponada serca
• Przedawkowanie leków
lub zatrucie
• Zmiany zatorowo-
zakrzepowe
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
Wyszukiwarka
Podobne podstrony:
BLS ALS DOROSŁYCH I DZIECI, ZADŁAWIENIA, BRADYKARDIA, CZĘSTOSKURCZE(1)
BLS ALS DOROSŁYCH I DZIECI, ZADŁAWIENIA, BRADYKARDIA, CZĘSTOSKURCZE(1)
ALS u dorosłych
ALS specjalistyczne zabiegi u dorosłych
ALS specjalistyczne zabiegi resuscytacyjne u osób dorosłych
Leczenie astmy u dorosłych 1, ALS WSZYSTKO
ALS specjalistyczne zabiegi u dorosłych
specjalistyczne zabiegi resuscytacyjne u osób dorosłych (ALS) polska rada resuscytacji
ALS MRS
ALS u dzieci
Wyklad 4 srednia dorosloscid 8898 ppt
ALS leki
E learning dla dorosłych 5
więcej podobnych podstron