
PRZYCZYNY I
PROFILAKTYKA NAGŁEGO
ZATRZYMANIA KRĄŻENIA
MEDYCYNA RATUNKOWA
MICHAŁ DĄBROWSKI

CELE ZAJĘĆ:
Poznanie przyczyn nagłego zatrzymania
krążenia, w tym potencjalnie odwracalnych
Rozpoznanie możliwego zagrożenia życia u
pacjenta i rola w prewencji NZK
Postępowanie z chorym od momentu
pierwszego kontaktu, zależnie od sytuacji
Ocena pacjenta wedle schematu ABCDE
Sposoby monitorowania chorego na miejscu
zdarzenia, w karetce i w szpitalu
Opieka poresuscytacyjna jako początek nowej
drogi pacjenta

ŁAŃCUCH PRZEŻYCIA

ŁAŃCUCH PRZEŻYCIA
Łańcuch jest tak silny, jak jego najsłabsze ogniwo
W Polsce statystycznie zaledwie 2% „ulicznych”
NZK ma szanse być prawidłowo rozpoznanych i
zaopatrzonych przez świadków zdarzenia
Wczesne rozpoznanie pacjenta w stanie
zagrożenia życia może zapobiec jego śmierci,
pobytowi w OIT, czy podjęciu RKO pomimo braku
wskazań
Pomoc na miejscu zdarzenia jest usankcjonowana
prawnie: każdy świadek ma obowiązek pomóc w
takim stopniu, w jakim jest w stanie – jaki zakres
obowiązuje Ratownika Medycznego?

RESUSCYTACJA ULICZNA
Pierwsze ogniwo łańcucha: wczesne
rozpoznanie i wezwanie pomocy
Wezwanie pomocy powinno nastąpić najpóźniej
tuż przed rozpoczęciem BLS
Należy uwzględniać psychologiczne
uwarunkowania świadków: zawsze zwracamy
się do konkretnych osób wydając konkretne i
spokojne polecenia
Jeżeli jesteś świadkiem NZK w odludnym
miejscu, priorytetem jest wezwanie pomocy !
Jeden ratownik bez sprzętu i pomocy nie jest w
stanie skutecznie zresuscytować
poszkodowanego

RESUSCYTACJA ULICZNA
Po wezwaniu pomocy i podjęciu BLS pamiętaj
o zmianach ratowników, kontroluj czas akcji,
co 2 minuty sprawdzaj funkcje życiowe
pacjenta
Zanim zaczniesz cokolwiek robić, zapewnij
sobie i zespołowi
bezpieczeństwo
– martwy
ratownik to żaden ratownik !!!
Zastanów się, czy jesteś w stanie wydobyć
poszkodowanych z pojazdu bez narażania
siebie i zespołu przed przybyciem
odpowiednich służb i czy są po temu
wskazania
DNAR – co to jest i kiedy ma zastosowanie?

RESUSCYTACJA ULICZNA
Przydatne gadżety: kieszonkowa maska do
wentylacji z zastawką lub bez
Rękawice – pamiętaj o ogumieniu!
Nie warto wozić ze sobą pełnego zestawu
resuscytacyjnego, wystarczy sprzęt
kieszonkowy, telefon i MYŚLENIE !!!
RKO prowadzimy do czasu przybycia stosownych
służb, wyczerpania ratowników lub pojawienia
się u pacjenta widocznych oznak życia (kaszel,
ruchy, obrona, niecenzuralne słowa…)
Jeżeli ze względów estetycznych nie jesteś w
stanie podjąć wentylacji, uciskaj klatkę piersiową
– nie jest to RKO, ale zawsze…

KARETKA
Najczęstsze wezwania
pogotowiarskie:
1.
Leży
2.
Słabo
3.
Chyba nie żyje
4.
Boli serce i głowa
5.
Charczy
6.
Ma drgawki
7.
Oczy uciekają
8.
Wszystko boli
9.
Zaburzenia zachowania
10.
Krzyczy na mnie…

KARETKA
Jadąc do miejsca zdarzenia powinieneś wiedzieć
dokładnie gdzie jedziesz i mniej więcej do czego
Najczęściej błędy w przyjęciu i klasyfikacji wyjazdów
wynikają z obaw dyspozytora lub celowego
zamazywania obrazu przez wzywającego
Dokładna znajomość algorytmów pozwala zachować
zimną krew na miejscu zdarzenia i ocenić powagę
sytuacji
Ocenę zaczynamy zawsze od BEZPIECZEŃSTWA !!!
Obowiązuje każdorazowo osobiste potwierdzenie
NZK, nawet, jeśli przejmujemy pacjenta od kolegów
Warto dokonać podziału zespołu jak najwcześniej na
miejscu zdarzenia

KARETKA
Sprzęt przydatny w ratowaniu chorych:
Defibrylator
Słuchawki
Worek samorozprężalny z maską twarzową
Zestaw do przetoczeń i wkłucia – jakie?
Leki – w tym tlen !!!
Ssak
Deska ortopedyczna i kołnierze szyjne
Nosze
KED
Zestaw do udrażniania dróg oddechowych
Rodzina pacjenta

KARETKA
Pamietajmy o :
Bezpieczeństwie
Organizacji pracy zespołu
Unikaniu opóźnień w podjęciu RKO i
minimalizacji przerw
Jak najszybszym i bezpiecznym podłączeniu
defibrylatora
Organizacji miejsca zdarzenia (rodzina, gapie,
inne służby)
Postępowaniu wedle algorytmów
Powiadomieniu jednostki docelowej o
transporcie pacjenta i jego stanie

SZPITAL
SOR stanowi obszar wstępnej segregacji i
zaopatrzenia pacjentów
Obowiązuje zasada złotej godziny, która liczy
się od przybycia zespołu ratownictwa na
miejsce zdarzenia !!!
Zarówno w karetce, jak i w SOR lepiej jest
kwalifikować chorych jakby ich choroba była
poważna, niż bagatelizować dolegliwości
Diagnostyka i leczenie powinny zawierać się w
schemacie dwuetapowym (dotyczy nie tylko
urazów): damage control i second look
performance
Obowiązuje wstępna i powtarzana ocena
pacjenta wedle schematu ABCDE

SZPITAL
Od 50 do 80 % wewnątrzszpitalnych NZK
można przewidzieć!
Zazwyczaj są poprzedzone pogorszeniem
stanu chorego i objawami niepokojącymi:
Ból w klatce piersiowej
Zaburzenia świadomości
Wahania RR i tętna
Bladość i oziębienie powłok
Spadek saturacji
Ważne jest odpowiednie monitorowanie
pacjenta dostępnymi metodami – jakie
metody i jakie wskazania?

SZPITAL
Wyniki leczenia dorosłych pacjentów po
zatrzymaniu krążenia
(dane z Wielkiej Brytanii)
VF/VT PEA/Asystolia
Liczba
422 (32%) 903 (68%)
Powrót krążenia 298 (71%) 344 (38%)
Wypis ze szpitala 179 (42%) 58 (6%)
(ogólnie
17.6%)

SZPITAL
Zespół resuscytacyjny
– zespół wzywany
zazwyczaj celem wykonania RKO
MET
– zespół wzywany celem oceny i
postępowania z chorym w stanie zagrożenia życia
W Polsce nadal przewagę ma pojęcie i
funkcjonowanie zespołu resuscytacyjnego
MET powinien działać w każdej jednostce
szpitalnej, zwłaszcza tam, gdzie nie ma SOR
Zbyt późne wezwanie zespołu kończy się
zazwyczaj opóźnieniem w podjęciu RKO lub
doprowadza do zatrzymania krążenia, któremu
można było zapobiec !!!
Ostatni moment na wezwanie zespołu to chwila
po potwierdzeniu NZK, a przed rozpoczęciem BLS
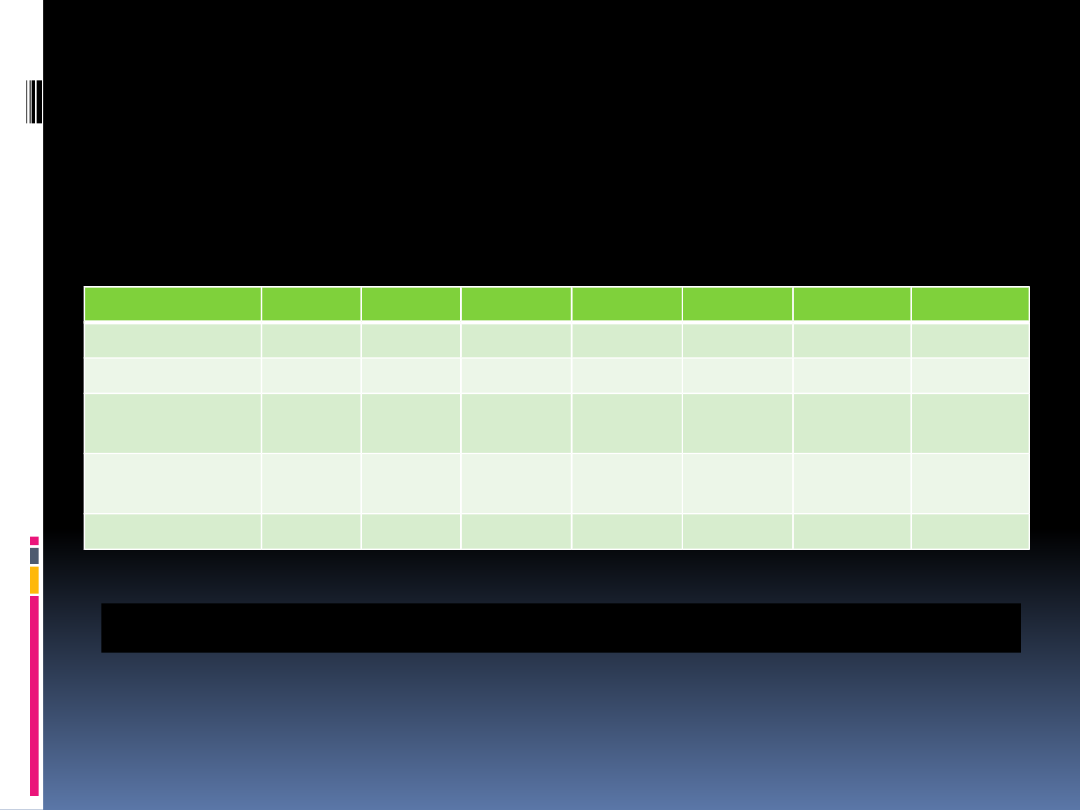
SZPITAL
Rozpoznanie pacjentów zagrożonych zatrzymaniem
krążenia i oddychania
Zmodyfikowany System Wczesnego Ostrzegania
Modified Early Warning System (MEWS)
3
2
1
0
1
2
3
Tętno
<40
41-50
51-100
101-110
111-130
>130
RR skurczowe
<70
71-80
81-100
101-199
>200
Częstość
oddechu
<8
9-14
15-20
21-29
>30
Temp.’ C
<35
35.1-
36.5
36.6-
37.4
>37.5
CSN
A
V
P
U
Jeżeli pacjent osiąga wynik większy lub równy 4 musi go zbadać
lekarz !!!
Zatrzymanie krążenia
i oddychania
Najczęściej jest wynikiem
zaburzeń:
Drożności dróg
oddechowych
Oddychania
Krążenia

Potencjalnie odwracalne przyczyny
zatrzymania krążenia
4 H
4 T
Hypoksja
Hypowolemia
Hypotermia
Hypo/Hiperkaliemia
,
glikemia
– ogólnie
zaburzenia jonowe i
metaboliczne
Tamponada serca
Toksyny (w tym leki)
Trombembolia (OZW)
Tension
pneumothorax
(odma
prężna)

Niedrożność dróg
oddechowych
Ograniczenie świadomości
Krew/wymiociny
Ciało obce
Uraz
Infekcja/stan zapalny
Kurcz krtani
Skurcz oskrzeli

Zaburzenia wentylacji
Upośledzenie napędu
oddechowego
depresja CSN
Zaburzenia
mechaniki
oddychania
osłabienie mięśni
uszkodzenie struktur
nerwowych
zaburzenia restrykcyjne
dotyczące ściany klatki
piersiowej
ból (np. złamanie żeber
)
Zmiany w
płucach
odma
krew w jamie
opłucnej
infekcja
zaostrzenie POChP
astma
zator tętnicy
płucnej
ARDS
Zaburzenia kardiologiczne
Pierwotne
Ostre zespoły
wieńcowe
Zaburzenia rytmu
serca
Nadciśnienie tętnicze
Wady zastawkowe
Leki/zatrucia
Wrodzone wady serca
Zaburzenia
elektrolitowe
Porażenie prądem
Wtórne
Asfiksja
Hipoksja
Utrata krwi
Hipotermia
Wstrząs septyczny

Badanie pacjenta
zagrożonego
zatrzymaniem
krążenia
według schematu
ABCDE
A…
B…
C…
D…
E…
airway - drożność dróg
oddechowych
breathing – oddychanie
circulation - krążenie
disability-stan
świadomości
exposure - ekspozycja

Badanie ABCDE
Podstawowe zasady
Wykonaj ocenę wstępną
Lecz stany bezpośredniego
zagrożenia życia
Powtarzaj badanie
Oceniaj skuteczność leczenia oraz
wykonanych interwencji
Wcześnie wezwij pomoc
Np. Zespół Resuscytacyjny

Badanie ABCDE
Pamiętaj o własnym bezpieczeństwie
Oceń reakcję pacjenta
Oceń parametry życiowe
tętno, częstość oddechu,
ciśnienie tętnicze, SpO
2
, EKG,
temperatura
Jakie są wskazania i metody
monitorowania chorych ?

Badanie ABCDE
Drogi oddechowe
Rozpoznawanie niedrożności dróg
oddechowych
Możliwość mówienia
Trudności w oddychaniu, objawy
zakrztuszenia
Duszność
Głośny oddech
stridor, świsty, bulgotanie
Paradoksalne ruchy oddechowe
Udział dodatkowych mięśni oddechowych

Badanie ABCDE
Drogi oddechowe
Leczenie niedrożności dróg oddechowych
Bezprzyrządowe udrożnienie dróg
oddechowych
- np. odgięcie głowy i uniesienie
żuchwy
zmodyfikowane wysunięcie
żuchwy
Proste przyrządy służące do udrażniania
dróg oddechowych
Zaawansowane metody
- np. maska krtaniowa, rurka
intubacyjna
Tlen

Badanie ABCDE
Oddychanie
Rozpoznanie zaburzeń oddychania
Zobacz
wysiłek oddechowy, pracę dodatkowych
mięśni oddechowych, sinicę, częstość
oddechu, zniekształcenia klatki
piersiowej, poziom świadomości
Usłysz
głośny oddech, szmery oddechowe
Wyczuj/zbadaj
ruchy klatki piersiowej, odgłos opukowy,
położenie tchawicy

Badanie ABCDE
Oddychanie
Leczenie zaburzeń oddychania
Utrzymanie drożnych dróg
oddechowych
Tlen
Leczenie przyczyny
- np. odbarczenie odmy
Wspomaganie oddychania jeżeli
wskazane
- np. wentylacja z wykorzystaniem
worka
samorozprężalnego

Badanie ABCDE
Krążenie
Drożność dróg oddechowych i
oddychanie
Tlen
Dostęp dożylny/pobranie
krwi do badań
Leczenie przyczyny
Płynoterapia
Monitorowanie hemodynamiczne
Leki inotropowe/wazopresyjne
Tlen/Aspiryna/Nitrogliceryna/ Morfina w
przypadku OZW (
MONA
)

Badanie ABCDE
Stan świadomości
Zbadaj pacjenta wg skal AVPU lub
GCS, oceń źrenice
Postępuj zgodnie ze schematem
ABC
Lecz podstawową przyczynę
Oceń poziom glukozy we krwi
jeśli < 3 mmol/l podaj glukozę
Rozważ pozycję boczną
bezpieczną
Sprawdź kartę zleceń

Badanie ABCDE
Ekspozycja
Rozbierz pacjenta aby przeprowadzić
badanie
-
zwróć uwagę na urazy, krwawienie,
wysypkę
Zabezpiecz chorego przed utratą ciepła
Zapewnij intymność podczas badania
E = everything else; obejmuje pełny wywiad
wedle schematu SAMPLE:
Sicknesses
Alergies
Medicaments
Past
Last meal
Everything else

Pytania

Podsumowanie:
Wczesne rozpoznawanie pacjentów w
stanie ciężkim może zapobiec
zatrzymaniu krążenia
U większości pacjentów NZK jest
poprzedzone charakterystycznymi
objawami
NZK może być wynikiem zaburzeń
drożności dróg oddechowych,
oddychania i krążenia
Schemat badania ABCDE pozwala
rozpoznawać i leczyć pacjentów
zagrożonych zatrzymaniem krążenia i
oddychania
Document Outline
- Slide 1
- CELE ZAJĘĆ:
- ŁAŃCUCH PRZEŻYCIA
- ŁAŃCUCH PRZEŻYCIA
- RESUSCYTACJA ULICZNA
- RESUSCYTACJA ULICZNA
- RESUSCYTACJA ULICZNA
- KARETKA
- KARETKA
- KARETKA
- KARETKA
- SZPITAL
- SZPITAL
- SZPITAL
- SZPITAL
- SZPITAL
- Zatrzymanie krążenia i oddychania
- Potencjalnie odwracalne przyczyny zatrzymania krążenia
- Niedrożność dróg oddechowych
- Zaburzenia wentylacji
- Zaburzenia kardiologiczne
- Slide 22
- Badanie ABCDE Podstawowe zasady
- Badanie ABCDE
- Badanie ABCDE Drogi oddechowe
- Badanie ABCDE Drogi oddechowe
- Badanie ABCDE Oddychanie
- Badanie ABCDE Oddychanie
- Badanie ABCDE Krążenie
- Badanie ABCDE Stan świadomości
- Badanie ABCDE Ekspozycja
- Slide 32
- Podsumowanie:
Wyszukiwarka
Podobne podstrony:
Przyczyny NZK, najlepsze
Przyczyny NZK 2
Odwracalne przyczyny NZK
PRZYCZYNY NZK
Przyczyny NZK
4f Identyfikacja odwracalnych przyczyn NZK
Przyczyny NZK, najlepsze
Przyczyny NZK 2
Odwracalne przyczyny NZK
Potencjalnie odwracalne przyczyny NZK
Przyczyny palenia tytoniu i skład dymu tytoniowego
Uzależnienie od alkoholu typologia przyczyny
Zmiana spoleczna i jej przyczyna
NZK
Nakłucie prenatalne jako przyczyna krwotoku do jamy otrzewnej
więcej podobnych podstron