
Zaburzenia
krzepnięcia
(wynikające z farmakoterapii)

Leki hamujące wytwarzanie płytek
diuretyki tiazydowe,
estrogeny,
interferon,
interleukina – 2,

Leki mielosupresyjne
arabinozyd cytozyny,
antracykliny,
metotreksat,
chlorambucyl,
6-merkaptopuryna,
cyklofosfamid,
paklitaksel

Immunologiczna małopłytkowość polekowa
Najczęściej po zastosowaniu:
Heparyny
Chinidyny
Sulfonamidów
NSLPZ
Soli złota
Leczenie:
Odstawienie leku
Gdy liczba trombocytów < 10 000/µl – leczymy
podobnie jak ITP
ACC 140mg/kg/d p.o. jako lek helatujący, gdy
przyczyną małopłytkowości są sole złota

LEKI STOSOWANE W IMP
•
GKS
•
Prednizon
1 mg/kg/d
przez około 2 tygodnie
•
Zmniejszać dawkę
o 10 mg/d co tydzień
•
Później zmniejszać dawkę o 5 mg/d
•
W razie braku skuteczności prednizonu
•
metyloprednizolon i.v. 30 mg/kg/d
•
Oporność na GKS u 20% chorych

LEKI STOSOWANE W IMP
Leki immunosupresyjne
Cyklofosfamid 1-2 mg/kg/d p.o. codziennie lub 1g/m
2
i.v.
co 4 tygodnie
Azatiopryna 1-2 mg/kg/ d p.o.
Cyklosporyna, leczenie skojarzone (prednizon,
winkrystyna)
Antagoniści receptora trombopoetyny:
Romiplostym (s.c.)/ eltrombopack(p.o.)
zwłaszcza
wskazane w przypadku małopłytkowości utrzymującej się
po splenektomii chorych opornych na GKS oraz u tych, u
których istnieją p/wskazania do splenektomii

LEKI STOSOWANE W IMP
Rytuksymab
375 mg/m
2
1 x/ tydzień przez 4 tyg.
stosowany głównie w przypadku oporności na inne
stosowane leki lub gdy brak jest widocznych efektów
po splenektomii
Skuteczność: 50%
1/3 chorych skuteczna remisja

INNE LEKI STOSOWANE W IMP
Danazol
Syntetyczny androgen
10-15 mg /kg/d przez 4-6 m-cy
Można stosować go w terapii skojarzonej z GKS
Dapson
75-100 mg/kg/d
Może opóźnić konieczność splenektomii nawet o 32 msieiące u chorych opornych
na GKS
Mykofenolan mofetilu
Powoduje przejściowy wzrost płytek
250 mg/d
Alkaloidy Vinca = winkrystyna
1-1,5 mg/m2 i.v. 1x/tydzień do czasu uzyskania poprawy

POLEKOWE ZABURZENIA CZYNNOŚCI
PŁYTEK
ASA
nieodracalne zahamowanie COX
działanie p/plytkowe po jednorazowym podaniu 100 mg utrzymuje się przez
4-10 dni
p/wskazany u osób:
chorych na hemofilię,
chorych na skazy krwotoczne,
przed zabiegami neurochirurgicznymi,okulistycznymi i z zakresu chirurgii
plastycznej.

POLEKOWE ZABURZENIA CZYNNOŚCI
PŁYTEK
Pochodne tienopirydyny:
zapobiegają zakrzepicy tętniczej
nieodracalnie wiążą się z receptorem 2Y12 oraz hamują
agregację trombocytów indukowaną przez ADP
Antagonisści GPIIb/IIIa:
u 1% chorych wywołują małopłytkowość,
są przyczyną trombastemii Glazmanna,
Dekstrany:
przedlużaja czas krwawienia,
działaja p/zakrzepowo,
najsilniejsze działanie ma dekstran o m.cz. 70 000-75 000.

POLEKOWE ZABURZENIA CZYNNOŚCI
PŁYTEK
Heparyny
może spowodować wydzielenie substancji wewnątrzpłytkowych i
doprowadzić do agregacji płytek,
wydłuża czas krwawienia,
Leki fibrynolityczne:
zaburzają czynność płytek powodując konwersję związanego z
nimi plazminogenu do plazminy,
Antybiotyki β-laktomowe:
hamują czynność płytek w stopniu istotnym klinicznie,
moksalaktam hamuje dodatkowo syntezę czynników krzepnięcia
zależnych od witaminy K

Naczyniowe
skazy
krwotoczne

Plamica polekowa
Pojawia się po upływie 1-3 tygodni od
rozpoczęcia stosowania danego leku
Obraz kliniczny:
plamica uniesiona, zlewająca się,
zwykle na kończynach dolnych,
osutka plamisto – grudkowa,
ból stawów

Plamica polekowa
Leki najczęściej wywołujące zapalenie naczyń:
antybiotyki β-laktamowe,
makrolidy,
sulfonamidy,
chinolony,
leki przeciwwirusowe,
szczepionki i surowice,
ssri np. fluoksetyna,
leki przeciwdrgawkowe np. fenytoina,
karbidopa i lewodopa,
diuretyki tiazydowe i pętlowe.

Plamica polekowa
Leczenie:
odstawienie leków wywołujących
zapalenie naczyń,
pomocne bywają NSLPZ,
w ciężkich zmianach skórnych: i.v. lub
p.o. GKS.

Nowe doustne
antykoagulatny
(NOAC)
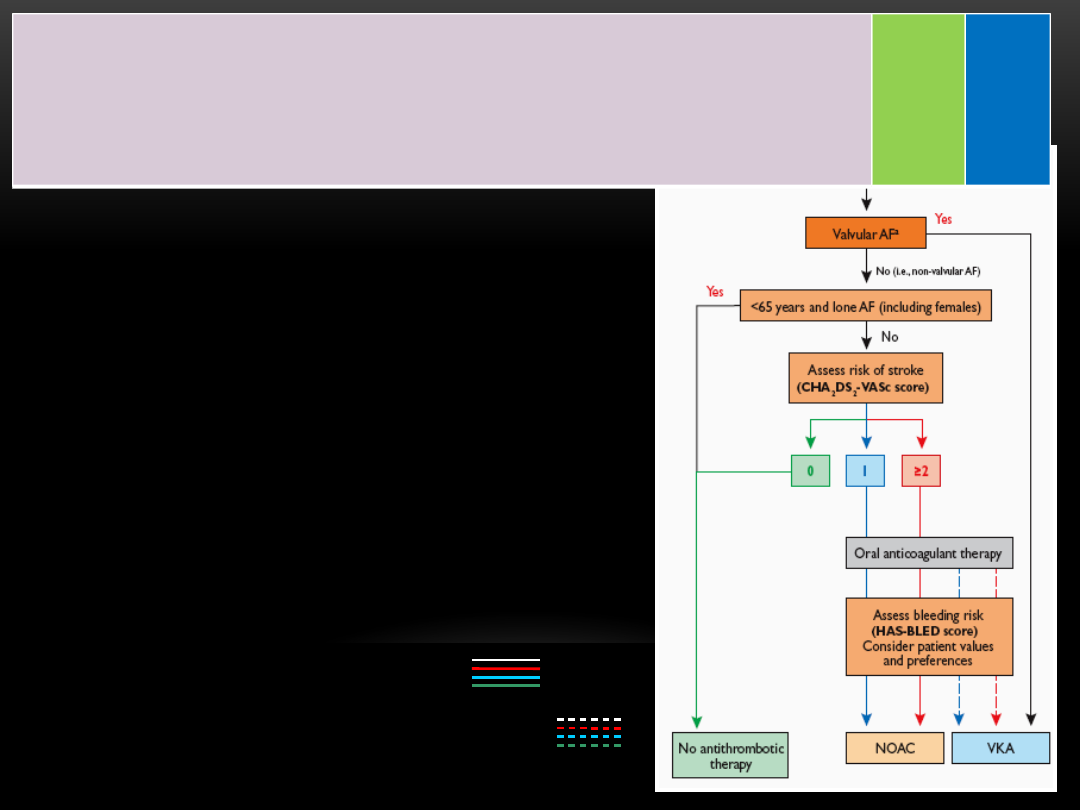
Wybór
antykoagulacji
u chorych z AF
według zaleceń
ESC/EHRA
z 2012 roku
linie ciągłe - najlepsze opcje
linie przerywane - opcje alternatywne
Eur Heart J 2012;
doi:10.1093/eurheartj/ehs253
Leczenie
przeciwkrzepliwe
celem
prewencji
zakrzepowo – zatorowej jest zalecane u wszystkich
pacjentów z AF, za wyjątkiem pacjentów z izolowanym
AF i < 65 roku życia (niezależnie od płci) lub w razie
przeciwwskazań do OAC.
I
A

Zalecenia ESC/EHRA 2012 dotyczące
profilaktyki zakrzepowo-zatorowej u
chorych z AF
In patients with CHA
2
DS
2
-VASc score ≥ 2,
OAC therapy with
adjusted-dose VKA (INR 2-3); or
a direct thrombin inhibitor (dabigatran;
or
an oral factor Xa inhibitor (e.g.,
rivaroxaban, apixaban
C
) … is
recommended, unless contraindicated.
I
A
Eur Heart J 2012;
doi:10.1093/eurheartj/ehs253

Zalecenia ESC/EHRA 2012 dotyczące
profilaktyki zakrzepowo-zatorowej
u chorych z AF
In patients with CHA
2
DS
2
-VASc
score of 1, OAC therapy with
adjusted-dose VKA (INR 2-3); or
a direct thrombin inhibitor
(dabigatran; or
an oral factor Xa inhibitor (e.g.,
rivaroxaban, apixaban
C
)
… should be considered, based
upon assessment of the risk of
bleeding complications and patients
preferences
.
IIa
A
Eur Heart J 2012;
doi:10.1093/eurheartj/ehs253

Bezpośredni doustny
inhibitor czynnika Xa
- Apixaban
- Betrixaban
- Edoxaban
- Rivaroxaban
Bezpośredni dożylny
inhibitor czynnika Xa
- Otamixaban
Bezpośredni inhibitor
trombiny
- Dabigatran
- Ximelagatran
Nowe antykoagulanty

Parametry
Leki przeciwkrzepliwe
“stare”
“nowe”
Konieczność monitorowania
parametrów krzepnięcia
Tak
Nie
Trudności w ustaleniu optymalnej
dawki
Tak
(zmienne dawki)
Nie
(stałe dawki)
Początek działania terapeutycznego
3 - 7 dni
2 godziny
Długość działania
2 - 3 dni
12/24 h
Prawdopodobieństwo krwawienia
Wysokie
Niskie
Konieczność stosowania dodatkowego
leczenia przeciwkrzepliwego (np.
HDcz) do momentu uzyskania efektu
terapeutycznego leku
Tak
Nie
Interakcje
Liczne
Niewiele
Cena
Niska
Wysoka
Antidotum
Witamina K
Brak

Charakterystyka
leku
Dabigatran
(RE-LY)
Rivaroksaban
(ROCKET-AF)
Apiksaban
(ARISTOTLE)
Mechanizm
bezpośredni
inhibitor trombiny
bezpośredni
inhibitor cz. Xa
bezpośredni
inhibitor cz. Xa
Biodostępność
(%)
6
60-80
50
Czas do
osiągnięcia max.
stężenia [h]
3
3
3
Czas półtrwania
[h]
12-17
5-13
9-14
Wydalanie
80% nerki
2/3 wątroba,
1/3 nerki
¼ nerki,
¾ kał
Dawka
150 mg 2 x
dziennie
20 mg 1 x
dziennie
5 mg 2 x
dziennie
Dawka w
niewydolności
nerek
110 mg 2 x
dziennie
15 mg 1 x
dziennie
2,5 mg 2 x
dziennie
Uwagi:
- mniejsze
wchłanianie u
chorych
zażywających
IPP
- większa
możliwość
krwawień u
pacjentów
zażywających
amiodaron,
ketokonazol,
werapamil,
chinidynę
- mniejsze
wchłanianie na
czczo – powinien
być podawany
po posiłku
- wyższe stężenie
u chorych z
niewdolnością
nerek i/lub
wątroby

RE-LY
(Dabigatran)
ROCKET-AF
(Rivaroksaban)
ARISTOTLE
(Apiksaban)
Charakterystyka badań
Rodzaj badań
randomizowane,
open - lable
randomizowane,
podwójnie ślepe
randomizowane,
podwójnie ślepe
Liczba pacjentów
18 111
14 264
18 201
Follow-up
2
1.9
1.8
Grupy
randomizowane
warfaryna vs.
dabigatranu
150 mg lub 110
mg
2 x dziennie
warfaryna vs.
rivaroksaban
20 mg 1 x
dziennie
warfaryna vs.
apiksaban
5 mg 2 x dziennie
(2,5 mg 2 x/d
podawane było
gdy ≥2 kryteria :
≥80 r.ż. , <60kg,
kreatynina>1,5ml/
dl)
Charakterystyka pacjentów
Wiek
71,5
73
70
Płeć męska [%]
63,6
61,3
64,5
CHADS
2
2,1
3,5
2,1

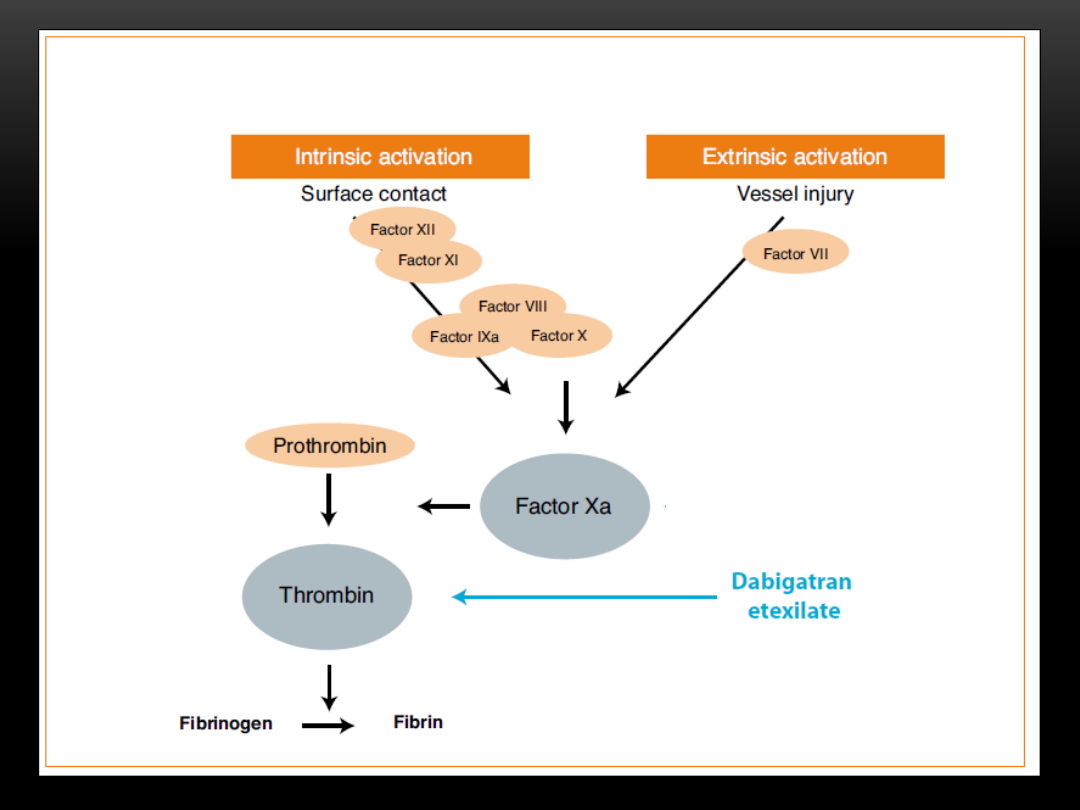
Dabigatran
•
kompetycyjny, odwracalny, bezpośredni inhibitor
trombiny
•
okres półtrwania w fazie eliminacji: 11 h, a
po wielokrotnym podaniu : 12-14 h
•
dobowa dawka :
150 mg co 12 h
•
wiek: >75-80 lat, zaburzenie czynności nerek oraz
podwyższone ryzko krwawienia:
110 mg co 12 h
•
klirens kreatyniny < 30 ml/min przeciwwskazany
Zamiana leczenia z VKA na dabigatran i
odwrotnie
VK
A
Dabigatra
n
Odstawić VKA
i gdy INR ≤ 2
GFR > 50
ml/min
30 ml/min < GFR < 50
ml/min
VK
A
2 doby łącznie z
VKA, potem
odstawić
3 doby łącznie z
VKA, potem
odstawić

Postępowanie okołozabiegowe
Czynność
nerek
[ml/min]
Szacowany
okres
półtrwania
dabigatranu
[h]
Odstawić dabigatran
przed planowanym
zabiegiem
Wysokie
ryzyko
krwawieni
a lub
poważny
zabieg
Ryzyko
standardo
we
≥ 80
13
2 dni
przed
zabiegiem
24 h przed
zabiegiem
50 - 79
15
2 – 3 dni
przed
zabiegiem
1 – 2 dni
przed
zabiegiem
30 - 49
18
4 dni
przed
zabiegiem
2-3 dni
zabiegiem

Odczekać 12 godzin
od podania ostatniej dawki
dabigatranu, a następnie podać pozajelitowy lek
przeciwkrzepliwy.
Natomiast, aby rozpocząć leczenie dabigatranem u
chorych przyjmujących PLP należy podać dabigatran
do
2 godzin przez zaplanowanym czasem podania PLP lub
w momencie przerwania dożylnego ciągłego podawania
heparyny niefrakcjonowanej.
Zamiana leczenia z pozajelitowych leków
przeciwkrzepliwych na dabigatran i odwrotnie

Monitorowanie dabigatranu
1.
TT
–
bardzo
czuły
na
aktywność
przeciwkrzepliwą dabigatranu
2.
Rozcieńczony czas trombinowy (
dTT
)
ilościowy pomiar dabigatranu
3.
ECT
(
ecarin clotting time
) – 2-4 x wydłużenie
3
.
ACT
– wydłużony zwiększone ryzyko
krwawień
4
.
Przewlekłe stosowanie (150 mg 2x/d) –
wydłużenie APTT brak korelacji ze
stężeniem dabigatranu
5
. APTT > 65 s
bezpośrednio przed podaniem
kolejnej dawki leku wiąże się z wyższym
ryzkiem krwawienia

Przedawkowanie dabigatranu
1.
Wydłużony APTT
2.
Nieoznaczalny TT
3.
Brak swoistej odtrutki
(węgiel aktywowany
do
2 h od zażycia)
4
.
Nasilać diurezę
(wydalanie z nerkami) - z
uwagi na niski stopień wiązania z białkami
może być usuwany z organizmu za pomocą
dializ
5.
cz. VII a

Przedawkowanie dabigatranu
Kalibrowany
test
inhibitora
trombiny
Hemocolt
stosowany do oznaczenia
stężenia dabigatranu, a nie ustalenia
wartości TT
po 3 dniach podawania: 35 – 162 ng/ml
przed przyjęciem następnej dawki: 13-35
ng/ml

Dabigatran a kardiowersja
•
RE-LY : 1983 kardiowersji u 1270 chorych
•
Udar mózgu lub zator obwodowy
(do 30 dni od kardiowersji):
•
0,8 % (dabigatran 220 mg / dobę)
•
0,3% (dabigatan 300 mg / dobę)
•
0,6% (warfaryna)
ESC
:
3 tygodnie przed
kardiowersją elektryczną lub
farmakologiczną przygotowanie dabigatranem i kontynuacja
leczenia dabigatranem przez następne
4 tygodnie po
kardiowersji.
Żaden z nowych NAOC nie jest zalecany w przygotowaniu
chorego do ablacji AF ani w okresie 3 miesięcy po ablacji.
brak różnic statystycznych

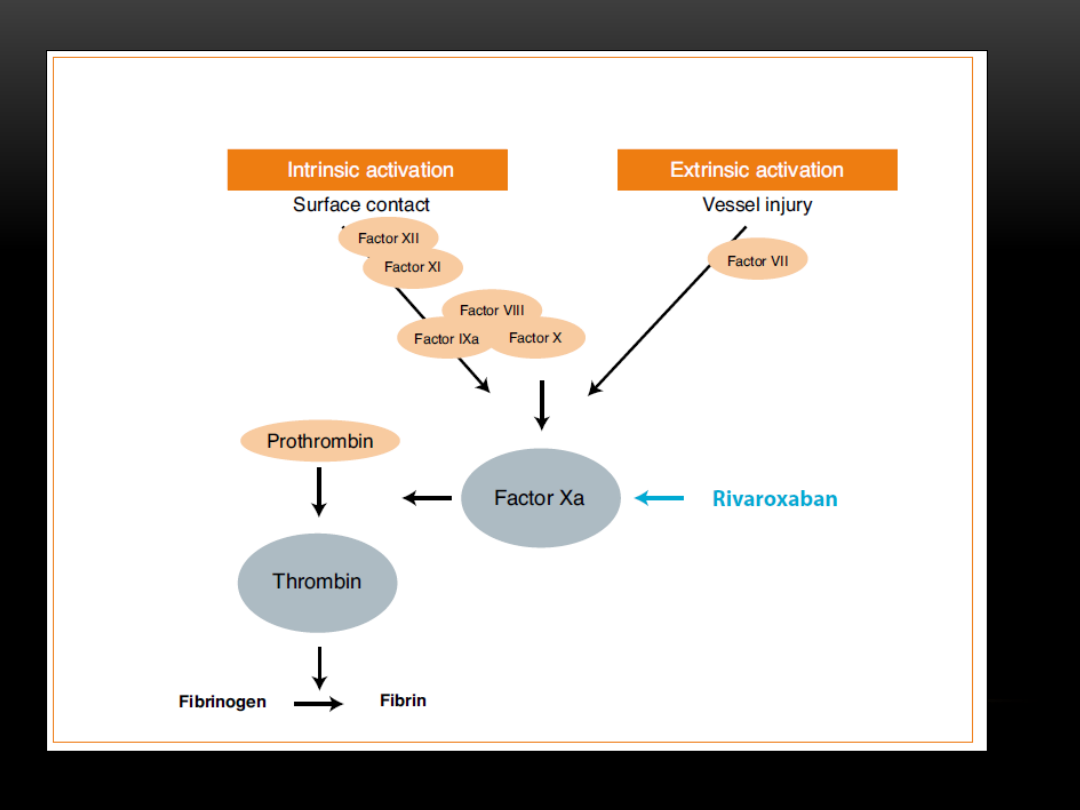
Riwaroksaban
•
selektywny inhibitor czynnika Xa
•
max stężenie w osoczu po ok.
2 – 4 h
od podania
•
czas działania przeciwkrzepliwego -
24 h
•
duży stopień wiązania z białkami (92-95%)
dializoterapia nieskuteczna w przypadku jego
przedawkowania
•
jednorazowa
dawka dobowa 20 mg
(może ulec
zmianie u pacjentów z nieprawidłową czynnością nerek
jak i wątroby)

Riwaroksaban
•
Jedynie
2/3
podanej
dawki
ulega
metabolizm
owi
(z czego połowa jest wydalana przez nerki , a
druga połowa z kałem), z kolei 1/3 w postaci
niezmienionej wydalana jest przez nerki.
•
U pacjentów z chorobą wątroby
związaną
z koagulopatią i zwiększonym ryzykiem
krwawienia o znaczeniu klinicznym
riwaroksaban jest
przeciwwskazany

Riwaroksaban
zamiana z VKA i odwrotnie
VK
A
Riwaroksa
ban
Odstawić VKA i gdy :
INR ≤ 2,5 lub INR ≤
3*
VK
A
Przez 2 doby łącznie
z VKA i gdy INR > 2
*
INR ≤2,5 w przypadku
zakrzepicy żył głębokich
i zatorowości płucnej,
INR ≤3,0 w przypadku
udaru mózgu lub
zatorowości obwodowej.

•
Pacjenci będący w trakcie terapii pozajelitowym lekiem
przeciwkrzepliwym (PLP) powinni otrzymać
riwaroksaban
do 2 godzin przed kolejnym zaplanowanym podaniem PLP
(np. enoksyparyny) lub w momencie przerwania ciągłego
podawania PLP (np. heparyny niefrakcjonowanej).
•
Natomiast chorzy zażywający riwaroksaban powinni
dostać
pierwszą dawkę PLP w momencie gdy powinna
być przyjęta następna dawka riwaroksabanu.
Zamiana leczenia z pozajelitowych leków
przeciwkrzepliwych na riwaroksaban i odwrotnie

Monitorowanie działania
riwaroksabanu
1.
APTT oraz PT
– ulegają wydłużeniu; niezalecane
do monitorowania działania antykoagulacyjnego
riwaroksabanu
2.
TT
– nie zmienia się
3.
anty-Xa
pozwala na precyzyjne monitorowanie
4.
INR – nieprawdziwe podwyższony po przejściu z
VKA na riwaroksaban

Riwaroksaban a choroba nerek
•
KK
50-80 ml/min
bez zmiany dawki
•
KK
< 15 ml/min
nie zaleca się stosowania
riwaroksabanu
•
KK
30-49 ml/min
lub KK
15-29 ml/min
:
•
profilaktyka udaru mózgu i zatorowości
obwodowej:
15 mg raz na dobę.

Przedawkowanie riwaroksabanu
1.
Wydłużenie APTT i/lub PT
2.
Przerwać podawanie leku
3.
Aby zmniejszyć wchłanialność leku należy
podać węgiel aktywowany (
brak specyficznego
antidotum
)
4.
Z uwagi na wysoki stopień wiązania z białkami
nie może być usuwany z organizmu za pomocą
dializ
5.
Utrzymać należytą
diurezę
6.
cz.
VIIa i/lub aPCC (
koncentrat akytwowanych cz.
protrombiny
)

Podsumowanie
Antykoagula
nt
Versus
Redukcja
dużych
krwawień
Redukcja
krwotoków
wewnątrz-
czaszkowyc
h
≥Równe
Działanie
p/krzepliwe
Lepsze
działanie
p/krzepliwe
Dabigatran
110
Warfary
na
√
√
√
-
Dabigatran
150
Warfary
na
-
√
√
√
Rivaroxaba
n
Warfary
na
-
√
√
-
Apixaban
Warfary
na
√
√
√
√
Apixaban
ASA
-
-
-
√

Dziękuję za
uwagę!
Document Outline
- Slide 1
- Leki hamujące wytwarzanie płytek
- Leki mielosupresyjne
- Immunologiczna małopłytkowość polekowa
- Leki stosowane w IMP
- Leki stosowane w IMP
- Leki stosowane w IMP
- Inne leki stosowane w IMP
- Polekowe zaburzenia czynności płytek
- Polekowe zaburzenia czynności płytek
- Polekowe zaburzenia czynności płytek
- Slide 12
- Plamica polekowa
- Plamica polekowa
- Plamica polekowa
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Dabigatran
- Slide 25
- Slide 26
- Postępowanie okołozabiegowe
- Slide 28
- Monitorowanie dabigatranu
- Przedawkowanie dabigatranu
- Przedawkowanie dabigatranu
- Dabigatran a kardiowersja
- Riwaroksaban
- Slide 34
- Riwaroksaban
- Slide 36
- Slide 37
- Monitorowanie działania riwaroksabanu
- Riwaroksaban a choroba nerek
- Przedawkowanie riwaroksabanu
- Podsumowanie
- Slide 42
Wyszukiwarka
Podobne podstrony:
Niesteroidowe leki przeciwzapalne (NLPZ) dr Bielecka
Leki przeciwprątkowe prezentacja na farmę
Prezentacja Leki przeciwnowotworowe
Leki przeciwalergiczne, Farmakologia, prezentacje
Prezentacja Leki przeciwnowotworowe
88 Leki przeciwreumatyczne część 2
Opioidowe leki przeciwbólowe 2
Leki przeciwdepresyjne
(65) Leki przeciwreumatyczne (Część 1)
2011 Leki przeciwgrzybicze Kopiaid 27453 ppt
więcej podobnych podstron