
Postępowanie u chorych
z oparzeniami, odmrożeniami,
porażonych prądem i piorunem.
Tonięcie.
Lek. Tomasz Byrczek
Katedra Anestezjologii, Intensywnej Terapii i
Medycyny Ratunkowej

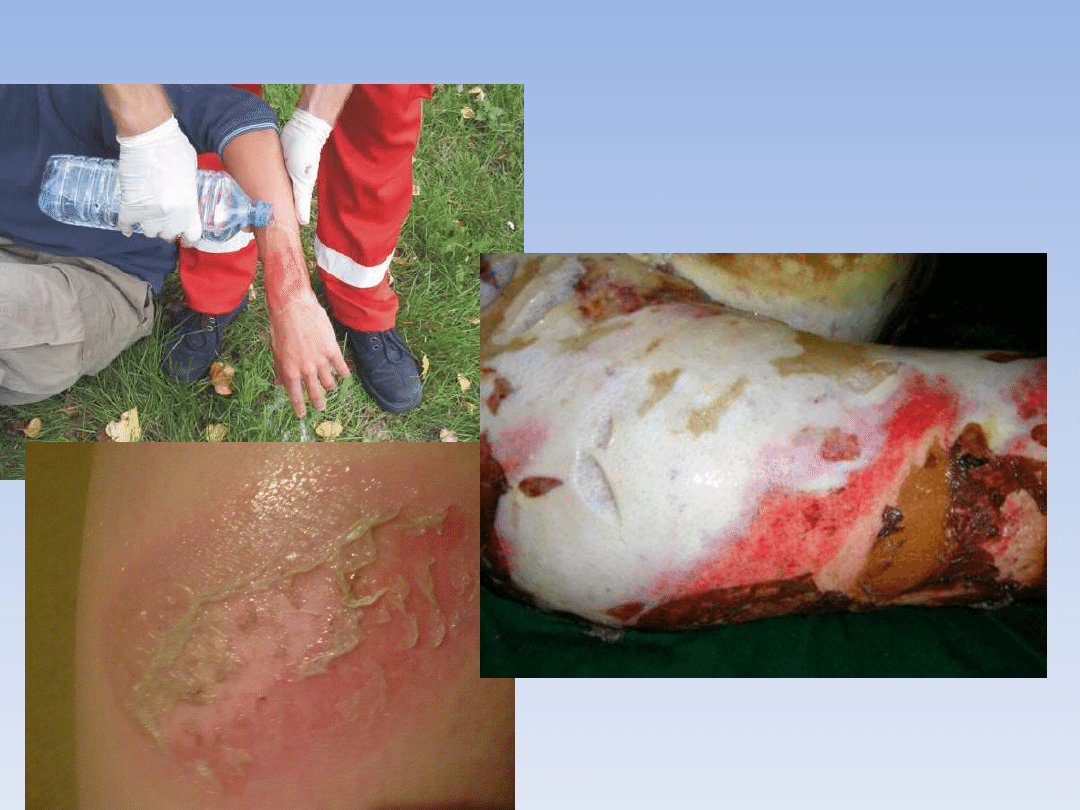
Oparzenia termiczne
• Oparzenia są uszkodzeniami skóry i leżących pod nią tkanek
• Rozmiar oparzenia zależy od temperatury czynnika, jego
rodzaju oraz czasu działania
• Ciężkośd oparzenia zależy od głębokości (stopnia) uszkodzenia
oraz powierzchni oparzenia

Oparzenia termiczne
• I
o
-
uszkodzona tylko warstwa powierzchniowa; zaczerwie-
nienie + ból; np. oparzenie słoneczne. Gdy > 1/3 powierzchni
ciała – niebezpieczne, powodują wstrząs.
• II
o
-
dotknięte głębsze warstwy ale bez przydatków skóry
(włosy, gruczoły łojowe); rumieo skóry + ból + pęcherze. Gdy >
10-15% - leczenie szpitalne.
• III
o
–
uszkodzona skóra na całej grubości + często elementy
podskórne – mięśnie, kości, nerwy; spalone tkanki –
śnieżnobiałe lub czarne, zwęglone; brak bólu. Nawet
niewielkie wymaga hospitalizacji.
Stopnie oparzenia:
Oparzenia termiczne
Oparzenia termiczne
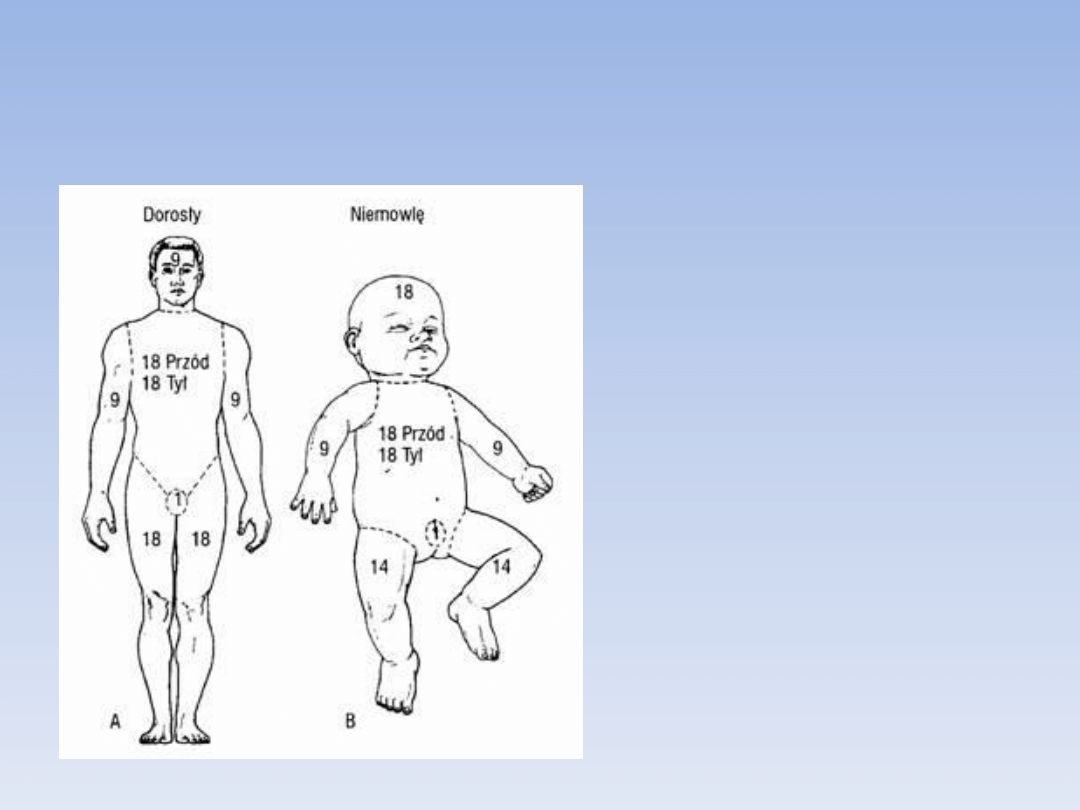
Przy obliczaniu powierzchni
oparzeo
można
również
przyjąd
zasadę,
że
dłoo
chorego
stanowi
1%
powierzchni ciała.

Oparzenia termiczne – patofizjologia
• Duża utrata płynów i białek – odwodnienie
• Odwodnienie – hemokoncentracja, pogorszenie przepływu
krwi w tkankach obwodowych
• Zaburzenia w wymianie tlenu na poziomie tkankowym
• Kwasica metaboliczna
• Wstrząs hipowolemiczny
• Zdenaturowane białka w oparzonych tkankach – toksyny opa-
rzeniowe – pogłębiają wstrząs, mogą powodowad ciężkie
uszkodzenie nerek
• Oparzona skóra nie jest już barierą dla bakterii - zakażenia
• Ostatecznie niewydolnośd wielonarządowa, zgon

Oparzenia termiczne – pomoc doraźna
• Usunąd źródło ciepła – oblad wodą, zgasid płomienie kocem,
ostatecznie zdusid ogieo tocząc chorego po podłożu, gaśnica.
• Oparzenia kooczyn – strumieo zimnej wody, zwykle 20-30
minut
• Zabezpieczyd oparzenie jałowym opatrunkiem – gotowe
pakiety oparzeniowe, chusta oparzeniowa
• Przy rozległych oparzeniach – uwaga na wychłodzenie – okryd
poszkodowanego kocem, folią nie uciskając rany
• Przy objawach wstrząsu kontrolowad co kilka minut stan
świadomości, częstośd oddechu, tętno
• Nie stosowad domowych sposobów, maści, środków dezyn-
fekcyjnych, alkoholu. Nie przebijad pęcherzy!!!

Oparzenia termiczne – leczenie szpitalne
• Tlenoterapia
• Resuscytacja płynowa – reguła Parkland: 0,9% NaCl lub
mleczan Ringera przetoczyd 2-4ml/kg m.c./ % całkowitej
powierzchni oparzenia; połowę wyliczonej objętości przeto-
czyd w ciągu pierwszych 8h, resztę w czasie następnych 16h
• Przemywanie, oczyszczenie rany + miejscowe antybiotyki
• Profilaktyka p/tężcowa
• Leczenie p/bólowe
• Antybiotyki
• Przeszczepy skóry

Oparzenia chemiczne
• Czynniki sprawcze: kwasy, ługi (zasady)
• Rozmiar uszkodzenia zależy od rodzaju, stężenia i objętości śro-
dka, czasu ekspozycji.
• Oparzenia kwasami powodują powstanie strupów na skórze;
kwas solny – białe; kwas azotowy – żółte; kwas siarkowy –
czarne
• Oparzenia ługami powoduje wystąpienie szklistych obrzęków
• Silne dolegliwości bólowe
• W przypadku połknięcia dodatkowo zatrucie

Oparzenia chemiczne
• Natychmiastowy, silny ból gardła, j. ustnej i przełyku
• Błony śluzowe zaczerwienione, obrzęk, strupy
• Często trudności w połykaniu, ślinotok
• Kwasy powodują martwicę koagulacyjną; ługi powodują
martwicę rozpływną
• Oparzenie przełyku stwarza zagrożenie perforacji i penetracji
w tkanki – zapalenie śródpiersia, uszkodzenie dużych naczyo
• Postępowanie: nie prowokowad wymiotów, płukad usta,
gardło, popijad łykami wodę
• Zabezpieczyd resztki substancji, opakowania, wymiociny
Oparzenia przełyku i przewodu pokarmowego:

Oparzenia chemiczne
• Z powodu bólu chory mocno zaciska powieki, zaczerwienienie,
obrzęk, rogówka może byd nieprzejrzysta, zaburzenia widzenia
• Natychmiast usunąd substancję żrącą – długotrwałe płukanie
oka: niezbyt mocny strumieo od kącika wewnętrznego na
zewnątrz. Płukad co najmniej 20-30 minut
• Założyd jałowy opatrunek
Oparzenia oka:

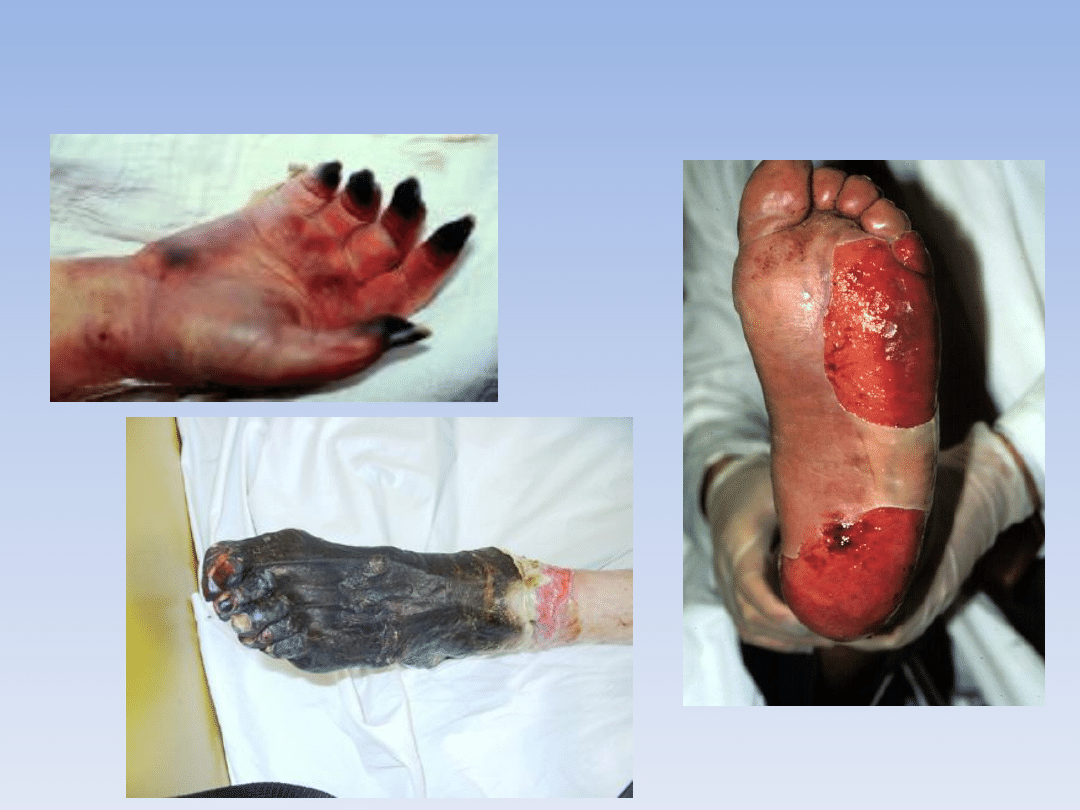
Odmrożenia
• Uraz tkankowy spowodowany zimnem < 0
o
C w wyniku czego
dochodzi do zamarzania komórek skóry i tkanki podskórnej.
Najczęściej dotyczy obwodowych, odkrytych części ciała – nos,
uszy, palce rąk i stóp, skóra twarzy.
• Częściej dotyczą ludzi starszych, schorowanych, z upośledze-
niem krążenia oraz osób zawodowo narażonych na działanie
zimna, wiatru i wilgoci.
• Przyczyną odmrożeo może byd również zbyt ciasne ubranie,
rękawice, obuwie – gorsze ukrwienie miejscowe.
• Stopieo zamarznięcia tkanek zależy od nasilenia zimna, czasu
ekspozycji, dodatkowo proces ulega przyspieszeniu gdy tkanki
mają kontakt z dobrymi przewodnikami – metale, woda.

Odmrożenia - patofizjologia
• Z obkurczonych komórek nabłonkowych odpływa osocze –
obkurczenie krążenia włośniczkowego – brak dopływu ciepłej
krwi – tworzenie kryształków lodu.
• Kryształki powstają głównie pozakomórkowo – pobierają
wodę
z
wnętrza
komórek
powodując
odwodnienie,
hiperosmolarnośd i śmierd
• Przy głębokich odmrożeniach dochodzi do zahamowania
krążenia na większym obszarze – brak zaopatrzenia w tlen i su-
bstancje odżywcze.
• Następuje otwarcie połączeo tętniczo-żylnych omijających
dotknięte tkanki – całkowite niedokrwienie i martwica

Odmrożenia – objawy
Stopnie odmrożenia:
• I
o
- rumieo, silne przekrwienie – zaczerwienienie skóry
• II
o
- pęcherze na sinoczerwonym podłożu – w wyniku uszkodze-
nia naczyo
• III
o
- martwica – skóra koloru niebieskoczarnego
• IV
o
- zamarznięcie tkanek głębokich
Objawy:
• Uczucie szczypania i kłucia, tzw. igiełki
• Zblednięcie – skurcz drobnych naczyo
• Zsinienie i zdrętwinie
• Pęcherze wypełnione płynem i krwią
• Obrzęk skóry i tkanki podskórnej
• Martwica
Odmrożenia

Odmrożenia - postępowanie
• Zapewnid choremu komfort cieplny – przenieśd do ciepłego
pomieszczenia, okryd
• Podawad gorące płyny
• Stopniowo ogrzewad odmrożone miejsca – ogrzewanie ciepłem
własnego ciała np. dłonie pod pachy lub kąpiel wodna –
rozpoczynad od temperatury ok. 20
o
C, potem można zwiększad
do 37-40
o
C. Przy głębokich odmrożeniach nie ogrzewad
samemu!
• Miejsce odmrożone zaopatrzyd jałowym opatrunkiem, bez uci-
sku
• Nie nacierad śniegiem, nie masowad, nie wykonywad ruchów
biernych dotkniętymi częściami ciała, nie przekłuwad pęcherzy,
nie podawad alkoholu, nie pozwalad palid!

Urazy nieodmrożeniowe wywołane zimnem
Spowodowane długotrwałym wpływem niskich temperatur
ale powyżej 0
o
C
• Odmrozina (pernio): zmiany skórne o charakterze wysypki,
zaczerwienienia, złuszczanie, niebieskie guzki i owrzodzenia.
Powstają pod wpływem długotrwałego zimnego i suchego
powietrza o temperaturze >0
o
C, na odkrytych fragmentach
ciała - twarz i dłonie. Pojawiają się po 12 h od narażenia.
Typowo u himalaistów
• Stopa okopowa – wielodniowe narażenie na wilgod i zimno
>0
o
C. Masowo występowały u żołnierzy I wojny światowej,
obecnie dotyczą głównie bezdomnych. Podobne do zmian
oparzeniowych + pęcherze, obrzęk, ból. Ostatecznie martwica
rozpływna.

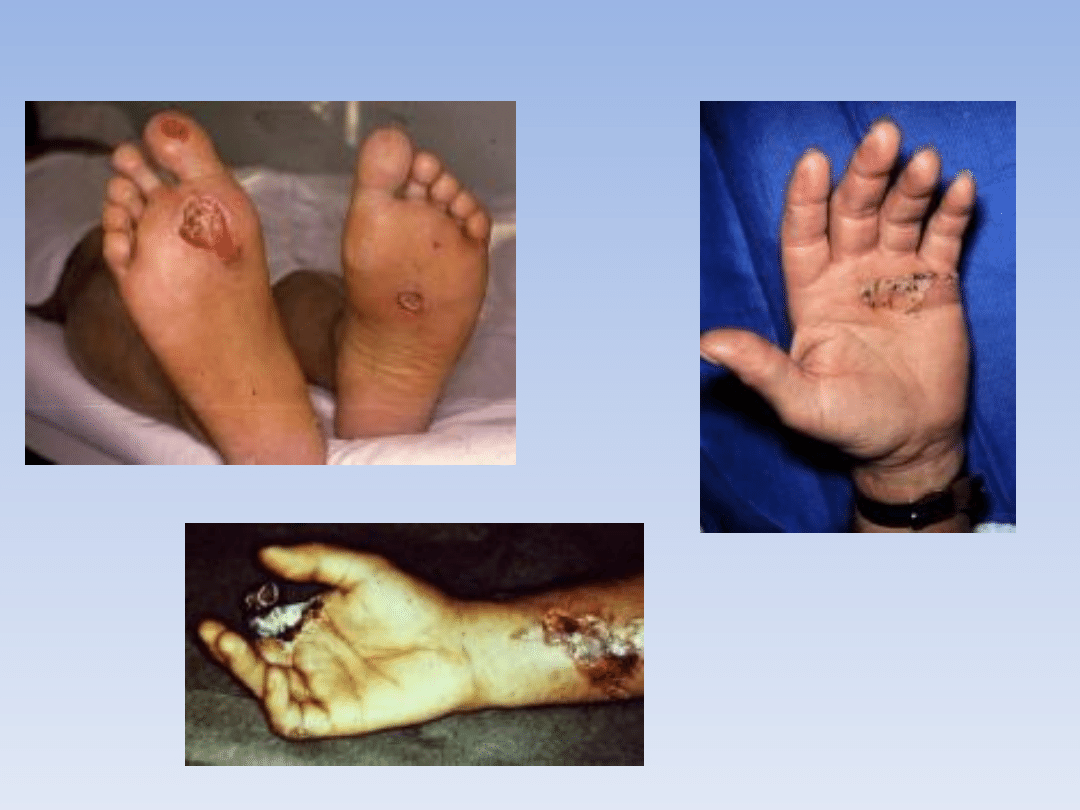
Porażenie prądem elektrycznym
• U dorosłych większośd wypadków ma miejsce w pracy
i związane jest z prądem o wysokim napięciu
• U dzieci ryzyko związane jest z instalacją domową i prądem
o niskim napięciu
• Przyczyną porażenia jest włączenie ciała człowieka w obwód
elektryczny
• Prąd płynie drogą najniższego oporu, w związku z tym
szczególnie narażone na zniszczenia są pęczki nerwowo-
naczyniowe w obrębie kooczyn

Porażenie prądem elektrycznym
• Skutki porażenia zależą od kilku czynników: rodzaj prądu, jego
napięcie i natężenie, czas działania i droga przepływu prądu
przez ciało poszkodowanego
• Prąd zmienny jest z reguły bardziej niebezpieczny niż prąd
stały o tym samym natężeniu
• Przepływ przez serce jest bardziej niebezpieczny, dlatego
przepływ w poprzek klatki piersiowej (z ręki do ręki) jest
bardziej niebezpieczny niż przepływ pionowy (z ręki do nogi)
czy krokowy (z nogi do nogi)
• Prąd elektryczny przepływając przez ciało wywołuje skurcz
mięśni, w tym bardzo niebezpieczny skurcz przepony –
dochodzi do zatrzymania oddechu. Skurcz mięśni kooczyny nie
pozwala oderwad się poszkodowanemu od źródła prądu.
Przepływając przez serce prowokuje zaburzenia rytmu serca
z zatrzymaniem krążenia włącznie! Zaburza funkcjonowanie
OUN powodując utratę przytomności. Często powstają
oparzenia skóry.

Porażenie prądem elektrycznym –
- postępowanie
• Nie wolno zbliżad się do ofiary bez upewnienia się, że źródło
prądu zostało odłączone!
• Przy prądzie o wysokim napięciu nie zbliżad się do poszkodo-
wanego na odległośd mniejszą niż 20 metrów. Poinformowad
inne, przypadkowe osoby !
• Przy prądzie o niskim napięciu, jeśli nie ma możliwości
odłączenia źródła, można spróbowad odciągnąd ofiarę od
źródła prądu – stanąd na materiale izolującym (sucha gumowa
wycieraczka, gruba książka), elementem nieprzewodzącym
(drewniany kij, laska) odciągnąd ofiarę albo odsunąd przewód
z prądem.

Porażenie prądem elektrycznym –
- postępowanie
• Wezwad pomoc
• Chorego nieprzytomnego z zachowanym oddechem i akcją
serca ułożyd w pozycji bocznej bezpiecznej
• Obserwowad poszkodowanego – oddech, inne oznaki
zachowanego krążenia
• Miejsce oparzenia zaopatrzyd jałowym opatrunkiem
• U chorego z zatrzymaniem krążenia rozpocząd akcję
reanimacyjną
• Każdy chory po porażeniu prądem elektrycznym musi byd
zbadany przez lekarza – ryzyko wystąpienia zaburzeo serca
Porażenie prądem elektrycznym

Porażenie piorunem
• Piorun jest źródłem energii elektrycznej o napięciu nawet 300 kV
• Większośd prądu płynie po powierzchni ciała – efekt naskórkowy
• Dochodzi do powstania głębokich oparzeo w miejscu kontaktu –
typowo na głowie, szyi i barkach
• Fala uderzeniowa może powodowad dodatkowe obrażenia
• Podobnie jak w przypadku porażenia prądem elektrycznym do
zgonu dochodzi do w wyniku zatrzymania oddechu lub krążenia
• Śmiertelnośd – do 30%
• Postępowanie jak w przypadku porażenia prądem

Tonięcie
• Najważniejszą i wpływającą na rokowanie konsekwencją tonięcia
jest niedotlenienie. Czas trwania niedotlenienia – główny czynnik
rokowniczy
• W przypadku pacjentów, którzy w chwili przybycia do szpitala
mają zachowany oddech i tętno rokowanie jest dobre
• Utonięcie jest jedną z głównych przyczyn śmierci u ludzi młodych
• Spożycie alkoholu zwiększa ryzyko utonięcia. W 70% przypadków
stwierdza się jego spożycie.

Tonięcie - klasyfikacje
• Tonięcie – proces w wyniku, którego dochodzi do pierwotnych
zaburzeo oddechowych spowodowanych zanurzeniem lub
podtopieniem. Z definicji wynika, że ciecz znajdująca się w
drogach oddechowych uniemożliwia oddychanie
• Zanurzenie oznacza, że poszkodowany jest otoczony przez
wodę lub inną ciecz, ale aby w takiej sytuacji mówid o tonięciu
przynajmniej twarz, a więc początek dróg oddechowych, musi
byd zanurzona w wodzie.
• Podtopienie oznacza, że całe ciało wraz z drogami oddecho-
wymi jest zanurzone w wodzie lub innej cieczy.

Tonięcie - postępowanie
• Zawsze należy pamiętad o własnym bezpieczeostwie!
• Jeśli to tylko możliwe prowadzid akcję ratunkową z brzegu –
sięgnąd ofiarę jakimś przedmiotem (kij, ubranie), rzucid linę,
użyd sprzętu pływającego.
• Unikad wchodzenia do wody, jeśli wejście jest konieczne wziąd
ze sobą przedmiot unoszący się na wodzie.
• Poszkodowanego wydobyd jak najszybciej.
• W trakcie wydobywania stabilizacja kręgosłupa szyjnego nie
jest konieczna, chyba że stwierdza się cechy ciężkiego urazu,
ofiara skakała do wody, jest po spożyciu alkoholu.
• Poszkodowanego wydobywad w pozycji horyzontalnej.
Ratownictwo wodne i wydobywanie z wody:

Tonięcie - postępowanie
• Pierwszym i najważniejszym celem leczenia jest zlikwidowanie
niedotlenienia.
Natychmiastowe
rozpoczęcie
i
prowadzenie
oddechów ratowniczych zwiększają przeżywalnośd!
• Niekiedy już w płytkiej wodzie można rozpocząd wentylację –
trudności z zaciśnięciem skrzydełek nosa – alternatywnie
wentylacja usta-nos.
• Jeśli poszkodowany jest w głębokiej wodzie – wentylacja tylko
przez przeszkolonego ratownika
• Jeśli po udrożnieniu dróg oddechowych ofiara nie oddycha,
prowadzid wentylację przez 1 minutę . Gdy po tym czasie nadal nie
oddycha dalsze postępowanie zależy od odległości od brzegu. Gdy
można dopłynąd w <5minut wentylacja w czasie płynięcia; gdy
>5minut wentylacja przez kolejną minutę po czym płynąd do
brzegu bez dalszych prób
Oddechy ratownicze:
Tonięcie - postępowanie
Uciskanie klatki piersiowej:
• Po wydobyciu na brzeg jeśli poszkodowany nie oddycha rozpocznij
uciskanie klatki piersiowej
Defibrylacja:
• Gdy dostępne AED naklej elektrody; przed naklejeniem osusz klatkę
piersiową
Regurgitacja w trakcie resuscytacji:
• Występuje często w trakcie resuscytacji tonących
• Należy obrócid poszkodowanego na bok i usunąd treśd pokarmową
Inne:
• Nie ma potrzeby oczyszczania dróg oddechowych z zaaspirowanej
wody
• Nie uciskad nadbrzusza – ryzyko regurgitacji
Wyszukiwarka
Podobne podstrony:
Oparzenia i odmrożenia
11 OPARZENIA I ODMROŻENIAid 12536 ppt
ISTOA OPARZENIA I ODMROŻENIA ppt
Oparzenia i odmrożenia(1)
Oparzenia i odmrożenia,
Oparzenia odmrożenia
OPARZENIA I ODMROŻENIA
Leczenie Oparzeń, Oparzenia i odmrożenia
konspekt oparzenia, odmrożenia, wychłodzenia
Oparzenia i odmrożenia 3
instrukcja pierwszej pomocy postepowanie w przypadku oparzenia kwasem lub lugiem
instrukcja pierwszej pomocy postepowanie w przypadku oparzen termicznych i chemicznych
Pierwsza pomoc w oparzeniach i odmrozeniach, prace szkoła medyczna i społeczna
więcej podobnych podstron