
Reumatoidalne zapalenie stawów (RZS)
DEFINICJA
Przewlekła, zapalna, immunologicznie zależna, układowa choroba
tkanki
łącznej, charakteryzująca się niespecyficznym, symetrycznym
zapaleniem
stawów, występowaniem zmian pozastawowych, powikłań
narządowych, prowadząca do niepełnosprawności, kalectwa i
przedwczesnej
śmierci.

Reumatoidalne zapalenie stawów (RZS)
Rozpoznanie ustalane jest na podstawie kryteriów
Amerykańskiego Kolegium Reumatologii (ACR - American College of Rheumatology)
i
Europejskiej Ligi do Walki z Chorobami Reumatycznymi (EULAR - European League
Against Rheumatism)
z 2010 r.
KRYTERIA DIAGNOSTYCZNE
wg Amerykańskiego Kolegium Reumatologicznego
(1987)
1. Sztywność poranna stawów
2. Zapalenie trzech lub więcej stawów
3. Zapalenie stawów rąk
4. Symetryczne zapalenie stawów
5. Obecność czynnika reumatoidalnego
6. Guzki reumatoidalne
7. Zmiany radiologiczne
Spełnienie czterech z siedmiu podanych kryteriów ustala
rozpoznanie.
Kryteria 1-
4 muszą trwać co najmniej 6 tygodni.
W porównaniu z kryteriami ACR z 1987 r. - w aktualnych kryteriach ACR i EULAR pominięto zmiany
pojawiające się znacznie później w przebiegu choroby: guzki reumatoidalne, symetryczne zajęcie
stawów rąk i nadżerki w obrazie radiologicznym.
Oceniana populacja (u kogo należy przeprowadzić ocenę w kierunku RZS?): pacjenci, u których
1) występuje klinicznie jawne zapalenie błony maziowej co najmniej 1 stawu (obrzęk)
2) zapalenia błony maziowej nie można lepiej wyjaśnić inną chorobą
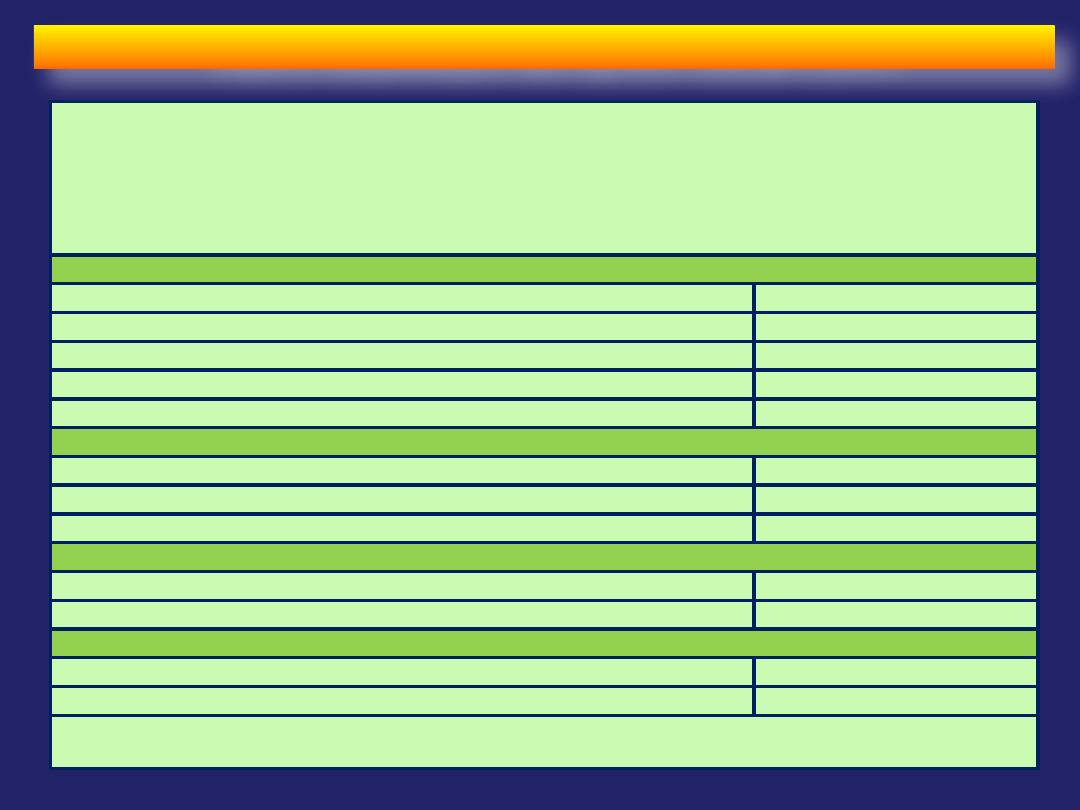
Kryteria klasyfikacyjne RZS
(dodać liczbę punktów z każdej kategorii [A-D];
wynik >=6 pkt = pewne rozpoznanie RZS)
A. zajęcie stawów
1 duży staw
0 pkt
2-
10 dużych stawów
1 pkt
1-
3 małych stawów (z zajęciem dużych stawów albo bez)
2 pkt
4-
10 małych stawów (z zajęciem dużych stawów albo bez)
3 pkt
>10 stawów (w tym co najmniej 1 mały staw)
5 pkt
B. serologia (konieczny jest wynik co najmniej 1 testu)
g
RF i ACPA ujemne
0 pkt
RF lub ACPA obecne w niskim mianie
2 pkt
RF lub ACPA obecne w wysokim mianie
3 pkt
C. wskaźniki ostrej fazy (konieczny jest wynik co najmniej 1 testu)
stężenie CRP w normie i OB w normie
0 pkt
stężenie CRP zwiększone lub OB przyspieszone
1 pkt
D. czas trwania objawów
<6 tygodni
0 pkt
>=6 tygodni
1 pkt
ACPA -
przeciwciała przeciwko cytrulinowanemu peptydowi, CRP - białko C-reaktywne,
OB - odczyn Biernackiego, RF - czynnik reumatoidalny
Kryteria klasyfikacyjne RZS wg ACR i EULAR z 2010 r.

Reumatoidalne zapalenie stawów (RZS)
KRYTERIA DIAGNOSTYCZNE
przeciwciała przeciwko cyklicznemu cytrulinowanemu peptydowi ACPA
(anti-cyclic citrullinated peptide)
• pojawiają się w surowicy we wczesnym okresie RZS
• mogą nawet wyprzedzać pierwsze objawy kliniczne
• zastąpienie wcześniej uznawanych kryteriów (guzki reumatoidalne i zmiany
radiologiczne) przez przeciwciała anty-CCP znacznie zwiększyło czułość
kryteriów, szczególnie we wczesnym okresie choroby
• zwiększenie możliwości wczesnego, agresywnego leczenia RZS
• Miano ACPA pozwala na przewidywanie progresji zmian destrukcyjnych
w stawach wykrywanych metodami radiologicznymi (najsilniejszy predyktor
tych zmian)

TYPY I OBRAZ KLINICZNY
Typ pierwszy − lekki,
samoograniczający
• łagodny przebieg
• występuje u 5-10% chorych
• niskie miano lub brak czynnika reumatoidalnego
• zwykle nie wymaga agresywnego leczenia
przeciwzapalnego
• zastosowanie tradycyjnych leków modyfikujących
przebieg choroby (LMPCH) powoduje szybkie
cofnięcie objawów
• po kilku latach od ustalenia rozpoznania nie
obserwuje się typowych zmian radiologicznych
Typ drugi − średni
• zwykle wolny przebieg choroby
• występuje zaledwie u kilku procent chorych
• czynnik reumatoidalny obecny jest aż w 60-90%
przypadków
• odpowiedź na terapię LMPCH jest dość dobra,
jednak choroba wykazuje cechy stałej progresji
Typ trzeci − najcięższy
• znaczna progresja choroby
• występuje u 60-90% chorych na RZS
• wysokie miano czynnika reumatoidalnego
• odpowiedź na leczenie LMPCH jest różna, najczęściej krótkotrwała lub słaba
• progresja choroby jest znaczna, szybko dochodzi do zmian powodujących
destrukcję stawów i w konsekwencji rozwój kalectwa

ROKOWANIE
Czynniki dobrej prognozy
(
przemawiające za łagodną chorobą)
• Ostry początek
• Początek w młodym wieku
• Brak lub niskie miano RF / ACPA
• Brak guzków reumatoidalnych
• Brak objawów ogólnych (stanów
podgorączkowych i gorączkowych,
niewielkie wartości OB i CRP, ALP,
brak zmian hematologicznych:
niedokrwistość, nadpłytkowość, inne)
• Płeć męska
Czynniki złej prognozy
(
przemawiające za agresywnym
przebiegiem choroby)
• Przewlekły początek
• Początek w starszym wieku
• Wysokie miano RF lub ACPA
• Wczesne nadżerki
• Płeć żeńska
• Wczesne zajęcie dużych stawów
• Zapalenie naczyń (vasculitis)
• Zapalenie błony naczyniowej oka
• Inne objawy pozastawowe

LECZENIE
Leki stosowane w leczeniu RZS:
Leczenie objawowe:
• Niesteroidowe leki przeciwzapalne (NLPZ)
- nieselektywne i selektywne inhibitory COX2
• Glikokortykosteroidy
• podawane miejscowo (iniekcje dostawowe)
• i/lub ogólnie

LECZENIE
Leki stosowane w leczeniu RZS:
• Leki modyfikujące przebieg choroby (LMPCh)
= Disease modyfying antirheumatic drugs
(DMARDs)
Metotreksat
Leflunomid
Sulfasalazyna
Sole złota
Leki antymalaryczne (Chlorochina, Hydroksychlorochina)
Leki „biologiczne”
Cyklosporyna A

LECZENIE
Strategia leczenia RZS
• U każdego pacjenta – szybkie łagodzenie objawów –
NSLPZ i/lub GKS
• Kiedy rozpocząć leczenie LMPCh?
• Monoterapia czy leczenie skojarzone?
• Jeśli leczenie skojarzone, to które połączenia są
najkorzystniejsze?

LECZENIE
Strategia leczenia RZS
Kiedy rozpocząć leczenie LMPCh?
• leczenie syntetycznymi LMPCh należy rozpocząć niezwłocznie
po rozpoznaniu RZS
– konieczna szybka diagnostyka dająca PEWNE rozpoznanie

LECZENIE
Strategia leczenia RZS
LMPCh - Monoterapia czy leczenie skojarzone?
• Początkowo – monoterapia
(wybór leku i jego dawki zależy
od stopnia agresywności choroby)
najczęściej stosowane "syntetyczne" LMPCh
- metotreksat (MTX)
- leflunomid
- sulfasalazyna
leki biologiczne
– inhibitory TNF-alfa
LECZENIE
Strategia leczenia RZS
LMPCh - Monoterapia czy leczenie skojarzone?
Monoterapia inhibitorem TNF-alfa vs MTX
lepsze wyniki w zakresie zmian radiologicznych
ale
nie obserwowano różnic pod względem wpływu na objawy kliniczne
Różnice dotyczą
• czasu poprawy klinicznej (Time to effect):
• sulfasalazyna: ...........średnio 2 miesiące
• MTX........................................4-6 tygodni
• inhibitory TNF-alfa.................kilka dni - 4 tygodnie !
• kosztów: inhibitory TNF-alfa >>> MTX

LECZENIE
Strategia leczenia RZS
LMPCh - Monoterapia czy leczenie skojarzone?
• brak poprawy przy monoterapii – dodaje się GKS ogólnie (doustne)
• przy braku poprawy – leczenie skojarzone
• Różne kombinacje LMPCh biologicznych z MTX - większa poprawa w
porównaniu z lekiem biologicznym w monoterapii.
• brak danych pozwalających ocenić, która strategia jest najlepsza we
wczesnym okresie RZS.

LECZENIE
RZS o przebiegu łagodnym
• Niesteroidowe leki przeciwzapalne (NLPZ) – leczenie objawowe
• Leczenie modyfikujące przebieg choroby
Monoterapia:
- Leki antymalaryczne
-
Sole złota
-
Sulfasalazyna EN 2 g/dobę
- Metotreksat (7,5-15 mg/1 x w tyg
. w zależn. od efektu leczniczego i tolerancji)
ew. dodatkowo Glikokortykosteroidy w iniekcjach śródstawowych i okołostawowych
Jeśli brak poprawy:
"Terapia pomostu":
Monoterapia (j. wyż.) + Glikokortykosteroidy p.o. (Prednizon 10 mg/dobę)
Jeśli brak poprawy:
Leczenie skojarzone:
Metotreksat (do 15 mg/dobę) + Sulfasalazyna (2 g/d) + Chlorochina (250 mg/d)

LECZENIE
RZS o przebiegu agresywnym
• Niesteroidowe leki przeciwzapalne (NLPZ)
• Monoterapia:
Metotreksat ( 15-30 mg/1 x w tyg.)
lub
Cyklosporyna A (2,3-3,5 mg/kg m.c
./na dobę)
Jeśli brak poprawy:
"Terapia pomostu":
Metotreksat (15-30 mg/1 x w tyg.) + Prednizon 10-
15 mg/dobę
lub
Cyklosporyna A (2,5-3,5 mg/kg m.c
. na dobę + Prednizon 10-15 mg/dobę
Jeśli brak poprawy:
Leczenie skojarzone:
Metotreksat (15 mg/tydz.) + Sulfasalazyna (2 g/d) + Chlorochina (250 mg/d)
lub Metotreksat (15mg/tydz.) + Cyklosporyna A (2,5-3,5 mg/kg m.c./d)
Jeśli brak poprawy:
Terapia "antyTNF-alfa" w leczeniu skojarzonym:
Metotreksat (15 mg/tydz
.) + przeciwciała monoklonalne dla TNF-alfa
lub Metotreksat (15 mg/tydz.) + rozpuszczalny receptor TNF-alfa

Leki w leczeniu RZS
Metotreksat
tabl., roztw. do iniekcji
Mechanizmy działania małych dawek MTX w RZS:
wielokierunkowe
• zahamowanie proliferacji komórkowej
• indukcja apoptozy komórek zaangażowanych w reakcje
zapalne/immunologiczne
• hamowanie ekspresji prozapalnych cytokin pochodzących z
monocytów/limfocytów
• hamowanie aktywności cyklooksygenazy/lipooksygenazy
• pośrednie (via ↓ IL-1) hamowanie aktywności proteinaz

Leki w leczeniu RZS
Metotreksat
Działania niepożądane:
• reakcje skórne/błon śluzowych
•
zaczerwienienie skóry, świąd, pokrzywka
•
odbarwienia, łysienie,
•
teleangiektazje
•
zapalenie błony śluzowej jamy ustnej, bóle brzucha
• Mielotoksyczność: często leukopenia i małopłytkowość
• Nudności i wymioty
• Hepatotoksyczność: zwiększenie stężenia bilirubiny i aktywności fosfatazy
alkalicznej, AST, ALT
• Nefrotoksyczność
• Śródmiąższowe zapalenie płuc, śródmiąższowe zwłóknienie płuc
Leki w leczeniu RZS
Metotreksat
Działania niepożądane:
• zapobieganie –
ochronne podanie folinianu wapnia, 24 godz. po
każdorazowym podaniu MTX
Uwaga!
– kwas foliowy i foliniany współzawodniczą z MTX
(antagonizm kompetycyjny) o miejsce transportu do komórek
(makrofagów synowialnych) – w obrębie receptora
(folate receptor
β (FRβ)
Jednoczesne
podawanie preparatów zawierających kwas
foliowy lub pochodne może osłabić działanie metotreksatu.

Leki w leczeniu RZS
Leki przeciwmalaryczne
Chlorochina
Arechin tabl.
hamuje proliferację fibroblastów
Działanie niepożądane:
Ze strony przewodu pokarmowego (wymioty, biegunki)
Długotrwałe podawanie - uszkodzenie narządu wzroku
(zaburzenia akomodacji, uszkodzenie rogówki, zwyrodnienie plamki lub
nerwu wzrokowego)
okresowo (co 3 mies.) dokonywać kontroli okulistycznej
(ocena siatkówki, rogówki, pola widzenia).

Leki w leczeniu RZS
Sulfasalazyna
Sulfasalazin EN tabl. powl. dojelitowe
•
działa przeciwzapalnie i immunosupresyjnie
•
30% leku wchłania się w jelicie cienkim i bierze udział w krążeniu jelitowo-wątrobowym.
•
Po podaniu p.o.
gromadzi się w dużych ilościach m.in. w płynie stawowym
•
70% dociera do jelita grubego, gdzie pod wpływem flory bakteryjnej lek jest rozkładany do sulfapirydyny
i mesalazyny (kwasu 5-aminosalicylowego)
Działania niepożądane:
• zaburzenia żołądkowo-jelitowe, zwiększenie aktywności enzymów wątrobowych
• leukopenia, niedokrwistość hemolityczna,
• tworzenie się kamieni moczowych.
Przed i w trakcie leczenia kontrolować:
czynność nerek, morfologię krwi obwodowej z obrazem odsetkowym, czynność wątroby.
• osutka, świąd, rumień
• indukcja autoprzeciwciał
• Inne niż dojelitowe postaci preparatu mogą powodować żółtopomarańczowe zabarwienie moczu,
płynów ustrojowych i/lub skóry

Leki w leczeniu RZS
Leflunomid
(Arava, tabl.)
• Hamuje dehydrogenazę dihydroorotanu, co prowadzi do zahamowania
syntezy de novo rybonukleotydu monofosforanu urydyny
• wykazuje właściwości immunomodulujące i immunosupresyjne, działa
antyproliferacyjnie i przeciwzapalnie
• lek alternatywny dla MTX w monoterapii
o
szczególnie u chorych nie tolerujących MTX,
o
lub u których poprawa po MTX była niezadowalająca
• w podobnym stopniu jak MTX zmniejsza aktywność choroby i hamuje
postęp zmian radiologicznych
• długi okres półtrwania (do 2 lat!) – podlega krążeniu wątrobowo-jelitowemu

Leki w leczeniu RZS
Leflunomid (Arava, tabl.) c.d.
Działania niepożądane:
• wzrost ciśnienia tętniczego, zaburzenia dyspeptyczne
• zwiększenie aktywności enzymów wątrobowych
• leukopenia, niedokrwistość, małopłytkowość, pancytopenia
• Bardzo rzadko: niewydolność wątroby, ostra martwica wątroby, zespół Stevensa
i Johnsona, martwica toksyczna
rozpływna naskórka, rumień wielopostaciowy,
ciężkie reakcje anafilaktyczne lub rzekomoanafilaktyczne, agranulocytoza.

Leki w leczeniu RZS
Leflunomid (Arava, tabl.) c.d.
• Działania niepożądane c.d.:
• wykazuje silne
działanie teratogenne:
• nie stosować u kobiet w ciąży, przed rozpoczęciem leczenia należy wykluczyć ciążę.
• Kobiety w wieku rozrodczym powinny stosować skuteczne metody antykoncepcji,
zarówno podczas leczenia, jak i po jego zakończeniu
tak długo, aż stężenie aktywnego metabolitu w surowicy zmniejszy się <0,02 mg/l (zwykle ok. 2 lat).
jeśli trzeba szybko przerwać terapię u kobiety planującej ciążę –
konieczne jest
„wypłukiwanie” - procedura eliminacji
po zaprzestaniu leczenia leflunomidem: cholestyramina w dawce 8 g 3
×/d przez 11 dni
lub 50 g
węgla aktywowanego w proszku 4 ×/d przez 11 dni.
UWAGA! Zarówno cholestyramina, jak i sproszkowany węgiel aktywowany mogą zmniejszyć skuteczność
antykoncepcji hormonalnej.
• Mężczyźni leczeni leflunomidem również powinni stosować skuteczne metody
antykoncepcji.

Leki w leczeniu RZS
Leki biologiczne
•
niskocząsteczkowe białka blokujące aktywację limfocytów T,
• przeciwciała monoklonalne do limfocytów T,
• przeciwciała monoklonalne do limfocytów B
• terapie antycytokinowe -
celem są prozapalne cytokiny,
• cytokiny przeciwzapalne,
• blokowanie jądrowego czynnika konwertującego NF-kB (nuclear factor kB) -
Blokowanie NF-kB
przy użyciu adenowirusa - terapia genowa
• inhibitory enzymu konwertującego TNF (TNCE-tumor necrosis converting
enzyme) -
Blokowanie TACE przy użyciu adenowirusa - terapia genowa
• inhibitory metaloproteinaz

Cele/typy terapii
Białka blokujące aktywację limfocytów T
Abatacept (Orencia)
Przeciwciała monoklonalne do limfocytów B
Rituximab (Mabthera)
Terapia antycytokinowa
- Blokery TNF
Infliximab (Remicade)
Etanercept (Enbrel)
Adalimumab (Humira)
- Blokery innych cytokin
Antagonista receptora dla IL 1 – Anakinra (Kineret)
Antagonista rec. dla IL 6 – tocilizumab (RoActemra)
Blokowanie jądrowego czynnika
konwerującego (NF-kB)
Blokowanie NF-kB przy użyciu adenowirusa-terapia
genowa - próby na zwierzętach
Inhibitory enzymu konwertującego TNF
(TACE - tumor necrosis converting enzyme)
Blokowanie TACE przy użyciu adenowirusa -terapia
genowa - próby na zwierzętach
Inhibitory metaloproteinaz
wstrzymane badania w fazie II

Leki w leczeniu RZS
– leki biologiczne: inhibitory TNF alfa
Infliksimab Remicade
Chimerowe ludzko-mysie
przeciwciało monoklonalne IgG
1
Wykazuje duże powinowactwo
do rozpuszczalnej i
transbłonowej postaci ludzkiego
TNF-
α
nie wiąże się natomiast z
limfotoksyną α (TNF-β)
Wskazania w
RZS
• leczenie skojarzone z
metotreksatem po uprzednim
leczeniu MTX lub innymi LMPCh
• oraz u pacjentów z ciężką, aktywną
i postępującą postacią choroby,
nieleczonych wcześniej MTX ani
innymi LMPCh

Leki w leczeniu RZS
– leki biologiczne: inhibitory TNF alfa
Adalimumab Humira
• Rekombinowane,
całkowicie ludzkie
przeciwciało monoklonalne
• Wiąże się swoiście z
ludzkim TNF i hamuje jego
aktywność poprzez
blokowanie jego wiązania z
receptorami TNF p55 i p75
na powierzchni komórki.
Leki w leczeniu RZS
– leki biologiczne: inhibitory TNF alfa
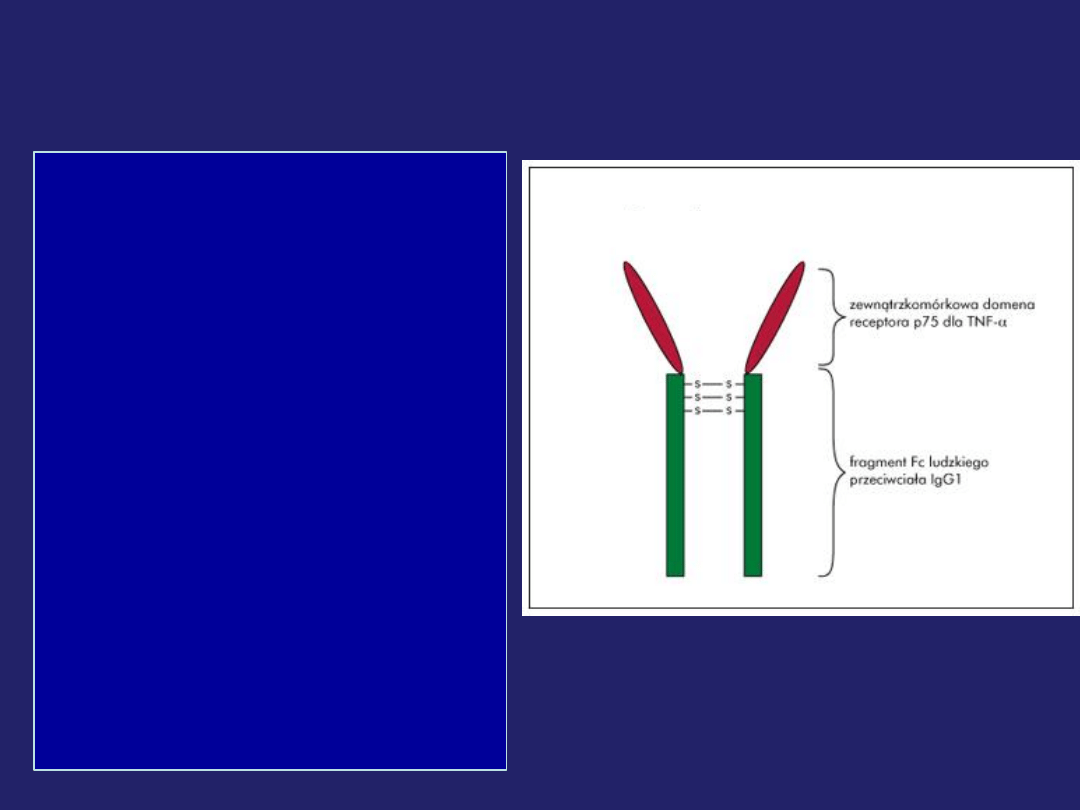
Etanercept Enbrel
• Białko receptorowe p75 Fc
(rozpuszczalny receptor)
– wiąże się z
TNF alfa i
limfotoksyną
• dimer chimerowego białka: połączenie
domeny receptora 2 ludzkiego TNF
(TNFR2/p75
) wiążącej się z
zewnątrzkomórkowymi ligandami z
domeną Fc ludzkiej IgG
1
.
(Obecność fragmentu Fc Ig jako elementu
wiążącego w budowie dimerycznego receptora
sprawia, że rec. ma dłuższy t
1/2
w surowicy).
• Rozpuszczalne receptory w formie
dimerycznej
, wykazują większe
powinowactwo do TNF
niż receptory
monomeryczne
→ są znacznie
silniejszymi, kompetycyjnymi inhibitorami
wiązania TNF z jego receptorami
komórkowymi.
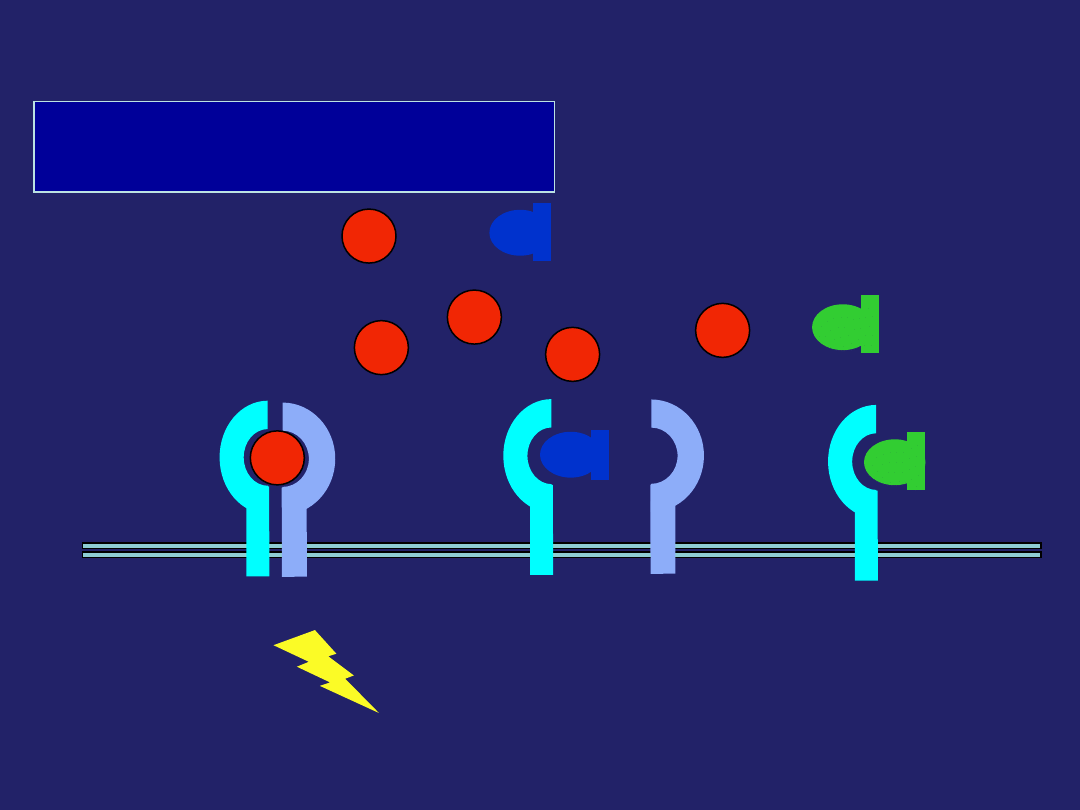
IL-1
endogenny
IL-1Ra
IL-1RI
brak sygnału
Sygna
ł
IL-1RAcP
IL-1RI = IL-1 receptor type I; IL-1Ra = IL-1 receptor antagonist
IL-1RAcP = IL-1 receptor accessory protein
Anakinra -
recombinowany
IL-1ra
brak sygnału
Leki w leczeniu RZS
– leki biologiczne: inhibitor IL-1
Anakinra
Kineret
antagonista ludzkich receptorów IL-1
.

Leki w leczeniu RZS
Działania niepożądane leków antycytokinowych:
1.
zakażenia wirusowe, bakteryjne i grzybicze
Zahamowanie TNF-
α - czynnika pośredniczącego w procesach zapalnych modulującego
komórkową odpowiedź immunologiczną → upośledzenie odporności niektórych
chorych oraz maskowanie objawów zakażenia, np. gorączki.
o
uaktywnienie i uogólnienie zakażenia gruźliczego
przed rozpoczęciem leczenia – obowiązuje badanie RTG i próba tuberkulinowa
o
uaktywnienie innych zakażeń wewnątrzkomórkowych, takich
jak Histoplasma capsulatum i Listeria monocytogenes
o
infekcje górnych dróg oddechowych, zapalenie płuc,
o
infekcje układu moczowego, zapalenie pęcherzyka żółciowego
o
zakażenia wirusami Herpes simplex i Herpes zoster

Leki w leczeniu RZS
Działania niepożądane leków antycytokinowych:
2. zespół demielinizacyjny
Przyczyna:
w OUN zaburzenia w systemie TNF-
α/TNFRp75 i TNFRp55
zaburzenie sieci cytokinowej w mózgu
wystąpienie lub pogorszenie zespołu demielinizacyjnego
3. zespoły limfoproliferacyjne (ziarnica złośliwa, chłoniaki nieziarnicze)

Leki w leczeniu RZS
Działania niepożądane leków antycytokinowych:
4. indukcja autoprzeciwciał
przeciwciał przeciwjądrowych (ANA),
przeciw dsDNA
antykardiolipidowych
W rzadkich przypadkach u chorych leczonych blokerami TNF-
α, u
których doszło do indukcji autoprzeciwciał, może wystąpić zespół
toczniopodobny (lupus like disease
5. Zespół uwalniania cytokin
zwykle do 2 h po rozpoczęciu wlewu
gorączka, dreszcze, sztywność mięśni, zaczerwienienie, obrzęk
naczynioruchowy, pokrzywka i duszność.
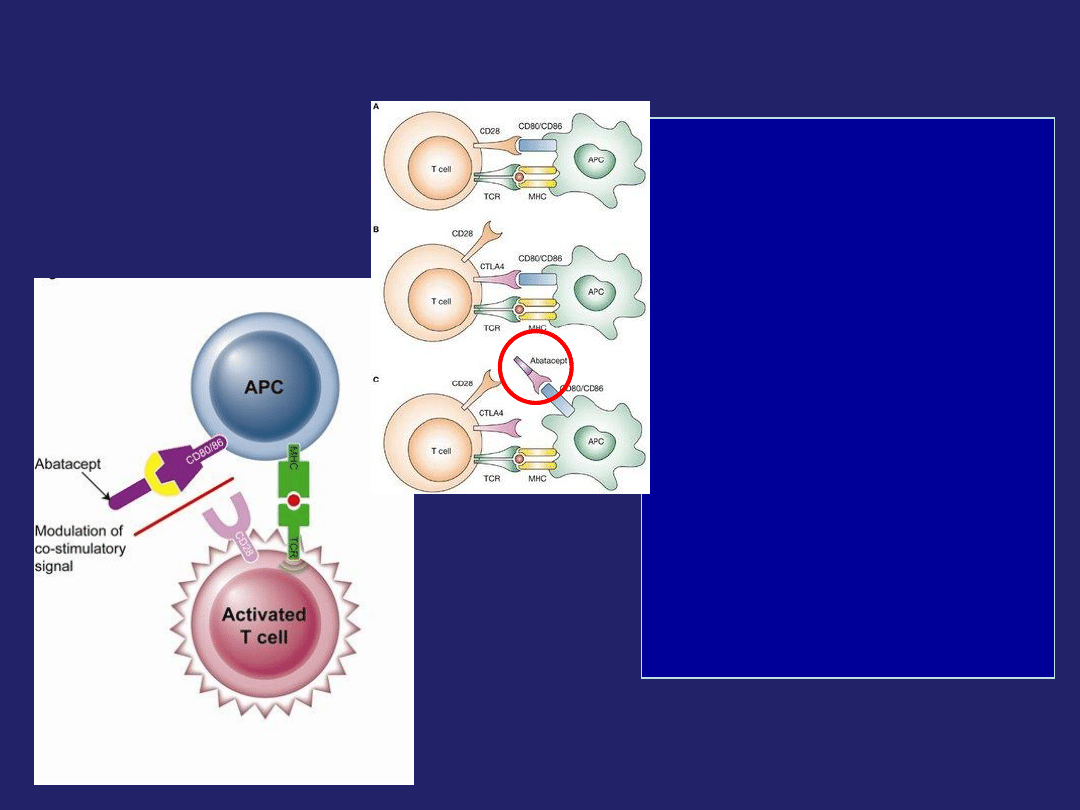
Abatacept Orencia
• Otrzymywane metodą
rekombinacji DNA w komórkach
jajnika chomika chińskiego białko
fuzyjne
• składa się z pozakomórkowej
domeny ludzkiego antygenu
CLTA-4 (cytotoxic T-lymphocyte -
associated antigen 4
) połączonej
ze zmodyfikowanym fragmentem
Fc immunoglobuliny ludzkiej
IgG1,
• selektywny modulator
kostymulacji.
• wybiórczo moduluje kluczowy
sygnał kostymulujący, konieczny
do pełnej aktywacji limfocytów T,
wykazujących ekspresję CD28.
Leki w leczeniu RZS
– leki biologiczne
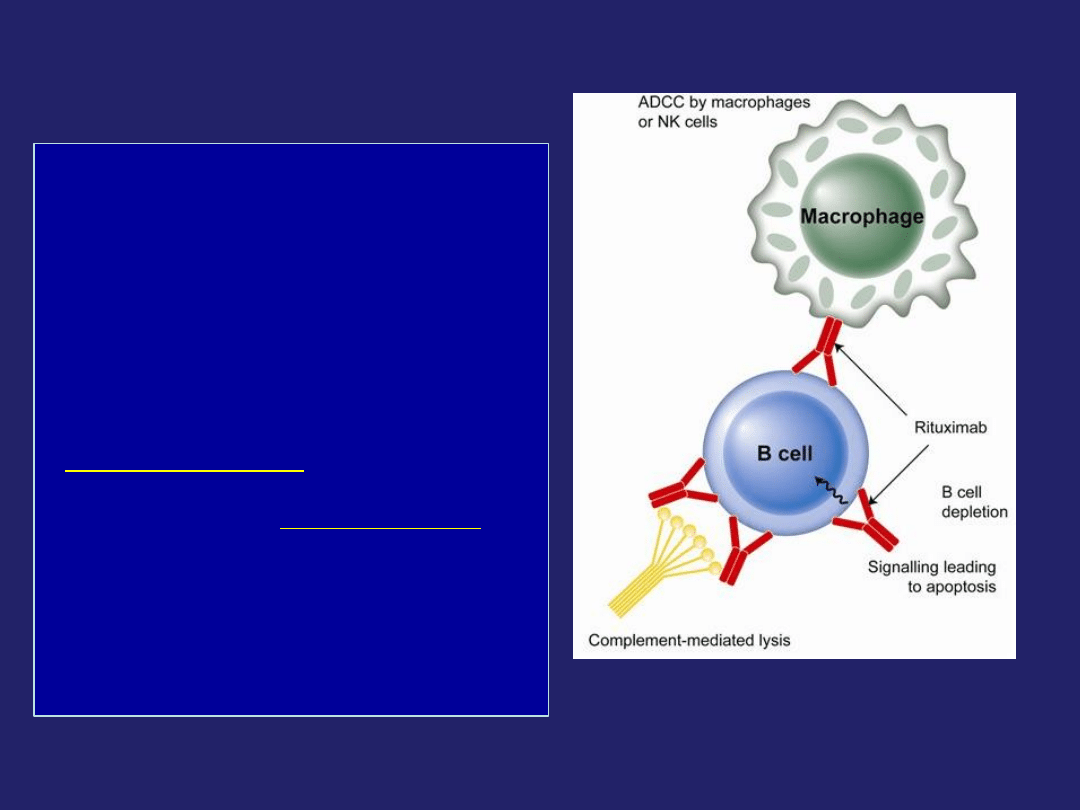
Rituksymab MabThera
• Chimerowe ludzko-mysie przeciwciało
monoklonalne
• Wiąże się wybiórczo z antygenem
przezbłonowym CD20 występującym na
powierzchni prawidłowych oraz zmienionych
nowotworowo limfocytów B
• powoduje śmierć komórek zawierających
antygen CD20
(liza komórek następuje w
wyniku mechanizmów zależnych zarówno
od układu dopełniacza, jak i związanych z
cytotoksycznością komórkową zależną od
przeciwciał, a także w wyniku apoptozy)
• ponieważ komórki macierzyste
limfocytów B są pozbawione antygenu
CD20,
populacja limfocytów B może zostać
odbudowana po zakończeniu terapii
Leki w leczeniu RZS
– leki biologiczne

UWAGA!
– nie kojarzy się leków anty-TNFalfa
z antagonistą interleukiny 1 - Anakinrą
z rituksymabem
z abataceptem
z powodu ryzyka poważnej neutropenii i ciężkich infekcji
Dna moczanowa
"The Gout" by James Gilray, 1799: gout depicted as an evil demon attacking a toe.
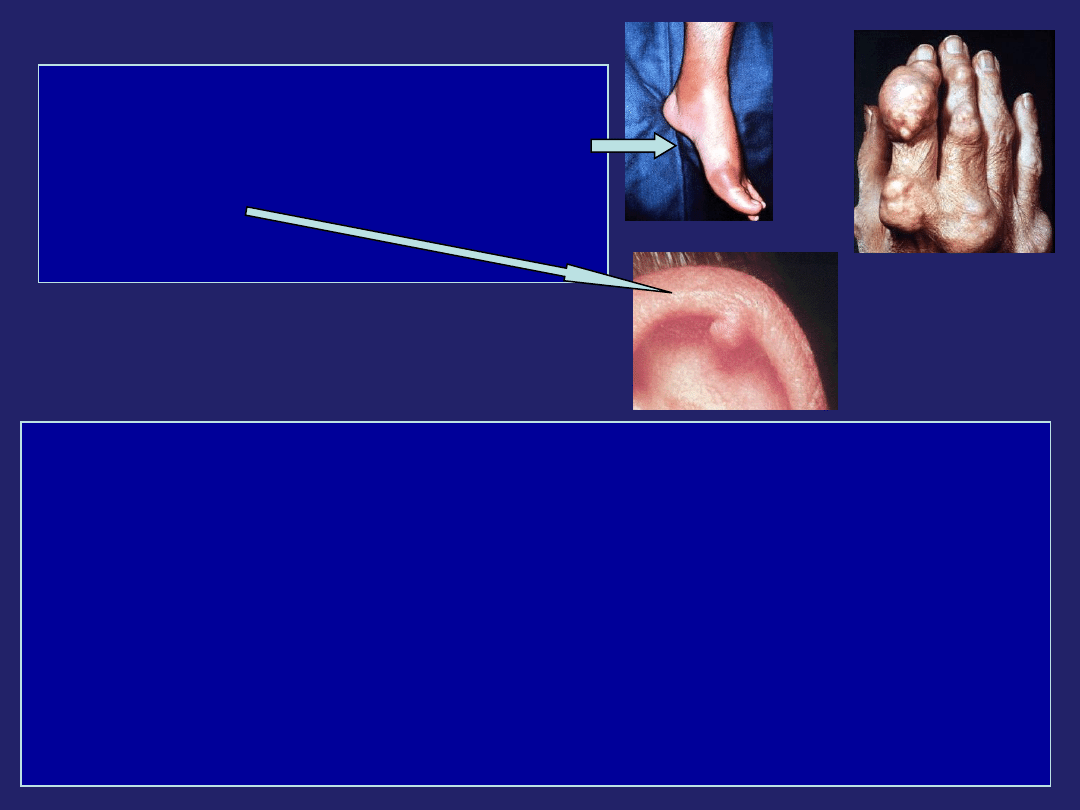
Dna moczanowa
• Hiperurykemia
• nawracające ostre zapalenia stawów (ataki dny)
• przewlekła artropatia
• guzki dnawe
• kamica nerkowa
• przewlekłe zapalenie nerek
Leczenie napadów dny
• NLPZ – leki z wyboru (Indometacyna, Fenylobutazon, Ibuprofen, Diklofenak, Naproksen)
• Kolchicyna - lek antymitotyczny, hamuje aktywność fagocytarną leukocytów
I dzień
- 4 x 1 mg
II dzień
- 3 x 1 mg
III dzień
- 2 x 1 mg
IV dzień
- 1 mg (na noc)
ew. przewlekle dawka podtrzymująca 0,5 - 1 mg/d
• GKS - dostawowo, jeśli zajęte 1-2 duże stawy

Leczenie hiperurykemii
Wskazania:
•
przewlekła hiperurykemia (powyżej 10 mg/dl)
UWAGA! - bezobjawowa hiperurykemia nie jest
wskazaniem do leczenia
•
często nawracające ataki dny (częściej niż 2 x rok) - nawet jeśli
hiperurykemia jest niewielka
•
kamica moczanowa
•
dobowe wydalanie kwasu moczowego > 1000 mg
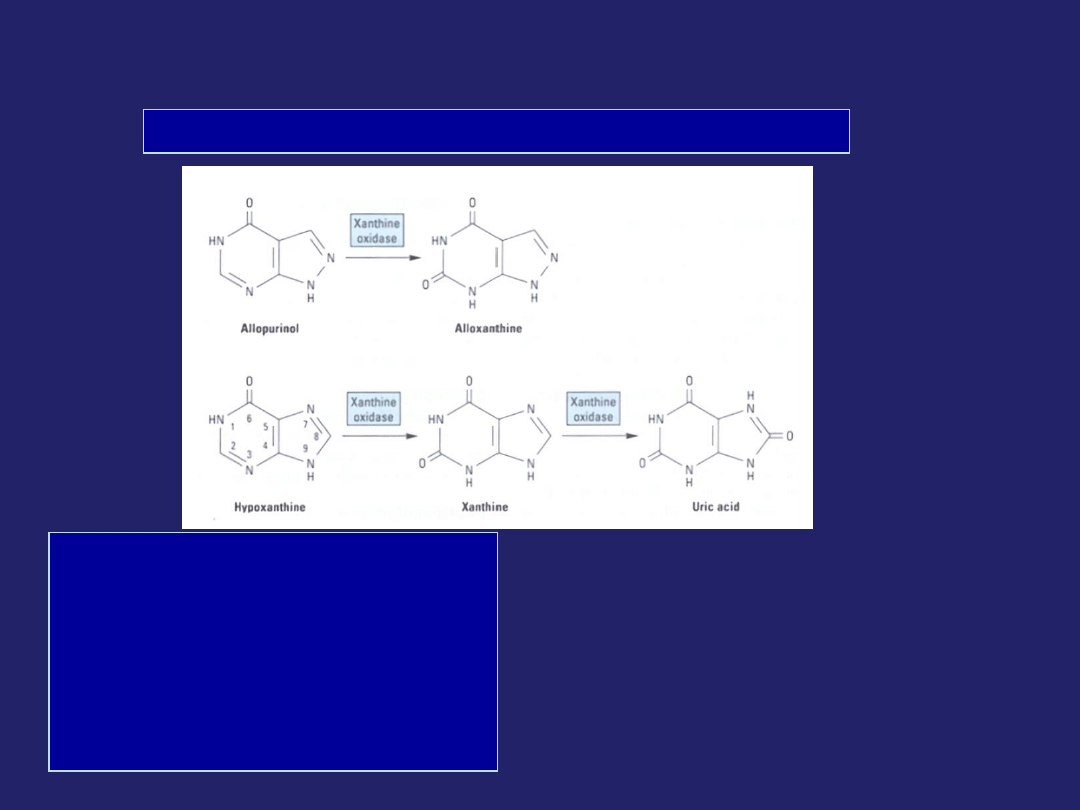
Inhibitor syntezy kwasu moczowego
Allopurinol - inhibitor oksydazy ksantynowej
DN.
•
zaburzenia gastryczne,
•
odczyny alergiczne,
•
indukcja ostrych napadów dny,
•
supresja szpiku

Leki moczanopędne
-
hamują wchłanianie zwrotne kwasu moczowego w kanalikach
nerkowych
benzobromaron
probenecyd
sulfinpirazon
DN.
• indukcja ataków dny -
rozpoczynać od małej dawki,
stosować w osłonie kolchicyny lub NLPZ
• zwiększenie stężenia kwasu moczowego w moczu - kamica moczanowa -
stosować nawadnianie (płyny ok.1,5-3 l/d),
alkalizacja moczu (np. Citrolyt - zaw. cytrynian potasowy i sodowy)
Wyszukiwarka
Podobne podstrony:
kompleksowe leczenie rzs, ZDROWIE, Reumatologia
Ocena skuteczności i bezpieczeństwa stosowania adalimumabu w leczeniu RZS, reumatologia
Leki biologiczne stosowane w leczeniu RZS
Leczenie RZS leflunomidem, REUMATOLOGIA
03 0000 029 02 Leczenie RZS leflunomidem
leczenie RZS, studia, 4 rok, farmakologia, materiały, W07-RZS
nowoczesne metody leczenia RZS, reumatologia
Diagnostyka i leczenie RZS
Leczenie RZS wg EULAR
Oparzenia Zasady Leczenia krĂłtkie
OGÓLNE ZASADY LECZENIA OSTRYCH ZATRUĆ
Inhibitory aromatazy w leczeniu uzupełniającym raka piersi
Leczenie bólu i opieka paliatywna w chorobach nowotworowych
LECZENIE STANÓW NAGLĄCYCH W DIABETOLOGII WYNIKAJĄCYCH Z NIEDOBORU INSULINY
IV lek leczenie wspomagające w onkologii Żywienie
więcej podobnych podstron