
www.psychiatria.med.pl
255
PRACA POGLĄDOWA
ISSN 1643–0956
Mariusz Sroka, Krystyna Orłowska, Katarzyna Nierzwicka
Klinika Chirurgii Dziecięcej Akademii Medycznej w Gdańsku
Maltretowanie dziecka jako przyczyna
trwałych uszkodzeń mózgowia
u małych dzieci
Child abuse as a cause of irreparable brain injury in small children
Adres do korespondencji:
lek. med. Mariusz Sroka
Klinika Chirurgii Dziecięcej AMG
ul. Nowe Ogrody 1–6, 80–803 Gdańsk
Psychiatria w Praktyce Ogólnolekarskiej 2002; 2 (4): 255–262
Copyright © 2002 Via Medica
STRESZCZENIE
Urazy głowy doznane w wyniku maltretowania
mogą być przyczyną nieodwracalnych obrażeń mó-
zgowia, a nawet zgonu dziecka. Istotne znaczenie
mają tutaj różnice anatomiczne i patofizjologiczne
między dorosłymi a dziećmi, które sprzyjają urazom
głowy u tych ostatnich. Istnieją charakterystyczne
cechy pomagające w rozpoznaniu zespołu dziecka
maltretowanego. Autorzy prezentują wybrane przy-
padki ciężkich urazów głowy u małych dzieci.
Słowa kluczowe: zespół dziecka maltretowanego,
urazy głowy, urazy mózgowia
ABSTRACT
Head injury as a result of child abuse could cause
irreversible brain injury or even child death. The ana-
tomical and pathophysiological differences between
children and adults are very important. They make
head injury in children easier to happen. There are
characteristic features that help in diagnosis of child
abuse. Authors present some cases of severe head
trauma in small children.
Key words: child abuse, head injury, brain trauma
Zespół dziecka maltretowanego jest poważnym
problemem medycznym i społecznym, który w skraj-
nych przypadkach może prowadzić do trwałego ka-
lectwa lub nawet zgonu dziecka. Szczególnie nie-
bezpieczne są urazy głowy doznane w wyniku mal-
tretowania. Mogą one prowadzić do rozległego
uszkodzenia centralnego układu nerwowego (CNS,
central nervous system) i są najczęstszą przyczyną
zgonu maltretowanych dzieci [1–3]. Skutki urazu
głowy zależą od jego stopnia i rodzaju, ale istotne
znaczenie mają tutaj również różnice anatomiczne
i patofizjologiczne między dziećmi, zwłaszcza nie-
mowlętami, i dorosłymi. Głowa niemowlęcia w po-
równaniu z głową dorosłego jest proporcjonalnie
większa w stosunku do reszty ciała, mięśnie szyi są
słabo rozwinięte, kości czaszki są cienkie z niezaro-
śniętymi szwami, przestrzeń podpajęczynówkowa
duża, a mielinizacja niezakończona. Stosunkowo
duża wielkość głowy powoduje przesunięcie środka
ciężkości ciała i skłonność do urazów głowy, a także
jej słabe podparcie przez mięśnie szyi, zwiększa też
podatność na urazy związane z działaniem sił przy-
spieszenia i opóźnienia (zespół dziecka potrząsane-
go, shaken baby syndrome). Kości czaszki stanowią
słabszą ochronę, łatwiej ulegają odkształceniom (zła-
manie typu piłeczki pingpongowej), zaś niezarośnięte
szwy czaszkowe mogą stanowić pewnego rodzaju
bufor przy wzroście ciśnienia śródczaszkowego. Duża
przestrzeń podpajęczynówkowa zwiększa wrażliwość
naczyń mostkowych na zerwanie, a co za tym idzie
— łatwiej dochodzi do krwawienia podtwardówko-
wego. Zmniejszona mielinizacja mózgu sprawia, że
jest on bardziej sprężysty i odporny na odkształce-
nia, ale istota biała jest bardziej wrażliwa na urazy
typu przyspieszenie-opóźnienie [3, 4]. Należy tutaj
podkreślić, że do 5. roku życia reakcją na uraz wy-
stępującą u dzieci jest zazwyczaj zwiększony prze-
pływ krwi (utrata autoregulacji) i obrzęk mózgu,
podczas gdy u dorosłych występują w tej sytuacji

Psychiatria w Praktyce Ogólnolekarskiej 2002, tom 2, nr 4
256
www.psychiatria.med.pl
skurcz i zmniejszenie przepływu, co ma znaczenie
w rozległości urazu mózgowia [3]. Uraz mózgowia
powoduje uszkodzenia pierwotne i wtórne.
Uszkodzenie pierwotne polega na nieodwra-
calnym uszkodzeniu neuronów w momencie wypad-
ku. W miejscu uderzenia głowy powstaje fala ude-
rzeniowa ze znacznym wzrostem ciśnienia, zaś po
stronie przeciwnej powstaje ciśnienie ujemne, po-
wodujące przy dużych urazach uwalnianie gazów
z osocza i rozrywanie drobnych naczyń (mechanizm
contre coupe) [5]. Przemieszczająca się fala ciśnie-
niowa przenosi się na rdzeń przedłużony, powodu-
jąc objawy wstrząśnienia lub stłuczenia pnia mózgu.
Do uszkodzeń wtórnych dochodzi po wypad-
ku, gdy martwicy ulegają neurony, które nie ucier-
piały w czasie bezpośredniego urazu. We wczesnym
okresie jest to przede wszystkim skutek niedokrwie-
nia, hipoksji lub anoksji, czyli zaburzeń bezpośred-
nio związanych z perfuzją mózgu (przepływem mó-
zgowym) [4, 5].
Należy tu przypomnieć regułę Monro i Kellie-
go, według której ciśnienie perfuzyjne mózgu zale-
ży bezpośrednio od różnicy średniego ciśnienia tęt-
niczego i ciśnienia wewnątrzczaszkowego: CPM =
ŚCT – CWC. Ciśnienie wewnątrzczaszkowe w czasz-
ce stanowiącej zamkniętą przestrzeń o stałej objęto-
ści zależy od trzech nieściśliwych składników: mó-
zgu, płynu mózgowo-rdzeniowego oraz krwi. Zwięk-
szenie objętości jednego z wyżej wymienionych
składników lub pojawienie się nowego składnika
(guz, krwawienie, ropień), o ile nie jest kompenso-
wane zmniejszeniem się objętości pozostałych skład-
ników, musi doprowadzić do wzrostu ciśnienia śród-
czaszkowego, a co za tym idzie — do spadku perfu-
zji i niedokrwienia mózgu. Występujący u dzieci po-
urazowy obrzęk mózgu, poprzez zaburzenie perfu-
zji i niedotlenienie mózgu, powiększa więc zakres
uszkodzeń i w skrajnych przypadkach może prowa-
dzić do wgłobienia mózgu.
W wielu przypadkach służba zdrowia jest
pierwszą instytucją, do której trafia maltretowane
dziecko. To my musimy zadecydować, czy dany uraz
zakwalifikować do przypadkowych, czy też wykazać,
że był on wynikiem celowego działania [6]. Należy
podkreślić stosowaną w klinice autorów zasadę „za-
chowania czujności wobec zespołu dziecka maltre-
towanego” analogicznie do „czujności onkologicz-
nej”. Dziecko należy skierować do szpitala, gdy znaj-
duje się ono w ciężkim stanie (np. po urazie głowy,
brzucha, z ciężkim odwodnieniem lub niedożywie-
niem), istnieje ryzyko powtórzenia urazu lub nie ma
pewności, czy obserwowane objawy są wynikiem
maltretowania i czy dziecko wymaga dalszej diagno-
styki [6]. Rozpoznanie jest proste, jeśli wynika to z wy-
wiadu bez żadnych wątpliwości (obecny wiarygod-
ny świadek maltretowania, posiadanie nagrania wi-
deo) bądź w wypadku występowania widocznych ob-
rażeń zewnętrznych (zasinienia, krwiak, otarcia, za-
drapania, rany, ubytki włosów). W przypadkach nie-
pewnych charakterystyczne dane z wywiadu i bada-
nia fizykalnego powinny wzbudzić naszą podejrzli-
wość i skierować rozpoznanie we właściwym kierun-
ku. W wywiadzie uwagę powinny zwrócić następu-
jące cechy: niewspółmierność między powodem kon-
sultacji a obrazem klinicznym (rodzice zgłaszają się
pod błahym pretekstem, np. brak apetytu, płacz
w nocy), rozbieżność między wyjaśnieniami podawa-
nym przez rodziców a objawami, długi odstęp mię-
dzy początkiem zaburzeń a wizytą u lekarza, nagłe
pogorszenie stanu zdrowia dziecka do tej pory do-
brze się rozwijającego, wiek dziecka poniżej 3 lat,
sprzeczność w zestawieniu oceny rozwoju psycho-
ruchowego dziecka z wersją przedstawioną przez
rodziców dotyczącą wypadku (np. upadek ze scho-
dów nie może nastąpić, dopóki dziecko nie raczku-
je, podobnie — urazy zadane przez rodzeństwo wy-
magają odpowiednich możliwości ruchowych ro-
dzeństwa), szybka poprawa stanu zdrowia w szpita-
lu, a pogorszenie w domu, zaburzenia w oddawa-
niu moczu i wypróżnianiu się oraz niewyjaśnione
infekcje dróg moczowych, bóle okolicy krocza, krwa-
wienia z odbytu i dróg rodnych, bóle i zawroty gło-
wy, bóle mięśni, bóle i kołatania serca, bóle brzu-
cha, biegunki, zaparcia, wymioty, kolejny identycz-
ny uraz, jak również zachowanie rodziców wobec
dziecka w gabinecie lekarskim, a także w poczekalni
[3, 6]. W badaniu fizykalnym należy zwrócić uwagę
na: stan odżywienia (niedobory masy ciała, a zwłasz-
cza niewyjaśniony brak jej przyrostu lub spadek, jak
również nadwaga), czystość (dzieci niedomyte, obec-
ność pasożytów zewnętrznych), zmiany skórne (ślady
po przebytych urazach, wylewy podskórne, rany kłu-
te, cięte, pooparzeniowe, blizny, ślady duszenia!!!),
choroby dermatologiczne, wypryski, przeczosy, zmia-
ny ropne), ubytki włosów, zmiany na śluzówkach
jamy ustnej (nadżerki, wylewy, obrzęk warg, ubytki
zębów), zmiany na narządach płciowych i w okolicy
odbytu, obecność urazów symetrycznych (obustron-
nych, np. obustronne oparzenie stóp), obecność ura-
zów różnoczasowych (w różnych stadiach gojenia),
urazy wieloprzyczynowe, skojarzone (np. oparzenie
i wylewy), obecność urazów niezgłaszanych przez
rodziców [6]. Jednym z najtrudniejszych do rozpo-
znania jest ,,zespół dziecka potrząsanego” — tym
terminem określa się zmiany pourazowe w mózgo-
wiu i gałce ocznej, występujące w konsekwencji po-

Mariusz Sroka i wsp., Maltretowanie dziecka
www.psychiatria.med.pl
257
trząsania dzieckiem trzymanym za klatkę piersiową
lub kończyny, w którym mogą nie występować ze-
wnętrzne objawy urazu [3, 7, 8]. Zespół dziecka po-
trząsanego dotyczy dzieci do 3 rż., średnio poniżej
6. rż. Według różnych statystyk jest on przyczyną
10–50% zgonów będących konsekwencją maltreto-
wania, a 25% dzieci z rozpoznanym zespołem dziecka
postrząsanego umiera [3]. Można wyróżnić nastę-
pujące odmiany tego zespołu: 1. shaken-impact in-
jury — gdy dodatkowo dochodzi do uderzenia
o twardą powierzchnię; 2. shaken-whiplash injury —
gdzie dochodzi do uszkodzenia rdzenia kręgowego
na poziomie C1-C4 w mechanizmie ,,strzelenia z ba-
ta” [3]. W rozpoznaniu zwraca uwagę rozbieżność
między stwierdzanymi objawami a wyjaśnieniami
rodziców. W badaniu fizykalnym dominują niespe-
cyficzne objawy neurologiczne w postaci zaburzeń
świadomości, drgawek (40–70%), zaburzeń oddycha-
nia, apatii bez widocznych cech urazu, które po wy-
kluczeniu zakażenia CNS, odwodnienia, białaczki, ko-
agulopatii, trombocytopenii, zatrucia CO, chorób me-
tabolicznych czy urazów okołoporodowych, mogą
być jedynymi objawami zespołu dziecka potrząsa-
nego [3, 8]. Dotyczy on głównie niemowląt do 6.
miesiąca życia i obejmuje takie jednostki kliniczne,
jak: obrzęk mózgu, wylewy podtwardówkowe, wy-
broczyny i wylewy do siatkówki, rozwarstwienie lub
odklejenie siatkówki [3, 7–9]. Inne niespecyficzne
objawy to: cechy infekcji górnych dróg oddechowych,
biegunka, gorączka, wymioty, kolka, drażliwość, sen-
ność, bezdechy lub kłopoty z karmieniem. Każdy przy-
padek niewyjaśnionych zaburzeń świadomości jest
wskazaniem do wykonania badań dodatkowych, któ-
re decydują o rozpoznaniu. W badaniu okulistycz-
nym w większości przypadków stwierdza się wybro-
czyny i wylewy na dnie oczu. U małych dzieci można
wykonać USG mózgowia, które wstępnie oceni obec-
ność zmian pourazowych. W badaniach obrazowych
(CT, MRI) występują cechy urazu CNS, najczęściej
w postaci wodniaków podtwardówkowych, ale tak-
że krwawień pod- i nadtwardówkowych, ognisk stłu-
czenia lub niedokrwienia mózgu, obrzęku mózgu,
jak również krwiaków podczepcowych i złamań ko-
ści czaszki w urazach bezpośrednich. Rozlany uraz
aksonalny może być widoczny w pewnych sekwen-
cjach w MRI (SE T2 i FLAIR) [2, 3, 7, 10]. U około 50%
maltretowanych dzieci z urazami głowy występuje
złamanie czaszki. Złożona linia złamania, wielokrot-
na, przekraczająca granicę szwów, może świadczyć
o maltretowaniu. W 30–70% towarzyszą temu zła-
mania w obrębie szkieletu, zwykle w postaci oddzie-
lenia nasad wskutek potrząsania [3, 6]. Obecne mogą
być złamania żeber (dziecko trzymane i ściskane za
klatkę piersiową w czasie potrząsania). Następstwa
urazów są bardzo poważne: od możliwości zgonu,
poprzez zanik mózgu, rozlane uszkodzenie mózgo-
wia z rozległymi ubytkami neurologicznymi (niedo-
włady piramidowe, utrata słuchu, utrata wzroku),
zaburzenia hormonalne (moczówka prosta), opóź-
nienie rozwoju umysłowego lub/i psychoruchowe-
go, padaczkę, cerebrastenię pourazową, charakte-
ropatię pourazową, po zaburzenia nerwicowe, za-
burzenia koncentracji i trudności w nauce [3, 11].
Materiał własny
Przypadek 1. Niemowlę 6-miesięczne, płci mę-
skiej, było od 1. miesiąca życia pięciokrotnie leczone
na oddziale pediatrycznym z powodu nawracających
infekcji układu oddechowego, stanów gorączkowych
o niejasnej etiologii, powtarzających się napadów
drgawek, niedożywienia i odwodnienia. Ostatni po-
byt na oddziale w wieku 6 miesięcy miał miejsce z po-
wodu utraty przytomności i drgawek oraz wybroczyn
i zasinień różnych okolic ciała. Za pomocą badań la-
boratoryjnych wykluczono skazę krwotoczną. Obec-
ne były wylewy na dnie oka. Dziecko skierowano do
Kliniki Neurologii Rozwojowej AMG, gdzie w wyko-
nanym badaniu CT stwierdzono obecność wodniaków
podtwardówkowych i wodogłowia (ryc. 1). Po tygo-
dniu małego pacjenta przekazano do kliniki autorów
z dodatkowym rozpoznaniem niedorozwoju psycho-
ruchowego. Obserwowane zmiany skłoniły do podej-
rzenia zespołu dziecka bitego, czego jednak nie uda-
ło się potwierdzić w wywiadzie środowiskowym.
Dziecko leczono operacyjnie — wszczepiono mu układ
drenujący mózgowie. Po uzyskaniu poprawy stanu
ogólnego dziecko wypisano do domu. Po 4 tygodniach
przyjęto je ponownie w stanie ogólnym bardzo cięż-
kim z powodu złamania prawej kości ramiennej, pra-
wej kości udowej, licznych zasinień i wylewów krwa-
wych na skórze całego ciała oraz zaburzenia funkcji
układu drenującego. Za pomocą badania CT stwier-
dzono wodogłowie zewnętrzne dużego stopnia i ce-
chy znacznego ucisku na tkankę mózgową (ryc. 2).
Dziecko zakwalifikowano do rozległego zabiegu ope-
racyjnego usunięcia wodniaków podtwardówkowych,
w czasie którego nastąpiło zatrzymanie akcji serca
i doszło do zgonu pacjenta.
Przypadek 2. Niemowlę 6-miesięczne, płci
męskiej, przyjęte do kliniki w ciężkim stanie ogól-
nym, nieprzytomne. Według relacji matki chłopiec
upadł z wysokości 0,5 metra. W badaniu fizykalnym
stwierdzono znaczne uwypuklenie ciemiączka, sze-
rokie i leniwie reagujące na światło źrenice, liczne
wybroczyny i zasinienia skóry pośladków. Za pomocą
Psychiatria w Praktyce Ogólnolekarskiej 2002, tom 2, nr 4
258
www.psychiatria.med.pl
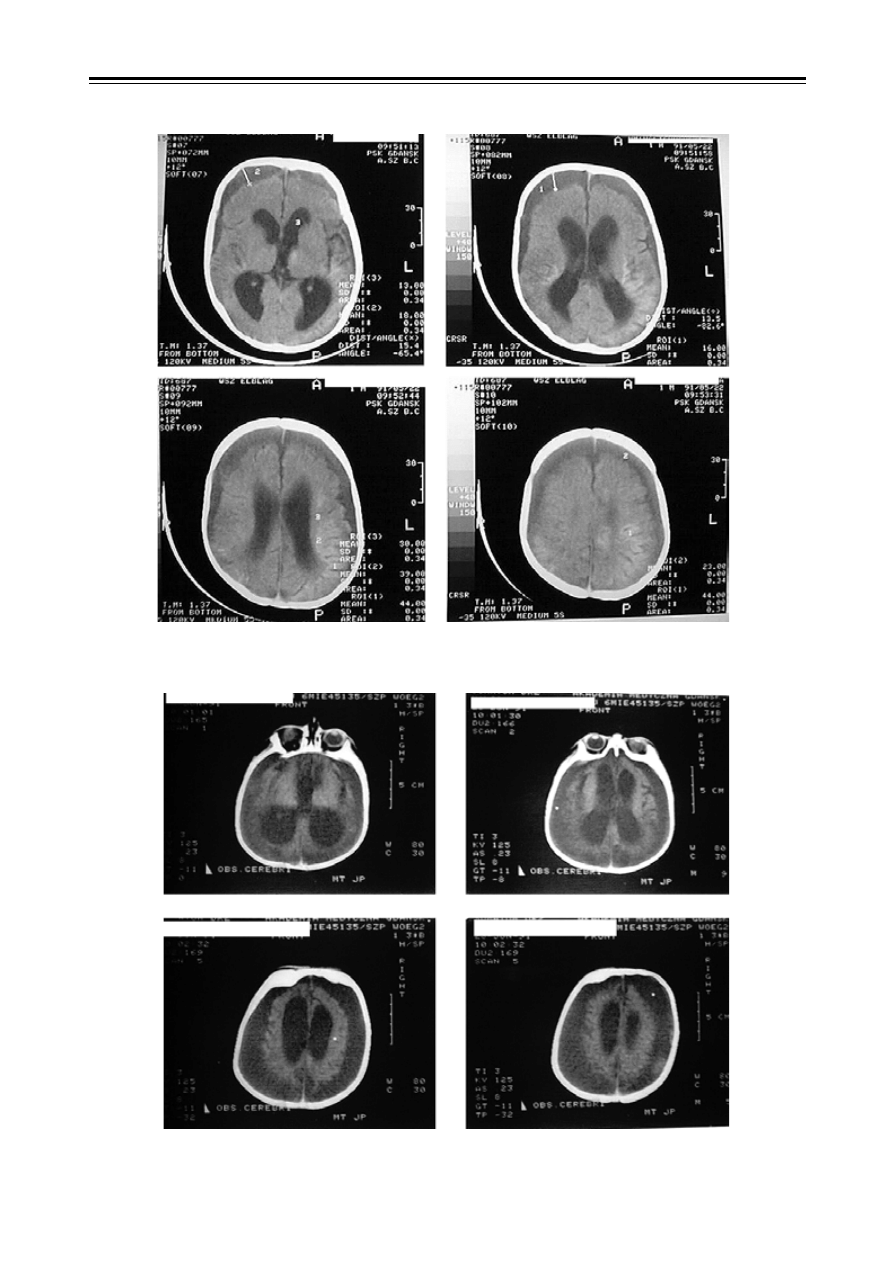
Rycina 1. Badanie CT: wodogłowie oraz obustronne wodniaki podtwardówkowe
Figure 1. CT scans: hydrocephalus and bilateral subdural hygroma
Rycina 2. Badanie CT: bardzo dużego stopnia wodogłowie wewnętrzne i zewnętrzne
Figure 2. CT scans: large external and internal hydrocephalus
Mariusz Sroka i wsp., Maltretowanie dziecka
www.psychiatria.med.pl
259
badania CT stwierdzono obecność krwiaka podtwar-
dówkowego w okolicy potylicznej z krwawieniem
podpajęczynówkowym oraz cechy rozległego obrzę-
ku tkanki mózgowej. Obecne były wybroczyny i wy-
lewy na dnie oka. Zastosowano intensywne leczenie
przeciwobrzękowe. Nasilające się zaburzenia oddy-
chania były przyczyną przeniesienia dziecka na od-
dział intensywnej terapii, gdzie po zaintubowaniu
zastosowano intensywną hiperwentylację i ciągłe
wlewy z tiopentalu, kontynuując leczenie przeciwo-
brzękowe. Po poprawie stanu ogólnego dziecko prze-
kazano w celu dalszego leczenia i rehabilitacji do
Kliniki Neurologii Rozwojowej.
Przypadek 3. Niemowlę 6-tygodniowe, płci
męskiej, przyjęte na oddział intensywnej terapii w sta-
nie bardzo ciężkim, nieprzytomne, wiotkie, ze ślado-
wym oddechem i z cechami anemizacji. W badaniu
fizykalnym stwierdzono wąskie źrenice, leniwie reagu-
jące na światło, napięte ciemię, bladość powłok, bra-
dykardię. W badaniu USG oraz CT głowy stwierdzono
obecność rozległego krwiaka podtwardówkowego,
opłaszczającego całą lewą półkulę mózgu. W obu
płatach czołowych rozpoznano różnoczasowe nad-
i podoponowe krwiaki. Ponadto stwierdzono rozle-
głe stłuczenie mózgu w prawym płacie czołowym i le-
wym płacie potylicznym oraz obrzęk tkanki mózgo-
wej z cechami wgłabiania lewej półkuli pod sierp
(ryc. 3). Obecny był rozległy krwiak podczepcowy
w okolicy ciemieniowo-skroniowej prawej, z widocz-
nymi zasinieniami skóry. W trybie nagłym ze względu
na pogarszający się stan ogólny dziecka zakwalifiko-
wano je do zabiegu operacyjnego, podczas którego
ewakuowano liczne krwiaki nad- i podtwardówkowe
świeże i przewlekłe. Po zabiegu kontynuowano lecze-
nie na oddziale intensywnej terapii. Po 2 tygodniach
uzyskano stopniową poprawę stanu ogólnego dziec-
ka, powstało jednak podejrzenie zaburzeń widzenia,
potwierdzone w późniejszym okresie.
Przypadek 4. Niemowlę 5-miesięczne, płci
męskiej, przyjęte w skrajnie ciężkim stanie, nieprzy-
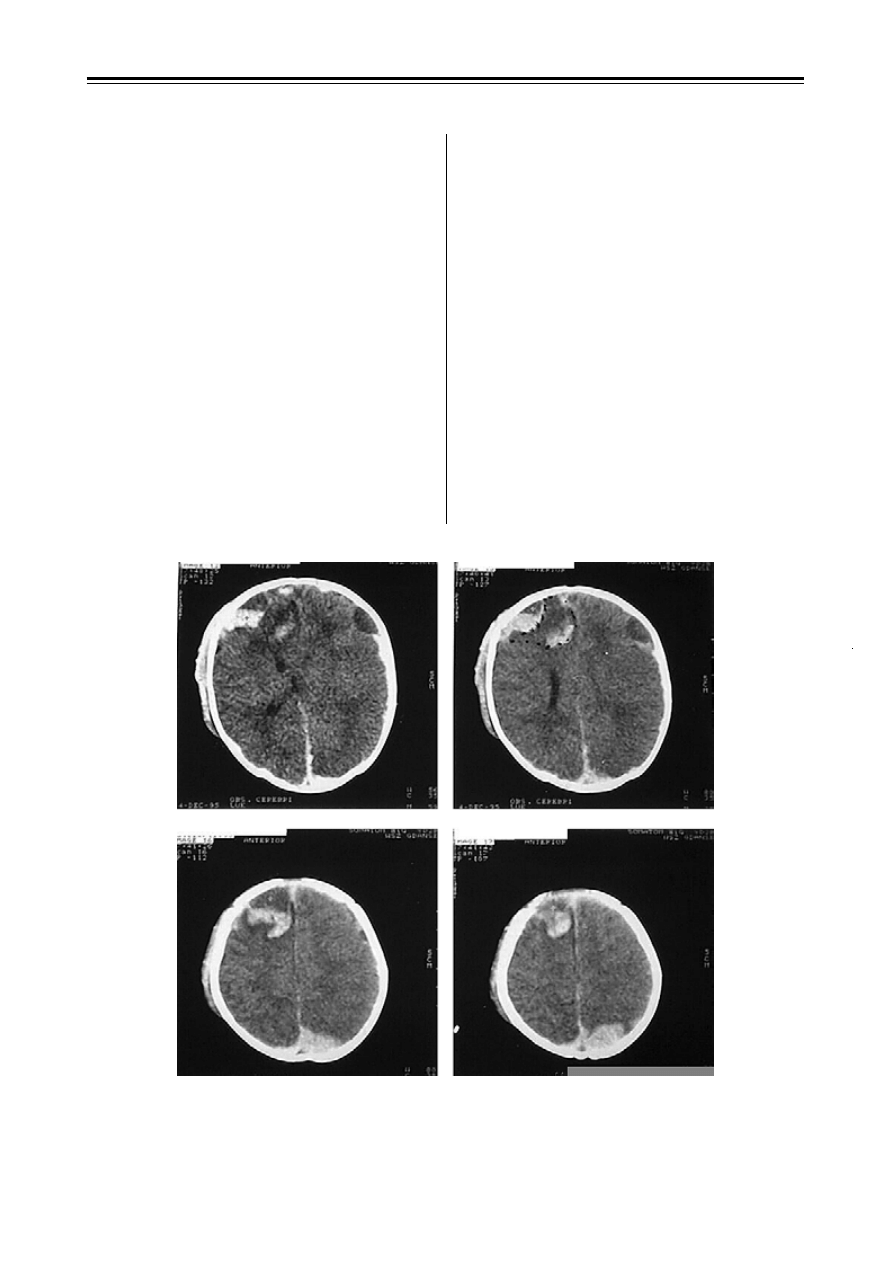
Rycina 3. Badanie CT: różnoczasowe krwiaki podtwardówkowe i nadtwardówkowe z dużym krwiakiem podtwardówko-
wym po lewej stronie, ogniska stłuczenia mózgowia w prawym płacie czołowym i lewym płacie potylicznym, obrzęk mózgu
z cechami wgłabiania lewej półkuli pod sierp, krwiak podczepcowy
Figure 3. CT scans: simultaneous subdural and epidural hematoma. Large sudbural hematoma in the left hemisphere, brain
contusion foci in the right frontal lobe and left occipital lobe. Cerebral oedema with left lateral herniation under falx,
hematoma under epicranial aponeurosis
Psychiatria w Praktyce Ogólnolekarskiej 2002, tom 2, nr 4
260
www.psychiatria.med.pl
tomne, w trakcie napadu drgawek, wyniszczone i od-
wodnione. Stwierdzono złamanie prawego uda, stare
złamanie przedramienia lewego, złamanie żeber, zła-
manie kości potylicznej, krwiak na lewym policzku.
W wykonanej CT stwierdzono obecność dużych roz-
miarów wodniaków podtwardówkowych (ryc. 4).
Występowały zmiany osłuchowe nad płucami (rzę-
żenia średniobańkowe). Dziecko przekazano na od-
dział intensywnej terapii. W trakcie pobytu wielo-
krotnie występowały napady drgawek. Po konsulta-
cji neurochirurgicznej zalecono nakłuwanie przestrze-
ni podtwardówkowej co 3–4 dni. Mimo włączone-
go leczenia przeciwobrzękowego i przeciwdrgawko-
wego oraz antybiotykoterapii, stan dziecka nie po-
prawił się wyraźnie. Miesiąc po przyjęciu nastąpiło
gwałtowne pogorszenie stanu ogólnego z objawa-
mi septycznymi oraz skazą krwotoczną i dziecko
zmarło.
Przypadek 5. Niemowlę 2-miesięczne, płci mę-
skiej, według matki pobite przez rodzeństwo. W ba-
daniu fizykalnym stwierdzono krwawe podbiegnię-
cia na twarzy i głowie. W wykonanym badaniu CT
stwierdzono złamanie obu kości ciemieniowych i po-
tylicznej (ryc. 5) oraz ognisko stłuczenia w prawym
płacie skroniowym i krwiaki podczepcowe w okolicy
skroniowej i ciemieniowej prawej (ryc. 6). W trakcie
pobytu stan ogólny był dobry. Kontrolne badanie CT
wykazało gojenie się zmian w mózgowiu.
Omówienie
Opisane ciężkie obrażenia mózgowia dotyczy-
ły dzieci w wieku do 6 miesięcy. We wszystkich przy-
padkach wymagały intensywnej terapii, w tym za-
biegu operacyjnego (dwa przypadki). Dwoje niemow-
ląt zmarło, a u dwojga innych nastąpiły w konse-
kwencji trwałe uszkodzenia mózgowia. Niekorzyst-
ny przebieg pierwszego z opisanych przypadków
wynikał częściowo z braku rozpoznania zespołu
dziecka maltretowanego, mimo wielokrotnego po-
bytu na oddziale dziecięcym.
W procesie leczniczym istotne znaczenie ma
współpraca z innymi instytucjami zajmującymi się
maltretowanymi dziećmi. Każdy leczony przez auto-
rów przypadek maltretowania dziecka został zgło-
szony prokuraturze, a we wszystkich omawianych
wcześniej urazach CNS wszczęto postępowanie są-
dowe. W trakcie leczenia we współpracy z sądem
i z instytucjami społecznymi podejmowano decyzję
co do dalszych losów dziecka po wyleczeniu (prze-
kazanie do domu dziecka, rodziny zastępczej lub
powrót do domu rodzinnego).
Zespół dziecka maltretowanego nadal sprawia
duże problemy diagnostyczne. Powszechne nagło-
śnienie tej sprawy może się przyczynić do szybszego
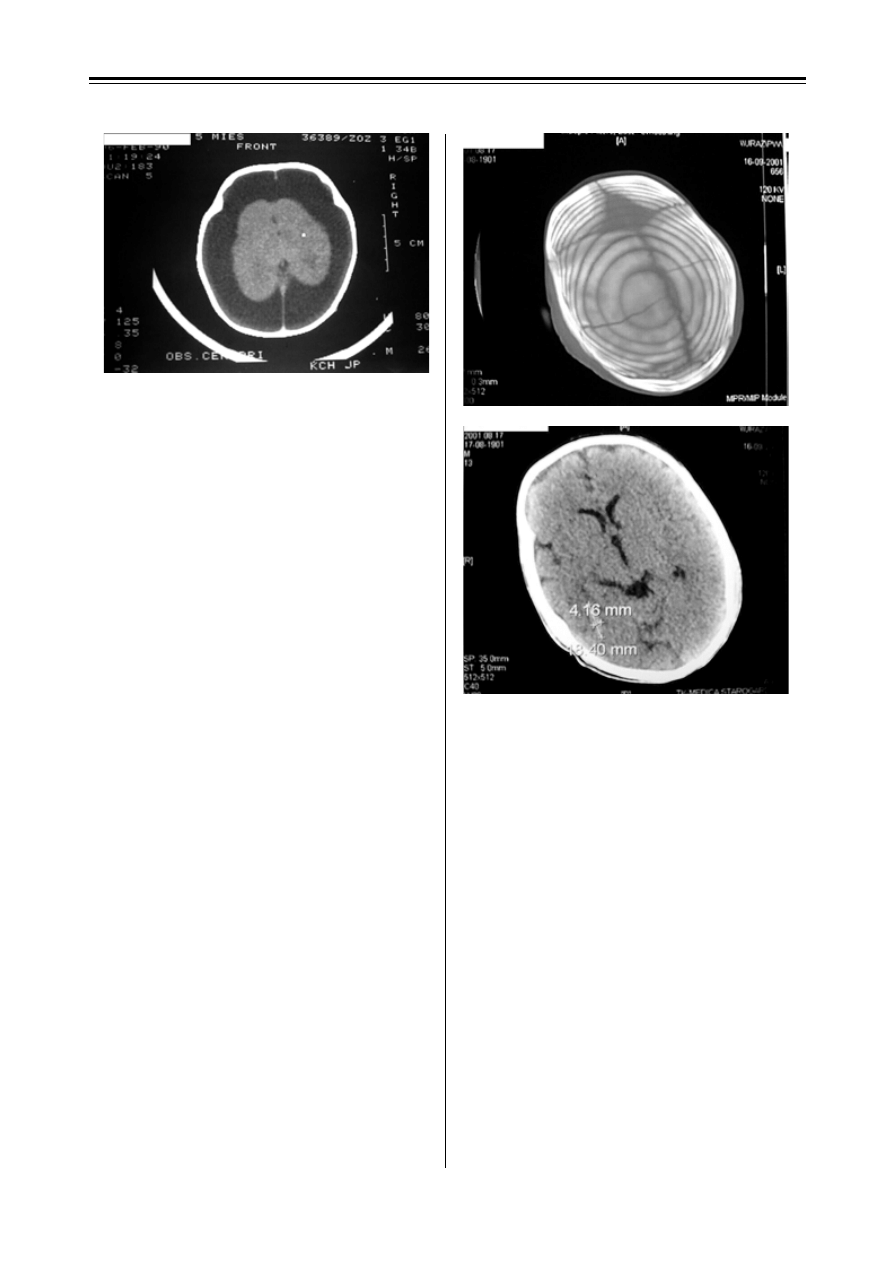
Rycina 4. Badanie CT: obustronne duże wodniaki podtwar-
dówkowe
Figure 4. CT scans: large bilateral subdural hygroma
Rycina 5. Badanie CT: złamanie obu kości ciemieniowych
oraz ognisko stłuczenia w prawym płacie skroniowym
i krwiak podczepcowy
Figure 5. CT scans: fracture of both parietal bones, contu-
sion focus in the right temporal lobe and hematoma under
epicranial aponeurosis

Mariusz Sroka i wsp., Maltretowanie dziecka
www.psychiatria.med.pl
261
rozpoznawania, co przyspieszy proces leczniczy
i udzielenie pomocy dziecku. We wszystkich przypad-
kach, które wzbudzają podejrzenie, analogicznie do
„czujności onkologicznej”, lekarze powinni zacho-
wać ,,czujność wobec zespołu dziecka maltretowa-
nego”, zwłaszcza wobec najmłodszych, całkowicie
bezbronnych pacjentów, u których urazy mogą mieć
bardzo poważne konsekwencje. Mając na uwadze
dobro dziecka, lekarze nie powinni zwracać uwagi
na zaprzeczenia i protesty ze strony opiekunów, czę-
sto przekazywane pod ich adresem w postaci gróźb.
PIŚMIENNICTWO
1. Starling S., Holden J., Jenny C. Abusive head trauma: the rela-
tionship of perpetators to their victims. Pediatrics 1995; 95: 259.
2. Demaerel P., Casteels I., Wilms G. (8 November 2001) Cranial
imaging in child abuse. European Radiology 2002; 12: 849.
Dostępne (on-line): DOI 10.1007/s00330-001-1145-9.
3. Paprocka J., Marszał E. Zespół dziecka potrząsanego. Neuro-
logia Dziecięca 2001; 20: 135.
4. Zuckerman G.B., Conway E.E. Jr. Accidental head injury. Pe-
diatric Annals. 1997; 26: 621.
5. Boratyński W., Wocjan J., Barszcz S., Dąbrowski D., Przasnek S.,
Wilamska E. Postępowanie neurochirurgiczne w wybranych
typach urazów czaszkowo-mózgowych u dzieci. Problemy
Chirurgii Dziecięcej 1992; 19: 34.
6. Margolis-Edelman A. Medyczna diagnostyka zespołu dziecka
maltretowanego. W: Czyż E., Szymańczak J. red. Dziecko krzyw-
dzone. Próba opisu zjawiska. Fundacja Dzieci Niczyje, Warsza-
wa 1995.
7. Aoki N., Masuzawa H. Subdural hematomas in abused chil-
dren: report of six cases from Japan. Neurosurgery 1986; 18:
475.
8. Coody D., Brown M., Montgomery D., Flynn A., Yetman R.
Shaken baby syndrome: identification and prevention for nur-
se practicioners. J. Pediatr. Health Care 1994; 8: 50.
9. Duhaime A., Alario A., Lewander W., Schut L., Sutton L.,
Seidl T., Nudelman S., Bundez D., Hertle R., Tsiarsas W. Head
injury in very young children: mechanism, injury types, and
ophtalmology findings in 100 hospitalized younger than
2 years of age. Pediatrics 1992; 90: 179.
10. Merten D., Osborne D., Radkowski M., Leonidas J. Craniocere-
bral trauma in the child abuse syndrome: Radiological obse-
rvations. Pediatr. Radiolog. 1984; 14: 272.
11. Lemka M. Bóle głowy jako późne następstwo zamkniętych ura-
zów czaszki u dzieci. Neurologia Dziecięca 1998; 14: 67.
Wyszukiwarka
Podobne podstrony:
pediatria 2, Zespół maltretowanego dziecka, Zespół maltretowanego dziecka
Zespół Dziecka Maltretowanego
ZESPÓŁ DZIECKA MALTRETOWANEGO
ZESPÓŁ DZIECKA MALTRETOWANEGO
ZESPÓŁ DZIECKA MALTRETOWANEGO 2
Zespół dziecka maltretowanego
Zespół dziecka maltretowanego
Zespół dziecka maltretowanego, MEDYCYNA i RATOWNICTWO, Pediatria
Zespol dziecka maltretowanego w Nieznany
Zespół Dziecka Maltretowanego
ZESPÓŁ DZIECKA MALTRETOWANEGO
16 Zespół dziecka maltretowanego
zespół dziecka maltretowanego
zespol dziecka maltretowanego skutki wtorne Studium przypadku Katarzyna NanowskaRyczko
Zespół Dziecka Krzywdzonego – aspekty diagnostyczne
Dziecko autystyczne(1), Autyzm, Zespół Aspergera
PRACA ZALICZENIOWA Dziecko z Zespolem Nadpobudliwosci Psychoruchowej, pliki zamawiane, edukacja
więcej podobnych podstron