
1
Paweł Poławski (IS UW, IPiSS)
Jolanta Buczek (IPiSS)
Medykalizacja kontroli społecznej
Opieka zdrowotna, sprzedaż i konsumpcja leków w Polsce
Wersja robocza - nie cytować
Kontekst: przemiany kontroli społecznej
Obecnie, termin „kontrola społeczna‟ jest używany głównie na określenie rozmaitych typów
zamierzonej i zorganizowanej reakcji na faktyczne lub potencjalne zachowania dewiacyjne –
między innymi za sprawą tekstu Stanleya Cohena (1985: 3), dla którego kontrola oznaczała
tyle, co:
…those organized responses to crime, delinquency and allied forms of deviant
behavior and/or socially problematic behavior which are actually conceived of as
such, whether in the reactive sense (after the putative act has taken place or the actor
has been identified) or in the proactive sense (to prevent the act).
Kontrola społeczna – inaczej mówiąc – stała się synonimem świadomych działań i presji
prowadzącej do konformizmu, wywieranej na jednostki przy pomocy mniej czy bardziej
przemyślanego systemu nagród i kar w rozmaitych postaciach. Jest też wyraźnie lokowana w
obszarze „policy‟ – czyli w obszarze zinstytucjonalizowanej i formalnej reakcji na problemy
społeczne: w obszarze polityki karnej, polityki wobec ubóstwa, polityki rynku pracy czy
rozwiązań związanych z uzależnieniami.
Dla Cohena konieczność zawężenia sensu terminu była wynikiem problemów
wynikających choćby z rozmaitości tych wszystkich – opisywanych przez socjologów
odwołujących się do „kontroli społecznej‟ – zjawisk, procesów i mechanizmów, przy pomocy
których społeczeństwo dba o konformizację jednostek; chodzi choćby o socjalizację,
wychowanie, nacisk grupowy, oddziaływanie opinii publicznej i mediów, czy o działania
formalnych i będących częścią zinstytucjonalizowanego aparatu państwa agend – policji,
wymiaru sprawiedliwości, pomocy społecznej itp. Inaczej mówiąc, interesujący nas termin –
twierdził Cohen – był używany na określenie tylu rozmaitych zjawisk i procesów (na
określenie których używane są także i inne, konkurencyjne i dobrze osadzone w
socjologicznej tradycji terminy) i na tyle sposobów, że całkowicie stracił jakiekolwiek
znaczenie i wartość heurystyczną.
Cohen, zawężając definicję odrzucił klasyczną tradycję myślenia o kontroli społecznej, która
wiązała opisywane przez pojęcie (niechby i traktowane jako – używając określenia Blumera -
„sensitizing concept‟) zjawiska z podstawami ładu zbiorowego: z kooperacją i wzajemnym
wsparciem poza grupami pierwotnymi (C.H.Cooley), minimalizowaniem konsekwencji
racjonalnego skądinąd egoizmu (E.A.Ross), z wyznaczaną przez ogólne zasady rutyną i
praktykami życia codziennego i zachowań w rozmaitych sytuacjach (E.Goffman) czy z
przewidywalnością zachowań jednostek wchodzących z innymi w interakcje (Mead). To, co
opisuje termin kontrola społeczna to nie tyle i nie tylko planowane i zamierzone, w znacznej
mierze – jak sugerowałby Cohen - opresywne działania wobec „dewiantów‟, to jest tych,
którzy w widoczny sposób zachowują się problematycznie. Niekoniecznie chodzi także – jak

2
pisał Black (1984), o przebieg i konsekwencje „skarg i zażaleń‟ (grievances) kierowanych
wobec tych, którzy w wyraźny sposób łamią przyjęte reguły. Chodzi także o samo-regulację
grup i zbiorowości, o utrwalanie podzielanych sposobów działania w codziennych sytuacjach.
Inaczej mówiąc, w tradycji kontestowanej przez Cohena i innych, myślących podobnie
autorów, znacznie mniejszy nacisk kładzie się zarówno na dewiację (faktyczną lub
potencjalną), i na działalność mechanizmów i instytucji formalnych, podkreślając znaczenie
tego, co nieformalne i co w życiu zbiorowym zwiększa przewidywalność na poziomie
interakcji.
Kwestia rozbieżności miedzy dwiema tradycjami rozumienia kontroli społecznej (tej
kładącej nacisk na podstawy ładu zbiorowego i tej koncentrującej się na reakcji na
zachowania dewiacyjne) nie odnosi się wyłącznie do sporów terminologicznych. Chodzi –
sądzimy – w większym stopniu o adekwatność każdego z ujęć dla opisu współczesnych
społeczeństw i dla rozumienia zmian, jakie w nich zachodzą. Natura tych zachowań, działań i
zjawisk, które mają charakter kontroli społecznej zmieniła się na tyle, że szczególnie
podejście kładące nacisk na dewiację i zorganizowane działania wobec niej nie pozwala
uchwycić rutynowo stosowanych i/lub powszechnie występujących działań i zachowań, które
można by określić jako „kontrolne‟. Rozmaite formy uprzednio sformalizowanej kontroli, i
rozmaite ich kombinacje zostały niejako wbudowane w strukturę codzienności; podlegamy im
niezależnie od tego, czy nasze zachowania są traktowane jako „dewiacyjne‟, odbiegające od
jakiejś normy, czy też nie. Dobrze widać to na przykładzie tych działań, które – jak choćby
nadzór elektroniczny – opierają się na założeniu, że rozsądniejsze i bardziej efektywne jest
kontrolowanie sytuacji sprzyjających zachowaniom dewiacyjnym i środowiska, w którym do
takich zachowań dochodzi, niż reformowanie samych „dewiantów‟. Próby kontroli
internetowych transmisji nie obejmują wyłącznie pedofilów, w rejestrach dłużników figurują
nie tylko oszuści, a miejski monitoring moderuje decyzje i zachowania nie tylko przestępców
drogowych, młodocianych wandali czy złodziei.
Z drugiej strony, tradycyjnie rozłączne typy działań kontrolnych prowadzonych w
ramach
niezależnych
obszarów
„przynależnych‟
sformalizowanym
instytucjom
koncentrującym się na innych zjawiskach i działających w odrębnych instytucjonalnych
sferach, objętych osobnymi profesjonalnymi dyskursami, wyraźnie nachodzą na siebie, tracąc
rozłączność i obejmując zróżnicowane rodzaje zachowań (uznawanych za dewiacyjne lub
nie). Na przykład, pod hasłem wzmacniania kapitału społecznego integrowane są działania
skierowane zarówno na zachowania jednostek, jak i cechy zbiorowości – czy wręcz miejsca,
w jakim te jednostki żyją. Skłonność do kooperacji i wspólnego działania miałaby –
przekonuje się nas – przekładać się nie tylko na większy dobrobyt indywidualny, ale i na
wzmocnienie tych cech społeczności lokalnych, dzięki którym bardziej efektywne jest choćby
zapobieganie przestępczości czy radzenie sobie z patologiami życia rodzinnego. Co więcej, w
ramach „budowania kapitału społecznego‟ wzmacniana jest zwykle współpraca między
organizacjami (np. między NGO a pomocą społeczną czy policją) z uwzględnieniem zasobów
i możliwości działania obywateli, a „resortowe‟ podziały kompetencyjne próbuje się – choćby
przy pomocy tzw. zespołów interdyscyplinarnych – przełamywać mając na względzie
konkretne i wymagające reakcji zjawiska (np. przemoc domową). Siłą rzeczy zakłada się tu
także możliwość i konieczność uzgadniania tyleż strategii działania, co rozmaitych punktów
widzenia na „kłopotliwe zachowania‟, łącząc różne style reakcji na problemy społeczne – a
więc i różne typy kontroli. Rozmaite odmiany community policing sprawiają, że w praktyce
zaciera się granica między tymi strategiami, które opierają się na „formalnych‟ i
„nieformalnych‟ mechanizmach kontroli; nacisk na prewencję (choćby konsumpcji środków
psychoaktywnych w szkołach) sprawia, że mniej klarowne staje się rozróżnienie między
kontrolą „proaktywną‟ i „reaktywną‟; włączanie treningu psychologicznego do repertuaru
klubów pracy wzmacnia kontrolę „wewnętrzną‟, choć sam udział w szkoleniach jest
wymuszone „z zewnątrz‟; bezdomni są „reintegrowani‟ w ramach programów

3
przeciwdziałania marginalizacji społecznej, a jednocześnie podlegają nadzorowi i kontroli w
rozmaitych schroniskach, noclegowniach i przytułkach etc. W tym kontekście warto
wspomnieć tezę o „bifurkacji‟ mechanizmów kontrolnych (Garland 2001) właściwej dla
późnego modernizmu, wedle której, we współczesnych społeczeństwach różnicowane są
działania kontrolne skierowane do różnych kategorii: ci, którzy są przedmiotem działań ze
względu na swoją „dewiacyjność‟, częściej podlegają reintegracji, natomiast mechanizmy i
działania wykluczające dotyczą w większym stopniu zmarginalizowanych politycznie i
ekonomiczne (por. także Wacquant 2009).
Jednocześnie, równolegle do zacierania granic miedzy zinstytucjonalizowanymi
obszarami i typami kontroli, równolegle z „bifurkacją‟ i obejmowaniem przez mechanizmy
kontrolne zjawisk spoza obszaru wąsko rozumianej dewiacji, pewne sposoby myślenia zdają
się dominować w dyskursie dotyczącym zinstytucjonalizowanych działań wobec problemów
społecznych.
Jeden z trendów w tym zakresie opisuje Garland (2001), argumentując, że kluczowa dla
rekonfiguracji kontroli społecznej jest w okresie „późnej nowoczesności‟ kwestia
przestępczości. Można mówić o – pisze Garland – związanej z ideologią wolnego rynku i
neokonserwatyzmem kulturze kontroli przestępczości, którą ma charakteryzować miedzy
innymi normalizacja wysokich wskaźników przestępczości w świadomości społecznej
(przestępczość uznawana za „fakt normalny‟), prywatyzacja ochrony przed przestępczością i
jej urynkowienie (związane z niewiarą w skuteczność instytucji nadzorowanych przez
państwo), emocjonalny stosunek do przestępczości obecny w debatach publicznych
(fascynacja z jednej strony, a z drugiej gniew i resentyment), upolitycznienie, dominacja
kwestii związanych z bezpieczeństwem i anty-społecznymi zachowaniami w rozmaitych
debatach – także tych nie dotyczących przestępczości bezpośrednio. Przestępczość i walka z
nią nabrała wedle Garlanda symbolicznego charakteru – na tyle, że myślenie także o innych
problemach i formach dewiacji jest organizowane w odniesieniu do przestępczości właśnie, a
codzienne zachowania i interakcje są klasyfikowane ze względu na „niebezpieczeństwo‟,
które ze sobą potencjalnie niosą. Z kolei powszechny strach przed zagrożeniem ma się
przekładać na wzmocnienie roli ideologii, którą Garland określa jako „criminology of the
dangerous other‟, zakładającej z jednej strony przymus i penalizację dewiacji, a z drugiej –
kładącej nacisk na jej sytuacyjną kontrolę, nadzór, nieustanny monitoring i inwigilację (także
z wykorzystaniem nowych technologii – chodzi np. o rejestrowanie transakcji zawieranych
przy pomocy kart kredytowych, kontrolę korespondencji elektronicznej czy instalowanie
kamer w rozmaitych miejscach publicznych).
Medykalizacja i farmakologizacja życia codziennego
Wiele wskazuje i na to, że współcześnie coraz większą rolę odgrywają także
medyczne ideologie i sposoby myślenia o mechanizmach regulujących ład społeczny i
sposobach jego podtrzymywania. Mamy do czynienia z narodzinami „państwa
terapeutycznego‟ (Szasz 2001), w którym indywidualne deficyty i kwestie dotkliwe w życiu
zbiorowym interpretowane są w kategoriach „chorób‟, „epidemii‟, „syndromów‟ i „uzależnień‟
(por. np. syndrom „uzależnienia‟ od pomocy społecznej). Rozważania medyczne stają się
decydujące dla interpretacji rozmaitych kwestii, kształtują świadomość społeczną odnośnie
problemów i działania podejmowane wobec nich, a to, czym medycyna dysponuje,
zabezpiecza stabilność ładu zbiorowego przez identyfikację, minimalizację efektów i
eliminację zachowań sprzecznych z normami. Co więcej, niewykluczone, że stabilność i
przewidywalność codziennych interakcji także podtrzymywana jest „medycznie‟ – przy
pomocy rozmaitych terapii i środków farmakologicznych.
Teza o medykalizacji w kontekście kontroli społecznej pojawiła się w wyniku krytyki
medycyny jako profesji i w odniesieniu do władzy wynikającej z zastosowań i propagowania
wiedzy eksperckiej, choć jej źródeł można szukać także w tekstach Foucault i

4
reprezentowanej przez niego wersji konstruktywizmu. Foucault (1987) widział przecież
narodziny i rozwój psychiatrii i psychologii jako część transformacji systemu dyscypliny i
kontroli społecznej; w przypadku obu dyscyplin uzasadnienie ich istnienia opiera się na
„naukowości‟, obie dostarczają metod kontroli zorientowanej na przymuszenie „szaleńców‟
do samooceny zgodnie z kryteriami rozumu i racjonalności. Obserwacja i diagnoza
pacjentów, ocena ich zachowania, wyglądu i postępów w „terapii‟ prowadzi nie tyle – mówi
Foucault – do jakkolwiek rozumianego wyleczenia, co raczej do wpojenia im wiedzy co do
tego, w jakim stopniu nie spełniają standardów zdrowia psychicznego. Proces terapeutyczny u
Foucaulta kreuje, ale i narzuca standardy „normalności‟ – i w tym sensie jest wehikułem
społecznej kontroli.
W podobnym duchu, Freidson w Profession of Medicine pisał, że stosowanie medycznej
władzy (nie chodzi wyłącznie o psychiatrów i psychologów, choć o nich przede wszystkim)
nie tylko jest sprzeczne z interesami pacjentów, ale także uzależnia i uprzedmiotawia.
Medycyna uzależnia pacjentów od wiedzy profesjonalistów i zmniejsza ich umiejętności i
zdolność do samodzielnego dbania o siebie (Illich 1975), przy czym rola medycyny jako
„agendy‟ kontroli społecznej nieustająco rośnie w rozmaitych wymiarach:
…medicine is becoming a major institution of social control, nudging aside, if not
incorporating, the more traditional institutions of religion and law. It is becoming the
new repository of truth, the place where absolute and often final judgments are made
by supposedly morally neutral and objective experts. And these judgments are made,
not in the name of virtue or legitimacy, but in the name of health. Moreover, this is not
occurring through the political power physicians hold or can influence, but is largely
an insidious and often undramatic phenomenon accomplished by „medicalizing‟ much
of daily living, by making medicine and the labels „healthy‟ and „ill‟ relevant to an
ever increasing part of human existence (Zola, 1972)
Nie chodzi – podkreślmy – wyłącznie o zachowania dewiacyjne, choć (głównie dzięki książce
Conrada i Schneidera, 1980) medykalizacja właśnie z dewiacją i jej kontrolą jest kojarzona w
pierwszej kolejności. Faktycznie – przestępczość, alkoholizm, choroby psychiczne,
homoseksualizm, przemoc wobec dzieci czy narkomania były lub są obecne wyjaśniane w
kategoriach medycznych; narkomani, alkoholicy, pedofile etc. są traktowani jako obiekty
leczenia i terapii.
Medykalizacja jest zresztą przedstawiana jako proces kulturowy, którego kluczową
cechą była redefinicja „grzechów‟ czy indywidualnych przywar w „przestępstwa‟, a następnie
w „choroby‟. Zamiast pychy mamy narcystyczne zaburzenia osobowości, zamiast nieczystości
– seksoholizm, zamiast lenistwa – depresję, zamiast gniewu – zaburzenia obsesyjno-
kompulsywne itd (Aho i Aho 2008). Odpowiedzialność za przebieg i wyniki tego procesu
kładzie się między innymi na zindywidualizowanie jako cechę właściwą „późnej
nowoczesności‟ (to wątek obecny także u Garlanda). Giddens (2007: 95), omawiając kwestię
uzależnień sugeruje, że – z jednej strony – uleganie im pozwala uniknąć refleksyjnego, i
dlatego kłopotliwego określania własnej tożsamości w sytuacji, kiedy „większości obszarów
życia jednostki nie porządkują już gotowe wzory i obyczaje, i musi ona dokonywać wyborów
spośród wielu możliwych stylów życia”. Z drugiej strony natomiast udział w rozmaitych
terapiach psychologicznych pozwala „narrację tożsamościową‟ zbudować lub odbudować - co
byłoby trudne, gdyby problematyczne zachowania traktować jako niezmienne z natury
słabości charakteru, grzechy, czy związane z czynnikami zewnętrznymi „dewiacje‟.
Medykalizacja i psychologizacja jest tu zatem – inaczej mówiąc - interpretowana jako
funkcjonalna reakcja na anomię (w sensie Durkheima) trapiącą współczesne, liberalne
społeczeństwa. Z drugiej strony, funkcjonalność psychologizacji rozmaitych indywidualnych
kłopotów z tożsamością, wynikających z anomizacji ładu zbiorowego (niezwiązana z wąsko
rozumianymi zachowaniami dewiacyjnymi) jest możliwa dzięki temu, że definicje rozmaitych
zaburzeń są nieostre na tyle, że pozwalają na relatywnie swobodne diagnozowanie

5
poszczególnych przypadków i na objęcie bardzo zróżnicowanych kłopotów z budowaniem
jednostkowej tożsamości stosowną terapią. Pilgrim i Bentall (1999), opisując kłopoty
związane z diagnozowaniem depresji w praktyce klinicznej piszą, że w zasadzie żaden z
definicyjnych symptomów schorzenia nie jest warunkiem niezbędnym i koniecznym, żeby
„depresję‟ u pacjenta stwierdzić. Nie jest nim także – o dziwo – złe samopoczucie czy nastrój,
co powoduje, że terapie antydepresyjne są niezwykle inkluzywne. Elastyczność
diagnozowania w psychiatrii i psychologii staje się w ten sposób kluczowa dla możliwości
„rekonstrukcji tożsamości‟ jednostek i dla kontroli konsekwencji anomizacji.
Definiowanie zachowań dewiacyjnych w języku medycyny i stosowne ich
traktowanie ma zresztą swoje, zarówno negatywne jak i pozytywne, konsekwencje.
Pozytywne – to choćby wyłączenie ostrych ocen moralnych sprzyjające destygmatyzacji,
ułatwienie działań naprawczych dzięki czasowi poświęconemu na „terapię‟ (por. Parsons
1951), zobowiązanie leczonego „chorego‟ do wysiłków naprawczych czy wreszcie
elastyczność w przypadku niepowodzenia (diagnozę przypadku można –przecież -
powtórzyć). Negatywy – to przede wszystkim rozmycie odpowiedzialności za indywidualne
decyzje i zachowania, założenie moralnej neutralności czynu (exclusion of evil) i
indywidualizacja problemów potencjalnie prowadząca do pomijania strukturalnych źródeł
dewiacji (Conrad i Schneider 1980: 246-250).
Chodzi jednakże o to także, że medykalizacja dotyczy i nadaje sens rozmaitym, nie
związanym z wąsko rozumianymi dewiacjami wymiarom życia codziennego. Gniew,
nieśmiałość, nieufność, ciąża, poród, śmierć, starzenie się, menopauza to przecież fragmenty
codziennych doświadczeń, które przedstawiane są jako kwestie zdrowotne, wymagające
uwagi specjalistów i stosownych terapeutycznych działań. Kategoria „choroby‟ używana jest
do opisywania zarówno problemów codziennej rutyny, problemów egzystencjalnych, jak i –
do pewnego stopnia – problemów struktury społecznej. Ostatecznie, starzenie się
społeczeństw to problem strukturalny właśnie, choć medykalizacja narzuca terapeutyczną
reakcję nań na poziomie jednostkowym.
Katalog zjawisk, zachowań i problemów życia codziennego podlegających medycznej
redefinicji rozszerza się zresztą nieustająco. Conrad (2007), komentując sytuację w ostatnich
kilkunastu latach przytacza na przykład relatywnie „świeże‟ przykłady zmedykalizowania
„męskości‟: andropauza (czyli starzenie się mężczyzn) podlega terapii testosteronowej, na
(związane przecież także z naturalnym starzeniem się) zmiany aktywności seksualnej
stosowana jest viagra, stosownymi lekami i chirurgicznie leczy się łysienie. Opisuje historię
ADHD, które – samo w sobie będąc reinterpretacją „niesforności‟ ma obecnie - jak się
okazuje – dobrze zdiagnozowany i opisany odpowiednik dla dorosłych, i podlega leczeniu
farmakologicznemu; inne przykłady to historia wprowadzenia do użytku hormonu wzrostu
(hGH) i terapia menopauzy przy użyciu estrogenu. Conrad pisze także, że „…The infiltration
of biomedicine into everyday life through commonly used medical treatments redefines
“healthy” and “normal” in regard to bodily function” (str. 26). Biotechnologie
wykorzystywane przez medyków pełnią we współczesnych społeczeństwach dokładnie taką
samą funkcję, jak charakteryzowana przez Foucault psychiatria – kreują i narzucają standardy
w coraz większej liczbie obszarów życia zbiorowego. W takim też sensie za ich
pośrednictwem sprawowana jest kontrola w społeczeństwie terapeutycznym, które – jak pisze
Furedi (2008: 108) – koncentruje się na emocjach, a niekoniecznie na racjonalności jako
podstawowym wyznaczniku decyzji i działań jednostek:
…Every culture offers a statement about human nature and insights into the potential
and limitations of human action. Therapeutic culture today offers a distinct view about
the nature of human beings. It tends to regard people‟s emotional state as peculiarly
problematic and at the same time as defining their identity. As a result, therapeutic
culture regards the management of emotion as the most effective way of guiding

6
individual and collective behaviour. The management of emotion is invariably
conducted through its medicalisation.
Inaczej mówiąc, społeczna świadomość kształtowana jest przez zestaw kulturowych norm i
gotowych „medycznych‟ interpretacji rozmaitych problemów indywidualnych i związanych z
nimi kwestii społecznych. A skoro diagnozowanie stanów chorobowych jest nieustannie
oferowane jako interpretacyjny wyznacznik – ludzie nie tylko częściej interpretują swoje
własne zachowania i problemy w kategoriach choroby, ale i bardziej są skłonni rozwiązywać
je sięgając do środków, jakie oferuje medycyna.
Częściej także zaczynają stosować rozmaite terapie nie tylko po to, żeby radzić sobie z
faktycznymi lub wyimaginowanymi dolegliwościami i kłopotami, ale także i po to, żeby
podnieść – jakkolwiek definiowaną – jakość życia. Ukuty przez Petera Kramera w książce
Listening to prozac (1993) termin „kosmetyczna psychofarmakologia” odnosi się właśnie do
tej cechy społeczeństwa terapeutycznego, w którym medykamenty są przyjmowane i terapie
stosowane nie tylko po to, żeby „leczyć‟, ale i po to, żeby żyć jeszcze lepiej i „zdrowiej‟ niż
do tej pory. „Pigułka szczęścia” – Prozac, i inne środki farmakologiczne mają poprawiać
jakość życia, a nie tylko leczyć – np. z depresji, impotencji czy wspierać wychodzenie z
uzależnień. Leki przeciwbólowe czy uspokajające, preparaty witaminowe mają nie tyle
likwidować faktyczną dolegliwość, co raczej sprawić, żebyśmy czuli się komfortowo. Mają
sprawiać, że emocje, na których budujemy naszą tożsamość będą bardziej pozytywne, a
funkcjonowanie w życiu społecznym - czyli sposób wchodzenia w interakcje z innymi -
lepsze. Marketingowe działania koncernów farmaceutycznych pozycjonują zresztą część
swoich produktów bardziej jako „poprawiacze nastroju‟ a nie leki sensu stricte. Nawiasem
mówiąc, lecznicze właściwości niektórych substancji są kwestionowane, a badania pokazują,
że ich skuteczność niewiele odbiega od placebo (Kirsch 2010); znacznie skuteczniejsze są
psychoterapie, które jednak są też czasochłonne. Środki farmakologiczne poprawiają nastrój
(czytaj: stabilizuja jednostki w ich funkcjonowaniu w rolach społecznych) szybciej i bardziej
ekonomicznie.
Elliott (2004: 1) w książce poświęconej Prozacowi przywołuje wprowadzony w 1955 r. lek
przeciwlękowy (anksjolityk) o handlowej nazwie Milton, używany m. in. w kuracjach fobii i
nerwic, który – jak pisze – był w gruncie rzeczy pierwszym lekiem psychoaktywnym
opracowanym po to, żeby radzić sobie z niepokojami codziennego życia, o którym jeden z
jego twórców mówił, że jest „dla ludzi, którzy są nerwowi i czują się poirytowani bez żadnego
specjalnego powodu‟, i który był określany jako „emocjonalna aspiryna‟ i „szczęście na
receptę‟. Sprzedaż leków antydepresyjnych systematycznie zresztą rośnie we wszystkich
krajach, a „szczęście na receptę‟ kupujemy coraz częściej.
Będące konsekwencją medykalizacji życia codziennego szersze zastosowanie
psychofarmakologii wydaje się być mechanizmem kontroli społecznej w innym jeszcze
sensie. Jak pisze Healy (2002: 338), rozmaite „cudowne‟ i jednocześnie najlepiej się
sprzedające medykamenty są używane nie tylko do korygowania zdrowotnych
nieprawidłowości, ale także – a może przede wszystkim – po to, żeby radzić sobie z
potencjalnym ryzykiem. Antydepresanty są przepisywane nie tylko w celu leczenia depresji,
ale i po to, żeby zmniejszyć prawdopodobieństwo zamachu samobójczego. Podobnie, środki
antykoncepcyjne i hormonalne - używa się ich w celu zmniejszenia ryzyka nie pojawienia się
choroby przecież, ale wystąpienia rozmaitych niepożądanych życiowych okoliczności.
Inaczej mówiąc, zmniejszając nieprzewidywalność własnych losów, zwiększa się
jednocześnie pewność zachowania pożądanej pozycji w strukturze społecznej i w strukturze
codziennych interakcji. Mało tego, estetyczna psychofarmakologia wyznacza także miejsce w
strukturze społecznej, będąc wehikułem prestiżu i – do pewnego stopnia – regulując
mobilność. Chirurgia plastyczna na przykład, która powstała z zamysłem „przywracania‟ na
wcześniej zajmowane miejsca w strukturze ładu zbiorowego, przekształciła się w chirurgię

7
estetyczną, a jedną z jej funkcji jest ułatwianie awansu, a nie tylko zachowanie pozycji
społecznej.
Wgląd w empirię – chorzy i lecznictwo
Wskazane wyżej procesy określane są nie tylko jako „medykalizacja‟; mówi się także o
psychologizacji, terapeutyzacji, farmaceutyzacji, healthizmie, czy – jak w przypadku
cytowanego wcześniej tekstu Kramera – psychofarmakologizacji. Zakres i intensywność
zjawisk opisywanych przez te terminy ilustrowane są zwykle - w tekstach socjologicznych –
wedle formuły konstruktywistycznej, która koncentruje się raczej na charakterystyce
dyskursu, często w perspektywie historycznej (czyli wyraźnie w tradycji zapoczątkowanej
przez Foucault). W poniższej części tekstu proponujemy spojrzenie na medykalizację w
polskim społeczeństwie oparte na statystykach – przede wszystkim, choć nie tylko,
statystykach
dotyczących
sprzedaży i konsumpcji leków (w tym substancji
wykorzystywanych w terapiach psychiatrycznych), oraz danych dotyczących lecznictwa
psychiatrycznego. Podstawowe pytanie, jakie sobie stawiamy dotyczy tego, w jakim stopniu
polskie społeczeństwo jest „sfarmakologizowane‟, czyli – zgodnie z tym, co napisano
wcześniej, w jakim stopniu medycyna i (psycho)farmakologia są obecne w codziennym życiu
Polaków, potencjalnie regulując zachowania i stanowiąc „wehikuł‟ społecznej kontroli.
Zacznijmy od stanu zdrowia – szczególnie zdrowia psychicznego.
W raporcie GUS (2006) czytamy, że „w ciągu ostatnich 8 lat subiektywny stan
zdrowia Polaków istotnie się poprawił‟. O ile w 1996 r. ponad 45% mieszkańców Polski
oceniało swoje zdrowie poniżej poziomu dobrego, to pod koniec 2004 r. takie opinie
formułowało niespełna 39% Polaków, tj. o 6 punktów procentowych mniej. Poprawa oceny
stanu zdrowia dotyczyła
zarówno kobiet jak i mężczyzn oraz wszystkich grup wieku. Polacy coraz częściej też
twierdzą, że dbają o swoje zdrowie – w 2007 roku odsetek „dbających‟ wyniósł 80%, to jest o
22% więcej niż w roku 1996 (CBOS 2007). Dane „Diagnozy społecznej” wskazują z kolei na
poprawę dobrostanu psychicznego Polaków. Od 1991 roku rośnie odsetek osób uznających
swoje życie za udane (Czapiński et. al. : 152), maleją odsetki myślących o próbach
samobójczych, maleje też natężenie symptomów depresji psychicznej (w 1992 roku – 5,5%
badanych, w 2009 – 4,2%). Od 1991 roku maleje także odsetek badanych doświadczających
stresu i rozmaitych objawów psychosomatycznych.
Nie oznacza to jednak, że Polacy rzadziej korzystają z usług medycznych, ani że mniej na nie
wydają.
Z danych GUS wynika, że w 2008 r. wydatki na ochronę zdrowia kształtowały się na
poziomie 89 270 mln zł, z czego wydatki publiczne stanowiły 72,3%, a prywatne 27,7%.
Nieco odmiennie prezentują się dane odnośnie korzystania z opieki zdrowotnej opublikowane
w „Diagnozie społecznej”. W 2009 r. aż 91,9% gospodarstw domowych korzystało z usług
placówek ochrony zdrowia opłacanych przez NFZ a 48,9% płaciło za te usługi z własnych
budżetów. Jednakże Czapiński i Panek wskazują na trend, widoczny także w danych GUS,
otóż w minionej dekadzie nieznacznie wzrosła częstość korzystania przez gospodarstwa
domowe z usług opłacanych przez państwo (NFZ, dawniej Kasy Chorych), i znacznie wzrosły
wydatki na ten cel pochodzące z własnych środków. Ciężar kosztów związanych z ochroną
zdrowia został przesunięty w kierunku gospodarstw domowych, które też coraz więcej na
ochronę zdrowia wydają. Autorzy „Diagnozy…” wskazują także, że źródło finansowania
usług medycznych jest silnie skorelowane z poziomem wykształcenia i dochodem członków
gospodarstw domowych. Im wyższe wykształcenie i dochód, tym częściej gospodarstwa
domowe płacą za usługi zdrowotne z własnej kieszeni. W 2009 r. na zakup lekarstw
przeciętnie polskie gospodarstwo domowe wydatkowało ze swojego budżetu kwotę 378 zł
(ok. 123 USD). OECD podaje, że na świecie najwięcej na sfinansowanie farmakoterapii w
2007 r. wydali Amerykanie (888 USD) i Kanadyjczycy (700 USD). Według tych danych
8
Polacy w 2007 r. wydali na zakup lekarstw 253 USD, a więc dwukrotnie więcej niż podaje
Czapiński i Panek w raporcie za 2009 r. Wskazana tutaj rozbieżność pokazuje tylko, że brak
jest w Polsce wiążących i precyzyjnych danych opisujących ile środków polskie
gospodarstwa domowe przeznaczają na sfinansowanie farmakoterapii.
Postępuje także wzrost liczby osób leczonych ambulatoryjnie z powodu zaburzeń
psychicznych. Świadczy o tym choćby fakt, że z roku na rok wzrasta liczba poradni
zajmujących się leczeniem zaburzeń zdrowia psychicznego, terapią uzależnień zarówno od
alkoholu jak i od substancji psychoaktywnych. W większości są to niepubliczne zakłady
opieki zdrowotnej (55%).
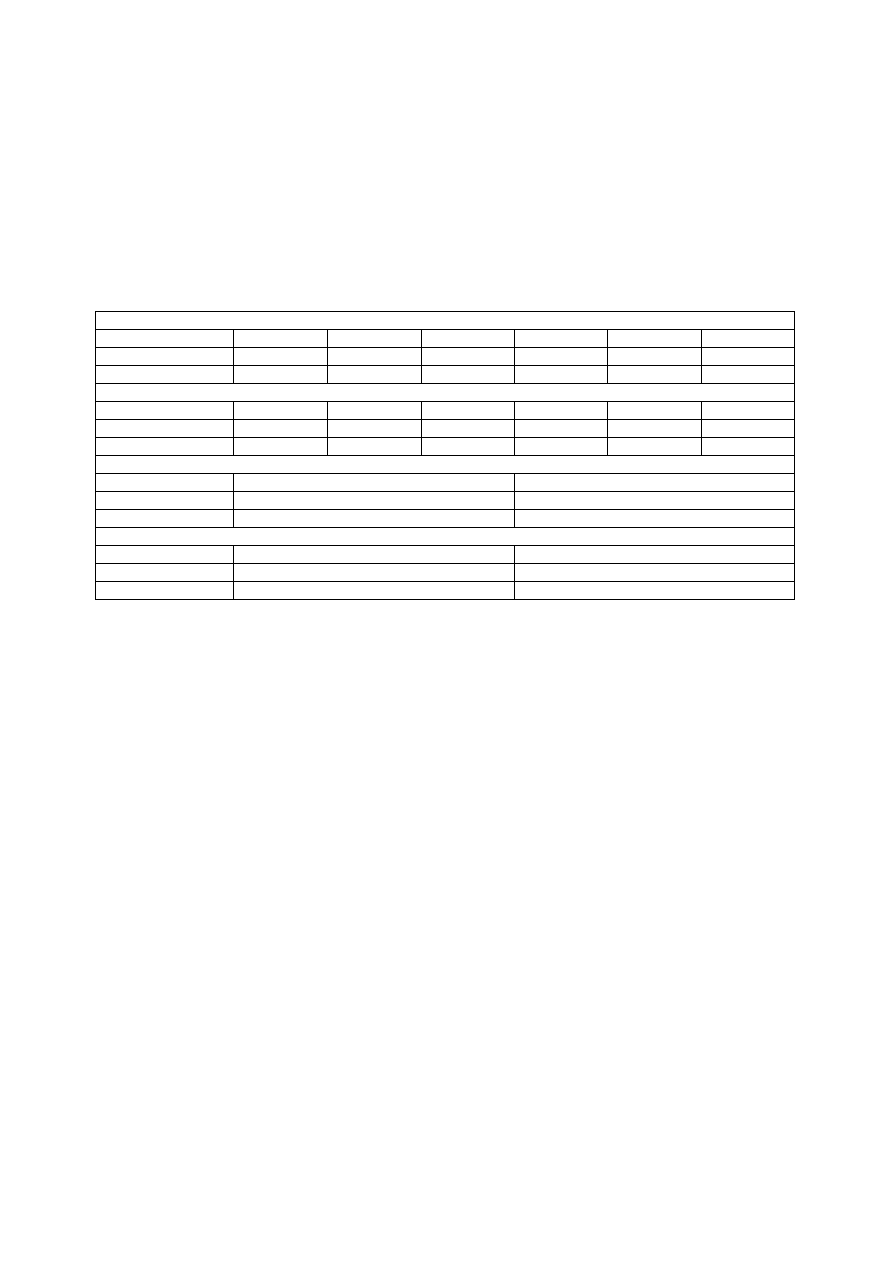
Tab. 1. LECZNICTWO PSYCHIATRYCZNE
Psychiatryczna opieka ambulatoryjna
1997
1999
2001
2004
2006
2007
Leczeni ogółem
783593
921026
1090623
1469578
1338676
1381747
Dynamika
17%
18%
35%
-8%
3%
Psychiatryczna opieka całodobowa
1997
1999
2001
2004
2006
2007
Leczeni ogółem
152504
160240
180851
203816
212136
209513
Dynamika
5%
13%
13%
4%
-1%
Poradni e zdrowia psychicznego
2006
2007
Liczba poradni
1002
1046
Dynamika
4%
Porady psychologa lub innego terapeuty
2006
2007
Liczba porad
569536
616649
Dynamika
8%
Źródło: Zakłady psychiatrycznej oraz neurologicznej opieki zdrowotnej. Rocznik statystyczny 2007. Red. L.
Boguszewska, M. Sowińska, M. Werbel i in. Cz. 1: Lecznictwo psychiatryczne. Warszawa 2008
Z danych zgromadzonych przez Instytut Psychiatrii i Neurologii wynika, że
w 2007 r. 4,2% Polaków korzystało z opieki psychiatrycznej. Jednakże liczba osób z
zaburzeniami psychicznymi, które nie szukają fachowej pomocy jest trudna do określenia.
Szacunkowe dane Centrum Badania Opinii Społecznej wskazują, że takich osób jest około
10%. Własną chorobę w sondażu CBOS ujawniło tylko 5% badanych. W stosunku do 2005 r.
jest to wzrost o 1%. W 2008 r. co trzeci badany miał osobisty kontakt z osobami chorymi
psychicznie oraz deklaruje, że spośród różnych schorzeń najbardziej obawia się właśnie
chorób psychicznych. Stosunkowo duże poczucie zagrożenia utraty zdrowia psychicznego
koreluje z przeświadczeniem Polaków, że warunki życia w naszym kraju sprzyjają
rozpowszechnianiu się chorób psychicznych. Co piąty ankietowany przez CBOS (2008)
zgadza się z taką opinią. Wśród czynników niesprzyjających zdrowiu psychicznemu badani
wymieniali brak pracy oraz zagrożenie bezrobociem i biedą.
W 2007 r. liczba dorosłych leczonych ambulatoryjnie w poradniach zdrowia
psychicznego wyniosła 1 095 147 osób (w odniesieniu do 2006 r. jest to wzrost o 30 111
osób). Wśród ogólnej liczby leczonych największą grupę stanowią chorzy, u których
zdiagnozowano zaburzenia nerwicowe związane ze stresem i somatyczne – 27,9%. Na drugim
miejscu pod względem ilości zdiagnozowanych przypadków są zaburzenia nastroju /
afektywne – 22,6% a na trzecim – organiczne zaburzenia psychiczne włącznie z zespołami
objawowymi – 17,7%. Odsetek chorych na zaburzenia spowodowane używaniem substancji
psychoaktywnych wynosi 0,5%. W tej grupie schorzeń największy odsetek stanowią osoby
ze zdiagnozowanym zespołem uzależnienia, tj. 0,3% (Boguszewska i in. 2008)
W 2007 r. ogółem leczonych ambulatoryjnie w poradniach terapii uzależnień od substancji
psychoaktywnych było 30 303 osób, co w odniesieniu do 2006 r. stanowi wzrost o 4 592
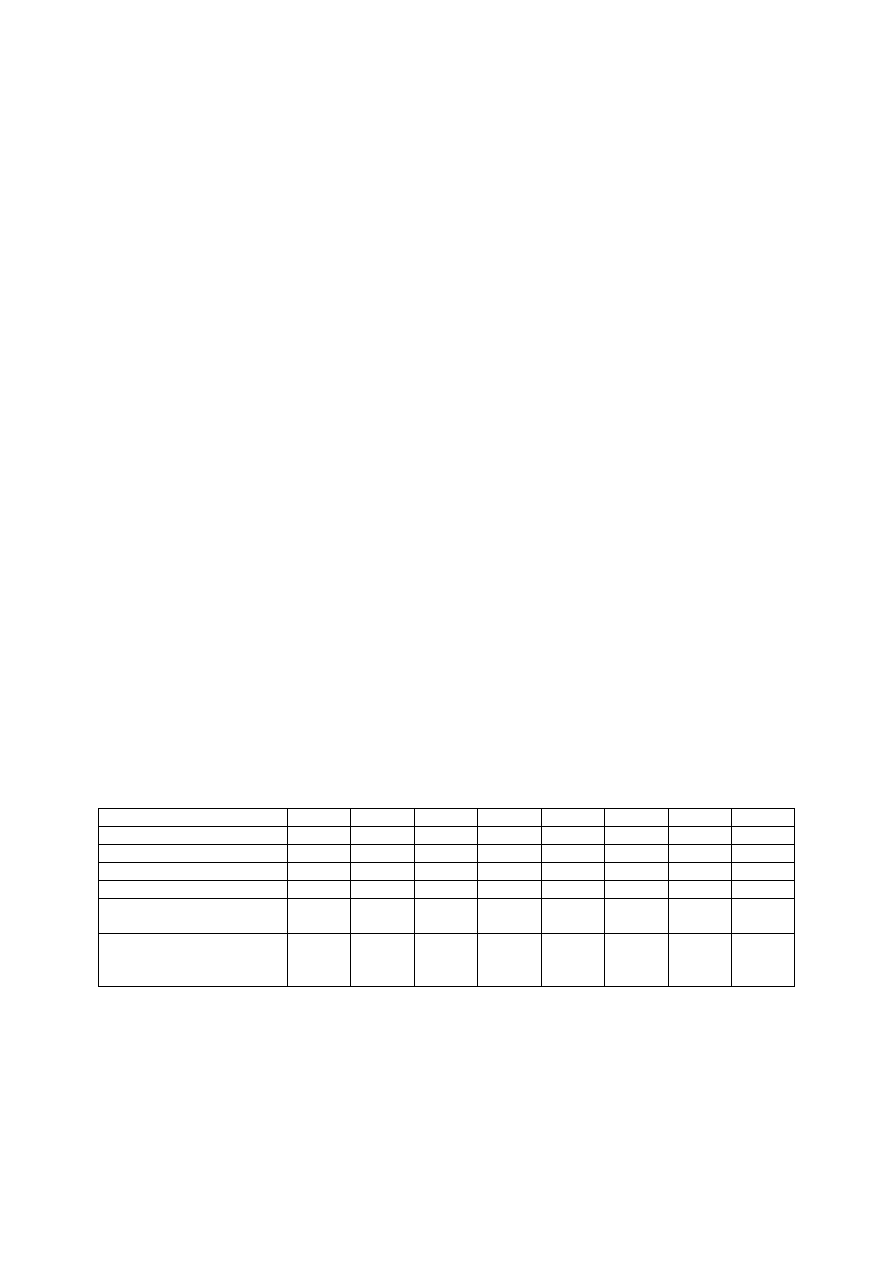
9
osoby. Na 100 000 ludności przypadało 79,5 osób leczonych na to schorzenie, a w 2006 r. –
67,4 osoby. W tej grupie leczonych 82,3% stanowią pacjenci, u których zdiagnozowano
zaburzenia spowodowane używaniem substancji psychoaktywnych. W grupie pacjentów,
którzy w niewłaściwy sposób używają substancji psychoaktywnych, największy odsetek
(58,4%) stanowią osoby cierpiące na zespół uzależnienia oraz osoby ze zdiagnozowanym
ostrym zatruciem i używaniem szkodliwym substancji psychoaktywnych – 19,1%.
W 2007 r. z powodu zaburzeń psychicznych spowodowanych używaniem substancji
psychoaktywnych leczyło się w Polsce ambulatoryjnie 36 298 osób, co w stosunku do 2006 r.
stanowi wzrost o 4 189 osoby. Najwięcej rozpoznań dotyczyło zespołu uzależnień i zespołu
abstynencyjnego 62%. Natomiast w tej grupie przeważało uzależnienie od opiatów – 16,1%.
Kolejne grupy zdiagnozowanych pod względem liczebności to chorzy uzależnieni od innych
substancji stymulujących - 8%. Trzecią grupą są uzależnienia od leków uspakajających i
nasennych - 7%. Druga grupą najczęstszych rozpoznań było ostre zatrucie i używanie
szkodliwe substancji psychoaktywnych. W tej kategorii rozpoznań najliczniej są
reprezentowani pacjenci, u których zdiagnozowano zatrucie: kanabinolami (czyli pochodnymi
konopii indyjskich) – 7,1%, lekami uspokajającymi i nasennymi – 5,2%, i substancjami
stymulującymi – 3,1%.
Wgląd w empirię – rynek leków
Rynek leków w Polsce nie tylko przetrwał bez uszczerbku okres dekoniunktury, ale i
dynamicznie się rozwija. Wartość transakcji na całym rynku farmaceutycznym w Polsce
(wyrażona w cenach detalicznych) wzrosła z 13 mld zł w 2001 r. do 23 mld zł w 2008 r.
(wzrost o 80 proc.). Wartość transakcji na rynku szpitalnym zwiększyła się z 1,2 mld zł w
roku 2001 do 2,2 mld zł w roku 2008 (o po nad 80 proc.). Wartość transakcji na rynku
aptecznym wzrosła z 11,5 mld zł w 2001 r. do ponad 20,7 mld w 2008 r. (tj. prawie o 80
proc.). Wydatki publiczne, w formie refundacji leków, wzrosły w latach 2001–2008 z 5,2 mld
zł do 7,3 mld zł (o 40 proc.), a wartość leków zakupionych z prywatnych pieniędzy
gospodarstw domowych wzrosła z 6,4 mld zł w 2001 r. do 13,4 mld zł w 2008 r. (wzrost o
ponad 100 proc.).
Kupujemy coraz więcej leków i coraz więcej na nie wydajemy. Należy jednak wziąć pod
uwagę, że część dynamiki jest wyznaczana z jednej strony wzrostem cen leków, a z drugiej
wzrostem liczby przypadków chorób przewlekłych będącym konsekwencją choćby starzenia
się społeczeństwa.
Tab. 2. Rynek farmaceutyczny w Polsce w latach 2001–2008 (mld zł, ceny detaliczne)
2001
2002
2003
2004
2005
2006
2007
2008
Rynek leków ogółem
12,74
14,46
16,05
17,22
18,50
19,28
20,88
22,94
Rynek szpitalny
1,20
1,27
1,36
1,54
1,70
1,85
1,98
2,22
Rynek apteczny
11,54
13,19
14,69
15,68
16,80
17,43
18,90
20,72
Refundacja leków
5,18
5,46
6,35
5,89
6,18
6,60
6,68
7,33
Wydatki
gospodarstw
domowych
6,36
7,73
8,34
9,79
10,62
10,83
12,22
13,39
Udział
wydatków
prywatnych w wydatkach
na leki (%)
49,9
53,5
52,0
56,9
57,4
56,2
58,5
58,4
Źródło: Z. Skrzypczak: Wydatki na leki-skala zjawiska i poziom obciążeń gospodarstw. Lekomania
globalna. „Menager Zdrowia” 2010, nr 2, dane IMS Health
Wedle szacunków KPMG sprzedaż leków i wielkość rynku farmaceutyków będzie też rosła –
najbardziej jeśli idzie o leki przeciwnowotworowe i immunomodulujące, leki układu
sercowo-naczyniowego i leki działające na układ nerwowy (w tym także „poprawiaczy
nastroju‟ – leków antydepresyjnych typu Prozac). Rośnie i będzie rosła także sprzedać

10
preparatów witaminowych, suplementów diety i – ogólnie – leków wydawanych bez recepty.
Prognozy firm farmaceutycznych znajdują odzwierciedlenie w bieżących danych opisujących
wielkość sprzedaży produktów leczniczych w ich poszczególnych grupach w latach 2002-
2009.
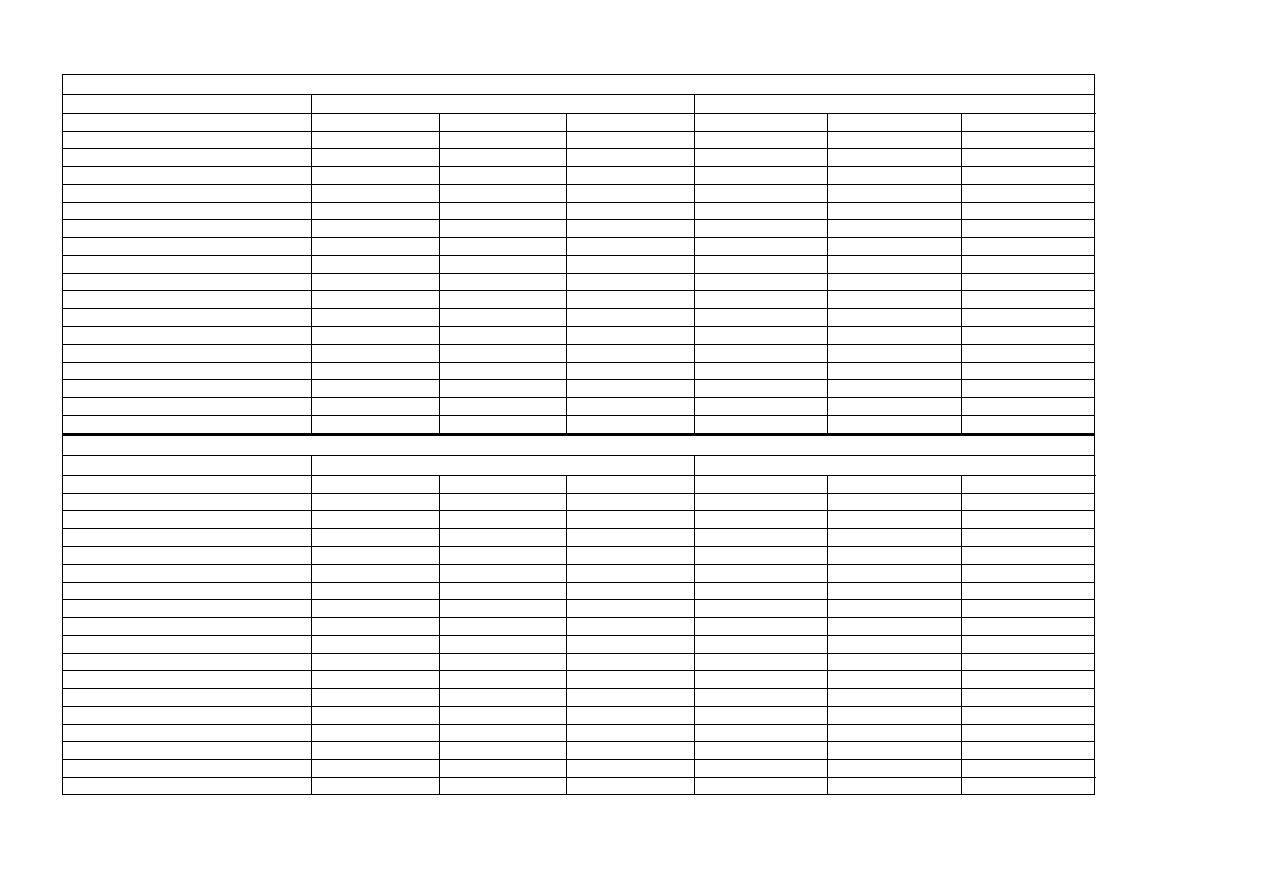
Tabela 3 obrazuje liczbę sprzedanych opakowań leków w obrocie aptecznym (czyli
w aptekach otwartych) w latach 2002-2009. Produkty lecznicze zostały pogrupowane według
klasyfikacji ATC. Z danych wynika, że w 2009 r. sprzedano najwięcej produktów leczniczych
z grupy A0 (układ pokarmowy i metabolizm). W tej grupie leków znajduje się cała gama
produktów sprzedawanych bez recepty a łagodzących dolegliwości związane z
nadkwaśnością żołądka, zgagą i niestrawnością. Grupa leków A0 jest grupą wyraźnie
dominującą nad pozostałymi, także w latach minionych, aczkolwiek w 2002 r. jej przewaga
była znacznie bardziej widoczna. Wartość sprzedanych opakowań lekarstw w tej grupie w
2009 r. wynosiła 2 717 953 792 zł, co stanowi 16% całkowitej wartości sprzedanych w
aptekach otwartych wszystkich produktów leczniczych. Drugą grupą leków najczęściej
kupowanych w aptekach ogólnie dostępnych w 2009 r. były leki z grupy C0 – Cardiovascular
system
(układ sercowo-naczyniowy). Wartość sprzedanych opakowań wynosiła
3 095 358 976 zł. Trzecią grupą leków najczęściej sprzedawanych w aptekach otwartych były
w 2009 r. leki z grupy oznaczonej symbolem N0 (układ nerwowy). W 2009 r. sprzedano ich
205 250 032 opakowań o łącznej wartości 2 476 237 568 zł. Jednakże liczba sprzedanych
opakowań spadła od 2002 r. o 3 839 180 szt. Dane te korelują z wynikami badań
przeprowadzonymi przez Główny Urząd Statystyczny
.
Według danych GUS co piąta osoba w
wieku 15 lat i więcej najczęściej zażywa obok witamin i preparatów mineralnych – leki
obniżające ciśnienie krwi
.
W dalszej kolejności pod względem częstości przyjmowania przez
Polaków są leki przeciwbólowe i przeciwmigrenowe, oraz leki nasercowe.
Poniżej analizie zostanie poddana grupa produktów leczniczych oznaczonych kodem
ATC N0 - działających na ośrodkowy układ nerwowy. Chodzi m.in. o leki przeciwbólowe,
leki psycholeptyczne stosowane przy nadmiernym pobudzeniu psychicznym, anksjolityki
(przeciwlękowe), psychoanaleptyki (działające pobudzająco na sferę psychiczną w stanach
depresji i obniżonej wrażliwości psychicznej) oraz leki przeciwdepresyjne. Należy zwrócić
uwagę na to, że apteki otwarte sprzedają ich więcej niż szpitalne oraz, że są one z reguły
pakowane w małe opakowania – stąd zapewne duża liczba sprzedanych sztuk opakowań.
Tabela 4 obrazuje liczbę oraz wartość sprzedaży leków z grupy N0 w obrocie
aptecznym. W analizowanym okresie czasu (2002-2009), w obrocie aptecznym sprzedano
łącznie 2 478 711 915 opakowań leków o wartości 17 567 824 062 zł. W 2009 r. sprzedano w
aptekach 601 736 429 opakowań wartych 7 093 019 408 zł. W skali całego rynku
farmaceutyków sprzedawanych w aptekach otwartych w 2009 r. produkty lecznicze z grupy
N0 stanowią aż 44,8%. W 2002 r. było to 44,4% a w 2005 r. – 25,5 %. Jest to więc grupa
produktów leczniczych, których wielkość sprzedaży charakteryzuje się dużą dynamiką.
W grupie produktów leczniczych oznaczonych kodem N0, najwięcej w aptekach
otwartych opakowań leków sprzedano preparatów należących do podgrupy N02 (leki
przeciwbólowe). Jednakże w analizowanym okresie czasu zaobserwowano nieznaczny spadek
sprzedaży tych preparatów. W 2009 r. udział sprzedaży leków z podgrupy N02 w całości
sprzedaży produktów z grupy N wynosił 52,2% (w 2002 r. – 55,6%).
Wśród leków należących do podgrupy N02 są takie preparaty jak: opioidy, inne leki
przeciwbólowe i przeciwgorączkowe, leki przeciwmigrenowe. Obok leków wydawanych
tylko na receptę takich jak Tramadol, Tramal, Morphini sulfas są tu także preparaty ogólnie
dostępne i powszechnie zażywane przy wszelkiego rodzaju przeziębieniach, np. Polopiryna,
Etopiryna, Upsarin, Paracetamol, Gripex, Fervex. Maria Pączkowska w Zakładzie Analiz
Socjologicznych Centrum Systemów Informacyjnych Ochrony Zdrowia zrealizowała projekt
badawczy „Korzystanie z leków i ich dostępność”, z którego wynika, że wśród najczęściej

11
wykupywanych leków bez recepty są leki przeciwbólowe i przeciwzapalne (57%) oraz
łagodzące dolegliwości związane z przeziębieniem, grypą i bólem gardła (19,5%).
Drugą podgrupą, której wielkość sprzedaży wyraźnie wyróżnia się spośród preparatów
należących do grupy N0 są leki psycholeptyczne. Są to lekarstwa pomagające chorym
pokonać bezsenność oraz leki uspokajające. W 2009 r. udział sprzedaży w aptekach
otwartych preparatów należących do podgrupy N05 w stosunku do całości grupy N wynosił
26,5%. W odniesieniu do 2002 r. jest to 2-procentowy spadek.
Kolejną podgrupą produktów leczniczych, których sprzedaż w obrocie aptecznym
zwraca uwagę jest podgrupa N06 –psychoanaleptyki. Jest to w zasadzie jedyna podgrupa, w
której w analizowanym przedziale czasu sprzedaż apteczna wzrastała. W 2009 r. udział
sprzedaży aptecznej tych produktów w całości sprzedanych preparatów z grupy N0 wynosił
11,6%, co stanowi 0,6% wzrost w odniesieniu do 2005 r. i o 1,5% w porównaniu z 2002 r. W
podgrupie N06 najwięcej sprzedano opakowań antydepresantów. Z roku na rok rośnie liczba
sprzedanych w aptekach otwartych opakowań leków przeciwdepresyjnych. W 2002 r.
sprzedano 11 321 355 szt. opakowań tych preparatów. W 2005 r. nastąpił wzrost sprzedaży o
1 310 294 szt. W 2009 r. w stosunku do 2005 r. sprzedano 1 598 135 więcej opakowań
produktów leczniczych należących do podgrupy N06A. Leki przeciwdepresyjne są lekami
psychotropowymi i znajdują także zastosowanie w innych niż depresja zaburzeniach
psychicznych, tj. w terapii lęku napadowego, fobii społecznej, zaburzeń obsesyjno-
kompulsyjnych, w zespołach bulimia-anoreksja a także w terapii wspomagającej leczenie
bólu (Pużyński 2005).
W aptekach szpitalnych sprzedaż produktów leczniczych należących do grupy N0 spadła.
Podobnie jak to było w przypadku danych opisujących wielkość sprzedaży w aptekach
otwartych, tak samo w aptekach szpitalnych sprzedano najwięcej produktów leczniczych
należących do podgrup N02 i N05. Zwraca uwagę mała wielkość sprzedaży preparatów
antydepresyjnych (N06A), których popyt w aptekach otwartych był dominujący. W 2009 r.
udział sprzedaży tych preparatów w ogólnej liczbie sprzedanych leków z grupy N0 wynosił
3%, w 2005 r. – 2,9% a w 2002 r. – 3,7%.
Porównując wielkości sprzedanych opakowań leków oddziałujących na układ
nerwowy (N0) wyraźnie widać, że w kolejnych latach liczba sprzedanych opakowań jest
wyraźnie wyższa w aptekach otwartych, niż w szpitalnych. To w gruncie rzeczy argument na
rzecz tezy o postępującej „farmakologizacji‟ życia codziennego – przynajmniej w tym
zakresie, w jakim mowa jest o lekach modyfikujących zachowania, emocje i nastroje. Leki
„apteczne‟ to przecież wprawdzie leki wydawane na receptę, jednak przyjmowane już poza
bezpośrednim nadzorem lekarza. Zaznaczmy jednak, że – jeśli idzie o poszczególne kategorie
leków z grupy N0, dynamika ich sprzedaży była zróżnicowana. Leków nasennych i
uspokajających sprzedaje się mniej (choć wyższa jest ich wartość rynkowa); najwyraźniej
zakres chemicznej kontroli zachowań, a co za tym idzie także i zakres wysiłków
zmierzających do redukcji niepewności w codziennym funkcjonowaniu i w kontaktach z
innymi obejmuje w różnym stopniu różne rodzaje „niepewności‟. Jest być może mniejszy
tam, gdzie w grę wchodzi regulacja dobowego rytmu życia, a większy w przypadku rodzajów
emocji, z którymi przystępujemy do interakcji z innymi. Zapewnienie sobie poczucia
zadowolenia i pogodnego nastroju jest ważniejsze niż rytm codziennych zachowań.
Tezę o medykalizacji wspierają także – przytoczone wcześniej – dane dotyczące
lecznictwa (psychiatrycznego). Poprawa funkcjonowania społecznego jest w coraz większym
stopniu zapewniana takimi rodzajami terapii, które nie są (lub są nie tylko) oparte na
farmaceutykach. Rośnie przecież zarówno liczba poradni zdrowia psychicznego, jak i liczba
osób z nich korzystających. Nie oznacza to, że Polacy są lub czują się bardziej „chorzy‟;
chodzi raczej o podejście do własnego funkcjonowania, które zakłada większą dbałość o
psychiczny dobrostan i prewencję stanów ryzykownych i niepożądanych. Z tego samego
powodu rośnie sprzedaż preparatów „bezreceptowych‟ – witamin, suplementów diety etc.

12
Można oczywiście (wbrew danym „Diagnozy społecznej‟) potraktować wzrost sprzedaży
leków psychoaktywnych jako wskaźnik faktycznie pogarszającego się zdrowia psychicznego i
dobrostanu Polaków. W takim wypadku dane o sprzedaży leków należałoby traktować – za
Giddensem – jako wskaźnikowe dla anomii, dane dotyczące lecznictwa psychiatrycznego
natomiast – jako wskaźnikowe dla opisu prób „rekonstruowania‟ zanomizowanej tożsamości
Polaków. Za myśleniem Giddensa przemawia także wzrost liczby leczonych z rozmaitych
uzależnień, oraz wzrost wolumenu i wartości leków w terapiach uzależnień stosowanych.
Wzrost sprzedaży leków ogólnie, oraz mierzony wielkością wydatków gospodarstw
domowych wzrost skłonności do ich nabywania świadczy z kolei tak o swoistej „lekomanii‟
połączonej z „healthizacją‟ polskiego społeczeństwa, jak i o rosnącym znaczeniu profesji
medycznej w regulowaniu ładu społecznego. W Polsce od początku lat ‟90 przebiega –
inaczej mówiąc - ten sam proces, który w innych krajach miał miejsce nieco wcześniej.
Zgodnie z logiką zmian (choć niekoniecznie zgodnie z promowanymi rozwiązaniami w
zakresie zdrowia publicznego), możemy się pewnie spodziewać częściowej
deprofesjonalizacji zdrowia i buntu przeciwko dominacji medyków. Rozwój tzw medycyny
alternatywnej i rozmaite „oddolne‟ kampanie w rodzaju „Rodzić po ludzku‟ to właśnie
przykłady demedykalizacji. Z drugiej jednak strony – powszechność ADHD czy dysleksji,
natężenie dyskusji nad zaburzeniami odżywiania czy promocja „zdrowia psychicznego
kładąca naciska na powszechność depresji świadczą o trendzie bardziej „tradycyjnym‟.
Znaczną rolę w medykalizowaniu i farmakologizacji ładu zbiorowego odgrywają także
koncerny farmaceutyczne i promocja „produktów medycznych‟. Wzrost kulturowej
wrażliwości na zdrowie, terapie i chororoby daje medykalizacji znaczny obszar dla dalszego
rozwoju.
13
Tab. 3: Sprzedaż leków w Polsce
Sprzedaż leków na rynku aptecznym
Opakowania
Wartość w zł.
2 002
2 005
2 009
2 002
2 005
2 009
A0 układ pokarmowy
279 100 000
248 897 072
244 407 536
1 968 059 904
2 195 367 168
2 717 953 792
B0 Leki kriotwórcze
20 887 272
30 156 892
37 451 840
189 225 488
390 283 104
682 947 840
C0 choroby układu krążenia
178 799 648
195 324 288
239 525 744
1 710 294 656
2 231 343 104
3 095 358 976
D0 dermatologia
60 972 976
72 773 656
76 782 800
373 925 984
439 970 688
571 023 488
G0 układ urologiczny i hormony płciowe
38 609 696
43 351 064
48 600 720
677 444 672
858 733 440
1 026 236 096
H0 hormony
10 095 630
10 557 112
12 134 628
111 787 288
111 387 288
127 746 256
J0 leki przeciwzakaźne
49 967 584
53 835 760
54 756 124
796 947 648
919 820 992
1 041 832 192
K0 płyny szpitalne
2 198 303
2 621 995
2 943 976
9 229 414
11 031 837
13 481 020
L0 onkologia i immunosupresja
2 539 409
2 617 625
3 494 834
319 299 712
378 212 192
607 329 344
M0 układ mięśniowo-szkieletowy
53 711 308
62 815 712
65 922 608
574 028 288
653 817 728
766 874 048
N0 układ nerwowy
209 089 216
206 648 000
205 250 032
1 487 440 384
1 892 263 424
2 476 237 568
P0 parazytologia
2 315 641
1 961 548
1 852 616
12 305 172
12 410 977
15 113 292
R0 układ oddechowy
145 635 840
167 113 072
199 707 072
1 300 560 768
1 659 384 576
2 500 035 072
S0 leki oczne i uszne
22 580 132
22 957 028
24 884 628
197 426 624
234 958 960
357 327 616
T0 testy diagnostyczne
5 864 933
8 599 346
15 899 641
169 200 896
280 119 712
465 268 544
V0 inne
10 951 259
12 745 203
17 151 566
155 063 584
200 969 392
276 818 368
razem
1 093 318 847
1 142 975 373
1 250 766 365
10 052 240 482
12 470 074 582
16 741 583 512
Sprzedaż leków w aptekach szpitalnych
Opakowania
Wartość w zł.
2 002
2 005
2 009
2 002
2 005
2 009
A0 układ pokarmowy
12 930 469
8 521 765
9 717 139
117 972 256
88 507 856
119 825 232
B0 Leki kriotwórcze
3 127 128
2 749 947
2 996 387
166 888 320
211 137 376
279 606 944
C0 choroby układu krążenia
5 966 223
3 817 445
4 196 026
58 619 280
52 042 664
77 998 568
D0 dermatologia
2 912 965
2 278 304
2 383 821
20 421 988
20 848 976
24 122 360
G0 układ urologiczny i hormony płciowe
1 043 131
737 884
746 750
10 380 916
8 068 816
8 886 193
H0 hormony
2 308 735
1 906 779
2 011 861
27 574 354
60 545 220
66 532 888
J0 leki przeciwzakaźne
22 264 608
16 628 073
25 894 274
339 291 936
405 940 736
528 296 576
K0 płyny szpitalne
48 594 248
32 071 664
14 489 375
148 558 976
108 684 728
91 374 416
L0 onkologia i immunosupresja
1 427 673
1 544 414
1 850 768
209 053 040
424 290 784
971 524 288
M0 układ mięśniowo-szkieletowy
3 138 504
2 545 119
2 576 701
41 813 568
56 829 664
115 960 640
N0 układ nerwowy
13 207 478
10 165 270
10 052 276
142 613 056
146 414 656
198 914 336
P0 parazytologia
66 736
36 681
56 583
459 671
373 337
1 966 899
R0 układ oddechowy
3 826 413
2 429 419
3 276 405
38 636 340
26 633 750
39 422 932
S0 leki oczne i uszne
865 010
565 204
615 702
6 272 713
13 491 943
21 411 070
T0 testy diagnostyczne
966 384
935 268
824 975
89 680 384
71 267 680
100 147 096
V0 inne
831 160
787 351
1 340 030
14 081 838
12 786 040
19 629 152
razem
123 476 865
87 720 587
83 029 073
1 432 318 636
1 707 864 226
2 665 619 590
Źródło: dane IMS Health

14
Tab. 4: Sprzedaż leków z grupy N (ośrodkowy układ nerwowy)
Sprzedaż leków na rynku aptecznym
liczba opakowań
wartość w zł.
2002
2005
2009
2002
2005
2009
N0 Ośrodkowy układ nerwowy
209 089 224
206 648 003
205 250 039
1 487 440 372
1 892 263 382
2 476 237 600
N01 Leki znieczulające
904 037
875 110
796 473
6 878 059
8 353 714
10 189 453
N01A Leki do znieczulenia ogólnego
9 189
12 806
12 969
480 079
417 167
539 241
N01B Środki do znieczulenia miejscowego
894 848
862 304
783 504
6 397 980
7 936 547
9 650 212
N02 Leki przeciwbólowe
116 253 087
110 625 859
107 242 118
437 397 852
516 670 556
664 608 064
N02A Opioidy
460 716
563 670
761 372
44 370 080
61 834 772
63 822 872
N02B Inne leki przeciwbólowe i przeciwgorączkowe
114 364 488
108 879 584
105 228 192
377 452 416
438 631 232
576 881 728
N02C Leki przeciwmigrenowe
1 427 883
1 182 605
1 252 554
15 575 356
16 204 552
23 903 464
N03 Leki przeciwpadaczkowe
8 499 073
10 245 914
11 800 203
174 539 504
241 657 824
262 638 064
N04 Leki stosowane w chorobie Parkinsona
1 710 153
1 842 707
2 213 485
42 949 708
50 912 280
73 055 328
N05 Leki psycholeptyczne
58 502 863
57 458 227
54 331 134
443 246 864
552 140 872
738 277 424
N05A Leki przeciwpsychotyczne
13 464 491
15 112 003
14 570 413
231 499 568
297 903 328
438 713 952
N05B Anksjolityki
27 034 440
25 497 056
24 104 938
122 973 528
139 592 784
168 520 304
N05C Leki nasenne i uspokajające
18 003 932
16 849 168
15 655 783
88 773 768
114 644 760
131 043 168
N06 Psychoanaleptyki
21 170 575
22 659 430
23 909 560
276 107 562
365 891 091
444 668 885
N06ALeki przeciwdepresyjne
11 321 355
12 631 649
14 229 784
154 114 560
217 973 344
257 666 608
N06B Leki psychostymulujące i nootropowe
177
3 895
32 430
21 654
421 684
3 874 122
N06C Leki psychoanaleptyczne i psycholeptyczne w połączeniach
-
-
12
-
-
564
N06D Leki przeciw otępieniu starczemu
9 788 506
9 980 984
9 612 916
121 647 056
147 221 184
182 270 224
N06E inne psychoanaleptyki
60 537
42 902
34 418
324 292
274 879
857 367
N07 Inne
2 049 436
2 940 756
4 957 066
106 320 823
156 637 045
282 800 382
N07B Preparaty stosowane w leczeniu uzależnienia od nikotyny
545 570
720 530
1 738 145
23 901 424
32 067 872
90 376 128
N07C Preparaty stosowane w zawrotach głowy
992 760
1 498 773
2 171 710
21 619 372
38 901 936
72 257 528
N07D Preparaty stosowane w chorobie Alzheimera
225 316
484 393
814 914
50 329 400
73 356 824
104 883 352
N07E Preparaty stosowane w leczeniu uzależnienia od alkoholu
78 907
79 652
64 399
1 698 671
1 904 812
1 854 013
N07F Preparaty stosowane w leczeniu uzależnienia od opioidów
709
670
2 331
28 157
24 939
112 148
N07X Inne leki wpływające na układ nerwowy
206 174
156 738
165 567
8 743 799
10 380 662
13 317 213
Razem
617 058 446
607 855 388
601 736 429
4 244 831 904
5 384 220 042
7 093 019 408
Źródło: dane IMS Health

15
Tab. 4: Sprzedaż leków z grupy N (ośrodkowy układ nerwowy) – c.d.
Sprzedaż leków w aptekach szpitalnych
liczba opakowań
wartość w zł.
2002
2005
2009
2002
2005
2009
N0 Ośrodkowy układ nerwowy
13 207 478
10 165 270
10 052 276
142 613 062
146 414 660
198 914 340
N01 Leki znieczulające
2 121 529
1 865 388
1 947 490
51 013 628
61 724 242
78 974 596
N01A Leki do znieczulenia ogólnego
756 409
635 243
686 512
32 988 000
40 682 124
53 780 136
N01B Środki do znieczulenia miejscowego
1 365 120
1 230 145
1 260 978
18 025 628
21 042 118
25 194 460
N02 Leki przeciwbólowe
5 018 230
3 642 499
3 645 659
36 305 949
32 777 758
52 491 883
N02A Opioidy
374 318
328 139
355 268
4 459 260
5 549 781
6 962 211
N02B Inne leki przeciwbólowe i przeciwgorączkowe
4 612 300
3 302 727
3 282 136
31 651 848
27 154 472
45 433 808
N02C Leki przeciwmigrenowe
31 612
11 633
8 255
194 841
73 505
95 864
N03 Leki przeciwpadaczkowe
326 585
284 489
409 003
4 416 667
4 614 811
7 102 951
N03A Leki przeciwdrgawkowe
326 585
284 489
409 003
4 416 667
4 614 811
7 102 951
N04 Leki stosowane w chorobie Parkinsona
98 139
74 077
77 492
1 189 001
1 337 438
3 828 253
N05A Leki przeciwpsychotyczne
1 327 503
1 038 288
1 032 945
10 776 220
12 627 360
19 494 112
N05B Anksjolityki
763 244
516 565
465 611
3 711 739
3 375 787
3 880 534
N05C Leki nasenne i uspokajające
1 689 874
1 294 454
1 109 416
7 836 159
8 758 016
8 939 263
N06 Psychoanaleptyki
1 590 721
1 251 307
1 158 570
22 597 003
18 057 018
18 635 817
N06ALeki przeciwdepresyjne
492 974
299 102
305 087
5 764 895
4 067 665
4 352 731
N06B Leki psychostymulujące i nootropowe
2
86
260
110
11 747
26 787
N06D Leki przeciw otępieniu starczemu
1 097 174
951 861
846 773
16 828 732
13 972 496
13 707 867
N06E inne psychoanaleptyki
571
258
6 450
3 266
5 110
548 432
N07 Inne
271 653
198 203
206 090
4 766 696
3 142 230
5 566 931
N07B Preparaty stosowane w leczeniu uzależnienia od nikotyny
9 479
417
1 385
1 250 999
23 279
69 078
N07C Preparaty stosowane w zawrotach głowy
11 059
9 759
16 492
293 908
268 042
472 543
N07D Preparaty stosowane w chorobie Alzheimera
1 752
1 919
8 918
363 478
250 037
1 201 632
N07E Preparaty stosowane w leczeniu uzależnienia od alkoholu
5 034
2 752
565
85 851
61 077
14 876
N07F Preparaty stosowane w leczeniu uzależnienia od opioidów
25 903
20 576
21 095
301 081
307 159
423 426
N07X Inne leki wpływające na układ nerwowy
218 426
162 780
157 635
2 471 379
2 232 636
3 385 376
Razem
35 743 674
27 572 426
27 471 364
404 326 067
413 145 379
560 600 858
Źródło: dane IMS Health

16
Bibliografia
Aho, J., Aho, K. (2009): Body matters : a phenomenology of sickness, disease, and illness. New York : Lexington Books
Black, D. (red) (1984), Toward a general theory of social control. Orlando : Academic Press
Boguszewska L., M. Sowińska, M. Werbel i in. (red.) (2008): Zakłady psychiatrycznej oraz neurologicznej opieki zdrowotnej.
Rocznik statystyczny 2007. Warszawa : IPiN
CBOS (2005): Czy Polacy niepokoją się o swoje zdrowie psychiczne? Komunikat z badań. Warszawa : CBOS
CBOS (2008): Korzystanie ze świadczeń zdrowotnych. Komunikat z badań. Warszawa : CBOS
CBOS (2008): Polacy o niepokojach, zagrożeniach i oczekiwaniach dotyczących zdrowia psychicznego. Komunikat z badań.
Warszawa : CBOS
Cohen, S. (1985): Visions of social control. Crime, punishment and classification. New York : Polity Press
Conrad P., Schneider J.W. (1980): Deviance and medicalization, from badness to sickness. St. Louis : Mosby
Conrad, P. (1992) Medicalization and Social Control. Annual Review of Sociology, 18: 209–32
Conrad, P. (2007): The medicalization of society: on the transformation of human conditions into treatable disorders. Baltimore :
Johns Hopkins University Press
Czapiński J., Panek T. (red.) (2009): Diagnoza społeczna. Warunki i jakość życia Polaków. Raport.
Elliott C. (2004): Prozac as a Way of Life (Studies in Social Medicine). New Chapell : The Univ. of North Carolina Press.
Foucault, M. (1987): Historia szaleństwa w dobie klasycyzmu, Warszawa : PIW
Freidson, E. (1970) Profession of Medicine. New York: Dodd Mead
Furedi, F. (2008): Medicalisation in a Therapy Culture. W: David Wainwright (red.) A sociology of health. Los Angeles : Sage
Garland, D. (2001): The culture of control : crime and social order in contemporary society. Chicago : University of Chicago Press
Giddens, A. (2007): Przemiany intymności. Seksualność, miłość i erotyzm we współczesnych społeczeństwach. Warszawa :
PWN
GUS (2006): Stan zdrowia ludności Polski w 2004 r. Warszawa : GUS
GUS (2006): Stan zdrowia ludności Polski w 2004 r. Warszawa : GUS
Healy, D. (2002): The creation of psychopharmacology. Cambridge, Mass. : Harvard University Press
Illich, I. (1975): Limits to Medicine: The Expropriation of Health. London: Calder & Boyars
Kirsch, I. (2010): The emperor‟s new drugs : exploding the antidepressant myth. New York : Basic Books
KPMG (2009): Polski rynek farmaceutyczny. Kondycja i perspektywy rozwoju do 2011 r. w opinii największych firm
farmaceutycznych. Warszawa: KPMG
Kramer, P. (1993): Listening to Prozac. New York: Viking
Parsons, T. (1951) The Social System. New York: Free Press.
Pilgrim, D., Bentall R (1999): The medicalisation of misery: A critical realist analysis of the concept of depression. Journal of
Mental Health (3):261-274
Pużyński, S. (2005): Leki przeciwdepresyjne. IPiN Warszawa : IPiN
Skrzypczak Z. (2010): Wydatki na leki-skala zjawiska i poziom obciążeń gospodarstw. Lekomania globalna. Menager Zdrowia
2:35
Szasz, T. (2001): The Therapeutic State. Independent Review, Spring2001, 5(4):485
Wacquant, L. (2009): Punishing the poor : the neoliberal government of social insecurity. Durham [NC] : Duke University Press
WHO (2009): Guidelines for ATC Classification and DDD Assignment 2010. Oslo : WHO
Wiela-Hojeńska, A., Ł. Łapiński (2010): Niepożądane działania leków – rodzaje, podział przyczyny i skutki ekonomiczne.
„Farmacja Polska” 66(4): 275.
Zola, I.K. (1972): Medicine as an Institution of Social Control. Sociological Review 20:487-504.
Wyszukiwarka
Podobne podstrony:
KONCEPCJA KONTROLI SPOŁECZNEJ DURKHEIMA, Prace tekstowe
SOCJOLOGIA KONTROLA SPOŁECZNA
Dewiacja i kontrola społeczna
Anonymous z Ukrainy wysyłają Polsce, Polska dla Polaków, ACTA ,Anonymous, kontrola społeczeństw , in
4 Czynniki socjologiczne kontroli społecznej
Kultura jako element kontroli społecznej
Kto ma media w Polsce, Polska dla Polaków, ACTA ,Anonymous, kontrola społeczeństw , inwigilacje
Kontrola społeczna
kontrola społeczna
7 DEWIACJA I KONTROLA SPOŁECZNA
Role Społeczne i Kontrola Społeczna
Wszystko pod kontrolą, Polska dla Polaków, ACTA ,Anonymous, kontrola społeczeństw , inwigilacje
KONTROLA SPOŁECZNA, Psychologia, Psychologia Społeczna
Konflikt i kontrola spoleczna 07
Socjalizacja i kontrola spoleczna
KONTROLA SPOŁECZNA, Teoretyczne podstawy wychowania
Normatywne systemy kontroli społecznej, Administracja-notatki WSPol, Podstawy prawoznastwa
więcej podobnych podstron