
Zespół bezdechu sennego
Dr hab. Andrzej Szuba
Zaadaptowano z:
Shashidhar Reddy, MD, MPH
Matthew W. Ryan, MD

Fizjologia snu
Badanie snu
Definicja zespołu bezdechu sennego
(OSA)
Występowanie OSA
Patofizjologia OSA
Leczenie OSA
Leczenie chirurgiczne OSA
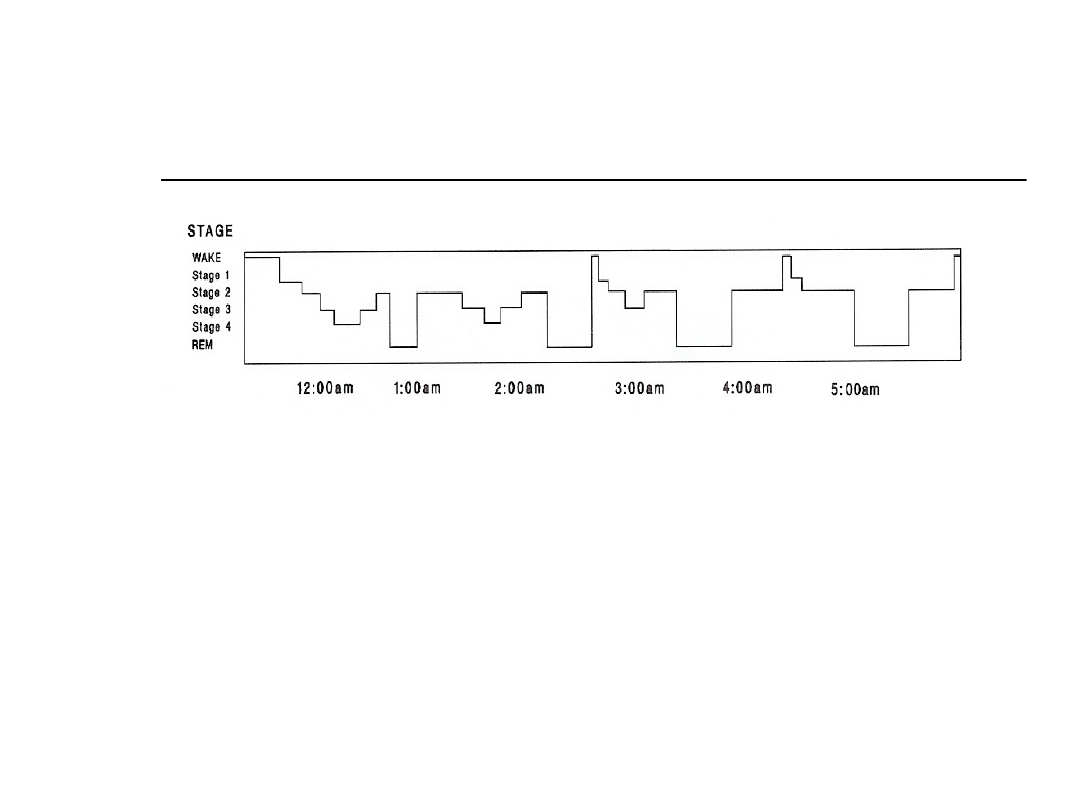
Fizjologia snu
REM
Czas zasypiania, czas do
wystąpienia snu REM
wybudzenie
Woodson, Tucker “Obstructive Sleep Apnea Syndrome, Diagnosis and Treatment” SIPAC 1996

Badanie snu
Polisomnografia
EMG
Przepływ powietrza
EEG, EOG
(elektrookulogram)
Saturacja O
2
Rytm serca
Ruchy nóg
AI (apnea index – ilość
bezdechów /h), HI
(hypopnea index – ilośc
niedostatecznych
oddechów/h), AHI (apnea-
hypopnea index - ilość
bezdechów i zbyt płytkich
oddechów/h),
RDI (respiratory
disturbance index –
kombinowana częstość
bezdechów i płytkich
oddechów na godzinę)

Badanie snu
Polisomnografia
Woodson, Tucker “Obstructive Sleep Apnea Syndrome, Diagnosis and Treatment” SIPAC 1996

Badanie snu
Split-Night Polisomnografia
Skala snu Epworth’a
Multiple Sleep Latency Test (test
mierzący szybkość zasypiania)

Definicja zespołu bezdechu
sennego (OSA)
RDI>5
RDI > 20 zwiększa ryzyko zgonu
RDI 20-40=umiarkowany,
>40=ciężki
UARS (Upper Airway Resistance
Syndrome)
Podobna patofizjologia jak OSA
brak desaturacji, ciągły wzmożony
wysiłek wentylacyjny
Chrapanie
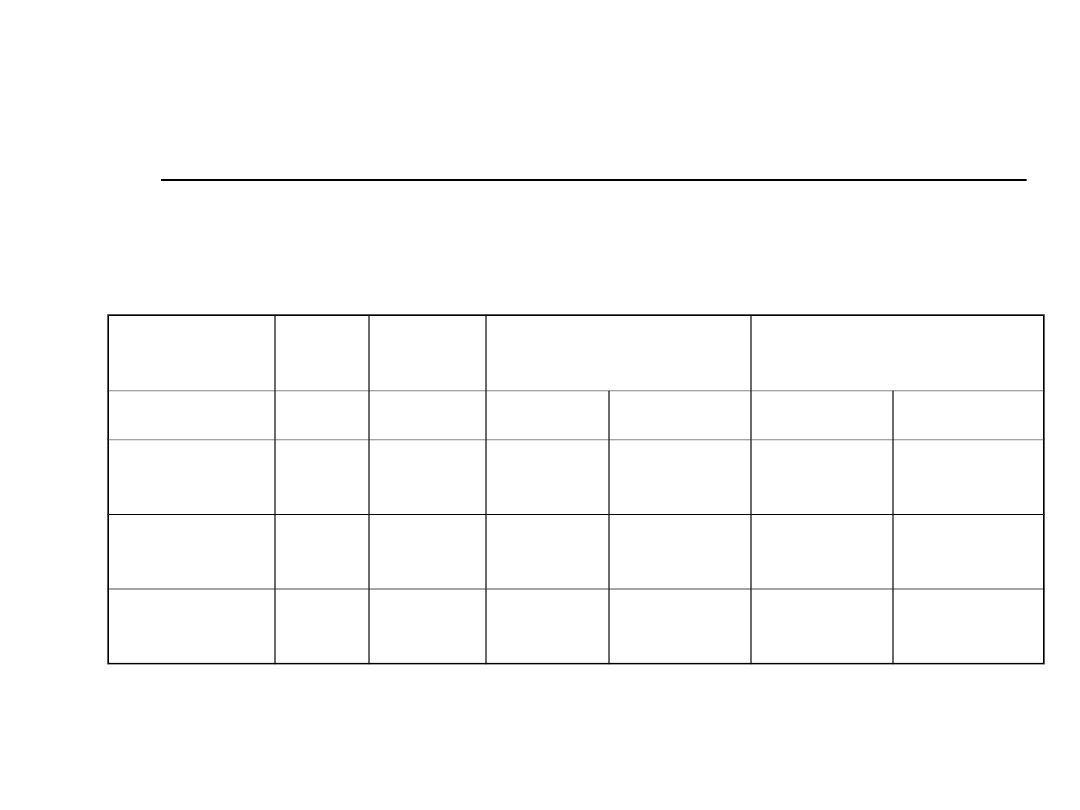
Częstość występowania OSA
Miejsce
badań
n
Wiek
Zakres
Częstość AHI>5
(95%CI)
Częstość AHI>15
(95%CI)
M
K
M
K
Wisconsin
626
30-60
24
(19-28)
9
(6-12)
9
(6-11)
4
(2-7)
Penn
1741
20-99
17
(15-20)
Not given 7
(6-9)
2
(2-3)
Spain
400
30-70
26
(20-32)
28
(20-35)
14
(10-18)
7
(3-11)
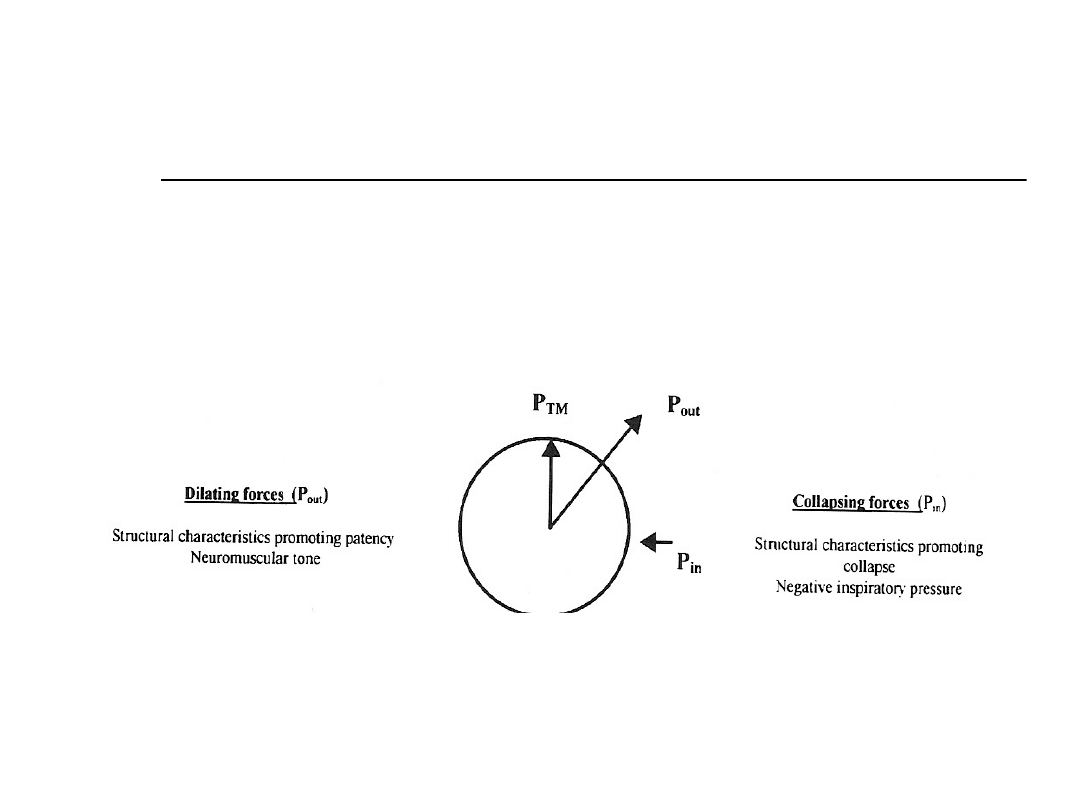
Patofizjologia OSA
Przekrój dróg
oddechowych:
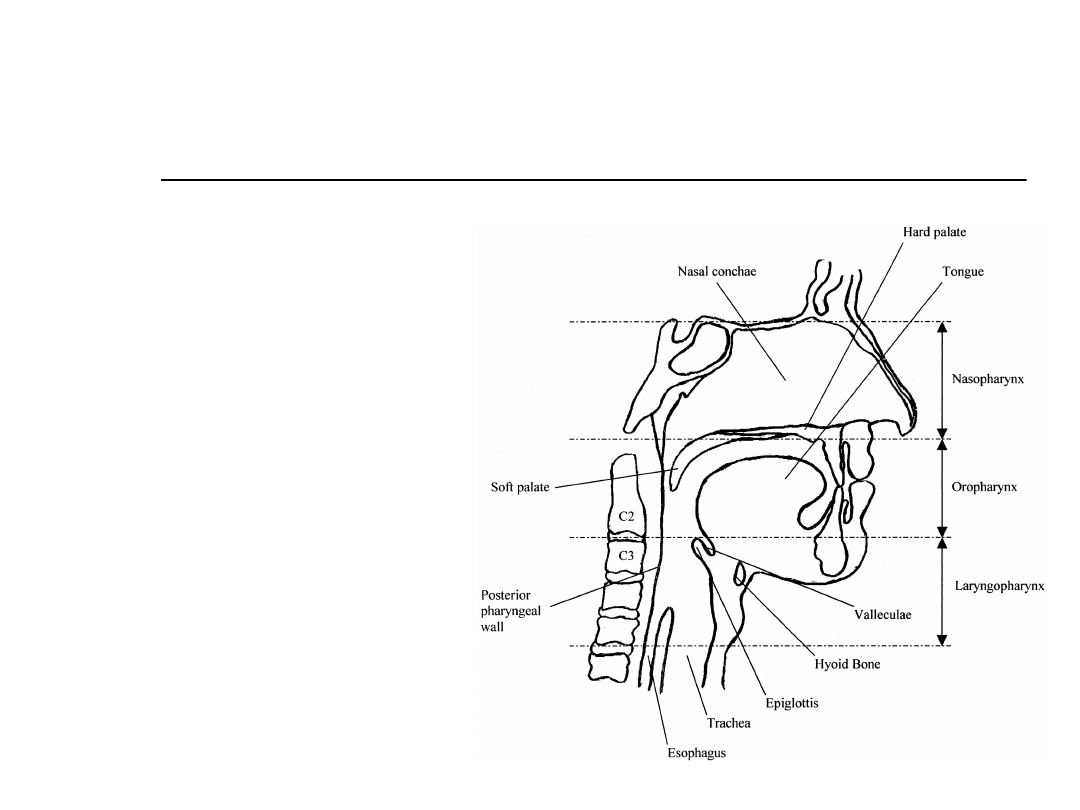
Patofizjologia OSA
Lokalizacja
przeszkody:
Przeszkoda ma
tendencje do
powiększania się
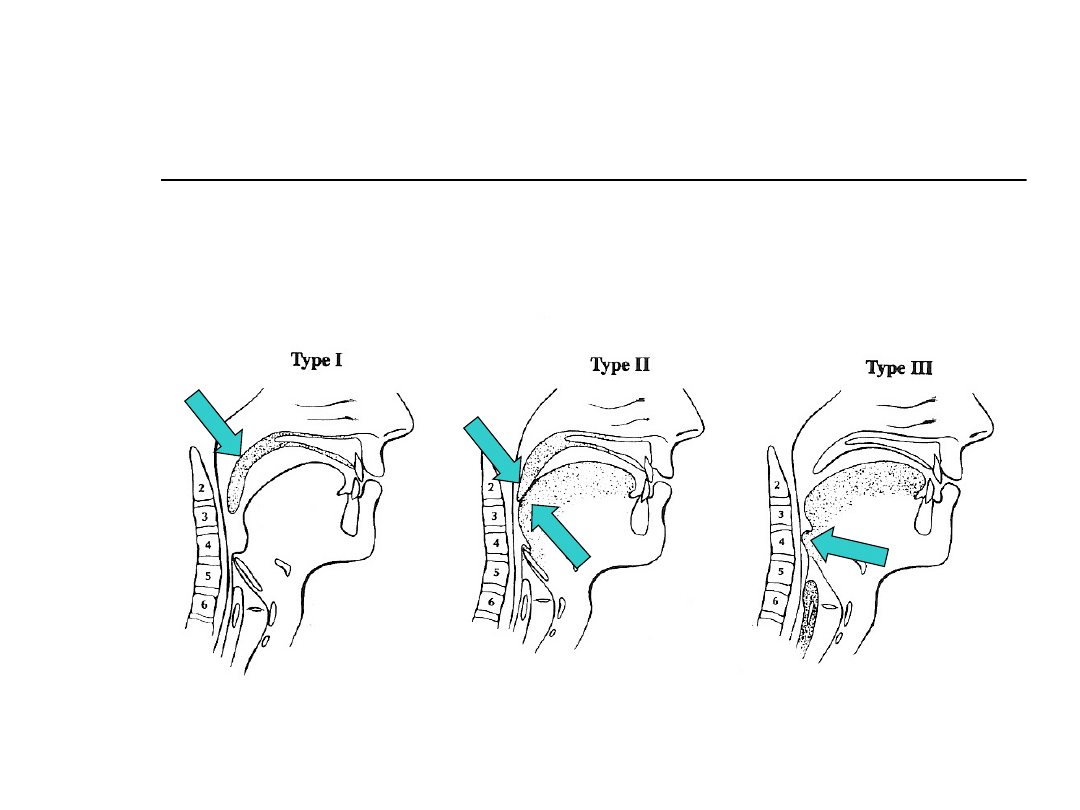
Patofizjologia OSA
Lokalizacja przeszkody:

Patofizjologia OSA
Objawy OSA
Chrapanie (najczęściej zgłaszany
problem)
Senność w czasie dnia
Nadciśnienie i inne choroby układu
krążenia (choroba wieńcowa,
niewydolność krążenia)
Choroby płuc

Work Related Injuries

Patofizjologia OSA
Zmiany w miejscu zwężenia:
Przeszkoda w drogach nosowych
Grube i długie podniebienie miękkie
Cofnięta żuchwa
Wąska jama nosowo-gardłowa
Nadmiar tkanki w gardle
Duży migdałek językowy
Duży jezyk
Duża lub wiotka nagłośnia
Cofnięty zespół kości gnykowej

Patofizjologia - powikłania
Niedotlenienie z kompensacyjną
policytemią
hiperkapnia z nadciśnieniem
płucnym
Nadciśnienie tętnicze
Zaburzenia rytmu serca
Niewydolność krążenia

Badanie
Wywiad i badanie fizykalne
Charakterystyka chrapania
Senność w czasie dnia

Wywiad
Niespokojny sen
Zmiany
osobowości
Problemy z
koncentracją
Wzrost wagi ciała
Poranne bóle
głowy
Nocne oddawanie
moczu
Zaburzenia
seksualne
Stosowanie leków
nasennych

Wywiad
Przerost
migdałków
Zatykanie nosa
Niedoczynność
tarczycy
akromegalia
Zespół Down’a
micrognathia
retrognathia
otyłość
Porażenie strun
głosowych
Guzy
twarzoczaszki

Badanie fizykalne
retrognathia
Oddech przez usta
“zmęczony” wygląd

Badanie fizykalne
Zatkanie nosa - przerost, polipy,
skrzywienie przegrody
Jama ustno-gardłowa
Nadmiar śluzówki
Gruby, czerwony,wydłużony języczek
Powiększenie języka
Przerost migdałków

Patofizjologia OSA
Testy diagnostyczne :
Badania endoskopowe (Muller’s
Maneuver)
Endoskopia w czasie snu
Manometria
Cefalometria
Dynamiczne badania TK i MR

Postępowanie terapeutyczne
Redukcja wagi ciała
Leczenie przeszkody w drogach
nosowych
Unikanie leków uspakajających
Zaprzestanie palenia tytoniu

Postępowanie terapeutyczne
CPAP
Ciśnienia dobierane
indywidualnie
Tylko 50% pacjentów
stosuje
Przecieki
powietrza,
dysfunkcja trąbki
Eustachiusza,
hałas, dyskomfort
związany z maską,
klaustrofobia

Postępowanie terapeutyczne
BiPAP
Użyteczny kiedy różnica pomiędzy ciśnieniem
wdechowym i wydechowym > 6 cm H2O
Nie ma dowodów, że jest lepiej tolerowany niż
CPAP
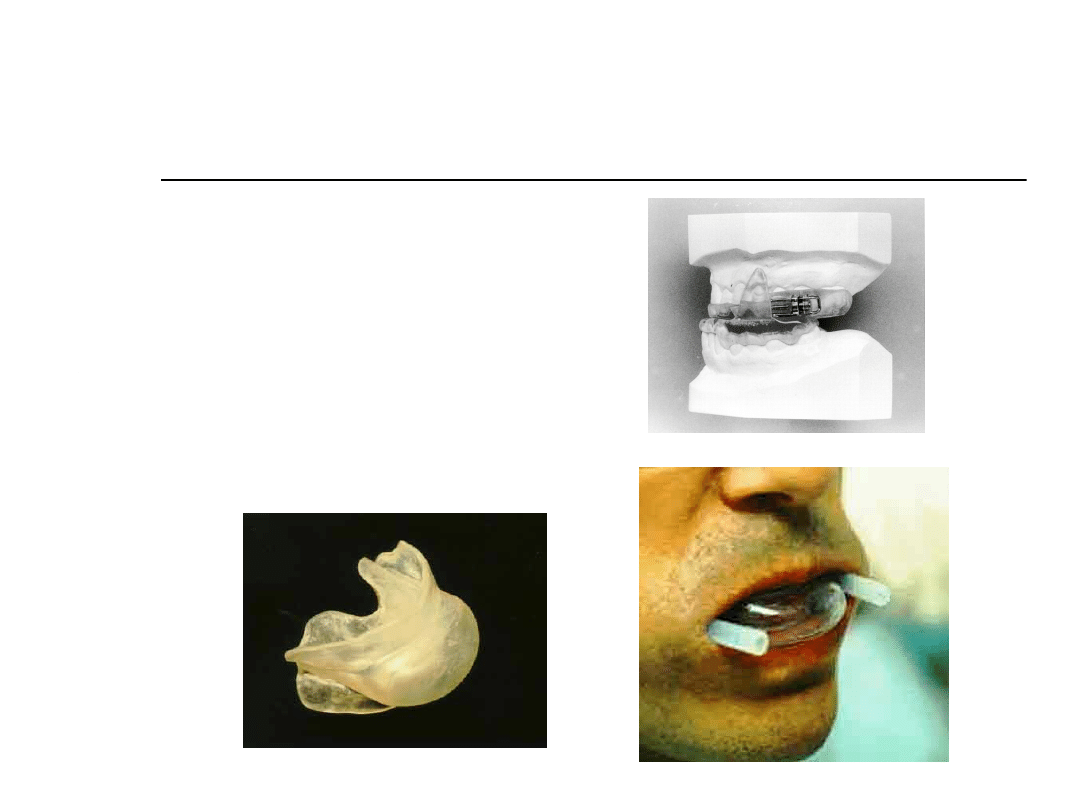
Postępowanie niechirurgiczne
Wkładki do ust
Wkładka
wysuwająca
żuchwę
Wkładka
przytrzymująca
język

Postępowanie niechirurgiczne
Wkładki doustne
Mogą być równie skuteczne jak
postępowanie chirurgiczne, szczególnie
u pacjentów u których chrapanie jest
gorsze w pozycji na plecach.
Jednak złe tolerowanie wkładek
(compliance rate - 60%), powoduje, ze
uważa się je za gorszą opcję niż
leczenie chirurgiczne
Walker-Engstrom ML. Tegelberg A. Wilhelmsson B. Ringqvist I. 4-year follow-up of
treatment with dental appliance or uvulopalatopharyngoplasty in patients with
obstructive sleep apnea: a randomized study. Chest. 121(3):739-46, 2002 Mar.

Postępowanie chirurgiczne
Ocena sukcesu w leczeniu –
Nie ma potrzeby dalszego leczenia
Zabieg skuteczny jeśli 50% mniejszy
RDI
Redukcja RDI < 20
Redukcja przebudzeń i senności
dziennej

Postępowanie chirurgiczne
Zagadnienia okołooperacyjne
Pacjenci wysokiego ryzyka z ciężkimi objawami
Schorzenia towarzyszące – nadciśnienie,
choroba wieńcowa
Donosowy CPAP często wymagany po zabiegu
Donosowy CPAP przed operacją często
poprawia przebieg pooperacyjny
Ryzyko obrzęku płuc po usunięciu przeszkody

Postępowanie chirurgiczne
Tracheostomia
Podstawowa metoda leczenia
Leczenie czasowe dopóki nie zostanie
przeprowadzona właściwa operacja
Tracheostomia prowadzi do szybkiej
poprawy następstw OSA przy niewielkiej
częstości powikłań
Po założeniu, rzadko samoistnie wypada.
Thatcher GW. Maisel RH. The long-term evaluation of tracheostomy in the
management of severe obstructive sleep apnea. [Journal Article]
Laryngoscope. 113(2):201-4, 2003 Feb.

Postępowanie chirurgiczne
Chirurgia nosa
Ograniczona skuteczność, jeśli jest to
jedyny zabieg
Verse et al 2002 wykazał skuteczność
15.8% u chorych z OSA and i zatkaniem
nosa w czasie dnia z chrapaniem
(RDI<20 and 50% reduction)
Usunięcie migdałków
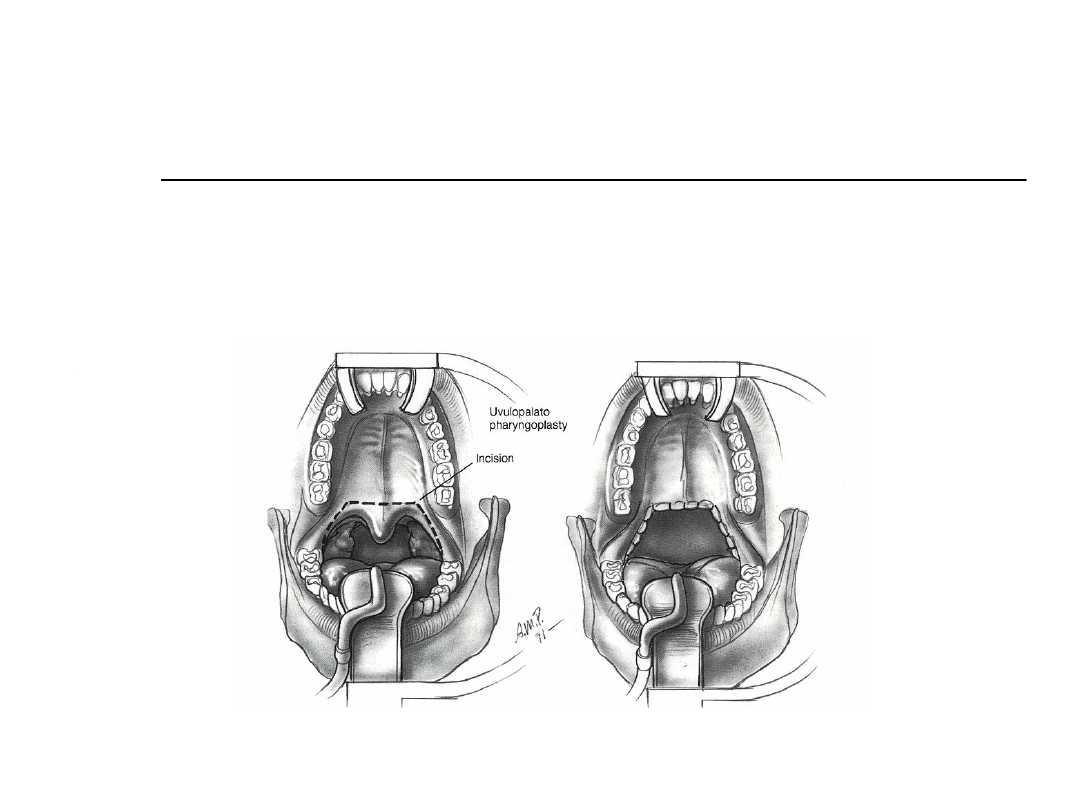
Postępowanie chirurgiczne
Uvulopalatopharyngoplastyka

Postępowanie chirurgiczne
Uvulopalatopharyngoplastyka
Najczęściej wykonywany zabieg
chirurgiczny w OSA
Ciężkość objawów nie koreluje z
poprawą po leczeniu
Levin and Becker (1994) 80%
początkowa poprawa, spadek do 46%
po 12 miesiącach
Friedman et al.: poprawa u 80% po 6
miesiącach u wyselekcjonowanych
pacjentów
Friedman M, Ibrahim H, Bass L. Clinical staging
for sleep-disordered breathing. Otolaryngol Head
Neck Surg 2002; 127: 13–21.
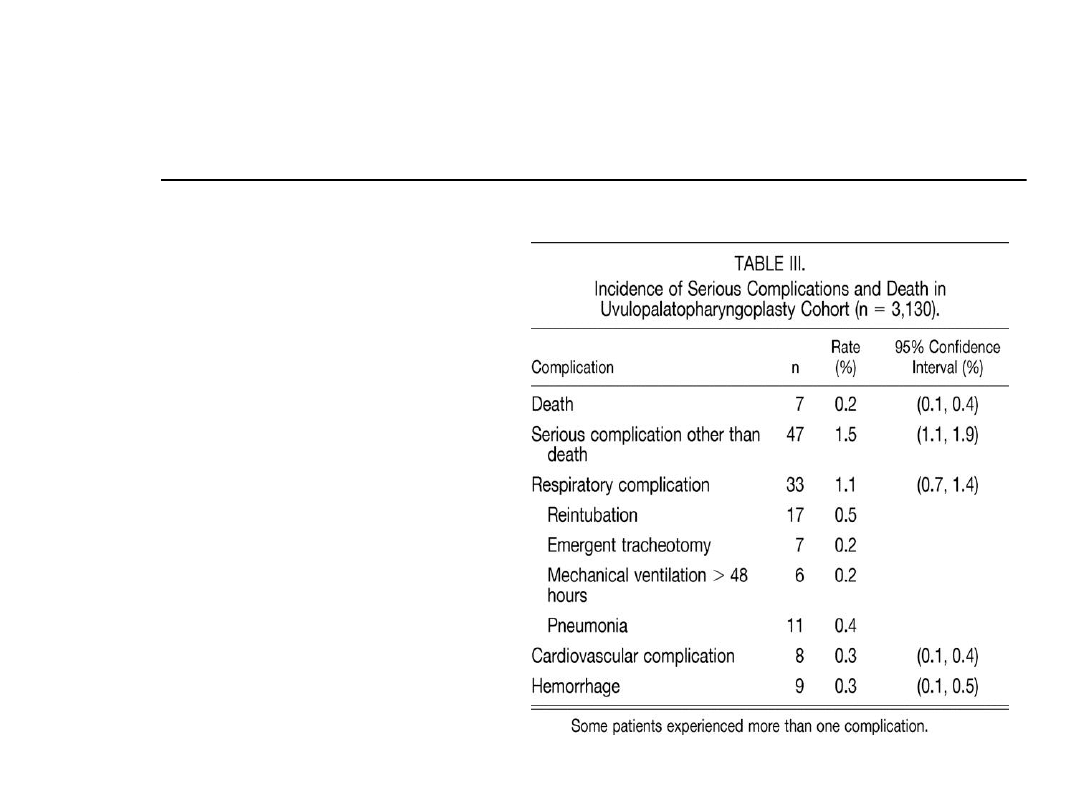
Postępowanie chirurgiczne
UP3 Powikłania
Małe
Przejściowe VPI
(niedostateczność
podniebienno
gardłowa
krwotok<1%
Duże
Zwężenie ujścia
nosowo-
gardłowego
VPI
(niedostateczność
podniebienno
gardłowa)
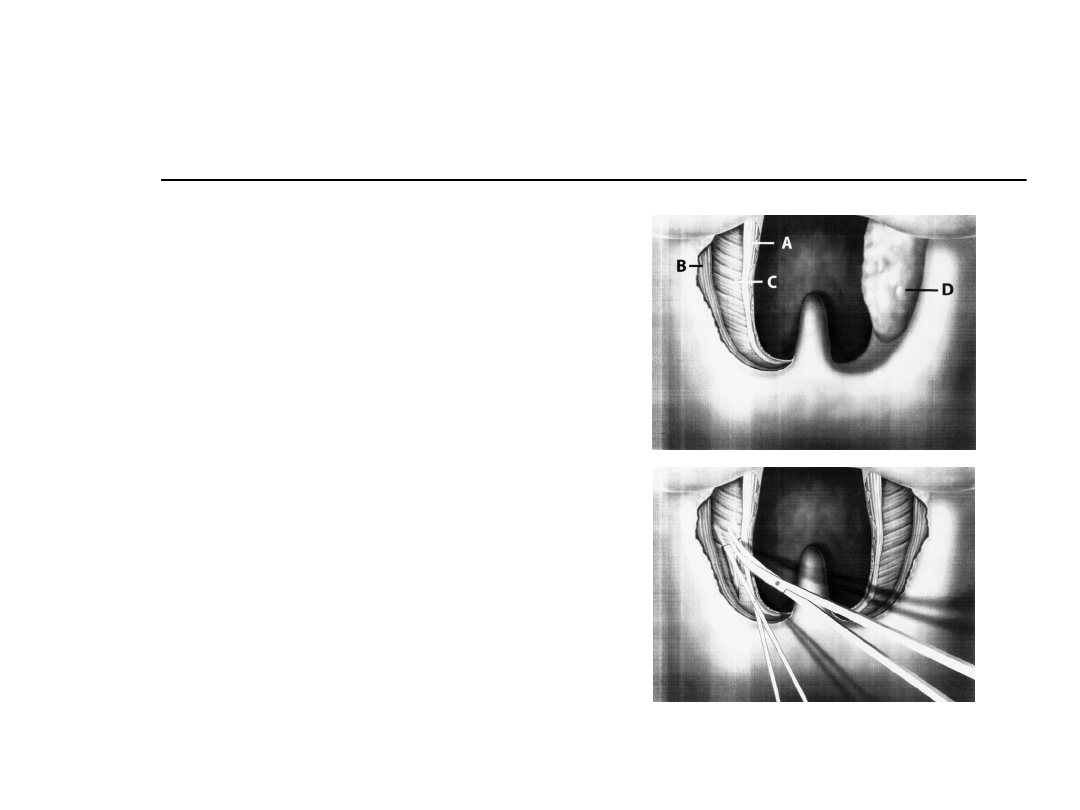
Postępowanie chirurgiczne
Cahali, 2003
Boczna plastyka
gardła przy
istotnym bocznym
zwężeniu.
Cahali MB. Lateral pharyngoplasty: a
new treatment for obstructive sleep
apnea hypopnea syndrome.
Laryngoscope. 113(11):1961-8, 2003
Nov.
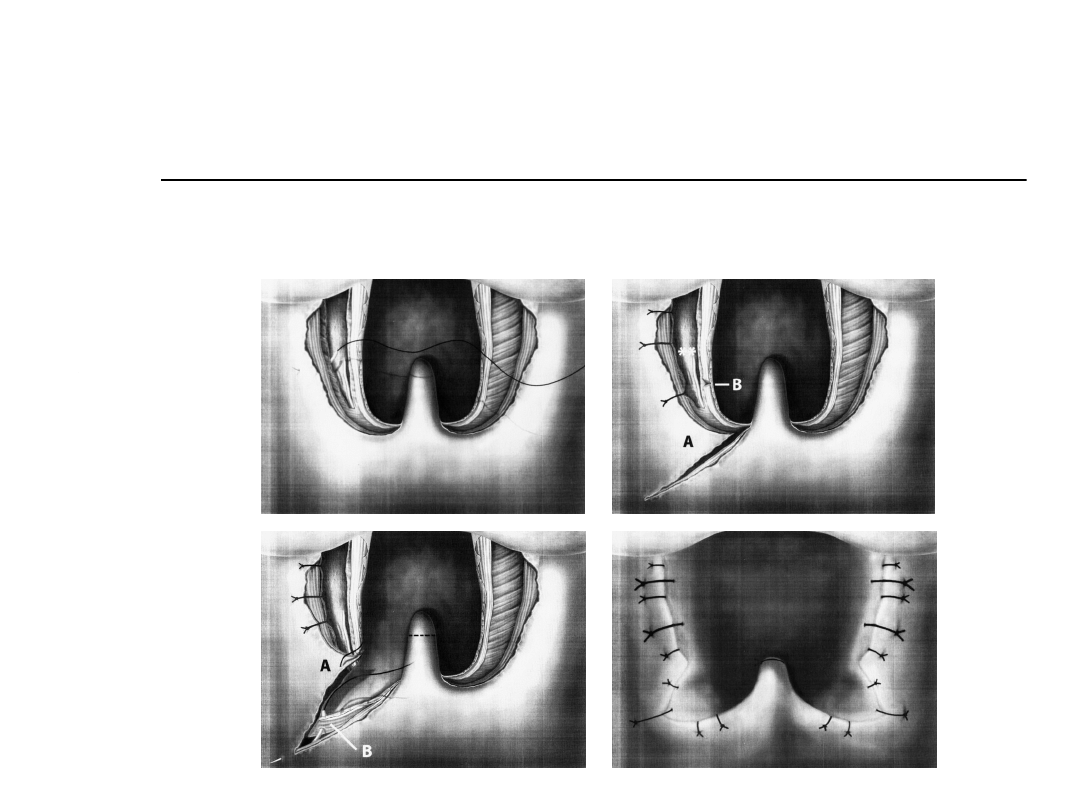
Postępowanie chirurgiczne
Boczna plastyka gardła

Postępowanie chirurgiczne
Boczna plastyka gardła
Redukcja AHI z 41.2 to 9.5 (P = .009)
Brak grupy kontrolnoej
Brak f/u po 12m

Postępowanie chirurgiczne
Uvulopalatoplastyka
laserowa
Bardzo dobry rezultat
przy chrapaniu
Gorsze wyniki, tak jak
w UP3 po 12m
W znieczuleniu
miejscowym
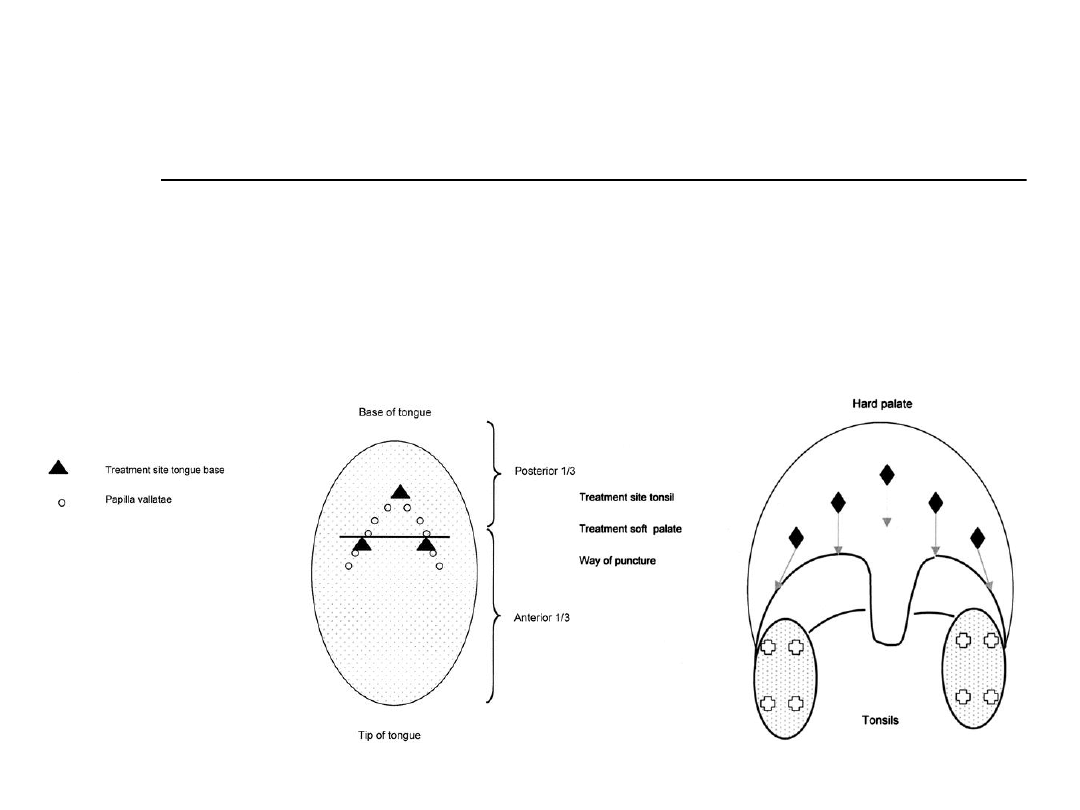
Postępowanie chirurgiczne
Radiofrequency
Ablation – Fischer
et al 2003
Radiofrequency device is
inserted into various parts of
palate, tonsils and tongue base
at various thermal energies

Postępowanie chirurgiczne
Fischer et al 2003
Po 6 m wyraźna poprawa:
RDI (but not to below 20)
Wybudzenia nocne
Senność w czasie dnia( Epworth Sleepiness
Scale)

Postępowanie chirurgiczne
Operacje podstawy języka
Usunięcie migdałka jezykowego
Zwykle razem z innymi zabiegami
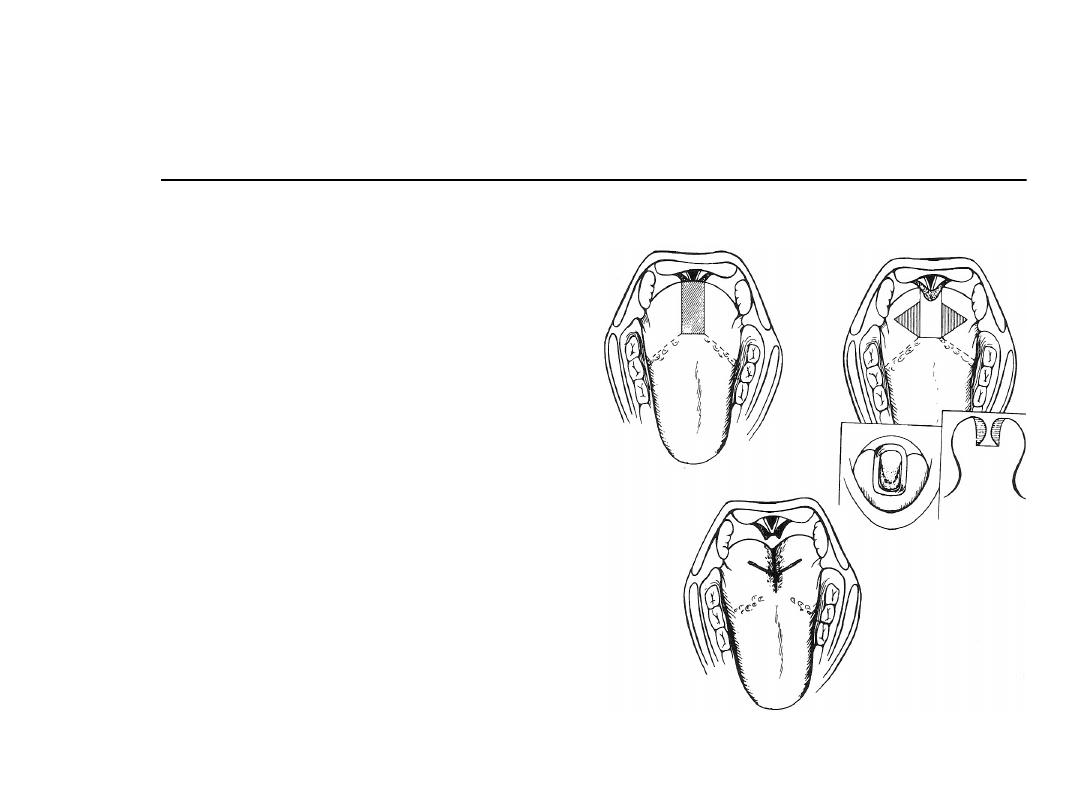
Postępowanie chirurgiczne
Operacje podstawy
języka
Plastyka języka
Chabolle, et al
success rate of
77% (RDI<20, 50%
reduction) in 22
patients in
conjunction with
UPPP
Complication rate
of 25% - bleeding,
altered taste,
odynophagia,
edema
Can be combined
with
epiglottectomy
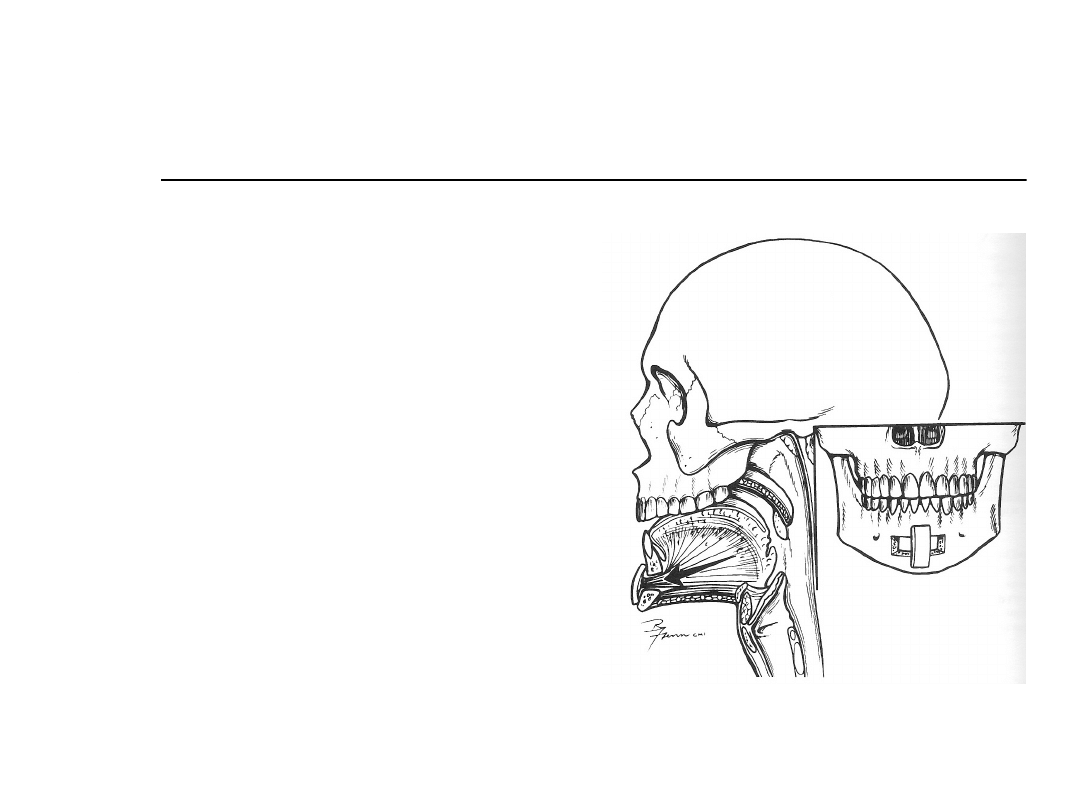
Postępowanie chirurgiczne
Zabiegi na żuchwie
Genioglossus
Advancement
Rarely performed
alone
Increases rate of
efficacy of other
procedures
Transient incisor
paresthesia
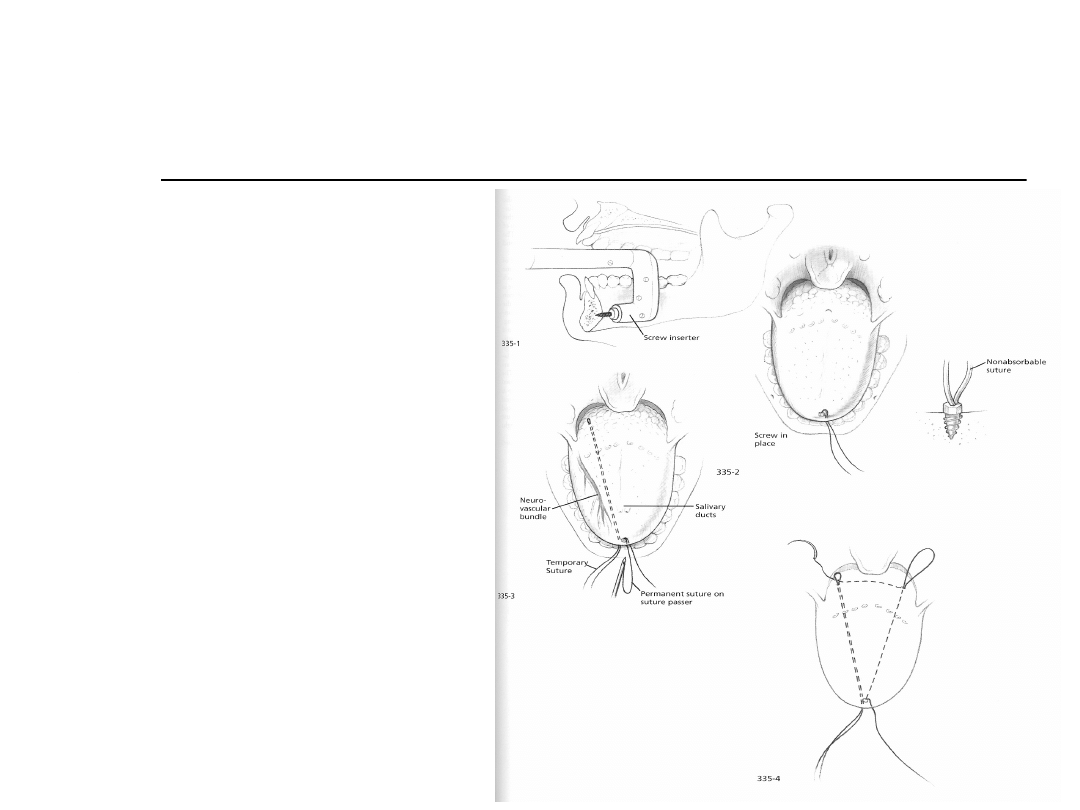
Postępowanie chirurgiczne
Podwieszenie
języka:
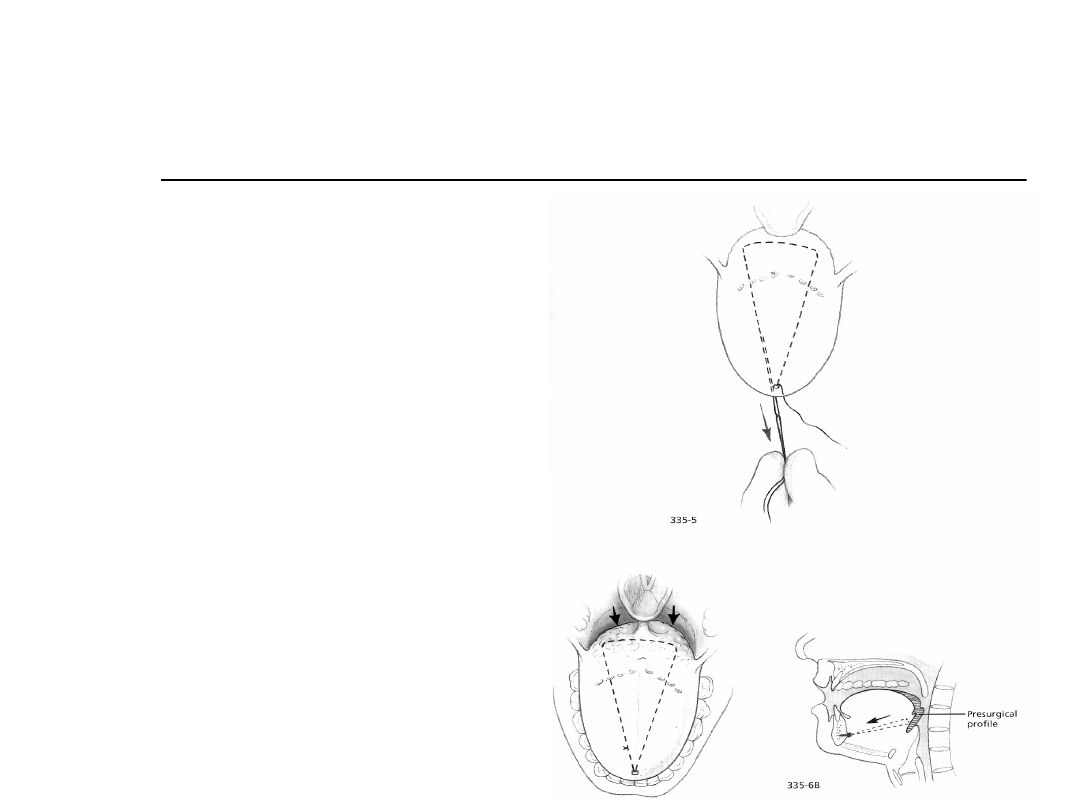
Postępowanie chirurgiczne
Podwieszenie
języka:
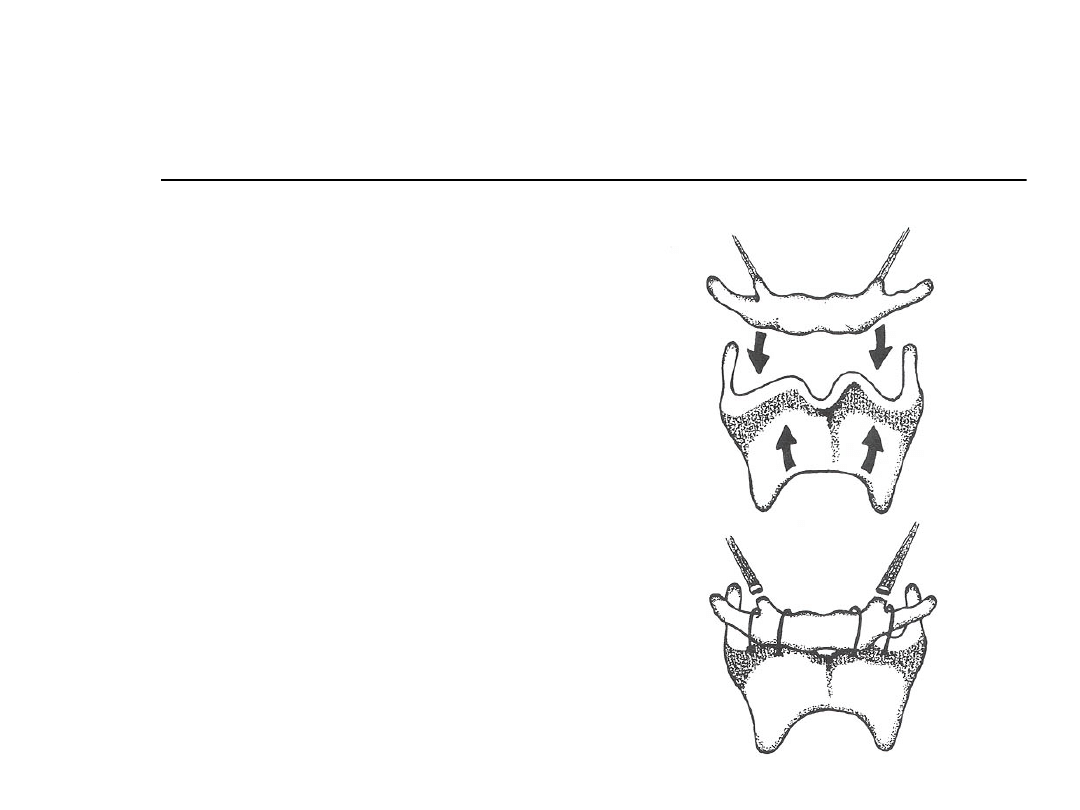
Postępowanie chirurgiczne
Operacje aparatu
gnykowego
Advances hyoid
bone anteriorly and
inferiorly
Advances epiglottis
and base of tongue
Performed in
conjunction with
other procedures
Dysphagia may
result

Postępowanie chirurgiczne
Wysunięcie szczęki i żuchwy
Severe disease
Failure with more conservative
measures
Midface, palate, and mandible
advanced anteriorly
Limited by ability to stabilize the
segments and aesthetic facial changes
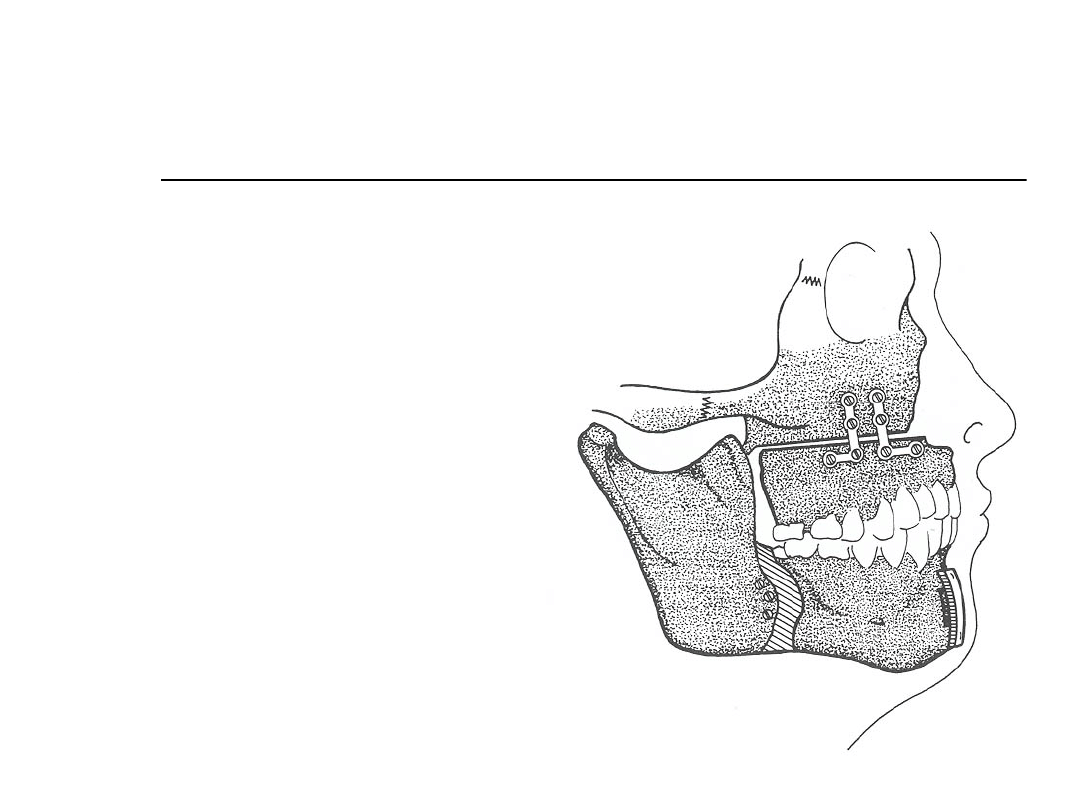
Postępowanie chirurgiczne
Wysunięcie szczęki
i żuchwy
Performed in
conjunction with
oral surgeons

Surgical Management
Algorithms
Riley et al 1992
Studied 2 phase approach for multilevel
site of obstruction (Stanford Protocol):
Phase 1: Genioglossal advancement, hyoid
myotomy and advancement, UP3
Phase 2: Maxillary-Mandibular advancement
in 6 months if phase 1 failed
Reported >90% success rate in patients who
completed both phases
Other studies have lowered this number
Testing is done at 6 months

DZIĘKUJĘ ZA UWAGĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
zespol bezdechu sennego
ZESPÓŁ BEZDECHU SENNEGO (SAS)1
Zespół nerczycowy
9 RF ZEspól 0 Środki trwałe
Obturacyjny bezdech podczas snu a choroby sercowo
bezdech senny
Zespół kanału łokciowego i nerw pachowy (tryb edytowalny)
Zespoly paranowotworowe
Zespoly interdyscyplinarne
Teoria organizacji i kierowania w adm publ prezentacja czesc o konflikcie i zespolach dw1
zespoly otepienne
Role w zespole projektowym
więcej podobnych podstron