
Stan odżywienia osób starszych:
Stan odżywienia osób starszych:
nadwaga i otyłość
nadwaga i otyłość
niedożywienie białkowo-
niedożywienie białkowo-
energetyczne
energetyczne

Losowo dobrana grupa
Losowo dobrana grupa
mieszkańców Łodzi
mieszkańców Łodzi
w wieku 65-79 lat
w wieku 65-79 lat
U 42% respondentów stwierdzono
U 42% respondentów stwierdzono
nadwagę (BMI: 25-30)
nadwagę (BMI: 25-30)
u 33,3% otyłość (BMI>30)
u 33,3% otyłość (BMI>30)

Losowo dobrana grupa
Losowo dobrana grupa
mieszkańców Łodzi
mieszkańców Łodzi
w wieku 65-79 lat
w wieku 65-79 lat
Kobiety Mężczyźni
Kobiety Mężczyźni
(n=177)
(n=177)
(n=123)
(n=123)
Wiek
Wiek
70.0 (4.1)
70.0 (4.1)
70.2 (4.2)
70.2 (4.2)
BMI
BMI
29.2 (4.9)
29.2 (4.9)
27.0 (3.9)
27.0 (3.9)
% tkanki tłuszczowej
% tkanki tłuszczowej
39.3 (5.9)
39.3 (5.9)
30.8 (4.6)
30.8 (4.6)
WHR
WHR
0.84 (0.06)
0.84 (0.06)
0.94 (0.06)
0.94 (0.06)
Obwód łydki
Obwód łydki
37.1 (4.9)
37.1 (4.9)
37.4 (3.8)
37.4 (3.8)
MNA
MNA
24.8 (3.0)
24.8 (3.0)
24.4 (2.6)
24.4 (2.6)

Otyłość i mała aktywność ruchowa są
Otyłość i mała aktywność ruchowa są
niezależnymi czynnikami
niezależnymi czynnikami
obniżającymi
obniżającymi
jakość życia w badanej grupie.
jakość życia w badanej grupie.

GŁÓWNE CZYNNIKI RYZYKA CHOROBY WIEŃCOWEJ
GŁÓWNE CZYNNIKI RYZYKA CHOROBY WIEŃCOWEJ
(CHD)
(CHD)
wg. Framingham Heart Study (Circulation, 1999, 100: 1481-
wg. Framingham Heart Study (Circulation, 1999, 100: 1481-
1492)
1492)
Palenie papierosów
Palenie papierosów
Nadciśnienie tętnicze
Nadciśnienie tętnicze
Zwiększone stężenie cholesterolu całk. (i
Zwiększone stężenie cholesterolu całk. (i
LDL)
LDL)
Zmniejszone stężenie HDL-C
Zmniejszone stężenie HDL-C
Cukrzyca
Cukrzyca
Zaawansowany wiek
Zaawansowany wiek
Otyłość
Otyłość
Brak aktywności fizycznej
Brak aktywności fizycznej

KLASYFIKACJA OTYŁOŚCI WEDŁUG WHO
KLASYFIKACJA OTYŁOŚCI WEDŁUG WHO
W ZALEŻNOŚCI OD WSKAŹNIKA MASY CIAŁA I OBWODU
W ZALEŻNOŚCI OD WSKAŹNIKA MASY CIAŁA I OBWODU
TALII
TALII
BMI
BMI
w kg/m
w kg/m
2
2
TALIA w cm
TALIA w cm
Kobiety
Kobiety
Mężczyźni
Mężczyźni
NORMA
NORMA
18,5 – 24,9
18,5 – 24,9
<80
<80
<94
<94
NADWAGA
NADWAGA
25 –29,9
25 –29,9
80 – 88
80 – 88
94 – 102
94 – 102
OTYŁOŚĆ I stopnia
OTYŁOŚĆ I stopnia
30
30
>88
>88
>102
>102
OTYŁOŚĆ II stopnia
OTYŁOŚĆ II stopnia
30,0 – 39,9
30,0 – 39,9
OTYŁOŚĆ III stopnia
OTYŁOŚĆ III stopnia
40
40
OTYŁOŚĆ BRZUSZNA (WISCERALNA)
OTYŁOŚĆ BRZUSZNA (WISCERALNA)
M
M
WHR
WHR
1,0
1,0
K
K
WHR
WHR
0,8
0,8

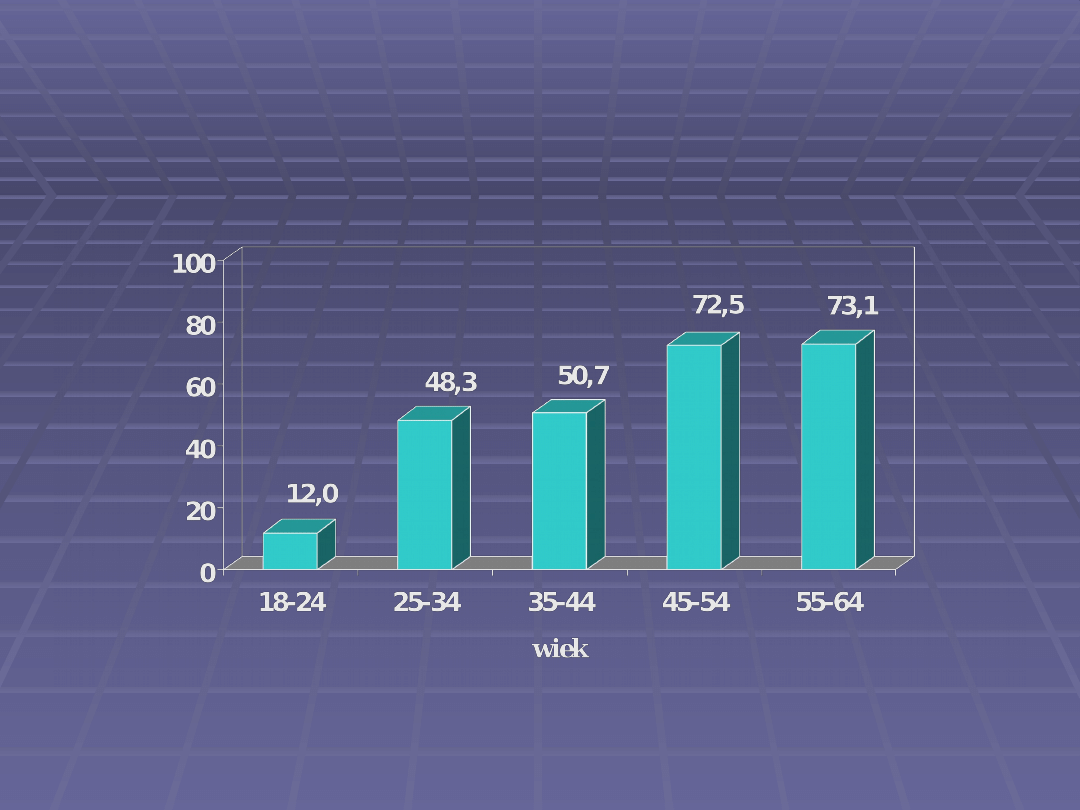
* Badania reprezentatywnej próby mieszkańców
Łodzi (N=2488)
Program CINDI WHO, 1995
CZĘSTOŚĆ NADWAGI
CZĘSTOŚĆ NADWAGI
I OTYŁOŚCI (BMI
I OTYŁOŚCI (BMI
25,0) W POPULACJI
25,0) W POPULACJI
MĘŻCZYZN*
MĘŻCZYZN*

Metody pomiaru tłuszczu w organizmie
Metody pomiaru tłuszczu w organizmie
Pomiar grubości fałdów tłuszczowych w 4 wystandaryzowanych
miejscach
Pomiar obwodów ciała
Hydrodensytometria (ważenie podwodne) metoda pozwalająca na
dokładne określenie objętości, a zatem i gęstości ciała ludzkiego a
przez odpowiednie obliczenia także zawartości tłuszczu
Pomiar oporności elektrycznej
Pletyzmografia z pomiarem objętości wypartego powietrza badanie
zmian objętości krwi w kończynach, klatce piersiowej lub innych
obszarach ciała na podstawie zmian impedancji bioelektrycznej,
mająca zastosowanie m.in.w diagnostyce kardiologicznej
DEXA densytometria dwuwiązkowa
Tomografia komputerowa
NMR rezonansu jądrowo-magnetycznego do oznaczania zawartości
wody i suchej substancji
Izotopowy pomiar zawartości wody w organizmie

Powikłania otyłości
Powikłania otyłości
Udary
Udary
Bezdech senny
Bezdech senny
Hipowentylacja
Hipowentylacja
Choroba niedokrwienna serca (IHD)
Choroba niedokrwienna serca (IHD)
Cukrzyca
Cukrzyca
Dyslipidemia
Dyslipidemia
Nadciśnienie
Nadciśnienie
Stłuszczenie wątroby
Stłuszczenie wątroby
Kamica pęcherzyka
Kamica pęcherzyka
Niepłodnośc
Niepłodnośc
Zespół policystycznych jajników
Zespół policystycznych jajników
Zmiany zwyrodnieniowe stawów
Zmiany zwyrodnieniowe stawów
Nowotwory piersi, trzonu i szyjki macicy, jelita grubego,
Nowotwory piersi, trzonu i szyjki macicy, jelita grubego,
przełyku, prostaty, nerek
przełyku, prostaty, nerek
Zapalenie żył, zastój żylny
Zapalenie żył, zastój żylny

Złe nawyki żywieniowe
Złe nawyki żywieniowe
zaniżanie w samoocenie ilości spożywanych
pokarmów
jedzenie nieregularne,
jedzenia podczas największego nasilenia głodu,
jedzenie zbyt szybkie,
nieświadome jedzenie w czasie oglądania telewizji
lub czytania,
dokładanie, zjadanie resztek,
uspokajanie się jedzeniem,
spożywanie zbyt małej ilości jarzyn i płynów.

Zespół metaboliczny definicja
Zespół metaboliczny definicja
WHO
WHO

W 2001 r. w USA uczestnicy III Panelu Narodowego Programu
Edukacji Cholesterolowej (NCEP ATP III) wprowadzili
nową definicję zespołu metabolicznego,
Według kryteriów NCEP ATP III zespół metaboliczny rozpoznaje
się wtedy, gdy stwierdzi się 3 z 5 następujących kryteriów:
1)
obwód talii: ≥102 cm dla mężczyzn i ≥88 cm dla kobiet,
2) glukoza na czczo: ≥110 mg/dl (6,1 mmol/l) lub rozpoznana
cukrzyca,
3) trójglicerydy: ≥150 mg/dl (1,7 mmol/l),
4) cholesterol HDL: <50 mg/dl (1,3 mmol/l) – dla mężczyzn
i <40 mg/dl (1,04 mmol/l) – dla kobiet,
5) ciśnienie tętnicze ≥130/85 mmHg lub leczone nadciśnienie.

W tej definicji wystarcza identyfikacja
metabolicznych czynników ryzyka.
Pośrednio wskazuje ona, że otyłość
może powodować zespół
metaboliczny bez insulinooporności.
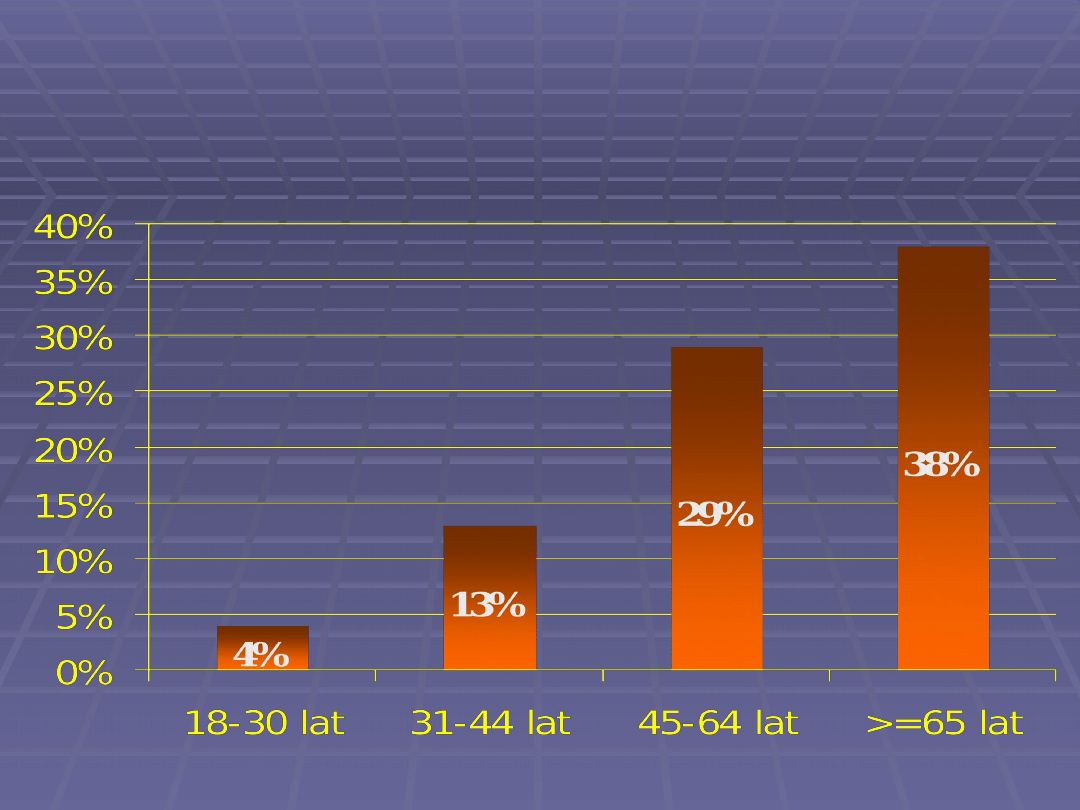
Rozpowszechnienie zespołu metabolicznego w
Rozpowszechnienie zespołu metabolicznego w
Polsce w 2002 badanie NATPOLIII
Polsce w 2002 badanie NATPOLIII
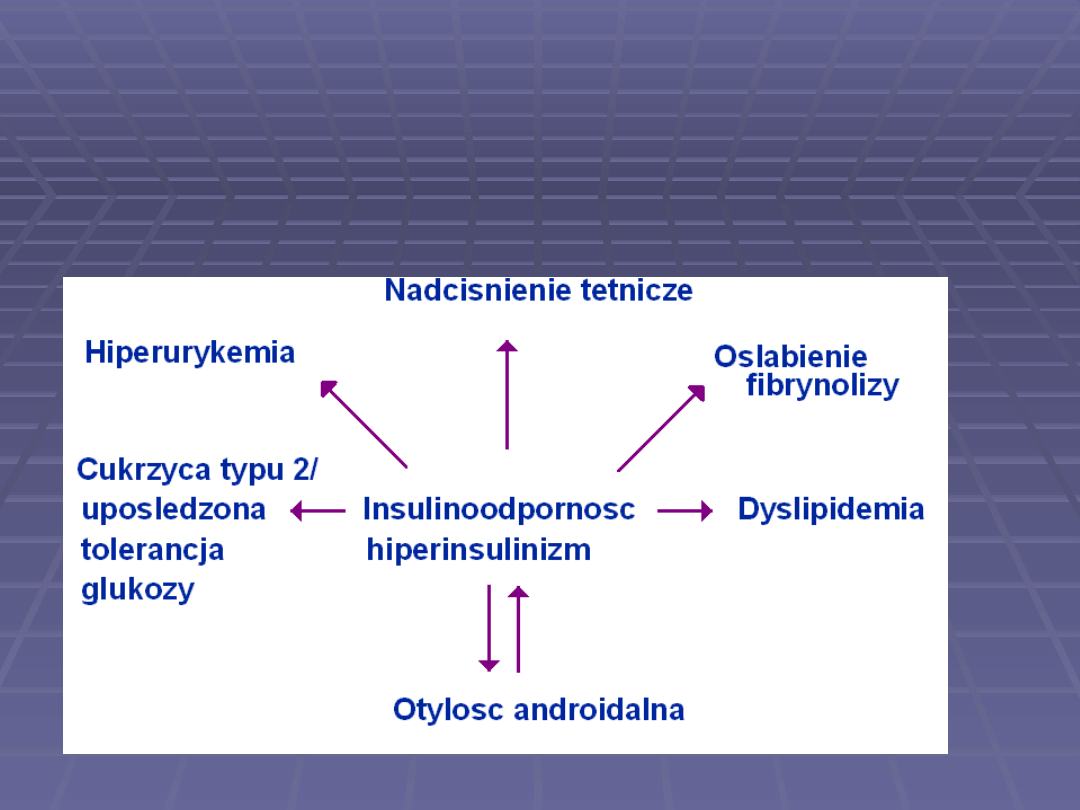
Składowe zespołu metabolicznego
Składowe zespołu metabolicznego

Ograniczyć spożycie soli do 5
gramów na dobę,
Owoce i warzywa spożywać w ilości 5
porcji (400-500 g) na dobę
1 porcja odpowiada 1 jabłku,
bananowi lub 3 łyżkom gotowanych
warzyw
Ograniczyć spożycie tłustego mięsa, i
olejów do smażenia
Spożycie ryb co najmniej 3 razy
tygodniowo, najlepiej tłuste ryby
Unikać nadużywania alkoholu
Mężczyźni do 2 drinków
Kobiety do 1 drinka dziennie
(25g alkoholu)

Ostatnie uzupełnienie, nazwane
Ostatnie uzupełnienie, nazwane
Piramidą Zdrowego Żywienia,
Piramidą Zdrowego Żywienia,
jest odzwierciedleniem najbardziej
jest odzwierciedleniem najbardziej
aktualnych badań nad żywieniem
aktualnych badań nad żywieniem
prowadzonych na Harvard School of
prowadzonych na Harvard School of
Public Health oraz Harvard Medical
Public Health oraz Harvard Medical
School.
School.

Używanie kształtu piramidy, by pokazać jakie
Używanie kształtu piramidy, by pokazać jakie
pokarmy powinno się spożywać zapoczątkowano,
pokarmy powinno się spożywać zapoczątkowano,
kiedy USDA (Departament Rolnictwa U.S.) stworzył
kiedy USDA (Departament Rolnictwa U.S.) stworzył
Piramidę Żywienia w 1992 r. Od tamtego czasu kilka
Piramidę Żywienia w 1992 r. Od tamtego czasu kilka
piramid zostało dodanych, by pokazać nawyki
piramid zostało dodanych, by pokazać nawyki
żywieniowe ludzi
żywieniowe ludzi
w różnym wieku (dzieci i starsi),
w różnym wieku (dzieci i starsi),
różnych grup etnicznych (Latynosi, Azjaci) i
różnych grup etnicznych (Latynosi, Azjaci) i
różne punkty widzenia na temat tego, co czyni dietę zdrową
różne punkty widzenia na temat tego, co czyni dietę zdrową
(dieta śródziemnomorska).
(dieta śródziemnomorska).

Osoby mające więcej niż 70 lat także
Osoby mające więcej niż 70 lat także
posiadają własną piramidę.
posiadają własną piramidę.
Naukowcy z Tufts University's USDA
Naukowcy z Tufts University's USDA
Human Nutrition Research Center on
Human Nutrition Research Center on
Aging opublikowali zmodyfikowaną
Aging opublikowali zmodyfikowaną
piramidę, która jest skierowana
piramidę, która jest skierowana
głownie do starszych Amerykanów.
głownie do starszych Amerykanów.


Różnice pomiędzy Piramidą 70+ a
Różnice pomiędzy Piramidą 70+ a
oryginalną
oryginalną
podstawą jest rekomendowane 8 lub więcej
podstawą jest rekomendowane 8 lub więcej
szklanek wody dziennie
szklanek wody dziennie
flaga na szczycie piramidy rekomenduje
flaga na szczycie piramidy rekomenduje
suplementację wapniem, witaminą D i B12. Wielu
suplementację wapniem, witaminą D i B12. Wielu
starszym osobom jest ciężko dostarczyć
starszym osobom jest ciężko dostarczyć
odpowiednią ilość witamin tylko z pożywienia.
odpowiednią ilość witamin tylko z pożywienia.
piramida dla seniorów jest również cieńsza niż
piramida dla seniorów jest również cieńsza niż
standardowa, sugerując, że starsze osoby powinny
standardowa, sugerując, że starsze osoby powinny
jeść więcej produktów bogatych w składniki
jeść więcej produktów bogatych w składniki
odżywcze natomiast mniej wysokokalorycznych.
odżywcze natomiast mniej wysokokalorycznych.

http://www.intelihealth.com
http://www.intelihealth.com

Niedożywienie
Niedożywienie
białkowo-energetyczne
białkowo-energetyczne
osób starszych
osób starszych

EPIDEMIOLOGI
EPIDEMIOLOGI
A NIEDOŻYWIENIA
A NIEDOŻYWIENIA
*
*
W środowisku domowym
W środowisku domowym
:
:
-
-
niewystarczająca podaż pokarmowa
niewystarczająca podaż pokarmowa
: 20 %
: 20 %
-
-
niedożywienie
niedożywienie
: 4 % (
: 4 % (
E
E
uronut
uronut
S
S
eneca).
eneca).
*
*
W szpitalu lub DPS
W szpitalu lub DPS
:
:
-
-
niewystarczająca podaż pokarmowa
niewystarczająca podaż pokarmowa
:
:
30
30
-
-
40%
40%
osób starszych
osób starszych
-
-
niedożywienie
niedożywienie
: 20
: 20
-
-
60%
60%
wg różnych
wg różnych
kryteriów
kryteriów

Zapobieganie i leczenie
Zapobieganie i leczenie
niedożywienia osób starszych
niedożywienia osób starszych
Utrata masy ciała u pensjonariuszy DPS
Utrata masy ciała u pensjonariuszy DPS
jest niezależnym czynnikiem ryzyka
jest niezależnym czynnikiem ryzyka
zgonu
zgonu
Pensjonariusze DPS u których występuje
Pensjonariusze DPS u których występuje
zwiększenie masy ciała mają mniejsze
zwiększenie masy ciała mają mniejsze
ryzyko zgonu w porównaniu z
ryzyko zgonu w porównaniu z
pensjonariuszami o stabilnej masie
pensjonariuszami o stabilnej masie
ciała
ciała

U osób starszych
U osób starszych
BMI < 23 zwiększa ryzyko zgonów
BMI < 23 zwiększa ryzyko zgonów
najwyższa przeżywalność wśród osób
najwyższa przeżywalność wśród osób
o BMI około 26
o BMI około 26

Proces starzenia się związany jest z
szeregiem zmian strukturalnych i
czynnościowych:
a) spadek beztłuszczowej masy ciała (15%
między 3 i 8 dekadą życia)
b) spadek masy mięśni szkieletowych
(sarkopenia)
c) spadek podstawowej przemiany materii (BMR)
i całkowitego wydatku energetycznego
d) wzrost % zawartości tkanki tłuszczowej
e) spadek siły i mocy mięśni - główna przyczyna
niesprawności, w braku stabilności posturalnej
i uzależnienia od osób trzecich
f) elastyczności mięśni, ścięgien i więzadeł
g) wydolności tlenowej (aerobowej)

Niedożywienie białkowo-
Niedożywienie białkowo-
energetyczne:
energetyczne:
Marasmus
• Przewlekłe niedożywienie białkowo-kaloryczne
• Objawy:
postępująca utrata masy ciała,
osłabienie siły mięśniowej,
pogorszenie wydolności narządów,
spadek odporności
wyniszczenie
Rozpoznanie łatwe:
wywiad,
spadek: masy ciała, BMI,

Kwashiorkor
Ostre niedożywienie białkowo-kaloryczne z
obrzękami, zaburzeniami gospodarki wodno-
elektrolitowej i kwasowo-zasadowej
•Czynniki sprzyjające:
otyłość,
ostra choroba lub uraz,
zakażenie, reoperacja (otyły = dobrze odżywiony ??).
•Przyczyny:
nierozpoznane niedożywienie,
nadmierna podaż płynów i sodu

Objawy:
wzrost masy ciała,
zatrzymanie wody,
spadek białka w surowicy, ciśnienia, odporności,
tachykardia,
bilans sodowy i wodny dodatni,
obrzęk płuc,
zaburzenia świadomości,
zagrożenie życia !!!!
Rozpoznanie:
trudne brak cech niedożywienia!!

Niedożywienie mieszane
stan, w którym powyższe rodzaje
niedożywienia występują łącznie.
Następstwa, objawy i leczenie zależą
od przewagi jednego z rodzajów
niedożywienia.
Rozpoznanie trudne.

EPIDEMIOLOGI
EPIDEMIOLOGI
A
A
NIEDOŻYWIENIA
NIEDOŻYWIENIA
albumi
albumi
nemia
nemia
:
:
n %
n %
35 g/l 543 52,3
35 g/l 543 52,3
30 < < 35 g/l 277 26,7
30 < < 35 g/l 277 26,7
25 < < 30 g/l 169 16,3
25 < < 30 g/l 169 16,3
< 25 g/l 49 4,7
< 25 g/l 49 4,7
Facteurs prédictifs du devenir immédiat de patients âgés
Facteurs prédictifs du devenir immédiat de patients âgés
hospitalisés à la suite d'un évènement aigü.
hospitalisés à la suite d'un évènement aigü.
M. Bonnefoy, L. Ayzac, J. Bienvenu,
M. Bonnefoy, L. Ayzac, J. Bienvenu,
Revue de
Revue de
G
G
ériatrie 20 : 265-272, 1995.
ériatrie 20 : 265-272, 1995.

*
*
W środowisku domowym
W środowisku domowym
:
:
-
-
niewystarczająca podaż pokarmowa
niewystarczająca podaż pokarmowa
: 20 %
: 20 %
-
-
niedożywienie
niedożywienie
: 4 % (
: 4 % (
E
E
uronut
uronut
S
S
eneca).
eneca).
*
*
W szpitalu lub DPS
W szpitalu lub DPS
:
:
-
-
niewystarczająca podaż pokarmowa
niewystarczająca podaż pokarmowa
:
:
30
30
-
-
40%
40%
osób starszych
osób starszych
-
-
niedożywienie
niedożywienie
: 20
: 20
-
-
60%
60%
wg różnych
wg różnych
kryteriów
kryteriów

Występuje u 30 -55% chorych
przyjmowanych do szpitali,
• U 20% ciężkie niedożywienie wymagające
pilnego leczenia żywieniowego.
• Ulega pogłębieniu u 70% chorych
niedożywionych przy przyjęciu,
• Rozwija się u 30% prawidłowo odżywionych
w ciągu ok.14 dni pobytu w szpitalu.

Zbyt niska podaż białka jako
Zbyt niska podaż białka jako
przyczyna sarkopenii
przyczyna sarkopenii
Dzienne zapotrzebowanie wg WHO:
Dzienne zapotrzebowanie wg WHO:
0.91
0.91
0.043 g
0.043 g
kg
kg
-1
-1
d
d
-1
-1
Zalecane dzienne spożycie (RDA) w USA:
Zalecane dzienne spożycie (RDA) w USA:
0,8 g
0,8 g
kg
kg
-1
-1
d
d
-1
-1
U osób starszych dzienna dobowa podaż białka
U osób starszych dzienna dobowa podaż białka
powinna wynosić 1.25g
powinna wynosić 1.25g
kg
kg
-1
-1
d
d
-1
-1
(1.0 - 1.5 g
(1.0 - 1.5 g
kg-
kg-
1
1
d
d
-1
-1
)
)

Ok. 50% osób
Ok. 50% osób
60 r. życia
60 r. życia
spożywało mniej (USA)
spożywało mniej (USA)
Ok. 25 % mężczyzn i kobiet
Ok. 25 % mężczyzn i kobiet
spożywało
spożywało
mniej niż 0.86 i 0.81 g
mniej niż 0.86 i 0.81 g
kg
kg
-1
-1
- d
- d
-1
-1
Niska podaż kalorii:
Niska podaż kalorii:
1400 kcal w wieku
1400 kcal w wieku
65 lat
65 lat

Przyczyny niedożywienia
Przyczyny niedożywienia
Zmiany patofizjologiczne związane z
Zmiany patofizjologiczne związane z
wiekiem
wiekiem
:
:
+
+
zmiany składu ciała
zmiany składu ciała
,
,
+
+
zmniejszenie stężenia
zmniejszenie stężenia
GH-IGF1,
GH-IGF1,
DHEAS,
DHEAS,
testosteronu
testosteronu
,
,
+
+
zmniejszenie wydatku energetycznego
zmniejszenie wydatku energetycznego

Przyczyny niedożywienia
Przyczyny niedożywienia
Anoreksja osób starszych
Anoreksja osób starszych
:
:
-
-
aktywność ruchowa
aktywność ruchowa
,
,
-
-
szybko osiągane uczucie sytości
szybko osiągane uczucie sytości
(CCK)
(CCK)
-
-
stany chorobowe
stany chorobowe
(cytoki
(cytoki
ny
ny
),
),
-
-
depresja
depresja
,
,
-
-
leki
leki
,
,
-
-
nadmierna dieta
nadmierna dieta
.
.

Przyczyny niedożywienia
Przyczyny niedożywienia
Niedostateczna podaż
Niedostateczna podaż
:
:
-
-
niepełnosprawność
niepełnosprawność
-
braki w uzębieniu, suchość
braki w uzębieniu, suchość
jamy ustnej
jamy ustnej
-
utrudnienie połykania
utrudnienie połykania

Nadmierny katabolizm
Nadmierny katabolizm
:
:
-
-
przewlekłe choroby zapalne
przewlekłe choroby zapalne
-
nadczynność tarczycy
nadczynność tarczycy
-
nowotwory
nowotwory
-
-
infekcje
infekcje

Diagnostyka niedożywienia
Diagnostyka niedożywienia
osób starszych
osób starszych
-
-
aspekty kliniczne
aspekty kliniczne
-
-
kwestionariusze (MNA)
kwestionariusze (MNA)
-
-
masa ciała i jej utrata
masa ciała i jej utrata
-
-
BMI
BMI
-
-
fałdy skórne (% zawartość tkanki
fałdy skórne (% zawartość tkanki
tłuszczowej)
tłuszczowej)
-
obwody ramienia i łydki
obwody ramienia i łydki
-
Kwestionariusze dobowego spożycia
Kwestionariusze dobowego spożycia

Three screening tests for protein
energy malnutrition have been
widely circulated:
The Mini-Nutritional Assessment (MNA)
The Nutrition Screening Initiative (NSI)
SCALES


Any 2 = high nutritional risk

Kwestionariusz oceny stopnia odżywienia
I Ocena skrócona
A. Czy przyjmowanie pokarmów w okresie ostatnich trzech miesięcy zmniejszyło się z powodu utraty apetytu,
problemów z trawieniem, żuciem czy połykaniem ?
ڤ w dużym stopniu - 0 pkt
ڤ w umiarkowanym stopniu - l pkt
ڤ nie zaobserwowano - 2 pkt
B. Utrata masy ciała w ostatnich trzech miesiącach:
ڤ więcej niż 3 kg – 0 pkt
ڤ badana osoba nie wie, nie potrafi sprecyzować - 1 pkt
ڤ utrata masy ciała l -3 kg - 2 pkt
ڤ bez utraty masy ciała - 3 pkt
C. Mobilność / zdolność do samodzielnego przemieszczania się:
ڤ nie opuszcza sam ( sama) łóżka lub krzesła - 0 pkt
ڤ jest w stanie sam ( sama) podnieść się z łóżka lub krzesła, lecz nie wychodzi
na zewnątrz - l pkt
ڤ wychodzi samodzielnie z domu - 2 pkt
D. Czy w ciągu trzech ostatnich miesięcy wystąpiła u pani/pana choroba o przebiegu
ostrym lub stres o znacznym nasileniu ?
ڤ tak - 0 pkt
ڤ nie -2 pkt
E. Problemy neuropsychologiczne
ڤ znacznego stopnia demencja lub depresja- 0 pkt
ڤ umiarkowanego stopnia demencja lub depresja - l pkt
ڤ bez problemów psychologicznych - 2 pkt
F. BMI body mass index = masa ciała w kg np. 76 kg: ( 1,64)2 = 76: 2,69 = 28,25
( wzrost w metrach)2
ڤ BMI poniżej 19 - 0 pkt
ڤ BMI między 19 a 21 - l pkt
ڤ BMI 21 i < 23 - 2 pkt
ڤ BMI 23 - 3 pkt

II. Ocena pełna
G. Mieszka poza placówką opiekuńczo-leczniczą:
ڤ nie- 0 pkt
ڤ tak - l pkt
H. Przyjmuje więcej niż trzy leki dziennie:
ڤ tak - 0 pkt
ڤ nie - l pkt
I. Odleżyny lub owrzodzenia:
ڤ tak - 0 pkt
ڤ nie - l pkt
J. Ile posiłków dziennie pacjent spożywa:
ڤ jeden posiłek - 0 pkt
ڤ dwa posiłki -1 pkt
ڤ trzy posiłki - 2 pkt
K. Wybrane wskaźniki spożycia białka:
-co najmniej jeden posiłek z produktów mlecznych ( mleko, ser, jogurt) tak ڤ nie ڤ
-dwa lub więcej posiłków zawierających jajka lub rośliny strączkowe na tydzień tak ڤ nie ڤ
-mięso, ryby lub drób codziennie tak ڤ nie ڤ
0 - l razy tak - 0 pkt
2 razy tak- 0,5 pkt
3 razy tak -1 pkt
L. Spożywa, co najmniej dwa razy dziennie warzywa lub owoce:
ڤ nie- 0 pkt ڤ tak -1 pkt
M. Ile płynów ( woda, sok, kawa, herbata, mleko) dziennie spożywa?
ڤ poniżej 3 filiżanek - 0 pkt
ڤ od 3 do 5 filiżanek - 0,5 pkt
ڤ więcej niż 5 filiżanek ( szklanek) -1 pkt
N. Sposób odżywiania:
ڤ nie jest w stanie jeść samodzielnie - 0 pkt
ڤ je samodzielnie z trudnością -1 pkt
ڤ je samodzielnie -2 pkt

O. Samoocena stanu odżywiania:
ڤ ocenia się jako osoba niedożywiona - 0 pkt
ڤ nie potrafi ocenić stanu odżywiania - 1 pkt
ڤ ocenia się jako osoba nie mająca problemów z odżywianiem -
2 pkt
P. W porównaniu z innymi osobami w tym samym wieku jak pacjent
ocenia swój stan zdrowia?
ڤ jako gorszy - 0 pkt
ڤ nie wie - 0,5 pkt
ڤ tak samo dobry -1 pkt
ڤ lepszy - 2 pkt
Q. Obwód ramienia:
ڤ
>
21
cm - 0 pkt
ڤ 21 cm < 22 cm - 0,5 pkt
ڤ 22 cm lub więcej - l pkt
R. Obwód łydki:
ڤ
>
31
cm - 0 pkt
ڤ 31 cm - 1 pkt

Markery niedożywienia
Markery niedożywienia
białkowo-energetycznego
białkowo-energetycznego
Utrata masy ciała
Utrata masy ciała
BMI < 20 kg/m
BMI < 20 kg/m
2
2
(< 21 kg/m
(< 21 kg/m
2
2
)
)
Albuminy < 3.5 g/dl
Albuminy < 3.5 g/dl
Transferyna < 250
Transferyna < 250
/dl
/dl
Cholesterol < 160 mg/dl
Cholesterol < 160 mg/dl
Niedokrwistość
Niedokrwistość
Limfocytopenia
Limfocytopenia

Biologiczne markery niedożywienia
Biologiczne markery niedożywienia
białkowo-energetycznego
białkowo-energetycznego
Okres półtrwania
Okres półtrwania
Czułość
Czułość
S
S
woistość
woistość
Albumi
Albumi
ny
ny
20
20
+ +++
+ +++
Transfer
Transfer
yna
yna
8
8
++ +
++ +
Pr
Pr
e
e
-Albumin
-Albumin
y
y
2
2
+++ +++
+++ +++
RBP
RBP
1/2
1/2
+++ ++
+++ ++

Zapobieganie i leczenie
Zapobieganie i leczenie
niedożywienia osób starszych
niedożywienia osób starszych
Utrata masy ciała u pensjonariuszy DPS
Utrata masy ciała u pensjonariuszy DPS
jest niezależnym czynnikiem ryzyka
jest niezależnym czynnikiem ryzyka
zgonu
zgonu
Pensjonariusze DPS u których występuje
Pensjonariusze DPS u których występuje
zwiększenie masy ciała mają mniejsze
zwiększenie masy ciała mają mniejsze
ryzyko zgonu w porównaniu z
ryzyko zgonu w porównaniu z
pensjonariuszami o stabilnej masie
pensjonariuszami o stabilnej masie
ciała
ciała

Zapobieganie i leczenie
Zapobieganie i leczenie
niedożywienia osób starszych
niedożywienia osób starszych
-
-
zwalczanie przyczyn
zwalczanie przyczyn
-
-
wczesne wykrywanie
wczesne wykrywanie
-
-
suplementacja żywieniowa (odżywki
suplementacja żywieniowa (odżywki
białkowo-energetyczne, witaminy,
białkowo-energetyczne, witaminy,
mikroelementy, hormony?)
mikroelementy, hormony?)
-
-
sonda nosowo-żołądkowa
sonda nosowo-żołądkowa
-
-
przezskórna przetoka żołądkowa
przezskórna przetoka żołądkowa
-
-
żywienie pozajelitowe
żywienie pozajelitowe

Powikłania utraty masy ciała
u osób starszych
Niedokrwistość
Zaburzenia immunologiczne
Infekcje
Złamania szyjki kości udowej
Odleżyny
Uczucie zmęczenia
funkcji poznawczych
Obrzęki
Utrata masy ciała
Osteoporoza
Upadki

Polipragmazja
Polipragmazja
Jednoczesne pobieranie co najmniej
pięciu leków dostępnych na receptę, w tym
zbędnych lub
w niewłaściwych połączeniach, niż jest to klinicznie
wskazane.

Wielochorobowość starszego wieku stwarza szczególne ryzyko
polipragmazji. Przyczynami są nie tylko leki zapisywane
przez lekarzy, ale także przyjmowane przez chorego bez
uzgodnienia z lekarzem.
Dodanie każdego następnego leku zwiększa o 10% ryzyko
działań niepożądanych. Szacuje się, że co piąty chory w
starszym wieku, kierowany do szpitala, wymaga
hospitalizacji z powodu powikłań jatrogennych.
Zjawisko polipragmazji ma charakter narastający. Jego
ograniczenie wymaga zmian w szkoleniu lekarzy i
przestrzegania określonych zasad leczenia.

Istnieją trzy główne aspekty
Istnieją trzy główne aspekty
nieprawidłowości w leczeniu w starszym
nieprawidłowości w leczeniu w starszym
wieku:
wieku:
1. Nadużywanie leków (polipragmazja)
1. Nadużywanie leków (polipragmazja)
:
:
Nadużywanie leków zwiększa:
Nadużywanie leków zwiększa:
zagrożenie występowania objawów ubocznych,
zagrożenie występowania objawów ubocznych,
zagrożenie występowania zespołów geriatrycznych,
zagrożenie występowania zespołów geriatrycznych,
zagrożenie obniżenia sprawności ruchowej,
zagrożenie obniżenia sprawności ruchowej,
podnosi koszty leczenia,
podnosi koszty leczenia,
ryzyko hospitalizacji,
ryzyko hospitalizacji,
ryzyko chorobowości i śmiertelności,
ryzyko chorobowości i śmiertelności,
ryzyko przyjęcia do domu opieki.
ryzyko przyjęcia do domu opieki.

2. Nieodpowiednie stosowanie leków
2. Nieodpowiednie stosowanie leków
:
:
przepisywanie leków, których stosowanie
przepisywanie leków, których stosowanie
niesie większe ryzyko niż potencjalne
niesie większe ryzyko niż potencjalne
korzyści
korzyści
leczenie niezgodne z obowiązującymi
leczenie niezgodne z obowiązującymi
standardami medycznymi.
standardami medycznymi.
3. Niedostateczne stosowanie leków
3. Niedostateczne stosowanie leków
:
:
niewłączanie terapii, która jest zalecana do
niewłączanie terapii, która jest zalecana do
leczenia lub prewencji określonej choroby
leczenia lub prewencji określonej choroby
czy zespołu chorobowego.
czy zespołu chorobowego.

Częstość nieprawidłowości w leczeniu
Częstość nieprawidłowości w leczeniu
w ambulatoryjnej populacji chorych
w ambulatoryjnej populacji chorych
w wieku podeszłym.
w wieku podeszłym.
Doc-Edu - program edukacyjny Kolegium Lekarzy Rodzinnych w Polsce

Protein and energy supplementation
in elderly people at risk from
malnutrition
Suplementacja białkowo-energetyczna:
wzrost masy ciała
skrócenie hospitalizacji o 3.4 dnia
zmniejszenie umieralności (RR 0.67, CI 0.52-0.87)
Sprawność funkcjonalna, jakość życia – brak
wystarczających danych
Cochrane Database Syst Rev 2002; 3: CD003288

Suplementacja białkowo-
energetyczna:
- umiarkowany korzystny wpływ
- bardziej intensywne leczenie?
Płynne odżywki białkowo-
energetyczne powinny być
podawane między posiłkami

The effect of micronutrient supplementation
on quality of life and left ventricular function
in elderly patients with chronic heart failure
Witaminy i mikroelementy?
- Poprawa funkcji lewej komory
serca (LV i LVEF) oraz jakości
życia u osób starszych z
przewlekłą niewydolnością
krążenia po 9 miesiącach
suplementacji
Witte et al., Eur Heart J 2005; 21; 2238-44
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
Wyszukiwarka
Podobne podstrony:
Dietetyka - wykłady 2008, DIETETYKA Weterynaryjna
Dietetyka wykład 1
Dietetyka wykłady
Pytania dietetyka wykład 1, WNOŻ, Semestr 8, Dietetyka
Dietetyka wyklad 5 skrot
Dietetyka - wykłady, DIETETYKA Weterynaryjna
DIETETYKA-wykłady, żywienie
Dietetyka wykład 1 dokończenie
Dietetyka wyklad 1a
Podstawy dietetyki wykład1, podstawy żywienia
1 DIETETYKA – wykład wstępnyid 8488 ppt
więcej podobnych podstron